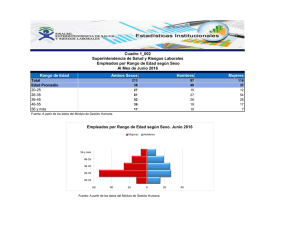
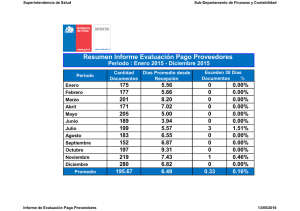
2. Decreto unico salud actualizado para revision
Anuncio

LIBRO II SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD TITULO I DISPOSICIONES GENERALES CAPITULO I NORMAS DE CARÁCTER GENERAL Principios DEC-REGL 1920 DE 1994 ARTÍCULO 1. Objetivo. El presente Decreto reglamenta los principios de subsidiariedad, complementariedad y concurrencia rectores del servicio público de la seguridad social en salud con el objetivo de establecer pautas generales que permitan viabilizar la estructura organizacional y el funcionamiento armónico de los niveles territoriales del Sistema General de Seguridad Social en Salud. DEC-REGL 1920 DE 1994 ARTÍCULO 2. Principio de subsidiariedad. De conformidad con la ley 10 de 1990 en concordancia con la letra c) del artículo 4 de la Ley 136 de 1994, cuando por razones de orden técnico o financiero y causas justificadas, debidamente calificadas por el Ministerio de la Protección Social, los municipios no puedan ejercer las competencias o prestar los servicios que en materia de salud les correspondan de acuerdo con la ley; los departamentos deberán contribuir transitoriamente a la gestión de los mismos de conformidad con lo establecido en el presente Decreto. Las gestiones realizadas en desarrollo de este principio se ejercerán sin exceder los límites de la propia competencia y en procura de fortalecer la autonomía local. DEC-REGL 1920 DE 1994 ARTÍCULO 3. Principio de Complementariedad. De conformidad con la Ley 10 de 1990 en concordancia con el párrafo 1 de la letra c) del artículo 4 de la Ley 136 de 1994, las instituciones prestadoras de servicios públicos pertenecientes a los municipios u otras entidades territoriales responsables del Sistema de Seguridad Social en Salud a nivel local, pueden prestar servicios correspondientes a niveles superiores, siempre y cuando su capacidad científica, tecnológica, financiera y administrativa se lo permita, previa aprobación del Ministerio de la Protección Social o la autoridad en que este delegue. Parágrafo. La aprobación para la procedencia del principio de complementariedad que imparta el Ministerio de la Protección Social deberá tener en cuenta, además de lo establecido en el presente artículo que no se menoscabe la red de servicios de salud de los demás municipios del departamento o de determinada región del país, ni su autonomía administrativa y recursos. DEC-REGL 1920 DE 1994 ARTÍCULO 4. Principio de concurrencia. De conformidad con la letra b) del artículo 4 de la Ley 136 de 1994 las entidades territoriales o sus entidades descentralizadas para el ejercicio de sus competencias en Seguridad Social en Salud, podrán realizarlas en unión o relación directa con otras autoridades o con el sector privado de conformidad con lo establecido en el presente Decreto DEC-REGL 1920 DE 1994 ARTÍCULO 5. Concertación y coordinación. De conformidad con la letra a) del artículo 4 de la Ley 136 de 1994, la aplicación de los principios anteriores deberán ejercerse teniendo en cuenta la concertación y coordinación de competencia y actuaciones. DEC-REGL 1920 DE 1994 ARTÍCULO 6. Consideración acerca de la red de servicios. La aplicación de los principios a que se refieren los artículos anteriores deberá tener como fundamento la organización y funcionamiento de la red de servicios, de conformidad con lo establecido en las disposiciones reglamentarias acerca de los requisitos para la administración autónoma de los recursos del situado fiscal por parte de los departamentos y distritos. DEC-REGL 1663 DE 1994 ARTÍCULO 1. Derecho a la libre y leal competencia. De conformidad con lo establecido en el artículo 333 de la Constitución Política, en la Ley 155 de 1959, en el Decreto 2153 de 1992, en la ley 100 de 1993 y en el presente Decreto, el Estado garantizará la libre y leal competencia dentro del mercado de los servicios de salud, dentro del cual se entiende comprendido el de los insumos y equipos utilizados para la prestación de dichos servicios. Para efectos de este decreto se entiende por servicios de salud el conjunto de procedimientos e intervenciones, así como la aplicación de los insumos y equipos que se utilizan en la promoción y el fomento de la salud; y en la prevención, diagnóstico, tratamiento y rehabilitación de la enfermedad. En consecuencia, el Estado garantiza a las Entidades Promotoras de Salud, a los promotores de éstas, a las Instituciones Prestadoras de Servicios de Salud, a los profesionales del sector de la salud, a las asociaciones científicas o de profesionales o auxiliares de dicho sector y a todas las personas naturales o jurídicas que en él participen, el derecho a la libre y leal competencia en el mercado de los servicios de salud, en igualdad de condiciones, dentro de los límites impuestos por la ley y por el presente Decreto. DEC-REGL 1663 DE 1994 ARTÍCULO 2. Finalidades. Las normas contenidas en el presente Decreto se aplicarán con el objeto de lograr las siguientes finalidades: 1. Mejorar la eficiencia en la prestación de los servicios de salud. 2. Garantizar la efectividad del principio de la libre escogencia de los usuarios del Sistema General de Seguridad Social en Salud, consagrado en el numeral 5º del artículo 3º del Decreto-ley 1298 de 1994. 3. Permitir la participación de las distintas personas naturales o jurídicas que ofrezcan la administración y la prestación de los servicios de salud, bajo las regulaciones y la vigilancia del Estado. 4. Garantizar que en el mercado de servicios de salud exista variedad de precios y calidades de bienes y servicios. DEC-REGL 1663 DE 1994 ARTÍCULO 3. Prohibición general a las prácticas restrictivas de la competencia. De conformidad con lo previsto en la Ley 155 de 1959, el Decreto 2153 de 1992, la ley 100 de 1993 y con lo establecido en el presente decreto, están prohibidos todos los acuerdos, actos o convenios, así como las prácticas y las decisiones concertadas que, directa o indirectamente tengan por objeto o como efecto impedir, restringir o falsear el juego de la libre competencia dentro del mercado de los servicios de salud; abusar de una posición de dominio sobre el mismo; o impedir, restringir o interrumpir la prestación de los servicios de salud. Dichas conductas tendrán objeto ilícito. Serán aplicables a las actividades de las Entidades Promotoras de Salud, los promotores de éstas, las instituciones prestadoras de Servicios de Salud, los profesionales del sector de la salud, las asociaciones científicas o de profesionales o auxiliares de dicho sector y a las de todas las personas naturales o jurídicas que en él participen, las normas sobre promoción de la competencia y prácticas comerciales restrictivas, contenidas en la Ley 155 de 1959, en el Decreto 2153 de 1992 y las normas que las reglamenten, así como aquellas que las modifiquen, sustituyan o complementen. DEC-REGL 1663 DE 1994 ARTÍCULO 4. Prohibición a las asociaciones o sociedades científicas y de profesionales o auxiliares. Sin perjuicio de lo dispuesto en otras normas, se prohibe a las asociaciones o sociedades científicas y de profesionales o auxiliares del sector salud al desarrollar su actividad, el adoptar decisiones o políticas internas que tengan por objeto o como efecto impedir, restringir o falsear el juego de la libre competencia dentro del mercado de los servicios de salud; abusar de una posición de dominio sobre el mismo; o impedir, restringir o interrumpir la prestación de los servicios de salud. Dichas conductas tendrán objeto ilícito. DEC-REGL 1663 DE 1994 ARTÍCULO 5. Acuerdos contrarios a la libre competencia. Se consideran contrarios a la libre competencia en el mercado de servicios de salud, entre otros, los siguientes acuerdos, convenios, prácticas o decisiones concertadas: 1. Los acuerdos que tengan por objeto o tengan como efecto la fijación directa o indirecta de precios o tarifas. 2. Los que tengan por objeto o tengan como efecto determinar condiciones de venta o comercialización de insumos o servicios de salud discriminatorias para con terceros, con otros competidores o con los usuarios. 3. Los que tengan por objeto o tengan como efecto la repartición de mercados entre competidores. 4. Los acuerdos entre competidores que tengan por objeto o tengan como efecto la asignación de cuotas de distribución o venta de bienes, de suministros o insumos, o de prestación de servicios de salud 5. Los acuerdos entre competidores que tengan por objeto o tengan como efecto la asignación, repartición o limitación de fuentes de abastecimiento de insumos o equipos. 6. Los que tengan por objeto o tengan como efecto la limitación a los desarrollos técnicos. 7. Los que tengan por objeto o tengan como efecto subordinar la distribución o venta de un bien o la prestación de un servicio de salud a la aceptación de obligaciones adicionales que por su naturaleza no constituían el objeto del mismo, sin perjuicio de lo establecido en otras disposiciones. 8. Los acuerdos entre competidores que tengan por objeto o tengan como efecto abstenerse de distribuir o vender un bien o de ofrecer o prestar un determinado servicio de salud, interrumpirlo, o afectar los niveles de prestación del mismo. 9. Los acuerdos entre competidores cuyo objeto o efecto sea el de crear barreras a la entrada de nuevos participantes al mercado de los servicios de salud, sin perjuicio de lo establecido en otras disposiciones. 10. Los que tengan por objeto o como efecto abstenerse de proveer a los usuarios o al Sistema General de Seguridad Social en Salud de información no reservada sobre la prestación de los servicios de salud, así como cualquier intento de ocultar o falsear la información y en general de impedir la debida transparencia en el mercado de los servicios de salud. 11. Los que tengan por objeto la colusión en las licitaciones o concursos o los que tengan como efecto la distribución de adjudicaciones de contratos, distribución de concursos o fijación de términos de las propuestas. DEC-REGL 1663 DE 1994 ARTÍCULO 6. Actos contrarios a la libre competencia. Se consideran contrarios a la libre competencia en el mercado de los servicios de salud, los siguientes actos: 1. Infringir las reglas sobre publicidad contenidas en las normas sobre la materia. 2. Influenciar a un competidor para que incremente los precios de sus servicios o para que desista de su intención de rebajar los precios o tarifas. 3. Negarse a vender o prestar servicios a una persona o discriminar en contra de la misma cuando ello pueda entenderse como una retaliación a su política de precios o tarifas. 4. Determinar condiciones de venta o comercialización de insumos o servicios de salud, discriminatorias para con otros competidores o con los usuarios, sin perjuicio de lo establecido en otras disposiciones. 5. Abstenerse de proveer en forma oportuna y suficiente a los usuarios o al Sistema General de Seguridad Social en Salud de información no reservada sobre la prestación de los servicios de salud, así como cualquier intento de ocultar o falsear la información y en general de impedir la debida transparencia en el mercado de los servicios de salud. DEC-REGL 1663 DE 1994 ARTÍCULO 7. Excepciones. No se tendrán como contrarias a la libre competencia en el mercado de los servicios de salud, las siguientes conductas: 1. Las que tengan por objeto la cooperación en investigaciones y desarrollo de nueva tecnología. 2. Las que se refieran a procedimientos, métodos, sistemas y formas de utilización de facilidades comunes. DEC-REGL 1663 DE 1994 ARTÍCULO 8. Posición dominante en el Mercado de los Servicios de Salud. La posición dominante en el mercado de los servicios de salud consiste en la posibilidad que tiene una empresa o persona de determinar, directa o indirectamente, las condiciones en su respectivo mercado. DEC-REGL 1663 DE 1994 ARTÍCULO 9. Abuso de la Posición dominante. Cuando exista posición dominante en el mercado de servicios de salud, constituyen abuso de la misma las siguientes conductas: 1. La disminución de precios o tarifas por debajo de los costos, cuando tenga por objeto eliminar uno o varios competidores o prevenir la entrada o expansión de éstos en el mercado. 2. La aplicación de condiciones discriminatorias para operaciones equivalentes, que coloquen a un afiliado o proveedor en situación desventajosa frente a otro usuario o proveedor de condiciones análogas. 3. Los que tengan por objeto o tengan como efecto subordinar la prestación de un servicio de salud a la aceptación de obligaciones adicionales, que por su naturaleza no constituían el objeto del mismo, sin perjuicio de lo establecido por otras disposiciones. 4. La distribución o venta de bienes o la prestación de servicios de salud a un afiliado en condiciones diferentes de las que se ofrecen a otro, cuando sea con la intención de disminuir o eliminar la competencia en el mercado. 5. Distribuir o vender bienes o prestar servicios de salud en alguna parte del territorio colombiano a un precio o tarifa diferente de aquel al que se ofrece en otra parte del territorio colombiano, cuando la intención o el efecto de la práctica sea disminuir o eliminar la competencia en esa parte del país y el precio o tarifa no corresponda a la estructura de costos de la transacción. DEC-REGL 1663 DE 1994 ARTÍCULO 10. Aplicación de normas sobre competencia. Sin perjuicio de las funciones asignadas a la Superintendencia Nacional de Salud, corresponde a la Superintendencia de Industria y Comercio la aplicación de las normas sobre promoción de la competencia y prácticas comerciales restrictivas en el mercado de los servicios de salud, en los términos contemplados por el presente Decreto, por la Ley 155 de 1959 y el Decreto 2153 de 1992, así como por aquellas normas que las modifiquen, sustituyan o complementen. Parágrafo 1º. La Superintendencia Nacional de Salud dará traslado a la Superintendencia de Industria y Comercio de las conductas violatorias de las normas sobre prácticas restrictivas de la competencia que se presenten en la prestación de los servicios de salud, y colaborará con dicha Superintendencia para efecto de garantizar la aplicación de las normas sobre prácticas restrictivas de la competencia y abuso de la posición dominante a que hace referencia este artículo. Parágrafo 2º. Sin perjuicio de lo establecido en el parágrafo primero de este artículo, la Superintendencia de Industria y Comercio podrá avocar por su cuenta y de conformidad con el procedimiento establecido para el efecto, el conocimiento de aquellas conductas que considere violatorias de las normas sobre libertad de competencia en la prestación de los servicios de salud. DEC-REGL 1663 DE 1994 ARTÍCULO 11. Competencia desleal en el mercado de los servicios de salud. Serán aplicables a las actividades de las Entidades Promotoras de Salud, los promotores de éstas, las Instituciones Prestadoras de Servicios de Salud, los profesionales del sector de la salud, las asociaciones científicas o de profesionales o auxiliares de dicho sector y a las de todas las personas naturales o jurídicas que en él participen, las normas sobre competencia desleal contenidas en el Código de Comercio y las normas que las reglamenten, así como aquellas que las modifiquen, sustituyan o complementen. DEC-REGL 1663 DE 1994 ARTÍCULO 12. Prohibición a los Actos de Competencia Desleal. Quedan prohibidos los actos de competencia desleal en el mercado de los servicios de salud. Además de lo previsto en las normas a que hace referencia el artículo precedente, se considera que constituye competencia desleal en el mercado de los servicios de salud, todo acto o hecho contrario a la buena fe comercial y al normal desenvolvimiento de las actividades propias de dicho mercado. Las personas afectadas por actos de competencia desleal podrán ejercer la acción prevista para el efecto en el Código de Comercio, sin perjuicio de la aplicación de las demás sanciones establecidas en la ley para los responsables. Sistema de información DEC-REGL 783 DE 2000 ARTÍCULO 16. El artículo 23 del Decreto 047 de 2000, quedará así: "Artículo 23. Sistema de información. Con el objeto de garantizar la correcta coordinación en el manejo de la información propia del Sistema de Seguridad Social en Salud y en particular, la implantación y puesta en marcha del Registro Único de Aportantes, las entidades o autoridades que requieran o definan información de que trata la Ley 488 de 1998 que afecte los procesos de afiliación, compensación, traslados, facturación y novedades, se deberán coordinar a través de actos de carácter general que sean expedidos en forma conjunta por los Ministerios de Hacienda y Crédito Público y Protección Social, sin perjuicio de la facultad para solicitar la información de carácter particular por parte de la autoridad de vigilancia y control, en ejercicio de sus funciones. Para efecto de los procesos de facturación, se estará a los procedimientos y estándares mínimos fijados por los Ministerios de Hacienda y Crédito Público y de la Protección Social, sin perjuicio de lo dispuesto por el artículo 1602 del Código Civil, caso en el cual las entidades promotoras de salud e instituciones prestadoras de servicios, deberán garantizar la aplicación de los criterios de uniformidad, economía, eficiencia y correcta aplicación de los recursos de la seguridad social. Las autoridades administrativas se abstendrán de hacer requerimientos, para cualquier efecto en materia de compensación, sobre periodos frente a los cuales las declaraciones se encuentren en firme, conforme el Decreto 1725 de 1999, salvo información necesaria para el Registro Único de Aportantes. Los requerimientos que se realicen deben estar siempre referidos a información previamente definida en normas con carácter general y conforme los parámetros de operación establecidos en las mismas.UBICAR Teniendo en cuenta los planes de contingencia elaborados para mitigar o reducir el riesgo del cambio de milenio, cualquier desarrollo informático que se requiera dentro del Sistema General de Seguridad Social en Salud, sólo podrá ser exigible a los diferentes actores, a partir de la expedición de las normas pertinentes que definen el Plan Obligatorio de Salud y las tarifas de referencia en los términos de la Clasificación Única de Procedimientos." DEC-REGL 783 DE 2000 ARTÍCULO 18. Reporte de información sobre afiliación y pago de aportes de trabajadores temporales. Para efectos de control en la afiliación y pago de aportes al Sistema General de Seguridad Social en Salud las personas naturales o jurídicas que utilicen los servicios de personal perteneciente a empresas temporales deberán recibir de dichas empresas en forma mensual, dentro de los diez (10) primeros días del mes siguiente, un reporte sobre la afiliación y los pagos correspondientes efectuados por las personas que le han prestado sus servicios temporales durante el mes. Cuando la empresa temporal no entregue este reporte o éste presente inconsistencias, la persona natural o jurídica que utilizó los servicios deberá notificar dentro de los cinco (5) días siguientes al vencimiento del plazo estipulado anteriormente, de tal hecho a la Superintendencia Nacional de Salud. La omisión de este deber hará solidariamente responsable a la persona natural o jurídica en el pago de los aportes correspondientes. Objeto y ámbito DEC-REGL 806 DE 1998 ARTÍCULO 1. Objeto y ámbito de aplicación. El presente decreto tiene por objeto reglamentar la Seguridad Social en Salud, en todo el territorio nacional, tanto como servicio público esencial como servicio de interés público a cargo de particulares o del propio Estado, el tipo de participantes del Sistema, la afiliación al Régimen de Seguridad Social en Salud y los derechos de los afiliados. En consecuencia, obliga a todas las entidades públicas, privadas, mixtas o de economía solidaria debidamente autorizadas para participar en el Sistema General de Seguridad Social en Salud garantizando la prestación o prestando uno o varios de los beneficios de que trata el presente decreto, así como a la población afiliada y vinculada al Sistema. DEC-REGL 806 DE 1998 ARTÍCULO 2. Definición. En desarrollo de los artículos 48 y 49 de la Constitución Política, el Estado garantiza el acceso a los servicios de salud y regula el conjunto de beneficios a que tienen derecho los afiliados como servicio público esencial, con el propósito de mantener o recuperar su salud y evitar el menoscabo de su capacidad económica derivada de incapacidad temporal por enfermedad general y maternidad. Al Estado le corresponde garantizar este conjunto de beneficios en forma directa o a través de terceros con el objeto de proteger de manera efectiva el derecho a la salud. Estos se agrupan en cinco tipos de planes diferentes a los cuales se accede dependiendo de la forma de participación en el Sistema, esto es como afiliado cotizante, como afiliado beneficiario, como afiliado subsidiado, o como vinculado al Sistema General de Seguridad Social en Salud. DEC-REGL 806 DE 1998 ARTÍCULO 3. De los tipos de planes: En el Sistema General de Seguridad Social en Salud como servicio público esencial existen únicamente los siguientes planes de beneficios: Plan de Atención Básica en Salud P.A.B. Plan Obligatorio de Salud del Régimen Contributivo P.O.S. Plan Obligatorio de Salud del Régimen Subsidiado. P.O.S.S. Atención en accidentes de tránsito y eventos catastróficos. Atención inicial de urgencias DEC-REGL 806 DE 1998 ARTÍCULO 4. Plan de Atención Básica -PAB-. Es un plan cuyos contenidos son definidos por el Ministerio de la Protección Social en desarrollo del artículo 49 de la Constitución Política, es de carácter obligatorio y gratuito, dirigido a todos los habitantes del territorio nacional, prestado directamente por el Estado y sus entidades territoriales o por particulares mediante contrato con el Estado. DEC-REGL 806 DE 1998 ARTÍCULO 5. Obligatoriedad de los entes territoriales: Es responsabilidad y obligación del Gobierno a través del Ministerio de la Protección Social y los entes territoriales del orden departamental, distrital y municipal, la financiación, planeación, ejecución y control del Plan de Atención Básica en Salud- PAB-. Para su ejecución podrán contratar, entre otras, con las Entidades Promotoras de Salud - EPS-, las Cajas de Compensación Familiar- CCF-, las Instituciones Prestadoras de Salud -IPS-, las comunidades y las Empresas Solidarias de Salud -ESS-. El Plan de Atención Básica- PAB- deberá ser diseñado, adoptado y asumido por las entidades territoriales en el plan local y en el plan de desarrollo. CAPITULO II AFILIACION AL SISTEMA Afiliados DEC-REGL 806 DE 1998 ARTÍCULO 25. Afiliados al Sistema General de Seguridad Social en Salud. Son afiliados al Sistema General de Seguridad Social en Salud, todos los residentes en Colombia que se encuentren afiliados al Régimen Contributivo o al Régimen Subsidiado y los vinculados temporalmente según lo dispuesto en el presente Decreto. La afiliación al Sistema General de Seguridad Social en Salud, es obligatoria y se efectuará a través de los regímenes contributivo y subsidiado. Temporalmente, participará dentro del sistema la población sin capacidad de pago que se encuentre vinculada al sistema. Parágrafo. En ningún caso podrá exigirse examen de ingreso para efectos de la afiliación al sistema. DEC-REGL 806 DE 1998 ARTÍCULO 72. Régimen aplicable a los funcionarios que prestan el servicio en el exterior. Para los funcionarios del sector público que deban cumplir sus funciones en el exterior se deberá contratar la prestación de servicios de salud a través de entidades aseguradoras, mediante contratos que suscriba el Fondo Rotatorio del Ministerio de Relaciones Exteriores, de manera tal que todos los funcionarios reciban el mismo plan dentro de las mejores condiciones del mercado extranjero. El régimen general de seguridad social en salud les será aplicable una vez el funcionario retorne al país. Cuando se trate de funcionarios de otras entidades públicas nacionales, la respectiva entidad trasladará al Fondo Rotatorio de dicho Ministerio los recursos correspondientes para la cobertura de dichos funcionarios y para el giro del punto de solidaridad al FOSYGA. Parágrafo. En todo caso este tiempo se contabilizará para efectos del cómputo del periodo de antigüedad. Afiliación DEC-REGL 806 DE 1998 ARTÍCULO 44. Carnet de afiliación. Las Entidades Promotoras de Salud y las Adaptadas están en la obligación de expedir un carné a cada uno de sus afiliados del Régimen Contributivo o subsidiado, que será el documento de identificación. Las características e información que deberá contener dicho carné serán las definidas por elMinisterio de la Protección Social. El carné de afiliación tendrá validez mientras los afiliados a esa entidad conserven tal calidad. Cuando el afiliado pierda esta calidad por traslado a otra EPS o por desafiliación, deberá devolver el carné a la EPS que lo expidió. DEC-REGL 806 DE 1998 ARTÍCULO 87. Acreditación de la calidad de afiliado. El paciente que ingresa a una Institución Prestadora de Servicios de Salud informará sobre su calidad de afiliado al Sistema General de Seguridad Social en Salud y presentará el carné respectivo. De la calidad de afiliado se dejará constancia en los documentos de ingreso del paciente y se comunicará de tal hecho dentro de las veinticuatro (24) horas siguientes a la EPS o ARS correspondiente para los trámitres a que haya lugar. DEC-REGL 806 DE 1998 ARTÍCULO 47. Efectos de la afiliación. La afiliación a la Entidad Promotora de Salud o Administradora del Régimen Subsidiado, implica la aceptación de las condiciones propias del Régimen Contributivo o subsidiado a través del cual se afilia y aquellas relacionadas con cuotas moderadoras y copagos que fije la respectiva Entidad Promotora de Salud para la prestación de los servicios de conformidad con las normas. Estas últimas deberán ser informadas al afiliado. Afiliación al Régimen Contributivo DEC-REGL 806 DE 1998 ARTÍCULO 26. Afiliados al Régimen Contributivo. Las personas con capacidad de pago deberán afiliarse al Régimen Contributivo mediante el pago de una cotización o aporte económico previo, el cual será financiado directamente por el afiliado o en concurrencia entre éste y su empleador. Serán afiliados al Régimen Contributivo del Sistema General de Seguridad Social en Salud: 1. Como cotizantes: a. Todas aquellas personas nacionales o extranjeras, residentes en Colombia, vinculadas mediante contrato de trabajo que se rija por las normas colombianas, incluidas aquellas personas que presten sus servicios en las sedes diplomáticas y organismos internacionales acreditados en el país. b. Los servidores públicos. c. Los pensionados por jubilación, vejez, invalidez, sobrevivientes o sustitutos, tanto del sector público como del sector privado. En los casos de sustitución pensional o pensión de sobrevivientes deberá afiliarse la persona beneficiaria de dicha sustitución o pensión o el cabeza de los beneficiarios. d. Los trabajadores independientes, los rentistas, los propietarios de las empresas y en general todas las personas naturales residentes en el país, que no tengan vínculo contractual y reglamentario con algún empleador y cuyos ingresos mensuales sean iguales o superiores a un salario mínimo mensual legal vigente. e. Los cónyuges o compañeros(as) permanentes de las personas no incluidas en el Régimen de Seguridad Social en Salud de conformidad con lo establecido en el artículo 279 de la ley 100 de 1993 y que reúnen alguna de las características anteriores. La calidad de beneficiario del cónyuge afiliado a sistemas especiales, no lo exime de su deber de afiliación al Sistema General de Seguridad Social en Salud en los términos de la ley 100 de 1993. 2. Como beneficiarios: Los miembros del grupo familiar del cotizante, de conformidad con lo previsto en el presente decreto. DEC-REGL 806 DE 1998 ARTÍCULO 27. Afiliación cuando varios miembros del grupo familiar son cotizantes. Cuando varios miembros de un mismo grupo familiar, se encuentren en una de las situaciones descritas en el numeral 1º del artículo precedente, deberán cotizar para garantizar la solidaridad de todo el Sistema a la misma Entidad Promotora de Salud. DEC-REGL 695 DE 1994 ARTÍCULO 2. Vinculacion a las entidades que administren el sistema general de seguridad social en salud. La afiliación al sistema general de Seguridad Social en salud es independiente de la afiliación al Sistema general de Pensiones y al Régimen de Riesgos Profesionales. De acuerdo con lo establecido en la Ley 100 de 1993, cada afiliado podrá seleccionar la Entidad Promotora de Salud a la cual desea estar vinculado. Cobertura familiar DEC-REGL 806 DE 1998 ARTÍCULO 34. Cobertura familiar. El grupo familiar del afiliado cotizante o subsidiado, estará constituido por: · El cónyuge. · A falta de cónyuge la compañera o compañero permanente, siempre y cuando la unión sea superior a dos años. · Los hijos menores de dieciocho (18) años que dependen económicamente del afiliado. · Los hijos de cualquier edad si tienen incapacidad permanente y dependen económicamente del afiliado. · Los hijos entre los dieciocho (18) y los veinticinco (25) años, cuando sean estudiantes de tiempo completo, tal como lo establece el decreto 1889 de 1994 y dependan económicamente del afiliado. (se refiere al art. 15 ubicarlo) · Los hijos del cónyuge o compañera o compañero permanente del afiliado que se encuentren en las situaciones definidas en los numerales c. y d. del presente artículo. · A falta de cónyuge o de compañera o compañero permanente y de hijos, los padres del afiliado que no estén pensionados y dependan económicamente de éste. Parágrafo. Se entiende que existe dependencia económica cuando una persona recibe de otra los medios necesarios para su congrua subsistencia. DEC-REGL 806 DE 1998 ARTÍCULO 35. Inscripción del grupo familiar. Los afiliados deberán inscribir ante la Entidad Promotora de Salud - E.P.S. a cada uno de los miembros que conforman su grupo familiar según lo dispuesto en el artículo anterior. Esta inscripción se hará mediante el diligenciamiento del formulario que para el efecto determine la Superintendencia Nacional de Salud. Dicho formulario deberá ser suscrito por el afiliado. El formulario deberá suscribirlo también el empleador cuando se trate de personas con contrato de trabajo o de servidores públicos. La solicitud de inscripción deberá estar acompañada de una declaración del afiliado que se entenderá prestada bajo la gravedad del juramento, en la que manifieste que las personas que conforman su grupo familiar no están afiliadas a otra Entidad Promotora de Salud-EPS y que ninguna de ellas por su nivel de ingresos debe estar afiliada como cotizante. Parágrafo. El formulario y los anexos a que se refiere el presente artículo podrán ser destruidos después de un año contado a partir del momento de su recepción por la EPS, siempre y cuando los conserve por cualquier medio técnico que garantice la reproducción exacta de documentos, tales como la microfilmación, la micografía y los discos ópticos. El mismo procedimiento podrá seguirse con el formulario y documento de autoliquidación. DECRETO 1703 DE 2002 ARTÍCULO 3. Afiliación del Grupo Familiar. La afiliación al sistema requiere la presentación de los documentos que acreditan las condiciones legales de todos los miembros del núcleo familiar, así: 1. Para acreditar la calidad de cónyuge, el registro del matrimonio. 2. Para acreditar la calidad de compañero permanente, declaración juramentada del cotizante y compañero o compañera en la que se manifieste que la convivencia es igual o superior a dos años. En este evento la sustitución por un nuevo compañero con derecho a ser inscrito, exigirá el cumplimiento del término antes indicado. 3. Para acreditar la calidad de hijos o padres, o la de parientes hasta tercer grado de consanguinidad, los registros civiles en donde conste el parentesco. 4. Para acreditar la calidad de estudiante, certificación del establecimiento educativo, en donde conste edad, escolaridad, período y dedicación académica. 5. La incapacidad permanente de los hijos mayores de 18 años según lo establecido en los términos del Decreto 2463 de 2001. 6. La dependencia económica con declaración juramentada rendida personalmente por el cotizante, en la que conste el hecho. Para todos los efectos, la entrega de tales documentos es suficiente para acreditar la condición de beneficiario de acuerdo con las normas legales; lo anterior sin perjuicio de que las entidades promotoras de salud, EPS, o demás entidades obligadas a compensar, EOC, realicen las auditorías correspondientes, los cruces de información o que requieran al afiliado cotizante o empleador, según el caso, para que presente la documentación complementaria que acredite en debida forma tal condición, de acuerdo con lo dispuesto en el presente artículo para ser inscrito como beneficiario. DECRETO 1703 DE 2002 ARTÍCULO 4. Obligación de los afiliados. Además de la obligación de suministrar los soportes que acreditan la calidad de beneficiario de su grupo familiar cuando les sea requerida, es responsabilidad del afiliado cotizante reportar las novedades que se presenten en su grupo familiar y que constituyan causal de extinción del derecho del beneficiario, tales como fallecimientos, discapacidad, pérdida de la calidad de estudiante, independencia económica, cumplimiento de la edad máxima legal establecida y demás que puedan afectar la calidad del afiliado beneficiario. Cuando se compruebe por la entidad promotora de salud, la ocurrencia de un hecho extintivo de la calidad de beneficiario, no comunicado oportunamente a dicha entidad por parte del afiliado cotizante, dicha entidad seguirá el procedimiento de desafiliación correspondiente, previa comunicación escrita al afiliado cotizante, con no menos de un (1) mes de antelación; el cotizante responderá pecuniariamente en todo caso, por el reporte extemporáneo de las novedades correspondientes de su grupo familiar, debiendo reembolsar los gastos en que incurrió el Sistema durante el periodo en que el beneficiario carecía del derecho. Lo anterior sin perjuicio de las responsabilidades en cabeza del afiliado cotizante, la entidad promotora de salud, EPS, el empleador o la entidad pagadora de pensiones, cuando a ello hubiere lugar. DECRETO 1703 DE 2002 ARTÍCULO 9. Suspensión de la afiliación. Además de las causales previstas en el artículo 57 del Decreto 1406 de 1999, la afiliación será suspendida cuando no se presenten los soportes exigidos para los beneficiarios de que tratan los artículos 3, 5, 6 y 7 en los términos establecidos en el presente decreto. La prestación de los servicios de salud que requieran los beneficiarios suspendidos por esta causal, serán de cargo del afiliado cotizante del cual dependen. Cuando se acredite la condición de beneficiario antes de que opere la desafiliación, se levantará la suspensión y la EPS tendrá derecho a recibir las correspondientes UPC por los períodos de suspensión. DECRETO 1703 DE 2002 ARTÍCULO 6 INCISO 3. Se procederá a la suspensión de la afiliación respecto de los afiliados beneficiarios sobre quienes no se presente la documentación en los términos señalados en el presente decreto, hecho que deberá ser comunicado en forma previa y por escrito a la última dirección registrada por el afiliado cotizante con una antelación no menor a quince (15) días y se hará efectiva a partir del primer día del mes siguiente al de la respectiva comunicación. Durante el periodo de suspensión no habrá lugar a compensar por dichos afiliados. Transcurridos tres (3) meses de suspensión sin que se hayan presentado los documentos, se procederá a la desafiliación de los beneficiarios que no fueron debidamente acreditados con la consecuente pérdida de antigüedad. Cuando se compruebe que el cotizante incluyó beneficiarios que no integraban su grupo familiar, el afiliado cotizante también perderá su antigüedad en el Sistema. DEC-REGL 806 DE 1998 ARTÍCULO 36. Hijos con incapacidad permanente. Tienen derecho a ser considerados miembros del grupo familiar aquellos hijos que tengan incapacidad permanente producida por alteraciones orgánicas o funcionales incurables que impidan su capacidad de trabajo, de acuerdo con las normas vigentes sobre la materia. Dicha incapacidad deberá acreditarse mediante certificación expedida por un médico autorizado por la respectiva EPS. DEC-REGL 806 DE 1998 ARTÍCULO 37. Hijos adoptivos. Los hijos adoptivos tendrán derecho a ser incluidos en la cobertura familiar desde el momento mismo de su entrega a los padres adoptantes por parte del Instituto Colombiano de Bienestar Familiar o de alguna de las Casas de Adopción debidamente reconocidas por dicho Instituto. DEC-REGL 806 DE 1998 ARTÍCULO 38. Cobertura familiar del pensionado. La afiliación al Sistema de los pensionados por jubilación, vejez, invalidez o sobrevivientes, será también de cobertura familiar en iguales términos a los descritos anteriormente. DEC-REGL 47 DE 2000 ARTÍCULO 1. Cobertura familiar cuando los dos cónyuges cotizan al sistema. Cuando los dos cónyuges o compañeros permanentes son afiliados cotizantes en el sistema, deberán estar vinculados a la misma Entidad Promotora de Salud y los miembros del grupo familiar sólo podrán inscribirse en cabeza de uno de ellos. En este caso, se podrá inscribir en el grupo familiar a los padres de uno de los cónyuges siempre y cuando dependan económicamente de él y no se encuentren en ninguna de las situaciones descritas en el numeral 1 del artículo 30 del Decreto 806 de 1998, en concurrencia de los hijos con derecho a ser inscritos, siempre y cuando la suma de los aportes de los cónyuges sea igual o superior al 150% de las unidades de pago por capitación correspondiente a los miembros del grupo familiar con derecho a ser inscritos incluyendo a los cónyuges y a los padres que se van a afiliar. (la referencia al parecer esta errada) En el evento en que los padres del otro cónyuge o compañero permanente también dependan económicamente de los cotizantes, éstos podrán inscribirlos en calidad de cotizante dependiente siempre y cuando cancelen un valor adicional conforme lo establece el presente decreto. Si uno de los cónyuges dejare de ostentar la calidad de cotizante, tanto éste como los beneficiarios quedarán inscritos en cabeza del cónyuge que continúe cotizando y los padres inscritos pasarán en forma automática a ostentar la calidad de adicionales y pagarán los valores correspondientes conforme lo establece el presente decreto. PARÁGRAFO. Para todos los efectos contemplados en el presente decreto, cuando se aluda a las Entidades Promotoras de Salud, se entenderán incluidas todas aquellas entidades que se encuentran autorizadas para administrar el régimen contributivo del Sistema General de Seguridad Social en Salud. DEC-REGL 806 DE 1998 ARTÍCULO 40. Otros miembros dependientes. Cuando un afiliado cotizante tenga otras personas diferentes a las establecidas anteriormente, que dependan económicamente de él y que sean menores de 12 años o que tengan un parentesco hasta el tercer grado de consanguinidad, podrán incluirlos en el grupo familiar, siempre y cuando pague un aporte adicional equivalente al valor de la Unidad de Pago por Capitación correspondiente según la edad y el género de la persona adicional inscrita en el grupo familiar, establecidas por el Consejo Nacional de Seguridad Social en Salud. En todo caso el afiliado cotizante deberá garantizar como mínimo un año de afiliación del miembro dependiente y en consecuencia la cancelación de la UPC correspondiente. Este afiliado se denominará cotizante dependiente y tiene derecho a los mismos servicios que los beneficiarios. Parágrafo. La afiliación o desafiliación de estos miembros deberá ser registrada por el afiliado cotizante mediante el diligenciamiento del formulario de novedades. DEC-REGL 2400 DE 2002 ARTÍCULO 1. El artículo 7° del Decreto 1703 de 2 de agosto de 2002 quedará así: “Artículo 7°. Afiliación de miembros adicionales del grupo familiar. Los cotizantes dependientes o afiliados adicionales, de que trata el artículo 40 del Decreto 806 de 1998, (ANTERIOR) sólo podrán ser inscritos o contar como afiliados adicionales, siempre que el cotizante pague en forma mensual anticipada a la Entidad Promotora de Salud, un aporte equivalente en términos de las Unidades de Pago por Capitación fijadas por el Consejo Nacional de Seguridad Social en Salud que correspondan al grupo etáreo y zona geográfica de influencia al que pertenece el beneficiario adicional, de acuerdo con la siguiente tabla: Grupos etáreos Número de UPC a pagar Menores de 1 año 1.00 De 1 a 4 años 1.00 De 5 a 14 años 1.00 De 15 a 44 años (hombres) 3.00 De 15 a 44 años (mujeres) 2.02 De 45 a 59 años 1.85 Mayores de 60 años 1.00 Adicionalmente el afiliado cotizante, respecto de los cotizantes dependientes será responsable del pago del valor mensual definido por el Consejo Nacional de Seguridad Social en Salud para la financiación de las actividades de promoción de la salud y prevención de la enfermedad y de un valor destinado a la Subcuenta de Solidaridad. Este último equivaldrá al 10% de la sumatoria del valor que resulte de sumar las UPC a pagar de acuerdo con su grupo etáreo fijadas en la tabla más el valor de promoción y prevención. El pago de los aportes correspondientes a los cotizantes dependientes se hará con cargo a los recursos del cotizante, directamente o a través de descuentos de nómina del cotizante. La entidad promotora de salud, EPS, apropiará el valor de una UPC correspondiente al grupo etáreo del afiliado adicional y el valor correspondiente a las actividades de promoción y prevención y girará a la Subcuenta de Solidaridad del Fosyga el aporte de solidaridad. Cuando se reciban sumas superiores a la UPC que corresponde al afiliado adicional, la EPS girará el valor restante a la Subcuenta de Compensación del Fosyga a través del proceso de compensación, en el formato que para el efecto defina elMinisterio de la Protección Social. PARÁGRAFO. Se considera práctica ilegal o no autorizada, el que la EPS asuma con sus propios recursos el pago de los valores a cargo del cotizante por concepto de cotizantes dependientes o que otorguen beneficios de exoneración total o parcial de esta responsabilidad al titular de la obligación”. DEC-REGL 47 DE 2000 ARTÍCULO 2. Régimen para los cotizantes dependientes. Se establecen las siguientes reglas para los afiliados adicionales o cotizantes dependientes definidos en el artículo 40 del Decreto 806 de 1998: 1. Sólo podrán incluir nuevos afiliados adicionales aquellos cotizantes que hubieran cancelado en forma oportuna y completa sus obligaciones al sistema durante el trimestre inmediatamente anterior a la inclusión del afiliado adicional. 2. Cuando el afiliado cotizante incluya a un afiliado adicional e incurra en mora superior a treinta (30) días, el afiliado adicional será desafiliado. Para este efecto, se entiende que la representación del afiliado adicional está en cabeza del afiliado cotizante. Por ser la afiliación adicional inseparable de la afiliación del cotizante principal, el pago que se realice frente al afiliado adicional no tendrá valor si el afiliado cotizante no se encuentra al día con sus obligaciones. 3. Los afiliados cotizantes a quienes se les hubiera cancelado su afiliación por falta de pago, sólo podrán afiliar personas adicionales, una vez transcurridos doce meses de pagos continuos contados a partir de la fecha de su reingreso al sistema. 4. Los afiliados adicionales estarán sujetos a períodos mínimos de cotización, los cuales se contarán a partir de la fecha de su inclusión. Cuando se afilien adicionales con tratamientos en curso, sujetos a períodos mínimos de cotización es deber del afiliado cotizante cancelar en forma directa a la Entidad Promotora de Salud los recursos necesarios para costear íntegramente este tratamiento, hasta el momento en que cumpla con las semanas requeridas. 6. No se podrán incluir como afiliados adicionales a personas que se encuentren afiliados al régimen subsidiado o a un régimen de excepción salvo que demuestren su desafiliación a dicho sistema o personas que tengan capacidad de pago. El cotizante que incurra en esta conducta deberá reembolsar todos los gastos en que hubiera incurrido la Entidad Promotora de Salud frente al afiliado adicional. DEC-REGL 783 DE 2000 ARTÍCULO 7. El numeral 7 del artículo 2° del Decreto 047 de 2000, quedará así: "7. El afiliado cotizante que incurra en mora frente a los pagos continuos de su afiliado adicional, no podrá afiliar a nuevas personas adicionales durante los dos (2) años siguientes a la verificación de la conducta, manteniendo lo señalado en los numerales 1 y 3 del presente artículo. Esta disposición no será aplicable para el trabajador dependiente cuando el incumplimiento en los pagos sea imputable al empleador". 8. No se podrán incluir como afiliados adicionales, por el mismo cotizante o su cónyuge o compañero permanente, aquellas personas que hubieran afiliado en calidad de adicionales durante los tres (3) años anteriores y respecto de las cuales no hubiera mantenido pagos continuos. El incumplimiento de esta disposición dará derecho a la cancelación inmediata de la afiliación. 9. Los pagos frente a los afiliados adicionales se deberán realizar en forma anticipada por períodos mensuales. DEC-REGL 783 DE 2000 ARTÍCULO 8. El numeral 10 del artículo 2° del Decreto 047 de 2000, quedará así: "10. La inclusión en el núcleo familiar de otros miembros adicionales dependientes, sólo procederá si el afiliado cotizante garantiza la afiliación de estos por un período mínimo de dos años. Para tal efecto deberá convenir con la EPS el mecanismo de garantía correspondiente, que podrá consistir en la suscripción de un título valor o el compromiso de permanencia. La pérdida de la condición de trabajador cotizante deriva en la desafiliación del afiliado adicional". DEC-REGL 806 DE 1998 ARTÍCULO 41. Cobertura en diferentes municipios. Los beneficiarios de la cobertura familiar podrán acceder a los servicios del Sistema General de Seguridad Social en Salud, siempre que todos los miembros que componen el grupo familiar, cotizantes o no, se encuentren afiliados a la misma Entidad Promotora de Salud. En este caso, para la prestación de los servicios, si la Entidad Promotora correspondiente no tiene cobertura en el lugar de residencia, deberá celebrar convenios con las Entidades Promotoras de Salud del lugar o en su defecto, con las instituciones prestadoras de servicios de salud. En todo caso las Entidades Promotoras de Salud deberán garantizar la atención en salud a sus afiliados en casos de urgencias en todo el territorio nacional. Formas de afiliación - Afiliación individual DEC-REGL 806 DE 1998 ARTÍCULO 42. Artículo 42. Formas de afiliación. La afiliación en cualquiera de las entidades promotoras de salud podrá ser individual o colectiva. 1. La afiliación individual es la forma de afiliación que cubre a un solo grupo familiar o a una sola persona cuando esta carezca de cónyuge o compañero o compañera permanente, hijos o padres con derecho a ser inscritos. DEC-REGL 806 DE 1998 ARTÍCULO 45. Libertad de elección por parte del afiliado. La afiliación a una cualquiera de las Entidades Promotoras de Salud -E.P.S. en los regímenes contributivo y subsidiado, es libre y voluntaria por parte del afiliado. En el Régimen Contributivo, tratándose de personas vinculadas a la fuerza laboral mediante contrato de trabajo o como servidores públicos, la selección efectuada deberá ser informada por escrito al empleador al momento de la vinculación o cuando se traslade de Entidad Promotora de Salud, con el objeto de que este efectúe las cotizaciones a que haya lugar. Efectuada la selección, el empleador deberá adelantar el proceso de afiliación con la respectiva Entidad Promotora de Salud, mediante el diligenciamiento de un formulario único previsto para el efecto por la Superintendencia Nacional de Salud, que deberá contener por lo menos los siguientes datos : Nombres y apellidos o razón social y NIT del empleador. Nombre, apellido e identificación del afiliado cotizante. Nombre e identificación del grupo familiar del afiliado Salario o ingreso base de cotización del afiliado. Dirección de residencia del trabajador y dirección del empleador y/o entidad que otorga la pensión. Sexo y fecha de nacimiento del afiliado cotizante y de su grupo familiar. Administradora de Riesgos Profesionales a la cual se encuentra afiliado el cotizante. Mención de otros cotizantes del grupo familiar. Los trabajadores independientes y demás personas naturales con capacidad de pago, deberán afiliarse a la Entidad Promotora de Salud-E.P.S. que seleccionen, mediante el diligenciamiento del respectivo formulario único. La Superintendencia Nacional de Salud definirá la información adicional que deberá contener el formulario para la afiliación de dichas personas y para el pago de las respectivas cotizaciones y deberá establecerse si la afiliación se efectúa a través de una entidad agrupadora o directamente. Cuando el afiliado se traslade de Entidad Promotora de Salud, en el formulario de registro de novedades y traslados definido por la Superintendencia Nacional de Salud, deberá consignarse que la decisión de traslado ha sido tomada de manera libre y espontánea. DEC-REGL 806 DE 1998 ARTÍCULO 46. Periodo para subsanar errores o inconsistencias. Cuando la afiliación no cumpla los requisitos mínimos establecidos, la Entidad Promotora de Salud deberá comunicarlo al solicitante y al respectivo empleador, cuando fuere el caso, dentro de los treinta días siguientes a la fecha de presentación del formulario en la cual se solicitó la vinculación, para efectos de subsanar los errores o las inconsistencias. DEC-REGL 1703 DE 2002 ARTÍCULO 30. Obligación de la afiliación. Para el cumplimiento del deber impuesto en el numeral 1 del artículo 161 de la Ley 100 de 1993, los empleadores como integrantes del Sistema General de Seguridad Social en Salud deberán afiliar al Sistema a todas las personas que tengan alguna vinculación laboral. Tal afiliación deberá efectuarse al momento mismo del inicio de la relación laboral y deberá mantenerse y garantizarse durante todo el tiempo que dure dicha relación. Al momento de diligenciar el formulario de afiliación a la entidad promotora de salud, el empleador deberá ilustrar al trabajador sobre la prohibición existente de la múltiple afiliación, y le informará sobre las consecuencias de orden económico que la inobservancia de esta prohibición podrá acarrearle. Las entidades de aseguramiento, tanto del régimen contributivo y subsidiado, adelantarán campañas de divulgación y educación a sus afiliados, con miras a contribuir al pleno conocimiento y acatamiento, entre otras, de las disposiciones que regulan los derechos y obligaciones de los afiliados al Sistema, régimen de afiliación y movilidad, y prohibición de múltiples afiliaciones en los términos del Decreto 806 de 1998, del presente decreto y demás disposiciones que los modifiquen o adicionen. (presente decreto) DEC-REGL 1703 DE 2002 ARTÍCULO 31. Consulta base de datos. Las entidades promotoras de salud, EPS, y las de regímenes de excepción, al momento de recibir toda nueva solicitud de afiliación o traslado, bien sea en calidad de beneficiario o cotizante, deberán consultar la base de datos de afiliados de la Superintendencia Nacional de Salud u otra dispuesta por el Ministerio de la Protección Social, con el fin de constatar que el solicitante y los miembros de su grupo familiar no tengan registradas otra u otras afiliaciones al Sistema. De encontrarse registradas otras afiliaciones, la entidad receptora de la solicitud de afiliación o traslado informará sobre esta solicitud a las demás entidades que lo reporten como afiliado, dentro de los cinco (5) días siguientes a su presentación, identificando plenamente al peticionario, para que dentro de un término no mayor de ocho (8) días hagan sus observaciones frente a la eventual múltiple afiliación o trasgresión a normas sobre movilidad dentro del Sistema. Si dentro de este término no hiciere ninguna observación se tendrá como válida la nueva afiliación o traslado y cesará de inmediato todo derecho para continuar realizando cobros o apropiaciones de UPC. Parágrafo 1°. Si las entidades promotoras de salud, EPS, no llegaren a un acuerdo en relación con la solicitud de afiliación por contravenir las disposiciones que regulan la afiliación y movilidad dentro del Sistema General de Seguridad Social en Salud, la Superintendencia Nacional de Salud dirimirá tales controversias, en un término máximo de treinta (30) días calendario. Mientras la Superintendencia Nacional de Salud emite su pronunciamiento sobre la solicitud de afiliación en controversia, la entidad objetante garantizará la prestación de los servicios de salud a que tenga derecho el afiliado. Lo anterior sin perjuicio de la manifestación expresa que pueda hacer el afiliado sobre su permanencia en la entidad promotora de salud de su preferencia, siempre y cuando reúna las condiciones de permanencia en ella. Parágrafo 2°. Las entidades promotoras de salud, EPS, y demás entidades obligadas a compensar, EOC, que no realicen las consultas de que trata el presente artículo o se abstuvieren de dar respuesta a las consultas efectuadas en los términos señalados, serán responsables ante el Fondo de Solidaridad y Garantía por las Unidades de Pago por Capitación, UPC, pagadas en exceso por estos afiliados, sin perjuicio de las sanciones que, en ejercicio de sus funciones y dentro del marco de sus competencias, imponga la Superintendencia Nacional de Salud. Parágrafo 3°. El procedimiento previsto en el presente artículo será igualmente aplicado por las entidades administradoras del régimen subsidiado al momento de recibir solicitudes de afiliación o de traslado, y serán igualmente responsables en los términos del parágrafo 2° de esta norma. Afiliación colectiva DECRETO 3615 DE 2005 ARTÍCULO 1. Objeto. El presente decreto DEFINE los requisitos y procedimientos para la afiliación de los trabajadores independientes en forma colectiva al Sistema de Seguridad Social Integral, a través de las asociaciones y agremiaciones. DECRETO 3615 DE 2005 ARTÍCULO 2. Definiciones. Para efecto de la afiliación colectiva de trabajadores independientes al Sistema de Seguridad Social Integral de que trata el presente decreto, se entiende por: 2.1 Agremiación: Persona jurídica de derecho privado sin ánimo de lucro, que agrupa personas naturales con la misma profesión u oficio o que desarrollan una misma actividad económica, siempre que estas tengan la calidad de trabajadores independientes, previo el cumplimiento de los requisitos establecidos en el presente decreto. 2.2 Asociación: Persona jurídica de derecho privado sin ánimo de lucro, que agrupa de manera voluntaria a personas naturales con una finalidad común, siempre que estas tengan la calidad de trabajadores independientes, previo el cumplimiento de los requisitos establecidos en el presente decreto. 2.3 Trabajador independiente: Persona natural que realiza una actividad económica o presta sus servicios de manera personal y por su cuenta y riesgo. DEC-REGL 2313 DE 2006 ARTÍCULO 1. Modifícase el artículo 3° del Decreto 3615 de 2005, el cual quedará así: Artículo 3. Requisitos para la afiliación del trabajador independiente. Para los efectos de la afiliación de que trata el presente decreto, el trabajador independiente deberá acreditar ante las entidades administradoras del Sistema de Seguridad Social Integral, su vinculación a una agremiación o asociación mediante certificación escrita expedida por la misma. PARÁGRAFO 1. La vinculación del trabajador independiente a cualquiera de las agremiaciones o asociaciones que cumplan las funciones establecidas en el presente decreto, no constituye relación o vínculo laboral. PARÁGRAFO 2. El trabajador independiente que voluntariamente quiera afiliarse al Sistema General de Riesgos Profesionales, debe estar previamente afiliado a los Sistemas Generales de Seguridad Social en Salud y Pensiones. DECRETO 3615 DE 2005 ARTÍCULO 4.. Reglas para la afiliación colectiva de los trabajadores independientes. Las entidades autorizadas para afiliar colectivamente a trabajadores independientes deberán someterse al cumplimiento de las siguientes reglas: 4.1 El recaudo de las cotizaciones se hará mes a mes. En consecuencia, las asociaciones o agremiaciones no podrán recaudar aportes por períodos superiores y las cotizaciones al Sistema de Seguridad Social Integral deberán consignarse en el mismo mes en que fueron recibidas. 4.2 Las entidades autorizadas para afiliar colectivamente a sus asociados o agremiados les exigirán que los aportes a la Seguridad Social Integral se realicen por períodos mensuales completos y sobre el ingreso base de cotización establecido en la Ley 100 de 1993 y demás normas que la modifiquen, sustituyan o adicionen, teniendo en cuenta que, en ningún caso, el ingreso base de cotización al Sistema de Seguridad Social en Salud puede ser inferior a la base de cotización para el Sistema General de Pensiones. DECRETO 3615 DE 2005 ARTÍCULO 6. Autorización. El Ministerio de la Protección Social autorizará a las agremiaciones y asociaciones para afiliar colectivamente a sus miembros al Sistema de Seguridad Social Integral, previa solicitud de su representante legal, la cual deberá cumplir con los requisitos señalados en el artículo siguiente. Una vez autorizada la agremiación o asociación, el Ministerio de la Protección Social notificará directamente a las entidades administradoras del Sistema de Seguridad Social Integral sobre las entidades autorizadas para la afiliación colectiva de que trata el presente decreto; de igual forma, las entidades administradoras deberán verificar mensualmente, la existencia y permanencia de las agremiaciones o asociaciones en el registro que deberá mantener actualizado el Ministerio de la Protección Social. DEC-REGL 2313 DE 2006 ARTÍCULO 3. Modifícase el artículo 7° del Decreto 3615 de 2005, el cual quedará así: Artículo 7°. Requisitos para obtener la autorización. Para obtener la autorización de que trata el artículo anterior, las agremiaciones y asociaciones deberán acreditar junto con la solicitud, el cumplimiento de los siguientes requisitos: 1. Copia de la personería jurídica en la que conste que es una entidad de derecho privado sin ánimo de lucro, constituida legalmente como mínimo con un (1) año de antelación, contado a partir de la fecha de presentación de la solicitud de autorización prevista en el artículo anterior y que durante ese año ha desarrollado el mismo objeto social. 2. Acreditar un número mínimo de quinientos (500) afiliados. 3. Listado actualizado de afiliados activos que deberá contener: nombre completo, identificación, ciudad, dirección de residencia, número de teléfono, fecha de afiliación a la asociación o agremiación, ingreso base de cotización, monto de la cotización, nombre de las entidades administradoras del Sistema de Seguridad Social Integral a las que se encuentren afiliados o se vayan a afiliar, discriminando cada uno de los Sistemas de Seguridad Social Integral. 4. Copia de los estatutos de la entidad. 5. Copia del reglamento interno en el que se señalen los deberes y derechos de los agremiados o asociados. 6. Acreditar mediante certificación expedida por el revisor fiscal, contador o representante legal según corresponda, la constitución de la reserva especial de garantía mínima de que trata el artículo 9 del presente decreto. 7. Establecer dentro de sus Estatutos, el servicio de afiliación colectiva al Sistema de Seguridad Social Integral. 8. Certificación expedida por la entidad financiera en la que conste la inversión de los recursos de la reserva especial de garantía mínima, la cual deberá contener además, el nombre y NIT de la agremiación o asociación, el número de la cuenta, el valor y la destinación de la misma. 9. Presentar actualizados los estados financieros de la entidad, donde se refleje la reserva especial como un rubro de destinación específica y exclusiva para el pago de las cotizaciones de sus trabajadores independientes afiliados. 10. Acreditar un patrimonio mínimo de 300 salarios mínimos legales mensuales vigentes, sin incluir la reserva especial de garantía mínima prevista en el artículo 9 del presente decreto. La solicitud de que trata el artículo anterior deberá precisar a qué Sistema de Seguridad Social se afiliarán de manera colectiva sus trabajadores independientes miembros. DEC-REGL 2313 DE 2006 ARTÍCULO 4. Modifícase el artículo 8° del Decreto 3615 de 2005, el cual quedará así: Artículo 8°. Deberes de la entidad autorizada para la afiliación colectiva. Son deberes de las agremiaciones y asociaciones autorizadas para afiliar colectivamente trabajadores independientes, los siguientes: 1. Inscribirse como tales, ante las respectivas entidades administradoras del Sistema de Seguridad Social Integral. 2. Garantizar a sus afiliados la libre elección de las entidades administradoras de los Sistemas Generales de Seguridad Social en Salud y Pensiones. 3. Informar al afiliado sobre el carácter voluntario de la afiliación al Sistema General de Riesgos Profesionales. 4. Afiliar a los agremiados que así lo decidan, a la entidad administradora de riesgos profesionales seleccionada por la agremiación. 5. Convocar periódicamente y cuando se requiera a sus trabajadores independientes afiliados, con el fin de facilitar la capacitación y la asesoría que debe brindar la ARP. 6. Establecer con la ARP respectiva, actividades, planes, programas y acciones de promoción y prevención tendientes a mejorar las condiciones de trabajo de sus trabajadores independientes afiliados. 7. Reportar a la ARP dentro del término de dos (2) días hábiles siguientes a su ocurrencia o al diagnóstico según sea el caso, los accidentes de trabajo y las enfermedades profesionales de sus trabajadores independientes afiliados. 8. Pagar con recursos de la reserva especial de garantía mínima, las cotizaciones al Sistema de Seguridad Social Integral cuando el afiliado se encuentre en mora. 9. Informar a sus agremiados o asociados sobre los derechos y deberes que se adquieren al afiliarse de forma colectiva al Sistema de Seguridad Social Integral. 10. Adelantar los trámites administrativos de afiliación y reporte de novedades del trabajador independiente y sus beneficiarios. 11. Suscribir las certificaciones que requiera el trabajador independiente para afiliarse al Sistema de Seguridad Social Integral. 12. Colaborar en la verificación de la documentación que acredita la condición de beneficiario del cotizante, antes de su remisión a la entidad administradora del Sistema de Seguridad Social Integral. 13. Colaborar con el afiliado para obtener el pago de las prestaciones económicas respectivas a que tenga derecho. 14. Llevar las estadísticas de los accidentes de trabajo y las enfermedades profesionales de los trabajadores independientes afiliados. 15. Tener 2.000 afiliados en un período no superior a dos (2) años, contados a partir de la fecha de la autorización a que se refiere el artículo 6° del presente decreto”. DEC-REGL 2313 DE 2006 ARTÍCULO 5. Modifícase el artículo 9° del Decreto 3615 de 2005, el cual quedará así: “Artículo 9°. Reserva especial de garantía mínima. Para efectos de obtener la autorización de que trata el artículo 6° del presente decreto, las agremiaciones y asociaciones deberán acreditar la constitución de una reserva especial de garantía mínima de 300 salarios mínimos legales mensuales vigentes para los primeros 500 afiliados, y por cada afiliado adicional al número mínimo definido en el presente artículo, deberán prever permanentemente, el valor de las cotizaciones de 2 meses a cada uno de los Sistemas de Seguridad Social Integral a los que se encuentren afiliados de manera colectiva. Los recursos de esta reserva especial de garantía mínima, deberán constituirse en entidades financieras vigiladas por la Superintendencia Financiera e invertirse en instrumentos de alta seguridad, liquidez y rentabilidad de manera que pueda atenderse en forma oportuna la garantía. Cuando los recursos de la reserva especial de garantía mínima se inviertan en cuenta de ahorro, estos deberán estar consignados en una sola cuenta que registre la totalidad de la reserva de acuerdo con el número de afiliados y el valor, dependiendo de cada uno de los Sistemas de Seguridad Social Integral a los que se encuentren afiliados los trabajadores independientes de manera colectiva. Los rendimientos financieros de la reserva especial de garantía mínima, de que trata el presente artículo deberán destinarse para el fortalecimiento de la misma. El manejo de esta reserva se debe reflejar en los estados financieros de la entidad, como un rubro de destinación específica y exclusiva para el pago de las cotizaciones de sus asociados. PARÁGRAFO. En el evento que los afiliados entren en mora en el pago de aportes, las agremiaciones o asociaciones deberán pagar las cotizaciones con cargo a la reserva especial de garantía mínima. Si se agotara dicha reserva, el Ministerio de la Protección Social cancelará la autorización a la agremiación o asociación. DECRETO 3615 DE 2005 ARTÍCULO 10.. Recursos de la reserva especial de garantía mínima. Las agremiaciones o asociaciones, podrán recibir donaciones con destino a la reserva especial de garantía mínima, con el fin de contribuir en el valor del aporte del afiliado al Sistema de Seguridad Social Integral. Asimismo, podrán reducir el aporte de sus agremiados o de sus asociados, financiándolo con sus recursos, siempre y cuando, se garantice la reserva especial de garantía que trata el artículo 9° del presente decreto. Parágrafo. La agremiación o asociación podrá cobrar una contribución económica a cada afiliado para efectos de sufragar los gastos administrativos en que incurran por la afiliación colectiva, hasta por un monto equivalente al 25% de un salario mínimo mensual legal vigente, en un período de un año, de acuerdo con la periodicidad establecida en los estatutos o reglamentos de la agremiación o asociación. Estos recursos no harán parte de la reserva especial de garantía mínima. DECRETO 3615 DE 2005 ARTÍCULO 11. Cancelación de la autorización. El Ministerio de la Protección Social, cancelará la autorización de que trata el artículo 6° del presente decreto a las agremiaciones o asociaciones que dejen de cumplir con uno o varios de los requisitos exigidos para obtener la autorización, o cuando se demuestre que estas promueven o toleran la evasión o elusión de aportes al Sistema de Seguridad Social Integral. DECRETO 3615 DE 2005 ARTÍCULO 12. Obligatoriedad de enviar información. Las agremiaciones y asociaciones están obligadas a suministrar trimestralmente al Ministerio de la Protección Social o a la Superintendencia Nacional de Salud, según corresponda, la siguiente información: 11.1 Relación actualizada de afiliados. 11.2 Certificación expedida por el revisor fiscal, contador o representante legal según corresponda, a través de la cual se acredite que se mantiene la reserva especial de garantía mínima de que trata el artículo 9° del presente decreto. DEC-REGL 2313 DE 2006 ARTÍCULO 6. Modifícase el artículo 13 del Decreto 3615 de 2005, el cual quedará así: Artículo 13. Congregaciones religiosas. Para efectos de la afiliación de los miembros de las comunidades y congregaciones religiosas al Sistema de Seguridad Social Integral, estas se asimilan a las asociaciones. Para efectos de la afiliación al Sistema de Seguridad Social Integral, los miembros religiosos de las comunidades y congregaciones de que trata el presente artículo, tendrán el carácter de trabajadores independientes. PARÁGRAFO 1. A las comunidades y congregaciones religiosas, no les será exigible la acreditación del número mínimo de afiliados, ni el establecimiento del servicio de afiliación colectiva al Sistema de Seguridad Social Integral dentro de sus Estatutos. PARÁGRAFO 2. La reserva especial de garantía mínima de que trata el artículo 9 del presente decreto, deberá constituirse por cada miembro de la comunidad o congregación y deberá prever permanentemente, el valor correspondiente a dos (2) meses de cotizaciones a cada uno de los Sistemas de Seguridad Social Integral a los que se encuentren afiliados de manera colectiva. DEC-REGL 2313 DE 2006 ARTÍCULO 7. Disposiciones complementarias. Los aspectos no regulados en el presente decreto, se regirán por lo dispuesto para los trabajadores independientes en las normas que regulan los Sistemas Generales de Salud, Pensiones y Riesgos Profesionales, en especial las contenidas en el Decreto 2800 de 2003. DECRETO 1703 DE 2002 ARTÍCULO 16. Requisitos para la afiliación y permanencia de los trabajadores de las entidades agrupadoras. La afiliación y permanencia de los trabajadores que formen parte de la nómina de trabajadores dependientes de la entidad agrupadora, requiere, de la demostración de la afiliación y pago de aportes a los sistemas de riesgos profesionales y de pensiones. DEC-REGL 2400 DE 2002 ARTÍCULO 4. El artículo 18 del Decreto 1703 de 2 de agosto de 2002 quedará así: “Artículo 18. Requisitos para afiliación de los asociados a las cooperativas de trabajo asociado. Las cooperativas y precooperativas de trabajo asociado de que tratan la Ley 79 de 1988, y los Decretos 468 y 1333 de 1990, (CONSERVAR LAS REFERENCIAS) no podrán actuar como agrupadoras para la afiliación colectiva establecida en este decreto ni como mutuales para estos mismos efectos. La afiliación de miembros asociados a las cooperativas o precooperativas de trabajo asociado, requiere la demostración efectiva de: a) La condición de asociado; b) Que el asociado trabaja directamente para la cooperativa. Estas dos condiciones se acreditan con copia del convenio de asociación. El registro y aprobación de sus regímenes de trabajo, compensaciones y de previsión y seguridad social por parte del Ministerio de la Protección Social, de conformidad con los artículos 19 y 20 del Decreto 468 de 1990, será exigible para el registro de la cooperativa o precooperativa ante la administradora, en los términos del Decreto 1406 de 1999, para el registro de aportante. La cotización de los asociados de las cooperativas y precooperativas de trabajo asociado, al Sistema General de Seguridad Social, se efectuará de acuerdo con el ingreso base de cotización previsto establecido en el Decreto 4588 de 2006 (artículos 27 y 28 compilados en el libro de normas comunes), sin que la cotización pueda ser inferior al 12,5% de un salario mínimo legal mensual vigente, excepto cuando existen novedades de ingreso y retiro. Para la afiliación al Sistema General de Seguridad Social en Salud debe acreditarse la afiliación a los sistemas de pensiones y riesgos profesionales, de conformidad con lo establecido en la Ley 633 de 2000. La permanencia en estos sistemas es condición indispensable para obtener el servicio en salud. La Superintendencia Nacional de Salud y el Ministerio de la Protección Social en Salud, o las administradoras, podrán verificar el mantenimiento de la calidad de trabajador asociado, y el monto de los aportes. Para efectos del control las cooperativas y precooperativas de trabajo asociado tendrán ante la Superintendencia Nacional de Salud y las administradoras los mismos derechos y obligaciones que las disposiciones legales le asignan a los empleadores”. DECRETO 1703 DE 2002 ARTÍCULO 19. Información inexacta o inconsistente sobre afiliación colectiva. Cuando las entidades promotoras de salud, EPS, establezcan que la información recibida de la agrupadora no se ajusta a las normas de afiliación colectiva o que la misma no se remitió dentro de los 30 días siguientes a su requerimiento, procederán a realizar la desafiliación de la población afiliada por su intermedio y podrán negarse a recibir nuevos afiliados de la agrupadora correspondiente, previa comunicación de la cancelación de su inscripción, enviada dentro de los cinco (5) días siguientes al domicilio de la entidad agrupadora. De este hecho, y de la renuencia a suministrar información, la entidad promotora de salud, EPS, deberá informar a la Superintendencia Nacional de Salud, dentro de los 15 días siguientes a su ocurrencia, para que se apliquen las sanciones a que haya lugar. La Superintendencia Nacional de Salud dentro de sus actividades de inspección, vigilancia y control, verificará el cumplimiento por parte de las entidades autorizadas como agrupadoras, de los requisitos establecidos en este decreto. Control a la evasión DEC-REGL 806 DE 1998 ARTÍCULO 78. Remisión de información. Las Entidades Promotoras de Salud y las Adaptadas suministrarán mensualmente de acuerdo con las especificaciones definidas por la Dirección General de Seguridad Social delMinisterio de la Protección Social, la información necesaria para controlar la evasión de aportes, la elusión de los mismos y la doble afiliación al sistema, sin perjuicio de la reserva que por ley tengan algunos documentos. DEC-REGL 806 DE 1998 ARTÍCULO 85. Autorización especial. Las Entidades Promotoras de Salud podrán solicitar en cualquier momento a sus afiliados cotizantes, afiliados dependientes o beneficiarios la documentación que requieran para verificar la veracidad de sus aportes o la acreditación de su calidad, sin perjuicio de la reserva que por ley tengan algunos documentos. En ningún caso podrá supeditarse la prestación de servicios de salud a la presentación de dichos documentos. De igual manera la EPS solicitará el reembolso por los servicios prestados a sus usuarios, cuando establezca que la persona debería estar afiliada al sistema como cotizante, durante los seis meses inmediatamente anteriores a su vinculación. DEC-REGL 806 DE 1998 ARTÍCULO 86. Control a la evasión. Para celebrar contratos de prestación de servicios con personas naturales, las entidades del Estado deberán exigir la acreditación de la afiliación al Sistema General de Seguridad Social. DEC-REGL 1703 DE 2002 ARTÍCULO 28. Obligaciones de las empresas de servicios temporales. Las empresas de servicios temporales con el propósito de dar cumplimiento a lo establecido en el artículo 81 del Código Sustantivo del Trabajo, estarán obligadas a: 1. Entregar a la entidad beneficiaria o contratante de los servicios, cuando adelanten la contratación de trabajadores con personas jurídicas, dentro del mes siguiente a la terminación del contrato temporal, copia de los documentos que acrediten el cumplimiento de sus obligaciones con el Sistema General de Seguridad Social en Salud. 2. Proceder, durante todo el tiempo que dure la contratación, frente a cada período mensual, a hacer la remisión correspondiente por parte de la empresa de servicios temporales a la empresa contratante, de la documentación que acredite el pleno cumplimiento de sus obligaciones con el Sistema General de Seguridad Social en Salud. Esta remisión deberá efectuarse dentro de los primeros diez días de cada mes. 3. Discriminar durante todo el proceso de facturación y cobro, los montos del pago que serán aplicados a cada uno de los sistemas, debiéndose entregar copia de la misma al trabajador por parte del empleador al momento del pago. Cuando no se concrete la remisión de documentos, el empleador deberá informar dentro de los cinco (5) días siguientes al vencimiento de los correspondientes plazos, a la Superintendencia Nacional de Salud, para que dentro del ámbito de su competencia, adopte las medidas correspondientes. DEC-REGL 1703 DE 2002 ARTÍCULO 25. Afiliación de los trabajadores de la construcción. Los curadores urbanos y demás autoridades competentes para estudiar, tramitar y expedir las licencias de construcción y urbanismo, velarán en el trámite correspondiente y en la ejecución de la obra, que el solicitante titular se encuentre cancelando sus obligaciones frente al Sistema de Seguridad Social respecto de todos sus trabajadores en proyectos en ejecución bajo su responsabilidad. Cuando este requisito no sea acreditado, informará a la Superintendencia Nacional de Salud con el fin de que inicie las investigaciones y aplique las sanciones a que haya lugar. DEC-REGL 1703 DE 2002 ARTÍCULO 26. Afiliación de los trabajadores de transporte público. Para efectos de garantizar la afiliación de los conductores de transporte público al Sistema General de Seguridad Social en Salud, las empresas o cooperativas a las cuales se encuentren afiliados los vehículos velarán porque tales trabajadores se encuentren afiliados a una entidad promotora de salud, EPS, en calidad de cotizantes; cuando detecten el incumplimiento de la afiliación aquí establecida, deberán informar a la Superintendencia Nacional de Salud para lo de su competencia. DEC-REGL 1703 DE 2002 ARTÍCULO 27. Empresas de vigilancia privada, cooperativas de vigilancia privada, empresas de transporte de valores y escuelas de capacitación. Para efecto de la aplicación de los artículos 14, 27, 34 y 71 del Decreto-ley 356 de 1994, la renovación de la licencia de funcionamiento a las empresas de vigilancia privada, las cooperativas de vigilancia privada, las empresas de transporte de valores y las escuelas de capacitación y entrenamiento en vigilancia y seguridad privada, requerirá, la acreditación del cumplimiento de las obligaciones con el Sistema General de Seguridad Social en Salud, respecto de los trabajadores a su servicio. La Superintendencia de Vigilancia y Seguridad Privada reportará a la Superintendencia Nacional de Salud, el incumplimiento que en ejercicio de sus funciones detecte en relación con tales obligaciones. Las entidades del sector público que deban realizar pagos de cualquier naturaleza a las entidades mencionadas en este artículo, deberán verificar lo previsto en la presente disposición y el pleno cumplimiento de los contratistas a los sistemas de salud respecto de sus trabajadores. DEC-REGL 47 DE 2000 ARTÍCULO 13. Restricciones proceso de afiliación. No podrán afiliarse como trabajadores del servicio doméstico, las siguientes personas naturales: a) El cónyuge o compañero (a) permanente; b) Los parientes del empleador o de sus familiares hasta el quinto grado de consanguinidad, tercero de afinidad y primero civil. Las personas que desconozcan lo previsto en esta disposición deberán reembolsar el total de los gastos en que hubiera incurrido el sistema por la atención de las personas que vinculó al sistema en forma irregular. Derecho de traslado DEC-REGL 806 DE 1998 ARTÍCULO 54. Movilidad dentro del Sistema. La afiliación, en cuanto a movilidad, estará regida por las siguientes reglas especiales: 1. Las personas sólo podrán trasladarse de EPS una vez cancelados 12 meses de pagos continuos. Este periodo no será tenido en cuenta cuando se presenten casos de deficiente prestación o suspensión de los servicios. 2. Los cotizantes que incluyan beneficiarios en fecha diferente a aquella en la cual se produjo su afiliación a la EPS, deberán permanecer el tiempo que sea necesario para que cada uno de sus beneficiarios cumpla el período señalado en el numeral anterior, salvo en el caso del recién nacido. Parágrafo 1. La Entidad Promotora de Salud que con conocimiento acepte a un afiliado que no haya cumplido con el periodo mínimo de permanencia establecido en el numeral 1º, será solidariamente responsable con el afiliado por los gastos en que haya incurrido el Sistema General de Seguridad Social en Salud, independientemente de las sanciones que pueda imponer la Superintendencia por desconocimiento de las normas. Parágrafo 2. Cuando se excluya como beneficiario un cónyuge, podrá incluirse el compañero(a) permanente que acredite dos años de convivencia o el nuevo cónyuge cuando acredite el nuevo vínculo. DEC-REGL 806 DE 1998 ARTÍCULO 55. Traslado de Entidad Promotora de Salud. Los afiliados a una Entidad Promotora de Salud, podrán trasladarse a otra, de conformidad con las reglas establecidas en el artículo precedente, previa solicitud a la nueva E.P.S. presentada por el afiliado con no menos de treinta (30) días calendario de anticipación. Copia de ésta solicitud deberá ser entregada por el afiliado al empleador. La Entidad Promotora de Salud a la cual se traslade el afiliado, deberá notificar tal hecho a la anterior, en la forma que establezca la Superintendencia Nacional de Salud. DEC-REGL 47 DE 2000 ARTÍCULO 16. Derecho de traslado en el régimen contributivo. Para efecto de las disposiciones de derecho de traslado del usuario, a partir del 1° de marzo del año 2000, el término para su ejercicio exigirá una permanencia mínima de 18 meses en la misma Entidad Promotora para los nuevos usuarios, o aquellos que tengan derecho de traslado a partir de la fecha mencionada, con los respectivos pagos continuos, sin perjuicio de los derechos de traslado excepcional por falla en el servicio o incumplimiento de normas de solvencia. A partir del año 2002 el plazo previsto en este artículo será de 24 meses. DEC-REGL 1406 DE 1999 ARTÍCULO 44. Restricciones temporales para el traslado de administradora en el Sistema General de Seguridad Social en Salud. El plazo de afiliación mínima no será necesario cuando se presenten casos de deficiente prestación o suspensión de servicios por parte de la EPS. Si la irregularidad a que alude el primer inciso se detectara dentro del proceso de afiliación, ésta podrá negarse hasta tanto la misma no sea subsanada conforme a lo allí dispuesto. Los afiliados que incluyan beneficiarios en fecha diferente a aquélla en la que se produjo su afiliación a la EPS, deberán permanecer el tiempo que sea necesario para que cada uno de sus beneficiarios cumpla el período señalado en el inciso primero del presente artículo, salvo en el caso del recién nacido. Parágrafo 1. La Entidad Promotora de Salud que con conocimiento acepte a un afiliado que no haya cumplido con el período mínimo de permanencia establecido en el inciso primero de este artículo, será solidariamente responsable con el afiliado por los gastos en que, como consecuencia de tal incumplimiento, haya incurrido el Sistema General de Seguridad Social en Salud, independientemente de las sanciones que pueda imponer la Superintendencia de Salud por el desconocimiento de tales disposiciones. Parágrafo 2. Si el plazo de afiliación mínima se cumpliera durante el transcurso de una incapacidad o licencia de maternidad cubierta por el SGSSS, la oportunidad para el traslado de entidad administradora se suspenderá hasta el primer día hábil del mes siguiente a aquél en el cual termine la licencia o incapacidad. Lo aquí dispuesto también se aplicará cuando el afiliado requiera procedimientos de alta complejidad, mientras se encuentra internado en una entidad hospitalaria. DEC-REGL 47 DE 2000 ARTÍCULO 9. Responsabilidad de las entidades promotoras de salud. La responsabilidad de las Entidades Promotoras de Salud no se agota o extingue en el momento del traslado del usuario a otra entidad, cuando la causa de esta determinación se relaciona con el inadecuado cumplimiento de sus obligaciones legales. En este sentido, es competencia de la entidad promotora de salud que debe asumir en forma irregular la resolución de procedimientos o tratamientos, iniciar las correspondientes acciones legales contra la Entidad Promotora de Salud de la cual se traslada el afiliado, dentro de los principios de responsabilidad civil. Para efecto de establecer eventuales responsabilidades de la Entidad Promotora de Salud frente a aquella de la cual se produce la desafiliación, se estará a la declaración de salud que se diligencia al momento de la afiliación y demás documentos que considere pertinente solicitar la Entidad Promotora de Salud afectada con el fin de demostrar el inadecuado cumplimiento de las obligaciones legales de la entidad de la cual se traslada el afiliado. DEC-REGL 806 DE 1998 ARTÍCULO 56. Efectividad del traslado. El traslado de entidad administradora producirá efectos sólo a partir del primer día calendario del segundo mes siguiente a la fecha de presentación de la solicitud. La entidad administradora de la cual se retira el trabajador o el pensionado tendrá a su cargo la prestación de los servicios hasta el día anterior a aquel en que surjan las obligaciones para la nueva entidad. El primer pago de cotizaciones que se deba efectuar a partir del traslado efectivo de un afiliado, se deberá realizar a la nueva Entidad Promotora de Salud. El traslado de un trabajador independiente que se haya retirado de una Entidad Promotora de Salud, adeudando sumas por conceptos de cotizaciones o copagos, se hará efectivo en el momento en que el afiliado cancele sus obligaciones pendientes con el Sistema General de Seguridad Social en Salud a la Entidad Promotora de Salud a la cual se encontraba afiliado. Lo anterior, sin perjuicio de las acciones que sean procedentes contra el trabajador o el aportante. Para tal efecto, la certificación de deuda que expida la administradora prestará mérito ejecutivo. Parágrafo. Las entidades que indebidamente reciban aportes del empleador por un trabajador trasladado a otra EPS deberá reintegrar estas sumas dentro de los quince días siguientes a su requerimiento. DEC-REGL 1406 DE 1999 ARTÍCULO 43. El paz y salvo como requisito para el traslado en el Sistema General de Seguridad Social en Salud. El traslado de un afiliado independiente que se haya retirado de una Entidad Promotora de Salud, adeudando sumas por concepto de cotizaciones o copagos, se hará efectivo a partir del momento en que el afiliado cancele sus obligaciones pendientes con el SGSSS a la entidad promotora de salud a la cual se encontraba afiliado. Parágrafo. Lo dispuesto en este artículo será aplicable a los afiliados dependientes que se trasladen sin haber cancelado sus obligaciones pendientes con el sistema por concepto de copagos o cuotas moderadoras. DEC-REGL 1725 DE 1999 ARTÍCULO 1. Imposibilidad de traslado. Los afiliados a entidades Promotoras de Salud o entidades que se le asimilen, sujetos o no a los periodos de movilidad general, no podrán ejercer en forma efectiva su derecho a la movilidad durante los períodos de incapacidad por enfermedad general o licencia de maternidad, en concordancia con lo establecido en el parágrafo 2°, artículo 44 del Decreto 1406 de 1999. (ubicar) Pérdida de antigüedad DEC-REGL 806 DE 1998 ARTÍCULO 64. Pérdida de la antigüedad. Los afiliados pierden la antigüedad acumulada en los siguientes casos: a. Cuando un afiliado cotizante incluya a beneficiarios que deben ser reportados como cotizantes. En este evento perderán la antigüedad tanto el cotizante como los beneficiarios. b. Cuando un afiliado se reporte como empleador sin realmente serlo o cuando es reportado, a sabiendas, con salarios inferiores al real. Para este efecto bastará la prueba sumaria. c. Cuando un afiliado cotizante se afilie al Régimen Subsidiado sin tener el derecho correspondiente. d. Cuando un trabajador independiente a través de actos simulados pretenda cotizar como trabajador dependiente, creando una vinculación laboral inexistente para todos los efectos legales. e. Cuando el afiliado cotizante o beneficiario incurra en alguna de las siguientes conductas abusivas o de mala fe: 1) solicitar u obtener para si o para un tercero, por cualquier medio, servicios o medicamentos que no sean necesarios; 2) solicitar u obtener la prestación de servicios del Sistema General de Seguridad Social en Salud a personas que legalmente no tengan derecho a ellos; 3) suministrar a las entidades promotoras o prestadoras de servicios, en forma deliberada, información falsa, incompleta o engañosa; 4) utilizar mecanismos engañosos o fraudulentos para obtener beneficios del Sistema o tarifas más bajas de las que le corresponderían y eludir o intentar eludir por cualquier medio la aplicación de pagos compartidos, cuotas moderadoras y deducibles. Desafiliación DEC-REGL 2400 DE 2002 ARTÍCULO 2. El artículo 10 del Decreto 1703 de 2002 quedará así: “Artículo 10. Desafiliación. Procederá la desafiliación a una EPS en los siguientes casos: a) Transcurridos tres (3) meses continuos de suspensión de la afiliación por causa del no pago de las cotizaciones o del no pago de la UPC adicional, al Sistema General de Seguridad Social en Salud; b) Cuando el trabajador dependiente pierde tal calidad e informa oportunamente a la entidad promotora de salud, EPS, a través del reporte de novedades que no tiene capacidad de pago para continuar afiliado al Régimen Contributivo como independiente; la novedad de retiro informada a través del formularlo de autoliquidación hace presumir la pérdida de capacidad de pago del trabajador retirado; c) Cuando el trabajador independiente pierde su capacidad de pago e informa a la entidad promotora de salud, EPS, tal situación, a través del reporte de novedades o en el formulario de autoliquidación; d) Para los afiliados beneficiarios, cuando transcurran tres meses de suspensión y no se entreguen los soportes de la afiliación requeridos por la entidad promotora de salud, EPS, en los términos establecidos en el presente decreto; e) En caso de fallecimiento del cotizante, también se producirá la desafiliación de sus beneficiarios, salvo que exista otro cotizante en el grupo familiar, caso en el cual quedará como cabeza de grupo; f) Cuando la Entidad Promotora compruebe la existencia de un hecho extintivo de la calidad de afiliado, cuya novedad no haya sido reportada; g) Cuando la Superintendencia Nacional de Salud defina quejas o controversias de multiafiliación; h) En los demás casos previstos. en el Decreto 1485 de 1994 artículo 14 numeral 7. Parágrafo 1. Las entidades promotoras de salud, EPS, presentarán semestralmente informes consolidados a la Superintendencia Nacional de Salud sobre los casos de desafiliación. Parágrafo 2. En el evento de que la persona desafiliada adquiera capacidad de pago antes que opere la pérdida de antigüedad, debe reingresar a la misma EPS a la cual se encontraba afiliado, cuando no cumpla con los requisitos para ejercer el derecho a la movilidad. Será suficiente el reporte de novedades para efectuar su reafiliación. Cuando se presente desafiliación por mora en el pago de aportes, la persona deberá afiliarse, nuevamente a la EPS en la cual se encontraba vinculado y pagar la totalidad de los aportes adeudados al Sistema con sus intereses correspondientes. La EPS podrá compensar por los periodos en los cuales la afiliación estuvo suspendida (3 meses) y girará sin derecho a compensar los demás aportes. Parágrafo 3. En los casos a que se refieren los literales g) y h), la EPS deberá enviar en forma previa al afiliado una comunicación en los términos establecidos en el artículo 11 del Decreto 1703 de 2002. DECRETO 1703 DE 2002 ARTÍCULO 11. Procedimiento para la desafiliación. Para efectos de la desafiliación, la entidad promotora de salud, EPS, deberá enviar de manera previa a la última dirección del afiliado, con una antelación no menor a un (1) mes, una comunicación por correo certificado en la cual se precisen las razones que motivan la decisión, indicándole la fecha a partir de la cual se hará efectiva la medida. En caso de mora, copia de la comunicación deberá enviarse al empleador o la entidad pagadora de pensiones. Antes de la fecha en que se haga efectiva la desafiliación, el aportante podrá acreditar o efectuar el pago de los aportes en mora o entregar la documentación que acredite la continuidad del derecho de permanencia de los beneficiarios. En este evento, se restablecerá la prestación de servicios de salud y habrá lugar a efectuar compensación por los periodos en que la afiliación estuvo suspendida. Una vez desafiliado el cotizante y sus beneficiarios, el empleador o la administradora de pensiones para efectos de afiliar nuevamente a sus trabajadores y pensionados, deberán pagar las cotizaciones en mora a la entidad promotora de salud, EPS, a la cual se encontraba afiliado, En este caso el afiliado y su grupo familiar perderán el derecho a la antigüedad. A partir del mes en que se efectúen los pagos se empezará a contabilizar el periodo mínimo de cotización y la entidad promotora de salud, EPS, tendrá derecho a efectuar las compensaciones que resulten procedentes. En caso de controversias, la Superintendencia Nacional de Salud procederá en los términos previstos en el artículo 77 del Decreto 806 de 1998. (UBICAR) DECRETO 1703 DE 2002 ARTÍCULO 12. Fallecimiento del cotizante. Cuando una entidad promotora de salud, EPS, haya compensado por un afiliado cotizante fallecido o su grupo familiar, deberá proceder a la devolución de las UPC así compensadas, en el período siguiente de compensación que corresponda a aquel en que se verificó la información sobre el fallecimiento. Los beneficiarios de un cotizante fallecido, tendrán derecho a permanecer en el Sistema en los mismos términos y por el mismo período que se establece para los períodos de protección laboral de acuerdo con las normas legales vigentes; en todo caso, comunicarán a la entidad promotora de salud, EPS, por cualquier medio sobre la respectiva novedad, en el mes siguiente al fallecimiento; de no hacerlo, cuando así se verifique, se procederá a su desafiliación y perderán la antigüedad en el Sistema. Cuando las novedades no hayan sido reportadas en debida forma por los beneficiarios del cotizante fallecido a la entidad promotora de salud, EPS, esta podrá repetir por los servicios prestados contra dichos beneficiarios; tales valores serán pagados debidamente indexados y con los intereses causados. Conductas irregulares DEC-REGL 47 DE 2000 ARTÍCULO 14. Conductas abusivas o de mala fe. Cuando el afiliado cotizante o beneficiario incurra en alguna de las siguientes conductas abusivas o de mala fe enunciadas en el artículo 64, literal g), del Decreto 806 de 1998, (ubicar) a más de la pérdida de antigüedad en el sistema, el afiliado cotizante deberá reembolsar a la Entidad Promotora de Salud el valor de los servicios obtenidos en virtud de dicha conducta. (53) En el evento en que mediante la conducta fraudulenta o contraviniendo normas se hayan afiliado personas sin tener derecho a ello, la Entidad Promotora de Salud cancelará la afiliación de dichas personas mediante comunicación fundamentada. Estas personas podrán reingresar al Sistema General de Seguridad Social en Salud ostentando la calidad que realmente le corresponde ya sea como cotizante del régimen contributivo o como beneficiario del régimen subsidiado, previo cumplimiento de las normas de afiliación vigentes. DEC-REGL 806 DE 1998 ARTÍCULO 48. Afiliaciones múltiples. En el Sistema General de Seguridad Social en Salud, ninguna persona podrá estar afiliada simultáneamente en el Régimen Contributivo y subsidiado, ni estar afiliada en más de una Entidad Promotora de Salud, ostentando simultáneamente alguna de las siguientes calidades: Cotizante, Beneficiario y/o Cotizante y beneficiario. DEC-REGL 806 DE 1998 ARTÍCULO 49. Reporte de afiliación múltiple. Cuando las Entidades Promotoras de Salud (EPS) y las Adaptadas, mediante cruces de información o por cualquier otro medio, establezcan que una persona se encuentra afiliada en más de una entidad, deberán cancelar una o varias afiliaciones, dando aplicación a las reglas establecidas para tal efecto en el artículo siguiente, previo aviso al afiliado. DEC-REGL 806 DE 1998 ARTÍCULO 50. Reglas para la cancelación de la afiliación múltiple. Para efectos de cancelar la afiliación múltiple, las Entidades Promotoras de Salud y las Adaptadas aplicarán las siguientes reglas: Cuando el afiliado cambie de Entidad Promotora de Salud antes de los términos previstos en el presente Decreto, será válida la última afiliación efectuada dentro de los términos legales. Las demás afiliaciones no serán válidas. Cuando la doble afiliación obedezca a un error no imputable al afiliado, quien solicitó su traslado dentro de los términos legales, se tendrá como válida la afiliación a la Entidad Promotora de Salud a la cual se trasladó. Cuando una persona se encuentre inscrita simultáneamente en el Régimen Contributivo y en el Régimen Subsidiado, se cancelará la inscripción al Régimen Subsidiado. DEC-REGL 806 DE 1998 ARTÍCULO 51. Afiliado beneficiario que debe ser cotizante. Les cancelarán la inscripción como beneficiarias a aquellas personas que deben tener la calidad de cotizantes. Estas personas deberán cubrir los gastos en que haya incurrido la(s) EPS(s) por los servicios prestados. Estos recursos serán girados al FOSYGA, a la subcuenta de solidaridad. DEC-REGL 806 DE 1998 ARTÍCULO 52. Concurrencia de empleadores o de administradoras de pensiones. Cuando una persona sea dependiente de más de un empleador o reciba pensión de más de una administradora de pensiones, cotizará sobre la totalidad de los ingresos con un tope máximo de veinticinco salarios mínimos mensuales legales vigentes, en una misma Entidad Promotora de Salud, informando tal situación a los empleadores o administradoras de pensiones correspondientes. Por el incumplimiento de lo dispuesto en el inciso anterior responderá la persona por el pago de las sumas que en exceso deba cancelar el Fondo de Solidaridad y Garantía a diferentes EPS por concepto de UPC. Cuando las EPS hayan reportado oportunamente la información de sus afiliados en los términos establecidos en el presente Decreto, no estarán obligadas a efectuar reembolso alguno. Parágrafo. En el formulario de afiliación deberá quedar constancia de la concurrencia de empleadores y administradoras de pensiones. DEC-REGL 806 DE 1998 ARTÍCULO 53. Múltiple inscripción dentro de una misma EPS. Cuando a través de cruces internos de información, la Entidad Promotora de Salud determine que tiene inscrita una persona más de una vez, deberá dar aplicación a las siguientes reglas: a. Si la persona se encuentra inscrita en calidad de cotizante más de una vez, será válida la primera inscripción. b. Si la persona se encuentra inscrita como beneficiaria y cotizante en forma concurrente será válida la inscripción como cotizante. c. Cuando un beneficiario esté en cabeza de dos cotizantes, será válida la primera inscripción. d. Cuando un beneficiario esté en cabeza de dos cónyuges cotizantes, deberán tanto el beneficiario, como uno de los cónyuges, quedar inscritos en cabeza de aquel que primero se inscribió en la EPS. Si el primer cónyuge cotizante deja de ostentar tal calidad, tanto éste como sus beneficiarios quedarán automáticamente inscritos en cabeza del cónyuge que continúe cotizando. DEC-REGL 806 DE 1998 ARTÍCULO 82. Afiliación irregular para pago de incapacidades o licencias. Las personas que se afilien al sistema argumentando relación laboral inexistente o con fundamento en ingresos no justificados perderán el derecho a las prestaciones económicas que se le hubieren reconocido durante dicho periodo. Cuando la conducta se determine con posterioridad al goce del derecho, será deber del usuario efectuar los reembolsos correspondientes. DEC-REGL 806 DE 1998 ARTÍCULO 83. Afiliación a riesgos profesionales. Es requisito para la afiliación y permanencia en el Sistema General de Seguridad Social en Salud que el trabajador dependiente se encuentre afiliado y permanezca como tal, en el sistema de riesgos profesionales. Normas para EPS en materia de afiliación DECRETO 1703 DE 2002 ARTÍCULO 5. Auditorías. Las entidades promotoras de salud, EPS, deberán realizar pruebas de auditoría a través de muestreos estadísticamente representativos de su población de afiliados, con el objeto de verificar la perdurabilidad de las calidades acreditadas al momento de la afiliación y, establecer las medidas correctivas a que haya lugar. Los muestreos estadísticos a que se refiere el inciso anterior serán diseñados por el Ministerio de la Protección social o en su defecto por las entidades promotoras de salud, EPS. Igualmente, deberán realizar requerimientos a los afiliados cotizantes, para que presenten la documentación que les sea requerida para acreditar el derecho de los beneficiarios a permanecer inscritos dentro del Sistema. Las entidades promotoras de salud, EPS, presentarán a la Superintendencia Nacional de Salud un informe con los resultados obtenidos en las auditorías realizadas o de los cruces de información y las medidas de ajuste adoptadas. Lo anterior, sin perjuicio de las acciones que deba adelantar la Superintendencia dentro del ámbito de su competencia. Las entidades públicas o privadas suministrarán la información que se requiera por parte de las entidades promotoras de salud, EPS, con el fin de que puedan realizar los cruces de información, correspondiendo a estas últimas el cuidado de la información entregada. Lo dispuesto en el presente artículo, no obsta para que el Ministerio de la Protección social pueda realizar acciones de verificación de los soportes de la afiliación de cotizantes y beneficiarios y determinar los instrumentos que deberán ser aplicados por las entidades promotoras de salud, EPS, con el fin de establecer la debida permanencia de los beneficiarios al Sistema de acuerdo con lo dispuesto en el presente decreto. DECRETO 1703 DE 2002 ARTÍCULO 6. Verificación permanente de las condiciones actuales de afiliación. Las entidades promotoras de salud, EPS, procederán cada tres (3) meses a realizar los procesos de auditoría y demás actividades de que trata el artículo anterior. Cuando la entidad promotora de salud, EPS, haya recibido la información y no realice los ajustes correspondientes, responderá por la permanencia o no de tales beneficiarios en el Sistema General de Seguridad Social en Salud y en especial, por el cobro de UPC por tales afiliados en los términos del artículo 3° del Decreto-ley 1281 de 2002. DECRETO 1703 DE 2002 ARTÍCULO 8. Información de la afiliación. Las entidades promotoras de salud, EPS, deberán informar a sus usuarios por escrito, en forma detallada, los derechos, y obligaciones que comporta la afiliación y el pago íntegro y oportuno de las cotizaciones, así como las prohibiciones y las sanciones que se aplicarán en caso de que se infrinjan las normas que regulan los derechos y obligaciones de los afiliados al Sistema. El incumplimiento de esta obligación dará lugar a las sanciones correspondientes por parte de la Superintendencia Nacional de Salud. A su vez, es deber de los afiliados informar a la entidad promotora de salud en la que se inscriben, el nombre de las entidades promotoras de salud, EPS, a las que el cotizante y los beneficiarios han estado afiliados con anterioridad. DECRETO 1703 DE 2002 ARTÍCULO 13. Manejo centralizado de la documentación. Con el fin de garantizar adecuadamente el acceso, la movilidad y la desafiliación en el Sistema General de Seguridad Social en Salud, elMinisterio de la Protección Social podrá establecer el manejo centralizado de los documentos que acrediten la calidad e identificación de los cotizantes y beneficiarios o las entidades promotoras de salud, EPS, quienes podrán acordar entre ellas dicho manejo. Para tal efecto se establecerán o acordarán las reglas que regulen las siguientes materias: 1. Plazos dentro de los cuales deberá remitir la documentación la entidad promotora de salud, EPS, que adelante el proceso de afiliación. 2. Condiciones que deben cumplirse para la remisión de la documentación a la central de información. 3. Forma de conservación del documento. 4. Número que se asigna al titular sea cotizante o beneficiario, para efecto de construir un sistema de identificación único de usuarios de la seguridad social en salud que garantice la libre movilidad dentro del Sistema. 5. Aspectos operativos y administrativos que sean necesarios para garantizar que la afiliación al sistema tenga plenos efectos, así como la administración y operación que tendrá la central de documentación. La entrega de documentos a la entidad promotora de salud, ante la cual se realice la afiliación, el traslado y las novedades, se entiende surtida frente al Sistema para los efectos legales, sin perjuicio de las responsabilidades que corresponden a las entidades promotoras de salud, EPS. La desafiliación no implicará la pérdida de la identificación asignada a cada afiliado o beneficiario. DEC-REGL 1703 DE 2002 ARTÍCULO 32. Afiliación por mecanismos electrónicos de trasmisión de información. Para efectos de facilitar la afiliación de trabajadores dependientes y sus beneficiarios, las entidades promotoras de salud, EPS, podrán bajo su responsabilidad, desarrollar mecanismos que permitan su afiliación vía electrónica, de transmisión de datos o Internet y siempre y cuando logre registrarse en forma segura ante la entidad promotora de salud receptora, la información de los trabajadores y sus beneficiarios que así se afilien de acuerdo con las exigencias legales. Lo anterior exigirá de las entidades promotoras de salud, EPS, realizar los mecanismos de seguridad y de auditoría que se requieran para tal fin y sin perjuicio de exigir la documentación física correspondiente. DEC-REGL 1703 DE 2002 ARTÍCULO 33. Formulario físico prediligenciado. Con el fin de facilitar el cumplimiento de sus obligaciones para con el Sistema General de Seguridad Social en Salud, a los grandes aportantes le será aplicable lo dispuesto en el artículo 23 del Decreto 1406 de 1999. (ubicar) DEC-REGL 2400 DE 2002 ARTÍCULO 6. El artículo 35 del Decreto 1703 de 2 de agosto de 2002 quedará así: “Artículo 35. Condiciones para promoción de la afiliación. No se podrán estipular condiciones de remuneración directa o indirecta frente a las personas encargadas de la promoción o comercialización del proceso de afiliación, que impliquen una remuneración en función al número de beneficiarios que hagan parte del grupo familiar. Los pagos, deberán limitarse a la afiliación por cotizante, sin que se puedan concretar condiciones que impliquen una discriminación en el proceso de ninguna naturaleza. Para el pago de comisiones, debe haberse verificado el ingreso efectivo del afiliado a través del pago correspondiente de su cotización compensada efectivamente. Es deber de la entidad promotora de salud, EPS, que realiza el proceso de afiliación, velar porque se concrete la afiliación de los beneficiarios de ley. Las entidades promotoras de salud, EPS, deberán elaborar un Manual para Asesores que. deberá ser conocido y cumplido por todos los asesores comerciales de la entidad, en el cual se establezcan los requisitos normativos en relación con los procesos de afiliación. Copia de este documento, deberá ser enviado a la Superintendencia Nacional de Salud”. DEC-REGL 1703 DE 2002 ARTÍCULO 36. Publicidad. Ninguna entidad diferente de aquellas autorizadas para operar como Entidad Promotora de Salud, EPS, podrán realizar publicidad directa o indirecta a través de medios masivos de comunicación, en relación con la afiliación al Sistema de Seguridad Social en Salud. Lo anterior sin perjuicio de las campañas institucionales que puedan adelantar las entidades que tengan programas autorizados como entidad promotora de salud, EPS, del régimen contributivo. TITULO II LA ORGANIZACION DEL SISTEMA GENERAL DE SEGURIDD SOCIAL EN SALUD CAPITULO I ENTIDADES PROMOTORAS DE SALUD DEC-REGL 1485 DE 1994 ARTÍCULO 1. Ámbito de aplicación. El presente Decreto tiene por objeto regular el régimen de organización y funcionamiento de las Entidades Promotoras de Salud que se autoricen como tales en el sistema de seguridad social en salud, cualquiera que sea su naturaleza jurídica y su área geográfica de operación dentro del territorio nacional. Cada una de las distintas categorías de entidades autorizadas por la Ley para actuar como Entidades Promotoras de Salud deberán cumplir con las disposiciones propias de su régimen jurídico, además de las normas contenidas en el presente Decreto. DEC-REGL 1485 DE 1994 ARTÍCULO 2. Responsabilidades de las Entidades Promotoras de Salud. Las Entidades Promotoras de Salud serán responsables de ejercer las siguientes funciones: a) Promover la afiliación de los habitantes de Colombia al Sistema General de Seguridad Social en Salud en su ámbito geográfico de influencia, bien sea a través del régimen contributivo o del régimen subsidiado, garantizando siempre la libre escogencia del usuario y remitir al Fondo de Solidaridad y Garantía la información relativa a la afiliación del trabajador y su familia, a las novedades laborales, a los recaudos por cotizaciones y a los desembolsos por el pago de la prestación de servicios. b) Administrar el riesgo en salud de sus afiliados, procurando disminuir la ocurrencia de eventos previsibles de enfermedad o de eventos de enfermedad sin atención, evitando en todo caso la discriminación de personas con altos riesgos o enfermedades costosas en el Sistema. Se exceptúa de lo previsto en el presente literal a las entidades que por su propia naturaleza deban celebrar contratos de reaseguro. c) Movilizar los recursos para el funcionamiento del Sistema de Seguridad Social en Salud mediante el recaudo de las cotizaciones por delegación del Fondo de Solidaridad y Garantía; girar los excedentes entre los recaudos, la cotización y el valor de la unidad de pago por capitación a dicho fondo, o cobrar la diferencia en caso de ser negativa; y pagar los servicios de salud a los prestadores con los cuales tenga contrato. d) Organizar y garantizar la prestación de los servicios de salud previstos en el Plan Obligatorio de Salud, con el fin de obtener el mejor estado de salud de sus afiliados con cargo a las Unidades de Pago por Capitación correspondientes. Con este propósito gestionarán y coordinarán la oferta de servicios de salud, directamente o a través de la contratación con Instituciones Prestadoras y con Profesionales de la Salud; implementarán sistemas de control de costos; informarán y educarán a los usuarios para el uso racional del sistema; establecerán procedimientos de garantía de calidad para la atención integral, eficiente y oportuna de los usuarios en las instituciones prestadoras de salud. e) Organizar la prestación del servicio de salud derivado del sistema de riesgos profesionales, conforme a las disposiciones legales que rijan la materia. f) Organizar facultativamente la prestación de planes complementarios al Plan Obligatorio de Salud, según lo prevea su propia naturaleza. DEC-REGL 1485 DE 1994 ARTÍCULO 3. Obtención del certificado de funcionamiento. Para la obtención del certificado de funcionamiento se deberán tener en cuenta las siguientes reglas: 1. Requisitos para adelantar operaciones. Las personas jurídicas que pretendan actuar como Entidades Promotoras de Salud deberán obtener el respectivo certificado de funcionamiento que expedirá la Superintendencia Nacional de Salud, de conformidad con lo previsto en el Estatuto Orgánico del Sistema General de Seguridad Social en Salud. Las Entidades Promotoras de Salud de naturaleza cooperativa y demas entidades del sector se regirán por las disposiciones propias de las Entidades Promotoras de Salud, en concordancia con el régimen cooperativo contenido en la Ley 79 de 1988 y normas que lo sustituyen o adicionan. Las Entidades aseguradoras de vida que soliciten y obtengan autorización de la Superintendencia Financiera para la explotación del ramo de salud, podrán actuar como Entidades Promotoras de Salud; en tal caso se sujetarán a las normas propias de su régimen legal, sin perjuicio del cumplimiento de lo previsto en el Estatuto Orgánico del Sistema General de Seguridad Social en Salud, en este Decreto y las demás normas legales en relación con dicha actividad exclusivamente. En relación con las Cajas de Compensación Familiar el Superintendente Nacional de Salud podrá autorizar el funcionamiento de aquellas Entidades Promotoras de Salud que se creen por efecto de la asociación o convenio entre las cajas o mediante programas o dependencias especiales previamente existentes y patrocinados por las Cajas de Compensación. El Superintendente del Subsidio Familiar aprobará los aportes que las Cajas de Compensación quieran efectuar con sus recursos para la constitución de una Entidad Promotora de Salud o de las dependencias o programas existentes y otorgará la correspondiente personería jurídica u autorización previa. La promoción de la creación de las Entidades Promotoras de Salud de naturaleza comercial se regirá por lo previsto en los artículos 140 y 141 del Código de Comercio. 2. Contenido de la solicitud. La solicitud para obtener el certificado de funcionamiento de una Entidad Promotora de Salud deberá acreditar el cumplimiento de los requisitos establecidos en el Estatuto Orgánico del Sistema General de Seguridad Social en Salud y estar acompañada de la siguiente documentación: a) El estudio de factibilidad que permita establecer la viabilidad financiera de la entidad y el proyecto de presupuesto para el primer año de operación; b) Los documentos que acrediten el monto del capital que se exige en el artículo quinto de este Decreto; c) El listado preliminar de las instituciones prestadoras de servicios, grupos de práctica establecidos como tales y/o profesionales a través de los cuales se organizará la prestación del Plan Obligatorio de Salud, cerciorándose de que su capacidad es la adecuada frente a los volúmenes de afiliación proyectados; d) El número máximo de afiliados que podrán ser atendidos con los recursos previstos y el área geográfica de su cobertura, indicando el período máximo dentro del cual mantendrá el respectivo límite, sin perjuicio de que una vez otorgada la autorización correspondiente, se puedan presentar modificaciones debidamente fundamentadas; e) El documento que acredite que en sus estatutos se ha incorporado el régimen previsto en el presente Decreto. f) Autorización de la Superintendencia Financiera para la explotación del ramo de salud, tratándose de entidades aseguradoras de vida; g) La información adicional que requiera la Superintendencia Nacional de Salud para cerciorarse del cumplimiento de los requisitos anteriores y los previstos en las disposiciones legales. 3. Publicidad de la solicitud y oposición de terceros. Dentro de los cinco (5) días hábiles siguientes al recibo de la documentación completa a que hace alusión el numeral precedente, el Superintendente Nacional de Salud autorizará la publicación de un aviso sobre la intención de obtener el certificado de funcionamiento por parte de la entidad, en un diario de amplia circulaci6n nacional, en el cual se exprese por lo menos, el nombre de las personas que se asociaron, el nombre de la entidad, dependencia, ramo o programa, el monto de su capital y el lugar en donde haya de funcionar, todo ello de acuerdo con la información suministrada en la solicitud. Tal aviso será publicado por cuenta de los interesados en dos ocasiones, con un intervalo no superior a siete (7) días calendario, con el propósito de que los terceros puedan presentar oposición en relación con dicha intención, a más tardar dentro de los cinco (5) días hábiles siguientes a la fecha de la última publicación. De la oposición se dará traslado inmediato al solicitante. 4. Autorización para el funcionamiento. Surtido el trámite a que se refiere el numeral anterior, el Superintendente Nacional de Salud deberá resolver la solicitud dentro de los treinta (30) días hábiles siguientes. El Superintendente concederá la autorización para el funcionamiento de la entidad cuando la solicitud satisfaga los requisitos legales y verifique el carácter, la responsabilidad, la idoneidad y la solvencia patrimonial, de las personas que participen como socios, aportantes o administradores, en relación con la operación. 5. De la situación excepcional de algunas entidades. El Superintendente Nacional de Salud expedirá al Instituto de Seguros Sociales el correspondiente certificado de funcionamiento, dada su naturaleza de Entidad Promotora de Salud, una vez esté operando la subcuenta de compensación del Fondo de Solidaridad y Garantía. Las Cajas, Fondos, Entidades o Empresas de Previsión y Seguridad Social del sector público, se regirán por lo previsto en el Estatuto Orgánico del Sistema General de Seguridad Social en Salud. Las entidades de medicina prepagada podrán prestar el Plan Obligatorio de Salud o prestar servicios complementarios; para la prestación del Plan Obligatorio de Salud, dichas entidades deberán cumplir los requisitos establecidos en este Decreto, sin perjuicio de continuar cumpliendo su régimen legal. Las Empresas Solidarias de Salud se sujetarán a lo previsto en el presente Decreto cuando administren recursos del régimen contributivo o intervengan en la organización de la prestación de servicios de salud derivados de accidentes de trabajo y enfermedad profesional. No obstante cuando tengan por objeto exclusivo la administración del subsidio a la demanda estarán exceptuadas del régimen previsto en el presente Decreto y estarán sometidas al régimen especial que para el efecto se expida. Parágrafo. La organización y el funcionamiento de los servicios de salud a cargo de las Entidades Promotoras de Salud estarán sujetos a las disposiciones del Estatuto Orgánico del Sistema General de Seguridad Social en Salud y sus normas reglamentarias. DEC-REGL 1485 DE 1994 ARTÍCULO 4. Denominación social de las Entidades Promotoras de Salud. Con excepción del Instituto de Seguros Sociales y de las demás cajas de Previsión y fondos de carácter público, a la razón social de las Entidades Promotoras de Salud se agregará la expresión "Entidad Promotora de Salud" de acuerdo con su objeto social. La Superintendencia Nacional de Salud establecerá los requisitos de información mínima que deben ser cumplidos por las entidades que presten servicios adicionales, al efectuar o promover la venta del Plan Obligatorio de Salud. En todo caso deberá hacerse mención que la entidad está vigilada por la Superintendencia Nacional de Salud. DEC-REGL 1485 DE 1994 ARTÍCULO 5. Monto del capital o fondo social y aumentos. Las Entidades Promotoras de Salud que pretendan obtener la autorización a que hace referencia el artículo tercero de este Decreto, deberán acreditar que su capital o fondo social no es inferior a diez mil (10.000) salarios mínimos legales mensuales vigentes. El capital aquí previsto se deberá acreditar, para los ramos o programas especiales, garantizando un manejo independiente del mismo. Serán procedentes los aportes en especie, los cuales se podrán efectuar en la forma de inmuebles con destino a la sede, así como de los bienes necesarios para la organización administrativa y financiera de la entidad. Para efecto del cálculo del capital mínimo a que se refiere el presente Decreto, los bienes que se aporten en especie solamente se computarán hasta por un valor que en ningún caso podrá superar al cincuenta por ciento (50%) del capital mínimo exigido. Parágrafo. Deberá establecerse una separación de cuentas entre el patrimonio destinado a la actividad de la entidad Promotora de Salud y el patrimonio que tenga por objeto la prestación del servicio, sin que los bienes destinados a la prestación del servicio se puedan computar para efecto del capital mínimo a que se refiere el presente artículo. DEC-REGL 1485 DE 1994 ARTÍCULO 6. Variación del capital por orden de autoridad. Cuando el Superintendente Nacional de Salud determine que el capital de una Entidad Promotora de Salud ha caído por debajo de los límites mínimos establecidos en las disposiciones legales correspondientes o en sus estatutos, afectándose gravemente su continuidad en la prestación del servicio, podrá pedir las explicaciones del caso y ordenarle que cubra la deficiencia dentro de un término no superior a seis (6) meses. DEC-REGL 1485 DE 1994 ARTÍCULO 14. Régimen general de la libre escogencia. El régimen de la libre escogencia estará regido por las siguientes reglas: 1ª. Obligación de Afiliación. La afiliación al Sistema General de Seguridad Social en Salud es obligatoria para todos los habitantes de Colombia. En consecuencia corresponde a todos los empleadores, de conformidad con la Ley, la afiliación de sus trabajadores a este sistema; y al Estado, facilitar la afiliación a quienes carezcan de vínculos con algún empleador o no tengan capacidad de pago. 2ª. Configuración familiar de la afiliación. Los beneficiarios de la cobertura familiar podrán acceder a los servicios del sistema de seguridad social en salud, siempre que todos los miembros familiares, cotizantes o no, se encuentren afiliados a la misma Entidad Promotora de Salud, salvo que exista imposibilidad por razones legales o de hecho para mantener la unidad familiar o por problemas relacionados con el lugar de residencia de sus integrantes. 3ª. Garantía de atención. Las Entidades Promotoras de Salud están obligadas a garantizar la prestación del Plan Obligatorio de Salud a cualquier persona que desee afiliarse y pague la cotización u obtenga el subsidio correspondiente de acuerdo con lo previsto en la ley y sus normas reglamentarias. Las Entidades Promotoras de Salud únicamente podrán rechazar una afiliación cuando carezcan de los recursos técnicos que le permitan organizar el servicio en la residencia del afiliado o en el evento en que su capacidad de afiliación registrada ante la Superintendencia Nacional de Salud se encuentre agotada. Cada que se aumente la capacidad de afiliación se informará a la Superintendencia Nacional de Salud, para efectos de la respectiva autorización. 4ª. Libre escogencia de Entidades Promotoras de Salud. Se entenderá como derecho a la libre escogencia, de acuerdo con la Ley, la facultad que tiene un afiliado de escoger entre las diferentes Entidades Promotoras de Salud, aquella que administrará la prestación de sus servicios de salud derivados del Plan Obligatorio. Del ejercicio de este derecho podrá hacerse uso una vez por año, contado a partir de la fecha de vinculación de la persona, salvo cuando se presenten casos de mala prestación o suspensión del servicio. 5ª. La Libre Escogencia de Instituciones Prestadoras de Servicios de Salud. La Entidad Promotora de Salud garantizará al afiliado la posibilidad de escoger la prestación de los servicios que integran el Plan Obligatorio de Salud entre un número plural de prestadores. Para este efecto, la entidad deberá tener a disposición de los afiliados el correspondiente listado de prestadores de servicios que en su conjunto sea adecuado a los recursos que se espera utilizar, excepto cuando existan limitaciones en la oferta de servicios debidamente acreditadas ante la Superintendencia Nacional de Salud. La Entidad Promotora de Salud podrá establecer condiciones de acceso del afiliado a los prestadores de servicios, para que ciertos eventos sean atendidos de acuerdo con el grado de complejidad de las instituciones y el grado de especialización de los profesionales y se garantice el manejo eficiente de los recursos. La Entidad Promotora de Salud deberá garantizar al usuario de Planes Complementarios la disponibilidad de prestadores de tales servicios, sin que por ello sea obligatorio ofrecer un número plural de los mismos. 6ª. Deber de información. Cuando se suprima una institución prestadora, o un convenio con un profesional independiente, por mala calidad del servicio, este hecho se deberá informar a la Superintendencia Nacional de Salud y a los afiliados dentro de los diez (10) días siguientes a aquel en que se presente la novedad. 7ª. Prácticas no autorizadas. Las Entidades Promotoras de Salud de conformidad con lo que para el efecto señale el Consejo Nacional de Seguridad Social en Salud, deberán abstenerse de introducir prácticas que afecten la libre escogencia del afiliado, tales como las que a continuación se enumeran: 1. Ofrecer incentivos para lograr la renuncia del afiliado, tales como tratamientos anticipados o especiales al usuario sobre enfermedades sujetas a períodos mínimos de cotización así como bonificaciones, pagos de cualquier naturaleza o condiciones especiales para parientes en cualquier grado de afinidad o consanguinidad; 2. Utilizar mecanismos de afiliación que discriminen a cualquier persona por causa de su estado previo, actual o potencial de salud y utilización de servicios; 3. Terminar en forma unilateral la relación contractual con sus afiliados, o negar la afiliación a quien desee afiliarse, siempre que garantice el pago de la cotización o subsidio correspondiente, salvo cuando exista prueba de que el usuario ha utilizado o intentado utilizar los beneficios que le ofrece el Sistema General de Seguridad Social en Salud en forma abusiva o de mala fe. Para estos efectos, se consideran conductas abusivas o de mala fe del usuario entre otras, las siguientes: a) solicitar u obtener para sí o para un tercero, por cualquier medio, servicios o medicamentos que no sean necesarios; b) solicitar u obtener la prestación de servicios del Sistema General de Seguridad Social en Salud a personas que legalmente no tengan derecho a ellos; c) suministrar a las entidades promotoras o prestadoras de servicios, en forma deliberada, información falsa o engañosa; d) utilizar mecanismos engañosos o fraudulentos para obtener beneficios del Sistema o tarifas más bajas de las que le corresponderían y eludir o intentar eludir por cualquier medio la aplicación de pagos compartidos, cuotas moderadoras y deducibles; y 4. Cualesquiera otros medios, sistemas o prácticas que tengan por objeto o como efecto afectar la libre escogencia del usuario. 8ª. Acuerdos especiales entre la Entidad Promotora y el afiliado. Las Entidades Promotoras de Salud y los afiliados podrán acordar períodos de permanencia del afiliado por un término superior a un año, como contraprestación por la atención de enfermedades sujetas a períodos mínimos de cotización, antes del vencimiento de dichos períodos. 9ª. Permanencia para atención de servicios sujetos a períodos mínimos de cotización. Una vez cumplidos los períodos mínimos de cotización, el afiliado que haga uso de los servicios organizados por las Entidades Promotoras de Salud para atender esta clase de procedimientos de alto costo sujetos a períodos mínimos de cotización, deberá permanecer, salvo mala prestación del servicio, por lo menos dos años después de culminado el tratamiento en la respectiva Entidad Promotora de Salud. 10. Incentivos a la permanencia. Las Entidades Promotoras de Salud podrán establecer de manera general para sus afiliados, con aprobación de la Superintendencia Nacional de Salud, incentivos a la permanencia de los mismos, tales como disminución del valor de los copagos. 11. Alianzas de usuarios. Las alianzas o asociaciones de usuarios que se constituyan, de conformidad con la ley, sobre la base de empresas, sociedades mutuales, ramas de actividad social y económica, sindicatos, ordenamientos territoriales u otros tipos de asociación, tendrán como objetivo único el fortalecimiento de la capacidad negociadora, la protección de los derechos de los usuarios y la participación comunitaria de los afiliados al Sistema General de Seguridad Social en Salud. Los afiliados que hagan parte de estos mecanismos de asociación conservarán su derecho a la libre escogencia, para lo cual deberán ser informados previamente de las decisiones proyectadas, y manifestar en forma expresa su aceptación. 12. Contratación de planes adicionales. Los contratos de planes complementarios de medicina prepagada o Seguros de Salud con las personas que no se encuentren afiliadas al Sistema General de Seguridad Social en Salud, estando obligadas a ello de conformidad con la ley, no se podrán celebrar ni renovar, a partir del 1º. de junio de 1995, a menos que, de conformidad con la información que posea la Superintendencia Nacional de Salud, existan restricciones en la oferta del sistema. La Superintendencia evaluará semestralmente esta situación por un termino máximo de (3) años, al cabo de los cuales operará en todo caso la restricción de que trata este artículo. 13. Transparencia. Las Entidades Promotoras de Salud deberán publicar, de conformidad con los parámetros que determine la Superintendencia Nacional de Salud, los estados financieros y las condiciones de prestación del servicio que le permitan a los usuarios tomar racionalmente sus decisiones. DEC-REGL 1485 DE 1994 ARTÍCULO 15. Obligaciones especiales. Son obligaciones especiales de las Entidades Promotoras de Salud: 1. Acreditar al corte del mes de junio y al corte del mes de diciembre de cada año que su composición de beneficiarios se sujetó a los siguientes porcentajes promedio ponderado: a) No menos de un cinco por ciento (5%) deben ser personas mayores de sesenta (60) años; b) No menos de un veinte por ciento (20%) deben ser mujeres entre los quince (15) y los cuarenta y cuatro (44) años. Los porcentajes aquí previstos podrán ser reducidos excepcionalmente por elMinisterio de la Protección Social, previo examen de la composición demográfica de las regiones de influencia donde la Entidad Promotora de Salud preste sus servicios. 2. Acreditar después del segundo ano de operación, contado a partir de la fecha en que se le otorgue el certificado de funcionamiento, un mínimo de cincuenta mil (50.000) afiliados beneficiarios. Para el primer año se deberá acreditar un mínimo de veinte mil (20.000) afiliados beneficiarios. Igualmente, deberá acreditar una capacidad máxima de afiliación. 3. Mantener actualizada toda la información provisional de los afiliados, de tal forma que se logre un adecuado recaudo de la cotización y una oportuna prestación del servicio. 4. Contar con mecanismos que le permitan determinar en forma permanente la mora o incumplimiento por parte de los empleadores en el pago oportuno de las cotizaciones, de tal forma que puedan adelantar las acciones de cobro de las sumas pertinentes. DEC-REGL 1485 DE 1994 ARTÍCULO 16. Contratos para la prestación del plan obligatorio de salud. Los contratos de afiliación para la prestación del Plan Obligatorio de Salud que suscriban las Entidades Promotoras de Salud con sus afiliados deberán garantizar la prestación de los servicios que el Plan comprende, de conformidad con las disposiciones legales. Su duración será indefinida para aquellos afiliados cotizantes con vinculación laboral y anual para trabajadores independientes. DEC-REGL 1485 DE 1994 ARTÍCULO 17. Contratos para la prestación de planes complementarios. Los contratos para la prestación de planes complementarios que suscriban las Entidades Promotoras de Salud se sujetarán a las siguientes exigencias, sin perjuicio de las que se prevén para los planes de medicina prepagada. 1. Contenido. Los contratos de afiliación que suscriban las Entidades Promotoras de Salud deberán ajustarse a las siguientes exigencias en cuanto a su contenido: a) Deben ajustarse a las prescripciones del presente Decreto y a las disposiciones legales que regulen este tipo de contratos, so pena de ineficacia de la estipulación respectiva ; b) Su redacción debe ser clara, en idioma castellano, y de fácil comprensión para los usuarios. Por tanto, los caracteres tipográficos deben ser fácilmente legibles; c) El contrato debe establecer de manera expresa el período de su vigencia, el precio acordado, la forma de pago, el nombre de los usuarios y la modalidad del mismo; d) El contrato debe llevar la firma de las partes contratantes; e) Cualquier modificación a un contrato deberá realizarse de común acuerdo entre las partes y por escrito, salvo disposición de carácter legal, y f) El contrato deberá establecer de manera clara el régimen de los períodos mínimos de cotización. 2. Aprobación de los planes y contratos. Los planes de salud y modelos de contrato de planes complementarios deberán ser aprobados previamente por la Superintendencia Nacional de Salud. La petición deberá demostrar la viabilidad financiera del plan con estricta sujeción a lo aprobado por el Consejo Nacional de Seguridad Social en Salud. La aprobación aquí prevista se podrá establecer total o parcialmente mediante régimen de carácter general. DEC-REGL 1485 DE 1994 ARTÍCULO 18. Promoción de la afiliación. Las Entidades Promotoras de Salud podrán utilizar para la promoción de la afiliación a vendedores personas naturales, con o sin relación laboral, a instituciones financieras, a intermediarios de seguros u otras entidades, en los términos previstos en el presente Decreto y demás disposiciones legales sobre la materia. Cuando la promoción se realice por conducto de vendedores personas naturales, las Entidades Promotoras de Salud verificarán la idoneidad, honestidad, trayectoria, especialización, profesionalismo y conocimiento adecuado de la labor que desarrollarán. Las Entidades Promotoras de Salud podrán promover la afiliación por conducto de instituciones financieras e intermediarios de seguros sometidos a la supervisión permanente de la Superintendencia Financiera, bajo su exclusiva e indelegable responsabilidad directa. Las instituciones financieras y aseguradoras podrán efectuar labores promocionales en su propio beneficio con fundamento en las actividades previstas en el presente artículo, siempre y cuando se sujeten a las disposiciones que regulan la publicidad de las Entidades Promotoras de Salud y a las normas que les sean propias de conformidad con su calidad de entidades vigiladas por la Superintendencia Financiera. Los demás intermediarios de seguros que no estén sometidos a la vigilancia permanente de la Superintendencia Financiera sólo podrán promover la afiliación a la correspondiente Entidad Promotora de Salud bajo la responsabilidad directa de la misma. Parágrafo. El promotor desarrollará su actividad en beneficio de la Entidad Promotora de Salud con la cual haya celebrado el respectivo convenio, sin perjuicio de que en forma expresa obtenga autorización para desarrollar su actividad en beneficio de otras Entidades Promotoras de Salud. Todas las actuaciones de los promotores en el ejercicio de su actividad, obligan a la Entidad Promotora de Salud respecto de la cual se hubieren desarrollado, y comprometen por ende su responsabilidad. DEC-REGL 1485 DE 1994 ARTÍCULO 19. Responsabilidad de los promotores. Cualquier infracción, error u omisión, en especial aquellos que impliquen perjuicio a los intereses de los afiliados, en que incurran los promotores de las Entidades Promotoras de Salud en el desarrollo de su actividad, compromete la responsabilidad de la Entidad Promotora con respecto de la cual adelanten sus labores de promoción o con la cual, con ocasión de su gestión, se hubiere realizado la respectiva vinculación, sin perjuicio de la responsabilidad de los promotores frente a la correspondiente Entidad Promotora de Salud. DEC-REGL 1485 DE 1994 ARTÍCULO 20. Organización autónoma de los promotores. Las instituciones financieras, los intermediarios de seguros y las entidades distintas a unas y otras, con las cuales, en los términos del presente Decreto, se hubiere celebrado el respectivo convenio de promoción con la Entidad Promotora de Salud, deberán disponer de una organización técnica, contable y administrativa que permita la prestación precisa de las actividades objeto del convenio, respecto de las demás actividades que desarrollan en virtud de su objeto social. DEC-REGL 1485 DE 1994 ARTÍCULO 21. Identificación frente a terceros. Los promotores de las Entidades Promotoras de Salud deberán hacer constar su condición de tales en toda la documentación que utilicen para desarrollar su actividad, e igualmente harán constar la denominación de la Entidad Promotora de Salud para la cual realicen su labor de promoción. DEC-REGL 1485 DE 1994 ARTÍCULO 22. Registro de promotores. Las Entidades Promotoras de Salud deberán mantener a disposición de la Superintendencia Nacional de Salud una relación de los convenios que hubieren celebrado con personas naturales, instituciones financieras, intermediarios de seguros o con otras entidades, según lo previsto en el presente Decreto. DEC-REGL 1485 DE 1994 ARTÍCULO 23. Capacitación. Las Entidades Promotoras de Salud deberán procurar la idónea, suficiente y oportuna capacitación de sus promotores, mediante programas establecidos para tal fin. Los programas de capacitación de las Entidades Promotoras de Salud deben cumplir con los requisitos mínimos que establezca la Superintendencia Nacional de Salud en el contenido de la información de venta de los planes de salud. En cualquier tiempo, la Superintendencia Nacional de Salud podrá practicar verificaciones especiales de conocimiento a los promotores de las Entidades Promotoras de Salud y podrá disponer la modificación de los correspondientes programas de capacitación. DEC-REGL 1485 DE 1994 ARTÍCULO 24. Utilización conjunta de promotores. Salvo estipulación en contrario, los promotores de las Entidades Promotoras de Salud podrán prestar sus servicios a más de una de tales entidades. DEC-REGL 1485 DE 1994 ARTÍCULO 25. Prohibición para las entidades promotoras de salud y sus promotores. Las Entidades Promotoras de Salud reconocerán a sus promotores un pago o comisión que no podrá depender del ingreso base de cotización ni de las condiciones de salud actuales o futuras del afiliado. Las Entidades Promotoras de Salud no podrán establecer otros mecanismos de remuneración a los promotores, diferentes a la comisión pactada, como incentivos o beneficios, ya sea de manera directa o indirecta, propia o por conducto de sus subordinados, en función del volumen de afiliaciones. Los promotores se abstendrán de compartir o entregar al afiliado, directa o indirectamente, de manera propia o por conducto de sus subordinados, porcentaje alguno de la comisión ordinaria que por su labor de promoción de afiliaciones se hubiere pactado como remuneración en el respectivo convenio. DEC-REGL 1485 DE 1994 ARTÍCULO 26. Recaudo, pago y transferencia de recursos por instituciones financieras. Las Entidades Promotoras de Salud, conforme su régimen legal lo permita, podrán celebrar contratos con instituciones financieras para que manejen las relaciones con sus afiliados y dispongan el recaudo, pago y transferencia de los recursos que por ley deban ser administrados por las primeras. DEC-REGL 1485 DE 1994 ARTÍCULO 27. Contenido del contrato con las instituciones financieras. Los contratos a que alude el artículo anterior señalarán, cuando menos: a) El régimen de responsabilidad aplicable, el cual en ningún caso podrá prever condiciones que atenten contra los intereses del afiliado; b) El monto de la remuneración que corresponderá al servicio que se presta, y c) El término para la transferencia de los recursos y las sanciones por su incumplimiento. DEC-REGL 1485 DE 1994 ARTÍCULO 28. Conflictos de interés y prácticas no autorizadas. Las Entidades Promotoras de Salud, sus directores y representantes legales, deberán abstenerse en general de realizar cualquier operación que pueda conducir a prácticas no autorizadas o dar lugar a conflictos de interés entre ellas o sus accionistas, socios, aportantes o administradores, o vinculados, en relación con los recursos que administren y adoptarán las medidas necesarias para evitar que tales conflictos se presenten en la práctica. Se entiende por conflicto de interés la situación en virtud de la cual una persona en razón de su actividad, se enfrenta a distintas alternativas de conducta con relación a intereses incompatibles, ninguno de los cuales puede privilegiar en atención a sus obligaciones legales o contractuales. DEC-REGL 1485 DE 1994 ARTÍCULO 29. Afiliación de personas exceptuadas del sistema de seguridad social en salud. Las Entidades Promotoras de Salud podrán organizar la prestación de servicios de salud de los trabajadores de aquellas entidades que quedaron expresamente exceptuadas del sistema general de seguridad social en salud, cuando con las entidades allí mencionadas se celebren contratos para el efecto. DEC-REGL 1485 DE 1994 ARTÍCULO 30. Control y vigilancia de las entidades aseguradoras. La Superintendencia Nacional de Salud tendrá las funciones de control y vigilancia de las entidades aseguradoras autorizadas como entidades promotoras de salud en relación exclusivamente con el ejercicio de las actividades propias de las entidades promotoras de salud y respecto de los recursos provenientes de aquellas que se reflejan en cuentas separadas. En los demás aspectos, en particular los financieros, dicho control y vigilancia corresponde a la Superintendencia Financiera. DEC-REGL 1485 DE 1994 ARTÍCULO 31. Información. Las Entidades Promotoras de Salud, deberán establecer Sistemas de Información con las especificaciones y periodicidad que determine e lMinisterio de la Protección Social y la Superintendencia dentro de sus competencias respectivas, a efecto de lograr el adecuado seguimiento y control de su actividad y del Sistema General de Seguridad Social en Salud. Capacidad de afiliación DEC-REGL 47 DE 2000 ARTÍCULO 5. Afiliación excepcional. Cuando una entidad promotora de salud no cumpla con el margen de solvencia establecido en el Decreto 882 de 1998 o normas que lo modifiquen, podrá afiliar a nuevos beneficiarios siempre y cuando se encuentre en una de las siguientes situaciones: 1. Cuando la Entidad Promotora de Salud sea la única entidad autorizada por la Superintendencia Nacional de Salud, para operar en la región o que existiendo otras entidades autorizadas no estén afiliando en forma efectiva al no haber iniciado operaciones o tener su capacidad de afiliación limitada. 2. Cuando existan varias Entidades Promotoras de Salud y ninguna de ellas acredite el margen de solvencia, podrá afiliar aquella que tenga un mayor número de afiliados en ese municipio y garantice la red de prestadores, conforme concepto de la Superintendencia Nacional de Salud, quien autorizará un cupo de afiliación especial para operar en esa región. En cualquiera de estos casos, la afiliación podrá efectuarse previo compromiso por parte de la Entidad Promotora de Salud de cancelar a la red de prestación de servicios, contratada en el o los municipios en los cuales se autoriza el aumento de afiliación, sus obligaciones dentro de los cuarenta y cinco (45) días siguientes contados a partir de la fecha de la presentación oportuna de la cuenta. Las instituciones prestadoras de servicios deberán presentar las respectivas facturas o cuentas de cobro dentro de los sesenta (60) días calendario siguientes a la prestación efectiva del servicio, no siendo válido el pacto en contrario. La autorización excepcional deberá ser suspendida en forma automática por los administradores de la entidad, cuando no esté en capacidad de cumplir con las previsiones aquí establecidas. Parágrafo. En aquellos eventos en que la Entidad Promotora de Salud que tenga un mayor número de afiliados en el municipio manifieste ante la Superintendencia su incapacidad para realizar estas afiliaciones excepcionales, la Superintendencia podrá autorizar a aquella que quedó en segundo lugar y así sucesivamente. DEC-REGL 783 DE 2000 ARTÍCULO 10. Se adicionan dos parágrafos al artículo 5 del Decreto 047 de 2000, así: "Parágrafo 2. A efecto de garantizar la antigüedad en el Sistema de Seguridad Social en Salud a los trabajadores que hayan estado desafiliados por inexistencia de oferta de Entidad Promotora de Salud, una vez efectuada la afiliación según, lo establecido en el presente artículo, los empleadores deberán pagar los aportes correspondientes a los períodos de no afiliación, debiendo las entidades promotoras de salud proceder a efectuar la compensación por estos periodos. Los periodos compensados se contabilizarán para efectos de la aplicación de periodos de carencia. DEC-REGL 55 DE 2007 ARTÍCULO 10. Traslado excepcional por número de afiliados. El parágrafo 3°, artículo 5° del Decreto 047 de 2000, adicionado por el artículo 10 del Decreto 783 de 2000, quedará así: Parágrafo 3. Traslado excepcional por número de afiliados. Las Entidades Promotoras de Salud que operen en el régimen contributivo podrán realizar la cesión obligatoria de afiliados en los municipios, agencias o sucursales en los que acrediten menos de cinco mil usuarios, cuando garanticen el traslado efectivo de los usuarios a otra entidad que se encuentre autorizada en el municipio, agencia o sucursal correspondiente. Para el efecto, se informará a los usuarios sobre la cesión, en un medio de comunicación de amplia circulación en la región y a partir del primer día calendario del mes subsiguiente a la fecha de publicación del aviso se hará efectivo el traslado. El usuario, dentro de los cuarenta y cinco (45) días hábiles siguientes al traslado efectivo, podrá ejercer su derecho de elección en los términos previstos en las disposiciones legales. En los cuatro (4) años siguientes a la cesión, la Entidad Promotora de Salud no podrá realizar nuevas operaciones en el correspondiente municipio, agencia o sucursal. DEC-REGL 47 DE 2000 ARTÍCULO 6. Responsabilidad de los representantes legales. La suspensión de realizar nuevas afiliaciones es responsabilidad de los representantes legales y administradores de las Entidades Promotoras de Salud cuando se encuentren incumpliendo las exigencias del Decreto 882 de 1998 o demás normas que lo adicionen, modifiquen o sustituyan o lo previsto en el artículo precedente. La Superintendencia Nacional de Salud, deberá establecer la responsabilidad de los administradores o representantes legales e imponer las sanciones a que haya lugar, cuando se presente incumplimiento en la norma. De igual manera es responsabilidad de los representantes legales o personas con capacidad legal para acreditar derechos por parte de usuarios afiliados a entidades promotoras de salud públicas, que autoricen prestaciones o beneficios por fuera de los límites legales a los que debe sujetarse la entidad, responderán por el valor total de los medicamentos, procedimientos y demás prestaciones otorgadas. DEC-REGL 1703 DE 2002 ARTÍCULO 39. Inexistencia de aseguradoras. En los municipios en que la población con capacidad de pago no cuente con oferta de aseguradoras en el régimen contributivo, la Superintendencia Nacional de Salud designará una entidad autorizada para la administración del régimen subsidiado con cobertura en el respectivo municipio, para que administre el régimen contributivo de dicha población en forma excepcional y transitoria mientras se mantiene dicha situación. Los empleadores deberán cotizar a la entidad designada para tal efecto. El Ministerio de la Protección Social determinará las condiciones de operación para tales casos. Lo anterior sin perjuicio de que la Superintendencia Nacional de Salud adelante las acciones para vincular a las entidades promotoras de salud, EPS del régimen contributivo en aquellas regiones, en donde les ha sido autorizada cobertura y no exista la oferta respectiva Instituto de Seguros Sociales ISS DEC-REGL 1779 DE 2003 ARTÍCULO 1 El Instituto de Seguros Sociales podrá celebrar contratos con el objeto de dar la administración y/o operación de las funciones a su cargo como Entidad Promotora de Salud. Para el efecto, podrá contratar únicamente con personas jurídicas de naturaleza solidaria sin ánimo de lucro, con aquellas constituidas o conformadas por ex funcionarios del mismo, y con otras entidades sin ánimo de lucro tales como organizaciones sindicales y Cajas de Compensación Familiar, así como con hospitales públicos. EPS Indígenas DEC-REGL 330 DE 2001 ARTÍCULO 1.Requisitos para la Constitución y Funcionamiento de Entidades Promotoras de Salud, EPS Indígenas. Para organizar y garantizar la prestación de los servicios incluidos en el POS-S, los cabildos y/o autoridades tradicionales indígenas, podrán conformar Entidades Promotoras de Salud, EPS, con personería jurídica, patrimonio propio y autonomía administrativa, previo el cumplimiento de los siguientes requisitos: a) Establecer de manera expresa en sus Estatutos que su naturaleza es la de ser una Entidad Promotora de Salud que administra recursos del Régimen subsidiado del Sistema General de Seguridad Social en Salud; b) Constituir una cuenta independiente del resto de las rentas y bienes de cabildos y/o autoridades tradicionales indígenas; c) Estar debidamente autorizada por la Superintendencia Nacional de Salud, previo el cumplimiento de los requisitos establecidos en el presente decreto para administrar los recursos del Régimen Subsidiado del Sistema General de Seguridad Social en Salud; d) Las Administradoras del Régimen Subsidiado Indígenas que existan actualmente, como las Entidades Promotoras de Salud Indígenas que en el futuro se constituyan, deberán contar para su funcionamiento, con un número mínimo de 20.000 afiliados indígenas, sin exceder de un 10% de la población afiliada no indígena, a partir del año siguiente de la vigencia del presente decreto. Parágrafo. Las Entidades Promotoras de Salud, EPS Indígenas, que administren recursos del régimen subsidiado del Sistema General de Seguridad Social en Salud, deberán acreditar para su funcionamiento a partir del 1° de abril del año 2003, un mínimo de 50.000 personas afiliadas. DEC-REGL 330 DE 2001 ARTÍCULO 2. Objeto Social. Las Entidades Promotoras de Salud, EPS Indígenas, tendrán como objeto garantizar y organizar la prestación de los servicios incluidos en el Plan Obligatorio de Salud Subsidiado POS-S. En consecuencia deberán afiliar y carnetizar a la población beneficiaria de subsidios en salud en los términos establecidos por las normas vigentes y administrar el riesgo en salud de los miembros de sus comunidades. DEC-REGL 330 DE 2001 ARTÍCULO 3. Cobertura. Con el fin de proteger la unidad étnica y cultural de los pueblos indígenas, las Entidades Promotoras de Salud, EPS Indígenas, serán autorizadas por la Superintendencia Nacional de Salud para operar en todo el territorio nacional, de acuerdo con lo establecido en el presente decreto. DEC-REGL 330 DE 2001 ARTÍCULO 4. Capital Social. Las Entidades Promotoras de Salud, EPS Indígenas, a que se refiere el presente decreto, serán autorizadas por la Superintendencia Nacional de Salud para afiliar a beneficiarios del régimen subsidiado, con el objetivo de garantizar la prestación del POS-S, cuando acrediten mediante contador público, un capital social equivalente a 250 salarios mínimos por cada 5.000 afiliados. Este capital social podrá estar compuesto por los aportes de las comunidades, las donaciones recibidas y los excedentes que logre capitalizar. Parágrafo. Los bienes que se aporten en especie solamente se computarán hasta por un valor que en ningún caso podrá superar al cincuenta por ciento (50%) del capital mínimo exigido, los cuales serán tomados por el valor en libros. DEC-REGL 330 DE 2001 ARTÍCULO 6. Transformación. Las Empresas Solidarias de Salud, que se hayan conformado por cabildos y/o autoridades tradicionales indígenas y se encuentren autorizadas para su funcionamiento por la Superintendencia Nacional de Salud a la fecha de expedición del presente decreto, podrán transformarse en una Entidad Promotora de Salud, EPS Indígena. Para tales efectos deberán dar cumplimiento a lo dispuesto por este Decreto y demás disposiciones vigentes y contar con la respectiva autorización de la Superintendencia Nacional de Salud. Parágrafo. En estos eventos, las obligaciones y responsabilidades a cargo de las respectivas entidades serán de la EPS que resulte de la transformación, la cual deberá comunicar su cambio de naturaleza de manera escrita a los afiliados y demás personas naturales o jurídicas, públicas o privadas con las que se relacione. DEC-REGL 330 DE 2001 ARTÍCULO 7. Registro. La Superintendencia Nacional de Salud llevará un registro independiente de las Entidades Promotoras de Salud, EPS Indígenas. DEC-REGL 330 DE 2001 ARTÍCULO 8. Sujeción a las autoridades indígenas. Sin perjuicio de lo dispuesto en el presente decreto y en las normas vigentes sobre la materia, las EPS Indígenas atenderán las directrices y orientaciones que les impartan los Cabildos y/o Autoridades Tradicionales Indígenas, en el ámbito de sus respectivas competencias, de conformidad con las normas vigentes. DEC-REGL 330 DE 2001 ARTÍCULO 9. Normas comunes. Los aspectos y situaciones que no sean reguladas en los artículos anteriores, se regirán por lo dispuesto en el Decreto 2357 de 1995, en el Decreto 1804 de 1999 y en las normas que los adicionen o modifiquen. (ubicar) CAPITULO II ENTIDADES TRANSFORMADAS Y ADAPTADAS Fondos del sector público DEC-REGL 489 DE 1996 ARTÍCULO 1. Autorizar a los fondos del sector público que a continuación se relacionan, para que continúen prestando servicios de salud o amparen a sus afiliados en los riesgos de enfermedad general y maternidad, como entidades adaptadas al Sistema General de Seguridad Social en Salud, en términos del Capítulo II del Decreto 1890 de 1995: (no está compilado dejar referencia) 1. Fondo de Salud de la Universidad de Córdoba con domicilio en la ciudad de Montería. 2. Fondo de Pasivo Social de la Empresa Puertos de Colombia, con domicilio en la ciudad de Santafé de Bogotá.D.C. 3. Fondo de Pasivo Social de Ferrocarriles Nacionales de Colombia, con domicilio en la ciudad de Santafé de Bogotá D.C. 4. Fondo Prestaciones de la Universidad de Nariño, con domicilio en la ciudad de Pasto. PARÁGRAFO. Los Fondos que se refiere el presente artículo, sólo podrán continuar prestando los servicios de salud, a los servidores que se encontraban vinculados a las respectivas entidades y dependencias en la fecha de iniciación de la vigencia de la Ley 100 de 1993 y hasta el término de la relación laboral o durante el periodo de jubilación, en la formo como lo venían haciendo, sin que puedan realizar nuevas afiliaciones, con excepción a aquellas necesarias para dar cumplimiento a la cobertura familiar de sus afiliados. DEC-REGL 404 DE 1996 ARTÍCULO 1. Autorizar a las Cajas, Fondos, Entidades y dependencias de entidades del sector público, que a continuación se relacionan, para que continúen prestando servicios de salud o amparen a sus afiliados en los riesgos de enfermedad general y maternidad, como entidades adaptadas al Sistema General de Seguridad Social en Salud, en los términos del Capítulo II del Decreto 1890 de 1995: (ubicar) 1. Caja de Previsión Social de la Universidad Industrial de Santander, con domicilio en la ciudad de Bucaramanga. 2. Caja de Previsión Social de Nariño, con domicilio en la ciudad de Pasto. 3. Caja de Previsión Social Municipal de Bucaramanga, con domicilio en la ciudad de Bucaramanga. 5. Universidad de Antioquia-División de Salud, con domicilio en la ciudad de Medellín. 6. Caja de Previsión Social de la Universidad del Cauca, con domicilio en la ciudad de Popayán. 7. Caja de Previsión Social Municipal de Ibagué, con domicilio en la ciudad de Ibagué. 8. Caja de Previsión Social del Departamento de Arauca, con domicilio en la ciudad de Arauca. 9. Servicio de Salud de la Corporación Autónoma Regional del Valle del Cauca, con domicilio en la ciudad de Santiago de Cali. 10. Empresas Varias de Medellín (Servicio Médico), con domicilio en la ciudad de Medellín. 11. Servicio Médico de la Universidad de Caldas, con domicilio en la ciudad de Manizales. 12. Departamento Médico y Odontológico-Municipio de Medellín, con domicilio en la ciudad de Medellín. 13. División de Servicio Médico del Municipio de Santiago de Cali, con domicilio en la ciudad de Santiago de Cali. 14. Caja de Previsión Social Departamental del Cauca, con domicilio en la ciudad de Popayán. 15. Empresas Públicas de Medellín (Departamento Médico), con domicilio en la ciudad de Medellín. 16. Caja de Previsión Social de Boyacá, con domicilio en la ciudad de Tunja. 17. Caja Departamental de Previsión de Norte de Santander, con domicilio en la ciudad de Cúcuta. 19. Caja de Previsión Social de la Universidad Tecnológica del Chocó, con domicilio en la ciudad de Quibdó. 20. Caja de Previsión Social de la Universidad Nacional, con domicilio en la ciudad de Santafé de Bogotá, D. C. 22. Industria Licorera de Caldas-Servicio Médico, con domicilio en la ciudad de Manizales. 23. Servicio Médico de la Universidad del Valle, con domicilio en la ciudad de Santiago de Cali. Parágrafo. Las entidades y dependencias de entidades, a que se refiere el presente artículo, sólo podrán continuar prestando los servicios de salud, a los servidores que se encontraban vinculados a las respectivas entidades y dependencias en la fecha de iniciación de vigencia de la Ley 100 de 1993 y hasta el término de la relación-laboral o durante el período de jubilación, en la forma como lo venían haciendo, sin que se puedan realizar nuevas afiliaciones, con excepción de aquéllas necesarias para dar cumplimiento a la cobertura familiar de sus afiliados. CAPITULO III NORMAS COMUNES A LAS ENTIDADES DE LA ORGANIZACIÓN DEL SISTEMA Margen de solvencia DEC-REGL 882 DE 1998 ARTÍCULO 1. Margen de solvencia para asegurar la liquidez de las Entidades Promotoras de Salud y Administradoras del Régimen Subsidiado. Para efecto de lo dispuesto en este decreto, se entiende por margen de solvencia, la liquidez que debe tener una Entidad Promotora de Salud y/o Administradora del Régimen Subsidiado, cualquiera sea su forma legal, para responder en forma adecuada y oportuna por sus obligaciones con terceros, sean estos proveedores de bienes o prestadores de servicios de salud o los usuarios. Se entenderá por liquidez la capacidad de pago que tienen las Entidades Promotoras de Salud y/o las Administradoras del Régimen Subsidiado para cancelar, en un término no superior a 30 días calendario, a partir de la fecha establecida para el pago, las cuentas de los proveedores de bienes o prestadores de servicios de salud o usuarios. DEC-REGL 882 DE 1998 ARTÍCULO 2. De las cuentas por pagar superiores a 30 días calendario. Las Entidades Promotoras de Salud y/o Administradoras del Régimen Subsidiado con cuentas por pagar superiores a 30 días calendario, contados a partir de la fecha prevista para su pago, no podrán: 1. Realizar nuevas afiliaciones, salvo los beneficiarios de aquellos afiliados que se encontraban cotizando tratándose de régimen contributivo y los recién nacidos en el régimen subsidiado. 2. Realizar mercadeo de sus servicios con el objeto de obtener nuevas afiliaciones o traslado de afiliados. 3. Afectar el flujo de ingresos provenientes de la Unidad de Pago por Capitación para cancelar obligaciones provenientes de la amortización de inversiones en infraestructura asistencial o administrativa. 4. Realizar cualquier operación de compra o arrendamiento financiero con opción de compra sobre bienes inmuebles y realizar inversiones de cualquier naturaleza como socio o asociado. Estas entidades adoptarán, dentro de su organización, los procedimientos y mecanismos que garanticen la observancia de lo dispuesto en el presente artículo e informarán de tal hecho a la Superintendencia Nacional de Salud. Sin perjuicio de las acciones de vigilancia y control que ejerce la Superintendencia Nacional de Salud, ésta podrá informar a los usuarios a través de medios de comunicación de amplia circulación nacional, las entidades cuyas afiliaciones se encuentren suspendidas. Parágrafo. Esta disposición no será aplicable respecto a las entidades Administradoras del Régimen Subsidiado en tanto estas no reciban los recursos correspondientes por parte de los entes territoriales. DEC-REGL 882 DE 1998 ARTÍCULO 3. De las cuentas por pagar superiores a 60 días calendario. Cuando las entidades a que se refiere el presente decreto, tengan cuentas por pagar por bienes y servicios de salud superiores a 60 días calendario, a partir de la fecha establecida para el pago, además de las medidas antes mencionadas, los afiliados dentro del régimen contributivo quedarán en libertad de trasladarse a otra Entidad Promotora de Salud, sin sujetarse al régimen de movilidad general, siempre que se encuentren al día en el pago de sus obligaciones y surtan los trámites formales dispuestos en las normas legales. Cuando se trate de entidades administradoras del régimen subsidiado, estarán obligadas a realizar la cesión de sus contratos a cualquiera de las administradoras del régimen que tenga capacidad para ello y le trasladarán inmediatamente los recursos del aseguramiento por los meses que faltan hasta la terminación del contrato. Cuando la entidad se abstenga de realizar estas operaciones, la Superintendencia Nacional de Salud podrá ordenar la cesión, de conformidad con las normas vigentes. DEC-REGL 882 DE 1998 ARTÍCULO 4. De la garantía de los derechos de los usuarios. Los afiliados a los regímenes contributivo y subsidiado conservarán todos los derechos en la entidad a la cual se trasladen o en la cesionaria según sea el caso. En consecuencia, en los casos de cesión de contratos del Régimen Subsidiado, no se requerirá consentimiento del usuario. Los afiliados podrán hacer uso del derecho de libre elección en las fechas previstas para traslados de Administradora del Régimen Subsidiado, establecidas por el Consejo Nacional de Seguridad Social en Salud. DEC-REGL 882 DE 1998 ARTÍCULO 6. Del pago de las obligaciones de las entidades territoriales. Para garantizar la solvencia de las administradoras del régimen subsidiado para con los proveedores de bienes o prestadores de servicios de salud, las Entidades Territoriales deberán pagar cumplidamente sus obligaciones económicas de acuerdo con lo estipulado en los contratos suscritos con las administradoras del régimen subsidiado. El incumplimiento en los pagos conlleva la aplicación de las acciones disciplinarias, administrativas, penales, fiscales y contractuales a que haya lugar. Aseguramiento en casos de revocatoria de autorización o liquidación Forzosa, Supresión o Liquidación Voluntaria EPS DEC-REGL 55 DE 2007 ARTÍCULO 1. Objeto y campo de aplicación. El presente Capítulo tiene por objeto establecer las reglas para garantizar la continuidad del aseguramiento y la prestación del servicio público de salud a los afiliados y beneficiarios del régimen contributivo, cuando a una entidad promotora de salud, cualquiera sea su naturaleza jurídica, se le revoque la autorización de funcionamiento para administrar el régimen contributivo del Sistema General de Seguridad Social en Salud o sea intervenida para liquidar por la Superintendencia Nacional de Salud. Igualmente, aplicará a las entidades públicas y a las entidades que fueron autorizadas como entidades adaptadas al Sistema General de Seguridad Social en Salud, cuya liquidación sea ordenada por el Gobierno Nacional y a aquellas entidades que adelanten procesos de liquidación voluntaria. Para los mismos eventos, definir las reglas y procedimientos para garantizar la preservación de los recursos para la prestación de los servicios de salud del régimen contributivo del Sistema General de Seguridad Social en Salud. DEC-REGL 55 DE 2007 ARTÍCULO 2. Mecanismos de traslado excepcional de afiliados. Para garantizar la continuidad en el aseguramiento y la prestación del servicio público esencial de seguridad social en salud en el régimen contributivo, teniendo en cuenta el número de afiliados en las Entidades Promotoras de Salud a las que se les revoque la autorización de funcionamiento para administrar el régimen contributivo o sean objeto de intervención para liquidar o se les haya ordenado la supresión o liquidación o se haya dispuesto la liquidación voluntaria, se establecen dos mecanismos excepcionales de traslado de afiliados: Afiliación a prevención o afiliación por asignación que se definen en el presente decreto. La Superintendencia Nacional de Salud al resolver sobre la revocatoria de autorización de funcionamiento para administrar el régimen contributivo o la intervención para liquidar o la autoridad al ordenar la liquidación de las Entidades Promotoras de Salud públicas o de las entidades adaptadas o el organismo competente que disponga la liquidación voluntaria, debe evaluar y ordenar la aplicación de uno de los mencionados mecanismos de traslado, según se considere adecuado para la garantía de la continuidad en la prestación del servicio público esencial de seguridad social en salud. DEC-REGL 55 DE 2007 ARTÍCULO 3. Afiliación a prevención. Es un mecanismo excepcional de traslado de afiliados al régimen contributivo del Sistema General de Seguridad Social en Salud de obligatoria aceptación, consistente en afiliar a prevención a una o varias Entidades Promotoras de Salud públicas o en donde el Estado tenga participación, la totalidad de la población que se encuentre afiliada a la entidad objeto de la medida de revocatoria de autorización de funcionamiento para administrar el régimen contributivo, intervención para liquidar, supresión o liquidación voluntaria, que ordena la autoridad o el Órgano de Dirección que toma la decisión de revocatoria, intervención para liquidar, supresión o liquidación voluntaria y que debe realizar la Entidad Promotora de Salud objeto de la medida. Este mecanismo será de obligatoria aplicación cuando el número de afiliados a la Entidad Promotora de Salud objeto de la revocatoria de autorización de funcionamiento para administrar el régimen contributivo, intervención para liquidar, supresión o liquidación voluntaria, supere el diez por ciento (10%) del total de la población afiliada al régimen contributivo del Sistema General de Seguridad Social en Salud. En los casos en que la autoridad que imparte la instrucción no sea la Superintendencia Nacional de Salud, el máximo Órgano de Administración de las entidades públicas a las que se les hubiere ordenado la supresión o liquidación o las entidades que resolvieren la liquidación voluntaria, deberá comunicar la adopción de este mecanismo de traslado excepcional a la Superintendencia Nacional de Salud dentro de los cinco (5) días hábiles siguientes, contados a partir de la decisión de supresión o liquidación. DEC-REGL 55 DE 2007 ARTÍCULO 4. Procedimiento para la afiliación a prevención. Para el mecanismo de traslado excepcional de afiliación a prevención se seguirán las siguientes reglas: 1. En el acto administrativo que revoca la autorización de funcionamiento para administrar el régimen contributivo, en la decisión de intervención para liquidar, en la decisión de suprimir o liquidar una entidad pública o en la decisión de liquidación voluntaria, debe constar que se adopta el mecanismo de traslado excepcional de afiliación a prevención. 2. La Entidad Promotora de Salud objeto de la revocatoria de autorización de funcionamiento para administrar el régimen contributivo, intervención para liquidar, supresión o liquidación voluntaria, decidirá a cuál o cuáles Entidades Promotoras de Salud públicas o en donde el Estado tenga participación se deben trasladar los afiliados, decisión que deberá adoptar y comunicar a la Entidad receptora en un término máximo de cuatro (4) meses, contados a partir de la fecha en que quede en firme el acto de revocatoria o de ordenada la intervención para liquidar o de proferida la orden de supresión o liquidación voluntaria, plazo en el cual implementará los mecanismos para realizar las actividades, procedimientos e intervenciones de salud que se encuentren aún pendientes y autorizados. El traslado a la Entidad Promotora de Salud receptora se hará efectivo a partir del primer día calendario del mes subsiguiente a la decisión que resuelva a qué Entidad se hace el traslado. En el traslado excepcional de afiliación a prevención se deberá considerar la unidad del grupo familiar en la misma Entidad Promotora de Salud, el lugar del domicilio de los afiliados y la capacidad de afiliación informada a la Superintendencia Nacional de Salud por cada Entidad Promotora de Salud a la cual se haría el correspondiente traslado. 3. Las Entidades Promotoras de Salud receptoras deberán garantizar la prestación de los servicios de salud a los afiliados a partir del momento en que se haga efectivo el traslado conforme lo señalado en el inciso segundo del numeral anterior. Hasta tanto, la prestación será responsabilidad de la Entidad objeto de la medida de revocatoria de autorización de funcionamiento, intervención para liquidar, supresión o liquidación voluntaria. 4. Para garantizar la libre elección en el Sistema General de Seguridad Social en Salud, tan pronto el traslado se haga efectivo, la Entidad o Entidades Promotoras de Salud receptoras de los afiliados trasladados deberán informarles, como mínimo, dos veces, dentro de los cinco (5) días calendario siguientes, contados a partir del traslado efectivo en un medio de comunicación de amplia circulación en los lugares en que cumple funciones de aseguramiento, que disponen de cuarenta y cinco (45) días calendario a partir de la publicación del último aviso, para ejercer el derecho de libre escogencia de otra Entidad Promotora de Salud. Vencido el término antes señalado sin que los afiliados hayan ejercido el derecho a la libre escogencia, solo podrán ejercerlo nuevamente una vez cumplan con el período mínimo de permanencia exigido por las disposiciones legales vigentes en la Entidad Promotora de Salud a la cual fueron trasladados. 5. Cuando la entidad objeto de la revocatoria de autorización de funcionamiento para administrar el régimen contributivo, intervención para liquidar, supresión o liquidación voluntaria recaude cotizaciones correspondientes al período en que, conforme a lo señalado en el numeral tercero del presente artículo, inicia la responsabilidad de la Entidad o Entidades Promotoras de Salud receptoras de los afiliados a prevención, dichos recaudos se entienden a favor de terceros y deberán trasladarlos de manera inmediata a las Entidades Promotoras de Salud receptoras para efectos del proceso de compensación y en ningún caso harán parte de los recursos de la Entidad revocada, intervenida para liquidar, suprimida o en liquidación voluntaria. Parágrafo. Las Entidades Promotoras de Salud receptoras de los afiliados a prevención cuya prestación normal del servicio se vea afectada debido al número de afiliados que ingresan, podrán reprogramar la práctica de una actividad, procedimiento o intervención que les había sido programada con anterioridad por parte de la Entidad objeto de la revocatoria de autorización de funcionamiento para administrar el régimen contributivo, intervención para liquidar, supresión o liquidación voluntaria, siempre y cuando la vida del paciente no se vea comprometida. DEC-REGL 55 DE 2007 ARTÍCULO 5. Afiliación por asignación. Es un mecanismo excepcional de traslado de afiliados al régimen contributivo del Sistema General de Seguridad Social en Salud de obligatoria aceptación para los afiliados y las Entidades Promotoras de Salud, consistente en la asignación forzosa de los afiliados cuando estos no se trasladen a otra Entidad Promotora de Salud en uso del derecho de libre elección, dentro del mes siguiente a la fecha de ejecutoria del acto administrativo que revoque la autorización de funcionamiento para administrar el régimen contributivo o de la comunicación del acto que ordene la intervención para liquidar o de la vigencia del acto que ordene la liquidación o supresión de las Entidades Promotoras de Salud públicas. Para las Entidades Promotoras de Salud que adelanten procesos de liquidación voluntaria, los términos previstos en el presente artículo se contarán a partir de la fecha en que el máximo Órgano de Administración adopte la decisión. En los casos en que la autoridad que imparte la instrucción no sea la Superintendencia Nacional de Salud, el máximo Órgano de Administración de las entidades públicas a las que se les hubiere ordenado la supresión o liquidación o de las entidades que resolvieren la liquidación voluntaria, deberá comunicar la adopción de este mecanismo de traslado excepcional a la Superintendencia Nacional de Salud dentro de los cinco (5) días hábiles siguientes, contados a partir de la decisión de supresión o liquidación. DEC-REGL 55 DE 2007 ARTÍCULO 6. Procedimiento de la afiliación por asignación. Para el mecanismo de traslado excepcional de afiliación por asignación se seguirán las siguientes reglas: 1. En firme la decisión de revocatoria de autorización de funcionamiento para administrar el régimen contributivo o comunicada la decisión de toma de posesión para liquidar o en firme el acto que ordene la supresión o liquidación de la entidad pública o decidida la liquidación voluntaria, actuaciones en las que debe constar que se adopta la modalidad excepcional de afiliación por asignación, la Entidad Promotora de Salud objeto de la medida deberá informar a sus afiliados, como mínimo dos veces dentro de los cinco (5) días hábiles siguientes, a través de un medio de comunicación de amplia circulación en los lugares que cumple funciones de aseguramiento, que, en cumplimiento de su derecho de libre elección, cuentan con un término de cuarenta y cinco (45) días calendario, contados a partir de la publicación del último aviso, para ejercer el derecho de libre escogencia de otra Entidad Promotora de Salud. 2. Vencido el término excepcional de que trata el numeral anterior, sin que los afiliados hubieren ejercido su derecho a la libre elección, la Entidad Promotora de Salud objeto de la revocatoria de autorización de funcionamiento para administrar el régimen contributivo, supresión, intervención para liquidar o de la decisión de liquidación voluntaria, dentro de los quince (15) días hábiles siguientes, asignará los afiliados a las Entidades Promotoras de Salud autorizadas por la Superintendencia Nacional de Salud para operar el régimen contributivo del Sistema General de Seguridad Social en Salud, teniendo en cuenta: a) La asignación de afiliados, incluidos los que estén recibiendo tratamiento de atención de patologías de alto costo, se hará en número proporcional y por sorteo, con supervisión de la Superintendencia Nacional de Salud entre las Entidades Promotoras de Salud autorizadas; b) Se debe conservar la unidad del grupo familiar en una misma Entidad Promotora de Salud; c) Debe atenderse la capacidad de afiliación informada a la Superintendencia Nacional de Salud de cada Entidad Promotora de Salud a la cual se asignarían los afiliados, teniendo en cuenta la zona geográfica en que opere la Entidad y el domicilio del afiliado. 3. Transcurrido el plazo fijado en el numeral anterior, la Entidad Promotora de Salud que asigna los afiliados debe informar inmediatamente a los empleadores, entidades administradoras de fondos de pensiones, Administradoras de Riesgos Profesionales, entidades públicas o privadas pagadoras de pensiones y a los afiliados, mediante la utilización de un medio idóneo de comunicación y la fijación de los listados correspondientes en lugar de fácil acceso para los afiliados, que se hizo el traslado excepcional por asignación de los afiliados a las respectivas Entidades Promotoras de Salud. 4. El traslado de los afiliados a las Entidades Promotoras de Salud receptoras se hará efectivo a partir del primer día calendario del mes siguiente a la fecha en que les fueron asignados los afiliados, momento a partir del cual las Entidades receptoras deberán garantizar la prestación de los servicios de salud y, hasta tanto, la prestación del servicio será responsabilidad de la Entidad Promotora de Salud que realiza la asignación. 5. Cuando la entidad que realiza la afiliación por asignación recaude cotizaciones correspondientes al período en que inicia la responsabilidad de las Entidades Promotoras de Salud receptoras, conforme a lo señalado en el numeral anterior, dichos recaudos se entienden a favor de terceros y deberán ser trasladados de manera inmediata a las Entidades Promotoras de Salud receptoras para efectos del proceso de compensación y en ningún caso harán parte de los recursos de la Entidad objeto de la revocatoria de autorización de funcionamiento para administrar el régimen contributivo, intervención para liquidar, supresión o liquidación voluntaria. 6. Los afiliados trasladados conforme al procedimiento establecido en el presente artículo, podrán ejercer su derecho al traslado a otra Entidad Promotora de Salud, una vez cumplan con el período mínimo de permanencia exigido por las disposiciones legales vigentes en la Entidad Promotora de Salud a la cual fueron trasladados. Parágrafo 1°. Para efectos de aplicar las reglas de la afiliación por asignación previstas en este artículo, a más tardar dentro de los diez (10) días hábiles siguientes al vencimiento del término del traslado voluntario previsto en el numeral primero, la Entidad Promotora de Salud objeto de la medida deberá identificar los afiliados que no hayan ejercido el derecho a la libre elección con toda la información requerida, en especial la de quienes reciban atención de tratamiento de patologías de alto costo y certificará a la Superintendencia Nacional de Salud que la asignación la realizó acorde con lo señalado en el numeral 2° del presente artículo para la población afiliada con patologías de alto costo. Parágrafo 2°. Las Entidades Promotoras de Salud receptoras de afiliados por asignación, cuya prestación normal del servicio se vea afectada debido al número de afiliados que ingresan, podrán reprogramar la práctica de una actividad, procedimiento o intervención, que les había sido programada con anterioridad por parte de la Entidad objeto de la revocatoria de autorización de funcionamiento para administrar el régimen contributivo, intervención para liquidar, supresión o liquidación voluntaria, siempre y cuando la vida del paciente no se vea comprometida. DEC-REGL 55 DE 2007 ARTÍCULO 7. Acreditación de documentos. Para efectos de la afiliación a prevención o por asignación, dentro de los nueve (9) meses siguientes, contados a partir del traslado efectivo, los afiliados deben presentar ante la Entidad Promotora de Salud receptora los documentos que acrediten la condición legal de los afiliados y beneficiarios inscritos en los términos del Decreto 1703 de 2002 y demás normas que lo modifiquen y desarrollen. Las Entidades Promotoras de Salud receptoras de los afiliados deberán efectuar las auditorías y realizar los ajustes a que haya lugar. Cuando los afiliados no alleguen los documentos aquí establecidos, se aplicarán las sanciones establecidas en el artículo 9° del Decreto 1703 de 2002. DEC-REGL 55 DE 2007 ARTÍCULO 8. Pago de cotizaciones. El empleador o trabajador independiente no podrá suspender el pago de la cotización a la Entidad Promotora de Salud que haya sido objeto de la revocatoria de autorización de funcionamiento para administrar el régimen contributivo, intervención para liquidar, supresión o liquidación voluntaria, hasta tanto se haga efectivo el traslado del afiliado y de su grupo familiar, momento a partir del cual las cotizaciones deberán efectuarse a la Entidad Promotora de Salud receptora y esta será responsable de la prestación de los servicios de salud. DEC-REGL 55 DE 2007 ARTÍCULO 9. Obligaciones de recaudo y compensación. Las Entidades Promotoras de Salud que sean objeto de la revocatoria de autorización de funcionamiento para administrar el régimen contributivo, intervención para liquidar, supresión o liquidación voluntaria, tendrán la obligación de recaudar las cotizaciones de los afiliados y realizarán el proceso de compensación, hasta tanto se haga efectivo el traslado de los afiliados. Estas Entidades deberán destinar los recursos de la Unidad de Pago por Capitación, UPC, a la prestación de los servicios de salud contenidos en el Plan Obligatorio de Salud, POS. Las cotizaciones obligatorias que se encuentren en mora deberán ser objeto de las acciones de cobro correspondientes y del proceso de declaración de giro y compensación ante el Fondo de Solidaridad y Garantía -Fosyga- así como del giro de los demás recursos recaudados sin compensar, tales como saldos no compensados, afiliados fallecidos o multiafiliados, siempre y cuando no hayan sido objeto de los procesos excepcionales de compensación establecidos por los Decretos 1725 de 1999, 4450 de 2005 y 4447 de 2006. De lo contrario, los recursos no compensados deberán ser girados al Fondo de Solidaridad y Garantía -Fosyga- para saldar la deuda en la subcuenta de compensación. Parágrafo. Con el objeto de proteger los recursos del Fondo de Solidaridad y Garantía -Fosygael Ministerio de la Protección Social podrá ordenar la apertura de una cuenta transitoria para efectuar el recaudo de las cotizaciones del Sistema General de Seguridad Social en Salud y solo por el término en que se realicen los traslados excepcionales a que se refiere el presente Capítulo. DEC-REGL 55 DE 2007 ARTÍCULO 11. Continuidad en la prestación de servicios de salud. En todo evento en que se produzca el traslado de un afiliado de una Entidad Promotora de Salud a otra y existan sentencias de tutela que obliguen la prestación de servicios de Salud excluidos del Plan Obligatorio de Salud y ordenen el recobro al Fosyga, la Entidad Promotora de Salud receptora prestará los servicios y el Fosyga efectuará el pago correspondiente a esta última, sin el requisito de adjuntar la sentencia de tutela, siempre y cuando el Fosyga ya esté reconociendo el recobro ordenado en la tutela. DEC-REGL 55 DE 2007 ARTÍCULO 12. Antigüedad. Los traslados de afiliados no afectan la antigüedad en el Sistema General de Seguridad Social en Salud. DEC-REGL 55 DE 2007 ARTÍCULO 13. Pertinencia de la liquidación. Para efectos de lo dispuesto en el numeral 5, artículo 37 de la Ley 1122 de 2007, en el acto de revocatoria del certificado de autorización o funcionamiento de administración del régimen contributivo o del régimen subsidiado, la Superintendencia Nacional de Salud a fin de garantizar la prestación del servicio, los derechos del usuario y la destinación de los recursos de seguridad social en salud, deberá indicar las razones por las cuales se liquida o no la Entidad Promotora de Salud. Para estos efectos, la Superintendencia hará un seguimiento mensual de la Entidad objeto de la medida. Liquidación EPS-Adaptadas y ARS DEC-REGL 1543 DE 1998 ARTÍCULO 1. Campo de aplicación. El presente decreto se aplicará a las administradoras de régimen subsidiado que estén sujetas a procedimientos de cesión de contratos de afiliación y a las entidades promotoras de salud, entidades adaptadas y administradoras del régimen subsidiado que estén incursas en causal de disolución. DEC-REGL 1543 DE 1998 ARTÍCULO 2. Cesión excepcional de los contratos de afiliación. Procederá la cesión excepcional de los contratos de afiliación en el régimen subsidiado cuando las entidades no cumplan con el margen de solvencia establecido en el Decreto 882 de 1998. DEC-REGL 1543 DE 1998 ARTÍCULO 3. Reglas para la cesión excepcional. La entidad obligada a efectuar la cesión de los contratos de afiliación deberá observar las siguientes reglas: 1. Realizar la cesión de los contratos de afiliación dentro de los ocho (8) días siguientes contados a partir de la fecha en la cual incurra en la situación descrita en el artículo 3º del Decreto 882 de 1998, a una entidad administradora del régimen subsidiado que se encuentre cumpliendo con todos los requisitos exigidos para operar el sistema general de seguridad social en salud, de acuerdo con su naturaleza, en especial el relacionado con el margen de solvencia. 2. La entidad cesionaria deberá acreditar que se encuentre autorizada en la respectiva entidad territorial para administrar el régimen subsidiado. 3. En la cesión de contratos se relacionarán todos los afiliados incluidos en el contrato suscrito con la respectiva entidad territorial, incorporando los reportes de novedades presentados a la fecha. 4. La entidad cedente trasladará a la cesionaria, al perfeccionamiento de la cesión, los recursos del aseguramiento que haya recibido en forma anticipada y sólo podrá apropiarse de aquellos que correspondan a los períodos anteriores a la fecha de la cesión. Una vez transcurrido el plazo establecido en el numeral 1º, la Superintendencia Nacional de Salud, ordenará efectuar dentro de los tres días siguientes a su notificación, la cesión de los contratos a una o varias de las ARS que hayan manifestado su interés y se encuentren debidamente autorizada para operar en esa entidad territorial, respetando el principio de preferencia contenido en el numeral 1º del artículo 216 de la Ley 100 y dando prelación a aquellas entidades que reportaron el mayor número de inscritos en proporción a su capacidad disponible. Parágrafo. Cuando la entidad cedente no tenga capacidad para girar los recursos de que trata el numeral 4º del presente artículo, la cesión se perfeccionará a partir del día en que se reciba el siguiente pago por parte de la entidad territorial. La entidad cedente deberá notificar en forma oportuna a la entidad territorial con el fin de que este giro se realice directamente a la entidad cesionaria. Esta cesión no será objeto de ningún gravamen o impuesto de acuerdo con las normas vigentes. DEC-REGL 1543 DE 1998 ARTÍCULO 4. Obligaciones especiales de la administradora del régimen subsidiado. Cuando una entidad administradora del régimen subsidiado deba efectuar la cesión excepcional de que trata el artículo 2º del presente decreto, deberá: 1. Dar aviso inmediato de tal hecho a la Superintendencia Nacional de Salud. 2. Informar a los afiliados sobre el procedimiento a que está sujeta la entidad, garantizando a los usuarios que mientras se perfecciona la cesión, no se verán afectadas las condiciones relacionadas con la prestación y acceso a los servicios de salud. DEC-REGL 1543 DE 1998 ARTÍCULO 5. Causales para objetar. El Superintendente Nacional de Salud podrá objetar la cesión de los contratos de afiliación cuando: 1. La entidad cesionaria no cumpla con los requisitos establecidos para operar el sistema general de seguridad social en salud. 2. La entidad cesionaria no cumpla con los niveles adecuados de patrimonio. 3. Cuando se desmejoren las condiciones relacionadas con la prestación y acceso a los servicios de salud de los afiliados a la entidad sujeta a procesos de cesión de contratos de afiliación. En este caso, la Superintendencia ordenará la cesión de los contratos a una ARS que se encuentre debidamente autorizada para operar en esa entidad territorial, de conformidad con lo consagrado en el artículo 3º y respetando el principio de preferencia contenido en el numeral 1 del artículo 216 de la Ley 100 y dando prelación a aquellas entidades que reportaron el mayor número de inscritos en proporción a su capacidad disponible. DEC-REGL 1543 DE 1998 ARTÍCULO 6. Obligaciones de la entidad cesionaria. La entidad cesionaria deberá garantizar a los afiliados cedidos: 1. El acceso adecuado y oportuno a los servicios de salud, como mínimo en similares condiciones que venía ofreciéndolo la entidad cedente e informar a través de medios de amplia circulación y difusión regional a los afiliados sobre la red de prestadores y los puntos de atención a los usuarios. 2. La continuidad de los tratamientos en curso. DEC-REGL 1543 DE 1998 ARTÍCULO 7. Períodos mínimos de afiliación para efectos de traslado. El afiliado estará obligado a continuar con la administradora del régimen subsidiado que ha actuado en calidad de cesionaria hasta la fecha de vencimiento del contrato y podrá hacer uso de su derecho a traslado de acuerdo con las reglas generales. DEC-REGL 1543 DE 1998 ARTÍCULO 8. Liquidación de entidades promotoras de salud, entidades adaptadas y administradoras del régimen subsidiado. Con el objeto de evitar la desviación de los recursos de la seguridad social en salud, las entidades que entren en proceso de liquidación, deberán ajustarse a las siguientes reglas: a. En el régimen contributivo. Estarán excluidos de la masa de liquidación los recursos correspondientes a las cotizaciones obligatorias de los afiliados, las cuales pertenecen al sistema general de seguridad social en salud, recaudadas por las entidades promotoras por delegación del Fondo de Solidaridad y Garantía, así como los dineros que encontrándose en poder de la entidad provienen del sistema general de seguridad social en salud y sean indispensables para pagar los tratamientos en curso o aquellas prestaciones que se hagan exigibles durante el proceso de liquidación; DEC-REGL 50 DE 2003 ARTÍCULO 37. Preservación de los recursos de la seguridad social. El literal b) del artículo 8° del Decreto 1543 de 1998, quedará así: "b) En el régimen subsidiado. Están excluidos de la masa de liquidación los recursos que encontrándose en poder de la entidad sean indispensables para pagar los tratamientos en curso, o aquellas prestaciones que se hagan exigibles durante el proceso de liquidación. De igual manera, estarán excluidos los recursos no ejecutados por la Administradora del Régimen Subsidiado (ARS) del porcentaje de la UPC destinadas por el Consejo Nacional de Seguridad Social en Salud (CNSSS) a la prestación efectiva de servicios de salud a la población afiliada. Con estos recursos y los que giren las entidades territoriales por concepto de UPC pendientes de giro a la fecha del inicio del proceso de liquidación, los cuales se manejarán en cuentas separadas, deberá el liquidador proceder a cancelar a prorrata las deudas contraídas con las instituciones prestadoras del servicio de salud. El remanente en caso de existir, deberá ser girado a la subcuenta de solidaridad del Fosyga teniendo en cuenta la destinación específica de estos recursos consagrados en el artículo 48 de la Constitución Política. DEC-REGL 1543 DE 1998 ARTÍCULO 9. Garantía de prestación de servicios. Cuando una entidad promotora de salud, entidad adaptada o administradora del régimen subsidiado entre en causal de liquidación, deberá: a. En el régimen contributivo. Informará de tal hecho a todos sus afiliados, en medios de amplia circulación y difusión, quienes quedarán en libertad de trasladarse dentro de los treinta días siguientes, sin sujeción a la reglamentación general sobre movilidad; b. En el régimen subsidiado. La entidad administradora del régimen subsidiado procederá a efectuar la cesión de los contratos de afiliación, en la forma establecida en el presente decreto. En todo caso, las entidades deberán garantizar la atención en salud de sus afiliados hasta la fecha en que se perfeccione el traslado o la cesión. DEC-REGL 1543 DE 1998 ARTÍCULO 10. Planes complementarios. Los contratos de planes complementarios de las entidades que se liquiden, se entenderán terminados dentro de los 15 días siguientes a la cesión. No obstante, dentro del proceso de liquidación podrán cederse estos contratos, conforme a las normas generales, previo consentimiento del tomador del plan. DEC-REGL 1543 DE 1998 ARTÍCULO 11. Recursos del Sistema General de Seguridad Social en Salud. Deberá excluirse de la masa de liquidación de las instituciones financieras y demás entidades que recaudan aportes del Sistema General de Seguridad Social en Salud, los recursos correspondientes a estos recaudos. La restitución se hará a la mayor brevedad posible de conformidad con las normas aplicables. CAPÍTULO IV PRESTADORES DE SERVICIOS DE SALUD DEC-REGL 1760 DE 1990 ARTÍCULO 1. Para efectos de este Decreto se entiende por nivel de atención la responsabilidad del ente territorial en la organización de los servicios de salud a través de una o varias entidades para satisfacer las necesidades de salud de su población. DEC-REGL 1760 DE 1990 ARTÍCULO 2. Las entidades que presten servicios de salud, se organizarán de acuerdo con su complejidad en "Servicios, Departamentos, Unidades, Secciones y Grupos" los cuales comprenden el conjunto de recursos humanos, tecnológicos y materiales organizados para solucionar problemas de salud y apoyar o complementar dicha solución, cuya actividad se desarrolle en el espacio hospitalario o en los espacios comunitarios. DEC-REGL 1760 DE 1990 ARTÍCULO 3. Los servicios que organicen las entidades se clasificarán en grados de complejidad con el objeto de racionalizar los recursos disponibles, lograr una mejor distribución de los mismos en el país y mantener la calidad en la prestación de servicios. DEC-REGL 1760 DE 1990 ARTÍCULO 5. Los criterios básicos para la determinación del grado de complejidad de los servicios que puedan prestar las diferentes entidades de salud son: a) Patologías que atiendan o preven atender con su grado de severidad y la frecuencia de la misma; b) Base poblacional; c) Tipo y nivel de formación del personal y vinculado; d) Características y condiciones del instrumental y equipo disponible; e) Apropiación y uso de la tecnología disponible en la entidad; f) Características de la planta física; g) Características de la entidad: - Ubicación geográfica, características sociales y culturales de la población; - Población cubierta en términos del Régimen de Referencia y Contrarreferencia y tipos de servicios que requiere la población; - Volumen de recursos financieros, dedicados a funcionamiento e inversión. Parágrafo. La determinación de los grados de complejidad para los diferentes servicios, será la base parala definición y establecimiento de las responsabilidades mínimas en salud de cada ente territorial y de los servicios que por sus características de especialidad deban tener carácter permanente o transitorio. DEC-REGL 1760 DE 1990 ARTÍCULO 6. La clasificación de las entidades como de primer nivel, según el artículo 6º literal a) de la Ley 10 de 1990, responde a que en ellas se cumplan como mínimo los siguientes criterios: a) Base poblacional del municipio o municipios a, cubrir; b) Cobertura de atención a la población del mismo municipio y a la de otros municipios que no cuenten con atención hospitalaria dentro de su territorio; c) Frecuencia del problema que justifique el servicio; d) Tecnología de baja complejidad, sencilla y simple de utilizar en la consulta externa, hospitalización, urgencias y los servicios de apoyo para diagnóstico y tratamiento de problemas de salud de menor severidad; e) Atención por personal profesional general, técnico y auxiliar. DEC-REGL 1760 DE 1990 ARTÍCULO 7. Las entidades clasificadas como de primer nivel, podrán ser administradas por los departamentos, intendencias y comisarías, en virtud del principio de subsidiariedad de que trata la letra d) del artículo 3º de la Ley 10 de 1990. DEC-REGL 1760 DE 1990 ARTÍCULO 8. Las entidades se clasificarán como de segundo nivel si cumplen como mínimo con los siguientes criterios: a) Frecuencia de los problemas de salud que justifiquen los servicios ofrecidos por la entidad; b) Cobertura y atención a poblaciones de uno o varios municipios o comunas que cuenten con atención hospitalaria de primer nivel; c) Atención por personal profesional especializado, responsable de la prestación de los servicios; d) Tecnología de mediana complejidad que requiere profesional especializado para su manejo, en la consulta externa, hospitalización, urgencias y en los servicios de diagnóstico y tratamiento de patologías de mediana severidad; e) Amplia base poblacional que cubra uno o varios entes territoriales según sus necesidades de atención; f) Existencia de planes de desarrollo socioeconómicos en el área, para convertirse en polo de desarrollo de regiones mayores en el país. DEC-REGL 1760 DE 1990 ARTÍCULO 9. Para que las instituciones sean clasificadas como de tercer nivel se requiere que en ellas se cumplan como mínimo los siguientes criterios: a) Frecuencia de los fenómenos o patología que Justifique los servicios correspondientes; b) Alta base poblacional en los entes territoriales a cubrir; c) Cobertura de atención a otros entes territoriales que cuenten con entidades del primero y segundo nivel de atención; d) Tecnología requerida de la más alta complejidad; e) Atención por personal especializado y subespecializado responsable de la prestación de los servicios; f) Existencia de planes de desarrollo socioeconómicos en el área para convertirla como polo de desarrollo de regiones mayores en el país. 679. DEC-REGL 1760 DE 1990 ARTÍCULO 10. Las entidades clasificadas como de segundo y tercer nivel podrán ser administradas por los municipios con base en el principio de complementariedad de que trata la letra e) del artículo 3º de la Ley 10 de 1990. 680. DEC-REGL 1760 DE 1990 ARTÍCULO 11. Las entidades privadas que presten servicios de salud, con el fin de ser clasificadas en los diferentes niveles y grados de complejidad, se regirán por los artículos 6º, 8º y 9º del presente Decreto para lo cual solicitarán ante elMinisterio de la Protección Social o la entidad delegataria sustentando dicha solicitud con estudios de población a atender su perfil epidemiológico y la oferta de servicios similares existentes en la región. Parágrafo. ElMinisterio de la Protección Social directamente o a a través del nivel seccional, podrá prestar la asesoría técnica correspondiente, para la realización de los estudios de que trata el presente artículo. 681. DEC-REGL 1769 DE 1994 ARTÍCULO 1. Ambito de aplicación. El presente decreto LOS SIGUIENTES ARTICULOS tiene por objeto regular los componentes y criterios básicos para la asignación y utilización de los recursos financieros, 5% del presupuesto total, destinados al mantenimiento de la infraestructura y de la dotación hospitalaria en los hospitales públicos, y en los privados en los cuales el valor de los contratos con la Nación o con las entidades territoriales representen más del treinta por ciento (30%) de sus ingresos totales. 682. DEC-REGL 1769 DE 1994 ARTÍCULO 2. De la infraestructura hospitalaria. Para los efectos del mantenimiento se entiende por infraestructura hospitalaria los edificios, las instalaciones físicas, las redes eléctricas, de sistemas y comunicaciones, telefónicas, hidráulicas y de vapor, redes cloacales, redes de conducción de gases medicinales y las áreas adyacentes a las edificaciones. 683. DEC-REGL 1769 DE 1994 ARTÍCULO 3. De la dotación hospitalaria. Para los efectos de la actividad de mantenimiento, la dotación hospitalaria comprende: el equipo industrial de uso hospitalario, el equipo biomédico, los muebles para uso administrativo y para usos asistenciales, y los equipos de comunicaciones e informática. 684. DEC-REGL 1769 DE 1994 ARTÍCULO 4. Del equipo industrial de uso hospitalario. Hacen parte del equipo industrial de uso hospitalario, las plantas eléctricas, los equipos de lavandería y cocina, las calderas, las bombas de agua, las autoclaves, el equipo de seguridad, el de refrigeración y aire acondicionado y aquellos equipos relacionados con servicios de apoyo hospitalario. 685. DEC-REGL 1769 DE 1994 ARTÍCULO 5. Del equipo biomédico. Se entiende por equipo biomédico todo aparato o máquina, operacional y funcional, que reuna piezas eléctricas, electrónicas, mecánicas y/o híbridas; desarrollado para realizar las actividades de prevención, diagnóstico, tratamiento o rehabilitación en servicios de salud. 686. DEC-REGL 1769 DE 1994 ARTÍCULO 6. Del equipo de comunicaciones e informática. Hacen parte del equipo de comunicaciones e informática: el equipo de cómputo, las centrales telefónicas, los equipos de radiocomunicaciones, los equipos que permiten el procesamiento, reproducción y transcripción de información y todos aquellos que conformen el sistema de información hospitalario. DEC-REGL 1769 DE 1994 ARTÍCULO 7. El mantenimiento hospitalario. Por mantenimiento hospitalario se entiende la actividad técnico-administrativa dirigida principalmente a prevenir averías, y a restablecer la infraestructura y la dotación hospitalaria a su estado normal de funcionamiento, así como las actividades tendientes a mejorar el funcionamiento de un equipo. DEC-REGL 1769 DE 1994 ARTÍCULO 8. Los Recursos Financieros. Los recursos financieros destinados para el mantenimiento sólo podrán ser usados en infraestructura y dotación de propiedad de la institución hospitalaria. DEC-REGL 1769 DE 1994 ARTÍCULO 9. Presupuesto. Tratándose de hospitales públicos, los recursos destinados a las actividades de mantenimiento de la infraestructura y de la dotación hospitalaria serán presupuestados inicialmente para cada vigencia, con base en la apropiación total de ingresos aprobados para la institución. Dichos recursos deberán ajustarse durante la vigencia de manera tal que al adicionarse los ingresos totales, simultáneamente se adicionen los recursos destinados al mantenimiento. Los hospitales privados, en los cuales el valor de los contratos suscritos con la Nación o las entidades territoriales representen más del treinta por ciento (30%) de sus ingresos totales, tomarán como base para determinar los recursos destinados al mantenimiento hospitalario los ingresos totales realizados durante el correspondiente período, conforme a la definición contenida en el artículo 38 del Decreto 2649 de 1993.UBICAR Parágrafo. En todo caso, el representante legal de la entidad remitirá a más tardar el treinta (30) de enero de cada año, certificación suscrita con su firma y con la del revisor fiscal, en la que se indique el valor y el porcentaje del presupuesto utilizado en las actividades de mantenimiento hospitalario, durante el año terminado el treinta y uno (31) de diciembre inmediatamente anterior, con destino a la Superintendencia Nacional de Salud. DEC-REGL 1769 DE 1994 ARTÍCULO 10. La Contabilidad. La contabilidad relativa a las actividades de mantenimiento de la infraestructura y de la dotación hospitalaria, deberá seguir los lineamientos contenidos en el Plan Unico de Cuentas Hospitalario expedido por la Superintendencia Nacional de Salud. DEC-REGL 1769 DE 1994 ARTÍCULO 11. La Inspección, Vigilancia y Control. Corresponde a la Superintendencia Nacional de Salud ejercer la inspección, vigilancia y control de la asignación y utilización del presupuesto, para las actividades de mantenimiento, por parte de los hospitales e imponer las sanciones a que hubiere lugar. DEC-REGL 1769 DE 1994 ARTÍCULO 12. Plan de Mantenimiento. El jefe del servicio de mantenimiento y el Director del hospital, deberán elaborar anualmente sus planes de mantenimiento en los cuales indique las actividades a desarrollar y su presupuesto. DEC-REGL 2213 DE 1965 ARTÍCULO 1. A partir de la fecha del presente decreto, todos los hospitales o clínicas particulares deberán someter a la División de Atención Médica y Sección de Arquitectura delMinisterio de la Protección Social Pública para su aprobación, los proyectos sobre construcciones, ampliaciones, reformas o adaptaciones de edificios con destino al funcionamiento de dichas instituciones. DEC-REGL 2213 DE 1965 ARTÍCULO 2. La División de Atención Médica delMinisterio de la Protección Social Pública, procederá a realizar la inscripción de los hospitales o clínicas particulares del país para lo cual señalará los requisitos y reglamentación indispensables para tal fin. DEC-REGL 2213 DE 1965 ARTÍCULO 3. La inscripción de que habla el artículo anterior se llevará a cabo por intermedio de las respectivas secretarías o direcciones de salud pública. DEC-REGL 1703 DE 2002 ARTÍCULO 40. Control a la afiliación en instituciones prestadoras de servicios de salud. Las instituciones prestadoras de servicios de salud reportarán a la Superintendencia Nacional de Salud, en los formatos definidos por esta, aquellos eventos de personas que han demandado servicios que siendo trabajador dependiente, no se encuentren afiliados por su empleador al régimen contributivo del Sistema General de Seguridad Social en Salud, para los efectos del control a empleadores que corresponden a dicha entidad. Las instituciones prestadoras de servicios de salud no podrán exigir a quien tenga un sistema de aseguramiento en salud, requisitos o garantías de pago adicionales por la atención que deban ser cubiertas por las entidades respectivas, las cuales se entienden constituidas sin causa legal; los trámites de verificación y autorización de servicios no podrán ser trasladados al usuario y serán de carga exclusiva de la institución prestadora de servicios y de la entidad de aseguramiento correspondiente. DEC-REGL 1737 DE 2006 ARTÍCULO 1. Las Empresas Sociales del Estado creadas por le Decreto-ley 1750 de 2003, podrán celebrar contratos con personas jurídicas de naturaleza solidaria sin ánimo de lucro constituidas por sus ex funcionarios o en las que estos hagan parte que hubieren salido como consecuencia de procesos de reestructuración de la entidad, para entregar en comodato u otras figuras jurídicas sus bienes muebles e inmuebles con el objeto de que en ellos se presten servicios de salud. DEC-REGL 1737 DE 2006 ARTÍCULO 2. Si los bienes inmuebles se encuentran en condiciones aceptables de funcionamiento y los escenarios del mercado permiten presumir la viabilidad del proyecto a desarrollar, la Empresa Social del Estado podrá preferir entregarlos en comodato u otras figuras jurídicas para la prestación de servicios de salud, a personas jurídicas solidarias sin ánimo de lucro constituidas por sus ex funcionarios o de las que estos hagan parte. Instituciones del Subsector Privado del Sector Salud DEC-REGL 1088 DE 1991 ARTÍCULO 1. DEL SUBSECTOR PRIVADO DEL SECTOR SALUD EN EL NIVEL LOCAL. El subsector privado del sector salud en el nivel local estará conformado por: 1. Las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro o las dependencias de éstas, que presten servicios de salud del primer nivel de atención, en la jurisdicción municipal, distrital y metropolitana. 2. Las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro o las dependencias de éstas, que presten servicios de salud en el segundo y tercer nivel de atención, en la Jurisdicción distrital o metropolitana. 3. las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro o las dependencias de éstas, que presten servicios de salud no hospitalarios en la Jurisdicción municipal distrital o metropolitana. 4. Las personas naturales o jurídicas privadas con ánimo de lucro, o sus dependencias, que presten servicios de salud en la jurisdicción municipal, distrital o metropolitana. DEC-REGL 1088 DE 1991 ARTÍCULO 2. DEL SUBSECTOR PRIVADO DEL SECTOR SALUD EN EL NIVEL SECCIONAL. El subsector privado del sector salud en el nivel seccional estará conformado por: 1. Las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro, o las dependencias de éstas, que presten servicios de salud en el segundo y tercer nivel de atención en la jurisdicción departamental, intendencial o comisarial. 2. Las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro, o las dependencias de éstas, que presten servicios de salud no hospitalarios en la Jurisdicción departamental, intendencial o comisarial. 3. Las personas naturales o jurídicas privadas con ánimo de lucro, o sus dependencias, que presten servicios de salud en atención a las personas y atención al ambiente en la jurisdicción departamental, intendencial o comisarial. DEC-REGL 1088 DE 1991 ARTÍCULO 3. DEL SUBSECTOR PRIVADO DEL SECTOR SALUD EN EL NIVEL NACIONAL. El subsector privado del sector salud en el nivel nacional estará conformado por las fundaciones o instituciones de utilidad común, asociaciones o corporaciones sin ánimo de lucro y personas naturales o jurídicas privados con ánimo de lucro, que presten servicios de salud en más de un departamento, intendencia o comisaria, o en todo el territorio nacional. DEC-REGL 1088 DE 1991 ARTÍCULO 4. DE LAS NORMAS OBLIGATORIAS. Las normas científicas, las de orden público sanitario, las que impliquen el ejercicio de deberes y derechos y las de vigilancia, prevención y control del servicio público de salud, son de obligatorio cumplimiento para las instituciones del subsector privado a que se refieren los artículos anteriores. DEC-REGL 1088 DE 1991 ARTÍCULO 5. DE LAS NORMAS CONVENCIONALES. De conformidad con los artículos 3 y 4 de la Ley 10 de 1990, las normas de carácter administrativo no son de obligatorio cumplimiento para las instituciones del subsector privado, pero pueden ser acogidas convencionalmente por éstas, en los supuestos previstos en los artículos 23 y 24 de la Ley 10 de 1990 y en el presente Decreto. DEC-REGL 1088 DE 1991 ARTÍCULO 13. DE LAS FUNDACIONES O INSTITUCIONES DE UTILIDAD COMUN. Conforme a la Ley 10 de 1930 las fundaciones o instituciones de utilidad común, esto es, las personas jurídicos surgidas por la exclusiva iniciativa privada mediante la destinación de un patrimonio, forman parte del subsector privado del sector salud cuando se dediquen a la atención, sin ánimo de lucro, de servicios de salud en los procesos de fomento, prevención, tratamiento y rehabilitación a la comunidad en general, conforme a la voluntad de los fundadores. DEC-REGL 1088 DE 1991 ARTÍCULO 14. DE LAS ASOCIACIONES O CORPORACIONES SIN ANIMO DE LUCRO. Conforme a la Ley 10 de 1990 las asociaciones o corporaciones sin ánimo de lucro, esto es, las personar; jurídicas surgidas mediante la unión, permanente y estable de personas naturales o jurídicas sea o no que se afecte un patrimonio, forman parte del subsector privado del sector salud cuando se dediquen a la atención, sin ánimo de lucro, de servicios de salud en los procesos de fomento, prevención, tratamiento y rehabilitación a la comunidad en general. DEC-REGL 1088 DE 1991 ARTÍCULO 15. DE LAS INSTITUCIONES DE ORIGEN CANONICO. Para efectos del presente Decreto, son instituciones de origen canónico dedicadas a salud. las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro, a las cuales las autoridades eclesiásticas competentes les hayan otorgado y otorguen personería jurídica y que se rigen en su organización y funcionamiento por el Derecho Canónico. DEC-REGL 1088 DE 1991 ARTÍCULO 16. DE LAS CORPORACIONES Y FUNDACIONES DE PARTICIPACION MIXTA. Para efectos del presente Decreto, son asociaciones o corporaciones y fundaciones o instituciones de utilidad común de participación mixta las personas jurídicas surgidas para atender sin ánimo de lucro servicios de salud en los procesos de fomento, prevención, tratamiento y rehabilitación a la comunidad en general con recursos o participación de personas de derecho público y personas jurídicas o naturales privadas o particulares. Relación docente asistencial DEC-REGL 190 DE 1996 ARTÍCULO 1. La relación docente-asistencial es el vínculo para articular en forma armónica las acciones de instituciones educativas e instituciones que presenten servicios de salud para cumplir con su función social, a través de la atención en salud de la comunidad y la formación del recurso humano que se encuentre cursando un programa de pregrado o de postgrado en el área de la salud. DEC-REGL 190 DE 1996 ARTÍCULO 2. Dada la naturaleza de la relación y de las actividades docente-asistenciales, éstas deberán siempre orientarse en función de garantizar la excelencia académica en la formación de los estudiantes y la prestación de un óptimo servicio de atención en salud a la comunidad. DEC-REGL 190 DE 1996 ARTÍCULO 3. Podrán participar en la relación docente-asistencial por una parte, las instituciones que prestan servicios de salud, y por otra, las instituciones de educación superior, de conformidad con lo establecido en la Ley 30 de 1992 y las de Educación Formal y No Formal a que se refiere la Ley 115 de 1994, en lo que les sea aplicable. También podrán participar otras instituciones que propicien el desarrollo científico y tecnológico del área de la salud, legalmente reconocidas. DEC-REGL 190 DE 1996 ARTÍCULO 4. La relación docente-asistencial de las instituciones de naturaleza pública, privada, mixta y de economía solidaria, se regirá por las disposiciones del presente Decreto. Esta relación y los compromisos, responsabilidades y demás acuerdos administrativos que ellas pacten, deben quedar consignados en los convenios docenteasistenciales. Estos se elaborarán con sujeción a lo dispuesto en el presente Decreto. DEC-REGL 190 DE 1996 ARTÍCULO 5. Las instituciones que participen en desarrollo de los programas docente-asistenciales, se regirán por las normas vigentes que a cada una de ellas les sea aplicable, de acuerdo con su naturaleza jurídica. Se respetarán sus objetivos, régimen legal y autonomía, sin perjuicio de que realicen las adecuaciones necesarias para alcanzar los objetivos que conjuntamente determinen, pero en todo caso observando lo establecido en el presente Decreto y aquello que dispongan dentro de sus competencias los Ministerios de la Protección Social y Educación Nacional. DEC-REGL 190 DE 1996 ARTÍCULO 6. Corresponde a los Ministerios de la Protección Social y Educación Nacional en sus áreas respectivas, establecer las políticas que orienten el desarrollo de la relación docente asistencial. DEC-REGL 190 DE 1996 ARTÍCULO 7. Cada institución que preste servicios de salud en donde se desarrollen convenios docente-asistenciales, deben contar con un Comité DocenteAsistencial. Dicho Comité estará integrado por dos representantes de las instituciones formadoras de recursos humanos y por dos representantes de las instituciones prestadoras de servicios de salud, tendrá funciones de coordinación y evaluación de las actividades docente-asistenciales y será organismo asesor de la Dirección de la institución que preste servicios de salud. Las decisiones que tomen deberán ser por consenso. DEC-REGL 190 DE 1996 ARTÍCULO 8. Funciones del Comité. Las funciones mínimas del Comité serán las siguientes: 1. Darse su propio reglamento, que debe ser avalado por las directivas de la entidad formadora del recurso humano y la institución prestadora de servicios de salud. 2. Velar por el cumplimiento de las normas que rigen la relación docente-asistencial específica. 3. Establecer pautas que permitan el cumplimiento de la asistencia-docencia e investigación derivada de Ll relación docente-asistencial. 4. Establecer pautas que permitan garantizar que la atención sea realizada bajo los más claros principios en términos de eficiencia, eficacia, integridad y humanismo. 5. Velar porque se mantenga el equilibrio en la relación docente-asistencial. 6. Servir como órgano de difusión para la actualización del conocimiento y de la información sobre la responsabilidad ética y legal de la atención en salud. 7. Servir de órgano de análisis del desarrollo de la relación docente-asistencial. 8. Estudiar y recomendar a las instancias respectivas, las modificaciones y ajustes pertinentes a los convenios docente-asistenciales, en aras de asegurar el desarrollo armónico de la relación. 9. En caso de que las instituciones así lo soliciten, servir como órgano asesor en el análisis de las eventuales investigaciones disciplinarias que puedan derivarse de la relación docenteasistencial, con el propósito de colaborar en el proceso de asignación de responsabilidades. 10. Las que las instituciones participantes en la relación, de común acuerdo le asignen. Parágrafo. Las instituciones que presten servicios de salud y las instituciones educativas, definirán los parámetros para establecer el número de estudiantes que en cumplimiento de la relación docente-asistencial se incorporen en los diferentes programas educativos, con arreglo a disposiciones del Gobierno Nacional. DEC-REGL 190 DE 1996 ARTÍCULO 9. La celebración y desarrollo de los convenios docenteasistenciales será supervisada por los Ministerios de la Protección Social y Educación Nacional y por los organismos adscritos y vinculados a estos mismos Ministerios, de acuerdo con sus competencias. Las funciones de supervisión podrán ser delgadas en las Direcciones Seccionales y Distritales de Salud, así como en las Secretarías Departamentales y Distritales de Educación. DEC-REGL 190 DE 1996 ARTÍCULO 10. Sin perjuicio de lo establecido en otros artículos del presente Decreto, deberán especificarse en los convenios docente-asistenciales aspectos tales como: tipo, adjetivo, duración, causales de terminación, programas, actividades y recursos de los programas; personal participante, número de estudiantes, número de docentes e intensidad horaria, unidades funcionales y de servicios involucrados, mecanismos de supervisión, responsabilidades del personal de salud vinculado, régimen disciplinario del persona; docente, discente, investigativo y administrativo, así como los criterios y procedimientos de evaluación y las obligaciones adquiridas por las partes. Parágrafo 1. Cuando en los convenios se estipule la terminación unilateral de los mismos, las partes deberán incluir una cláusula que garantice que la institución que presta servicios de salud, continuará cumpliendo con las obligaciones pactadas, como mínimo durante un término no interior a un año contado a partir de la fecha en que se tome la decisión de dar por terminado el convenio, la cual deberá constar siempre por escrito, se exceptúan los casos en los que la terminación de la relación contractual obedezca a interferencia grave en la prestación de los servicios o de las actividades docentes, o en ambas, que amenacen seriamente la función social de garantizar la atención de la comunidad. Parágrafo 2. El convenio deberá incluir la reglamentación respectiva para que las instituciones involucradas en la relación docente-asistencial respondan por el instrumental, equipo médicoquirúrgico del cual hagan uso y su mantenimiento durante el tiempo que dure el convenio. Igualmente deberá estipularse la forma de financiación de la alimentación, ropa de trabajo, uso de parqueaderos, áreas de descanso y otros. DEC-REGL 190 DE 1996 ARTÍCULO 11. La relación docente-asistencial tiene carácter institucional y no podrá darse sin que medie un convenio que se ajuste a los principios aquí establecidos y que permita el cumplimiento de los objetivos que acuerden las instituciones participantes en el mismo, sin detrimento de los que les son propios a cada una de ellas. DEC-REGL 190 DE 1996 ARTÍCULO 12. Los convenios docente-asistenciales que se realicen con ocasión de residencia o entrenamiento de profesionales de la salud en diferentes especialidades, que impliquen prestación de servicios en las instituciones de salud, deberán cumplir con lo dispuesto en el parágrafo 1º del artículo 193 de la Ley 100 de 1993, de conformidad con la reglamentación que se expida para el efecto. Parágrafo 1. Los internos para todos los efectos serán considerados como estudiantes de pregrado. Parágrafo 2. Los estudiantes de postgrado vinculados a la relación docente-asistencial deberán estar afiliados al Sistema General de Seguridad Social en Salud, y Riesgos Profesionales por el tiempo que dure el entrenamiento y para efectos de la afiliación se tendrá como base de la misma dos salarios mínimos legales y el pago de los aportes respectivos será acordado por las partes en el respectivo convenio. DEC-REGL 190 DE 1996 ARTÍCULO 13. Tanto las instituciones de salud como las educativas podrán suscribir simultáneamente, de acuerdo con sus necesidades, capacidades y complejidad de los programas académicos a desarrollar, el número de convenios docenteasistenciales que consideren convenientes. Parágrafo. Las áreas de influencia para el desarrollo de las actividades docente-asistenciales, se pactará autónomamente entre las partes que suscriban los convenios, atendiendo criterios de cobertura y complementariedad. DEC-REGL 190 DE 1996 ARTÍCULO 14. Para suscribir los convenios docente-asistenciales, las partes deberán demostrar que cumplen con los requisitos establecidos por las Leyes 30 de 1992, 100 de 1993, y 115 de 1994 y sus decretos reglamentarios, sin perjuicio de los requisitos que las propias instituciones determinen para garantizar el cumplimiento de sus funciones. DEC-REGL 190 DE 1996 ARTÍCULO 15. Las personas vinculadas a las instituciones participantes en la relación docente asistencial, con ocasión de la celebración del convenio, se regirán en materia de administración de personal, por las disposiciones legales que le son propias a la entidad que los vincula, de acuerdo con su naturaleza jurídica y lo pactado en el respectivo convenio. Parágrafo. En caso de incumplimiento de los reglamentos y normas de administración interna, disciplinaria y de atención en salud, el Comité Docente Asistencial considerará el caso en primera instancia y si hay lugar a sanciones serán impuestas por la entidad nominadora respectiva. DEC-REGL 190 DE 1996 ARTÍCULO 16. El personal a que se refiere el presente Decreto, y que realice actividades docentes o asistenciales, adquiere obligaciones tanto en la parte docente como en la asistencial; en este sentido, las Instituciones que prestan servicios de salud, deben dar docencia y dichos compromisos deben ser consignados en los respectivos convenios. De igual manera, el personal docente que participe, deberá, además de ejercer la docencia, prestar funciones de carácter asistencial, las cuales deberán especificarse en el convenio, de acuerdo con las funciones y las actividades que desarrolle la respectiva entidad del Sistema General de Seguridad Social de Salud y con lo estipulado en el convenio. Parágrafo. El personal de la Institución que preste servicios de salud y que participe directamente en las actividades docente asistenciales, tiene derecho a obtener de la institución educativa el reconocimiento académico respectivo, si cumple con los requisitos establecidos por la Entidad Docente. En los convenios docente asistenciales deberá quedar consignado este hecho y el mecanismo para acceder a ello. Igualmente la Entidad Hospitalaria podrá reconocer en favor del docente que presta atención hospitalaria, un estímulo de carácter económico, de acuerdo con lo que se estipule en el respectivo convenio. DEC-REGL 190 DE 1996 ARTÍCULO 17. Las instituciones de prestación de servicios de salud, podrán delegar en estudiantes de pregrado y postgrado las actividades asistenciales necesarias para su adecuado entrenamiento. Parágrafo 1. Las actividades que se deleguen, deberán contar siempre con la supervisión directa del personal docente a cargo del programa y del personal autorizado de la institución de salud quienes serán los responsables de la prestación del servicio de conformidad con las normas de mejoramiento y garantía de la calidad del Sistema General de Seguridad Social en Salud, y el estudiante deberá sujetarse a las recomendaciones que para tal efecto hagan sus docentes y supervisores. Parágrafo 2. La presente delegación será reglamentada por el Comité Docente Asistencial y deberá estar de acuerdo con el grado de entrenamiento de cada estudiante. Para ello se deberá establecer un programa de delegación progresiva de acuerdo con los avances teóricoprácticos de cada educando, que deberá estar de acuerdo con el avance en cada período académico. Parágrafo 3. La institución de prestación de servicios de salud podrá, en forma transitoria o definitiva, revocar esta delegación, cuando el discente no cumpla adecuadamente con las funciones que le han sido delegadas. DEC-REGL 190 DE 1996 ARTÍCULO 19. En el marco de la relación docente-asistencial, las instituciones participantes en el convenio, deberán colaborar en la implementación de las guías de atención integral de las diferentes patologías, las cuales serán sometidas periódicamente a evaluación por un conjunto de expertos de las instituciones comprometidas. Estas pautas deberán consultar el perfil de morbilidad y buscar el mejoramiento de la calidad del cuidado de la salud, de acuerdo con las políticas establecidas por elMinisterio de la Protección Social. DEC-REGL 190 DE 1996 ARTÍCULO 20. Las instituciones que creen programas nuevos en el área de la salud y requieran la celebración de convenios Docente Asistenciales, deberán acogerse a lo dispuesto en el inciso 3º del artículo 247 de la Ley 100 de 1993. DEC-REGL 190 DE 1996 ARTÍCULO 21. Las Instituciones Prestadoras de Servicios de Salud y las Entidades Docentes respectivas, deberán tomar conjuntamente con una Compañía de Seguros debidamente autorizada para funcionar en Colombia un seguro colectivo de responsabilidad civil, con el fin de garantizar a terceros o pacientes, indemnización por los perjuicios derivados de la atención en salud que se originen por causa o con ocasión de la relación docente asistencial, en cuantía no inferior a 250 salarios mínimos legales mensuales. SERVICIO FARMACEÚTICO DEC-REGL 2200 DE 2005 ARTÍCULO 1. Objeto. El presente CAPITULO tiene por objeto regular las actividades y/o procesos propios del servicio farmacéutico. DEC-REGL 2200 DE 2005 ARTÍCULO 2. Campo de aplicación. Las disposiciones del presente decreto se aplicarán a los prestadores de servicios de salud, incluyendo a los que operen en cualquiera de los regímenes de excepción contemplados en el artículo 279 de la Ley 100 de 1993, a todo establecimiento farmacéutico donde se almacenen, comercialicen, distribuyan o dispensen medicamentos o dispositivos médicos, en relación con el o los procesos para los que esté autorizado y a toda entidad o persona que realice una o más actividades y/o procesos propios del servicio farmacéutico. Parágrafo. Se exceptúan de la aplicación de las disposiciones contenidas en el presente decreto a los laboratorios farmacéuticos cuyo funcionamiento continuará regido por las normas vigentes sobre la materia. DEC-REGL 2200 DE 2005 ARTÍCULO 3º. Definiciones. Para efectos del presente decreto adóptense las siguientes definiciones: Atención farmacéutica. Es la asistencia a un paciente o grupos de pacientes, por parte del Químico Farmacéutico, en el seguimiento del tratamiento farmacoterapéutico, dirigida a contribuir con el médico tratante y otros profesionales del área de la salud en la consecución de los resultados previstos para mejorar su calidad de vida. Denominación Común Internacional para las Sustancias Farmacéuticas (DCI). Es el nombre recomendado por la Organización Mundial de la Salud, OMS, para cada medicamento. La finalidad de la Denominación Común Internacional, DCI, es conseguir una buena identificación de cada fármaco en el ámbito internacional. Dispensación. Es la entrega de uno o más medicamentos y dispositivos médicos a un paciente y la información sobre su uso adecuado realizada por el Químico Farmacéutico y el Tecnólogo en Regencia de Farmacia. Cuando la dirección técnica de la droguería, o del establecimiento autorizado para la comercialización al detal de medicamentos, esté a cargo de personas que no ostenten título de Químico Farmacéutico o Tecnólogo en Regencia de Farmacia la información que debe ofrecer al paciente versará únicamente sobre los aspectos siguientes: condiciones de almacenamiento; forma de reconstitución de medicamentos cuya administración sea la vía oral; medición de la dosis; cuidados que se deben tener en la administración del medicamento; y, la importancia de la adherencia a la terapia. Distribución física de medicamentos y dispositivos médicos. Es el conjunto de actividades que tienen por objeto lograr que el medicamento o dispositivo médico que se encuentra en el establecimiento farmacéutico distribuidor autorizado sea entregado oportunamente al usuario, para lo cual deberá contarse con la disponibilidad del producto, tiempo y espacio en el servicio farmacéutico o el establecimiento farmacéutico, estableciéndose vínculos entre el prestador del servicio, el usuario y los canales de distribución. Distribución intrahospitalaria de medicamentos. Es el proceso que comprende la prescripción de un medicamento a un paciente en una Institución Prestadora de Servicios de Salud, por parte del profesional legalmente autorizado, la dispensación por parte del servicio farmacéutico, la administración correcta en la dosis y vía prescrita y en el momento oportuno por el profesional de la salud legalmente autorizado para tal fin, el registro de los medicamentos administrados y/o la devolución debidamente sustentada de los no administrados, con el fin de contribuir al éxito de la farmacoterapia. Establecimiento farmacéutico. Es el establecimiento dedicado a la producción, almacenamiento, distribución, comercialización, dispensación, control o aseguramiento de la calidad de los medicamentos, dispositivos médicos o de las materias primas necesarias para su elaboración y demás productos autorizados por ley para su comercialización en dicho establecimiento. Estudios de utilización de medicamentos. Son aquellas investigaciones que se realizan con el objeto de permitir el análisis de la comercialización, distribución, prescripción y uso de medicamentos en una sociedad, con acento especial en las consecuencias médicas, sociales y económicas resultantes relacionadas con el consumo de los medicamentos. Evento adverso. Es cualquier suceso médico desafortunado que puede presentarse durante un tratamiento con un medicamento, pero que no tiene necesariamente relación causal con el mismo. Farmacocinética clínica. Es la disciplina que aplica los principios fármacocinéticos para asegurar las concentraciones séricas de los fármacos dentro de su margen terapéutico y conseguir la máxima eficacia con una mínima incidencia de efectos adversos. Farmacoeconomía. Es el conjunto de procedimientos o técnicas de análisis dirigidas a evaluar el impacto de las distintas operaciones e intervenciones económicas sobre el bienestar de la sociedad, con énfasis no solo sobre los costos sino también sobre los beneficios sociales; siendo su objetivo principal contribuir a la elección de la mejor opción posible y por tanto, a la optimización de los recursos. Farmacoepidemiología. Es el estudio del uso y efecto de los medicamentos en un número elevado de personas, empleando los conocimientos, métodos y razonamientos de la epidemiología, teniendo como componentes los estudios de utilización de medicamentos y la farmacovigilancia. Farmacovigilancia. Es la ciencia y actividades relacionadas con la detección, evaluación, entendimiento y prevención de los eventos adversos o cualquier otro problema relacionado con medicamentos. Gestión del servicio farmacéutico. Es el conjunto de principios, procesos, procedimientos, técnicas y prácticas asistenciales y administrativas esenciales para reducir los principales riesgos causados con el uso innecesario o inadecuado y eventos adversos presentados dentro del uso adecuado de medicamentos, que deben aplicar las Instituciones Prestadoras de Servicios de Salud públicas y privadas, establecimientos farmacéuticos y personas autorizadas, respecto al o los procesos autorizados en la prestación del servicio farmacéutico. Es característica fundamental del modelo de gestión del servicio farmacéutico la efectividad, el principio de colaboración y el compromiso de mejoramiento continuo, y su contenido será básicamente el determinado en el modelo de gestión del servicio farmacéutico, donde se desarrollarán los criterios y requisitos establecidos en este decreto. Perfil farmacoterapéutico. Es la relación de los datos referentes a un paciente, su tratamiento farmacológico y su evolución, realizada en el servicio farmacéutico, con el objeto de hacer el seguimiento farmacológico que garantice el uso seguro y eficaz de los medicamentos y detecte los problemas que surjan en la farmacoterapia o el incumplimiento de la misma. DEC-REGL 2330 DE 2006 ARTÍCULO 1. Modifícase el artículo 3° del Decreto 2200 de 2005; en el siguiente aspecto: La definición de “Preparación Magistral”, quedará así: Preparación magistral. Es el preparado o producto farmacéutico para atender una prescripción médica, de un paciente individual, que requiere de algún tipo de intervención técnica de variada complejidad. La preparación magistral debe ser de dispensación inmediata. Problemas Relacionados con Medicamentos, PRM. Es cualquier suceso indeseable experimentado por el paciente que se asocia o se sospecha asociado a una terapia realizada con medicamentos y que interfiere o potencialmente puede interferir con el resultado deseado para el paciente. Problemas Relacionados con la Utilización de Medicamentos, PRUM. Corresponden a causas prevenibles de problemas relacionados con medicamentos, asociados a errores de medicación (prescripción, dispensación, administración o uso por parte del paciente o cuidador), incluyendo los fallos en el Sistema de Suministro de Medicamentos, relacionados principalmente a la ausencia en los servicios de procesos administrativos y técnicos que garanticen la existencia de medicamentos que realmente se necesiten, acompañados de las características de efectividad, seguridad, calidad de la información y educación necesaria para su utilización correcta. Servicio de información de medicamentos. Es el conjunto de actividades informativas que hacen parte del servicio farmacéutico de una Institución Prestadora de Servicios de Salud, establecimiento farmacéutico o persona autorizada, que busca la satisfacción de las necesidades específicas de información sobre los medicamentos y su uso adecuado por parte del paciente, el equipo de salud y la comunidad. La información debe estar sustentada en fuentes científicas, actualizadas e independientes. Uso adecuado de medicamentos. Es el proceso continuo, estructurado y diseñado por el Estado, que será desarrollado e implementado por cada institución, y que busca asegurar que los medicamentos sean usados de manera apropiada, segura y efectiva. DEC-REGL 2200 DE 2005 ARTÍCULO 4º. Servicio farmacéutico. Es el servicio de atención en salud responsable de las actividades, procedimientos e intervenciones de carácter técnico, científico y administrativo, relacionados con los medicamentos y los dispositivos médicos utilizados en la promoción de la salud y la prevención, diagnóstico, tratamiento y rehabilitación de la enfermedad, con el fin de contribuir en forma armónica e integral al mejoramiento de la calidad de vida individual y colectiva. DEC-REGL 2200 DE 2005 ARTÍCULO 5º. Formas de prestación del servicio farmacéutico. El servicio farmacéutico podrá ser prestado de manera dependiente o independiente, en los términos siguientes: Servicio farmacéutico independiente. Es aquel que es prestado a través de establecimientos farmacéuticos. Servicio farmacéutico dependiente. Es aquel servicio asistencial a cargo de una Institución Prestadora de Servicios de Salud, el que además de las disposiciones del presente decreto debe cumplir con los estándares del Sistema Unico de Habilitación del Sistema Obligatorio de Garantía de Calidad en Salud. Parágrafo. Una Institución Prestadora de Servicios de Salud, además de distribuir intrahospitalariamente los medicamentos y dispositivos médicos a sus pacientes hospitalizados, en las mismas instalaciones puede dispensar los medicamentos y dispositivos médicos a sus pacientes ambulatorios, en las condiciones establecidas en el modelo de gestión del servicio farmacéutico. DEC-REGL 2200 DE 2005 ARTÍCULO 6º. Objetivos del servicio farmacéutico. El servicio farmacéutico tendrá como objetivos primordiales los siguientes: 1. Promover y propiciar estilos de vida saludables. 2. Prevenir factores de riesgo derivados del uso inadecuado de medicamentos y dispositivos médicos y promover su uso adecuado. 3. Suministrar los medicamentos y dispositivos médicos e informar a los pacientes sobre su uso adecuado. 4. Ofrecer atención farmacéutica a los pacientes y realizar con el equipo de salud, todas las intervenciones relacionadas con los medicamentos y dispositivos médicos necesarias para el cumplimiento de su finalidad. Parágrafo. Cuando se preste atención farmacéutica el Químico Farmacéutico debe establecer contacto directo con el paciente, mediante la entrevista; elaboración del perfil farmacoterapéutico; la prevención, detección y resolución de Problemas Relacionados con Medicamentos y Problemas Relacionados con el Uso de Medicamentos; realizar las intervenciones que fueren necesarias; y, hacer el seguimiento permanente, en unión con otros profesionales de la salud, desarrollando estrategias para atender necesidades particulares proyectadas fundamentalmente al usuario de los servicios de salud y a la comunidad. DEC-REGL 2200 DE 2005 ARTÍCULO 7º. Funciones del servicio farmacéutico. El servicio farmacéutico tendrá las siguientes funciones: 1. Planificar, organizar, dirigir, coordinar y controlar los servicios relacionados con los medicamentos y dispositivos médicos ofrecidos a los pacientes y a la comunidad en general. 2. Promover estilos de vida saludables y el uso adecuado de los medicamentos y dispositivos médicos. 3. Seleccionar, adquirir, recepcionar y almacenar, distribuir y dispensar medicamentos y dispositivos médicos. 4. Realizar preparaciones, mezclas, adecuación y ajuste de concentraciones de dosis de medicamentos, sujeto al cumplimiento de las Buenas Prácticas de Manufactura exigidas para tal fin. 5. Ofrecer la atención farmacéutica a los pacientes que la requieran. 6. Participar en la creación y desarrollo de programas relacionados con los medicamentos y dispositivos médicos, especialmente los programas de farmacovigilancia, uso de antibióticos y uso adecuado de medicamentos. 7. Realizar o participar en estudios relacionados con medicamentos y dispositivos médicos, que conlleven el desarrollo de sus objetivos, especialmente aquellos relacionados con la farmacia clínica. 8. Obtener y difundir información sobre medicamentos y dispositivos médicos, especialmente, informar y educar a los miembros del grupo de salud, el paciente y la comunidad sobre el uso adecuado de los mismos. 9. Desarrollar y aplicar mecanismos para asegurar la conservación de los bienes de la organización y del Estado, así como, el Sistema de Gestión de la Calidad de los procesos, procedimientos y servicios ofrecidos. 10. Participar en los Comités de Farmacia y Terapéutica, de Infecciones y de Bioética, de la institución. DEC-REGL 2200 DE 2005 ARTÍCULO 8º. Requisitos del servicio farmacéutico. El servicio farmacéutico deberá cumplir, como mínimo, con los siguientes requisitos: 1. Disponer de una infraestructura física de acuerdo con su grado de complejidad, número de actividades y/o procesos que se realicen y personas que laboren. 2. Contar con una dotación, constituida por equipos, instrumentos, bibliografía y materiales necesarios para el cumplimiento de los objetivos de las actividades y/o procesos que se realizan en cada una de sus áreas. 3. Disponer de un recurso humano idóneo para el cumplimiento de las actividades y/o procesos que realice. Parágrafo. El servicio farmacéutico es un servicio asistencial y no podrá, en ningún caso, depender de la división administrativa de la institución dedicada al suministro de bienes. DEC-REGL 2200 DE 2005 ARTÍCULO 9º. Recurso humano del servicio farmacéutico dependiente. El servicio farmacéutico, estará bajo la dirección de un Químico Farmacéutico o de un Tecnólogo en Regencia de Farmacia, teniendo en cuenta el grado de complejidad del servicio, de la siguiente manera: 1. El servicio farmacéutico de alta y mediana complejidad estará dirigido por el Químico Farmacéutico. 2. El servicio farmacéutico de baja complejidad estará dirigido por el Químico Farmacéutico o el Tecnólogo en Regencia de Farmacia. Parágrafo 1º. El servicio farmacéutico contará con personal de las calidades señaladas en la normatividad vigente para el ejercicio de cada cargo y en número que garantice el cumplimiento de los procesos propios de dicho servicio que se adelanten en la institución. Parágrafo 2º. Un Químico Farmacéutico podrá dirigir dentro de la red de su institución un número máximo de cinco (5) servicios farmacéuticos ambulatorios donde haya dispensación de medicamentos, los que deberán encontrarse ubicados en una zona geográfica de una ciudad, municipio, distrito o provincia que pueda ser efectivamente cubierta por dicho profesional. DEC-REGL 2200 DE 2005 ARTÍCULO 10. Grados de complejidad del servicio farmacéutico. El servicio farmacéutico será de baja, mediana y alta complejidad, de acuerdo con las actividades y/o procesos que se desarrollen y el impacto epidemiológico de la atención . DEC-REGL 2200 DE 2005 ARTÍCULO 11. Establecimientos farmacéuticos. Se consideran establecimientos farmacéuticos mayoristas: los Laboratorios Farmacéuticos, las Agencias de Especialidades Farmacéuticas y Depósitos de Drogas, y establecimientos farmacéuticos minoristas: Las Farmacias-Droguerías y las Droguerías. Los establecimientos farmacéuticos solo están obligados a cumplir con las disposiciones contenidas en el presente decreto, el modelo de gestión del servicio farmacéutico y demás normas que los modifiquen, en relación con los medicamentos y dispositivos médicos, en los aspectos siguientes y en los demás seguirán regidos por las normas vigentes. DEC-REGL 2330 DE 2006 ARTÍCULO 2. Modifícase el numeral 1 del artículo 11 del Decreto 2200 de 2005, el cual quedará así: 1. Farmacias-droguerías. Estos establecimientos se someterán a los procesos de: a) Recepción y almacenamiento; b) Dispensación; c) Preparaciones magistrales. La dirección técnica de estos establecimientos estará a cargo del químico farmacéutico. Cuando las preparaciones magistrales que se elaboren consistan en preparaciones no estériles y de uso tópico, tales como: polvos, ungüentos, pomadas, cremas, geles, lociones, podrán ser elaboradas por el tecnólogo en regencia de farmacia, en cuyo caso, la dirección técnica podrá estar a cargo de este último. 1. Farmacias-Droguerías. La dirección estará a cargo exclusivamente del Químico Farmacéutico. Estos establecimientos se someterán a los procesos de: a) Recepción y almacenamiento; b) Dispensación; c) Preparaciones magistrales. DEC-REGL 2200 DE 2005 ARTÍCULO 11 (continuación). 2. Droguerías. La dirección estará a cargo del Químico Farmacéutico, Tecnólogo en Regencia de Farmacia, Director de Droguería, Farmacéutico Licenciado, o el Expendedor de Drogas. Estos establecimientos se someterán a los procesos de: a) Recepción y almacenamiento; b) Dispensación. 3. Agencias de Especialidades Farmacéuticas. La dirección estará a cargo del Químico Farmacéutico o del Tecnólogo en Regencia de Farmacia. Estos establecimientos se someterán al proceso de recepción y almacenamiento. 4. Depósitos de drogas a) Depósitos de drogas donde se realice el proceso especial de reenvase. La dirección estará a cargo exclusivamente del Químico Farmacéutico. Estos establecimientos se someterán a los procesos de: a) Recepción y almacenamiento; b) Reenvase. b) Depósitos de drogas donde no se realice el proceso especial de reenvase. La dirección estará a cargo del Químico Farmacéutico o del Tecnólogo en Regencia de Farmacia. Estos establecimientos se someterán a l proceso de recepción y almacenamiento. Los establecimientos farmacéuticos y personas autorizadas quedan sometidos a los requisitos y técnicas establecidos por las normas especiales y el modelo de gestión del servicio farmacéutico respecto del embalaje, transporte y entrega física de medicamentos, dispositivos médicos y otros insumos relacionados. Parágrafo 1º. Los laboratorios farmacéuticos continuarán regidos por las normas especiales vigentes, de conformidad con el parágrafo del artículo 2º del presente decreto. Parágrafo 2º. Cuando las Farmacias-Droguerías, Droguerías o las personas autorizadas, sean contratadas para la prestación de servicios dentro del Sistema General de Seguridad Social en Salud, deberán cumplir íntegramente con lo establecido en el presente decreto y el modelo de gestión del servicio farmacéutico que expedirá el Ministerio de la Protección Social. Parágrafo 3º. Las Farmacias-Droguerías, Droguerías, Agencias de Especialidades Farmacéuticas, Depósitos de Drogas y personas autorizadas, teniendo en cuenta el volumen de actividades y el número de trabajadores que laboren en estos, deberán tener una estructura acorde con los procesos que realicen; ubicación independiente; área física exclusiva, de circulación restringida y de fácil acceso; iluminación, ventilación, pisos, paredes, cielos rasos, instalaciones sanitarias y eléctricas, que permitan la conservación de la calidad de los medicamentos, dispositivos médicos y demás productos autorizados, así como, someterse a las demás condiciones que se establezcan en el modelo de gestión del servicio farmacéutico. PARÁGRAFO 4. DEROGADO EXPRESAMENTE POR ART 3 DEC-REGL 2330/06. AJUSTAR NUMERACIÓN DE PARÁGRAFOS. PARÁGRAFO 5. Los establecimientos farmacéuticos que se encarguen de realizar una o más actividades y/o procesos propios del servicio farmacéutico por cuenta de otra persona, deberán cumplir para ello con las condiciones y requisitos establecidos por el presente decreto, el modelo de gestión del servicio farmacéutico que determine el Ministerio de la Protección Social y demás normas que regulen las respectivas actividades y/o procesos, responsabilizándose solidariamente con la contratante ante el Estado y los usuarios, beneficiarios o destinatarios por los resultados de la gestión. Cuando en estos establecimientos farmacéuticos se realicen operaciones de elaboración, transformación, preparaciones, mezclas, adecuación y ajuste de concentraciones de dosis, reenvase o reempaque de medicamentos, deberán obtener el Certificado de Cumplimiento de Buenas Prácticas de Manufactura, otorgado por el Instituto Nacional de Vigilancia de Medicamentos y Alimentos, Invima, y su dirección técnica estará a cargo exclusivamente del Químico Farmacéutico. Los productos allí elaborados no requieren de registro sanitario. El establecimiento farmacéutico o servicio farmacéutico institucional podrá funcionar con la autorización o habilitación por parte de la entidad territorial de salud o el Certificado de Cumplimiento de Buenas Prácticas de Manufactura otorgado por el Instituto Nacional de Vigilancia de Medicamentos y Alimentos, Invima, para aquellos establecimientos a los que se les exige, según corresponda. Cuando estos establecimientos farmacéuticos realicen actividades y/o procesos propios del servicio farmacéutico a una Institución Prestadora de Servicios de Salud se someterán a la normatividad aplicable a dicha actividad y/o proceso, sin perjuicio de la responsabilidad de la Institución Prestadora de Servicios de Salud respecto al cumplimiento de los estándares de cada una de las actividades y/o procesos. DEC-REGL 2200 DE 2005 ARTÍCULO 12. Apertura o traslado de establecimientos farmacéuticos minoristas. Para la aprobación de apertura o traslado de un establecimiento farmacéutico minorista, en todo el territorio nacional, sin excepción alguna, deberá existir entre el establecimiento farmacéutico minorista solicitante y el establecimiento farmacéutico minorista más cercano una distancia mínima comprendida por la circunferencia definida en un radio de setenta y cinco (75) metros lineales por todos sus lados. La distancia se medirá desde el centro de la entrada principal del establecimiento farmacéutico minorista solicitante hasta el centro de la entrada principal del establecimiento farmacéutico minorista más cercano. Cuando en uno o los dos establecimientos farmacéuticos involucrados existan una o más direcciones las medidas se tomarán a partir de las direcciones registradas en la Cámara de Comercio. Parágrafo. Para la determinación de las distancias se presentará la certificación expedida por la Oficina de Catastro, de Planeación Departamental, Distrital o Municipal, Instituto Geográfico Agustín Codazzi o la entidad que haga sus veces, de la correspondiente región del país en donde se solicite la apertura y/o traslado. DEC-REGL 2200 DE 2005 ARTÍCULO 13. Sistema de Gestión de la Calidad. Todo servicio farmacéutico, establecimiento farmacéutico o persona autorizada, tendrá la responsabilidad de desarrollar, implementar, mantener, revisar y perfeccionar un Sistema de Gestión de la Calidad Institucional, de conformidad con las leyes y demás normas sobre la materia. DEC-REGL 2330 DE 2006 ARTÍCULO 4. Modifícase el artículo 14 del Decreto 2200 de 2005, el cual quedará así: Artículo 14. Modelo de gestión. Créase el Modelo de Gestión del servicio farmacéutico, como el conjunto de condiciones esenciales, técnicas de planeación y gestión del servicio, procedimientos para cada uno de los procesos del servicio farmacéutico y la elaboración de guías para actividades críticas. El Modelo de Gestión será determinado por el Ministerio de la Protección Social a más tardar el 31 de diciembre de 2006. DEC-REGL 2200 DE 2005 ARTÍCULO 15. Procesos del servicio farmacéutico. Los procesos del servicio farmacéutico se clasifican en generales y especiales: 1. Dentro de los procesos generales se incluyen como mínimo: Selección, adquisición, recepción y almacenamiento, distribución y dispensación de medicamentos y dispositivos médicos; participación en grupos interdisciplinarios; información y educación al paciente y la comunidad sobre uso adecuado de medicamentos y dispositivos médicos; y, destrucción o desnaturalización de medicamentos y dispositivos médicos. 2. Pertenecen como mínimo a los procesos especiales: Atención farmacéutica; farmacovigilancia; preparaciones: magistrales, extemporáneas, estériles; nutriciones parenterales; mezcla de medicamentos oncológicos; adecuación y ajuste de concentraciones para cumplir con las dosis prescritas; reempaque; reenvase; participación en programas relacionados con medicamentos y dispositivos médicos; realización o participación en estudios sobre el uso de medicamentos y dispositivos médicos, demanda insatisfecha, farmacoepidemiología, farmacoeconomía, uso de antibióticos, farmacia clínica y cualquier tema relacionado de interés para el paciente, el servicio farmacéutico, las autoridades y la comunidad; monitorización de medicamentos; preparaciones extemporáneas, control, dispensación y distribución de radio-fármacos; investigación clínica; y, preparación de guías para la dación o aceptación de donaciones de medicamentos y dispositivos médicos. DEC-REGL 2200 DE 2005 ARTÍCULO 16. Características de la prescripción. Toda prescripción de medicamentos deberá hacerse por escrito, previa evaluación del paciente y registro de sus condiciones y diagnóstico en la historia clínica, utilizando para ello la Denominación Común Internacional (nombre genérico) y cumpliendo los siguientes requisitos: 1. Solo podrá hacerse por personal de salud debidamente autorizado de acuerdo con su competencia. 2. La prescripción debe ser en letra clara y legible, con las indicaciones necesarias para su administración. 3. Se hará en idioma español, en forma escrita ya sea por copia mecanográfica, medio electromagnético y/o computarizado. 4. No podrá contener enmendaduras o tachaduras, siglas, claves, signos secretos, abreviaturas o símbolos químicos, con la excepción de las abreviaturas aprobadas por el Comité de Farmacia y Terapéutica de la Institución. 5. La prescripción debe permitir la confrontación entre el medicamento prescrito y el medicamento dispensado (en el caso ambulatorio) y administrado (en el caso hospitalario) por parte del profesional a cargo del servicio farmacéutico y del Departamento de Enfermería o la dependencia que haga sus veces. 6. La prescripción debe permitir la correlación de los medicamentos prescritos con el diagnóstico. 7. La dosis de cada medicamento debe expresarse en el sistema métrico decimal y en casos especiales en unidades internacionales cuando se requiera. 8. Cuando se trate de preparaciones magistrales, además de los requisitos de prescripción, se debe especificar claramente cada uno de los componentes con su respectiva cantidad. DEC-REGL 2200 DE 2005 ARTÍCULO 17. Contenido de la prescripción. La prescripción del medicamento deberá realizarse en un formato el cual debe contener, como mínimo, los siguientes datos cuando estos apliquen: 1. Nombre del prestador de servicios de salud o profesional de la salud que prescribe, dirección y número telefónico o dirección electrónica. 2. Lugar y fecha de la prescripción. 3. Nombre del paciente y documento de identificación. 4. Número de la historia clínica. 5. Tipo de usuario (contributivo, subsidiado, particular, otro). 6. Nombre del medicamento expresado en la Denominación Común Internacional (nombre genérico). 7. Concentración y forma farmacéutica. 8. Vía de administración. 9. Dosis y frecuencia de administración. 10. Período de duración del tratamiento. 11. Cantidad total de unidades farmacéuticas requeridas para el tratamiento, en números y letras. 12. Indicaciones que a su juicio considere el prescriptor. 13. Vigencia de la prescripción. 14. Nombre y firma del prescriptor con su respectivo número de registro profesional. DEC-REGL 2200 DE 2005 ARTÍCULO 18. Distribución de medicamentos. La distribución física de medicamentos estará regulada por las normas técnicas que expida el Ministerio de la Protección Social. El embalaje y/o trasporte de productos farmacéuticos forman parte de la distribución intra-hospitalaria o física y deberán ser tenidos en cuenta en el desarrollo del modelo de gestión del servicio farmacéutico. El servicio farmacéutico deberá determinar el sistema o los sistemas de distribución intrahospitalaria de medicamentos y dispositivos médicos que deban implementarse en la Institución Prestadora de Servicios de Salud, para garantizar la oportunidad, seguridad, eficiencia y calidad de los medicamentos y dispositivos médicos que deban suministrarse a los pacientes. Los servicios farmacéuticos de las instituciones de segundo y tercer nivel de complejidad deberán implementar el Sistema de Distribución de Medicamentos en Dosis Unitaria, de acuerdo con las condiciones, criterios y procedimientos establecidos en la normatividad vigente y los que se establezcan en el modelo de gestión del servicio farmacéutico. Los servicios farmacéuticos del primer nivel de complejidad podrán adoptar el Sistema de Distribución de Medicamentos en Dosis Unitaria, sometiéndose a las condiciones, criterios y procedimientos señalados. El Sistema de Distribución de Medicamentos en Dosis Unitaria podrá operar en una Institución de Salud con otro u otros sistemas intra-hospitalarios de distribución. DEC-REGL 2200 DE 2005 ARTÍCULO 19. Obligaciones del dispensador. Son obligaciones del dispensador: 1. Verificar que la prescripción esté elaborada por el personal de salud competente y autorizado y que cumpla con las características y contenido de la prescripción, establecidos en el presente decreto. 2. Verificar que las preparaciones: magistrales, extemporáneas, estériles; nutrición parenteral; y, mezclas de medicamentos oncológicos, contengan en el rótulo o etiquetas la información sobre el paciente hospitalizado o ambulatorio, según el caso; de la preparación o de la mezcla; y, la firma del responsable. 3. Exigir la prescripción para aquellos medicamentos en los que aparezca en la etiqueta la leyenda "Venta Bajo Fórmula Médica". 4. No dispensar y consultar al prescriptor cuando identifique en una prescripción posibles errores, con el fin de no incurrir en falta contra la ética profesional. 5. Verificar y controlar que los medicamentos dispensados correspondan a los prescritos. 6. Informar al usuario sobre los aspectos indispensables que garanticen el efecto terapéutico y promuevan el uso adecuado de los medicamentos, tales como: condiciones de almacenamiento, cómo reconstituirlos, cómo medir la dosis, qué cuidados debe tener en la administración, interacciones con alimentos y otros medicamentos, advertencias sobre efectos adversos, contraindicaciones y la importancia de la adherencia a la terapia. Cuando la dirección técnica de la Droguería, esté a cargo de persona que no ostente título de Químico Farmacéutico o Tecnólogo en Regencia de Farmacia la información que debe ofrecer al paciente está señalada en el artículo 3º del presente decreto. 7. Brindar a los usuarios pautas sobre el uso adecuado de los medicamentos de venta sin prescripción facultativa o de venta libre. 8. Recibir la capacitación ofrecida por las entidades oficiales o de otros actores del Sector Salud y/o capacitarse continuamente en los conocimientos teóricos y destrezas necesarias en el ejercicio del cargo u oficio, a fin de ir aumentando progresivamente las competencias laborales. DEC-REGL 2200 DE 2005 ARTÍCULO 20. Prohibiciones del dispensador. El dispensador no podrá: 1. Adulterar o modificar en cualquier forma la prescripción. 2. Cambiar el principio activo, concentración, forma farmacéutica, vía de administración, frecuencia, cantidad y la dosis prescrita. 3. Dispensar medicamentos alterados o fraudulentos. 4. Violar la reserva a que está obligado por razón de la función que desempeña. 5. Recomendar a los usuarios la utilización de medicamentos. 6. Tener muestras médicas de medicamentos. 7. Tener envases y empaques vacíos, en el servicio farmacéutico, o en aquellos establecimientos farmacéuticos que no estén autorizados para realizar los procesos de reenvase o reempaque de medicamentos. 8. Inducir al paciente o consumidor a la compra de un medicamento que reemplace o sustituya al prescrito o al solicitado. DEC-REGL 2200 DE 2005 ARTÍCULO 21. Medicamentos de control especial. Los medicamentos de control especial estarán sometidos a lo establecido en el presente decreto y en la Resolución 826 de 2003 y las demás normas que los modifiquen, adicionen o sustituyan. DEC-REGL 2200 DE 2005 ARTÍCULO 22. Comité de Farmacia y Terapéutica. Todas las Instituciones Prestadoras de Servicios de Salud deberán colocar en funcionamiento el Comité de Farmacia y Terapéutica, entendiéndose como tal, el grupo de carácter permanente al servicio de la Institución Prestadora de Servicios de Salud que brinda asesoría en el ámbito de sus funciones. Este Comité estará integrado por: 1. El Director (a) o Gerente de la institución o su delegado. 2. El Subdirector (a) del área científica médica o quien haga sus veces. 3. El Director (a) del servicio farmacéutico. 4. Director (a) del departamento de enfermería o quien haga sus veces. 5. Un representante de la especialidad médica respectiva, cuando el tema a desarrollar o discutir lo requiera. 6. Un representante del área administrativa y financiera cuando el tema a desarrollar o discutir lo requiera. Parágrafo. El Comité deberá invitar un representante de los usuarios del servicio farmacéutico de la Institución, el que deberá tener la condición de profesional titulado del área de la salud, cuando el tema a tratar tenga relación directa con los intereses de los mismos, y podrá invitar a expertos en los temas que vayan a ser tratados en la respectiva sesión. DEC-REGL 2200 DE 2005 ARTÍCULO 23. Funciones del Comité de Farmacia y Terapéutica. El Comité de Farmacia y Terapéutica deberá desarrollar, como mínimo, las siguientes funciones: 1. Formular las políticas sobre medicamentos y dispositivos médicos en la Institución Prestadora de Servicios de Salud en relación con la prescripción, dispensación, administración, sistemas de distribución, uso y control, y establecer los mecanismos de implementación y vigilancia de las mismas. 2. Recomendar la solicitud de inclusión y/o exclusión de medicamentos en el Manual de Medicamentos y Terapéutica del Sistema General de Seguridad Social en Salud ante el Comité Técnico de Medicamentos y Evaluación de Tecnología del Consejo Nacional de Seguridad Social en Salud, para tal efecto deberá ceñirse al reglamento de funcionamiento de dicho Comité. 3. Conceptuar sobre las guías de manejo para el tratamiento de las patologías más frecuentes en la Institución. 4. Coordinar con el Comité de Infecciones de la Institución Prestadora de Servicios de Salud, el impacto, seguimiento y evaluación de los perfiles epidemiológicos institucionales y la eficacia de la terapia farmacológica instaurada en los casos especiales. 5. Recolectar y analizar los datos enviados por el servicio farmacéutico sobre la sospecha de la existencia de eventos adversos o cualquier otro problema relacionado con los medicamentos e informar los resultados al médico tratante, al paciente, al personal de salud, administradoras y a las autoridades correspondientes. DEC-REGL 2200 DE 2005 ARTÍCULO 24. Información. El servicio farmacéutico debe ofrecer a los pacientes, al equipo de salud, a las autoridades del Sector y a la comunidad, información oportuna, completa, veraz, independiente, de calidad y sustentada en evidencia científica sobre medicamentos y dispositivos médicos. La información que solicite una persona sobre el uso adecuado de los medicamentos será ofrecida por el Director del servicio farmacéutico o establecimiento farmacéutico minorista. DEC-REGL 2200 DE 2005 ARTÍCULO 25. Fuentes de información. El servicio farmacéutico debe contar con fuentes científicas de información y establecer canales ágiles de comunicación con los demás servicios de la institución y centros de información de medicamentos. DEC-REGL 2200 DE 2005 ARTÍCULO 26. Inspección vigilancia y control. Sin perjuicio de las competencias atribuidas a otras autoridades, corresponde a las entidades territoriales de salud, a la Superintendencia Nacional de Salud, y al Instituto Nacional de Vigilancia de Medicamentos y Alimentos, Invima, ejercer la inspección, vigilancia y control del servicio farmacéutico, dentro del campo de sus competencias. Estas instituciones adoptarán las acciones de prevención y seguimiento para garantizar el cumplimiento de lo dispuesto en el presente decreto. Además, adelantarán las investigaciones y aplicarán las sanciones o medidas correctivas a que haya lugar, de conformidad con lo establecido en las normas vigentes. DEC-REGL 2330 DE 2006 ARTÍCULO 5. Procedimiento de inyectología en farmaciasdroguerías y droguerías. Las farmacias-droguerías y droguerías podrán ofrecer al público el procedimiento de inyectología, en las condiciones siguientes: 1. Infraestructura y dotación. a) Contar con una sección especial e independiente, que ofrezca la privacidad y comodidad para el administrador y el paciente, y que cuente con un lavamanos en el mismo sitio o en sitio cercano; b) Tener una camilla, escalerilla y mesa auxiliar; c) Contar con jeringas desechables, recipiente algodonero y cubetas; d) Tener toallas desechables; e) Contar con los demás materiales y dotación necesaria para el procedimiento de inyectología. 2. Recurso humano. El encargado de administrar el medicamento inyectable debe contar con formación académica y entrenamiento que lo autorice para ello, de conformidad con las normas vigentes sobre la materia. 3. Normas de procedimientos. Deberán contar y cumplir con normas sobre limpieza y desinfección de áreas, bioseguridad, manejo de residuos y manual de procedimientos técnicos. 4. Prohibiciones. No se podrán administrar medicamentos por vía intravenosa ni practicar pruebas de sensibilidad. 5. Solicitud de la prescripción médica. La prescripción médica será requisito indispensable para la administración de cualquier medicamento por vía intramuscular. DEC-REGL 2330 DE 2006 ARTÍCULO 6. Procedimiento de monitoreo de glicemia con equipo por punción. Las farmacias-droguerías y droguerías que ofrezcan el procedimiento de inyectología, también podrán ofrecer al público el procedimiento de monitoreo de glicemia con equipo por punción, siempre y cuando el director técnico sea químico farmacéutico o el tecnólogo en regencia de farmacia y que se cumpla con las condiciones siguientes: 1. Infraestructura y dotación. a) Contar con una área especial e independiente, debidamente dotada que ofrezca la privacidad y comodidad para el paciente y para quien aplique la prueba. Con adecuada iluminación y ventilación natural y/o artificial y su temperatura deberá estar entre 15-25°C. Este sitio podrá ser el mismo utilizado para inyectología; b) Contar con un equipo con registro sanitario del Invima, debidamente calibrado y microlancetas registradas de acuerdo con lo establecido en el Decreto 4725 de 2005 y las demás normas que lo modifiquen, adicionen o sustituyan; c) Contar con tiras reactivas, con registro sanitario del Invima, para cada paciente individual, de acuerdo con lo establecido en el Decreto 3770 de 2004 y las demás normas que lo modifiquen, adicionen o sustituyan; d) Conservar la fecha de vencimiento vigente de las tiras reactivas y las condiciones de almacenamiento previstas por el fabricante; e) Contar con un lavamanos, en el mismo sitio o en sitio cercano; f) Tener toallas desechables y recipiente algodonero; g) Contar con materiales y demás dotación necesaria para el procedimiento incluyendo lo requerido para el manejo de desechos; h) Contar con un libro de registro diario de pacientes y de resultado del monitoreo y donde se encuentre registrada la calibración del equipo; i) Entregar los resultados al paciente en forma escrita con el nombre de la persona que realizó el procedimiento y no podrá hacer ningún tipo de interpretación; j) Mantener los registros en archivo, durante el tiempo contemplado en la normatividad vigente. 2. Recurso humano. Tanto el director técnico del establecimiento farmacéutico, como la persona encargada de realizar el procedimiento de monitoreo deberán estar suficientemente entrenados y haber recibido claras instrucciones por parte del fabricante o distribuidor. Además deberán cumplir con las normas establecidas sobre bioseguridad, aseo personal, asepsia del sitio y manejo de residuos. 3. Normas de procedimientos. Deberán contar y cumplir con normas sobre limpieza y desinfección de áreas, bioseguridad, manejo de residuos y manual de procedimientos técnicos. 4. Prohibiciones. Estas pruebas en ningún caso se constituyen como actividades de apoyo y diagnóstico, de tratamiento y de seguimiento de este tipo de patología, En ningún caso reemplazan las pruebas que se realizan en el laboratorio clínico, y tampoco servirá para cambio de tratamiento sin previa autorización del médico tratante. DEC-REGL 2330 DE 2006 ARTÍCULO 7. Vigilancia y control. La vigilancia y control sobre los procedimientos referidos en los artículos 5 y 6, corresponderán a las entidades territoriales de salud que hayan autorizado a dichos establecimientos farmacéuticos a la práctica de los mencionados procedimientos. DEC-REGL 1171 DE 1997 ARTÍCULO 1. Campo de aplicación. El presente decreto se aplica a todos los Profesionales de la Medicina debidamente titulados, registrados o con tarjeta profesional expedida por elMinisterio de la Protección Social que ejerzan su profesión en el territorio nacional y a todos aquellos que se encuentren prestando el Servicio Social Obligatorio. Las disposiciones de este decreto obligan igualmente a las Direcciones Territoriales de Salud, Instituciones Prestadoras de Servicios de Salud y demás entidades de salud públicas, mixtas y privadas, a los enfermos, auxiliares de enfermería y promotores de salud que se encuentren registrados en este Ministerio, o inscritos y capacitados por las Direcciones Seccionales, Distritales y Locales de Salud con las debidas certificaciones, especialmente en cuanto al suministro de información estadística y manejo de los formatos para la expedición de los Certificados de Nacido Vivo y de Defunción, que adopte elMinisterio de la Protección Social. DEC-REGL 1171 DE 1997 ARTÍCULO 2. El Certificado Médico será expedido por un Profesional de la Medicina, con tarjeta profesional o registro delMinisterio de la Protección Social, o por un médico que se encuentre prestando el Servicio Social Obligatorio, de conformidad con lo previsto por el artículo 50 de la Ley 23 de 1981. Parágrafo. El texto del Certificado Médico será claro, preciso y deberá ceñirse estrictamente a la verdad. Su expedición irregular conllevará responsabilidad civil, penal y ética para el médico que lo expida, de conformidad con las normas vigentes sobre la materia. DEC-REGL 1171 DE 1997 ARTÍCULO 3. En aquellos lugares donde no exista Profesional de la Medicina ni en Servicio Social Obligatorio, el Certificado Médico podrá ser diligenciado y firmado por el personal de salud autorizado en el presente decreto, con el fin de obtener información estadística. DEC-REGL 1171 DE 1997 ARTÍCULO 4. El Certificado Médico en lo relativo al estado de salud, tratamiento o acto médico deberá contener como mínimo, los siguientes datos generales: a) Lugar y fecha de expedición; b) Persona o entidad a la cual se dirige; c) Estado de salud del paciente, tratamiento prescrito o acto médico; d) Nombre e identificación del paciente; e) Objeto y fines del certificado; f) Nombre del Profesional de la Medicina que lo expide; g) Número de la tarjeta profesional y registro; h) Firma de quien lo expide. DEC-REGL 1171 DE 1997 ARTÍCULO 5. El Certificado Médico de Nacimiento, se expedirá para acreditar el hecho del individuo nacido vivo y deberá contener tres partes: a) Una primera parte destinada a registrar los datos propios del nacimiento, como: apellidos y nombres del individuo nacido vivo, sexo, peso, talla, tipo sanguíneo, semanas de gestación, fecha de nacimiento, hora de ocurrencia del hecho, lugar y zona de nacimiento, sitio del parto, institución en donde fue atendido, tipo de parto, multiplicidad del parto y nombre e identificación del personal de salud que prestó la atención; b) Una segunda partes destinada a registrar los datos de los padres del individuo nacido vivo, como: nombres y apellidos documentos de identificación, edad, estado civil, nivel educativo de cada uno, lugar y zona de residencia habitual de la madre, fecha de nacimiento del anterior hijo nacido vivo y número de hijos nacidos vivos; c) Una tercera parte destinada a registrar los datos de la persona que expide el Certificado Médico de Nacimiento tales como: nombres y apellidos, documento de identificación, número de la tarjeta profesional y registro médico, lugar y fecha de expedición y firma de quien lo expide. DEC-REGL 1171 DE 1997 ARTÍCULO 6. El Certificado Médico de Defunción se expedirá para acreditar la defunción de todo individuo nacido vivo o nacido muerto, según el caso, y deberá contener como mínimo las siguientes partes: a) Una primera parte destinada a registrar datos propios de la defunción, de carácter general; tales como: Tipo de defunción, fecha hora, lugar, zona y sitio de la defunción; datos generales del fallecido, como nombres, apellidos, sexo, documento de identificación, fecha de nacimiento, edad, nivel educativo, estado civil, zona y residencia habitual del fallecido y forma de muerte. Asimismo, el nombre, dirección, teléfono, número de tarjeta profesional o registro y firma del personal de salud que lo expide; b) Una segunda parte destinada a registrar los datos de las defunciones fetales, o de menores de un año, sin interesar el tiempo de gestación; así: Ocurrencia de la muerte con relación al parto; clase de parto, clase de embarazo, tiempo de gestación, peso al nacer y los datos de la madre: nombres y apellidos, dirección, edad, número de hijos, estado civil y nivel educativo; c) Una tercera parte, destinada a registrar los datos propios de la defunción de mujeres, como: Estado de embarazo al momento de la muerte, estado de embarazo en las últimas seis semanas, o en los últimos doce meses antes del fallecimiento; d) Una cuarta parte destinada a registrar los datos relacionados con las muertes violentas: suicidios, homicidios, accidentes de tránsito y otros accidentes. En caso de no haberse determinado la causa de la muerte, y de encontrarse el hecho para dictamen del Instituto Nacional de Medicina legal y Ciencias Forenses, deberá indicarse también como sucedió, el lugar y dirección de ocurrencia del mismo; e) Una quinta parte destinada a registrar las causas generales de toda defunción, como: La causa directa, antecedente y otros estados patológicos importantes; los métodos técnicos u otras formas mediante las cuales se determinó la causa de la muerte, y si se recibió asistencia técnica durante el proceso anterior al fallecimiento. DEC-REGL 1171 DE 1997 ARTÍCULO 7. Los formatos de certificados de individuos nacidos vivos y de defunción podrán ser diligenciados y firmados por el siguiente personal de salud: a) Los Profesionales de la Medicina, debidamente titulados, con registro médico vigente o con tarjeta profesional delMinisterio de la Protección Social, o que se encuentren prestando le Servicio Social Obligatorio; b) Cuando no exista en el lugar, ningún profesional médico, ni en Servicio Social Obligatorio, los formatos podrán ser diligenciados por enfermeros, debidamente titulados, registrados o con tarjeta profesional delMinisterio de la Protección Social; c) En aquellas áreas de difícil acceso, donde no exista profesional de la medicina ni en Servicio Social Obligatorio, ni profesional de la enfermería como recurso de salud permanente, los formatos podrán ser diligenciados por los Auxiliares de Enfermería que se encuentren inscritos en las Direcciones Territoriales de Salud, o en su defecto, por los promotores de salud, que se encuentren debidamente capacitados e inscritos en tales Direcciones de Salud y obtengan las certificaciones pertinentes. CAPITULO V RELACIONES ENTRE LAS ENTIDADES TERRITORIALES, LAS ENTIDADES PROMOTORAS DE SALUD Y LOS PRESTADORES DE SERVICIOS DE SALUD. DEC-REGL 723 DE 1997 ARTÍCULO 1. Objeto y campo de aplicación. Las normas contenidas en el presente Decreto CAPITULO tienen por objeto regular algunos aspectos de las relaciones entre las entidades territoriales, las entidades promotoras de salud y los prestadores de servicios de salud. Para efectos de la aplicación de lo dispuesto en el presente CAPITULO siempre que se refiera a entidades promotoras de salud, se entenderán incluidas las entidades adaptadas y las administradoras del régimen subsidiado (ARS). DEC-REGL 723 DE 1997 ARTÍCULO 2. De los contratos entre las entidades promotoras de salud y los prestadores de servicios de salud. Las entidad promotoras de salud y los prestadores de servicios de salud podrán convenir la forma de contratación y pago que más se ajuste a sus necesidades e intereses, tales como la capitación, el pago por conjunto de atención integral (protocolos), el pago por actividad, o la combinación de cualquier forma de éstas. En todo caso deberán establecer la forma de presentación de las facturas, con sujeción a lo dispuesto en el articulo 5º del Decreto 183 de 1997, los términos para el pago de los servicios una vez éstas se presenten y un procedimiento para la resolución de objeciones a las cuentas.UBICAR DEC-REGL 183 DE 1997 ARTÍCULO 5. Unificación del sistema de facturación. El sistema de facturación e información que utilicen las Entidades Promotoras de Salud y las Instituciones Prestadoras de Servicios de Salud entre si, en relación con la compraventa de servicios, deberá sujetarse a una misma codificación que acuerden estas a través de las principales entidades que las agrupan, la cual deberá ser definida en un plazo de un año. De no ser adoptada dentro de esa fecha la codificación será establecida por el Ministerio de la Protección Social y será de obligatorio cumplimiento para las EPS y las IPS, públicas y privadas. Cuando la información sea transmitida por medios magnéticos, esta deberá sujetarse a los estándares internacionales y en particular a las disposiciones que sobre el particular emitió el Gobierno Nacional en el Decreto 1165 de 1996, sobre factura electrónica. DEC-REGL 723 DE 1997 ARTÍCULO 3. Del pago por conjunto de atención integral o pago por actividad. Cuando en los contratos se pacte por conjunto de atención integral o por actividad y no se establezcan los términos para el pago, deberá observarse el siguiente procedimiento: 3. En caso de no objeción, la entidad promotora de salud deberá cancelar la cuenta dentro de los diez (10) días calendario siguientes al vencimiento del plazo estipulado en el numeral precedente. DEC-REGL 723 DE 1997 ARTÍCULO 5. Procedimiento para el pago y las objeciones cuando las instituciones prestadoras de servicios de salud subcontraten. Los procedimientos contemplados en los artículos 3º y 4º del presente Decreto, serán también aplicables a las instituciones prestadoras de servicios de salud que subcontraten la prestación de servicios con otras entidades, grupos de profesionales o profesionales. DEC-REGL 723 DE 1997 ARTÍCULO 6. Capitación. La contratación y pago por capitación se sujetará a las siguientes reglas, de conformidad con la Ley 100 de 1993: a) En ningún caso los contratos por capitación podrán implicar el traslado de las responsabilidades que por ley les corresponden a las entidades promotoras de salud, tales como el control de la atención integral, eficiente, oportuna y de calidad de los servicios, y la garantía de libre acceso y escogencia de los afiliados a los distintos prestadores de servicios; b) Las entidades promotoras de salud no contratarán con instituciones de prestación de servicios que no certifiquen su capacidad real de resolución en la que se haga siempre efectiva la oportunidad y calidad de la atención brindada al usuario; c) En el contrato deberá especificarse con toda claridad cuáles son los servicios, programas, metas y coberturas pactadas que conforman el objeto de la capitación; d) La entidad promotora de salud deberá disponer de instrumentos permanentes para atender las quejas y reclamos de los afiliados en el municipio sede del prestador de servicios de salud contratado y en los municipios donde residan los afiliados involucrados en el contrato por capitación, con el fin de garantizar y exigir ante la prestadora de servicios la oportuna y adecuada atención. De igual manera las instituciones prestadoras de servicios de salud, deberán disponer de un mecanismo de atención al usuario con el mismo propósito; e) Lo contratos deberán sujetarse a los criterios de calidad y oportunidad y deberán tener en consideración la facilidad de acceso del afiliado a una institución prestadora de servicios de salud. Cuando la oferta y las condiciones de mercado lo permitan, deberá garantizarse un número plural de opciones y como mínimo una opción en el municipio en donde reside el afiliado o en el lugar más cercano. DEC-REGL 723 DE 1997 ARTÍCULO 7. Pagos. El pago de los contratos de aseguramiento en salud deberá efectuarse por anticipado, con la periodicidad que de común acuerdo establezcan las partes, de tal manera que se garantice la prestación de servicios a los afiliados al sistema, en los términos de la Ley 100 de 1993 DEC-REGL 723 DE 1997 ARTÍCULO 8. Obligación de suministrar información por parte de las entidades territoriales. Las entidades territoriales deberán disponer y suministrar a las entidades administradoras del régimen subsidiado y a los eventuales beneficiarios de subsidios, como mínimo la información que se describe a continuación, sin perjuicio de las demás exigencias contenidas en las diferentes normas: -Lista de beneficiarios del régimen subsidiado conforme a la priorización fijada por las normas y la disponibilidad de recursos, actualizada dentro de los primeros cinco días de cada mes, estableciendo la entidad administradora a la cual se encuentran afiliados. -Lista de espera de las personas identificadas como potenciales beneficiarias del régimen subsidiado, con el nivel de Sisben o su equivalente, actualizadas dentro de los cinco primeros días de cada mes. DEC-REGL 723 DE 1997 ARTÍCULO 9. De la contratación con prestadores públicos. De conformidad con el parágrafo del articulo 22 de la Ley 344 de 1996, las administradoras del régimen subsidiado destinarán para la contratación de servicios de salud con prestadores de carácter público, como mínimo, el 40% del monto total de sus ingresos recibidos por concepto de UPCS y destinados efectivamente a la prestación de servicios de salud. DEC-REGL 723 DE 1997 ARTÍCULO 10. Intereses de mora. Las entidades promotoras de salud reconocerán a los prestadores de servicios de salud, cuando a ello haya lugar, los intereses de mora consagrados en las disposiciones legales. De igual manera los prestadores de servicios reconocerán estos intereses de conformidad con la ley, en los casos de las restituciones consagradas en el artículo 4 del presente Decreto. DEC-REGL 806 DE 1998 ARTÍCULO 77. Procedimiento de solución de controversias. Cuando dos o más Entidades Promotoras de Salud no lleguen a un acuerdo sobre lo dispuesto en el presente decreto, será la Superintendencia Nacional de Salud, la que resolverá de plano en un término máximo de treinta (30) días calendario, a través de la Dirección General de Entidades Promotoras de Salud, con sujeción a lo previsto en este decreto. TITULO III ADMINISTRACION Y FINANCIACION DEL SISTEMA CAPITULO I REGIMEN CONTRIBUTIVO DECRETO 1703 DE 2002 ARTÍCULO 1. Reglas. El presente decreto establece reglas para controlar y promover la afiliación y el pago de aportes en el Sistema General de Seguridad Social en Salud, de manera que se garanticen los recursos que permitan desarrollar la universalidad de la afiliación. DECRETO 1703 DE 2002 ARTÍCULO 2. Campo de aplicación. El presente decreto se aplica a las entidades promotoras de salud, EPS, y demás entidades obligadas a compensar, EOC, a los aportantes y en general a todas las personas naturales o jurídicas que participan del proceso de afiliación y pago de cotizaciones en el régimen contributivo del Sistema General de Seguridad Social en Salud y a los Regímenes Excepcionados y Especiales, cuando haya lugar. Aportes DEC-REGL 783 DE 2000 ARTÍCULO 14. Se modifica el artículo 15 del Decreto 047, el cual quedará así: "Condición para ingreso al Sistema de Seguridad Social. Para, efecto de la liquidación y pago de los aportes de los trabajadores dependientes, independientes se estará a lo dispuesto por el Decreto 1406 de 1999." DEC-REGL 1406 DE 1999 ARTÍCULO 4. Obligados a cumplir los deberes formales. Los aportantes deberán cumplir las obligaciones y deberes formales establecidos en la ley o el reglamento, personalmente o por medio de sus representantes. DEC-REGL 806 DE 1998 ARTÍCULO 8. Financiación. Las Entidades Promotoras de Salud y las Adaptadas garantizarán la prestación de los servicios contenidos en el Plan Obligatorio de Salud -POS- del Régimen Contributivo en condiciones de calidad, oportunidad y eficiencia, con cargo a los recursos que les reconoce el Sistema General de Seguridad Social en Salud por concepto de la Unidad de Pago por Capitación- UPC-, las cuotas moderadoras y los copagos definidos por el Consejo Nacional de Seguridad Social en Salud. Parágrafo. En los casos de mora el empleador o el pagador de la pensión, responsable, deberá asumir directamente el costo de las prestaciones económicas y las incluidas en el POS, sin perjuicio de su obligación de cancelar la totalidad de las cotizaciones atrasadas al sistema. DEC-REGL 806 DE 1998 ARTÍCULO 12. Copagos y cuotas moderadoras. Las condiciones para la prestación del Plan Obligatorio de Salud ofrecidas por una Entidad Promotora de Salud o Adaptada deberán enmarcarse dentro de los criterios establecidos por el Consejo Nacional de Seguridad Social en lo referente a copagos y cuotas moderadoras. DEC-REGL 1636 DE 2006 ARTÍCULO 1. Campo de aplicación. El presente decreto es aplicable a las entidades empleadoras entendidas como instituciones de prestación de servicios de salud de la red pública y Direcciones y/o Secretarías Departamentales, Distritales y Municipales de Salud, que tengan a su cargo empleados públicos y trabajadores oficiales que se dedican a la prestación de los servicios de salud, a los cuales se hará referencia en este decreto con el término genérico de servidores públicos. DEC-REGL 1636 DE 2006 ARTÍCULO 2. Destinación de los recursos del Sistema General de Participaciones para Salud-Aportes Patronales. Los recursos de que tratan el parágrafo 2 del artículo 49, inciso 3 del artículo 53 y el artículo 58 de la Ley 715 de 2001, serán destinados a cubrir el valor de los aportes patronales para pensiones, cesantías, salud y riesgos profesionales, de los servidores públicos de las instituciones de prestación de servicios de salud de la red pública y de las Direcciones y/o Secretarías Departamentales, Distritales y Municipales de Salud, que se dedican al cumplimiento de funciones de prestación de servicios de salud. DEC-REGL 1636 DE 2006 ARTÍCULO 3. Obligaciones de las entidades empleadoras en el pago de los aportes patronales y de las cotizaciones de los servidores públicos. Sin perjuicio de las obligaciones legales vigentes, frente al pago de los aportes patronales, los representantes legales de las entidades empleadoras de que trata el artículo 1 del presente decreto, tienen además las siguientes: a. Garantizar que los factores salariales que forman parte del cálculo del Ingreso Base de Cotización de los aportes al Sistema de Seguridad Social Integral y para las cesantías, tengan fundamento legal y hayan sido decretados por autoridad competente; b. Suministrar en los términos y dentro de los plazos previstos en el presente decreto, a través de las entidades territoriales, la información requerida por el Ministerio de la Protección Social, para efectos de la distribución del componente de Aportes Patronales del Sistema General de Participaciones para Salud; c. Efectuar el descuento de las cotizaciones para pensiones y salud con destino a los Fondos de Pensiones y Cesantías y Entidades Promotoras de Salud, EPS, al servidor público y pagar a dichas entidades dentro de los plazos establecidos en el Decreto 1406 de 1999 (VFR. SI EN ESTE CASO SE HACE REFERENCIA A LOS ARTÍCULOS 20 Y 24 DEL DECRETO 1406, LOS CUALES ESTÁN COMPILADOS EN EL LIBRO IV NORMAS COMUNES) y demás normas que lo modifiquen, adicionen o sustituyan. Por lo tanto, de acuerdo con lo señalado en el Código Disciplinario Unico no se podrá retardar u omitir el pago de las sumas descontadas al servidor público. El incumplimiento de estas obligaciones deberá ser reportado a las autoridades competentes por la Oficina de Control Interno o quien haga sus veces en la entidad empleadora; d. Efectuar y presentar mensualmente la autoliquidación de aportes al Sistema de Seguridad Social Integral y anualmente la liquidación de los aportes de cesantías, teniendo en cuenta las disposiciones vigentes; e. Con base en la autoliquidación de aportes, efectuar la conciliación contable del valor de los aportes con las Entidades Promotoras de Salud, Administradoras de Fondos de Pensiones y Cesantías y Administradoras de Riesgos Profesionales, en los términos previstos en el presente Decreto, e informar, por lo menos una (1) vez, al año sobre los resultados de tales conciliaciones contables a las respectivas Direcciones Territoriales de Salud, para los fines pertinentes. PARÁGRAFO 1. De conformidad con el artículo 23 de la Ley 100 de 1993, la parte de los aportes a cargo del servidor público que no se consigne dentro de los plazos señalados para el efecto en el Decreto 1406 de 1999 (VFR. SI EN ESTE CASO SE HACE REFERENCIA A LOS ARTÍCULOS 20 Y 24 DEL DECRETO 1406, LOS CUALES ESTÁN COMPILADOS EN EL LIBRO IV NORMAS COMUNES) o en las normas que lo sustituyan o modifiquen, generará un interés moratorio a cargo del empleador, igual al que rige para el impuesto sobre la renta y complementarios. PARÁGRAFO 2. En todas las entidades del sector público será obligatorio incluir en el presupuesto las partidas necesarias para el pago del aporte patronal al Sistema de Seguridad Social Integral y para el pago de cesantías, como requisito para la presentación, trámite y estudio presupuestal por parte de la autoridad correspondiente. De conformidad con el artículo 22 de la Ley 100 de 1993, en concordancia con el parágrafo del artículo 161 de la precitada ley, el empleador responderá por la totalidad del aporte aún en el evento de que no hubiera efectuado el descuento al servidor público. PARÁGRAFO 3. En el evento de que los recursos del Sistema General de Participaciones para Salud-Aportes Patronales sean insuficientes frente al monto declarado en las Autoliquidaciones de Aportes y la liquidación anual de cesantías, de acuerdo con el régimen aplicable, es obligación de la entidad empleadora asumir el pago con sus recursos propios, de las sumas faltantes por concepto de aportes patronales al Sistema de Seguridad Social Integral y para el pago del auxilio de cesantías, que resulten mensualmente y al finalizar la respectiva vigencia fiscal. DEC-REGL 1636 DE 2006 ARTÍCULO 7 PARÁGRAFO 2. Giro de los recursos.. Sin perjuicio de lo señalado en el literal c) del artículo 3° del presente decreto, para los efectos previstos en las normas vigentes sobre autoliquidación de aportes y giro de recursos en el Sistema de Seguridad Social Integral, en especial el Decreto 1406 de 1999 (VFR. SI EN ESTE CASO SE HACE REFERENCIA A LOS ARTÍCULOS 20 Y 24 DEL DECRETO 1406, LOS CUALES ESTÁN COMPILADOS EN EL LIBRO IV NORMAS COMUNES) y demás normas que lo modifiquen, adicionen o sustituyan, no constituirá mora el giro de los aportes patronales que se financian con los recursos del Sistema General de Participaciones para Salud que se realice dentro del plazo de diez (10) días previsto por el artículo 53 de la Ley 715 de 2001. DEC-REGL 1636 DE 2006 ARTÍCULO 10. Autoliquidación de aportes y aplicación de los recursos. De acuerdo con las disposiciones del Decreto 1406 de 1999 (VFR. SI EN ESTE CASO SE HACE REFERENCIA A LOS ARTÍCULOS 20 Y 24 DEL DECRETO 1406, LOS CUALES ESTÁN COMPILADOS EN EL LIBRO IV NORMAS COMUNES) y demás normas que lo sustituyan o modifiquen, las entidades empleadoras deben presentar mensualmente a las entidades administradoras la respectiva autoliquidación de aportes al Sistema de Seguridad Social Integral, incluyendo la liquidación de los Aportes Patronales. La presentación de la autoliquidación de aportes deberá acompañarse tanto del pago que corresponde al aporte del servidor público, descontado de su salario, como del pago con recursos propios, si fuere el caso, del faltante del aporte patronal, cuando los recursos del Sistema General de Participaciones para Salud-Aportes Patronales sean insuficientes para cubrir la totalidad contenida en la misma autoliquidación. Los intereses por mora que conforme al artículo 23 de la Ley 100 de 1993 y el Decreto 1406 de 1999, se generen por pago parcial del aporte patronal cuando los recursos del Sistema General de Participaciones para Salud-Aportes Patronales sean insuficientes, son responsabilidad de la entidad empleadora que los asumirá con cargo a sus recursos propios, sin perjuicio de las sanciones a que haya lugar. Una vez presentadas las autoliquidaciones, las entidades administradoras deben efectuar la imputación de pagos de los aportes patronales girados por el Ministerio de Hacienda y Crédito Público de acuerdo con la normatividad vigente y la información del formulario de autoliquidación, generando mensualmente un estado de cuenta de aportes, que debe informarse a la entidad empleadora. Las entidades empleadoras deberán conciliar mensualmente sus autoliquidaciones con los estados de cuenta de aportes generados por las entidades administradoras de los recursos de salud, pensiones y riesgos profesionales. Si surtido el anterior procedimiento resultaren faltantes en una entidad administradora y sobrantes en otras, la entidad empleadora deberá solicitar el traslado de recursos entre administradoras y de persistir el faltante deberá cubrirlo con sus recursos propios. Tratándose de cesantías la conciliación se efectuará al finalizar cada año, de manera separada para los servidores públicos con régimen de retroactividad, de aquellos con régimen de liquidación anual de cesantías. Cuando al finalizar la vigencia fiscal, una entidad empleadora registre remanentes de aportes patronales en cualquiera de las entidades administradoras a las cuales se efectúan los giros del Sistema General de Participaciones para Salud-Aportes Patronales y a la vez presente faltantes en otras, podrá solicitar el traslado de recursos entre administradoras, de lo cual informará a la respectiva Dirección y/o Secretaría Departamental, Distrital o Municipal de Salud. Para efectuar el traslado de recursos, estas entidades deberán verificar que las obligaciones con la entidad donde se registra el sobrante se encuentren cubiertas en su totalidad. Si efectuados los traslados a que se refiere el inciso anterior, resultaren saldos excedentes del Sistema General de Participaciones para Salud-Aportes Patronales, las entidades empleadoras deberán aplicar dichos recursos al pago de obligaciones de aportes patronales de vigencias anteriores si las tuvieren. Si aún persistieren saldos excedentes y siempre y cuando, se encuentren totalmente cubiertas las obligaciones patronales por concepto de cesantías, pensiones, salud y riesgos profesionales, la entidad empleadora podrá solicitar la devolución de los mismos a las respectivas entidades administradoras, previa certificación expedida por quienes tengan asignadas las funciones de elaborar, presentar y pagar la autoliquidación de aportes, de que sus obligaciones patronales se encuentran totalmente cubiertas. La certificación será un requisito para el giro de los excedentes por parte de la entidad administradora. El incumplimiento de este requisito hará responsable a la entidad administradora. Si surtido el anterior procedimiento todavía existieren faltantes por concepto de aportes patronales correspondientes al ejercicio, dentro del mes siguiente al cierre de la vigencia fiscal, las entidades empleadoras deberán pagarlos con cargo a sus recursos propios, de conformidad con las disposiciones presupuestales aplicables. PARÁGRAFO 1. Para la devolución de excedentes de los recursos de aportes patronales correspondientes a las vigencias de 2002 en adelante, es requisito haber surtido y culminado el proceso de saneamiento previsto en el parágrafo del artículo 58 de la Ley 715 de 2001. PARÁGRAFO 2. Es responsabilidad de las entidades empleadoras pagar mensualmente con sus recursos propios la diferencia que resulte del valor girado por el Ministerio de Hacienda y Crédito Público y el monto autoliquidado de aportes patronales. Es igualmente obligatorio que las entidades empleadoras paguen los aportes de los servidores públicos a las respectivas administradoras una vez hayan sido descontados del salario, en las fechas establecidas en el Decreto 1406 de 1999 (VFR. SI EN ESTE CASO SE HACE REFERENCIA A LOS ARTÍCULOS 20 Y 24 DEL DECRETO 1406, LOS CUALES ESTÁN COMPILADOS EN EL LIBRO IV NORMAS COMUNES) o las normas que lo modifiquen, adicionen o sustituyan. COTIZACIONES Ingreso Base de Cotización DEC-REGL 806 DE 1998 ARTÍCULO 84. Salario Base de cotización. De conformidad con lo establecido por la ley 100 de 1993, el salario base de cotización en materia de salud será el mismo definido para pensiones. En consecuencia, las Entidades Promotoras de Salud rechazarán la afiliación de aquellas personas que declaren un salario base inferior al declarado para el régimen de pensiones. DEC-REGL 806 DE 1998 ARTÍCULO 67. Base mínima y máxima de cotización. En ningún caso en el formulario de autoliquidación, la base de cotización de los trabajadores dependientes podrá ser inferior al equivalente a un salario mínimo legal mensual vigente De conformidad con lo dispuesto por el parágrafo 3 del artículo 204 de la ley 100 de 1993, el Consejo Nacional de Seguridad Social en Salud podrá limitar la base de cotización a 25 salarios mínimos legales mensuales vigentes. DEC-REGL 806 DE 1998 ARTÍCULO 65. Base de cotización de los trabajadores con vinculación contractual, legal y reglamentaria y los pensionados. Las cotizaciones para el Sistema General de Seguridad Social en Salud para los trabajadores afiliados al Régimen Contributivo en ningún caso podrán ser inferiores al equivalente al 12,5% de un salario mínimo legal mensual vigente. Para los trabajadores del sector privado vinculados mediante contrato de trabajo, la cotización se calculará con base en el salario mensual que aquellos devenguen. Para estos efectos, constituye salario no solo la remuneración ordinaria, fija o variable, sino todo lo que recibe el trabajador en dinero o en especie como contraprestación directa del servicio, sea cualquiera la forma o denominación que se adopte y aquellos pagos respecto de los cuales empleadores y trabajadores hayan convenido expresamente que constituyen salario, de conformidad con lo establecido en los artículos 127, 129 y 130 del Código Sustantivo de Trabajo. No se incluye en esta base de cotización lo correspondiente a subsidio de transporte. Para los servidores públicos las cotizaciones se calcularán con base en lo dispuesto en el artículo 6o del decreto 691 de 1.994 y las demás normas que lo modifiquen o adicionen. UBICAR Las cotizaciones de los trabajadores cuya remuneración se pacte bajo la modalidad de salario integral se liquidarán sobre el 70% de dicho salario. Para los pensionados las cotizaciones se calcularán con base en la mesada pensional. Parágrafo. Cuando el afiliado perciba salario o pensión de dos o más empleadores u ostente simultáneamente la calidad de asalariado e independiente, las cotizaciones correspondientes serán efectuadas en forma proporcional al salario, ingreso o pensión devengado de cada uno de ellos. DEC-REGL 783 DE 2000 ARTÍCULO 13. Base de cotización de las trabajadoras del servicio doméstico El artículo 12 del Decreto 047 de 2000, quedará así: "Artículo 12. Ingreso base de cotización de las trabajadoras del servicio doméstico. El Ingreso base de cotización para el Sistema General de Seguridad Social en Salud de las trabajadoras del servicio doméstico, en el régimen contributivo, no podrá ser inferior en ningún caso a un salario mínimo legal mensual vigente. Las trabajadoras del servicio doméstico que laboren con distintos patronos cotizarán por intermedio de todos ellos sobre el salario devengado con cada patrono, sin que la suma de los aportes mensuales que deban cancelarse sean inferiores al equivalente al 12% de un salario mínimo mensual legal vigente. En estos eventos se podrá efectuar la afiliación y pago de cotizaciones por intermedio de entidades agrupadoras, conforme a las disposiciones del Decreto 806 de 1998." DE ESTE DECRETO DEC-REGL 1406 DE 1999 ARTÍCULO 25. Parágrafo. Las empleadas del servicio doméstico estarán sujetas, para efectos de su afiliación al Sistema, al diligenciamiento de un formulario que refleje claramente la existencia del vínculo laboral especial que existe con dichas trabajadoras y que permita garantizar el cumplimiento de las disposiciones contenidas en la Ley 11 de 1988 y sus decretos reglamentarios. DEC-REGL 1703 DE 2002 ARTÍCULO 24. Base de Cotización para trabajadores con jornada laboral inferior a la máxima legal. Sin perjuicio de lo establecido en el artículo 65 del Decreto 806 de 1998, ubicar para la afiliación de trabajadores dependientes cuya jornada de trabajo sea inferior a la máxima legal y el salario devengado sea inferior al mínimo legal mensual vigente, se deberá completar por el empleador y el trabajador en las proporciones correspondientes, el aporte en el monto faltante para que la cotización sea igual al 12% de un salario mínimo legal mensual. Lo anterior sin perjuicio de lo establecido legalmente para las empleadas del servicio doméstico. DEC-REGL 806 DE 1998 ARTÍCULO 66. Base de cotización de los trabajadores independientes. La base de cotización para los trabajadores independientes será determinada sobre los ingresos que calcule la EPS de acuerdo con el sistema de presunción de ingresos definido por la Superintendencia Nacional de Salud. En ningún caso el monto de la cotización de los trabajadores independientes podrá ser inferior al equivalente al 12,5% de un salario mínimo mensual legal vigente. AFILIACIÓN TRABAJADORES INDEPENDIENTES DEC-REGL 1406 DE 1999 ARTÍCULO 25. Ingreso Base de Cotización para trabajadores independientes afiliados al Sistema General de Seguridad Social en Salud-SGSSS. Las entidades promotoras de salud-EPS deberán, al momento de la afiliación, aplicar con suma diligencia a los trabajadores independientes los cuestionarios que, con el fin de determinar las bases presuntas mínimas de los aportes que dichos trabajadores deben efectuar al SGSSS, han establecido los órganos de control o aquellos que sean establecidos en el futuro. En todo caso, cuando los ingresos reales del trabajador independiente sean superiores a los que resulten de la aplicación de las presunciones sobre bases mínimas, los aportes de dicho trabajador deberán hacerse con base en los ingresos reales. Para tal efecto, los trabajadores independientes que deseen afiliarse al SGSSS deberán presentar una declaración anual, en la cual informen a la EPS, de manera anticipada, el Ingreso Base de Cotización que se tendrá en cuenta para liquidar sus aportes a partir del mes de febrero de cada año y hasta enero del año siguiente. Cuando el trabajador independiente no presente su declaración de Ingreso Base de Cotización dentro de los plazos previstos en el presente decreto, se presumirá que el Ingreso Base de Cotización para el período será el declarado en el año inmediatamente anterior, aumentado en un porcentaje igual al reajuste del salario mínimo legal vigente. En todo caso, dicho Ingreso Base de Cotización no será inferior a la base mínima legal que corresponda DEC-REGL 47 DE 2000 ARTÍCULO 11. Ingreso base de cotización de los trabajadores independientes y personas con capacidad de pago. De conformidad con lo aquí establecido los trabajadores independientes cotizarán sobre el mayor valor que resulte entre la base que arroje el sistema de presunción de ingresos y su ingreso real. (ubicar) Se entiende por ingreso real para efectos de fijar la base de cotización al Sistema General de Seguridad Social en Salud del trabajador independiente o persona con capacidad de pago, el equivalente al 35% del promedio mensual de los ingresos totales recibidos durante el año anterior o cuando esto no sea posible sobre la suma que éste haya recibido durante la fracción de año correspondiente. Si el ingreso real es inferior al resultado que arroja la presunción de ingresos, se pagará sobre este último valor. DEC-REGL 1406 DE 1999 ARTÍCULO 26. Liquidación del valor de los aportes al Sistema General de Seguridad Social en Salud de los trabajadores independientes. La entidad administradora, a partir de la declaración anual del Ingreso Base de Cotización o presunción del mismo, según corresponda, determinará la cotización base correspondiente al trabajador independiente, y generará, entregará o remitirá los comprobantes para el pago de aportes que correspondan al año respectivo. En todo caso, los aportantes deberán verificar dicha liquidación, y con su firma refrendarán la validez de la información contenida en el comprobante que, por ende, adquirirá fuerza vinculante para todos los efectos legales. Si el aportante no esta de acuerdo con la liquidación hecha por la entidad administradora, corregirá la información ajustando el monto a pagar y cancelará el monto de las cotizaciones que conforme a sus cálculos sea correcto. En este caso, el aportante diligenciará una declaración completa de autoliquidación que soporte el pago efectuado. DEC-REGL 1406 DE 1999 ARTÍCULO 27. Modificaciones en el Ingreso Base de Cotización de aportes al Sistema General de Seguridad Social en Salud. El trabajador independiente podrá modificar su declaración del Ingreso Base de Cotización, dentro de los dos (2) meses siguientes a la fecha del vencimiento del plazo para declararlo. Transcurrido este término, se presumirá que el valor declarado constituye el Ingreso Base de Cotización por el año de vigencia de la respectiva declaración. En consecuencia, el trabajador no podrá modificar su Ingreso Base de Cotización, aun en el evento de traslado de entidad administradora o de reingreso al Sistema en calidad de trabajador independiente. En el Sistema General de Seguridad Social en Salud, las variaciones en el Ingreso Base de Cotización que excedan de cuarenta por ciento (40%) respecto del promedio de los doce (12) meses inmediatamente anteriores, no serán tomadas en consideración, en la parte que excedan de dicho porcentaje, para efectos de liquidación de incapacidades por enfermedad general y licencia de maternidad. DEC-REGL 1406 DE 1999 ARTÍCULO 28. Formulario de declaración anual del Ingreso Base de Cotización de aportes al Sistema General de Seguridad Social en Salud. La Superintendencia de Salud adoptará el formulario de declaración anual del Ingreso Base de Cotización de aportes al Sistema de Seguridad Social en Salud para trabajadores independientes. DEC-REGL 1406 DE 1999 ARTÍCULO 29. Aportes íntegros al Sistema General de Seguridad Social en Salud. Los trabajadores que tengan un vínculo laboral o legal y reglamentario y que, además de su salario, perciban ingresos como trabajadores independientes, deberán autoliquidar y pagar el valor de sus aportes al SGSSS en lo relacionado con dichos ingresos. En todo caso, el Ingreso Base de Cotización no podrá exceder de veinte (25) salarios mínimos legales mensuales vigentes. DEC-REGL 47 DE 2000 ARTÍCULO 11 PARÁGRAFO. Con el fin de garantizar la integralidad de los aportes al Sistema General de Seguridad Social en Salud, SGSSS, por parte de los trabajadores que perciben ingresos tanto originados en una relación laboral o legal y reglamentaria, como ingresos en calidad de trabajadores independientes, integralidad establecida en los artículos 29 y 30 inciso final del Decreto 1406 de 1999, ubicar dichos trabajadores deberán suministrar la información relativa a la totalidad de los ingresos percibidos al momento de afiliarse a una EPS. El trabajador que ostente simultáneamente la calidad de independiente y dependiente deberá pagar la totalidad de sus aportes a través del empleador, para lo cual otorgará a este autorización expresa en el formulario de afiliación para que efectúe los descuentos correspondientes. Será responsabilidad de dichos trabajadores mantener actualizada la información relativa a su situación de ingresos, siendo responsabilidad del empleador efectuar oportunamente los descuentos autorizados al igual que declarar y pagar la totalidad de los aportes que resulten exigibles de conformidad con las normas vigentes. El no pago de la totalidad del aporte ocasionará la suspensión de los servicios de salud por parte de la EPS. El empleador deberá especificar el origen del aporte en el formulario de autoliquidación, o en un anexo según disposición conjunta de las Superintendencias Bancaria y de Salud. El presente parágrafo desarrolla la disposición contenida en el segundo inciso del literal c) del artículo 16 del Decreto 1406 de 1999. ubicar DEC-REGL 806 DE 1998 ARTÍCULO 70. Cotización durante la incapacidad laboral, la licencia de maternidad, vacaciones y permisos remunerados. Para efectos de liquidar los aportes correspondientes al periodo durante el cual se reconozca al afiliado una incapacidad por riesgo común o una licencia de maternidad, se tomará como Ingreso Base de Cotización, el valor de la incapacidad o de la licencia de maternidad según sea el caso, manteniéndose la misma proporción en la cotización que le corresponde al empleador y al trabajador. Las cotizaciones durante vacaciones y permisos remunerados se causarán en su totalidad y el pago de los aportes se efectuará sobre el último salario base de cotización reportado con anterioridad a la fecha en la cual el trabajador hubiere iniciado el disfrute de las respectivas vacaciones o permisos. La Entidad Promotora descontará del valor de la incapacidad, el monto correspondiente a la cotización del trabajador asalariado o independiente según sea el caso. En ningún caso podrá ser inferior al salario mínimo legal mensual vigente, salvo las excepciones legales. Parágrafo. En el sector público podrá pagarse en forma anticipada las cotizaciones correspondientes al periodo total de la incapacidad, licencia de maternidad, vacaciones o permisos remunerados. DEC-REGL 806 DE 1998 ARTÍCULO 71. Cotizaciones durante el periodo de huelga o suspensión temporal del contrato de trabajo. En los períodos de huelga o suspensión temporal del contrato de trabajo por alguna de las causales contempladas en el artículo 51 del código sustantivo del trabajo, no habrá lugar al pago de los aportes por parte del afiliado, pero si de los correspondientes al empleador los cuales se efectuarán con base en el último salario base reportado con anterioridad a la huelga o a la suspensión temporal del contrato. En el caso de suspensión disciplinaria o licencia no remunerada de los servidores públicos no habrá lugar a pago de aportes a la seguridad social, salvo cuando se levante la suspensión y haya lugar al pago de salarios por dicho periodo. DEC-REGL 1703 DE 2002 ARTÍCULO 23 INCISO 1. Artículo 23. Cotizaciones en contratación no laboral. Para efectos de lo establecido en el artículo 271 de la Ley 100 de 1993, en los contratos en donde esté involucrada la ejecución de un servicio por una persona natural en favor de una persona natural o jurídica de derecho público o privado, tales como contratos de obra, de arrendamiento de servicios, de prestación de servicios, consultoría, asesoría y cuya duración sea superior a tres (3) meses, la parte contratante deberá verificar la afiliación y pago de aportes al Sistema General de Seguridad Social en Salud. En ningún caso, se cotizará sobre una base inferior a un (1) salario mínimo legal mensual vigente. DEC-REGL 1703 DE 2002 ARTÍCULO 23 INCISO 4. En el evento en que los pagos no sean mensuales y no exista justificación válida de la diferencia, el contratante deberá informar tal circunstancia a la entidad promotora de salud, EPS, a la cual se encuentre afiliado el contratista, para que dicha entidad le revise la presunción de ingresos. DEC-REGL 1703 DE 2002 ARTÍCULO 23 INCISO 6. En los contratos de vigencia indeterminada, el Ingreso Base de Cotización será el equivalente al cuarenta por ciento (40%) del valor bruto facturado en forma mensualizada. Pago de las Cotizaciones DEC-REGL 806 DE 1998 ARTÍCULO 79. Responsabilidad por reporte no oportuno. El empleador que no reporte dentro del mes siguiente a aquel en el cual se produce la novedad de retiro, responderá por el pago integral de la cotización hasta la fecha en que efectúe el reporte a la EPS. La liquidación que efectúe la EPS por los periodos adeudados prestará mérito ejecutivo. DEC-REGL 806 DE 1998 ARTÍCULO 68. Recaudo de Cotizaciones. Las cotizaciones serán recaudadas en forma directa por las EPS o a través de terceros, de conformidad con la reglamentación vigente para tal efecto. Los empleadores deberán cancelar los aportes de sus trabajadores, mediante el diligenciamiento de los formularios definidos para tal efecto por las normas vigentes. Dichos formularios serán suministrados por las Entidades Promotoras de Salud y las Adaptadas sin ningún costo. DEC-REGL 4295 DE 2004 ARTÍCULO 1. Recaudo directo de las cotizaciones del régimen contributivo. Sin perjuicio de lo dispuesto en el artículo 1º del Decreto 3667 de 2004 1 ubicar y demás normas que lo modifiquen, adicionen o complementen, las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, podrán recaudar directamente las cotizaciones del Sistema General de Seguridad Social en Salud cuando en el lugar en el que se recauda no existan instituciones vigiladas por la Superintendencia Financiera a través de la cual se pueda efectuar este recaudo o cuando esta alternativa, de acuerdo con la solicitud presentada por las EPS y demás EOC, resulte más favorable para el sistema dentro de las condiciones de mercado. En estos casos, se deberá contar con autorización previa del Ministerio de la Protección Social, quien deberá pronunciarse máximo dentro de los treinta (30) días siguientes al recibo de la solicitud. Los recursos recaudados a través de estos mecanismos deberán trasladarse a la cuenta de recaudo registrada ante el Fosyga a más tardar al día siguiente al del recaudo efectivo. 1 Derogado por el artículo 3 del decreto 187 de 2005. De las cuentas que se registren para el recaudo de aportes deberá destinarse una (1) para depositar el monto de las cotizaciones recaudadas directamente por la EPS, en el evento de que se realice por este mecanismo. DEC-REGL 806 DE 1998 ARTÍCULO 73. Publicación de extractos de pago. En concordancia con el artículo 42 del Decreto 326 de 1996 (DEROGADO POR EL ART 61 DEL DEC 1406/99), los empleadores deberán publicar en forma mensual al interior de las empresas, los extractos de pago de las cotizaciones de sus trabajadores, debidamente sellados por la entidad recaudadora o un documento equivalente, permitiendo de esta manera a los trabajadores acreditar sus derechos y cumplir con sus deberes en forma efectiva. De esta forma, será deber del trabajador denunciar ante la Superintendencia Nacional de Salud, los casos en que se presenten situaciones de retardo en el pago de las cotizaciones de salud por parte del empleador. (ubicar) DEC-REGL 806 DE 1998 ARTÍCULO 69. Periodo de cotización para los profesores. Los profesores de establecimientos particulares de enseñanza cuyo contrato de trabajo se entienda celebrado por el período escolar, tendrán derecho irrenunciable a que el empleador efectúe los aportes al Régimen Contributivo del Sistema General de Seguridad Social en Salud por la totalidad del semestre o año calendario respectivo, según sea el caso, aun en el evento en que el período escolar sea inferior al semestre o año calendario. DEC-REGL 1703 DE 2002 ARTÍCULO 37. Pagos no válidos. Los pagos que realice el empleador o trabajador a una entidad o persona diferente de una Entidad Promotora de Salud debidamente autorizada no tendrá efecto frente al Sistema General de Seguridad Social en Salud y no exonera al empleador o trabajador de su obligación frente al Sistema. Esto sin perjuicio de las responsabilidades legales de la entidad o persona que reciba recursos parafiscales sin la debida autorización. Periodos mínimos de cotización DEC-REGL 806 DE 1998 ARTÍCULO 60. Definición de periodos mínimos de cotización. Son aquellos periodos mínimos de cotización al Sistema General de Seguridad Social en Salud, que pueden ser exigidos por las Entidades Promotoras de Salud para acceder a la prestación de algunos servicios de alto costo incluidos dentro del POS. Durante ese periodo el individuo carece del derecho a ser atendido por la entidad promotora a la cual se encuentra afiliado. Las Entidades Promotoras de Salud deberán informar a los usuarios en el momento de la afiliación, los periodos de cotización que aplica. DEC-REGL 806 DE 1998 ARTÍCULO 61. Periodos mínimos de cotización: Los períodos mínimos de cotización al Sistema para tener derecho a la atención en salud en las enfermedades de alto costo son: Grupo 1: Un máximo de cien (100) semanas de cotización para el tratamiento de las enfermedades definidas como catastróficas o ruinosas de nivel IV en el Plan Obligatorio de Salud. Por lo menos 26 semanas deben haber sido pagadas en el último año. Grupo 2: Un máximo de cincuenta y dos (52) semanas de cotización para enfermedades que requieran manejo quirúrgico de tipo electivo, y que se encuentren catalogadas en el Manual de Actividades, Intervenciones y Procedimientos -MAPIPOS, como del grupo ocho (8) o superiores. Por lo menos 26 semanas deben haber sido pagadas en el último año. Parágrafo. Cuando el afiliado sujeto a períodos mínimos de cotización desee ser atendido antes de los plazos definidos en el artículo anterior, deberá pagar un porcentaje del valor total del tratamiento, correspondiente al porcentaje en semanas de cotización que le falten para completar los períodos mínimos contemplados en el presente artículo. Cuando el afiliado cotizante no tenga capacidad de pago para cancelar el porcentaje establecido anteriormente y acredite debidamente esta situación, deberá ser atendido él o sus beneficiarios, por las instituciones públicas prestadoras de servicios de salud o por aquellas privadas con las cuales el Estado tenga contrato. Estas instituciones cobrarán una cuota de recuperación de acuerdo con las normas vigentes. DEC-REGL 806 DE 1998 ARTÍCULO 62. Excepciones a los periodos mínimos de cotización. Serán de atención inmediata sin someterse a períodos de espera las actividades, intervenciones y procedimientos de promoción y fomento de la salud y prevención de la enfermedad, que se hagan en el primer nivel de atención, incluido el tratamiento integral del embarazo, parto, puerperio, como también la atención inicial de urgencia. En ningún caso podrá aplicarse periodos mínimos de cotización al niño que nazca estando su madre afiliada a una EPS. El bebé quedará automáticamente afiliado y tendrá derecho a recibir de manera inmediata todos los beneficios incluidos en el POS-S, sin perjuicio de la necesidad de registrar los datos del recién nacido en el formulario correspondiente. DEC-REGL 47 DE 2000 ARTÍCULO 8. Períodos mínimos de cotización y pérdida de la calidad de afiliado. Para efecto de aplicar las normas sobre períodos mínimos de cotización y pérdida de la calidad de afiliado, se estará a las siguientes reglas adicionales: 1. La Entidad Promotora de Salud podrá mantener, como política de la entidad de manera general a todos sus afiliados, la calidad de afiliado hasta por seis (6) meses de no pago de la cotización del trabajador independiente o persona con capacidad de pago, preservando el cotizante los derechos de antigüedad frente al sistema. Para este efecto, la Entidad Promotora de Salud, a partir de la mora, suspenderá el servicio y comunicará al afiliado este hecho así como la fecha desde la cual se hará efectiva la desafiliación. La entidad promotora de salud tendrá derecho a causar las cotizaciones que reciba del trabajador, siempre que no aplique períodos mínimos de cotización o carencia una vez verificada la situación de mora o desafiliación. 2. Cuando se trate de trabajadores dependientes y la mora exceda de seis (6) meses o cuando la desafiliación se produzca, sin que hubieran transcurrido más de seis (6) meses desde este evento, el empleador y la entidad promotora de salud podrán celebrar acuerdos de pago con garantías mediante los cuales no se aplique la pérdida de antigüedad del sistema, siempre que se realicen los pagos completos del período integral de mora. La entidad promotora de salud realizará la compensación frente a la totalidad de cotizaciones recaudadas, siempre que respete la antigüedad de la totalidad de los trabajadores del correspondiente empleador. En ningún caso, conforme lo establece el parágrafo del artículo 210 de la Ley 100 de 1993, podrá condonarse o eximir al empleador del pago de los aportes adeudados por concepto de cotizaciones. Durante el período del acuerdo de pago, la Entidad Promotora de Salud asumirá la prestación de los servicios de salud a los trabajadores comprendidos dentro del mismo aun cuando no hayan sido cancelados todos los aportes debidos, siempre y cuando se cancele oportunamente el mes corriente. Cuando las Entidades Promotoras de Salud reconozcan los períodos de antigüedad en el sistema durante el período de suspensión o desafiliación, los intereses de mora que se causen por dichos períodos serán de su propiedad. DEC-REGL 783 DE 2000 ARTÍCULO 11. Se adiciona un último inciso al artículo 8° del Decreto 047, así: "En aquellos eventos en los que el trabajador independiente o el empleador, según sea el caso, incumplan con las obligaciones establecidas en los acuerdos de pago, la entidad promotora de salud deberá proceder a la suspensión inmediata de la prestación de los servicios de salud de los afiliados comprendidos en dicho acuerdo aun cuando se cancele en forma oportuna e íntegra la cotización correspondiente al mes en curso. De igual manera se entiende que la persona pierde en forma automática los periodos de antigüedad que fueron habilitados temporalmente mediante el acuerdo de pago." Mora DEC-REGL 806 DE 1998 ARTÍCULO 80. Pago de incapacidades y licencias. Cuando el empleador se encuentre en mora y se genere una incapacidad por enfermedad general o ilolicencia de maternidad éste deberá cancelar su monto por todo el periodo de la misma y no habrá lugar a reconocimiento de los valores por parte del Sistema General de Seguridad Social ni de las Entidades Promotoras de Salud ni de las Adaptadas. DEC-REGL 806 DE 1998 ARTÍCULO 81. Pago de servicios de salud. Cuando un trabajador requiera atención médica y su afiliación se encuentre suspendida por causa del no pago por parte del empleador, éste deberá asumir totalmente el costo de dicha atención o cancelar el valor total de las cotizaciones atrasadas respecto de la totalidad de sus trabajadores. DEC-REGL 1406 DE 1999 ARTÍCULO 57. Limitación de cobertura en caso de mora en salud. En el caso de los riesgos cubiertos bajo el SGSSS, los intereses de mora a que hace referencia el punto 3 del artículo 53 anterior (ubicar), se generarán a partir de la fecha de vencimiento del plazo para efectuar el pago respectivo, y sólo podrán causarse contablemente hasta por un período de un mes, vencido el cual los intereses generados se registrarán en cuentas de orden. La afiliación a la EPS será suspendida después de un mes de no pago de la cotización correspondiente al afiliado, al empleador o a la administradora de pensiones, según sea el caso, o cuando el afiliado cotizante que incluyó dentro de su grupo a un afiliado dependiente no cancele la UPC adicional que corresponda. Cuando la suspensión de la afiliación ocurra por causa del empleador o de la administradora de pensiones, serán de cargo suyo los costos por los servicios que en materia de salud llegaren a requerir sus pensionados, empleados y los beneficiarios de éstos, sin perjuicio de pagar los aportes atrasados y las sanciones a que haya lugar por este hecho. La EPS que brinde servicios a los afiliados cuya cobertura se encuentra suspendida conforme a lo dispuesto en el inciso anterior, podrá repetir contra quien resulte responsable, por el total de los costos en que haya incurrido. El valor del reembolso que se obtenga constituirá un recurso de la respectiva entidad administradora y, en caso de que ésta obtenga el pago de las cotizaciones atrasadas, deberá girar íntegramente el valor de las mismas, y proceder a la compensación de las UPC correspondientes a dichos períodos. Los reembolsos o desembolsos a que se refiere el presente artículo, operan en virtud de la responsabilidad de los empleadores, conforme a lo dispuesto por el artículo 161 de la Ley 100 de 1993. El empleador, la administradora de pensiones o el afiliado deberá para efectos de levantar la suspensión, pagar por todos los periodos atrasados a la Entidad Promotora de Salud, la cual brindará atención inmediata DEC-REGL 1703 DE 2002 ARTÍCULO 38. Autoliquidación. Adiciónase el artículo 57 del Decreto 1406 de 1999, con el siguiente inciso: En los formularios de autoliquidación que incluyan cotizaciones en mora, no podrán deducirse valores por concepto de prestaciones económicas. DEC-REGL 1406 DE 1999 ARTÍCULO 58. Prórroga de la Suspensión. En el caso de los riesgos cubiertos bajo el SGSSS, si los valores recibidos de un aportante que se encuentre en mora por concepto de cotizaciones no resultaren suficientes para cubrir el concepto contenido en el punto 4 del artículo 53 anterior (ubicar), la EPS deberá notificar al aportante tal circunstancia mediante una cuenta de cobro, expedida dentro de los veinte (20) días hábiles siguientes a la última fecha límite para pagar las cotizaciones. Si el aportante así requerido no pagare las cotizaciones cobradas dentro de los diez (10) días hábiles siguientes al recibo de la cuenta de cobro, la afiliación de sus trabajadores se mantendrá suspendida. DEC-REGL 1406 DE 1999 ARTÍCULO 59. Levantamiento de la suspensión. Cuando se haya suspendido la afiliación en el SGSSS por falta de pago de las respectivas cotizaciones, para levantar dicha suspensión será necesario que se pague la totalidad de aportes obligatorios en mora, de conformidad con el parágrafo del artículo 210 de la Ley 100 de 1993. Realizado dicho pago, el período al cual el mismo corresponda se contabilizará para efectos de los periodos de carencia. En todo caso, será deber de las entidades promotoras de salud adelantar las labores administrativas y ejercer las acciones que resulten procedentes conforme a la ley a fin de garantizar un cumplido y completo recaudo de los aportes que financian el Sistema General de Seguridad Social en Salud. Parágrafo. La Entidad Promotora de Salud compensará por cada uno de los períodos cancelados. DEC-REGL 1406 DE 1999 ARTÍCULO 60. La EPS deberá informar al empleado cotizante de su posible desafiliación del Sistema General de Seguridad Social en Salud. Esta comunicación deberá enviarse de manera previa a la cancelación de la respectiva afiliación, mediante correo certificado enviado a la última dirección que tenga registrada la EPS. El empleador al cual se le haya cancelado la afiliación al Sistema General de Seguridad Social en Salud deberá, a fin de afiliar nuevamente a sus trabajadores a dicho sistema, pagar a la Entidad Promotora de Salud con la cual se encuentre en deuda la totalidad de los valores a su cargo, tanto los correspondientes a cotizaciones atrasadas, como los que se hayan ocasionado por intereses y sanciones, si fueren procedentes. De igual manera deberá proceder el trabajador independiente, con el fin de poder obtener una nueva afiliación al Sistema. La EPS deberá efectuar las respectivas compensaciones con base en el pago recibido. En todo caso, la persona desafiliada perderá la antigüedad para efectos de los períodos de carencia, la cual comenzará a contabilizarse a partir del mes en que se efectúen los pagos atrasados. A partir del mes en que se efectúen los pagos, se empezará a contabilizar el período mínimo de cotización y la EPS tendrá nuevamente derecho a efectuar las compensaciones que resulten procedentes. Parágrafo 1. Para efecto de la notificación de la mora, los empleadores deberán publicar en forma mensual, al interior de las empresas, los extractos de pago de las cotizaciones correspondientes a sus trabajadores, debidamente sellados por la entidad recaudadora o un documento equivalente, a efecto de que los afiliados puedan acreditar sus derechos y cumplir con sus deberes en forma efectiva. Parágrafo 2. Constituye deber de los trabajadores denunciar ante la Superintendencia de Salud, los casos en que se presenten situaciones de retardo en el pago de las cotizaciones correspondientes al Sistema General de Seguridad Social en Salud por parte de su empleador, así como el incumplimiento de la obligación consagrada en este artículo. DEC-REGL 806 DE 1998 ARTÍCULO 59. Interrupción de la afiliación. Habrá lugar a interrupción de la afiliación sin pérdida de la antigüedad ni pago de los periodos por los cuales se interrumpe la cotización, cuando el afiliado cotizante o pensionado y sus beneficiarios residan temporalmente en el exterior y reanuden el pago de sus aportes dentro del mes siguiente a su regreso al país, debiendo comunicar tal circunstancia a la EPS a la cual se encontraba afiliado. No obstante, deberá aportar el punto de solidaridad de que trata el artículo 221 de la Ley 100 de 1993 por todo el tiempo que estuvo fuera del país. CAPITULO II REGIMEN SUBSIDIADO DEC-REGL 2357 DE 1995 ARTÍCULO 2. Régimen Subsidiado. De conformidad con lo establecido en la Ley 100, el régimen subsidiado es el conjunto de normas que rigen la vinculación de los individuos y de su núcleo familiar al sistema general de seguridad social en salud, cuando tal vinculación se hace a través del pago total o parcial de una Unidad de Pago por Capitación Subsidiada, con recursos fiscales o de solidaridad. DEC-REGL 2357 DE 1995 ARTÍCULO 3. Dirección del régimen subsidiado a nivel nacional. La dirección, control y vigilancia del régimen subsidiado del Sistema General de Seguridad Social en Salud, corresponde a la Nación, quien la ejercerá a través del Ministerio de la Protección Social, La Superintendencia Nacional de Salud y el Consejo Nacional de Seguridad Social en Salud. DEC-REGL 2357 DE 1995 ARTÍCULO 4. Funciones de los Departamentos, Distritos y Municipios. Le corresponde a los Departamentos, Distritos y Municipios a través de las Direcciones de Salud: a. Dirigir el Régimen Subsidiado en Salud a nivel territorial de conformidad con las normas y orientaciones expedidas por el Gobierno Nacional, Ministerio de la Protección Social y el Consejo Nacional de Seguridad Social en Salud; b. Adoptar y adecuar las políticas para la ampliación de la cobertura a través del régimen subsidiado concertando con todos los actores involucrados en el Sistema General de Seguridad Social en Salud, las acciones tendientes a garantizar su funcionamiento y el logro de sus objetivos; c. Dimensionar la capacidad de afiliación real al régimen subsidiado en el área de influencia, mediante la proyección de los recursos financieros disponibles en el Departamento, en los municipios y lo asignado por la Nación a través del Fondo de Solidaridad y Garantía; d. Concurrir los departamentos bajo el principio de subsidiariedad, con los municipios y distritos, en la gestión del régimen subsidiado sin exceder los límites de la propia competencia y en procura de fortalecer la autonomía local, teniendo en cuenta la concertación y coordinación de competencias y actuaciones; e. Colaborar los departamentos con los municipios no certificados en la operatividad del régimen subsidiado, de manera especial para: - Desarrollar y aplicar los mecanismos de identificación de Beneficiarios definidos por el Consejo Nacional de Seguridad Social en Salud; - Adoptar el POS-S y garantizar la complementariedad en la prestación de los servicios correspondientes a niveles superiores de atención, a cargo del subsidio a la oferta; - Suscribir los contratos o convenios necesarios para la administración de los recursos de subsidio a la demanda; - Convocar a inscripción a las administradoras del régimen subsidiado que deseen operar en su área de influencia y vigilar que cumplan con los requisitos establecidos en la ley y sus decretos reglamentarios; f. Crear el Fondo de Salud correspondiente y la Subcuenta Especial del régimen subsidiado y suscribir los convenios a que haya lugar en las condiciones y oportunidad que determine elMinisterio de la Protección Social, para recibir y administrar todos los recursos destinados al subsidio; g. Apropiar las partidas presupuestales correspondientes a la financiación del régimen subsidiado; h. Suscribir los contratos que sean de su competencia, con las administradoras del régimen subsidiado que sean seleccionadas; i. Crear una base de datos de todos los beneficiarios del régimen subsidiado a nivel territorial, así como de las administradoras del régimen subsidiado que operan en su territorio que permita el adecuado control de la operación del sistema; j. Cumplir con las funciones de vigilancia y control que le corresponden de conformidad con la ley; l. Crear el Consejo Territorial de Seguridad Social en Salud de su jurisdicción de acuerdo con los lineamientos que establezca el Consejo Nacional de Seguridad Social en Salud. DEC-REGL 2357 DE 1995 ARTÍCULO 18. Cuotas de Recuperación. Son los dineros que debe pagar el usuario directamente a las Instituciones Prestadoras de Servicios de Salud en los siguientes casos: 1) Para la población indígena y la indigente no existirán cuotas de recuperación; 2) La población no afiliada al régimen subsidiado identificada en el niveles 1 del SISBEN o incluidas en los listados censales pagarán un 5 % del valor de los servicios sin exceder el equivalente a un salario mínimo mensual legal vigente por la atención de un mismo evento y en el nivel dos del SISBEN pagarán un 10% del valor de los servicios sin exceder el equivalente a dos salarios mínimos mensuales legales vigentes; 3) Para la población identificada en el nivel 3 de SISBEN pagará hasta un máximo del 30% del valor de los servicios sin exceder el equivalente a tres salarios mínimos legales mensuales vigentes por la atención de un mismo evento; 4) Para las personas afiliadas al régimen subsidiado y que reciban atenciones por servicios no incluidas en el POS-S, pagarán de acuerdo con lo establecido en el numeral 2 del presente artículo; 5) La población con capacidad de pago pagará tarifa plena. El máximo valor autorizado para las cuotas de recuperación se fijará de conformidad con las tarifas SOAT vigentes. DEC-REGL 806 DE 1998 ARTÍCULO 13. Plan Obligatorio de Salud del Régimen Subsidiado- POS-S-. Es el conjunto básico de servicios de atención en salud a que tiene derecho, en caso de necesitarlos, todo afiliado al Régimen Subsidiado y que están obligadas a garantizar las Entidades Promotoras de Salud, las Empresas Solidarias de Salud y las Cajas de Compensación Familiar debidamente autorizadas por la Superintendencia Nacional de Salud para administrar los recursos del Régimen Subsidiado. El contenido del Plan Subsidiado será definido por el Consejo Nacional de Seguridad Social en Salud. DEC-REGL 806 DE 1998 ARTÍCULO 14. Financiación. El Plan Obligatorio de Salud del Régimen Subsidiado será financiado con los recursos que ingresan a la subcuenta de solidaridad del Fondo de Solidaridad y Garantía -FOSYGA- destinados a subsidios a la demanda, situado fiscal, participación de los municipios en los ingresos corrientes de la nación y demás rentas ordinarias y de destinación específica, de conformidad con lo establecido en la ley. Cuando el subsidio sea parcial el afiliado deberá cofinanciar el POS-S en la forma en que lo defina el Consejo Nacional de Seguridad Social en Salud. DEC-REGL 806 DE 1998 ARTÍCULO 29. Afiliación al Régimen Subsidiado. Será afiliada al Régimen Subsidiado del Sistema General de Seguridad Social en Salud a través del pago de una Unidad de Pago por Capitación- UPC-S, la población pobre y vulnerable que sea identificada como tal, de acuerdo con el sistema definido para tal efecto por el Consejo Nacional de Seguridad Social en Salud. Teniendo en cuenta que la afiliación es gradual dependiendo del volumen de recursos, el Consejo Nacional de Seguridad Social en Salud definirá la población prioritaria. DEC-REGL 1717 DE 2007 ARTÍCULO 1. Afiliación al régimen subsidiado en el Departamento del Chocó. La afiliación al régimen subsidiado de la población pobre y vulnerable no afiliada perteneciente a los niveles 1, 11 Y 111 del Sisben en el Departamento del Chocó ordenada por el Consejo Nacional de Seguridad Social en Salud deberá realizarse a partir del 10 de julio de 2007, a través de la Entidad Promotora de Salud del Régimen Subsidiado de naturaleza pública del orden nacional. Los afiliados ejercerán su derecho de libre elección de EPS'S en el siguiente periodo de traslados que defina el Consejo Nacional de Seguridad Social en Salud. DEC-REGL 806 DE 1998 ARTÍCULO 30. Beneficios de los afiliados al Régimen Subsidiado. El Régimen Subsidiado garantiza a sus afiliados la prestación de los servicios de salud incluidos en el Plan Obligatorio de Salud, que defina el Consejo Nacional de Seguridad Social en Salud en los términos establecidos por el artículo 162 de la ley 100 de 1993. El Consejo Nacional de Seguridad Social en Salud, diseñará un programa para que los afiliados del Régimen Subsidiado alcancen en forma progresiva el Plan Obligatorio de Salud del Régimen Contributivo, quedando excluidas las prestaciones económicas. DEC-REGL 806 DE 1998 ARTÍCULO 31. Prestación de servicios no cubiertos por el POS subsidiado. Cuando el afiliado al Régimen Subsidiado requiera de servicios adicionales a los incluidos en el POSS y no tenga capacidad de pago para asumir el costo de dichos servicios, podrá acudir a las instituciones públicas y aquellas privadas que tengan contrato con el Estado las cuales estarán en la obligación de atenderlo de conformidad con su capacidad de oferta. Estas instituciones están facultadas para cobrar una cuota de recuperación con sujeción a las normas vigentes DEC-REGL 806 DE 1998 ARTÍCULO 32. Vinculados al Sistema. Serán vinculadas al Sistema General de Seguridad Social en Salud las personas que no tienen capacidad de pago mientras se afilian al Régimen Subsidiado. DEC-REGL 806 DE 1998 ARTÍCULO 33. Beneficios de las personas vinculadas al Sistema. Mientras se garantiza la afiliación a toda la población pobre y vulnerable al Régimen Subsidiado, las personas vinculadas al Sistema General de Seguridad Social en Salud, tendrán acceso a los servicios de salud que prestan las instituciones públicas y aquellas privadas que tengan contrato con el Estado para el efecto, de conformidad con la capacidad de oferta de éstas instituciones y de acuerdo con las normas sobre cuotas de recuperación vigentes. Adicionalmente, tendrán derecho a los beneficios otorgados por concepto de accidente de tránsito y eventos catastróficos de conformidad con las definiciones establecidas por el Decreto 1283 de 1996 o las normas que lo adicionen o modifiquen. DEC-REGL 3007 DE 1997 ARTÍCULO 8. Giro a las Administradoras del Régimen Subsidiado, ARS. Los recursos correspondientes al aseguramiento de la población afiliada serán girados por las entidades territoriales a las Administradoras del Régimen Subsidiado, previa certificación por parte de la entidad territorial del cumplimiento de las obligaciones de la ARS con su red prestadora de servicios de salud. DEC-REGL 3007 DE 1997 ARTÍCULO 9. Criterios para la asignación de los subsidios de oferta destinados a la prestación de servicios de salud. La asignación de los subsidios de oferta a las instituciones públicas prestadoras de servicios de salud, se hará de conformidad con lo establecido en el Plan de Transformación de Subsidios de Oferta en Demanda y la demostración del tipo, cantidad y calidad de servicios efectivamente ofrecidos a esta población. Las entidades privadas con quien se contrate la prestación de servicios a los vinculados y a los afiliados al régimen subsidiado en aquellos servicios no cubiertos en el plan obligatorio de salud (POS-S), deberán demostrar el tipo, cantidad y calidad de servicios efectivamente ofrecidos a esta población. Parágrafo 1º. Las instituciones prestadoras de servicios de salud, deberán adecuar sus sistemas de información de tal manera que en ellos se especifique como mínimo lo siguiente: calidad de los pacientes atendidos (vinculados, particulares, afiliados al Régimen Subsidiado, afiliados al Régimen Contributivo); tipo de servicio ofrecido de acuerdo con la clasificación del Manual Unico Tarifario, cantidad de servicios ofrecidos y el valor de los servicios de conformidad con las tarifas de referencia aplicables a la entidad o a las tarifas pactadas. Parágrafo 2º. En estos contratos o convenios las instituciones públicas prestadoras de servicios de salud se comprometen, por el monto total anual que se transfiere por concepto de subisidio a la oferta a atender a la población vinculada y a aquella afiliada por aquellos servicios no incluidos en el POS-S. FLUJO FINANCIERO DE LOS RECURSOSDEL REGIMEN SUBSIDIADO DEC-REGL 50 DE 2003 ARTÍCULO 1. Objeto y campo de aplicación. Los artículos siguientes tienen por objeto regular el flujo financiero de los recursos del Régimen Subsidiado del Sistema General de Seguridad Social en Salud, desde el origen de cada una de las fuentes que lo financian hasta su pago y aplicación para garantizar el acceso efectivo de la población a los servicios de salud y otros aspectos relacionados con el manejo de recursos del Sistema General de Seguridad Social en Salud. Sus disposiciones se aplican a cualquier persona natural o jurídica responsable de la generación, presupuestación, recaudo, giro, administración, custodia o protección y aplicación de los recursos del Sistema General de Seguridad Social en Salud. DEC-REGL 50 DE 2003 ARTÍCULO 2°. Obligaciones de los actores en el flujo de recursos del Régimen Subsidiado. Los actores que intervienen en la generación, presupuestación, recaudo, giro, administración, custodia o protección y aplicación de los recursos del Régimen Subsidiado del Sistema General de Seguridad Social en Salud, tienen la obligación de garantizar el flujo de los mismos a través del cumplimiento de lo dispuesto en el presente decreto y demás normas que regulan la materia; y responderán por su acción u omisión, según el caso, cuando su conducta entorpezca el flujo o genere la aplicación indebida de tales recursos. El incumplimiento de las obligaciones dará lugar a la aplicación de las sanciones personales, entre otras, las del artículo 68 de la Ley 715 de 2001. DEC-REGL 50 DE 2003 ARTÍCULO 3°. Deber de información. Las autoridades públicas, entidades privadas y demás actores que intervienen en el flujo de recursos del Régimen Subsidiado, están obligadas a suministrar la información acerca de las bases de cálculo de los recursos del sistema, su recaudo y giro, en los términos y condiciones señaladas por las normas expedidas por elMinisterio de la Protección Social y en los convenios y contratos que se suscriban para efectos del giro de los recursos. DEC-REGL 50 DE 2003 ARTÍCULO 4°. Instrucciones sobre el flujo de recursos del Régimen Subsidiado. En ejercicio de sus funciones, corresponde a la Superintendencia Nacional de Salud impartir las instrucciones necesarias para la correcta aplicación de las normas relativas al flujo de recursos del Régimen Subsidiado desde el origen de la fuente hasta el pago al prestador efectivo de los servicios. DEC-REGL 50 DE 2003 ARTÍCULO 5°. Programación y distribución de los recursos. La programación y distribución de los recursos del régimen subsidiado se hará de conformidad con las siguientes reglas: a) Recursos del Sistema General de Participaciones. El Ministerio de Hacienda y Crédito Público comunicará al Departamento Nacional de Planeación dentro de los tres (3) días siguientes a la radicación del proyecto de ley de presupuesto ante el Congreso de la República, el monto incorporado por concepto del Sistema General de Participaciones para la siguiente vigencia fiscal. Con base en el monto apropiado el Departamento Nacional de Planeación, DNP, hará la distribución del Sistema General de Participaciones y lo someterá a consideración del Consejo Nacional de Política Económica y Social, Conpes, quien deberá aprobarla a más tardar el 1° de octubre del año en que se realiza la distribución, debiendo ser comunicada por el Departamento Nacional de Planeación, DNP, a las entidades territoriales dentro de los cinco (5) días siguientes a la aprobación del respectivo documento Conpes; b) Recursos de la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía en Salud, Fosyga. ElMinisterio de la Protección Social deberá presentar al Departamento Nacional de Planeación y al Ministerio de Hacienda y Crédito Público, la solicitud de cupo de apropiación de la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga, de acuerdo con las necesidades de recursos para garantizar la continuidad de la afiliación al Régimen Subsidiado y la meta de ampliación de cobertura para la siguiente vigencia, que deberá contar con un estudio de sostenibilidad financiera de mediano plazo. Dicha solicitud se presentará en la fecha prevista en el calendario de presentación de los anteproyectos de Presupuesto, y deberá ser sostenible fiscalmente. El Ministerio de Hacienda y Crédito Público comunicará alMinisterio de la Protección Social el monto apropiado en la Ley Anual del Presupuesto aprobada por el Congreso de la República para la siguiente vigencia fiscal destinado a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga, cinco (5) días después de dicha aprobación; c) Distribución de los recursos del Régimen Subsidiado. Con la información de los recursos del Sistema General de Participaciones, distribuidos por el Consejo Nacional de Política Económica y Social Conpes, con los recursos disponibles en cada entidad territorial, y con el monto apropiado para el régimen subsidiado, el Consejo Nacional de Seguridad Social en Salud aprobará el presupuesto del Fondo de Solidaridad y Garantía, Fosyga, y hará la distribución de los recursos de la Subcuenta de Solidaridad, a más tardar en la última sesión de cada año, entre los entes territoriales conforme a la necesidad de cofinanciación de la afiliación alcanzada en la vigencia en curso y los cupos de ampliación de cobertura, la cual deberá dar prioridad a las entidades territoriales con mayor rezago. ElMinisterio de la Protección Social comunicará a cada ente territorial su respectivo cupo, dentro de los cinco (5) días siguientes a la expedición del acuerdo de distribución. DEC-REGL 50 DE 2003 ARTÍCULO 6°. Presupuestación de los recursos por parte de las entidades territoriales. Los departamentos, municipios y distritos deberán incorporar en los proyectos de presupuesto para la siguiente vigencia fiscal, los recursos propios destinados al régimen subsidiado, los recursos de la Subcuenta de Solidaridad del Fosyga, una vez les hayan sido comunicados por elMinisterio de la Protección Social, y los recursos del régimen subsidiado financiados a través del Sistema General de Participaciones en Salud, con base en la información remitida por el Departamento Nacional de Planeación, DNP. DEC-REGL 50 DE 2003 ARTÍCULO 7°. Prohibición de la Unidad de Caja de los recursos del Régimen Subsidiado con otros recursos. Los recursos del Régimen Subsidiado se manejarán en los fondos departamentales, distritales o municipales de salud, según el caso, de acuerdo con lo establecido en el artículo 57 de la Ley 715 de 2001, las normas que lo desarrollen, adicionen o modifiquen y no podrán hacer unidad de caja con ningún otro recurso de la entidad territorial. DEC-REGL 50 DE 2003 ARTÍCULO 8°. Inembargabilidad de los recursos del Régimen Subsidiado. Los recursos de que trata el presente decreto no podrán ser objeto de pignoración, titularización o cualquier otra clase de disposición financiera, ni de embargo. DEC-REGL 50 DE 2003 ARTÍCULO 9°. Aportes de la Nación a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga. El aporte de la Nación a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga, previsto en el artículo 42.20 de Ley 715 de 2001 para cofinanciar el Régimen Subsidiado, se estimará con base en el recaudo efectivo del punto de solidaridad obtenido durante la vigencia inmediatamente anterior, a la de preparación y aprobación del presupuesto, de acuerdo con la certificación expedida por el Ministerio de la Protección Social, ajustado con base en la meta de inflación esperada, determinada por el Banco de la República para cada vigencia fiscal. En el evento en que el recaudo real del punto de cotización al régimen contributivo destinado a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga, del año para el cual se calcula el aporte de la Nación, sea superior o inferior a lo estimado de acuerdo con el inciso anterior, se ajustará en el ejercicio de programación de la vigencia fiscal subsiguiente. DEC-REGL 50 DE 2003 ARTÍCULO 10. Giro de los recursos del punto de cotización de solidaridad del régimen contributivo. Las Entidades Promotoras de Salud y las Entidades Obligadas a Compensar (EOC) deberán girar mensualmente a la subcuenta de solidaridad del Fondo de Solidaridad y Garantía, Fosyga, el valor correspondiente al punto de solidaridad en las fechas establecidas por el reglamento. Si en las fechas que se definan existe recaudo no identificado, se girará una doceava de éste, señalando el mes en que fue recaudado, sin perjuicio de los ajustes que deban efectuarse posteriormente una vez hayan sido identificados o aclarados los recaudos. En las cuentas de las Entidades Promotoras de Salud y demás Entidades Obligadas a Compensar (EOC), no podrán permanecer recursos del punto de solidaridad que no hayan sido girados al Fondo de Solidaridad y Garantía, Fosyga, en las fechas establecidas. Las Entidades exceptuadas del Sistema General de Seguridad Social en Salud y todos los obligados a efectuar este aporte, deberán girar mensualmente a la subcuenta de solidaridad del Fondo de Solidaridad y Garantía, Fosyga, el valor correspondiente al punto de solidaridad, a más tardar dentro de los cinco (5) primeros días del mes siguiente al pago de la nómina. Parágrafo. Sin perjuicio de las acciones de carácter penal, administrativo, disciplinario y fiscal, cuando se registre mora en el giro de los recursos a que se refiere el presente artículo, se causarán intereses moratorios equivalentes a la tasa de interés moratorio establecida para los impuestos administrados por la Dirección de Impuestos y Aduanas Nacionales, DIAN. DEC-REGL 50 DE 2003 ARTÍCULO 11. Recursos del recaudo del subsidio familiar destinados al Régimen Subsidiado que no administran directamente las Cajas de Compensación Familiar. Los recursos correspondientes al recaudo del subsidio familiar destinados al Régimen Subsidiado del Sistema General Seguridad Social en Salud que no sean administrados directamente por las Cajas de Compensación Familiar, deberán ser girados a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga, a más tardar el tercer (3) día hábil siguiente a la fecha límite establecida en las normas para el giro de los aportes del subsidio familiar por parte de los empleadores. Los recursos a que se refiere el presente artículo, correspondientes a recaudos efectuados con posterioridad a la fecha límite mensual establecida para que los empleadores efectúen los aportes y hasta el último día del mes, se transferirán junto con sus rendimientos el mes siguiente al del recaudo, en la misma fecha indicada en el inciso anterior, identificando el período al cual corresponden. La información sobre los depósitos a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga, se presentará al administrador fiduciario de éste en las fechas establecidas para el giro, debidamente certificada por el representante legal y por el revisor fiscal de la entidad, manifestando expresamente que no existen recursos pendientes de giro. Parágrafo. El giro extemporáneo de los recursos a que se refiere el presente artículo, ocasionará intereses moratorios a cargo de la Caja de Compensación Familiar respectiva, liquidados a la tasa de interés moratorio, aplicable a los impuestos administrados por la Dirección de Impuestos y Aduanas Nacionales, DIAN, con sujeción a lo establecido en el Decreto-ley 1281 de 2002, sin perjuicio de las demás acciones a que hubiere lugar. Dentro de los treinta (30) días siguientes a la vigencia del presente decreto, las Cajas de Compensación Familiar a que se refiere el presente artículo, presentarán ante el administrador fiduciario del Fondo de Solidaridad y Garantía, Fosyga, la certificación del representante legal y del revisor fiscal en la cual se señale que no existen recursos pendientes de giro a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga. DEC-REGL 50 DE 2003 ARTÍCULO 12. Recursos del recaudo del subsidio familiar que se destinan al Régimen Subsidiado administrados directamente por las Cajas de Compensación Familiar. Las Cajas de Compensación Familiar que administren directamente los recursos correspondientes al recaudo del subsidio familiar destinados al Régimen Subsidiado del Sistema General de Seguridad Social en Salud, informarán sobre su recaudo al administrador fiduciario del Fondo de Solidaridad y Garantía, Fosyga, a más tardar el tercer (3) día hábil siguiente, a la fecha límite mensual establecida en las normas para el giro de los aportes del subsidio familiar por parte de los empleadores. La información a que se refiere el presente artículo correspondiente a recaudos efectuados con posterioridad a la fecha límite mensual establecida para que los empleadores efectúen los aportes y hasta el último día del mes, se reportará el mes siguiente al del recaudo, en la misma fecha indicada en el inciso anterior, identificando el período al cual corresponden. Durante los primeros quince (15) días hábiles del mes de enero de cada año, las Cajas de Compensación Familiar compararán el valor total del recaudo del año anterior más los rendimientos financieros que éstos produzcan, con el valor de los contratos del Régimen Subsidiado suscritos con las entidades territoriales, durante dicho año. Cuando el valor recaudado supere el monto de lo contratado, el excedente deberá ser ejecutado de acuerdo con los criterios que defina el Consejo Nacional de Seguridad Social en Salud. En todo caso, deberán enviar, dentro de los tres (3) días siguientes del plazo señalado, alMinisterio de la Protección Social la información correspondiente al valor recaudado y al monto de las UPC contratadas debidamente certificada por el representante legal y por el revisor fiscal de la Caja de Compensación Familiar. Una vez liquidados los contratos del Régimen Subsidiado, la Caja de Compensación Familiar deberá informar dentro de los cinco (5) días siguientes sobre su resultado final. Si la liquidación del contrato resultan sumas a favor de la Caja, originadas en un menor recaudo con respecto al proyectado y por situaciones no previsibles al momento de la suscripción de los contratos, el Fondo de Solidaridad y Garantía, Fosyga, efectuará el giro correspondiente previa autorización del Consejo Nacional de Seguridad Social en Salud. La información deberá ser certificada por el representante legal y el revisor fiscal de la entidad. En el evento en que resulten excedentes a favor del Fondo de Solidaridad y Garantía, Fosyga, estos deberán ejecutarse directamente por las Cajas, de acuerdo con los criterios que defina el Consejo Nacional de Seguridad Social en Salud. Los recursos de que trata el presente artículo deberán ser manejados en cuentas contables y bancarias separadas del resto de los recursos y no podrán hacer unidad de caja con los demás recursos que maneja la Caja de Compensación Familiar. En aquellos eventos en que una Caja se retire de la administración del régimen subsidiado durante el período de contratación, el Consejo Nacional de Seguridad Social en Salud deberá adoptar las medidas para garantizar la continuidad de la afiliación de la población a cargo de la Caja. DEC-REGL 50 DE 2003 ARTÍCULO 13. Revisión del presupuesto inicial de los recursos del subsidio familiar que se deben destinar al Régimen Subsidiado. Durante el m es de febrero de cada año, una vez definido el cálculo del cuociente de recaudo de las Cajas de Compensación Familiar de que trata el artículo 67 de la Ley 49 de 1990, el Fondo de Solidaridad y Garantía, Fosyga, deberá determinar con base en la información que suministre la Superintendencia de Subsidio Familiar o la entidad que haga sus veces y la reportada directamente por las Cajas de Compensación Familiar, si se prevé una disminución real de los recursos en la siguiente vigencia, que las Cajas de Compensación Familiar deben destinar al Régimen Subsidiado del Sistema General de Seguridad Social en Salud y que los administran directamente. Cuando la disminución no permita financiar por todo el período de contratación la continuidad de la población afiliada con cargo a dichos recursos, el Fondo de Solidaridad y Garantía, Fosyga, le asignará a la entidad territorial respectiva, en la distribución que se realice de acuerdo con el literal c) del artículo 5° del presente decreto, los recursos de la Subcuenta de Solidaridad que garanticen la continuidad de la afiliación. DEC-REGL 50 DE 2003 ARTÍCULO 14. Recursos provenientes del impuesto de remesas de utilidades de empresas petroleras correspondientes a la producción de las zonas de Cusiana y Cupiagua. Del impuesto de remesas de utilidades generado por las empresas petroleras a partir de la entrada en vigencia de la Ley 100 de 1993, de conformidad con las previsiones del Estatuto Tributario, deberá establecerse el monto correspondiente a la producción de las zonas de Cusiana y Cupiagua en el porcentaje que les corresponda del total de la producción de la empresa de conformidad con la certificación expedida por su revisor fiscal con destino a la Dirección de Impuestos y Aduanas Nacionales, DIAN y al Fondo de Solidaridad y Garantía, Fosyga, en la oportunidad en que se efectúe su pago. El porcentaje aludido se aplicará al valor de los impuestos de remesas efectivamente recaudados y se girarán por la Nación a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga. Para los recursos generados por este concepto hasta el año 2002, las certificaciones de los revisores fiscales de las empresas se presentarán a más tardar dentro del mes siguiente a la vigencia del presente decreto y el giro correspondiente se realizará, previa inclusión en el Presupuesto General de la Nación. DEC-REGL 50 DE 2003 ARTÍCULO 15. Rendimientos Financieros. Los rendimientos financieros generados por la inversión de los recursos de la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga, son parte de los recursos del régimen subsidiado. Así mismo, los rendimientos financieros de la inversión de los ingresos derivados de la enajenación de las acciones y participaciones de la Nación en las empresas públicas o mixtas que se destinen a este fin por el Consejo Nacional de Política Económica y Social, CONPES. DEC-REGL 50 DE 2003 ARTÍCULO 16. Recursos de la liquidación de los contratos del Régimen Subsidiado. Los excedentes de recursos del Fondo de Solidaridad y Garantía, Fosyga, resultantes de la liquidación de los contratos de administración del régimen subsidiado suscritos entre las entidades territoriales y las Administradoras del Régimen Subsidiado (ARS), deberán ser girados por las entidades territoriales y/o las Administradoras del Régimen Subsidiado (ARS) a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga, dentro de los diez (10) días calendario siguientes a la fecha en que quede perfeccionada o ejecutoriada el acta de liquidación del contrato respectivo, so pena de que se causen intereses moratorios a la tasa de interés moratorio establecida para los impuestos administrados por la Dirección de Impuestos y Aduanas Nacionales, DIAN, y que se adelanten las acciones disciplinarias, administrativas, fiscales y penales a que hubiere lugar. Corresponde al Fondo de Solidaridad y Garantía, Fosyga, informar a la Superintendencia Nacional de Salud sobre el incumplimiento presentado por las Administradoras del Régimen Subsidiado (ARS) y/o las entidades territoriales, de lo dispuesto en el presente artículo para lo de su competencia. En el caso de incumplimiento por la Administradora del Régimen Subsidiado (ARS), también debe informarse a la entidad territorial. DEC-REGL 50 DE 2003 ARTÍCULO 17. Reintegro de los recursos de la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga, no comprometidos por las entidades territoriales. Los recursos de la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga, girados a la entidad territorial que no hayan sido comprometidos por ellas, deberán reintegrarse a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga, dentro de los diez (10) días calendario siguientes a la fecha en que queden perfeccionadas o ejecutoriadas las actas de liquidación de los contratos con todas las Administradoras del Régimen Subsidiado que atienden a los afiliados de su jurisdicción, so pena de que se causen intereses moratorios a la tasa de interés moratorio establecida para los impuestos administrados por la Dirección de Impuestos y Aduanas Nacionales, DIAN, y que se adelanten las acciones disciplinarias, administrativas, fiscales y penales a que hubiere lugar. Corresponde al Fondo de Solidaridad y Garantía, Fosyga, informar al Departamento y a la Superintendencia Nacional de Salud sobre el incumplimiento presentado por los municipios, de lo dispuesto en el presente artículo para lo de su competencia. Cuando el incumplimiento sea de los departamentos que administran recursos del régimen subsidiado, sólo se comunicará a la Superintendencia Nacional de Salud. DEC-REGL 50 DE 2003 ARTÍCULO 18. Informe a la Superintendencia Nacional de Salud. En aquellos casos en los cuales el Fondo de Solidaridad y Garantía, Fosyga, encuentre que se incumplió con el giro de los recursos incluidos en este capítulo por parte de las Entidades Promotoras de Salud, las demás Entidades Obligadas a Compensar (EOC), las Cajas de Compensación Familiar, las Administradoras del Régimen Subsidiado (ARS), las entidades exceptuadas del Sistema General de Seguridad Social en Salud, las entidades territoriales y todos los obligados al giro de los recursos a la subcuenta de solidaridad, deberá informar este hecho de manera precisa y con las pruebas correspondientes a la Superintendencia Nacional de Salud para que aplique las acciones correctivas pertinentes e imponga las sanciones a que hubiere lugar. Así mismo, dará traslado a la Superintendencia Nacional de Salud, cuando se encuentre que las mencionadas entidades, no remitieron la información oportunamente, la hubieren suministrado de manera inconsistente o hayan incumplido alguna de las normas contenidas en este decreto, para que esa entidad de control, adopte las acciones correctivas pertinentes e imponga las sanciones a que hubiere lugar. DEC-REGL 50 DE 2003 ARTÍCULO 19. Giro de los recursos del Sistema General de Participaciones. El giro de los recursos del Sistema General de Participaciones para subsidios a la demanda se efectuarán a los fondos municipales, distritales o departamentales de salud, en los diez (10) primeros días del mes siguiente al que corresponde la transferencia, conforme lo señala el artículo 53 de la Ley 715 de 2001. DEC-REGL 50 DE 2003 ARTÍCULO 21. Giro de los recursos de la Empresa Territorial para la Salud, ETESA. Los recursos de la Empresa Territorial para la Salud, ETESA, asignados para cofinanciar la afiliación al Régimen Subsidiado, se girarán a los fondos municipales, distritales o departamentales de salud, con la periodicidad establecida en la Ley 643 de 2001 y a más tardar dentro de los primeros diez (10) días del mes siguiente a aquel en que se haya realizado la distribución. DEC-REGL 50 DE 2003 ARTÍCULO 22. Información de afiliados al Régimen Subsidiado. Cada dos (2) meses elMinisterio de la Protección Social, efectuará los cruces de las bases de datos de afiliados del Régimen Subsidiado entre sí, con las bases de datos de afiliados al Régimen Contributivo y a los regímenes especiales. El Ministerio de la Protección Social reportará las inconsistencias a la entidad territorial con el fin de que proceda a efectuar los ajustes correspondientes en las bases de datos de afiliados y de ser necesario, sobre los pagos que deban realizarse a las entidades Administradoras del Régimen Subsidiado (ARS). Lo anterior, sin perjuicio de la responsabilidad que tienen los municipios, distritos y departamentos de efectuar los cruces de información de afiliados al Sistema General de Seguridad Social en Salud al interior de cada entidad territorial. Una vez efectuados los cruces de las bases de datos, dentro de los cinco (5) días siguientes, el Ministerio de la Protección Social deberá remitir la información actualizada al Ministerio de Hacienda y Crédito Público, para efectos del mantenimiento del Registro Unico de Aportantes, RUA. Sin perjuicio de la responsabilidad de los entes territoriales y de las Administradoras del Régimen Subsidiado, elMinisterio de la Protección Social adoptará los mecanismos conducentes para evitar el múltiple pago de UPC por un mismo afiliado o cualquier pago indebido de UPC dentro del Sistema General de Seguridad Social en Salud, e informará las inconsistencias a la entidad territorial respectiva para que de ninguna manera se reconozca UPC dentro del Régimen Subsidiado sobre personas que estén siendo compensadas en el Régimen Contributivo y/o aparezcan multiafiliadas en el Régimen Subsidiado y/o estén atendidas por regímenes excepcionados. DEC-REGL 50 DE 2003 ARTÍCULO 29. Contratos de aseguramiento. Para administrar los recursos del régimen subsidiado y proveer el aseguramiento de la población afiliada a este régimen, las entidades territoriales suscribirán un sólo contrato con cada Administradora del Régimen Subsidiado (ARS) para cada periodo de contratación. El contrato debe incluir todas las fuentes de financiación del régimen subsidiado. Para la ejecución de los recursos durante el período de contratación, la entidad territorial deberá garantizar la aplicación del 100% de los recursos del régimen subsidiado provenientes del Sistema General de Participaciones en Salud y de los recursos propios que amparan presupuestalmente estos contratos. DEC-REGL 163 DE 2004 ARTÍCULO 7. Homologación. El Ministerio de la Protección Social elaborará una minuta del contrato de aseguramiento que facilite a las entidades territoriales homologar las condiciones contractuales con las EARS. DEC-REGL 50 DE 2003 ARTÍCULO 30. Descuento de la UPC para acciones de promoción y prevención a cargo de las entidades territoriales. La proporción de la UPC definida por el Consejo Nacional de Seguridad Social en Salud destinada a financiar las acciones de promoción y prevención a cargo de los entes territoriales, de conformidad con el artículo 46 de la Ley 715 de 2001, será descontada por el ente territorial respectivo en el momento de efectuar cada uno de los giros a las Administradoras del Régimen Subsidiado (ARS), y será consignada en el Fondo de Salud de la entidad Territorial, calculada únicamente sobre el número de UPC que van a ser efectivamente pagadas a las Administradoras del Régimen, Subsidiado (ARS). Estos valores, estarán sujetos a los mismos ajustes que se realicen a las Administradoras del Régimen Subsidiado (ARS) por concepto de novedades o cualquier otro motivo que implique un mayor o menor reconocimiento de UPC. Las Cajas de Compensación Familiar que administran directamente los recursos destinados a subsidios a la demanda en el régimen subsidiado, deberán girar a los Fondos de Salud, dentro de los tres (3) días siguientes, a la fecha límite establecida para el recaudo de los recursos del Sistema del Subsidio Familiar, los recursos destinados a promoción y prevención, de conformidad con el número de afiliados efectivos, establecidos de acuerdo con las normas vigentes, sin perjuicio de los ajustes a que haya lugar cuando deba efectuarse un mayor o menor reconocimiento de UPC. Los recursos de que trata el presente artículo, tienen destinación específica y sólo podrán utilizarse para realizar las acciones de promoción y prevención sobre la población afiliada y por la cual se reconoce UPC a las Administradoras del Régimen Subsidiado (ARS). Las entidades territoriales deberán informar sobre la ejecución de estos recursos al Consejo Territorial de Seguridad Social en Salud, de conformidad con la oportunidad, los lineamientos y formatos que defina elMinisterio de la Protección Social y aquel a su vez deberá enviar los consolidados al Consejo Nacional de Seguridad Social en Salud. De conformidad con lo dispuesto en la Ley 715 de 2001, estos recursos deberán ser contratados prioritariamente con las instituciones prestadoras de servicios de salud públicas de primer nivel, vinculadas a la entidad territorial. Parágrafo 1°. En todos los eventos en que haya giro directo de recursos, se descontará del valor de la UPC el porcentaje destinado a promoción y prevención y se girará a la cuenta correspondiente del fondo de salud. Parágrafo 2°. Si a partir del año 2003, no existiere el Plan de Atención Básica en los términos establecidos en el inciso 3° del artículo 46 de la Ley 715 de 2001, los recursos de que trata este artículo se girarán al fondo departamental de salud, con la misma oportunidad señalada en el presente artículo, caso en el cual tales recursos deberán destinarse a la población beneficiaria de los subsidios a la demanda del respectivo municipio. Parágrafo 3°. Exceptúase de lo anterior, las UPC pagadas a las Administradoras del Régimen Subsidiado Indígenas (ARSI), conforme a lo previsto en el segundo inciso del artículo 46 de la Ley 715 de 2001. DEC-REGL 50 DE 2003 ARTÍCULO 31. Oportunidad del giro. La entidad territorial deberá pagar a las Administradoras del Régimen Subsidiado (ARS), las UPC correspondientes a sus afiliados en forma anticipada por bimestres y dentro de los diez (10) días siguientes al inicio del respectivo bimestre. El cálculo de las UPC a pagar, se realizará teniendo en cuenta las bases de datos de afiliados de cada Administradora del Régimen Subsidiado (ARS), sin perjuicio de los ajustes que por novedades sean pertinentes. DEC-REGL 50 DE 2003 ARTÍCULO 32. Intereses moratorios. La entidad territorial que no gire los recursos en los plazos establecidos, siempre y cuando haya recibido los recursos que la financian por parte de la Nación, deberá reconocer de acuerdo con lo establecido en el Decreto-ley 1281 de 2002, intereses de mora a la tasa de interés moratorio establecida para los impuestos administrados por la Dirección de Impuestos y Aduanas Nacionales, DIAN. Los intereses de que trata este artículo, deberán pagarse con cargo a los recursos propios de la entidad territorial de libre destinación, sin perjuicio de las acciones de repetición a que hubiere lugar. Cuando se incurra en mora se adelantarán las acciones penales, fiscales, administrativas, disciplinarias y de repetición frente a los funcionarios responsables, cuando hubiere lugar a ello. DEC-REGL 50 DE 2003 ARTÍCULO 35. Obligación de cobro de los recursos adeudados. Las entidades que administren el régimen subsidiado, por programa o bajo la modalidad de objeto social exclusivo, deberán adelantar todas las acciones conducentes al cobro de la cartera frente a los entes territoriales, considerando que se trata de recursos con destinación específica y de especial protección constitucional. De conformidad con la Ley 734 de 2002, se considera omisión por parte de los representantes legales no dar inicio a las acciones judiciales frente a los entes territoriales, luego de transcurrir tres (3) meses del incumplimiento del pago. DEC-REGL 50 DE 2003 ARTÍCULO 36. Efectos de la mora de las Administradoras del Régimen Subsidiado (ARS) frente a la red prestadora de servicios. Además del pago de intereses moratorios y de las sanciones que se contemplan en el presente decreto, en aquellos eventos en que las Administradoras del Régimen Subsidiado (ARS) hayan incurrido en mora superior a siete (7) días calendario respecto de las cuentas debidamente aceptadas, habiendo recibido oportunamente los recursos correspondientes a las UPC de su población afiliada, la entidad territorial podrá abstenerse de celebrar nuevos contratos de aseguramiento o de renovar los ya existentes con las correspondientes Administradoras del Régimen Subsidiado (ARS), en el siguiente período de contratación. Si la mora se presenta en dos (2) períodos de pago dentro de la misma vigencia contractual y equivale como mínimo al 5% del pasivo corriente de la Administradora del Régimen Subsidiado (ARS), la entidad territorial dará por terminado el contrato de administración de recursos del régimen subsidiado. Esta causal se incorporará al respectivo contrato celebrado entre la Administradora del Régimen Subsidiado (ARS) e impedirá que la Administradora del Régimen Subsidiado (ARS) contrate con la misma entidad territorial para el siguiente período de contratación. En estos casos, de acuerdo con el procedimiento establecido por el Consejo Nacional de Seguridad Social en Salud se efectuará el traslado de la población afiliada, garantizando la continuidad en la afiliación. DEC-REGL 50 DE 2003 ARTÍCULO 41. Contratos de capitación y correcta aplicación de los recursos de la seguridad social. Los contratos por capitación que celebren las Administradoras del Régimen Subsidiado (ARS) y las Entidades Promotoras de Salud (EPS) con las instituciones prestadoras de servicios de salud, no las relevan de la responsabilidad de garantizar la adecuada prestación del servicio en su función de aseguramiento, frente al usuario y frente al Sistema General de Seguridad Social en Salud. Los terceros contratados para la prestación de servicios deberán ser entidades o personas debidamente habilitadas para cumplir estas funciones conforme al Decreto 2309 de 2002 (ESTE DECRETO FUE DEROGADO EN SU TOTALIDAD POR EL DECRETO 1011 DE 2006) y demás normas vigentes. En la contratación se señalarán expresamente los servicios que serán prestados en forma directa por el contratista y aquellos que de manera excepcional se prestarán por remisión a terceros. Se considera práctica insegura, la contratación que realice una Administradora del Régimen Subsidiado (ARS) o una Entidad Promotora de Salud (EPS) con una institución o persona natural o jurídica para que ésta se encargue a su vez de coordinar la red de prestadores de servicios. Será solidariamente responsable la Administradora del Régimen Subsidiado (ARS) y la Entidad Promotora de Salud (EPS) de los incumplimientos en que incurra la entidad que adelantó la subcontratación, cuando haya sido autorizada para el efecto. Parágrafo 1°. Las entidades Administradoras del Régimen Subsidiado (ARS) y las Entidades Promotoras de Salud (EPS) que realicen contratos de capitación deberán requerir, con la periodicidad que determine elMinisterio de la Protección Social, la información sobre los servicios prestados en cuanto a patologías y frecuencias En todo caso, deberán requerirla con la misma periodicidad con la que procesa su información cuando contrata por servicio prestado. Las Entidades Administradoras del Régimen Subsidiado (ARS) y las Entidades Promotoras de Salud (EPS) se abstendrán de celebrar o renovar contratos con las entidades que no cumplan lo previsto en materia de información. Parágrafo 2°. Ninguna Entidad Promotora de Salud (EPS) ni Administradora del Régimen Subsidiado (ARS) podrá contratar por capitación la totalidad de los servicios de más de dos niveles de atención con una misma institución prestadora de servicios de salud. DEC-REGL 50 DE 2003 ARTÍCULO 43. Contratación de la prestación de servicios en el Régimen Subsidiado. Los montos mínimos de contratación con la red pública, resultantes de la aplicación de los porcentajes establecidos en el artículo 51 de la Ley 715 de 2001, se calcularán con base en el porcentaje destinado a prestación de servicios de salud de la Unidad de Pago por Capitación Subsidiada, efectivamente recibida por las Administradoras del Régimen Subsidiado (ARS). Para estos efectos, no se contabilizará el porcentaje de promoción y prevención cuya ejecución estará a cargo de las entidades territoriales. DEC-REGL 50 DE 2003 ARTÍCULO 44. Transparencia en la información del sistema. La Superintendencia Nacional de Salud impondrá sanciones personales a los representantes legales de las instituciones prestadoras de servicios de salud, Administradoras del Régimen Subsidiado (ARS) y Entidades Promotoras de Salud (EPS), cuando incurran en aquellas conductas encaminadas a ocultar a la autoridad de supervisión la situación real de acreencias en la relación entre la Administradora del Régimen Subsidiado y la institución encargada de la prestación del servicio. DEC-REGL 50 DE 2003 ARTÍCULO 45. Operaciones con entidades subordinadas. Las entidades que administren el régimen subsidiado, conforme a las disposiciones legales, se deberán abstener de realizar operaciones que deriven en una desviación de recursos de la seguridad social. Se entiende como desviación de recursos de la seguridad social, la celebración de un contrato en condiciones de pérdida para las entidades que administren el régimen subsidiado con una entidad subordinada, tales como, la entrega por capitación de usuarios a la red de prestadoras, en condiciones de desventaja frente al mercado, llevando a la entidad administradora del régimen subsidiado a una situación de pérdida en la operación al no permitir un margen positivo. Las entidades que realicen esta clase de conductas serán intervenidas para su correspondiente liquidación. Parágrafo. Para efectos del presente decreto se entiende que la Entidad Administradora del Régimen Subsidiado (ARS) tiene una relación de subordinación, cuando se cumplan cualquiera de las hipótesis previstas en el artículo 261 del Código de Comercio bien frente a la entidad administradora o bien frente a la red de instituciones prestadoras de servicios y demás personas con las cuales se celebren otro tipo de contratos. DEC-REGL 50 DE 2003 ARTÍCULO 46. Reaseguro. Las entidades Administradoras del Régimen Subsidiado (ARS) y las Entidades Promotoras de Salud (EPS), reasegurarán los riesgos derivados de la atención de las enfermedades calificadas por el Consejo Nacional de Seguridad Social en Salud como de alto costo, sin que ello implique la delegación de la función que les corresponde en materia de aseguramiento. Se entiende como riesgo derivado de la atención de las enfermedades de alto costo, la desviación del costo previsible y razonable que debe ser asumido en primera instancia por las entidades Administradoras del Régimen Subsidiado y las Entidades Promotoras Salud. Constituye desviación del riesgo, la previsión de cobertura frente a excesos de pago que representen más del 120% del gasto promedio que hubiere tenido la atención de la enfermedad dentro de las estadísticas institucionales, excluyendo aquellos eventos que hubieran representado una desviación del promedio, durante el año anterior. Por lo tanto, el deducible de las contrataciones no será inferior al valor antes mencionado. Se considera práctica insegura la delegación de las funciones de aseguramiento a través del reaseguro, salvo lo correspondiente a la desviación del riesgo conforme a las proyecciones institucionales. DEC-REGL 50 DE 2003 ARTÍCULO 47. Instrumentos colaterales de cobertura. Las Entidades Administradoras del Régimen Subsidiado (ARS) o Entidades Promotoras de Salud en forma individual o asociada, y las Entidades Promotoras de Salud en razón de su número de afiliados, volumen de recursos a su cargo y manejo de costos, que estén en capacidad de asumir la desviación del riesgo conforme a una plena dispersión de riesgos, deberán elaborar los estudios técnicos que fundamenten estos hechos, los cuales estarán sujetos a la aprobación de la autoridad de supervisión correspondiente. En este evento podrán definir el mecanismo mediante el cual garantizarán la cobertura de eventos de alto costo sin exposición a riesgos financieros. El instrumento colateral será procedente cuando en el mercado no exista oferta para el aseguramiento de la desviación y se pretenda atar la cobertura a otras contrataciones. DEC-REGL 50 DE 2003 ARTÍCULO 48. Obligación de cobrar copagos y cuotas moderadoras. Los valores correspondientes a los copagos que sean fijados por el Consejo Nacional de Seguridad Social en Salud serán cobrados en forma obligatoria por parte de todas las Administradoras del Régimen Subsidiado (ARS) y Entidades Promotoras de Salud (EPS), sin que haya lugar por dichas entidades a la modificación de dicho monto. Esta disposición aplicará frente a las cuotas moderadoras que sean fijadas en los regímenes contributivo y subsidiado por el Consejo Nacional de Seguridad Social en Salud. En consecuencia todas las entidades promotoras de salud y administradoras del régimen subsidiado estarán obligadas a cobrar el mismo monto de copago y el mismo monto de cuota moderadora, conforme los niveles de ingreso de los afiliados que se determinen por el Consejo Nacional de Seguridad Social en Salud. DEC-REGL 50 DE 2003 ARTÍCULO 49. Saneamiento de deudas. Las entidades territoriales, las Administradoras del Régimen Subsidiado (ARS) y las instituciones prestadoras de servicios de salud deberán efectuar el saneamiento de las deudas recíprocas que registren vencimiento en la fecha de pago al 30 de noviembre de 2002, a más tardar dentro de los tres (3) meses siguientes a la vigencia del presente decreto. El saneamiento incluye actuaciones conducentes al pago efectivo de la deuda, tales como cruce de cuentas, suscripción de acuerdos de pago, conciliaciones y pagos efectivos. ElMinisterio de la Protección Social coordinará con las entidades territoriales, la conformación de mesas de trabajo para el logro del propósito anterior. Vencido este término sin que se haya logrado el saneamiento, la Superintendencia Nacional de Salud deberá evaluar la situación de las instituciones que persistan en la mora en un plazo no mayor a tres meses, para determinar su permanencia en el Sistema General de Seguridad Social en Salud. DEC-REGL 50 DE 2003 ARTÍCULO 50. Liquidación y/o aclaración y pago de saldos de los contratos del Régimen Subsidiado. De conformidad con lo dispuesto en el artículo 216 de la Ley 100 de 1993, en los contratos de administración del régimen subsidiado suscrito entre las entidades territoriales y las Administradoras del Régimen Subsidiado (ARS) podrá pactarse la cláusula de liquidación unilateral prevista en la Ley 80 de 1993. En el evento que no se pacte, todo contrato de administración de régimen subsidiado suscrito entre las entidades territoriales y las Administradoras del Régimen, ARS deberá ser objeto de aclaración y pago de los saldos pendientes a su favor o en contra, dentro de los cuatro (4) meses siguientes a su terminación. Si vencido este término, no se ha efectuado por mutuo acuerdo, la aclaración y pago de los saldos pendientes a favor o en contra, la entidad territorial procederá a realizarla dentro de los diez (10) días siguientes al vencimiento de este término. DEC-REGL 50 DE 2003 ARTÍCULO 51. Actas de aclaración y pago. La aclaración y pago de las cuentas, deberá constar en actas que suscriban las partes, copia de las cuales deberá ser remitida a la Superintendente Nacional de Salud, dentro de los cinco (5) días siguientes a su suscripción o ejecutoria. En todo caso, las actas de liquidación deberán discriminar por cada fuente de financiación del régimen subsidiado, los pagos efectuados y los excedentes generados por cada una de ellas. DEC-REGL 1020 DE 2007 ARTÍCULO 1. Recursos de régimen subsidiado. Son recursos del régimen subsidiado los indicados en el artículo 11 de la Ley 1122 de 2007, por el cual se modificó el artículo 214 de la Ley 100 de 1993. Los recursos de que trata el literal b del numeral 1 del artículo 11 mencionado, se contabilizarán como recursos de rentas cedidas, para lo cual se aplicará lo dispuesto en el literal c del numeral 1 del artículo 11 de la Ley 1122 de 2007. En consecuencia, a partir del año 2009 deberán destinarse para el régimen subsidiado como mínimo el 25% de los recursos allí señalados. Durante las vigencias 2007 y 2008, se mantendrá como mínimo, en pesos constantes, el monto de estos recursos asignados al régimen subsidiado en la vigencia 2006, sin perjuicio de que destinen un mayor porcentaje, en cuyo caso, tales recursos se contabilizarán como esfuerzo propio territorial para efectos de acceder a la cofinanciación del Fondo de Solidaridad y Garantía, Fosyga. DEC-REGL 1020 DE 2007 ARTÍCULO 2. Recursos que deben destinar los municipios y distritos para la inspección, vigilancia y control. Los municipios y distritos, del total de los recursos de régimen subsidiado apropiados en sus presupuestos, calcularán, para cada vigencia, el 0.2% con destino a la Superintendencia Nacional de Salud. Cuando se produzca una adición o ajuste presupuestal, los municipios y distritos deberán volver a calcular este porcentaje sobre la suma adicionada o efectuar los ajustes que correspondan al presupuesto definitivo. Parágrafo 1°, Los recursos de que trata el presente artículo incluye el costo de supervisión y control de los distritos y municipios de que trata el artículo 98 de la Ley 488 de 1998. Parágrafo 2°, Para la vigencia 2007, el total de los recursos de régimen subsidiado apropiados en los presupuestos se calculará el porcentaje destinado a la Superintendencia Nacional de Salud, en forma proporcional al número de meses calendario que falten de la vigencia fiscal, contados a partir de la publicación del presente Decreto. DEC-REGL 1020 DE 2007 ARTÍCULO 3. Procedibilidad del giro de los recursos destinados a la inspección, vigilancia y control. Una vez los municipios y distritos suscriban los contratos de administración de recursos de régimen subsidiado que garantizan la continuidad en el aseguramiento en los términos establecidos en el Acuerdo 244 de 2003, o las normas que lo modifiquen, adicionen o sustituyan, los municipios y distritos podrán girar el 0.2% de los recursos del régimen subsidiado a la Superintendencia Nacional de Salud. En ningún caso, el monto correspondiente al 0.2% podrá afectar los recursos destinados a garantizar la continuidad de la afiliación. DEC-REGL 1020 DE 2007 ARTÍCULO 4. Información, giro y recaudo. Los municipios y distritos deberán informar a la Superintendencia Nacional de Salud el monto de los recursos del régimen subsidiado presupuestados y cancelarán en una o varias cuotas, teniendo en cuenta lo establecido en el artículo anterior, en las fechas, que para tal efecto, señale la Superintendencia Nacional de Salud. Para el recaudo de estos recursos, la Superintendencia Nacional de Salud informará a los municipios y distritos la cuenta bancaria que se inscribirá como beneficiaria de la Cuenta Maestra del Régimen Subsidiado, de conformidad con el Decreto 4693 de 2005, o las normas que lo modifiquen, adicionen o sustituyan. DEC-REGL 1020 DE 2007 ARTÍCULO 5. Recursos destinados a financiar los servicios de interventoría del régimen subsidiado. Una vez garantizada la financiación de la continuidad de la afiliación y los recursos con destino a la Superintendencia Nacional de Salud, los municipios y distritos destinarán los recursos para financiar las interventorías del régimen subsidiado, sin que supere el 0.4% de los recursos del régimen subsidiado apropiados en sus presupuestos. DEC-REGL 1020 DE 2007 ARTÍCULO 6. Organización de la prestación de servicios a cargo de las Entidades Promotoras de Salud del Régimen Subsidiado, EPS. Las EPS, para garantizar la integralidad, continuidad y calidad de la prestación de servicios de salud incluidos en el plan obligatorio de servicios a su cargo, deberán organizar una red de prestadores que tenga en cuenta, como mínimo, los siguientes aspectos: 1. Caracterización sociodemográfica y epidemiológica de la población afiliada, con el cálculo de la demanda potencial de servicios del plan de beneficios de los afiliados por municipio. 2. El modelo de prestación de servicios definido por la EPS, que incluya los elementos establecidos en el sistema único de habilitación de dichas entidades. 3. Los servicios habilitados por parte de las empresas sociales del Estado y de otras instituciones prestadoras de servicios de salud - IPS, en el área de residencia de los afiliados. 4. El cálculo de la relación entre la oferta de prestadores con la demanda potencial de servicios. 5. Sin perjuicio de lo establecido en el Sistema único de habilitación de EPS definido en la normatividad correspondiente, los estándares de calidad y de acceso que concertará con los prestadores, que incluya: a) Los procesos de atención en salud. b) Las metas de cobertura de servicios y oportunidad en la atención. c) Los procedimientos de verificación de derechos, autorización de servicios, formas y canales de comunicación con la entidad para trámites administrativos y para el contacto en caso de atención urgente o programada. 6. El sistema de referencia y contrarreferencia que involucre las normas operacionales, sistemas de información y recursos logísticos requeridos para la operación de la red. 7. La identificación de los mecanismos de pago en la contratación de prestación de servicios que promuevan el equilibrio contractual, incentiven la calidad y acceso a la prestación de servicios y la racionalidad en el uso de los recursos. Parágrafo. En la conformación de la red no se utilizarán mecanismos de intermediación entre las EPS y los prestadores de servicios de salud. DEC-REGL 1020 DE 2007 ARTÍCULO 7. De la contratación obligatoria con empresas sociales del Estado. Para efectos de dar cumplimiento a lo establecido en el artículo 16 de la Ley 1122 de 2007, las EPS contratarán de manera obligatoria y efectiva con empresas sociales del Estado ESE, como mínimo, el sesenta por ciento (60%) del gasto en salud. Para establecer dicho porcentaje, se tendrá en cuenta el valor resultante de restar al valor total de la UPC-S, la proporción para gastos de administración determinada en la normatividad vigente. DEC-REGL 1020 DE 2007 ARTÍCULO 8. Aspectos que deben ser tenidos en cuenta en la contratación obligatoria y efectiva. Para efectos de cumplir con el porcentaje mínimo del 60% de contratación obligatoria y efectiva, del gasto en salud con empresas sociales del Estado ESE, las EPS, deberán tener en cuenta los siguientes aspectos: 1. El porcentaje mínimo de contratación deberá ser cumplido mediante contratación de los servicios de baja, mediana o alta complejidad establecidos en el POS-S con empresas sociales del Estado de la región donde opera la EPS, que los tengan habilitados y que garanticen condiciones de acceso, calidad y oportunidad. 2. Los servicios deberán ser incluidos en el porcentaje mínimo en el siguiente orden: a) Los servicios del plan obligatorio de salud subsidiado POS-S correspondientes al primer nivel de complejidad, incluidas las actividades, procedimientos e intervenciones de protección específica, detección temprana y atención de enfermedades de interés en salud pública. b) Los servicios del plan obligatorio de salud subsidiado POS-S correspondientes a los otros niveles de complejidad, incluidas las actividades, procedimientos e intervenciones de protección específica, detección temprana y atención de enfermedades de interés en salud pública. La contratación que se efectúe con cada empresa social del Estado, deberá tener en cuenta los servicios de salud habilitados por la misma. DEC-REGL 1020 DE 2007 ARTÍCULO 9. Incumplimiento de los indicadores pactados. Si durante la ejecución del contrato, entre la Entidad Promotora de Salud del Régimen Subsidiado - EPS y la empresa social del Estado se incumplen los indicadores pactados contractualmente, en términos de calidad, oportunidad y acceso, la EPS podrá contratar con otra(s) IPS previa verificación del incumplimiento y concepto del Ministerio de la Protección Social o de la entidad en quien éste delegue. No se requerirá de concepto, cuando en desarrollo del sistema de evaluación por resultados establecido en el artículo segundo de la Ley 1122 de 2007, se encuentre incumplimiento de los indicadores por parte de una ESE. Parágrafo. Lo anterior sin perjuicio del cumplimiento del sesenta por ciento (60%) del gasto en salud con las empresas sociales del Estado de la región en que opera la EPS. AMPLIACIÓN DE COBERTURA DEC-REGL 3353 DE 2003 ARTÍCULO 1. Destinación de los saldos excedentes y los rendimientos financieros resultantes de la liquidación de contratos del régimen subsidiado de vigencias anteriores. De conformidad con el artículo 54 de la Ley 812 de 2003, los distritos y municipios deberán destinar para la ampliación de cobertura del régimen subsidiado de su propia jurisdicción, los recursos excedentes y los rendimientos financieros resultantes en la liquidación de los contratos de administración del régimen subsidiado de las vigencias anteriores incluidos aquellos cuya vigencia expiró en marzo de 2003, que aún se encuentren en poder de las Administradoras del Régimen Subsidiado y/o de los entes territoriales respectivos. Los recursos excedentes de que trata el inciso anterior, cualquiera sea su fuente de financiación, incluidos los recursos previstos por el artículo 217 de la Ley 100 de 1993, deberán garantizar la sostenibilidad según las reglas previstas en el presente decreto, sin que se deba efectuar el reintegro al Fosyga. DEC-REGL 3353 DE 2003 ARTÍCULO 2. Sostenibilidad de la ampliación de cobertura. Los recursos de que trata el artículo primero del presente decreto deberán garantizar la sostenibilidad de la ampliación de cobertura en el régimen subsidiado durante cuatro (4) períodos anuales de contratación, sin perjuicio de los períodos contractuales adicionales que sean definidos por el Consejo Nacional de Seguridad Social en Salud. Las entidades territoriales se sujetarán a las siguientes reglas que serán aplicables ya sea para la totalidad de los contratos de las vigencias anteriores o solamente para una parte de ellos: 1. Determinación del monto para la ampliación de cobertura. El monto de lo s recursos para la ampliación de cobertura, se determinará por la respectiva entidad territorial mediante la sumatoria de los saldos resultantes de la liquidación de los contratos de las vigencias anteriores que sean utilizadas para el cálculo y los rendimientos financieros de estos, siempre que se encuentren disponibles en caja de la entidad territorial y/o de las Administradoras del Régimen Subsidiado. 2. Distribución del monto de los recursos disponibles. Los criterios para la distribución por grupo poblacional de los recursos disponibles determinados conforme lo establece el numeral anterior, se fijarán por parte del Consejo Nacional de Seguridad Social en Salud, de acuerdo con lo previsto en el inciso 5° del artículo 54 de la Ley 812 de 2003. 3. Definición del número máximo de afiliados para ampliación de cobertura. El número máximo de afiliados que la entidad territorial podrá contratar en el régimen subsidiado, con el monto de los recursos determinados según el numeral primero del presente artículo, se calculará aplicando la siguiente fórmula: N = A / (UPC-S año 1 x 9/12 + UPC-S año 2 + UPC-S año 3 + UPC-S año 4 + UPC-S año 5 x 3/12) Donde: N = Número máximo de afiliados que la entidad territorial podrá ampliar la cobertura en el régimen subsidiado. A = Corresponde al monto de los recursos disponibles. UPC-S año 1 = UPC-S del año en que se inicia la contratación. UPC-S año 2 = UPC-S año 1 incrementada en la inflación proyectada. UPC-S año 3 = UPC-S año 2 incrementada en la inflación proyectada. UPC-S año 4 = UPC-S año 3 incrementada en la inflación proyectada. UPC-S año 5 = UPC-S año 4 incrementada en la inflación proyectada. La inflación proyectada para cada año será la que utilice el Departamento Nacional de Planeación en las proyecciones de la Balanza de Pagos. 4. La entidad territorial remitirá a la Dirección General de Seguridad Económica y Pensiones del Ministerio de la Protección Social, con cuarenta y cinco (45) días calendario de antelación al inicio del período de contratación, un informe en el que se discrimine el monto de los recursos por cada una de las fuentes de financiación y las operaciones que condujeron a determinar el número máximo de afiliados de la ampliación de cobertura, la certificación por parte de la entidad territorial de disponibilidad de estos recursos en Caja y la certificación de que los contratos de administración de recursos del régimen subsidiado han sido liquidados. Esta información será presentada por el Ministerio de la Protección Social, al Consejo Nacional de Seguridad Social en Salud para lo de su competencia, de acuerdo con lo establecido en el inciso 5º del artículo 54 de la Ley 812 de 2003. Parágrafo. En el evento de autorizarse por el CNSSS un período excepcional de contratación, la sostenibilidad de la ampliación de cobertura, será superior a los cuatro (4) años en los meses que falten para completar el período contractual en el que se inicie la ampliación de cobertura. Si la ampliación a que hace referencia el párrafo anterior, se lleva a cabo en el año 2003 no aplicará el plazo de cuarenta y cinco (45) días previsto por el numeral 4. Así mismo, para el cálculo del número máximo de afiliados de que trata el numeral 3 del presente artículo, la fórmula se ajustará de la siguiente manera: N = A / (UPC-S año 0 x T/12 + UPC-S año 1 + UPC-S año 2 + UPC-S año 3 + UPC-S año 4 + UPC-S año 5 x 3/12) Donde: T = Corresponde al número de meses contratados del año en que se da comienzo a la ampliación de la cobertura con los recursos disponibles. UPC-S año 0 = Valor de UPC-S aprobada por el CNSSS para el municipio correspondiente, si el año de inicio es un período excepcional. La UPC-Subsidiada de los años siguientes y hasta el año 5 se incrementan en la inflación proyectada, de la misma forma prevista en el numeral 3 del artículo 2° del presente decreto. DEC-REGL 3353 DE 2003 ARTÍCULO 3. Presentación de informes y seguimiento del proceso de ampliación de coberturas. El Ministerio de la Protección Social y el Consejo Nacional de Seguridad Social en Salud, sin perjuicio de los informes regulares, podrán requerir en cualquier momento a las entidades territoriales con el fin de que presenten informes sobre el desarrollo del proceso de ampliación de coberturas al régimen subsidiado con cargo a los recursos señalados en el presente decreto. Administradoras del régimen subsidiado ARS DEC-REGL 1804 DE 1999 ARTÍCULO 1. Entidades habilitadas para administrar recursos del régimen subsidiado. Podrán administrar los recursos del régimen subsidiado del Sistema General de Seguridad Social en Salud, las Empresas Solidarias de Salud, ESS, las Cajas de Compensación Familiar y las Entidades Promotoras de Salud, EPS, de naturaleza pública, privada o mixta, que cumplan con los requisitos exigidos en el presente decreto y sean autorizadas previamente por la Superintendencia Nacional de Salud. DEC-REGL 46 DE 2000 ARTÍCULO 9. Modifícase el artículo 2° del Decreto 1804 de 1999, el cual quedará así: "Artículo 2°. Con el fin de garantizar la accesibilidad de los afiliados a los servicios de salud, las entidades que administran el régimen subsidiado deberán contratar prioritariamente con la red del ente departamental en donde se encuentra ubicado el afiliado. De igual manera y una vez girados los recursos correspondientes a la UPCS por parte del ente territorial se priorizará el pago de las obligaciones contraídas con las instituciones que atienden a la población por la cual se recibe el recurso. Parágrafo. Lo dispuesto en el presente artículo no aplicará cuando en el ente departamental no se disponga de oferta de servicios suficiente en los niveles de complejidad necesarios de acuerdo con los contenidos del POS-S; cuando la no contratación obedezca a la baja calidad en la prestación de servicios o cuando por razones geográficas con el fin de garantizar la atención oportuna a los usuarios deba utilizarse la red prestadora ubicada en otro departamento por ser más cercana. Cuando se dé alguna de las circunstancias previstas en este parágrafo las entidades territoriales y las ARS deberán informar a la Superintendencia Nacional de Salud, con el fin de que verifique los hechos y de no encontrarlos ajustados a las normas, aplique los correctivos o sanciones correspondientes". DEC-REGL 1804 DE 1999 ARTÍCULO 4. Obligaciones de las entidades administradoras del régimen subsidiado. Son obligaciones de las entidades administradoras del régimen subsidiado, las siguientes, conforme las disposiciones vigentes: 1. Promover la afiliación de la población beneficiaria del régimen subsidiado, garantizando la libre elección por parte del beneficiario. 2. Afiliar a la población beneficiaria de subsidios y entregar el carné correspondiente que lo acredita como afiliado, en los términos fijados por las normas vigentes. 3. Administrar el riesgo en salud de sus afiliados, como aseguradoras y administradoras que son, procurando disminuir la ocurrencia de eventos previsibles de enfermedad o de eventos de enfermedad sin atención, evitando en todo caso la discriminación de personas con altos riesgos o enfermedades costosas. 4. Informar al beneficiario sobre aquellos aspectos relacionados con el contenido del POS-S, procedimientos para la inscripción, redes de servicios con que cuenta, deberes y derechos dentro del SGSSS, así como el valor de las cuotas moderadoras y copagos que debe pagar. 5. Organizar y garantizar la prestación de los servicios de salud previstos en el Plan Obligatorio de Salud, con el fin de obtener el mejor estado de salud de sus afiliados con cargo a las Unidades de Pago por Capitación correspondientes. Con este propósito gestionarán y coordinarán la oferta de servicios de salud, directamente o a través de la contratación con instituciones prestadoras de servicios y con profesionales de salud, implementarán sistemas de control de costos; informarán y educarán a los usuarios para el uso racional del sistema; establecerán procedimientos de garantía de calidad para la atención integral, eficiente y oportuna de los usuarios en las instituciones prestadoras de salud. 6. Asegurar los riesgos derivados de la atención de enfermedades de alto costo, calificadas por el Consejo Nacional de Seguridad Social, de acuerdo con las condiciones señaladas en el presente decreto. 7. Suministrar oportunamente a las Direcciones de Salud la información relacionada con sus afiliados y verificar en el momento de la afiliación que estas personas se encuentran dentro de la población prioritaria para la asignación de subsidios, conforme los listados entregados por las entidades territoriales. 8. Establecer el sistema de administración financiera de los recursos provenientes del subsidio a la demanda. 9. Organizar estrategias destinadas a proteger la salud de sus beneficiarios que incluya las acciones de promoción de la salud y prevención de la enfermedad, tratamiento y rehabilitación dentro de los parámetros de calidad y eficiencia. 10. Informar a la Superintendencia Nacional de Salud, alMinisterio de la Protección Social, a las entidades territoriales y demás autoridades correspondientes las irregularidades que se presenten en la operación del régimen subsidiado, en especial aquellos aspectos relacionados con los procesos de identificación, afiliación, carnetización de los beneficiarios de subsidios y deficiencia en la red prestadora de servicios, independientemente de las acciones internas que adelante para establecer las responsabilidades personales o institucionales y para la adopción de los correctivos correspondientes. 11. Cumplir con las disposiciones legales y las contenidas en el presente decreto. DEC-REGL 1804 DE 1999 ARTÍCULO 5. Requisitos para la operación del régimen subsidiado. La Superintendencia Nacional de Salud autorizará la operación del régimen subsidiado a las entidades que reúnan los siguientes requisitos: 1. Tener personería jurídica y estar organizadas como entidades promotoras de salud o empresas solidarias de salud. Estas últimas deberán estar constituidas como cooperativas, asociaciones mutuales o asociaciones de cabildos o resguardos indígenas. 2. Tener una razón social que la identifique como EPS del Sistema General de Seguridad Social en Salud o ESS. 3. Tener como objeto garantizar y organizar la prestación de los servicios incluidos en el POSS. En consecuencia deberá afiliar y carnetizar a la población beneficiaria de subsidios en salud y administrar el riesgo en salud de esta población. 4. Disponer de una organización administrativa y financiera que le permita cumplir con sus funciones y responsabilidades, en especial, un soporte informático que permita operar en forma oportuna una base de datos actualizada de sus afiliados y sus características socioeconómicas y contar con un sistema de evaluación de la calidad de los servicios ofrecidos. 5. Acreditar y mantener como mínimo un patrimonio equivalente a 10.000 salarios mínimos legales mensuales vigentes para la operación del régimen subsidiado. Serán procedentes los aportes en especie, los cuales se podrán efectuar en la forma de inmuebles con destino a la sede, así como de los bienes necesarios para la organización administrativa y financiera de la entidad. Para efecto del cálculo del capital mínimo a que se refiere el presente decreto, los bienes que se aporten en especie solamente se computarán hasta por un valor que en ningún caso podrá superar al cincuenta por ciento (50%) del capital mínimo exigido, los cuales serán tomados por el valor en libros. Parágrafo 1. Cuando la administradora del régimen subsidiado posea red prestadora deberá establecer una separación de cuentas entre el patrimonio destinado a la actividad de la entidad Administradora del Régimen Subsidiado y el patrimonio que tenga por objeto la prestación del servicio. Cuando la entidad opere en el régimen contributivo, deberá administrar los recursos del régimen subsidiado en cuentas independientes. DEC-REGL 1804 DE 1999 ARTÍCULO 6. Reglas para la obtención de la autorización de funcionamiento. Para la obtención de la autorización de funcionamiento se deberán tener en cuenta las siguientes reglas: 1. Requisitos para adelantar operaciones. Las personas jurídicas que pretendan actuar como administradoras del régimen subsidiado deberán obtener, con una antelación mínima de cuarenta y cinco (45) días a la fecha del respectivo período de contratación, el certificado de funcionamiento que expedirá la Superintendencia Nacional de Salud, de conformidad con lo previsto en la ley y el presente decreto. Las Entidades de naturaleza cooperativa y demás entidades del sector se regirán por las disposiciones propias de las administradoras del régimen subsidiado, en concordancia con las demás normas que les son aplicables de conformidad con su naturaleza. La promoción de la creación de las Administradoras de naturaleza comercial se regirá por lo previsto en los artículos 140 y 141 del Código de Comercio. 2. Contenido de la solicitud. La solicitud para obtener el certificado de funcionamiento de una Administradora del Régimen Subsidiado deberá estar acompañada de la siguiente documentación: a) El estudio de factibilidad que permita establecer la viabilidad financiera de la entidad y el proyecto de presupuesto para el primer año de operación; b) Los documentos que acrediten el monto del capital que se exige en el presente decreto; c) La acreditación de los instrumentos técnicos en materia de software, hardware y recurso humano disponibles con los cuales va a garantizar la correcta operación del régimen subsidiado, especialmente lo relacionado con el sistema de información frente a las autoridades administrativas y de inspección y vigilancia; d) El estudio sobre la capacidad de oferta de las instituciones prestadoras de servicios de salud y de la disponibilidad de profesionales y grupos de práctica de la región en donde proyecta operar, o a través de los cuales garantizará la prestación de los servicios de salud incluidos en el POS-S. Dentro de este estudio debe presentarse el plan de organización de la red para la prestación del POS-S ya sea a través de la infraestructura existente o de la propia en caso de que no exista oferta disponible, cerciorándose de que su organización y capacidad es la adecuada frente a los volúmenes de afiliación proyectados; e) El número máximo de afiliados que podrán ser atendidos de acuerdo con su capacidad y el área geográfica de su cobertura, indicando el período máximo dentro del cual alcanzará el respectivo límite mínimo, sin perjuicio de que una vez otorgada la autorización correspondiente, se puedan presentar modificaciones debidamente fundamentadas; f) El documento que acredite que en sus estatutos se ha incorporado el régimen previsto en el presente decreto; g) La información adicional que requiera la Superintendencia Nacional de Salud para cerciorarse del cumplimiento de los requisitos anteriores y los previstos en las disposiciones legales. 3. Publicidad de la solicitud y oposición de terceros. Dentro de los cinco (5) días hábiles siguientes al recibo de la documentación completa a que hace alusión el numeral precedente, la Superintendencia Nacional de Salud autorizará la publicación de un aviso sobre la intención de obtener el certificado de funcionamiento por parte de la entidad, en un diario de amplia circulación nacional y regional, en día domingo y en página impar, en el cual se exprese por lo menos, el nombre e identificación de las personas que se asociaron, el nombre de la entidad, dependencia, ramo o programa, el monto de su capital y el lugar en donde haya de funcionar, todo ello de acuerdo con la información suministrada en la solicitud. Tal aviso será publicado por cuenta de los interesados en dos ocasiones, con un intervalo no superior a siete (7) días calendario, con el propósito de que los terceros puedan presentar oposición en relación con dicha intención, a más tardar dentro de los cinco (5) días hábiles siguientes a la fecha de la última publicación. De la oposición se dará traslado inmediato al solicitante, dentro del día hábil siguiente al que se reciba. 4. Autorización para el funcionamiento. Surtido el trámite a que se refiere el numeral anterior, la Superintendencia Nacional de Salud deberá resolver la solicitud dentro de los treinta (30) días hábiles siguientes. La Superintendencia Nacional de Salud concederá la autorización para el funcionamiento de la entidad cuando la solicitud satisfaga los requisitos legales y verifique el carácter, la responsabilidad, la idoneidad y la solvencia patrimonial, de las personas que participen como socios, aportantes o administradores, en relación con la operación. DEC-REGL 1804 DE 1999 ARTÍCULO 7. Autorización especial. La Superintendencia Nacional de Salud podrá autorizar de manera excepcional a entidades administradoras del régimen subsidiado, cuando sea imposible cumplir con el requisito de afiliados mínimos, siempre y cuando acredite: 1. Ser la única ARS autorizada en la región por la Superintendencia Nacional de Salud. 2. La debida prestación de los servicios a sus afiliados en condiciones de calidad, oportunidad y eficiencia. 3. Una cartera no mayor de treinta (30) días con las instituciones proveedoras de bienes y prestadoras de servicios de salud. 4. Un patrimonio técnico saneado. 5. Un nivel de endeudamiento inferior al 50% del patrimonio. DEC-REGL 1804 DE 1999 ARTÍCULO 8. Autorización a las Cajas de Compensación Familiar para la administración directa de los recursos de que trata el artículo 217 de la Ley 100 de 1993. Las Cajas de Compensación Familiar podrán seguir administrando directamente los recursos del régimen subsidiado de conformidad con lo establecido en el artículo 217 de la Ley 100 de 1993, siempre y cuando tengan autorización de la Superintendencia Nacional de Salud para operar el régimen subsidiado y asuman las funciones establecidas propias del régimen. Con el fin de obtener la respectiva autorización para la administración directa de los recursos de que trata el artículo 217, estas entidades deberán presentar ante la Superintendencia Nacional de Salud: 1. El diseño de un programa especial para la administración de subsidios, en donde acredite su capacidad técnica, científica y administrativa para garantizar el aseguramiento, administración y la organización de los servicios de salud, incluida la acreditación de los instrumentos técnicos en materia de software y hardware, que permitan la correcta operación del régimen subsidiado, especialmente lo relacionado con el sistema de información frente a las autoridades administrativas y de inspección y vigilancia. 2. El estudio sobre la capacidad de oferta de las instituciones prestadoras de servicios de salud y de la disponibilidad de profesionales y grupos de práctica de la región en donde piensa operar, o a través de los cuales piensa garantizar la prestación de los servicios de salud incluidos en el POS-S. Dentro de este estudio debe presentarse el plan de organización de la red para la prestación del POS ya sea a través de la infraestructura existente o de la propia en caso de que no exista oferta disponible, cerciorándose de que su organización y capacitación es la adecuada frente a los volúmenes de afiliación proyectados. 3. La constitución de una cuenta independiente de sus rentas y bienes, con los recursos destinados a subsidios en salud. 4. Las demás que la Superintendencia Nacional de Salud requiera para cerciorarse de los requisitos anteriormente previstos. DEC-REGL 1804 DE 1999 ARTÍCULO 9. Convenio entre Cajas. Cuando una Caja de Compensación no obtenga autorización para administrar subsidios, la pierda o no reúna el número mínimo de afiliados exigido en el presente Decreto, podrá celebrar convenios con otras Cajas de Compensación autorizadas con el fin de que éstas administren dichos recursos. En estos casos se estimará el número de beneficiarios que está en capacidad de atender con el 80% de los recursos de que trata el artículo 217 de la Ley 100 de 1993, sin perjuicio del giro del 100% del recaudo a la Caja con la que se suscribió el convenio de administración. En el evento en que resulten excedentes en la operación, bien se trate de recursos o rendimientos, se aplicarán las normas sobre la materia. Cuando este convenio no se suscriba, la Caja de Compensación deberá girar el aporte obligatorio establecido en la Ley 100 de 1993 a la subcuenta de solidaridad del Fondo de Solidaridad y Garantía, Fosyga. Igualmente, deberá girar el saldo de recursos que no pueda ser objeto de convenio en términos efectivos de afiliación de la correspondiente población. DEC-REGL 783 DE 2000 ARTÍCULO 2. Asociación de Cajas de Compensación Familiar. Las Cajas de Compensación Familiar que no reúnan los requisitos exigidos en el Decreto 1804 de 1999 podrán asociarse entre sí con sujeción a la ley, de tal manera que la nueva entidad por ellas conformada garantice el cumplimiento de dichos requisitos, para administrar directamente los recursos de que trata el artículo 217 de la Ley 100 de 1993. En este caso deberán manejar en cuentas independientes de sus bienes y rentas los recursos destinados al régimen subsidiado de conformidad con las normas vigentes sobre la materia y la información financiera a los organismos de control deberá rendirse en forma consolidada por la nueva entidad. DEC-REGL 783 DE 2000 ARTÍCULO 3. Informe anual de las Cajas de Compensación Familiar. Las Cajas de Compensación Familiar estarán obligadas a presentar un reporte sobre su balance anual en relación con los recursos de que trata el artículo 217 de la Ley 100 de 1993 alMinisterio de la Protección Social, Dirección de Financiamiento y Gestión de Recursos, durante los primeros quince días de enero. Al finalizar el año calendario las Cajas de Compensación Familiar realizarán este balance con base en los recaudos efectivos de que trata el artículo 217 de la Ley 100 de 1993 y el valor de las Unidades de Pago por Capitación a que tiene derecho por cada uno de sus afiliados por la totalidad de la vigencia de los contratos suscritos durante el año. Si el balance arroja un superávit de capital, éste deberá ser administrado directamente por las Cajas de conformidad con lo establecido en el artículo 20 del Decreto 1804 de 1999 con sujeción a la reglamentación expedida por el Consejo Nacional de Seguridad Social en Salud y en caso de arrojar déficit el FOSYGA girará las sumas a que haya lugar con cargo a los recursos de la subcuenta de solidaridad, previa autorización del Consejo Nacional de Seguridad Social en Salud. UBICAR DEC-REGL 1804 DE 1999 ARTÍCULO 10. Restitución de recursos. Cuando una entidad territorial realice un pago de lo no debido a una administradora del régimen subsidiado, ésta deberá dentro de los quince (15) días siguientes a que sea determinado el hecho en forma plena, restituir tales recursos a la entidad que ha efectuado el pago. Si el pago no se ha efectuado en el plazo señalado en el artículo anterior, la entidad administradora deberá informar al ente territorial, para que éste realice los descuentos de tales recursos y sus rendimientos, calculados estos últimos a tasa del mercado. La Superintendencia Nacional de Salud dará traslado a las autoridades competentes, sin perjuicio de la restitución de los recursos por parte de la ARS. DEC-REGL 1804 DE 1999 ARTÍCULO 11. Socios o administradores de una ARS. No podrán ser socios o administradores de una ARS: 1. Quienes hayan sido directores de empresas intervenidas por la Superintendencia Nacional de Salud o el Ministerio de la Protección Social, siempre que administrativamente se les hubiere encontrado responsables por actos que han merecido sanción por dolo o culpa grave. 2. Los representantes legales o administradores de otra EPS, ARS o IPS y los socios de estas, salvo que en este último caso se trate de entidades de naturaleza cooperativa o sociedades anónimas abiertas. 3. Quienes hayan sido condenados a pena privativa de la libertad, excepto cuando se trate de delitos políticos o culposos, salvo que estos últimos hayan afectado la administración pública. 4. Los miembros de los órganos de gobierno, de dirección del Sistema General de Seguridad Social en Salud y de las corporaciones públicas y sus parientes dentro del cuarto grado de consanguinidad, segundo de afinidad o primero civil, salvo cuando se trate de una entidad pública y actúen en razón de su cargo como administradores. 5. Los directores y servidores de los organismos públicos que norman o supervisan la actividad de las empresas, el cónyuge y sus parientes dentro del cuarto grado de consanguinidad, segundo de afinidad o primero civil. 6. Los que, como directores o gerentes de una persona jurídica, hayan resultado administrativamente responsables durante los dos (2) años anteriores por actos que han merecido sanción. 7. Los que se encuentren inhabilitados para ejercer el comercio. DEC-REGL 1804 DE 1999 ARTÍCULO 12. Contratación con terceros para las actividades de afiliación y carnetización. Los terceros con los cuales se contraten las actividades de afiliación y carnetización deberán acreditar ante la ARS correspondiente garantías suficientes, que permitan asegurar el reintegro de recursos en caso de afiliaciones fraudulentas o irregulares, como consecuencia de las cuales la administradora deba reintegrar recursos a las entidades territoriales. Los pagos por afiliaciones a los terceros únicamente se podrán realizar sobre aquellos afiliados que no hubieran sido rechazados por los entes territoriales, sin perjuicio de la irregularidad del pago en caso de que en fecha posterior se determine la afiliación fraudulenta o irregular. Parágrafo. Con independencia de la contratación que se pueda hacer con terceros para la ejecución de estas actividades, la responsabilidad en la afiliación y carnetización, así como el reintegro de los recursos a la entidad territorial, se mantiene en cabeza de la ARS. DEC-REGL 1804 DE 1999 ARTÍCULO 13. Operaciones no autorizadas. Las ARS no podrán: 1. Adquirir bienes inmuebles o realizar cualquier tipo de inversión de compra o arrendamiento financiero con cargo a los recursos correspondientes a las unidades de pago por capitación, salvo aquel porcentaje que resulte al deducir del 100% del ingreso los valores porcentuales necesarios para cancelar en forma oportuna las obligaciones con los proveedores de bienes y prestadores de servicios de salud conforme las disposiciones legales y contractuales vigentes y los recursos necesarios para el pago de sus empleados y servidores. 2. Utilizar los recursos correspondientes a las UPC-S para respaldar créditos de los asociados, otorgar préstamos a sus asociados o terceros, salvo que se trate de recursos producto de utilidades, hecho este que deberá quedar reflejado en los estados financieros. 3. Otorgar préstamos, con los recursos del régimen, a sus asociados, administradores o empleados, salvo que se trate de utilidades liquidadas y efectivamente ingresadas en el flujo de caja, conforme reglamento general aprobado por la Junta Directiva u órgano máximo de administración. DEC-REGL 1804 DE 1999 ARTÍCULO 14. Utilización del capital. El importe del capital social inicial solo podrá ser utilizado durante la etapa de organización para: 1. Cobertura de los gastos que dicho proceso demande. 2. Compra o construcción de inmuebles para uso de la empresa. 3. Compra del mobiliario, equipo y máquinas requeridas para el funcionamiento de la empresa. El remanente que no podrá ser inferior al cincuenta por ciento (50%) del capital inicial deberá ser invertido en valores de entidades vigiladas por la Superintendencia Financiera de manera que se garantice seguridad, eficiencia y rentabilidad. Una vez inicie operaciones, podrá comprometer estos recursos en contratación de bienes y servicios necesarios para garantizar la prestación de servicios de salud a su población afiliada. En todo caso el patrimonio mínimo deberá mantenerse so pena de incurrir en causal de suspensión y revocatoria de la autorización de funcionamiento. DEC-REGL 1804 DE 1999 ARTÍCULO 15. Garantía de los organizadores. Los organizadores de una ARS garantizarán personal y solidariamente la realización de los aportes de capital al momento de la constitución. DEC-REGL 1804 DE 1999 ARTÍCULO 16. Empresas Solidarias de Salud. Las empresas solidarias de salud que no reúnan los requisitos para realizar la labor de aseguramiento en el régimen subsidiado conforme el presente decreto, podrán: 1. Fusionarse o asociarse con otras empresas solidarias con el fin de acreditar los requisitos exigidos para ser autorizadas como administradoras del régimen subsidiado. 2. Reorientar su actividad y contratar con las entidades territoriales, entidades promotoras de salud y administradoras del régimen subsidiado la realización de las acciones de promoción de la salud y prevención de la enfermedad. 3. Reorientar su actividad y ejercer control social sobre las entidades que aseguran y prestan servicios de salud a la población beneficiaria del régimen subsidiado. DEC-REGL 1804 DE 1999 ARTÍCULO 20. Obligaciones de las Cajas de Compensación Familiar. Los excedentes de los recursos que de acuerdo con lo dispuesto por el artículo 217 de la Ley 100 de 1993 administran directamente las Cajas de Compensación Familiar, en cuentas independientes del resto de sus rentas y bienes, serán destinados para financiar la ampliación de cobertura al régimen subsidiado mediante el otorgamiento de subsidios parciales para la población de los niveles 3 y 4 del Sisben, conforme reglamentación del Consejo Nacional de Seguridad Social en Salud. DEC-REGL 515 DE 2004 ARTÍCULO 1. Objeto y campo de aplicación. El presente decreto capitulo tiene por objeto definir las condiciones y procedimientos de habilitación y revocatoria de habilitación de las Entidades Administradoras del Régimen Subsidiado, ARS. DEC-REGL 506 DE 2005 ARTÍCULO 1. El artículo 2º del Decreto 515 de 2004 quedará así: Artículo 2º. De la habilitación. Para garantizar la administración del riesgo en salud de sus afiliados y la organización de la prestación de los servicios de salud, las entidades objeto del presente decreto, deberán dar cumplimiento a las siguientes condiciones: 2.1 De operación: Necesarias para determinar la idoneidad de las ARS para la administración del riesgo en salud en cada una de las áreas geográficas donde va a operar. 2.2 De permanencia: Necesarias para que el funcionamiento de las Administradoras del Régimen Subsidiado, en desarrollo de su objeto social y respecto de cada una de las áreas geográficas que le fueron habilitadas, se ajuste a las condiciones de operación. El cumplimiento de las condiciones de permanencia se deberá demostrar y mantener durante todo el tiempo de operación. Para su permanencia y operación en más de una de las regiones que establezca el CNSSS deberán acreditar como mínimo un número de 300.000 personas afiliadas antes del 1º de abril de 2005 y 400.000 antes del 1º de abril 2006. Las entidades que se constituyan a partir de la fecha, deberán acreditar un número mínimo de 400.000 afiliados, sin lugar a excepción, vencido el segundo año de operación. Para su permanencia y operación en una sola de las regiones que establezca el CNSSS deberán acreditar como mínimo un número de 100.000 personas afiliadas antes del 1º de abril de 2005 y 150.000 antes del 1º de abril de 2006. De conformidad con las disposiciones vigentes, el número mínimo de afiliados con los que podrán operar las Administradoras del Régimen Subsidiado Indígenas, será concertado entre el Consejo Nacional de Seguridad Social en Salud y los Pueblos Indígenas teniendo en cuenta sus especiales condiciones de ubicación geográfica y número de habitantes indígenas en la región, pero en todo caso, por lo menos el 60% de los afiliados de la EPS o ARS indígena deberá pertenecer a Pueblos Indígenas tradicionalmente reconocidos¿. DEC-REGL 515 DE 2004 ARTÍCULO 3º. Condiciones para la habilitación. Las condiciones de operación y de permanencia, incluyen la capacidad técnico-administrativa, financiera, tecnológica y científica. 3.1. Condiciones de capacidad técnico-administrativa. Es el conjunto de requisitos establecidos por el Ministerio de la Protección Social, relacionados con la organización administrativa y sistema de información de la respectiva entidad, así como los procesos para el cumplimiento de sus responsabilidades en mercadeo, información y educación al usuario, afiliación y registro en cada área geográfica. 3.2. Condiciones de capacidad financiera. Son los requisitos establecidos por el Ministerio de la Protección Social para acreditar la capacidad financiera necesaria para garantizar la operación y permanencia de las Entidades Administradoras del Régimen Subsidiado. 3.3. Condiciones de capacidad tecnológica y científica. Son aquellas establecidas por el Ministerio de la Protección Social como indispensables para la administración del riesgo en salud, la organización de la red de prestadores de servicios y la prestación de los planes de beneficios en cada una de las áreas geográficas. DEC-REGL 515 DE 2004 ARTÍCULO 10. De la entidad competente para otorgar la habilitación. La Superintendencia Nacional de Salud será la entidad competente para habilitar a las ARS. DEC-REGL 515 DE 2004 ARTÍCULO 11. Solicitud de habilitación. Las entidades que a partir de la vigencia del presente decreto, soliciten la autorización como entidades administradoras del régimen subsidiado, además de cumplir los requisitos establecidos en las normas vigentes para la misma, deberán acreditar las condiciones de operación previstas en el presente decreto. Una vez habilitadas, presentarán ante la Superintendencia Nacional de Salud, la información que demuestre el cumplimiento de las condiciones de permanencia, dentro de los seis (6) meses siguientes al otorgamiento de la habilitación. Vencido dicho plazo, sin que se cumplan las condiciones de permanencia, la Superintendencia Nacional de Salud procederá a la revocatoria de la habilitación respectiva. DEC-REGL 3880 DE 2005 ARTÍCULO 1. El artículo 12 del Decreto 515 de 2004, modificado por el artículo 2° del Decreto 506 de 2005, quedará así: “Artículo 12. Habilitación de las entidades autorizadas. Las entidades que a la entrada en vigencia del presente decreto (1 DE NOVIEMBRE DE 2005), se encuentren administrando el régimen subsidiado, tendrán un plazo máximo de seis (6) meses, contados a partir del 1° de marzo de 2004, para solicitar la habilitación. Estas entidades podrán seguir operando, hasta tanto la Superintendencia Nacional de Salud, antes del 28 de febrero del 2006, profiera el acto administrativo que decida sobre la habilitación, sin perjuicio de los recursos que por la vía administrativa procedan contra el mismo y del plazo de los Planes de Desempeño o de Mejoramiento o de Actividades que se suscriban o sean ordenados por la Superintendencia Nacional de Salud”. TRANSITORIO DEC-REGL 515 DE 2004 ARTÍCULO 13. Verificación del cumplimiento de las condiciones de habilitación. La Superintendencia Nacional de Salud, realizará como mínimo en forma anual el monitoreo de la entidad habilitada, para evaluar el cumplimiento de las condiciones de permanencia previstas en el presente decreto. En caso de verificarse deficiencias o irregularidades en el cumplimiento de tales condiciones, la Superintendencia Nacional de Salud adoptará las medidas a que hubiere lugar, de acuerdo con las facultades establecidas en las disposiciones vigentes. DEC-REGL 3880 DE 2005 ARTÍCULO 2.Para efectos del proceso de habilitación, la Superintendencia Nacional de Salud podrá habilitar sujeto al cumplimiento de Planes de Mejoramiento o de Desempeño o de Actividades que se suscriban u ordenen para cada una de las Entidades Administradoras del Régimen Subsidiado, con el fin de que se ajusten a la totalidad de los estándares mínimos a que se refiere el Decreto 515 de 2004 y mantenerlos en los subsiguientes monitoreos de habilitación. El proceso de habilitación incluirá los planes de desempeño previos y se ocupará de las circunstancias que determinaron las medidas cautelares impartidas previamente, por lo tanto, estas medidas cautelares se aplicarán, si fuere el caso, cuando se resuelva sobre la habilitación, sin perjuicio de las nuevas medidas que considere necesarias la Superintendencia Nacional de Salud, y de las demás funciones asignadas por la ley a esa entidad. Al vencimiento de los Planes de Mejoramiento o de Desempeño o de Actividades sin que hayan cumplido los estándares mínimos se procederá a la revocatoria de la habilitación o a la revocatoria de la autorización de funcionamiento. Esta medida también podrá aplicarse en cualquier momento, cuando a juicio de la Superintendencia Nacional de Salud, esta determine que no es posible el cumplimiento en los plazos pactados u ordenados en los mencionados Planes. DEC-REGL 3880 DE 2005 ARTÍCULO 3. El desempeño de estas funciones y, en general los procesos cíclicos y periódicos de habilitación, se podrán hacer por contratos de prestación de servicios o mediante la aprobación de la planta temporal a que se refiere el artículo 21 de la Ley 909 de 2004. DEC-REGL 3880 DE 2005 ARTÍCULO 4.Las Cajas de Compensación Familiar que siendo integrantes de uniones temporales para la administración del régimen subsidiado hayan hecho uso de la posibilidad del retiro voluntario parcial de la unión temporal, consagrada en el Decreto 506 de 2005 podrán continuar operando con base en la autorización entregada a la unión temporal de la cual hacían parte hasta tanto se resuelva por parte de la Superintendencia Nacional de Salud la nueva solicitud individual de habilitación como ARS. Lo dispuesto en el presente artículo solo aplicará para las Cajas de Compensación Familiar que hayan solicitado su habilitación dentro de los términos previstos en el Decreto 506 de 2005. DEC-REGL 515 DE 2004 ARTÍCULO 15. Prácticas no autorizadas. Se consideran prácticas no autorizadas respecto de las entidades de que trata el presente decreto, las siguientes: 15.1. Ninguna administradora del régimen subsidiado o convenio de entidades o propietarios, podrá tener más del 25% de los afiliados del régimen subsidiado del orden nacional. 15.2. A las entidades de que trata el presente decreto, les están prohibidas las restricciones o alianzas de cualquier naturaleza que afecten el derecho a la libre competencia o el derecho a la libre escogencia de los afiliados. 15.3. Se encuentra prohibida cualquier forma de estipulación, acuerdo o franquicia, en virtud de la cual se ofrezcan a través de terceros, planes de beneficios que impliquen por parte de la entidad habilitada y concedente no asumir directamente la responsabilidad del riesgo en salud y del aseguramiento de la población afiliada. Quien incurra en esta práctica será responsable frente a los afiliados y los proveedores, de conformidad con las normas vigentes. DEC-REGL 515 DE 2004 ARTÍCULO 16. Revocatoria de la habilitación. La Superintendencia Nacional de Salud revocará la habilitación de las administradoras de régimen subsidiado, cuando se verifique el incumplimiento de alguna o algunas de las condiciones previstas para la misma o de las que a continuación se señalan: 16.1. La provisión de servicios de salud a través de prestadores de servicios, que de acuerdo con el pronunciamiento de la dirección departamental o distrital de salud incumplan con las condiciones de habilitación. 16.2. La realización de operaciones que deriven en desviación de recursos de la seguridad social. 16.3. La realización de operaciones directas o indirectas con vinculados económicos o la celebración de contratos de mutuo, créditos, otorgamiento de avales y garantías a favor de terceros. 16.4. La utilización de intermediarios para la organización y administración de la red de prestadores de servicios, en términos diferentes a lo establecido en el presente decreto. 16.5. La realización de actividades que puedan afectar la prestación del servicio, la correcta administración o la seguridad de los recursos del Sistema General de Seguridad Social en Salud. DEC-REGL 515 DE 2004 ARTÍCULO 17. Efectos de la revocatoria de la habilitación. Las entidades a las que le fuere revocada la habilitación por incumplir cualquiera de las condiciones de habilitación o las conductas previstas en el artículo anterior, no podrán administrar recursos o planes de beneficios de salud y deberán abstenerse de ofrecer estos servicios, sin perjuicio de las sanciones en materia administrativa, fiscal, civil y penal a que hubiere lugar. DEC-REGL 515 DE 2004 ARTÍCULO 18. Retiro voluntario de las Entidades Administradoras del Régimen Subsidiado. Cualquier Entidad que administre el régimen subsidiado, podrá retirarse voluntariamente, siempre y cuando hayan informado su decisión a la Superintendencia Nacional de Salud, con una anticipación no inferior a cuatro (4) meses y con un plan de información claro que garantice el traslado de los afiliados a otra entidad. Durante este lapso, la Entidad que se retira, está obligada a garantizar la continuidad de los servicios a los afiliados. Las Administradoras del Régimen Subsidiado, se ajustarán para estos efectos, a lo dispuesto por el Consejo Nacional de Seguridad Social en Salud. Parágrafo. La Entidad Administradora del Régimen Subsidiado que se haya retirado voluntariamente del Sistema General de Seguridad Social en Salud, no podrá obtener una nueva habilitación, dentro de los tres (3) años siguientes al retiro. DEC-REGL 515 DE 2004 ARTÍCULO 24. Definición de requisitos, condiciones y estándares. Los requisitos, condiciones y estándares a que se refiere el presente decreto, serán definidos por el Ministerio de la Protección Social, a más tardar dentro del mes siguiente a la entrada en vigencia del presente decreto. DEC-REGL 506 DE 2005 ARTÍCULO 3º. Retiro voluntario parcial. Las entidades a las que se refiere el Decreto 515 de 2004 podrán optar por el retiro voluntario parcial de áreas geográficas donde estén prestando sus servicios o donde hayan pretendido su habilitación o retirarse de una unión temporal, consorcio o convenio de asociación. El retiro voluntario parcial de las uniones temporal es, consorcios o convenios de asociación, no afecta la autorización de funcionamiento que actualmente posee o que poseen sus integrantes, autorizados con anterioridad ni la posibilidad de solicitar una nueva habilitación, siempre y cuando, cumplan con todos los requisitos del proceso de habilitación en las áreas donde continúe actuando o pretenda continuar actuando. Para que proceda el retiro voluntario parcial, este deberá manifestarse expresamente a la Superintendencia Nacional de Salud, dentro de los tres (3) meses siguientes a la vigencia del presente decreto. La entidad que solicita el retiro parcial deberá garantizar la continuidad de los servicios a los afiliados hasta tanto se pronuncie la Superintendencia Nacional de Salud y se haya consolidado el traslado de sus afiliados conforme a las disposiciones vigentes. En el caso de las Cajas de Compensación Familiar que se retiren de una Unión Temporal para continuar administrando individualmente el régimen subsidiado, los afiliados del departamento donde se encuentre operando la Caja de Compensación Familiar integrante de la Unión Temporal, seguirán con la respectiva Caja. En cuanto a la habilitación de las entidades que ejerzan el retiro voluntario parcial de una zona geográfica específica, la Superintendencia Nacional de Salud surtirá el proceso de habilitación con la presentación que hubieren realizado en su debida oportunidad en el área geográfica remanente. DEC-REGL 506 DE 2005 ARTÍCULO 5º. De la revocatoria, la suspensión del certificado de funcionamiento o la revocatoria de la habilitación. La revocatoria y la suspensión del certificado de funcionamiento o la revocatoria de habilitación de una Entidad Promotora de Salud o de una Entidad Administradora del Régimen Subsidiado, cualquiera sea el régimen que administre o la naturaleza jurídica de la entidad, podrá adoptarse por el Superintendente Nacional de Salud, en cualquier momento que se establezca alguna de las causales a que se refieren los artículos 230 y 153 numeral 4 de la Ley 100 de 1993 o las que se determinen en las disposiciones legales, reglamentarias o estatutarias vigentes, mediante providencia debidamente motivada, previo un derecho de contradicción el cual tendrá como mínimo un período para la defensa de cinco (5) días hábiles. La existencia de estas causales podrá establecerse, a partir de la información que reposa en la Superintendencia Nacional de Salud con ocasión de la información que las entidades deban enviar en cumplimiento de regulaciones de carácter general o en virtud de información que se les solicite de manera particular a la entidad vigilada; a través de la información que se obtenga en ejercicio de las actividades de inspección, vigilancia y control; o a partir de las visitas que realice el organismo de control. Como consecuencia de la revocatoria del certificado de funcionamiento o de la habilitación de una Entidad Promotora de Salud o Entidad Administradora del Régimen Subsidiado, la Superintendencia Nacional de Salud podrá efectuar la toma de posesión de bienes, haberes y negocios, adoptar medidas cautelares o permitir que la entidad a la cual se le revocó proceda de acuerdo con sus propios estatutos, previas instrucciones de la Superintendencia Nacional de Salud. DEC-REGL 506 DE 2005 ARTÍCULO 6. Medidas cautelares y toma de posesión. Las medidas cautelares y la toma de posesión de bienes haberes y negocios se regirán por las disposiciones contempladas en el Estatuto Orgánico del Sistema Financiero. La toma de posesión de bienes haberes y negocios se podrá adoptar como consecuencia de la revocatoria del certificado de funcionamiento o de la habilitación, por el cumplimiento de las causales previstas en los estatutos para la liquidación o por la ocurrencia de las causales de revocatoria, cuando esté en riesgo el manejo de los recursos públicos de la seguridad social en salud o la prestación del servicio a sus afiliados. Las medidas cautelares y de toma de posesión, que en ejercicio de sus funciones adopte la Superintendencia Nacional de Salud, serán de aplicación inmediata. En consecuencia, el recurso de reposición que proceda contra las mismas no suspenderá la ejecutoriedad del acto administrativo. La revocatoria del certificado de funcionamiento o de la habilitación pueden adoptarse simultáneamente o de manera independiente con la toma de posesión, cuando esas mismas causales que la originan puedan poner en peligro los recursos de la seguridad social en salud o la atención de la población afiliada. Cuando la revocatoria sea simultánea con la toma de posesión, el procedimiento, los recursos, las reglas y los efectos serán los de la toma de posesión. DEC-REGL 4127 DE 2005 ARTÍCULO 1. Número mínimo de afiliados de una ARS-I o EPSI. Para la permanencia en el Sistema General de Seguridad Social en Salud y sin perjuicio del cumplimiento de las condiciones de habilitación vigentes, las ARS-I o EPS-I deben acreditar a más tardar el 1° de abril de 2006 el número mínimo de 100.000 afiliados. Sin embargo, las ARS-I o EPS-I podrán operar con menos afiliados siempre y cuando, acrediten los porcentajes de población indígena establecidos en el siguiente cuadro: Proporción de población indígena sobre el total de afiliados a la ARS o EPS 90% 80% 70% 60% Número mínimo de afiliados a partir del 1° de abril de 2006 25.000 - 40.000 40.001 - 50.000 50.001 - 75.000 75.001 - 100.000 o más PARÁGRAFO 1. Para el 1° de enero del 2006 las ARS-I o EPS-I deberán acreditar por lo menos el cincuenta por ciento (50%) del número mínimo de afiliados conforme a las proporciones de población indígena señaladas en la tabla establecida en el presente artículo. PARÁGRAFO 2. La Superintendencia Nacional de Salud podrá autorizar un (1) año más de plazo para el cumplimiento del número mínimo de afiliados señalado en el presente artículo para aquellas ARS-I o EPS-I que, cumpliendo el porcentaje mínimo de población indígena definido en el artículo 14 de la Ley 691 de 2001 no acrediten el número mínimo de afiliados exigidos, siempre y cuando, a partir de la vigencia del presente decreto hayan ampliado su cobertura única y exclusivamente con población indígena. CAPITULO III REGÍMENES ESPECIALES Madres comunitarias DEC-REGL 47 DE 2000 ARTÍCULO 17. Afiliación al régimen contributivo. Las personas que hacen parte del grupo familiar de la madre o padre comunitario no serán afiliados al régimen contributivo, serán tenidos en cuenta como población prioritaria para la afiliación al régimen subsidiado conforme lo establece el artículo 1 de la Ley 509 de 1999. DEC-REGL 783 DE 2000 ARTÍCULO 15. El artículo 20 del Decreto 047 de 2000, quedará así: "Artículo 20. Pago de aportes. Las madres comunitarias pagarán el valor de sus aportes a la Entidad Promotora de Salud a la cual se encuentre afiliada, en las mismas fechas conforme las normas vigentes en materia de recaudo de aportes a través de las instancias administrativas establecidas por el programa de hogares de bienestar." Comunidades indígenas DEC-REGL 1811 DE 1990 ARTÍCULO 1. La prestación de servicios de salud a las comunidades indígenas del país, se cumplirá en lo sucesivo con sujeción a las siguientes disposiciones. DEC-REGL 1811 DE 1990 ARTÍCULO 2. Todo programa y, en general, toda acción de salud que se proyecte adelantar en comunidades indígenas deberá ser previamente acordada con ellas y aprobada por los respectivos cabildos o autoridades que ejerzan el gobierno interno de las mismas. Parágrafo. Con el fin de garantizar decisiones fundamentales en la reflexión, deberá respetarse la lengua, los mecanismos propios de discusión comunitaria y toma de decisiones, y dedicar el tiempo suficiente a los análisis y discusiones, podrán las autoridades tradicionales, invitar a las organizaciones indígenas o cualquier otra persona que estimen conveniente. DEC-REGL 1811 DE 1990 ARTÍCULO 3. La formulación y ejecución de programas de salud en comunidades indígenas, deberán consultar y aprovechar las reflexiones, trabajos y estudios realizados en esta materia y definir metodologías para acrecentar y depurar la experiencia en dicho campo. DEC-REGL 1811 DE 1990 ARTÍCULO 4. El Ministerio de la Protección Social, las Direcciones Seccionales y Locales de Salud en cuya jurisdicción existan comunidades indígenas, harán convenios con las Escuelas de Ciencias de la Salud, con el fin de que éstas orienten programas o contenidos de formación tendiente a proporcionar profesionales y técnicos socialmente conscientes y capacitados para el trabajo con comunidades indígenas. Tanto en el diseño como en la ejecución de tales programas de formación deberá garantizarse una amplia participación a las comunidades indígenas. DEC-REGL 1811 DE 1990 ARTÍCULO 5.. En adelante, la selección y el trabajo de los promotores de salud en las comunidades indígenas estarán sometidos a las siguientes normas generales: a) La selección del promotor será hecha por la comunidad interesada y será ratificada por la autoridad tradicional del grupo. El cargo, la capacitación y las funciones de cada promotora se definirán de acuerdo con la comunidad, tomando en cuenta las necesidades de esta y las capacidades del candidato; b) Las Direcciones Seccionales y Locales del Ministerio de la Protección Social proporcionarán los medios necesarios para el cumplimiento de las funciones del promotor. De igual manera, definirán y adoptarán un modelo de educación del promotor y un sistema de contactos frecuentes y regulares que permitan apoyar y mejorar sus acciones y conocimientos. En el cumplimiento de estas últimas responsabilidades, se tendrá como propósito de interés prioritario el establecimiento de una adecuada red de radio-comunicación; c) Los promotores de salud de las comunidades indígenas tendrán el carácter de interlocutores permanentes entre las comunidades y las Direcciones Seccionales y Locales de Salud para la ejecución de las acciones y programas convenidos; d) Los cabildos o capitanes o, en general, las autoridades tradicionales propias de sus comunidades, en coordinación con los organismos seccionales y locales de salud respectivos, ejercerán la vigilancia y el control sobre la marcha de los programas de salud tanto en el cumplimiento del promotor como en el uso de los recursos destinados tales programas; e) Las comunidades indígenas demasiado pequeñas para justificar la creación de un cargo de promotor, que, por especiales razones culturales, linguísticas o de aislamiento, no pueden disfrutar de los servicios del promotor más cercano, podrán demandar y obtener de las Direcciones Seccionales o Locales de Salud, la capacitación de unos de sus miembros como voluntario, cuyo trabajo se regirá por las mismas normas que en este Decreto rigen al del promotor. No podrán las Direcciones Seccionales o Locales de Salud, so pretexto de lo dispuesto en este literal, eludir el debido cubrimiento de salarios a los promotores indígenas, ni la responsabilidad de creación de los cargos de promotores cuando las condiciones y necesidades así lo demanden. DEC-REGL 1811 DE 1990 ARTÍCULO 6. La prestación de servicios de salud para las comunidades indígenas será gratuita. Esta gratuidad no excluye el que las comunidades, en armonía con su tradición cultural, puedan pactar contraprestaciones a los servicios recibidos, pero en tal caso, dichas contraprestaciones tendrán que estar representadas en compromisos o acciones decididas por la propia comunidad y orientadas a realizar obras de interés comunitario que faciliten el éxito de los programas de salud. DEC-REGL 1811 DE 1990 ARTÍCULO 7. Con el fin de dar cumplimento al artículo anterior y dar aplicación a lo ordenado en el artículo 19 de la Ley 31 de 1967, el Ministerio de Salud, con la colaboración de las Direcciones Seccionales y Locales de Salud y de las propias comunidades indígenas, estudiarán y adoptarán fórmulas adecuadas para ampliar los recursos que demande el cumplimiento de tales compromisos. DEC-REGL 1811 DE 1990 ARTÍCULO 8. El Ministerio de la Protección Social creará un grupo de atención en salud a las comunidades indígenas, compuesto por funcionarios con experiencia en este campo, con dedicación exclusiva y con las siguientes funciones: a) Definir las políticas generales para la prestación de servicios de salud en comunidades indígenas, con arreglo a las disposiciones de este Decreto; b) Centralizar y difundir las reflexiones y experiencias en prestación de servicios de salud a comunidades indígenas; c) Asesorar las Direcciones Seccionales y Locales de Salud para la adecuada prestación de tales servicios; d) Diseñar modelos especiales de información epidemiológica, que permitan establecer el estado de morbimortalidad de las comunidades; e) Coordinar con la División de Asuntos Indígenas del Ministerio de Gobierno y con las demás entidades estatales que tienen responsabilidades con comunidades indígenas, la formulación de las políticas de salud y de desarrollo, a fin de garantizar una acción coherente y eficaz del Estado en las comunidades indígenas; f) Promover la investigación sobre condiciones y mecanismos de diálogo entre las comunidades indígenas, sus sistemas de salud y la medicina institucional. DEC-REGL 1811 DE 1990 ARTÍCULO 9. Los organismos de dirección seccional de salud, en cuya jurisdicción existan comunidades indígenas, integrarán un grupo, o designarán un funcionario para el cumplimiento de las siguientes funciones: a) Asumir la responsabilidad de la adecuación y ejecución de las políticas generales para la prestación de servicios de salud de las comunidades indígenas; b) Coordinar y supervisar la prestación de servicios de salud a las comunidades indígenas, por los municipios e instituciones de su área de influencia, así como coordinar, con la Oficina Regional de la División de Asuntos Indígenas del Ministerio de Gobierno y demás entidades estatales, la adecuada prestación de servicios en el departamento, intendencia o comisaría; c) Coordinar con las instituciones de educación en salud la formación de recursos humanos y los programas de educación continuada para promotores indígenas. DEC-REGL 1811 DE 1990 ARTÍCULO 10. Los organismos de dirección local, en cuya jurisdicción existan comunidades indígenas, crearán un grupo o designarán un funcionario para el cumplimiento de las siguientes funciones: a) Adecuar y ejecutar las políticas, planes y programas de salud para las comunidades indígenas de su territorio y adoptar los sistemas de información epidemiológica; b) Actuar como interlocutor permanente Dirección Seccional; entre cada comunidad, la Dirección Local y la c) Visitar a las comunidades de su jurisdicción, por lo menos una vez al año. Evaluar conjuntamente con el Cabildo, Capitán o cabeza de la autoridad tradicional y la comunidad, los planes, programas y acciones del año anterior y definir los del año siguiente, con los recursos que demande su ejecución. De cada reunión se levantará un acta-resumen, aprobada y suscrita por las autoridades del grupo y el funcionario, y de la cual se remitirán copias a la Dirección Seccional, al Alcalde respectivo, a la representación regional de la División de Asuntos Indígenas y a la organización regional indígena correspondiente; d) Coordinar con las instituciones prestadoras de servicios del municipio respectivo la atención a pacientes provenientes de las comunidades indígenas con arreglo a las disposiciones del presente Decreto. Parágrafo transitorio. En aquellos lugares donde no se haya conformado organismo de dirección local, o que éste no pudiere asumir las funciones asignadas en el artículo anterior, la Dirección Seccional, en desarrollo del principio de subsidiariedad, las asumirá. DEC-REGL 1811 DE 1990 ARTÍCULO 11. Las relaciones entre las comunidades indígenas y los organismos de dirección seccional y local, reguladas por los artículos 9 y 10 del presente Decreto se ejercerán sin perjuicio del derecho de las comunidades a formar parte de los organismos de participación comunitaria del sistema de salud. DEC-REGL 2716 DE 2004 ARTÍCULO 1. Las Administradoras Indígenas de Salud, ARSI, y Entidades Promotoras de Salud Indígenas, EPSI, que actualmente se encuentren operando en el régimen subsidiado y las que se llegaren a conformar, deberán acreditar que como mínimo el 60% de sus afiliados pertenecen a pueblos indígenas tradicionalmente reconocidos de conformidad con la Ley 691 de 2001. DEC-REGL 2716 DE 2004 ARTÍCULO 2. Para efectos de lo previsto en el artículo 12 del Decreto 515 de 2004, la Superintendencia Nacional de Salud habilitará las ARSI o EPSI que acrediten al momento de la solicitud respectiva, además de los requisitos exigibles conforme a las normas vigentes, el cumplimiento del requisito previsto en el artículo 1 ° del presente decreto. (UBICAR) DEC-REGL 3183 DE 2004 ARTÍCULO 1. El inciso 2° del artículo 2° del Decreto 2716 de 2004 quedará así: "La Superintendencia Nacional de Salud revocará, dentro de los tres (3) meses siguientes a la presentación de la solicitud de habilitación de las Administradoras del Régimen Subsidiado, ARSI, o Entidades Promotoras de Salud Indígenas, la autorización de aquellas entidades que no acrediten al momento de presentar la solicitud, el requisito previsto en el artículo 1° del presente decreto". DEC-REGL 2716 DE 2004 ARTÍCULO 2 (continuación) Parágrafo. Las ARSI o EPSI no podrán celebrar con las entidades territoriales nuevos contratos de aseguramiento o adicionar los ya existentes hasta tanto no acrediten ante la Superintendencia Nacional de Salud el cumplimiento del porcentaje mínimo de afiliados indígenas. DEC-REGL 2716 DE 2004 ARTÍCULO 3. Con el fin de garantizar la continuidad del aseguramiento de la población afiliada a las ARSI o EPSI que sean revocadas por la Superintendencia Nacional de Salud, las entidades territoriales darán aplicación a lo dispuesto en el artículo 53 del Acuerdo 244 del Consejo Nacional de Seguridad Social en Salud. Población desplazada DEC-REGL. 2131 DE 2003 ARTÍCULO 1. Objeto. Las siguientes normas El presente capítulo? tiene por objeto regular la atención en salud de la población en condición de desplazamiento forzado por la violencia, en los términos, condiciones y contenidos de la Ley 100 de 1993 y cuando sea procedente, las normas que regulan los regímenes de excepción, siendo de obligatorio cumplimiento por parte de las Empresas Promotoras de Salud, Entidades Administradoras del Régimen Subsidiado, Instituciones Prestadoras de Servicios de Salud, Entidades Territoriales y en general todas las personas jurídicas y naturales que hagan parte del Sistema General de Seguridad Social en Salud y las entidades que administren Regímenes de Excepción. DEC-REGL 2131 DE 2003 Artículo 6. Financiación de la prestación de servicios. En desarrollo de los principios de subsidiaridad, complementariedad, descentralización y concurrencia, consagrados en el inciso segundo del artículo 3° de la Ley 387 de 1997, los servicios de la población desplazada por la violencia no asegurada se financiarán con los siguientes recursos: 6.1 Recursos del Sistema General de Participaciones para Salud. Los servicios de salud prestados por la entidad territorial receptora, de conformidad con el artículo 3° del presente Decreto, se financiarán con los recursos del Sistema General de Participaciones en Salud destinados a la prestación del servicio de salud a la población pobre en lo no cubierto con subsidios a la demanda y/o con recursos propios de libre destinación. La población desplazada por la violencia, sin capacidad de pago, se tendrá en cuenta para la distribución anual de los recursos del Sistema General de Participaciones para Salud, destinados a la prestación del servicio de salud a la población pobre en lo no cubierto con subsidios a la demanda. Para tal efecto, el Conpes deberá ajustar las bases poblacionales suministradas por el DANE para cada entidad territorial, con la información sobre la población desplazada por la violencia. 6.2 Recursos de la subcuenta de Eventos Catastróficos y Accidentes de Tránsito - ECAT del Fosyga. Estos recursos financiarán los servicios en salud de la población desplazada por la violencia, en los términos del artículo 167 de la Ley 100 de 1993, previo el cumplimiento de los requisitos establecidos en el mismo, de acuerdo con la disponibilidad de recursos en cada vigencia fiscal. Para estos efectos, en el convenio para la ejecución de estos recursos, que suscriban las entidades territoriales con el Fondo de Solidaridad y Garantía, Fosyga, deberá estipularse con claridad los criterios, servicios y coberturas, así como el tipo de información y la periodicidad con la cual la entidad territorial debe presentar los reportes de ejecución al Ministerio de la Protección Social. En ningún caso estos recursos podrán sustituir los que deben destinar las entidades territoriales para la atención en salud de la población desplazada por la violencia. Parágrafo 1º. Los recursos de la subcuenta de Eventos Catastróficos y Accidentes de Tránsito, ECAT, del Fosyga, que destine el Consejo Nacional de Seguridad Social en Salud, CNSSS, para financiar la atención en salud de la población desplazada por la violencia no afiliada sin capacidad de pago, tienen destinación específica, solo podrán ser utilizados para los fines previstos en el presente decreto y no harán unidad de caja con los demás recursos de la entidad territorial, so pena de las sanciones penales, civiles, fiscales y disciplinarias a que haya lugar. Si al concluir una vigencia fiscal no se han ejecutado estos recursos, la entidad territorial deberá incorporarlos al presupuesto de la siguiente vigencia, para los mismos fines previstos en el acto de asignación, o reintegrarlos al Fosyga si hubiere cesado la condición de desplazamiento. Parágrafo 2º. De conformidad con en el artículo 3° del Decreto 2569 de 2000, la Red de Solidaridad Social comunicará a las entidades territoriales, el acto mediante el cual se declara la cesación de la condición de desplazado forzado por la violencia, por lo cual la financiación prevista en el presente capítulo solo procederá mientras se mantenga tal condición. DEC-REGL 2131 DE 2003 Artículo 2. Requisito. Para recibir los servicios en salud dentro de las coberturas establecidas legalmente, la población desplazada por la violencia deberá estar inscrita en el "Registro Unico de Población Desplazada", conforme a lo dispuesto por el artículo 32 de la Ley 387 de 1997 y el Título III del Decreto 2569 de 2000 o las normas que los modifiquen, sustituyan o adicionen. (conservar referencias) DEC-REGL 2284 DE 2003 Artículo 1. Modifícase el parágrafo 1° del artículo 2° del Decreto 2131 de 2003, el cual quedará así: "Parágrafo 1º. En el caso de las personas desplazadas, afiliadas al régimen contributivo y subsidiado del Sistema General de Seguridad Social en Salud y de los afiliados a un régimen de excepción, este requisito será necesario solo cuando se requieran servicios distintos a la atención inicial de urgencias, a través de una red diferente a la contratada por la respectiva Entidad Promotora de Salud, Administradora del Régimen Subsidiado o por la entidad administradora del régimen de excepción". DEC-REGL 2131 DE 2003 ARTÍCULO 2 (continuación) Parágrafo 2. El Ministerio de la Protección Social, a través del Administrador Fiduciario del Fondo de Solidaridad y Garantía, Fosyga, pondrá a disposición de las Entidades Departamentales y Distritales la base de datos de los afiliados al Sistema General de Seguridad Social a fin de facilitar los trámites administrativos y la adopción de los controles respectivos. DEC-REGL 2131 DE 2003 Artículo 3. Cobertura de servicios. La población en condición de desplazamiento afiliada al régimen contributivo en calidad de cotizante o beneficiaria al régimen subsidiado, o a los regímenes de excepción, será atendida conforme a las reglas, coberturas, limitaciones y exclusiones establecidas para el respectivo régimen al que pertenecen y los costos de la atención serán asumidos por las respectivas entidades de aseguramiento, en los términos de las normas que las regulan. Los servicios en salud de la población desplazada por la violencia no asegurada que se brinden en los términos del artículo 167 de la Ley 100 de 1993 requieren el cumplimiento de los requisitos establecidos en el mencionado artículo y las normas que lo reglamenten. La población desplazada por la violencia que no se encuentre afiliada a ningún régimen, tiene derecho a la prestación de los servicios de salud en las instituciones prestadoras públicas que defina la entidad territorial receptora, por nivel de atención, y de acuerdo con su capacidad de resolución, y excepcionalmente por instituciones privadas, previamente autorizadas por la entidad territorial cuando no exista oferta pública disponible. En ningún caso, la atención, diagnóstico, tratamiento y/o rehabilitación incluirá intervenciones de carácter cosmético, estético y/o suntuario, tales como: a) Cirugía estética con fines de embellecimiento; b) Tratamientos nutricionales con fines estéticos; c) Tratamientos para la infertilidad; d) Tratamientos no reconocidos por las asociaciones médico científicas a nivel mundial o aquellos de carácter experimental; e) Tratamientos o curas de reposo o del sueño; f) Tratamiento para várices con fines estéticos; g) Prótesis, ortodoncia y tratamiento periodontal en la atención odontológica; h) Blanqueamiento dental. Parágrafo. La cobertura en salud que se le brinde a la población desplazada por la violencia no asegurada, por fuera de los límites establecidos en las normas vigentes y sin el cumplimiento de los requisitos exigidos por el presente decreto, será asumida por la institución prestadora de servicios pública, o privada, con cargo a sus recursos propios, o por los usuarios de los mismos. DEC-REGL 2131 DE 2003 Artículo 4. Prestación de servicios de salud. La prestación de los servicios de salud a la población en condición de desplazamiento forzado por la violencia se garantizará en la entidad territorial receptora, de la siguiente forma: 4.1 Población desplazada no asegurada en salud, sin capacidad de pago. Para los efectos del presente decreto, la población desplazada no asegurada sin capacidad de pago, es aquella población pobre que no se encuentra afiliada a ningún régimen en salud, ni al Régimen Contributivo, ni al Régimen Subsidiado, ni a un régimen de excepción. a) Es obligación de la entidad territorial receptora definir la red prestadora de servicios a través de la cual se atenderá a esta población; b) Al momento de brindar la atención en salud las Instituciones Prestadoras de Servicios de Salud que conformen dicha red deberán verificar el cumplimiento del requisito previsto en el artículo 2° del presente decreto;ubicar c) La entidad territorial receptora, conjuntamente con la Institución Prestadora de Servicios de Salud, garantizarán que la cobertura de los servicios se ajuste a lo establecido en el artículo 3° del presente decreto; ubicar d) La entidad territorial receptora debe garantizar que el acceso a la prestación de los servicios de salud se realice en principio a través del primer nivel de atención, con los mecanismos de referencia y contrarreferencia vigentes; e) Para garantizar la prestación del servicio a la población desplazada es obligatorio que la entidad territorial adopte mecanismos para obtener una eficiente y adecuada utilización de los servicios de salud; f) La atención en salud a través de prestadores privados solo es procedente cuando en la entidad territorial receptora no haya oferta pública; g) La atención en salud de la población desplazada no asegurada hará parte de los contratos de prestación de servicios que suscriban la entidad territorial y las Instituciones Prestadoras de Servicios de Salud, IPS para la ejecución de los recursos del Sistema General de Participaciones. 4.2 Población desplazada asegurada en salud. Para los efectos del presente decreto, la población desplazada asegurada en salud, es aquella que se encuentra afiliada al Régimen Contributivo, al Régimen Subsidiado o a un régimen de excepción. DEC-REGL 2284 DE 2003 Artículo 2. Modifícase el literal a) del numeral 4.2 del artículo 4° del Decreto 2131 de 2003, el cual quedará así: "a) La atención en salud de la población desplazada por la violencia, asegurada en el régimen contributivo, régimen subsidiado o en un régimen de excepción, debe ser garantizada por la respectiva entidad de aseguramiento en la entidad territorial receptora, para lo cual deberá adoptar los mecanismos, convenios y procedimientos que garanticen la prestación de los servicios en salud a sus afiliados". DEC-REGL 2131 DE 2003 ARTÍCULO 4 (continuación) b) Toda persona en condición de desplazamiento perteneciente al régimen subsidiado tendrá derecho a conservar su afiliación en dicho régimen, de acuerdo con lo definido por el Consejo Nacional de Seguridad Social en Salud, hasta el vencimiento del contrato vigente, en los términos del Acuerdo 244 o normas que lo modifiquen; c) Cuando en la entidad territorial receptora no exista contrato de prestación de servicios de salud para la atención de la población desplazada asegurada, el prestador del servicio deberá obtener autorización, salvo en atención inicial de urgencias, de la Entidad Promotora de Salud, Administradora del Régimen Subsidiado o de la entidad administradora del régimen excepcional, según el caso. Parágrafo 1º. Es obligación de los departamentos y distritos, mantener una base de datos actualizada que le permita identificar tanto la población desplazada no asegurada como la asegurada en cada uno de los regímenes, incluyendo los de excepción, con sus respectivas entidades de aseguramiento. La entidad territorial debe informar a dichas instituciones acerca de los afiliados, que en condición de desplazamiento forzado por la violencia, se encuentran en su jurisdicción, para los fines previstos en el presente artículo. Los departamentos y distritos deberán informar a todos los municipios receptores de población desplazada por la violencia, la red de instituciones prestadoras de servicios de salud del departamento y de los municipios certificados, disponible para la atención de esta población. Parágrafo 2º. La población afiliada al régimen subsidiado o al contributivo se comportará como población no asegurada para efectos de recibir aquellos servicios de salud no incluidos en el Plan Obligatorio de Salud del Régimen al que pertenezca. DEC-REGL 2284 DE 2003 Artículo 3. Modifícase el artículo 5° del Decreto 2131 de 2003, el cual quedará así: "Artículo 5º. Atención inicial de urgencias. De conformidad con la Ley 100 de 1993 y la Ley 715 de 2001, la atención inicial de urgencias de la población desplazada por la violencia deberá ser prestada, independientemente de su capacidad de pago, en forma obligatoria por parte de las instituciones públicas o privadas que presten servicios de salud, aún cuando no se haya efectuado su inscripción en el Registro Unico de Población Desplazada de que trata el Decreto 2569 de 2000 o la norma que lo modifique, adicione o sustituya. (conservar referencia) Para el caso de la población en condición de desplazamiento forzado por la violencia, el pago de los servicios prestados por concepto de atención inicial de urgencias, será efectuado por las entidades promotoras de salud, las administradoras del régimen subsidiado, las entidades transformadas o adaptadas y aquellas que hagan parte de los regímenes de excepción, a la cual se encuentre afiliada la persona en condición de desplazamiento. Dichas entidades reconocerán al prestador, dentro de los quince (15) días siguientes a la presentación de la factura, el valor de los servicios según las tarifas establecidas en el Decreto 2423 de 1996 o la norma que lo adicione, modifique o sustituya.( conservar referencia) El pago de la atención inicial de urgencias a la población desplazada no asegurada, se hará por la entidad territorial receptora". DEC-REGL 2284 DE 2003 Artículo 4. Modifícase el artículo 7° del Decreto 2131 de 2003, el cual quedará así: “Artículo 7º. Adopción de medidas sanitarias. Las administraciones municipales y distritales complementariamente con el departamento y la Nación y las entidades del sector salud según sus competencias, adoptarán las medidas sanitarias pertinentes para la prevención, mitigación y control de los riesgos para la salud derivados de los desplazamientos masivos y dispersos". CAPITULO IV FONDO DE SOLIDARIDAD Y GARANTÍA DEC-REGL 1283 DE 1996 ARTÍCULO 1. Naturaleza del Fondo. El Fondo de Solidaridad y Garantía, Fosyga, es una cuenta adscrita al Ministerio de la Protección Social manejada por encargo fiduciario, sin personería jurídica ni planta de personal propia. DEC-REGL 1283 DE 1996 ARTÍCULO 2. Estructura del Fosyga. El Fosyga tendrá las siguientes subcuentas: a) De compensación interna del régimen contributivo; b) De solidaridad del régimen de subsidios en salud; c) De promoción de la salud; d) De seguro de riesgos catastróficos y accidentes de tránsito. DEC-REGL 1283 DE 1996 ARTÍCULO 3. Independencia de los recursos de las subcuentas del Fosyga. Los recursos del Fosyga se manejarán de manera independiente dentro de cada subcuenta y se destinarán exclusivamente a las finalidades consagradas para éstas en la ley, de conformidad con lo establecido en el artículo 48 de la Constitución Política. Los intereses y rendimientos financieros que produzca cada una de ellas se incorporarán a la respectiva subcuenta, previo el cumplimiento de las normas presupuestales que sean aplicables a cada una de ellas. DEC-REGL 1283 DE 1996 ARTÍCULO 4. Administración de las subcuentas. Cada una de las subcuentas que compone el Fosyga deberá ser administrada mediante encargo fiduciario, sin perjuicio de que mediante un mismo encargo se administren todas o varias de ellas, de conformidad con los contratos fiduciarios. Los procesos de contratación estarán sujetos a las disposiciones de la Ley 80 de 1993 y demás normas que la reglamenten, adicionen o modifiquen. DEC-REGL 1283 DE 1996 ARTÍCULO 5. Dirección del Fondo. La Dirección y control integral del Fosyga está a cargo delMinisterio de la Protección Social, quien a través de la Dirección General de Gestión Financiera garantizará el adecuado cumplimiento y desarrollo de sus objetivos. Para estos efectos elMinisterio de la Protección Social deberá contratar una auditoría especializada en manejo financiero, de gestión y demás aspectos que se consideren necesarios. DEC-REGL 1283 DE 1996 ARTÍCULO 6. Consejo Administrador. El Consejo Nacional de Seguridad Social en Salud, CNSSS, actuará como Consejo Administrador del Fosyga y tendrá las siguientes funciones: 1. Determinar los criterios de utilización y distribución de los recursos del Fosyga. 2. Aprobar el presupuesto anual de ingresos y gastos del Fosyga presentado a su consideración por la Dirección General de Gestión Financiera delMinisterio de la Protección Social y sus modificaciones. Allí se indicarán de forma global los requerimientos presupuestales por concepto de apoyo técnico, auditoría y remuneraciones fiduciarias necesarios para garantizar el manejo integral del Fosyga y se detallarán los ingresos y gastos de cada una de las subcuentas. 3. Aprobar anualmente los criterios de distribución de los excedentes existentes a 31 de diciembre de cada año, en cada una de las subcuentas del Fosyga, de conformidad con la ley y con los reglamentos internos. 4. Estudiar los informes sobre el Fosyga que le sean presentados periódicamente por la Dirección General de Gestión Financiera delMinisterio de la Protección Social y señalar los correctivos que a su juicio, sean convenientes para su normal funcionamiento. 5 . Estudiar los informes presentados por la Superintendencia Nacional de Salud y hacer las recomendaciones pertinentes para el adecuado cumplimiento y desarrollo de los objetivos del Fondo. 6. Determinar los eventos para los cuales el Fosyga organizará fondos de reaseguramiento o de redistribución de riesgo y los mecanismos necesarios para su funcionamiento. 7. Aprobar el manual de operaciones del Fosyga. 8. Las demás que le señale la ley y sus reglamentos. DEC-REGL 1283 DE 1996 ARTÍCULO 7. Encargo fiduciario. En los contratos de encargo fiduciario que se celebren, se deberán incluir, adicional a las obligaciones propias requeridas para el manejo de cada una de las subcuentas y a las comunes a este tipo de negocio, entre otras las siguientes obligaciones a cargo de la entidad fiduciaria: 1. Supervisar y garantizar el recaudo oportuno de las cotizaciones a cargo de las entidades promotoras de salud. 2. Reportar cualquier anomalía o inconsistencia en el recaudo, a la Dirección General de Gestión Financiera delMinisterio de la Protección Social y a la Superintendencia Nacional de Salud. 3. Instrumentar e implementar un sistema que garantice la obtención de la información estadística financiera, epidemiológica y las demás que sean requeridas por el Sistema General de Seguridad Social en Salud, de acuerdo con las solicitudes presentadas por elMinisterio de la Protección Social a través de la Dirección General de Gestión Financiera. 4. Disponer de la infraestructura necesaria que permita acceder a las bases de datos que deben mantener actualizadas las entidades promotoras de salud y las demás entidades administradoras del sistema general de seguridad social en salud, según su naturaleza, con la siguiente información mínima: a) Relación de afiliados cotizantes, debidamente identificados con el respectivo documento, fecha de nacimiento y sexo, así como la plena identificación de su grupo familiar, el salario base de cotización de los cotizantes del grupo familiar por departamento y por municipio; b) Licencias, suspensiones, retiros, nuevas afiliaciones y demás novedades de personal que se estimen necesarias; c) Recaudo por cotizaciones y su distribución por cada subcuenta; d) Desembolsos por el pago de la prestación de servicios, efectuados por las entidades promotoras de salud. e) Relación de afiliados al régimen subsidiado en salud, debidamente identificados; f) Relación de aportantes (empleadores y cotizantes independientes) detallando aquellos que se encuentran en mora en el pago. Esta información debe estar a disposición delMinisterio de la Protección Social y de la Superintendencia Nacional de Salud, en cualquier momento. 5. Garantizar el apoyo técnico que requiera la Dirección General de Gestión Financiera delMinisterio de la Protección Social para el manejo integral del Fosyga, la auditoría especializada en el manejo financiero y de gestión y la realización de los estudios necesarios que se requieran para mejorar y fortatecer su funcionamiento. 6. Suministrar a la auditoría del Fosyga la información que requiera para el desarrollo de su labor, presentar los informes que ésta exija y prestar el apoyo necesario para el cumplimiento de su función. 7. Realizar las operaciones financieras a que haya lugar para garantizar la liquidez y el pago oportuno a las entidades promotoras de salud deficitarias, en el momento de efectuar la compensación interna de las subcuentas de compensación y promoción, según sea el caso. 8. Adelantar con sujeción a la ley, los procesos de contratación y celebrar los contratos que se requieran para el funcionamiento del Fosyga de acuerdo con las instrucciones recibidas por la Dirección General de Gestión Financiera. En todos los casos, los criterios técnicos para adelantar los procesos de licitación y la adjudicación son competencia delMinisterio de la Protección Social. Parágrafo. El sistema de información es de propiedad exclusiva delMinisterio de la Protección Social y estará, en cualquier momento, a disposición de la Superintendencia Nacional de Salud o de cualquier otro organismo de control y vigilancia que así lo requiera. El Fosyga recopilará la información a que se refiere el presente decreto, con base en los datos que le suministren las entidades promotoras de salud y demás instituciones que hacen parte del sistema de salud, de conformidad con los requerimientos delMinisterio de la Protección Social. Subcuenta de compensación DEC-REGL 2280 DE 2004 ARTÍCULO 1. Objeto de la Subcuenta de compensación interna del régimen contributivo del Fosyga. La Subcuenta tiene por objeto permitir el proceso de compensación interna entre las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, con el fin de reconocer la Unidad de Pago por Capitación y demás recursos a que tienen derecho las EPS y demás EOC para financiar la prestación de servicios de salud a todos los afiliados al régimen contributivo con sujeción a los contenidos del Plan Obligatorio de Salud y las prestaciones económicas a que hubiere lugar, de acuerdo con lo dispuesto en la ley y sus reglamentos. DEC-REGL 2280 DE 2004 ARTÍCULO 2°. Proceso de compensación. Se entiende por compensación el proceso mediante el cual se descuentan de las cotizaciones recaudadas íntegramente e identificadas plenamente por las Entidades Promotoras de Salud, EPS, y demás entidades obligadas a compensar, EOC, para cada período mensual, los recursos destinados a financiar las actividades de promoción y prevención, los de solidaridad del régimen de subsidios en salud y los recursos que el sistema reconoce a las EPS y demás EOC por concepto de unidades de pago por capitación, UPC, así como los reconocidos para financiar el per cápita de las actividades de promoción y prevención, incapacidades por enfermedad general y licencias de maternidad y paternidad. Como resultado de lo anterior, los recursos provenientes del superávit de las cotizaciones recaudadas se giran o trasladan por las EPS y EOC a las respectivas Subcuentas del Fosyga y este, a su vez, gira o traslada a las cuentas de las EPS y EOC las sumas que resulten a su favor. DEC-REGL 2280 DE 2004 ARTÍCULO 3°. Recursos de la Subcuenta de Compensación Interna del Régimen Contributivo del SGSSS. Los recursos que financian la subcuenta de compensación interna del régimen contributivo son los siguientes: 1. Los recursos provenientes del recaudo de cotizaciones que se destinan a la Subcuenta de Compensación, con y sin situación de fondos. 2. Las transferencias de la Subcuenta de Solidaridad del Régimen de Subsidios en Salud y los rendimientos financieros de las otras subcuentas del Fosyga que se destinan a financiar las Unidades de Pago por Capitación, UPC, del régimen especial de las madres comunitarias. 3. Los rendimientos financieros de la Subcuenta de Compensación. 4. Los rendimientos financieros generados por las cotizaciones recaudadas por las Entidades Promotoras de Salud, EPS, y demás entidades obligadas a compensar, EOC. 5. Los intereses de mora por pago de cotizaciones en forma extemporánea y sus respectivos rendimientos financieros. 6. Las sanciones, multas e intereses moratorios a favor de la Subcuenta de Compensación interna del régimen contributivo 7. Los recursos provenientes del pago que realizan los cotizantes dependientes de que tratan los Decretos 1703 y 2400 de 2002. ubicar 8. Los recursos provenientes de los aportes de los afiliados a los regímenes de excepción de que trata el artículo 14 del Decreto 1703 de 2002. ubicar 9. Los recursos de las cotizaciones correspondientes a los registros presentados y glosados en las declaraciones de giro y compensación, según el procedimiento definido en el presente decreto. 10. Los excedentes financieros de la subcuenta que se generen en cada vigencia. 11. Los demás recursos que de acuerdo con las disposiciones vigentes correspondan al régimen contributivo. DEC-REGL 2280 DE 2004 ARTÍCULO 4º. Recaudo o depósito de las cotizaciones del régimen contributivo. Las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, recaudarán las cotizaciones del Sistema General de Seguridad Social en Salud en máximo quince (15) cuentas registradas ante el Fosyga, de las cuales el Ministerio de la Protección Social definirá el número que podrá utilizar cada EPS dependiendo del número de afiliados y ámbito de operación. Las EPS y demás Entidades Obligadas a Compensar registrarán estas cuentas en los formatos definidos por el Ministerio de la Protección Social dentro del mes siguiente a la vigencia del presente decreto. Las cuentas registradas para el recaudo de las cotizaciones se manejarán con total independencia de las rentas y bienes de la entidad. DEC-REGL 2280 DE 2004 ARTÍCULO 5º. Manejo de las cuentas registradas para el recaudo de las cotizaciones del Sistema General de Seguridad Social en Salud. Las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, deberán observar para la administración y manejo de los recursos provenientes del recaudo de las cotizaciones del Sistema General de Seguridad Social en Salud, lo siguiente: a) Las cuentas de recaudo deberán constituirse en entidades vigiladas por la Superintendencia Financiera; b) Las cotizaciones no podrán mantenerse en cuentas que no generen rendimientos financieros o que ellos no correspondan a las condiciones del mercado para depósitos de esta naturaleza. En los respectivos convenios de recaudo deberán establecerse con precisión los rendimientos financieros y los costos cobrados por el recaudo, con independencia de su fuente de financiación. Se considerará práctica no permitida el convenir con las entidades financieras a través de las cuales se realiza el recaudo, reciprocidades a favor de las entidades promotoras de salud; c) A las cuentas registradas para el recaudo o depósito de cotizaciones del Sistema General de Seguridad Social en Salud únicamente ingresarán los recursos del Régimen Contributivo, provenientes de las cotizaciones y de las UPC adicionales, junto con sus correspondientes rendimientos financieros e intereses cuando se recauden; d) No se podrán recaudar o depositar cotizaciones en cuentas diferentes a las registradas ante el Fosyga; e) En las cuentas no podrán mantenerse recursos que hayan debido incluirse en los procesos de compensación ante el Fosyga en las fechas previstas para tal efecto en el presente decreto; f) Las EPS y demás EOC remitirán mensualmente al Fosyga la información sobre los movimientos de las cuentas de recaudo, en los formatos y medios para la conciliación de las cuentas registradas para el recaudo de las cotizaciones que defina el Ministerio de la Protección Social. Parágrafo 1°. El Ministerio de la Protección Social podrá autorizar las alternativas presentadas por las EPS y demás EOC, para el recaudo de las cotizaciones, que resulten más favorables para el sistema, dentro de las condiciones de mercado y que igualmente permitan adoptar mecanismos o condiciones adicionales a las previstas en el literal b) del presente artículo, más efectivos para los fines del recaudo. Parágrafo 2°. Para efectos de lo dispuesto en el literal b) del presente artículo, se considerará práctica insegura el traslado de recursos de la cotización de las cuentas de recaudo registradas ante el Fosyga, hacia otro tipo de operaciones financieras. Con los recursos de la cotización y de las UPC adicionales al régimen contributivo del Sistema General de Seguridad Social en Salud no se podrá efectuar ninguna clase de inversión. Parágrafo 3°. El Fosyga deberá presentar trimestralmente al Consejo Nacional de Seguridad Social en Salud un informe de gestión sobre la ejecución de estos recursos, con fundamento en la información que deban presentar las EPS y EOC, en la cual se reflejen de manera explícita todos los costos del recaudo y de las actividades realizadas tendientes a controlar la evasión y elusión de aportes al Sistema General de Seguridad Social en Salud, conforme al formato y la periodicidad que defina el Ministerio de la Protección Social. DEC-REGL 2280 DE 2004 ARTÍCULO 6º. Proceso de compensación. Las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, realizarán el proceso de compensación mediante la presentación de la declaración de giro y compensación, que involucre la totalidad de los recaudos por cotizaciones obligatorias de los aportantes y pagos de cotizantes adicionales, así: 1. Al valor total recaudado en las cuentas registradas se le deducirán los valores correspondientes a Unidades de Pago por Capitación, UPC, adicionales, demás valores pagados por los cotizantes dependientes o afiliados adicionales de que tratan los Decretos 1703 y 2400 de 2002 (UBICAR) y los intereses de mora por cotizaciones extemporáneas, y se le sumarán los valores que por incapacidades por enfermedad general y licencias de maternidad y paternidad descontaron los empleadores en sus autoliquidaciones. Esta suma corresponderá al valor total de las cotizaciones recaudadas durante el mes. 2. Al valor total de las cotizaciones recaudadas durante el mes se le deducirán los siguientes valores y porcentajes: a) Un punto porcentual del ingreso base de cotización correspondiente al valor total de las cotizaciones recaudadas durante el mes, que corresponden al aporte del régimen contributivo a la Subcuenta de Solidaridad del Régimen de Subsidios en Salud del Fosyga y que deberá girarse a dicha Subcuenta conforme a lo establecido en el presente decreto; b) El monto de la cotización obligatoria definido por el Consejo Nacional de Seguridad Social en Salud con destino a la promoción de la salud y prevención de la enfermedad que deberá girarse a la Subcuenta de promoción del Fosyga o incluirse en el proceso de compensación de promoción y prevención cuando a él haya lugar; c) El monto de la cotización obligatoria determinado por el Consejo Nacional de Seguridad Social en Salud reconocido a las EPS y demás EOC para que asuman y paguen las incapacidades originadas por enfermedad general de los afiliados cotizantes. 3. Al resultado, después de realizar las operaciones señaladas en el numeral anterior, se le deducirá: a) El valor total que las EPS y demás EOC hayan pagado, mediante giro o descuento en las autoliquidaciones de aportes, por concepto de licencias de maternidad y paternidad en el mes inmediatamente anterior. Las licencias de maternidad y paternidad se presentarán para cobro en los procesos de compensación que se realicen dentro de los seis (6) meses siguientes a su reconocimiento y pago y se reconocerán en dichos procesos de acuerdo con los medios y formatos que establezca el Ministerio de la Protección Social; b) Una doceava (1/12) del valor anual de las unidades de pago por capitación, UPC, vigentes en el mes al que corresponde la cotización, reconocidas por el Sistema General de Seguridad Social en Salud a las EPS y demás EOC, para garantizar la prestación del plan obligatorio de salud a cada uno de sus afiliados, previa su identificación en la declaración de giro y compensación y en los medios magnéticos o electrónicos soporte. Cuando el afiliado, por inicio o terminación de una relación laboral, cotiza durante una fracción de mes, la unidad de pago por capitación, UPC, se reconocerá en proporción al número de días cotizados. Parágrafo 1°. Integrarán el proceso de compensación el total del recaudo integral y efectivo de las cotizaciones pagadas por los aportantes o cotizantes independientes, sin perjuicio de involucrar aquellos casos en que por disposición legal la cotización pueda ser inferior al porcentaje establecido o corresponda a un Ingreso Base de Cotización, IBC, inferior a un salario mínimo legal mensual vigente. Se entenderá por recaudo efectivo aquel cuya disponibilidad no está sujeta a confirmación bancaria o de un tercero y están plenamente identificados el pago y los afiliados a los cuales corresponde. Parágrafo 2°. Las diferencias matemáticas entre el resultado de aplicar el porcentaje de cotización obligatoria al Ingreso Base de Cotización y el valor total de la cotización pagada de cada uno de los registros incluidos en el proceso de giro y compensación, no constituirán causal de glosa del registro cuando esta diferencia no supere el 0,30% de la cotización que corresponda de acuerdo con el IBC, sin que en ningún caso este monto supere el 10% de un salario mínimo diario legal vigente. En todo caso, las diferencias deberán guardar concordancia con las aproximaciones previstas en el proceso de recaudación de aportes. Lo anterior sin perjuicio de la verificación por parte de las entidades de control y vigilancia. La EPS o EOC deberá realizar la gestión de cobro de esa diferencia matemática por lo menos una vez al año y el aportante estará obligado a cancelar dicha suma. Los valores recaudados por la EPS o EOC deberán ser consignados en las Subcuentas del Fosyga en el formato que para tal efecto defina el Ministerio de la Protección Social. Parágrafo 3°. Las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, apropiarán una doceava (1/12) del valor anual de las unidades de pago por capitación, UPC, vigentes en el mes al que corresponde el pago, definid a para el grupo etáreo del afiliado adicional y el valor correspondiente a las actividades de promoción y prevención y girarán a la Subcuenta de Solidaridad del Fosyga el aporte de solidaridad como lo establecen los Decretos 1703 y 2400 de 2002. Cuando se reciban sumas superiores a la UPC que corresponde al afiliado adicional, la EPS o EOC girará el valor restante a la Subcuenta de Compensación del Fosyga a través del proceso de compensación, en el formato que para el efecto defina el Ministerio de la Protección Social. DEC-REGL 2280 DE 2004 ARTÍCULO 7º. Saldos en las cuentas registradas para el recaudo de las cotizaciones. Cualquier suma recaudada por concepto de cotizaciones y UPC adicionales que no haya sido objeto del proceso de compensación, en las fechas establecidas en el presente decreto, se girará a las diferentes Subcuentas del Fosyga, de acuerdo con los porcentajes establecidos en las normas vigentes, a más tardar en la fecha prevista para la presentación del primer proceso de compensación del mes siguiente al que se recaudó, incluyendo la totalidad de los recursos de la cotización que se destinan a la subcuenta de solidaridad del Fosyga. En esta fecha no podrán existir en las cuentas de recaudo recursos del Sistema General de Seguridad Social en Salud correspondientes al mes en que se recaudó y que es objeto del cierre. Deberá informarse el giro de los recursos en los formatos que para el efecto defina el Ministerio de la Protección Social. Cuando del análisis de las conciliaciones se establezca que no se giraron a las Subcuentas del Fosyga o no se incorporaron en el proceso de compensación oportunamente los recursos provenientes de las cotizaciones, el Fosyga, a través de su administrador fiduciario, requerirá su giro inmediato junto con los rendimientos que hubiere generado más los intereses moratorios definidos en el artículo 4° del Decreto-ley 1281 de 2002 e informará el hecho a la Superintendencia Nacional de Salud para lo de su competencia. DEC-REGL 783 DE 2000 ARTÍCULO 17. El artículo 26 del Decreto 047 de 2000, quedará así: "Artículo 26. Duplicados en el proceso de compensación. Cuando se presenten casos en los cuales la Entidad Promotora de Salud hubiera compensado más de una vez sobre el mismo usuario en el mismo período, sin mediar el correspondiente derecho, o en cualquier otra circunstancia que derive en una apropiación irregular de recursos, por compensar un usuario sin estar habilitada, obligará a la Entidad Promotora de Salud a efectuar la corrección correspondiente dentro de los cuarenta y cinco (45) días siguientes a que se determine la irregularidad, sin perjuicio de que a título de retribución por cada mes indebidamente retenido, las entidades deben girar a la subcuenta de compensación del Fosyga un valor equivalente al interés de mora vigente a la fecha de su devolución, que se tenga establecida para las obligaciones tributarias, y se liquidará desde la fecha en que se hubiera incurrido en la irregularidad hasta la devolución efectiva de los recursos. Cuando una Entidad Promotora de Salud determine con pleno conocimiento una situación de compensación irregular frente a personas que carecían de derecho o de duplicados, tanto en el régimen contributivo como en el régimen subsidiado, y no adelanten la devolución de recursos dentro de los cuarenta y cinco (45) días siguientes, se procederá a la suspensión de la capacidad de afiliación por un término de sesenta (60) días, sin perjuicio de que la Superintendencia haga efectiva la medida en caso de que los administradores se abstengan de aplicarla automáticamente. Esta disposición será aplicable frente a los usuarios compensados irregularmente por la entidad a la fecha de expedición del presente decreto una vez sea detectada la irregularidad. Los funcionarios que oculten esta información, serán solidariamente responsables por los valores indebidamente compensados, sin perjuicio de las sanciones a que haya lugar por parte de la Superintendencia Nacional de Salud." DEC-REGL 2280 DE 2004 ARTÍCULO 8º. Presentación del proceso de giro y compensación. Las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, presentarán dos (2) procesos de compensación; el primer proceso, el día 11 hábil del mes y el segundo proceso el día 18 hábil del mismo mes, hasta las 3:00 p.m. En cada proceso deberá incluirse el recaudo efectivo de cotizaciones en el mes, independientemente del período al que correspondan y los recaudos ya identificados que no fueron incluidos en las declaraciones de giro y compensación anteriores y que de acuerdo con las normas del presente decreto no hubiesen sido compensados. En cada proceso se presentará una declaración de giro y compensación en medio magnético con la información sobre todos los afiliados a compensar, período a compensar e información de los recursos cuando se trate de compensación de recursos que ya han sido girados previamente al Fosyga, independientemente del período al cual correspondan las cotizaciones y en el formato que establezca el Ministerio de la Protección Social, se presentará un resumen del contenido del medio magnético con la información sobre las sumas a consignar resultantes del proceso de compensación. No se podrá compensar sobre afiliados que no se encuentren registrados en la base única de afiliados. DEC-REGL 2280 DE 2004 ARTÍCULO 9º. Giro de los recursos a favor del Fosyga y reconocimiento de recursos resultantes del proceso de compensación. El Fosyga, a través de su administrador fiduciario, verificará y validará el proceso de compensación presentado y comunicará el resultado de los registros aprobados a las EPS y EOC, dentro de las veinticuatro (24) horas siguientes a la presentación de la declaración de giro y compensación por parte de las EPS y EOC Además de las validaciones que se establezcan por parte del Ministerio de la Protección Social, la información sobre los afiliados presentados en cada proceso de giro y compensación se validará por el administrador fiduciario de los recursos del Fosyga contra la Base de Datos Unica de Afiliados generada a partir de las Resoluciones 890 y 1375 de 2002 o las normas que las modifiquen o adicionen. La comunicación escrita que contenga el resultado del proceso de compensación deberá indicar el número de registros aprobados por periodo compensado, los valores a reconocer a la EPS y aquellos que deben girar a cada subcuenta del Fosyga por los registros aprobados; adicionalmente, la comunicación debe indicar los registros glosados. A esta comunicación se anexará un medio magnético que contenga el detalle de los registros glosados, indicando las causas de glosa. El formato de la comunicación será definido por el Ministerio de la Protección Social. El representante legal de las Entidades Promotoras de Salud, EPS, y demás EOC, en caso de aceptar el resultado del proceso informado por el Fosyga, suscribirá la comunicación y la presentará al Administrador Fiduciario del Fosyga dentro de las 24 horas siguientes, anexando copia de las consignaciones realizadas a las diferentes subcuentas del Fosyga. Una vez presentada la comunicación de aceptación, las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, podrán disponer de los recursos a que tengan derecho. Los recursos a favor de las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, resultantes del proceso de compensación que deba reconocer el Fosyga, se girarán a través de su Administrador Fiduciario, el mismo día en que reciba la aceptación por parte de la EPS o EOC del resultado del proceso de compensación y previo el giro a las diferentes subcuentas del Fosyga de la totalidad de los recursos resultantes del proceso, incluyendo los correspondientes a los registros glosados. Una vez aceptado el resultado del proceso de compensación por parte de las EPS y EOC y surtido el proceso previsto en el presente decreto, se considerará aprobada la Declaración de Giro y Compensación. El conjunto de las declaraciones de giro y compensación presentadas durante una vigencia fiscal, quedarán en firme dos (2) años después de la fecha límite para presentar la declaración de renta del respectivo período fiscal. Parágrafo. Las EPS o EOC en ningún caso podrán apropiarse de recursos de la Unidad de Pago por Capitación sin el cumplimiento del procedimiento establecido en el presente artículo. DEC-REGL 2280 DE 2004 ARTÍCULO 10. Compensación de registros glosados. Los registros glosados serán retirados en el proceso de validación de la declaración de giro y compensación, y serán compensados posteriormente, de ser procedente, previa corrección o aclaración en los términos definidos en el artículo 8º (367)del presente decreto, identificando el período de compensación al cual corresponden. La información sobre los registros glosados por multiafiliación deberá señalar las entidades con las cuales se encuentre multiafiliado. Los registros glosados por multiafiliación y afiliados fallecidos se podrán presentar en los procesos de compensación nuevamente, una vez solucionado cada caso y establecido el derecho de la EPS o EOC, con base en los procedimientos establecidos por el Ministerio de la Protección Social para su aclaración y el correspondiente giro de los recursos a que hubiere lugar. En este evento deberá indicarse el número de la declaración con la cual fueron girados los recursos. DEC-REGL 2280 DE 2004 ARTÍCULO 11. Causales para la no aceptación de la declaración de giro y compensación. Se consideran causales para la no aceptación de la declaración de giro y compensación: a) La presentación de fallas en el medio magnético que soporta la declaración, o de errores de estructura que imposibiliten su lectura y cargue y que se hayan originado desde la Entidad Promotora de Salud, previa la verificación y prueba efectuada al momento de la presentación de la misma y siempre que dicha verificación establezca la imposibilidad de su lectura y cargue; b) La presentación de tachones o enmendaduras en el formato que acompaña el medio magnético de las declaraciones de giro y compensación; c) La no presentación de la certificación por parte del Revisor Fiscal de la declaración del mismo proceso del mes inmediatamente anterior, o cuando esta presenta salvedades en las cuales se evidencie la no devolución de saldos a favor del Fosyga resultantes de procesos de compensación anteriores. Parágrafo. Las entidades a las que no se les haya aceptado la declaración de giro y compensación de acuerdo con las causales previstas en el presente artículo, podrán presentar la declaración y sus anexos en la siguiente fecha establecida para la presentación del proceso de compensación de acuerdo con el artículo 8º (367)del presente decreto. El Fosyga, a través de su Administrador Fiduciario, informará sobre las declaraciones no aceptadas y las causas de rechazo, a la Superintendencia Nacional de Salud dentro de los tres (3) días calendario siguientes a la fecha de la presentación de la declaración no aceptada, para que se adelanten las investigaciones pertinentes y de ser procedente se impongan las sanciones que correspondan. DEC-REGL 2280 DE 2004 ARTÍCULO 12. Presentación de información. Las EPS y EOC deberán presentar, durante el cuarto y quinto mes siguientes a la vigencia del presente decreto, la información relativa al proceso de compensación en el previsto, con las especificaciones y en los formatos definidos por el Ministerio de la Protección Social, con el fin de verificar la aplicación y desarrollo del nuevo proceso y efectuar los ajustes operativos a que hubiere lugar. DEC-REGL 2280 DE 2004 ARTÍCULO 13. Declaraciones de corrección. A partir del proceso de compensación que se ejecute el día 11 hábil del sexto mes siguiente a la vigencia del presente decreto, la declaración de corrección se presentará únicamente sobre los registros aprobados a corregir, el 16 día hábil de cada mes; una vez aceptado el registro, este se sustituirá integralmente y en consecuencia también sustituirá el resultado de la declaración que corresponda. La EPS y EOC presentará la declaración de corrección en medio magnético con la información correspondiente a los registros a corregir y en medio impreso se presentará un resumen del contenido del medio magnético y la información sobre las sumas a consignar resultantes del proceso de corrección si hubiere lugar a ello. El Fosyga, a través del Administrador Fiduciario, verificará la información presentada por la EPS o EOC del medio magnético y del resumen, dentro de los tres (3) días hábiles siguientes a la presentación de la declaración y comunicará dentro de este mismo plazo el resultado de las verificaciones por escrito. Las diferencias en los resultados de la compensación, a favor del Fosyga o de las EPS y EOC que resulten de la corrección de declaraciones anteriores y la apropiación de recursos a que hubiere lugar, se efectuará de acuerdo con los procedimientos establecidos en el artículo 9º del presente decreto. La entidad declarante tendrá un plazo máximo de seis (6) meses para solicitar corrección de registros compensados, salvo en los casos en que la corrección se cause por efecto de correcciones de autoliquidaciones o por solicitud de los entes de vigilancia y control o por orden judicial. Bajo ninguna circunstancia la declaración de corrección podrá utilizarse para cobrar al Fosyga licencias de maternidad o paternidad. Estas se cobrarán al Fosyga en los formatos que defina el Ministerio de la Protección Social o en los procesos de compensación de que trata el artículo 8º de este decreto. DEC-REGL 2280 DE 2004 ARTÍCULO 14. Cotizaciones giradas al Fosyga sin compensar. Cuando las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, giren al Fosyga cotizaciones recaudadas sobre las cuales no se adelantó el proceso de compensación, podrán incluirlas en declaraciones posteriores. En este caso se presentarán las declaraciones de giro y compensación indicando los valores y fecha en que se giraron los recursos de la cotización a las diferentes subcuentas del Fosyga. Cuando las EPS y EOC hayan consignado en el Fosyga saldos que no correspondan a cotizaciones o UPC adicionales, la EPS o EOC podrá solicitar el reintegro conforme a los formatos que defina el Ministerio de la Protección Social. Dentro de los tres (3) días hábiles siguientes a la presentación de la solicitud, el Fosyga, a través de su Administrador Fiduciario, deberá pronunciarse por escrito sobre la solicitud, efectuando la devolución automáticamente a la cuenta que señale la EPS o EOC si a ello hubiere lugar. Estas solicitudes deberán efectuarse en la fecha de presentación de la declaración de corrección. DEC-REGL 2280 DE 2004 ARTÍCULO 15. Medios magnéticos o electrónicos. Los medios magnéticos o electrónicos que soportan la declaración de giro y compensación deberán presentarse conforme lo defina el Ministerio de la Protección Social, para garantizar, de conformidad con las normas legales, la realización del proceso de compensación. Las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, deberán validar la información, con el validador de estructuras definido y entregado por el Ministerio de la Protección Social a través del Administrador Fiduciario del Fosyga. El Ministerio de la Protección Social, Fosyga, actualizará el validador de estructuras por cambios en la normatividad o cuando se considere necesario, previa la realización de las pruebas respectivas, proceso en el que podrán participar las EPS y EOC. Una vez definida la respectiva actualización, se pondrá a disposición de las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, ya sea en medio magnético o electrónico, con una anticipación mínima de ocho (8) días hábiles al siguiente proceso de compensación de conformidad con las disposiciones legales vigentes y de acuerdo con los lineamientos metodológicos a utilizar en cada validación, definidos por el Ministerio de la Protección Social. En la validación se verificarán todos los aspectos y se realizarán los cruces necesarios para establecer el cumplimiento de todas las disposiciones referentes al Sistema General de Seguridad Social en Salud y en particular al proceso de compensación. Parágrafo. El validador aportado es propiedad del Ministerio de la Protección Social y sólo podrá utilizarse para los fines definidos en el presente decreto. Este validador no suple los controles internos que deben implementar las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, para evitar pagos sin justa causa y garantizar el cumplimiento de las normas sobre afiliación y recaudación de aportes al Sistema General de Seguridad Social en Salud, ni las exime del cumplimiento de sus obligaciones en relación con estos procesos. DEC-REGL 2280 DE 2004 ARTÍCULO 16. Certificación de las declaraciones de giro y compensación. El Revisor Fiscal de la entidad respectiva o quien haga sus veces, cuando la misma no esté obligada a tener revisor fiscal, presentará ante el Fosyga la certificación relacionada con cada uno de los procesos de compensación dentro del mes siguiente a la fecha de presentación de la declaración de giro y compensación. La certificación debe indicar y contener: 1. Que la entidad correspondiente, en los procesos de afiliación, recaudo y compensación que soportaron la declaración, observó íntegramente las normas legales. 2. Que la información en ella contenida corresponde a la realidad de acuerdo con los registros, archivos y soportes, en poder de la entidad. 3. Que la disposición de los recursos fue realizada con base en los recaudos efectuados en las cuentas registradas para el efecto y las declaraciones de giro y compensación presentadas y aprobadas. 4. Que los recursos correspondientes a las diferentes Subcuentas del Fosyga fueron girados previamente a la disposición de recursos. 5. El total de afiliados activos correspondientes al mes por el que se presenta la certificación. 6. El total de afiliados con acuerdos de pago vigentes correspondientes al mes por el que se presenta la certificación. 7. El total de afiliados con cotizaciones en mora que cumplen requisitos del artículo 22 del presente decreto que se están compensando, correspondientes al mes por el que se presenta la certificación. 8. El total de afiliados compensados. Parágrafo 1°. En el evento de presentarse alguna inconsistencia o incumplimiento de las disposiciones que rigen el proceso de compensación, el Revisor Fiscal o quien haga sus veces en las EPS o EOC que no están obligadas a tener Revisor Fiscal, informará a la Superintendencia Nacional de Salud y demás autoridades a que hubiere lugar, acompañando copia de los soportes en su poder. Parágrafo 2°. En el evento de presentarse inconsistencias entre la declaración de giro y compensación y la certificación expedida por el Revisor Fiscal, el Fosyga a través de su administrador fiduciario, deberá informar inmediatamente a la entidad y dará traslado a la Superintendencia Nacional de Salud, indicando detalladamente los hechos para que se adelanten las acciones del caso y se dé aplicación a las sanciones a que haya lugar. DEC-REGL 2280 DE 2004 ARTÍCULO 17. Proceso de compensación de promoción y prevención. El proceso de compensación para promoción y prevención se realizará observan do las mismas reglas y plazos establecidos para la presentación del proceso de compensación definidos en el presente decreto y de acuerdo con lo siguiente: 1. Al valor del ingreso base de cotización correspondiente al valor total de las cotizaciones recaudadas durante el mes se le aplicará el porcentaje definido por el Consejo Nacional de Seguridad Social en Salud con destino a la promoción de la salud y prevención de la enfermedad. 2. A dicho valor se le deducirá el valor de las UPC reconocidas para promoción y prevención. 3. Una vez aceptada la declaración de giro y compensación, las EPS y EOC girarán, en las fechas establecidas en el presente decreto, los recursos que resulten a favor del Fosyga. 4. Los recursos a favor de las EPS y EOC serán girados por el Fosyga a través de su administrador fiduciario, de acuerdo con los plazos establecidos en el presente decreto. En el proceso de compensación para promoción y prevención se incluirán las personas sobre las cuales se recaudaron unidades de pago por capitación, UPC, adicionales. DEC-REGL 2280 DE 2004 ARTÍCULO 18. Bases de datos de afiliados y aportantes. Las bases de datos de aportantes y afiliados al Sistema General de Seguridad Social en Salud serán actualizadas mensualmente por el Fosyga a través de su administrador fiduciario, con fundamento en la información proveniente de las Entidades Promotoras de Salud, EPS, y demás Entidades Obligadas a Compensar, EOC, de las direcciones territoriales de salud, de las administradoras del régimen subsidiado, ARS, y de los regímenes de excepción, con fundamento y los procedimientos establecidos en las Resoluciones 890 y 1375 de 2002 y demás normas que las adicionen o modifiquen. Estas bases de datos podrán ser consultadas para efectos de la afiliación, traslado de las personas y acreditación de derechos de los usuarios, por registro individual sobre el nombre, el número de identificación, la EPS, EOC, ARS o entidad exceptuada del Sistema General de Seguridad Social en Salud y la condición de afiliado activo o no, con las fechas correspondientes. Parágrafo. Las entidades promotoras de salud, EPS, las demás entidades obligadas a compensar, EOC, las direcciones territoriales de salud, las administradoras del régimen subsidiado, ARS, y los regímenes de excepción son responsables de la veracidad de la información incorporada a las bases de datos de aportantes y afiliados de que trata el presente artículo. DEC-REGL 2280 DE 2004 ARTÍCULO 19. Control de pagos de UPC sin justa causa. El Fosyga, a través de su Administrador Fiduciario, realizará los cruces y validaciones para evitar pagos sin justa causa de UPC y, en todo caso, realizará la verificación de la inexistencia de duplicados en el proceso de compensación para recaudos correspondientes a cotizaciones de los periodos que se presentan en el proceso. En caso de evidenciarse pagos de UPC sin justa causa, el Fosyga, a través de su Administrador Fiduciario, o el Ministerio de la Protección Social, requerirán de la respectiva entidad la devolución de los correspondientes recursos en poder de la entidad promotora de salud, EPS, o demás Entidades Obligadas a Compensar, EOC, de acuerdo con lo establecido en el artículo 3º del Decreto-ley 1281 de 2002 y deberá dar traslado de los hechos y soportes documentales a la Superintendencia Nacional de Salud, sin perjuicio de la responsabilidad del Administrador Fiduciario de Recursos del Fosyga por efectuar pagos sin justa causa. DEC-REGL 2280 DE 2004 ARTÍCULO 20. Intereses a cargo de la entidad fiduciaria que administra los recursos del Fosyga. Cuando la entidad fiduciaria administradora del Fosyga no gire los recursos que correspondan a las EPS y EOC en el proceso de compensación, en las fechas establecidas en el presente decreto, deberá reconocer intereses con cargo a sus propios recursos liquidados a la tasa de interés moratorio establecida para los tributos administrados por la Dirección de Impuestos y Aduanas Nacionales. DEC-REGL 2280 DE 2004 ARTÍCULO 22. Compensación del recaudo de cotizaciones en mora con afiliación suspendida. El recaudo de cotizaciones en mora con afiliación suspendida podrá ser compensado y en consecuencia existirá el reconocimiento de la Unidad de Pago por Capitación, conservándose la antigüedad de los afiliados en el Sistema General de Seguridad Social en Salud para todos los efectos. Igualmente, cuando se suscriban acuerdos de pago según lo establecido en las normas vigentes, con los afiliados o aportantes en los cuales las EPS y demás EOC respeten la antigüedad de los afiliados, podrán compensar íntegramente sobre las sumas recuperadas en virtud de los mismos. Cuando se cumplan los requisitos previstos en el artículo 43 de la Ley 789 de 2002, las cotizaciones en mora que se recauden podrán ser compensadas hasta por los meses anteriores a la fecha en que se recaudan y durante los cuales se prestó servicios sin recaudo y sin pago de UPC, independientemente del periodo al que correspondan, siempre y cuando se haya garantizado el acceso a los servicios de salud de los afiliados por los que se recaudó la cotización. Parágrafo. Para efectos de la compensación prevista en el presente artículo, se deberán registrar en las bases de datos de afiliados y aportantes de que trata el artículo 18 del presente decreto las novedades correspondientes a afiliados con cotizaciones en mora, meses en mora, existencia del respectivo acuerdo de pago y demás datos que defina el Ministerio de la Protección Social. DEC-REGL 2280 DE 2004 ARTÍCULO 23. Manual operativo del Fosyga y solución de aspectos operativos. El manual operativo del Fosyga incorporará las reglas para el adecuado cumplimiento de lo previsto en el presente decreto y se elaborará de conformidad con los lineamientos generales del Consejo Nacional de Seguridad Social en Salud. Una vez el manual operativo del Fosyga sea aprobado por la Dirección General de Financiamiento del Ministerio de la Protección Social, el Fosyga, a través de su Administrador Fiduciario, lo dará a conocer a todas las EPS y EOC. El manual deberá establecer las medidas de control y verificación que garanticen la seguridad en el manejo de los recursos. Subcuenta de solidaridad DEC-REGL 1283 DE 1996 ARTÍCULO 21. Objeto. Los recursos de la subcuenta de solidaridad tienen por objeto permitir la afiliación de la población pobre y vulnerable al régimen subsidiado del sistema de seguridad social en salud, a través de la cofinanciación de los subsidios correspondientes. DEC-REGL 1283 DE 1996 ARTÍCULO 22. Recursos de la subcuenta de solidaridad. La subcuenta de solidaridad contará con los siguientes recursos: 1. Un punto de la cotización de solidaridad del régimen contributivo, de conformidad con lo dispuesto en el literal a) del artículo 221 de la Ley 100 que será girado por las entidades promotoras de salud y demás entidades obligadas a la subcuenta de solidaridad, dentro de los cinco (5) días hábiles siguientes a la fecha límite establecida para el pago de cotizaciones. 2. El porcentaje de los recursos recaudados por concepto del subsidio familiar que administran las Cajas de Compensación Familiar, definido en el artículo 217 de la Ley 100 de 1993, que podrá ser administrado de manera directa por éstas, previo cumplimiento de las normas establecidas para tal efecto. 3. Un aporte del presupuesto nacional en los términos establecidos en el literal c) del artículo 221 de la Ley 100 de 1993. 4. Los rendimientos financieros generados por la inversión de los recursos anteriormente enunciados. 5. Los recursos provenientes del impuesto de remesas de utilidades de empresas petroleras correspondientes a la producción de la zona Cusiana y Cupiagua. Estos recursos se deducirán de la base de cálculo de los ingresos corrientes a que hace referencia la ley 223 de 1995. 6. Las multas que tratan el artículo 271 de la Ley 100 de 1993 y el numeral 25 del artículo 5º del Decreto-ley 1259 de 1994. DEC-REGL 1283 DE 1996 ARTÍCULO 23. Recursos especiales. A la subcuenta de solidaridad ingresarán los recursos provenientes del impuesto social a las armas definido en el artículo 224 de la Ley 100 de 1993. Con ellos, se formará un fondo para financiar la atención de eventos de trauma mayor ocasionados por violencia, de la población afiliada al régimen subsidiado en los eventos no cubiertos por el POS-S y de aquella vinculada al sistema. Una vez la totalidad de esta población se afilie efectivamente al sistema de seguridad social en salud y el POS-S se iguale al POS del régimen contributivo, estos recursos se destinarán a financiar la UPC establecida para el régimen subsidiado. Estos recursos serán recaudados por Indumil y deberán girarse dentro de los primeros quince días calendario del mes siguiente, al Fosyga, subcuenta de solidaridad. El Consejo Nacional de Seguridad Social en Salud, definirá las prioridades para la asignación de los recursos provenientes del impuesto a las armas. Estos recursos se girarán previa contratación delMinisterio de la Protección Social con las instituciones prestadoras de servicios de salud. Parágrafo. Estos recursos únicamente podrán ser complementarios de los recursos que deben aportar las entidades territoriales para la financiación de las instituciones de salud que atiendan estos eventos. DEC-REGL 1283 DE 1996 ARTÍCULO 24. Giros de recursos de la subcuenta de solidaridad y requisitos previos. El equivalente a una tercera parte de la Unidad de Pago por Capitación Subsidiada por cada uno de los afiliados, será girado en forma anticipada, cada cuatro meses a los Fondos Seccionales y Distritales de Salud, previo el cumplimiento de los siguientes requisitos: 1. Creación por parte de las entidades territoriales de una cuenta especial dentro de los fondos seccionales, distritales y locales de salud para el manejo de subsidios en salud. 2. Acreditación ante la Dirección General de Seguridad Social delMinisterio de la Protección Social, de la afiliación efectiva de la población beneficiaria de subsidios a las entidades administradoras autorizadas para tal efecto de conformidad con las normas vigentes. 3. Certificación de la Dirección Seccional de Salud en la cual conste que la población beneficiaria que se va a financiar con estos recursos no está financiada con recursos distintos, tales como, aquellos que destinen las Cajas de Compensación Familiar para financiar el régimen de subsidios en salud cuando hayan sido autorizadas para administrarlos directamente. 4. Certificación de la Secretaría de Hacienda del respectivo distrito o municipio, o de la entidad que haga sus veces, sobre la disponibilidad presupuestal de los recursos correspondientes a los 15 puntos porcentuales de obligatoria destinación a subsidios a la demanda. Parágrafo 1. Para los municipios cetificados como descentralizados en salud, el giro se efectuará directamente a los fondos locales de salud, previo el cumplimiento de los requisitos enunciados anteriormente. Parágrafo 2. Para efectos de acreditar la afiliación de la población beneficiaria de subsidios, las Direcciones de Salud deberán remitir copia del contrato o contratos suscritos con las Entidades Administradoras de Subsidios y certificación sobre el número de afiliados y su distribución por grupo etéreo. No obstante la Dirección de Salud deberá tener a disposición inmediata delMinisterio de la Protección Social y de la Superintendencia Nacional de Salud, los listados de afiliados, en donde se relacione nombre, documento de identidad, fecha de nacimiento, sexo, lugar de residencia y nivel de SISBEN (Sistema de Selección de Beneficiarios de Programas Sociales) o su equivalente, dependiendo del instrumento de identificación utilizado, siempre y cuando esté aprobado por el Consejo Nacional de Seguridad Social en Salud. DEC-REGL 1804 DE 1999 ARTÍCULO 17. Flujo de recursos de la seguridad social. Los recursos de la subcuenta de solidaridad del Fondo de Solidaridad y Garantía, Fosyga, destinados a la afiliación de la población pobre del sistema general de seguridad social en salud, deberán ser presentados en forma inmediata por iniciativa de los Gobernadores y Alcaldes ante la Asamblea o Concejo, de acuerdo con la distribución, asignación y condiciones fijadas por el Consejo Nacional de Seguridad Social en Salud. Subcuenta de Promocion DEC-REGL 1283 DE 1996 ARTÍCULO 25. Objeto. La subcuenta de promoción tiene por objeto financiar las actividades de educación, información y fomento de la salud y de prevención secundaria y terciaria de la enfermedad, de acuerdo con las prioridades que al efecto defina el Consejo Nacional de Seguridad Social en Salud. DEC-REGL 1283 DE 1996 ARTÍCULO 26. Recursos de la subcuenta de promoción. La subcuenta de promoción se financiará con un porcentaje de la cotización, definido por el Consejo Nacional de Seguridad Social en Salud', que en ningún caso podrá ser superior a un punto de la cotización de los afiliados al régimen contributivo. Adicionalmente, el Consejo Nacional de Seguridad Social en Salud, podrá destinar a esta subcuenta, parte de los recursos que recauden las entidades promotoras de salud por concepto de pagos moderadores. DEC-REGL 1283 DE 1996 ARTÍCULO 27. Recursos especiales. Los recursos provenientes del impuesto social a las municiones y explosivos de que trata el artículo 224 de la Ley 100 de 1993, ingresarán a la subcuenta de promoción de la salud y se destinarán a la financiación de campañas de prevención de la violencia y de promoción de la convivencia pacífica, a nivel nacional y territorial. Para efectos de financiar las campañas territoriales, elMinisterio de la Protección Social distribuirá los recursos de conformidad con los criterios que establezca el Consejo Nacional de Seguridad Social en Salud. Este impuesto será recaudado por Indumil y deberá girarse al Fosyga, dentro de los primeros quince días calendario de cada mes. Estos recursos se girarán directamente a los fondos de salud de las entidades territoriales una vez haya sido aprobado por la Dirección General de Promoción y Prevención delMinisterio de la Protección Social, los proyectos presentados por éstas. DEC-REGL 1283 DE 1996 ARTÍCULO 28. Valor anual per cápita para planes de prevención. El Consejo Nacional de Seguridad Social en Salud definirá anualmente el valor per cápita destinado al pago de las actividades de prevención de la enfermedad que realicen las entidades promotoras de salud, con cargo a los recursos de la subcuenta. DEC-REGL 1283 DE 1996 ARTÍCULO 29. Compensación y declaración de giro y compensación. Las EPS harán un cruce mensual de cuentas, en las declaraciones de giro y compensación, y girarán a la subcuenta de promoción, dentro de los cinco (S) días hábiles siguientes a la última fecha límite establecida para el pago de cotizaciones, la diferencia que resulte de restar del valor total recaudado por concepto del porcentaje autorizado por el Consejo Nacional de Seguridad Social en Salud, el valor correspondiente a una doceava parte del valor anual per cápita reconocido a las EPS que desarrollen programas de prevención en los términos fijados por el CNSSS. En caso de ser deficitarias, el Fosyga les girará la diferencia dentro de los cinco (5) días hábiles siguientes a la presentación de la declaración. Subcuenta de Seguro de Riesgos Catastroficos de Tránsito DEC-REGL 1283 DE 1996 ARTÍCULO 30. Objeto. La subcuenta de seguro de riesgos catastróficos y accidentes de tránsito tiene como objeto garantizar la atención integral a las víctimas que han sufrido daño en su integridad física como consecuencia directa de accidentes de tránsito, eventos terroristas y catastróficos, de acuerdo con ab siguientes definiciones: a) Accidente de tránsito. Se entiende por accidente de tránsito el suceso ocasionado o en el que haya intervenido un vehículo automotor, en una vía pública o privada con acceso al público, destinada al tránsito de vehículos, personas y/o animales y que como consecuencia de su circulación o tránsito, o que por violación de un precepto legal o reglamentario de tránsito causa daño en la integridad física de las personas; b) Eventos terroristas ocasionados por bombas o artefactos explosivos. Son aquellos eventos producidos con bombas o artefactos explosivos que provocan pánico a una comunidad y daño físico a las personas y a los bienes materiales; c) Catástrofes de origen natural. Se consideran catástrofes de origen natural aquellos cambios en el medio ambiente físico identificables en el tiempo y en el espacio, que afectan una comunidad, tales como sismos, maremotos, erupciones volcánicas, deslizamientos de tierra, inundaciones y avalanchas; d) Otros eventos expresamente aprobados por el Consejo Nacional de Seguridad Social en Salud, que tengan origen natural o sean provocados por el hombre en forma accidental o voluntaria, cuya magnitud supere la capacidad de adaptación de la comunidad en la que aquél se produce y que la afecten en forma masiva e indiscriminada, generando la necesidad de ayuda externa. Estos eventos deberán ser declarados como tales por el Consejo Nacional de Seguridad Social en Salud. DEC-REGL 1283 DE 1996 ARTÍCULO 31. Recursos de la subcuenta de riesgos catastróficos accidentes de tránsito. La subcuenta de riesgos catastróficos y accidentes de tránsito contará con los siguientes recursos: 1. Los recursos del Fonsat creado por el Decreto-ley 1032 de 1991: a) Las transferencias efectuadas por las entidades aseguradoras autorizadas para operar el ramo de seguro obligatorio de daños corporales causados a las personas en accidente de tránsito, correspondientes al 20% de las primas emitidas; b) Aportes y donaciones en dinero o en especie de personas naturales y jurídicas nacionales o extranjeras; c) Los rendimientos de sus inversiones; d) Los demás que reciba a cualquier título. 2. Una contribución equivalente al 50% del valor de la prima anual establecida para el seguro obligatorio de accidentes de tránsito, que se cobrará en adición a ella. 3. Los aportes presupuestales del Fondo de Solidaridad y Emergencia Social de la Presidencia de la República para las víctimas del terrorismo, cuando este Fondo se extinga. Parágrafo. Estos recursos serán complementarios a los recursos que para la atención hospitalaria de las urgencias destinen las entidades territoriales. DEC-REGL 1283 DE 1996 ARTÍCULO 32. Beneficios. Las víctimas de los eventos definidos en el artículo 30 del presente Decreto, tendrán derecho a los siguientes beneficios con cargo a esta subcuenta, sin perjuicio de las acciones de reclamación civiles y/o penales que correspondiere y que adelante la Nación-Fondo de Solidaridad y Garantía contra los responsables directos: 1. Servicios médico quirúrgicos. Se entienden por servicios médico quirúrgicos todos aquellos servicios destinados a lograr la estabilización del paciente, al tratamiento de las patologías resultantes de manera directa del evento terrorista, catastrófico o accidente de tránsito y a la rehabilitación de las secuelas producidas. * Los servicios médico quirúrgicos comprenden las siguientes actividades: * Atención de urgencias * Hospitalización * Suministro de material médico quirúrgico, osteosíntesis, órtesis y prótesis * Suministro de medicamentos * Tratamiento y procedimientos quirúrgicos * Servicios de Diagnóstico * Rehabilitación 2. Indemnización por incapacidad permanente. Se entiende por incapacidad permanente la pérdida no recuperable mediante actividades de rehabilitación, de la función de una parte del cuerpo que disminuya la potencialidad del individuo para desempeñarse laboralmente. El Fondo de Solidaridad y Garantía reconocerá a título de indemnización hasta un máximo de 180 salarios mínimos legales diarios vigentes a la fecha del pago por este concepto, de acuerdo con las tablas de invalidez que se adopten para efecto del reconocimiento de las pensiones por incapacidad del régimen de pensiones o de riesgos profesionales. La certificación de incapacidad permanente en este caso debe ser expedida por las Juntas de Calificación de Invalidez de que trata la Ley 100 de 1993. 3. Indemnización por muerte. En el caso de muerte como consecuencia de un evento catastrófico o de un accidente de tránsito, el Fondo de Solidaddad y Garantía reconocerá una indemnización equivalente a seiscientos (600) salarios mínimos legales diarios vigentes aplicables al momento del accidente o a la ocurrencia del evento catastrófico, siempre y cuando la muerte se presente en un término no mayor de un año contado a partir de la fecha del accidente o evento catastrófico. Esta indemnización se pagará de conformidad con las normas legales, al cónyuge, compañero o compañera permanente de la víctima en la mitad de la indemnización y a sus herederos en la mitad restante. A falta de cónyuge, compañero o compañera permanente, la totalidad de la indemnización se distribuirá entre los herederos. 4. Gastos funerarios. En el caso previsto en el numeral anterior, el Fondo de Solidaridad y Garantía reconocerá por gastos funerarios hasta una cuantía máxima de ciento cincuenta (150) salarios mínimos legales diarios vigentes al momento de la ocurrencia del accidente. Si la persona fallecida estuviere afiliada a un fondo de pensiones, los gastos funerarios correrán por cuenta de dicho fondo. En los casos en que el accidente de tránsito sea cubierto por la póliza del SOAT, será la aseguradora la responsable del pago de los gastos funerarios. 5. Transporte al centro asistencial. El Fondo de Solidaridad y Garantía financiará los gastos de transporte y movilización de víctimas desde los sitios de ocurrencia del evento catastrófico o del accidente de tránsito al primer centro asistencial a donde sea llevada la víctima para efectos de su estabilización, hasta 10 salarios mínimos legales diarios vigentes al momento de la ocurrencia del evento. Entre éste y el primer centro asistencial de referencia, en los casos en que la complejidad de la patología y el nivel de atención así lo amerite, se pagará con las tarifas de la institución que remite. Parágrafo 1. Salvo los servicios médico quirúrgicos, la Subcuenta de Riesgos Catastróficos y Ac-cidentes de Tránsito otorgará los demás beneficios con estricta sujeción a las disponibilidades presupuestales. Con este fin, elMinisterio de la Protección Social, previa aprobación del Consejo Nacional de Seguridad Social, podrá distribuir los recursos disponibles entre todas las víctimas, en forma total o parcial, teniendo en cuenta la capacidad socio-económica de las mismas. Parágrafo 2. Los beneficios de indemnización por incapacidad permanente, por muerte y los gastos funerarios sólo se otorgarán con cargo al Fondo de Solidaridad y Garantía cuando se trate de víctimas no afiliadas al Sistema General de Pensiones o al Sistema de Riesgos Profesionales, según sea el caso. Parágrafo 3. Las víctimas de accidentes de tránsito tendrán derecho a los beneficios establecidos en el estatuto financiero y a lo dispuesto en el presente Decreto. DEC-REGL 1283 DE 1996 ARTÍCULO 33. Destinación de los recursos. Los recursos de esta subcuenta se destinarán a: 1. El pago de indemnizaciones a que haya lugar de acuerdo con los amparos establecidos en el Decreto-ley 1032 de 1991, cuando se originen en accidentes de tránsito que involucren vehículos no identificados o no asegurados. 2. El pago de los excedentes que resulten de la atención de las víctimas de accidentes de tránsito. 3. El pago de los gastos que demande la atención integral de las víctimas de eventos catastróficos y terroristas. 4. Una vez atendidas las anteriores erogaciones, del saldo existente a 31 de diciembre de cada año y de los recursos pendientes de asignación en cada vigencia, se destinará el 50% a la financiación de programas institucionales de prevención y atención de accidentes de tránsito, de eventos catastróficos y terroristas y de aquellos destinados al tratamiento y rehabilitación de sus víctimas, previa aprobación de distribución y asignación por parte del Consejo Nacional de Seguridad Social en Salud. Parágrafo. De la subcuenta de riesgos catastróficos y accidentes de tránsito se girarán directamente a las instituciones prestadoras de servicios de salud, personas naturales y entidades territoriales, las sumas correspondientes a la atención de riesgos catastróficos y accidentes de tránsito y demás gastos autorizados, según los procedimientos establecidos. DEC-REGL 1283 DE 1996 ARTÍCULO 34. Del cubrimiento de servicios médico quirúrgicos. El Fondo de Solidaridad y Garantía reconocerá la atención de los servicios médico-quirúrgicos en los riesgos catastróficos y en los accidentes de tránsito, de conformidad con las siguientes reglas: A.Accidentes de tránsito. En el caso de los accidentes de tránsito ocasionados por vehículo no identificado o no asegurado, el monto máximo por servicios médico-quirúrgicos será hasta de 500 salarios mínimos diarios legales vigentes en el momento de ocurrencia del accidente. En caso de víctimas politraumatizadas y de requerirse servicios de rehabilitación una vez agotado el límite de cobertura de que trata el inciso anterior cuando se trata de vehículos no identificados o no asegurados, o agotada la cobertura prevista para el SOAT, la subcuenta de riesgos catastróficos y accidentes de tránsito del Fondo de Solidaridad y Garantía, asumirá por una sola vez, reclamación adicional por los excedentes de los gastos anotados, hasta por un valor máximo equivalente a 300 salarios mínimos diarios legales vigentes en el momento del accidente, previa presentación de la cuenta debidamente diligenciada. Las cuentas de atención de los servicios médico-quirúrgicos en el caso de los accidentes de tránsito, que excedan el tope adicional de los 300 salarios mínimos diarios vigentes, serán asumidos por la Entidad Promotora de Salud a la cual está afiliada la persona o por las Administradoras de Riesgos Profesionales cuando se trate de accidentes de tránsito, calificados como accidentes de trabajo. B. Eventos catastróficos y terroristas. El cubrimiento de los beneficios en materia de servicios médico-quirúrgicos en caso de eventos catastróficos tendrá un tope hasta de 800 salarios mínimos diarios vigentes. Sin embargo, la entidad administradora del FOSYGA está en la obligación de contratar un seguro para garantizar una cobertura superior a la anotada en el inciso anterior, a las víctimas que requieran asistencia por encima de dicho tope, o constituir una reserva especial para cubrir estas eventualidades. El Servicio de Rehabilitación a las víctimas de eventos catastróficos se regirá en su totalidad por lo dispuesto en la Resolución 004108 de 1993 o en las normas que la adicionen, modifiquen o deroguen, y tendrá una duración máxima de seis (6) meses. Si la junta de calificación de invalidez de que trata la Ley 100 de 1993 y sus decretos reglamentarios, determina que la incapacidad permanente es menor del 50~o y existen aún posibilidades de mejoría se pagará el servicio de rehabilitación durante seis (6) meses más; transcurrido este tiempo pasará el caso al régimen de pensión por invalidez bien sea por Accidentes de Trabajo o Enfermedad Profesional ATEP o por accidente de origen común. DEC-REGL 1283 DE 1996 ARTÍCULO 35. De la acreditación de la condición de víctima y el procedimiento para el pago en accidentes de tránsito. Para efectos de acreditar la condición de víctima y obtener el pago en el evento de un accidente de tránsito, se deberán tener en cuenta los siguientes procedimientos: A. Acreditación de la condición de víctima. Se deberán diligenciar los Formularios adoptados por elMinisterio de la Protección Social, para reclamación por accidentes de tránsito, acompañado de cualquiera de los siguientes documentos: 1. Certificación expedida por la autoridad de tránsito o policía competente o en su defecto fotocopia del croquis del accidente, expedida por la autoridad de tránsito. 2. Certificado de atención médica que debe incluir nombres, documento de identificación, edad de la víctima, fecha y hora de atención, y descripción de los hallazgos clínicos o certificado de medicina legal. 3. Denuncia penal de ocurrencia del accidente presentada por cualquier persona ante autoridad competente, únicamente cuando el hecho haya sido ocasionado voluntariamente o por manipulación criminal y sea posible la identificación del responsable. B. Reclamación para el pago. 1. Servicios médico-quirúrgicos. Se deberán cumplir los requisitos establecidos en el Decreto 2878 de 1991, Artículo 11 Numeral 1 y demás normas que los modifiquen, adicionen o sustituyan. UBICAR 2. Indemnización por incapacidad permanente. Además de cumplir con los requisitos establecidos para eventos catastróficos, se deberá diligenciar el formulario de personas naturales establecido por elMinisterio de la Protección Social. Dicho formulario deberá estar acompañado del correspondiente certificado sobre la incapacidad, expedido por las Juntas de Calificación de Invalidez de que trata la Ley 100 de 1993 y sus decretos reglamentarios. 3. Gastos funerarios. Se deberá acompañar el certificado de defunción expedido por notario o el acta de levantamiento de cadáver cuando la muerte se haya producido en el lugar del accidente y los demás requisitos establecidos por el Decreto 2878 de 1991, Artículo 11 numeral 4 y demás normas que los modifiquen, adicionen o sustituyan. UBICAR 4. Gastos por concepto de transporte de víctimas. Se deberán acreditar los requisitos establecidos en el decreto 2878 de 1991, Artículo 11 Numeral 5 y demás normas que los modifiquen, adicionen o sustituyan UBICAR DEC-REGL 1283 DE 1996 ARTÍCULO 36. De la acreditación de la condición de víctima y el procedimiento para el pago de eventos catastróficos. Para efectos de acreditar la condición de víctima y obtener el pago en el caso de un evento catastrófico, se deberán tener en cuenta los siguientes procedimientos: A. Acreditación de la condición de víctima. Se deberá diligenciar el formulario de reclamación único para eventos catastróficos que para el efecto expida elMinisterio de la Protección Social, acompañado de la certificación de que la víctima está incluida en el censo elaborado por las autoridades competentes. Los Comités Locales y/o Regionales de Emergencias de que trata el Decreto 919 de 1.989, certificarán la calidad de víctimas de las personas afectadas directamente por un evento, mediante la elaboración de un censo de las mismas durante los primeros ocho (8) días calendario contados a partir de la ocurrencia del evento. Con el fin de garantizar la real condición de víctimas, los Comités mencionados deberán en todos los casos obtener la refrendación de los censos por la máxima autoridad de salud local de la zona de influencia del desastre. En los casos en los cuales exista en la dirección local, seccional o distrital de salud respectiva un coordinador de emergencias y desastres debidamente posesionado, deberá refrendar esta aprobación, previa delegación del respectivo Jefe de Dirección. Cuando se trate de víctimas de eventos terroristas, el alcalde de la respectiva localidad deberá informar del hecho de manera inmediata al FOSYGA y expedirá el certificado de que trata el inciso anterior, para los efectos señalados en el presente Decreto. - B. Reclamación para el pago. 1. Servicios médico quirúrgicos. A la solicitud se debe acompañar la siguiente documentación: * Recibos originales por concepto de cada. uno de los servicios intrahospitalarios prestados incluidos los gastos de transporte y movilización de víctimas, de diagnóstico y rehabilitación. * Facturas expedidas por concepto de medicamentos, material médico quirúrgico, y elementos de órtesis, prótesis y osteosíntesis utilizados en el tratamiento de la víctima. 2. Indemnización por incapacidad permanente. Se deberá acompañar el certificado expedido por la Junta de Calificación de Invalidez de que trata la Ley 100 de 1993 y sus decretos reglamentarios. 3. Gastos funerarios. Se deberá acompañar el certificado de defunción expedido por notario y los demás requisitos establecidos por el Decreto 2878 de 1991, artículo 11 numeral 4º y demás normas que los modifiquen, adicionen o sustituyan. UBICAR 4. Gastos por concepto de transporte de víctimas. Se deberán acreditar los requisitos establecidos en el Decreto 2878 de 1991 artículo 11, numeral 5º y demás normas que los modifiquen, adicionen o sustituyan. UBICAR DEC-REGL 200 DE 1999 ARTÍCULO 1. Procedimiento para el pago de eventos catastróficos de especial magnitud con cargo a los recursos de la subcuenta de seguro de riesgos catastróficos y accidentes de tránsito. En caso de eventos catastróficos de especial magnitud, declarados como tales por el Consejo Nacional de Seguridad Social en Salud y que a juicio de dicho Consejo no permitan la aplicación de los procedimientos establecidos en el artículo 36 del Decreto 1283 de 1996 ubicar, se podrá pagar el valor de los servicios médico-quirúrgicos a la entidad que haya prestado el servicio, con la sola presentación del certificado expedido por elMinisterio de la Protección Social en la que conste que en el hospital se ha atendido víctimas del respectivo evento catastrófico. El Ministro de la Protección Social mediante resolución, establecerá el procedimiento para el reconocimiento de los gastos médico-quirúrgicos, la indemnización por incapacidad permanente, los gastos funerarios y los gastos por concepto de transporte de víctimas en esta clase de eventos, con el fin de garantizar a la población rápida y efectiva atención y el pronto pago a las personas que presten los servicios. La Superintendencia Nacional de Salud verificará con posterioridad la efectiva prestación del servicio y el correcto pago. DEC-REGL 1283 DE 1996 ARTÍCULO 37. Para efectos de obtener la indemnización por muerte en los eventos contemplados en este Decreto, se deberá acompañar la siguiente documentación: * Registro de defunción. * Registro civil de matrimonio de la víctima si era casada. * Registro civil de nacimiento de los hijos de la víctima. * Manifestación del interesado si la víctima vivía en unión libre. * Registro civil de nacimiento si la víctima era soltera. * Registro civil de matrimonio de los padres, si son ellos los que cobran la indemnización. * Las demás pruebas supletorias del estado civil previstas en la ley. DEC-REGL 1283 DE 1996 ARTÍCULO 38. De las tarifas y criterios para el pago de beneficios. Las tarifas para la atención médica, quirúrgica, farmacéutica y hospitalaria prestada a las víctimas de los accidentes de tránsito, serán fijadas por el Gobierno Nacional, de conformidad con los criterios que para el efecto determine el Consejo Nacional de Seguridad Social en Salud. Dichas tarifas serán de obligatorio cumplimiento para todas las instituciones prestadoras de servicios de salud públicas o privadas y serán fijadas en salarios mínimos legales vigentes. DEC-REGL 1283 DE 1996 ARTÍCULO 39. Del pago de las incapacidades temporales. Las Entidades Promotoras de Salud pagarán las incapacidades temporales originadas en los; eventos previstos en este Decreto a sus afiliados del régimen contributivo, de conformidad con las normas respectivas. Las incapacidades que se generen en accidentes de tránsito, calificados como accidentes de trabajo, serán pagadas por las entidades administradoras de riesgos profesionales correspondientes. DEC-REGL 1283 DE 1996 ARTÍCULO 40. Pagos por concepto del SOAT. Las entidades que en ejecución de los planes de salud de que trata la Ley 100 de 1993, cubran la atención médica de sus afiliados en caso de accidente de tránsito, tendrán derecho a reclamar los valores correspondientes ante las entidades aseguradoras y el Fondo de Solidaridad y Garantía de conformidad con lo dispuesto en el presente Decreto. DEC-REGL 1283 DE 1996 ARTÍCULO 41. De la dilatación injustificada del pago. La Superintendencia Financiera impondrá a las compañías aseguradoras que incurran en conductas tendientes a dilatar a dilatar injustificadamente el pago de las indemnizaciones correspondientes dientes a accidentes de tránsito, multas hasta de 1000 salarios mínimos legales mensuales vigentes a la fecha de la sanción. DEC-REGL 1283 DE 1996 ARTÍCULO 42. Del pago de anticipos en caso de devolución de la reclamación, En los casos en los que la reclamación presentada por las instituciones hospitalarias, clínicas o en general por las instituciones prestadoras de servicios de salud sea revisada y devuelta por las compañías de seguros dentro de los quince (15) días siguientes a su presentación, éstas pagarán al reclamante, a partir de la vigencia del presente Decreto, una suma equivalente al 60% del monto inicialmente reclamado a título de anticipo. El saldo será cancelado una vez se clarifique por parte de las instituciones prestadoras del servicio las observaciones efectuadas por la aseguradora. Parágrafo 1. En todo caso las instituciones prestadoras de servicios de salud tendrán la obligación de clarificar ante las compañías aseguradoras las observaciones que éstas hagan dentro de los treinta (30) días siguientes a la notificación. Si la institución prestadora no cumple con la obligación de clarificar, se entiende que acepta la reclamación y en consecuencia restituirá la cantidad anticipada que se descontará del anticipo de futuras reclamaciones. En el caso de una institución prestadora de servicios de salud no dé respuesta a las reclamaciones en más de dos (2) oportunidades, perderá el derecho al sistema de anticipos durante los noventa (90) días siguientes. Parágrafo 2. Las instituciones prestadoras de servicios de salud deberán adoptar los mecanismos tendientes a garantizar el adecuado diligenciamiento y recopilación de la información requerida en los formularios determinados por elMinisterio de la Protección Social y demás datos necesarios para el pago. La Superintendencia Nacional de Salud será la entidad encargada de vigilar que las precitadas instituciones den cumplimiento a lo ordenado y de imponer las sanciones a que ésta se hagan acreedoras por el incumplimiento de la obligación anotada. Parágrafo 3. Las compañías aseguradoras podrán repetir contra la subcuenta de riesgos catastróficos y accidentes de tránsito del Fondo de Solidaridad y Garantía cuando se demuestre que la póliza que ampara el respectivo accidente de tránsito es falsa y ya se haya efectuado el pago correspondiente. DEC-REGL 1283 DE 1996 ARTÍCULO 43. Obligación de reporte de accidentes de tránsito. Las Instituciones prestadoras de salud que presten servicios médicos, quirúrgicos, farmacéuticos y hospitalarios por causa de accidentes de tránsito, deberán reportar de este hecho a la entidad promotora de salud a la cual se encuentre afiliada la víctima, dentro de las veinticuatro (24) horas hábiles siguientes. DEC-REGL 806 DE 1998 ARTÍCULO 15. Atención en Accidentes de Tránsito y Eventos Catastróficos. El Sistema General de Seguridad Social en Salud garantiza a todos los habitantes del territorio nacional la atención en salud derivada de accidentes de tránsito con cargo a la aseguradora del vehículo causante del siniestro o al FOSYGA según sea el caso. De igual manera, El Sistema General de Seguridad Social en Salud garantizará el pago a las I.P.S. por la atención en salud a las personas, víctimas de catástrofes naturales, actos terroristas y otros eventos aprobados por el Consejo Nacional de Seguridad Social en Salud; así como el pago de las indemnizaciones de acuerdo con la reglamentación contenida en el Decreto 1283 de 1996 o en las normas que lo modifiquen, adicionen o sustituyan. Los servicios requeridos y no cubiertos por el SOAT o el FOSYGA en materia de accidentes de tránsito correrán a cargo de la EPS correspondiente siempre y cuando éstos servicios se encuentren incluidos en el POS, o por la entidad con la cual el usuario haya tomado un Plan Adicional en Salud siempre y cuando incluya éste dichos beneficios. Lo anterior, a opción del usuario quien debe expresar su voluntad al respecto en forma libre y espontánea. De igual manera, en el Régimen Subsidiado los servicios requeridos y no cubiertos por el SOAT o el FOSYGA en materia de accidentes de tránsito correrán a cargo de la Administradora de Régimen Subsidiado correspondiente, siempre y cuando estos servicios se encuentren incluidos en el POS-S. En caso de que no se encuentren incluidos en el POS-S y el afiliado carezca de capacidad de pago, será atendido en las IPS públicas o privadas que tengan contrato con el Estado con cargo a los recursos de subsidio a la oferta. En ningún caso podrá disfrutarse con recursos del presupuesto nacional, al mismo tiempo y por la misma causa, el reconocimiento de indemnización e incapacidad. DEC-REGL 806 DE 1998 ARTÍCULO 16. Atención inicial de urgencias. El Sistema General de Seguridad Social en Salud garantiza a todos los habitantes del territorio nacional la atención inicial de urgencias. El costo de los servicios será asumido por la Entidad Promotora de Salud o administradora del Régimen Subsidiado a la cual se encuentre afiliada la persona o con cargo al FOSYGA en los eventos descritos en el artículo precedente. DEC-REGL 1283 DE 1996 ARTÍCULO 44. Destinación de los recursos del SOAT para prevención vial nacional. Los recursos equivalentes al tres por ciento (3%) de las primas que anualmente recaudan las compañías aseguradoras que operan el seguro obligatorio de accidentes de tránsito, conformarán un fondo privado que se manejará por encargo fiduciario y con un consejo de administración en el cual tendrá cabida un representante delMinisterio de la Protección Social, para campañas de prevención vial nacional tales como el control al exceso de velocidad, control al consumo de alcohol y estupefacientes, promoción del uso de cinturones de seguridad, entre otras. Los recursos del Fondo de Prevención Vial Nacional a que hace referencia el artículo 244 de la Ley 100 de 1993 que no hayan sido ejecutados en tal función, no podrán tenerse en cuenta en ningún evento para la liquidación de utilidades de la respectiva compañía aseguradora. DEC-REGL 1283 DE 1996 ARTÍCULO 45. Control. La Superintendencia Nacional de Salud de conformidad con la ley, ejercerá la inspección, vigilancia y control sobre el manejo de las subcuentas del FOSYGA y deberá efectuar las investigaciones e imponer las sanciones correspondientes cuando a ello haya lugar, sin perjuicio de las demás funciones que ejerzan los organismos de control. DEC-REGL 1283 DE 1996 ARTÍCULO 46. Manejo de los recursos del FOSYGA. Los recursos del FOSYGA que no hagan parte del presupuesto general de la nación se ejecutarán conforme al presupuesto aprobado por el Consejo Nacional de Seguridad Social en Salud. Cuando se pretenda afectar los mencionados recursos, que correspondan a más de una vigencia fiscal para cubrir prestaciones que se realizarán en igual período, será necesaria una autorización especial, previa al compromiso, para comprometer vigencias futuras, que será expedida por elMinisterio de la Protección Social, Dirección General de Gestión Financiera. La Dirección General de Gestión Financiera - Subdirección del Fondo de Solidaridad y Garantía, expedirá los certificados de disponibilidad presupuestal para amparar los compromisos que se adquieran con cargo a los recursos indicados en el inciso anterior y realizará los respectivos registros presupuestales. Parágrafo. El portafolio de los recursos del FOSYGA sólo podrá estar sujeto a las disposiciones sobre inversión forzosa en la medida en que no se afecte su liquidez y rentabilidad con el fin de poder garantizar el pago oportuno de los servicios de salud. DEC-REGL 1283 DE 1996 ARTÍCULO 47. Capacidad para contratar. La capacidad para contratar y comprometer, lo mismo que la ordenación del gasto, sobre las apropiaciones del FOSYGA estarán en cabeza del Ministro de la Protección Social o en quien éste delegue, en los términos de la ley orgánica de presupuesto. DEC-REGL 1283 DE 1996 ARTÍCULO 48. Vigencias futuras. Cuando se requiera adquirir obligaciones contra apropiaciones del Presupuesto General de la Nación que comprometan varias vigencias fiscales, será necesario obtener la autorización de vigencias futuras conforme a la ley orgánica de presupuesto. DEC-REGL 1283 DE 1996 ARTÍCULO 49. Sistema de manejo de los recursos destinados a pagar la remuneración del administrador fiduciario Los recursos del FOSYGA destinados al pago de las remuneraciones causadas o que se causen a favor del administrador fiduciario se manejarán bajo el sistema de Unidad Financiera DEC-REGL 1283 DE 1996 ARTÍCULO 50. Legalización de actos administrativos con efectos fiscales. Las decisiones emanadas del Consejo Nacional de Seguridad Social en Salud, que tengan efectos fiscales, deberán adoptarse a través de actos administrativos en cuya suscripción participe el Ministerio de Hacienda. DEC-REGL 1283 DE 1996 ARTÍCULO 51. Información financiera. El manejo y presentación de la información financiera deberá sujetarse a lo establecido en el Plan General de Contabilidad Pública Nacional. DEC-REGL 1283 DE 1996 ARTÍCULO Nacional de Salud podrá solicitar a las pensiones todos los datos relacionados verificar la información, para determinar salud. 52. Solicitud de formación. La Superintendencia entidades administradoras del régimen general de con el recaudo de aportes, con el fin de cruzar y la evasión y alusión en el recaudo del régimen de Asimismo, podrá solicitar información a la Dirección General de Impuestos y Aduanas Nacionales DIAN, a las entidades recaudadoras territoriales y a otras entidades que reciban contribuciones sobre la nómina. En todo caso esta información gozará de la misma reserva que aquella de carácter tributario. DEC-REGL 1283 DE 1996 ARTÍCULO 53. Información sobre el pago de servicios. Las entidades promotoras de salud deben enviar trimestralmente al FOSYGA, la información relacionada con los desembolsos efectuados por concepto del pago de la prestación de servicios, y el estado de salud de sus afiliados discriminada por grupos de riesgo (edad, género y focalización) y por patología. La entidad encargada de la administración fiduciaria del FOSYGA consolidará la información enviada por todas las entidades promotoras de salud para el cálculo de la Unidad de Pago por Capitación -UPC-. DEC-REGL 1283 DE 1996 ARTÍCULO 54. Sistemas y formatos. Los sistemas de información, formatos y demás soportes y documentos que se utilicen para el envío de la información derivada de las disposiciones del presente Decreto, serán establecidos mediante resolución delMinisterio de la Protección Social. CAPITULO V OTRASFUENTES DE FINANCIACION SISTEMA GENERAL DE PARTICIPACIONES DEC-REGL 1542 DE 1998 ARTÍCULO 1. De conformidad con los artículos 356, 357 y 359 de la Constitución Política, las participaciones establecidas en la Constitución y en la ley en favor de las entidades territoriales con destino al sector salud, tienen una destinación específica. Las autoridades locales y los demás servidores públicos el nivel territorial que tengan a su cargo la distribución y utilización de dichos recursos responderán penal, fiscal y disciplinariamente cuando éstos se apliquen a fines distintos de los previstos en la Constitución y la ley. DEC-REGL 1542 DE 1998 ARTÍCULO 2. Las operaciones de crédito público que celebren las entidades territoriales con cargo a los recursos de los Fondos de Salud sólo podrán destinarse a financiar gastos de inversión en el mismo sector. Para estos efectos, no se considerarán gastos de inversión los relacionados con el pago de salarios, honorarios, prestaciones sociales y aportes a la seguridad social, aunque se hubieren presupuestado como gastos de inversión. Para estos mismos efectos, tampoco se considerarán gastos de inversión los destinados a financiar los aportes de la entidad territorial al régimen subsidiado en salud y, en consecuencia, dichos recursos no podrán ser utilizados como garantía del cumplimiento de obligaciones derivadas de operaciones de crédito. DEC-REGL 1542 DE 1998 ARTÍCULO 3. Las operaciones de crédito y las garantías a que hace referencia el presente decreto deberán registrarse en el Ministerio de Hacienda y Crédito Público, en la forma y condiciones establecidas en las disposiciones vigentes. DEC-REGL 159 DE 2002 ARTÍCULO 3. Certificación de información. Para efectos de la distribución de los recursos del Sistema General de Participaciones asignados a los resguardos indígenas, el Departamento Administrativo Nacional de Estadística, DANE, certificará al Departamento Nacional de Planeación la información sobre la población de los resguardos indígenas legalmente constituidos por municipio y departamento a más tardar el 30 de junio de cada año. Para establecer los resguardos indígenas constituidos legalmente, la Dirección General de Asuntos Indígenas del Ministerio del Interior y el Instituto Colombiano para la Reforma Agraria, Incora, deberán prestar el apoyo requerido por el Departamento Administrativo Nacional de Estadística, DANE. Parágrafo 1°. Si entre el 1° de julio y el 31 de diciembre del año en el cual se realiza la distribución de los recursos del Sistema General de Participaciones para la vigencia siguiente, se presenta la creación de uno o más resguardos indígenas, el Departamento Administrativo Nacional de Estadística, DANE, certificará al Departamento Nacional de Planeación los ajustes a los datos suministrados. Parágrafo 2°. Cuando un resguardo indígena se encuentre ubicado en jurisdicción de dos o más municipios o en las divisiones departamentales definidas por el Decreto 2274 de 1991, en la certificación del Departamento Administrativo Nacional de Estadística, DANE, se establecerá la población del resguardo ubicada en cada uno de los municipios y divisiones departamentales. DEC-REGL 159 DE 2002 ARTÍCULO 5. Certificación de información. Para efectos de la distribución de los recursos del Sistema General de Participaciones asignados a los distritos y municipios ribereños del Río Grande de La Magdalena, el Instituto Geográfico Agustín Codazzi, IGAC, deberá enviar al Departamento Nacional de Planeación la información certificada sobre la longitud total del río Magdalena y de los kilómetros de ribera de cada municipio y distrito, a más tardar el 30 de junio de cada año. Parágrafo 1°. Si entre el 1° de julio y el 31 de diciembre del año en el cual se realiza la distribución de los recursos del Sistema General de Participaciones para la vigencia siguiente se presenta la creación de uno o más municipios ribereños del río Magdalena, el Instituto Geográfico Agustín Codazzi, IGAC, deberá certificar al Departamento Nacional de Planeación los ajustes a la información suministrada. DEC-REGL 159 DE 2002 ARTÍCULO 6. Cálculo de variables para los nuevos municipios con información insuficiente. Para los efectos de la determinación de la asignación que corresponde a los nuevos municipios que hayan sido creados y reportados al Departamento Nacional de Planeación hasta el 31 de diciembre del año inmediatamente anterior a la vigencia fiscal para la cual se realiza la distribución de los recursos del Sistema General de Participaciones, se aplicarán los mismos indicadores del municipio del cual hubiere sido segregado, o el promedio si se hubiere segregado de varios en el evento de información certificada sobre una o más variables; con excepción de los datos de población e índice de Necesidades Básicas Insatisfechas para el nuevo municipio y el segregante, para la vigencia, los cuales deberán ser certificados en todo caso por el Departamento Administrativo Nacional de Estadística, DANE. Sin la certificación del Departamento Administrativo Nacional de Estadística, DANE, no se podrá realizar la asignación de recursos para el nuevo municipio. Si el nuevo municipio no ha sido creado por segregación de otro u otros, o si no se dispone de la información necesaria para alguno o algunos de los factores de distribución del Sistema General de Participaciones, se aplicará el promedio de las variables para su cálculo, de todos los municipios con una población superior o inferior en un 5% a la del municipio respecto del cual se efectúa el cálculo para los años anteriores a su creación hasta el año en que se creó; con excepción de la población y el índice de Necesidades Básicas Insatisfechas para el nuevo municipio, que en todo caso deberá ser certificada por el Departamento Administrativo Nacional de Estadística, DANE. Para el cálculo de los criterios que incluyen datos poblacionales se aplicará la proporcionalidad de la población segregada, para el año en el cual se creó el nuevo municipio y para los anteriores. Parágrafo. Se tendrán como reportados los nuevos municipios respecto de los cuales haya llegado la información correspondiente por escrito, debidamente radicada en la oficina de correspondencia del Departamento Nacional de Planeación, a más tardar el 31 de diciembre del año en el cual se realiza la distribución inicial de los recursos del Sistema General de Participaciones para la vigencia siguiente. DEC-REGL 159 DE 2002 ARTÍCULO 7. Información para la aplicación de los criterios y mecanismos de distribución. En la distribución de los recursos del Sistema General de Participaciones para Salud, se tomará la información requerida de conformidad con los artículos 48, 49, 52, 66, 69, 70 y 71 de la Ley 715 de 2001, teniendo en cuenta lo siguiente: 1. La población afiliada al régimen contributivo será la resultante del promedio de afiliados compensados en el período comprendido entre el 1° de abril y el 30 de septiembre del año inmediatamente anterior a aquel para el cual se efectúa la distribución, por cada municipio, distrito y corregimiento departamental. Para la distribución del año 2002, se tomará la misma información correspondiente al período comprendido entre el 1° de enero y el 30 de junio de 2001. 2. La población afiliada al régimen subsidiado será aquella certificada a través de los respectivos contratos con las administradoras del régimen subsidiado vigentes a 31 de octubre del año anterior a aquel para el cual se efectúa la distribución inicial del Sistema General de Participaciones para la vigencia siguiente, por cada municipio, distrito o departamento en el caso de los corregimientos departamentales. 3. La población afiliada a regímenes de excepción, salvo los de Fuerzas Militares y Policía Nacional, en cada municipio, distrito o corregimiento departamental, certificada por elMinisterio de la Protección Social con corte a 30 de junio del año anterior a aquel para el cual se efectúa la distribución. Las entidades que administren regímenes de excepción deberán informar a más tardar el mes siguiente a la fecha de solicitud de información por parte delMinisterio de la Protección Social, para dar cumplimiento a lo dispuesto en el presente numeral. 4. Para los recursos destinados a financiar las acciones de salud pública definidas como prioritarias para el país, se tomarán en cuenta en todo caso, los siguientes indicadores de conformidad con lo señalado en el artículo 52 de la Ley 715 de 2001: 4.1. Para la población por atender, se tomará la participación de la población de cada entidad territorial en el total nacional. 4.2. Para el criterio de equidad, se tomarán en cuenta los siguientes indicadores: 4.2.1. Nivel de pobreza: definido como la participación de la población con Necesidades Básicas Insatisfechas de cada municipio, distrito y corregimiento departamental, en el total de población con Necesidades Básicas Insatisfechas del país. 4.2.2. Riesgo de Dengue: definido como la participación de la población expuesta al riesgo de Dengue de cada municipio, distrito y corregimiento departamental, en el total de población expuesta al riesgo de Dengue del país. 4.2.3. Riesgo de Malaria: definido como la participación de la población expuesta al riesgo de Malaria de cada municipio, distrito y corregimiento departamental, en el total de población expuesta al riesgo de Malaria del país. 4.2.4. Población susceptible de ser vacunada: es la participación de la población objetivo para el Plan Ampliado de Inmunizaciones de cada municipio, distrito y corregimiento departamental, definida por elMinisterio de la Protección Social, en el total de población objetivo del Plan Ampliado de Inmunizaciones del país. 4.2.5. Accesibilidad geográfica: definida por la dispersión geográfica resultado de dividir la extensión en kilómetros cuadrados de cada distrito, municipio o corregimiento departamental, entre la población urbana y rural del mismo. Los recursos serán asignados entre aquellas entidades territoriales con una dispersión poblacional superior al promedio nacional y en proporción a su área geográfica. 4.3. Para el criterio de eficiencia administrativa en el año 2003 y subsiguientes se definen como indicadores trazadores, el cumplimiento de los niveles de coberturas útiles establecidas para cada biológico del Plan Ampliado de Inmunizaciones por cada municipio, distrito y corregimiento departamental, de acuerdo a las metas fijadas por elMinisterio de la Protección Social con corte al 30 de septiembre del año inmediatamente anterior. 5. El factor de ajuste para los servicios no incluidos en el Plan Obligatorio de Salud Subsidiado, pondera a partir de la diferencia del gasto en salud entre la unidad de pago por capitación promedio del régimen contributivo, descontado el gasto administrativo, y la unidad de pago por capitación base del régimen subsidiado, descontado el gasto administrativo, los servicios no incluidos en el Plan Obligatorio de Salud subsidiado y que permite ajustar la población a atender en lo no cubierto por subsidios a la demanda. Este factor será definido anualmente de conformidad con lo señalado en el inciso 6° artículo 66 de la Ley 715 de 2001. Parágrafo 1. El Ministerio de la Protección Social deberá realizar con miras a la distribución de recursos para los años 2003 y subsiguientes, la gestión necesaria para disponer de dicha in formación en los términos establecidos en el presente decreto. Parágrafo 2. Para la información correspondiente al numeral 2 del presente artículo, no se contabilizarán aquellos afiliados al régimen subsidiado de cada entidad territorial cuya afiliación es financiada totalmente con recursos de la Nación. Parágrafo 3. Para el cálculo del factor de ajuste para los servicios no incluidos en el Plan Obligatorio de Salud Subsidiado, se tendrán en cuenta, además de los afiliados que cofinancia cada entidad territorial, los afiliados al régimen subsidiado de cada entidad territorial cuya afiliación es financiada totalmente con recursos de la Nación. DEC-REGL 1061 DE 2006 ARTÍCULO 1. La aplicación del factor de ajuste a que hace referencia el inciso 2 del artículo 49 de la Ley 715 de 2001, ponderará los servicios no incluidos en el Plan Obligatorio de Salud Subsidiado, considerando tanto el nivel de complejidad como los de garantizar su prestación. DEC-REGL 159 DE 2002 ARTÍCULO 9. Fuentes y términos para el suministro de la información. Además de lo establecido en los artículos 52, 66, 69, 70, y 71 de la Ley 715 de 2001, se debe tener en cuenta lo siguiente: La información correspondiente a población total, urbana y rural, discriminada por grupos de edad y el índice de necesidades básicas insatisfechas para cada municipio, distrito y corregimiento departamental, será certificada por el Departamento Administrativo Nacional de Estadística, DANE, al Departamento Nacional de Planeación, a más tardar el 30 de junio de cada año. La información correspondiente a la extensión en kilómetros cuadrados de cada municipio, distrito y corregimiento departamental, será certificada por el Instituto Geográfico Agustín Codazzi, Igac, al Departamento Nacional de Planeación, a más tardar el 30 de junio de cada año. La información restante para la aplicación de las variables para cada uno de los criterios de distribución de cada municipio, distrito y corregimiento departamental, contempladas en el presente decreto será certificada por elMinisterio de la Protección Social al Departamento Nacional de Planeación, a más tardar el 30 de junio de cada año, con excepción de la información de la población afiliada al régimen subsidiado, al régimen contributivo para las vigencias 2003 y subsiguientes, y el logro de coberturas útiles de vacunación, que deberá suministrarse a más tardar el 31 de octubre de cada año. ElMinisterio de la Protección Social elaborará los formatos, con los datos que deben contener dichos informes, los cuales serán distribuidos a las entidades mencionadas con una antelación no menor a dos meses a la fecha en la cual la deben certificar. Los montos correspondientes al pago de aportes patronales señalados en el artículo 58 y en el parágrafo 2° del artículo 49 de la Ley 715 de 2001, deberán ser certificados para cada entidad territorial por parte delMinisterio de la Protección Social al Departamento Nacional de Planeación y a la Dirección General del Tesoro Nacional del Ministerio de Hacienda y Crédito Público, a más tardar el 30 de junio de cada año. La información que no sea reportada en las fechas señaladas no será tomada en cuenta para efectos de la aplicación de las fórmulas de distribución. Parágrafo. Para efectos de la distribución de los recursos del Sistema General de Participaciones se tendrá en cuenta la información certificada por elMinisterio de la Protección Social, el Departamento Administrativo Nacional de Estadística, DANE, y el Instituto Geográfico Agustín Codazzi, Igac, al Departamento Nacional de Planeación, con anterioridad a la aprobación, por parte del Conpes Social, de la distribución inicial de los recursos del Sistema General de Participaciones para el año 2002. DEC-REGL 159 DE 2002 ARTÍCULO 10. De los recursos destinados a la población pobre en lo no cubierto con subsidios de demanda. Para el año 2003 y las vigencias subsiguientes, los recursos destinados a la población pobre en lo no cubierto con subsidios a la demanda, son los destinados en el año 2002, de conformidad con el inciso anterior, incrementados por la inflación causada. Parágrafo 1. Con el fin de evitar que la eventual disminución en pesos constantes de los recursos que financian la prestación de servicios de salud a la población pobre en lo no cubierto con subsidios a la demanda, pueda afectar la atención de dicha población en algunas entidades territoriales, durante los dos primeros años de implementación de la Ley 715 de 2001 y de manera transitoria conforme al artículo 69 de la misma ley, se compensará la diferencia a precios constante s en el monto de dichos recursos. Parágrafo 2. De conformidad con lo establecido en el artículo 45 de la Ley 715 de 2001, los distritos de Santa Marta, Barranquilla y Cartagena administrarán los recursos para la atención en salud de la población pobre en lo no cubierto con subsidios a la demanda que les correspondan en todos los niveles de complejidad y deberán articularse a la red de prestación de servicios de salud de los respectivos departamentos. El Distrito Capital administrará los recursos para la atención en salud en todos los niveles de complejidad de la población pobre en lo no cubierto con subsidios a la demanda que le correspondan y la red de prestación de servicios de salud de su jurisdicción. DEC-REGL 2194 DE 2005 ARTÍCULO 1. En la asignación de los recursos del Sistema General de Participaciones para salud, se incluirá un factor de compensación con el fin de evitar una disminución de los recursos que financian la prestación de servicios de salud a la población pobre en lo no cubierto con subsidios a la demanda, que pueda afectar la atención de dicha población. El Conpes realizará la compensación de la siguiente manera: 1. Determinará el monto destinado a la compensación. 2. Este monto se distribuirá entre los municipios, distritos y departamentos que obtuvieran un monto inferior al asignado en la vigencia inmediatamente anterior para financiar la prestación de servicios a la población pobre en lo no cubierto por subsidios a la demanda, asignándoles un monto que compense la diferencia respecto a la vigencia anterior en un porcentaje diferencial y decreciente, el cual será definido por el Conpes. DEC-REGL 213 DE 2007 ARTÍCULO 1. Modifícase el parágrafo 1° del artículo 1° del Decreto 2194 de 2005, el cual quedará así: “Parágrafo 1°. A partir de la vigencia fiscal de 2011 no procederá la inclusión del factor de compensación frente a variaciones en las asignaciones respecto de la vigencia anterior”. DEC-REGL 213 DE 2007 ARTÍCULO 2. Con el objeto de garantizar la adecuada prestación de los servicios a cargo de las entidades territoriales y la atención a la población, en la distribución de los recursos del Sistema General de Participaciones de los años 2007 al 2009, se tendrá en cuenta lo siguiente: a) En la distribución por entidad territorial de los recursos del Sistema General de Participaciones se garantizará a todos los municipios, distritos, departamentos y resguardos indígenas, como mínimo el monto correspondiente a la asignación aprobada por el Conpes Social para la vigencia 2006, para cada uno de los criterios en los que se utilizaron de manera directa los datos de población y el índice de Necesidades Básicas Insatisfechas, de conformidad con la metodología definida por el Conpes Social. Para las tipologías educativas, se utilizará la información pertinente, conforme a la metodología definida por el Conpes Social. b) De conformidad con los criterios establecidos por la Ley 715 de 2001, los recursos restantes del Sistema General de Participaciones, serán distribuidos entre los municipios, distritos, departamentos y resguardos indígenas. En este caso se tendrán en cuenta los datos de población total, urbana y rural y el índice de Necesidades Básicas Insatisfechas certificados por el DANE, con base en el Censo de Población y Vivienda de 2005, proyectados para la vigencia correspondiente a los recursos por distribuir. DEC-REGL 159 DE 2002 ARTÍCULO 11. De los recursos para el pago de aportes patronales. Si una vez efectuada la distribución de que trata el artículo 49 de la Ley 715 de 2001, se estableciere que los recursos que se asignen para aportes patronales a que se refiere el parágrafo 2° del artículo 49 y el artículo 58 de la citada ley, éstos deberán ser asumidos directamente por cada institución prestadora de servicios de salud pública con cargo a sus ingresos corrientes, dándoles prioridad sobre cualquier otro gasto. Estos recursos deberán ser girados por la institución prestadora de servicios de salud pública a los respectivos fondos de pensiones y cesantías, administradoras de riesgos profesionales y a las entidades promotoras de salud a las cual es se encuentren afiliados los trabajadores, dentro de los plazos establecidos en las normas vigentes. En ningún caso la Nación asumirá el valor de dichos aportes con recursos del Presupuesto General de la Nación, ni lo cargará a los recursos que financian la atención en salud mediante subsidios a la demanda, ni con cargo a los recursos que financian las acciones de salud pública. DEC-REGL 159 DE 2002 ARTÍCULO 12. Pérdida de calidad de beneficiario del Sistema General de Participaciones. Cuando una entidad territorial o un resguardo indígena pierda la calidad de beneficiario del Sistema General de Participaciones los recursos pendientes de giro serán redistribuidos entre los demás beneficiarios, DEC-REGL 159 DE 2002 ARTÍCULO 13. Giro de los recursos. La transferencia de los recursos del Sistema General de Participaciones se hará de conformidad con lo dispuesto por el artículo 81 de la Ley 715 de 2001. DEC-REGL 159 DE 2002 ARTÍCULO 14. Certificación de municipios en educación. Para efectos de lo dispuesto en el artículo 41 de la Ley 715 de 2001, los municipios que fueron certificados para administrar autónomamente la prestación de los servicios educativos, de conformidad con lo señalado por la Ley 60 de 1993, mantendrán dicha certificación. DEC-REGL 258 DE 2002 ARTÍCULO 1.Del giro de los recursos. Hasta tanto se expida la reglamentación de los Fondos de Salud de conformidad con lo previsto en los artículos 53 y 57 de la Ley 715 de 2001 y para efecto del giro oportuno de los recursos del Sistema General de Participaciones en Salud y demás recursos destinados al Sector Salud de las entidades territoriales, la Nación podrá efectuar dichos giros a las cuentas registradas ante la Dirección del Tesoro Nacional del Ministerio de Hacienda y Crédito Público, para el manejo de los recursos de cada uno de los componentes establecidos en el artículo 47 de la citada ley. Parágrafo. Estos recursos en ningún caso podrán hacer unidad de caja con las demás rentas del ente territorial, se manejarán en forma separada y deberán destinarse únicamente para los fines establecidos en la citada ley. DEC-REGL 258 DE 2002 ARTÍCULO 2. Del giro de aportes patronales con cargo a los recursos del Sistema General d Participaciones. Mientras se realiza el proceso de distribución de los recursos del Sistema General de Participaciones - Aportes Patronales que corresponda a cada entidad territorial, y se procede a iniciar el proceso de giro por concepto de salud, pensión, cesantías y riesgos profesionales, las entidades a las cuales se encuentren afiliados los trabajadores del sector salud, deberán continuar prestando los servicios a sus afiliados. El primer giro deberá incluirlas doceavas correspondientes a los meses transcurridos hasta esa fecha y en adelante se efectuarán en los términos del artículo 64 de la Ley 715 de2001. DEC-REGL 177 DE 2004 ARTÍCULO 1. Distribución del Sistema General de Participaciones para Salud y Educación: Con el propósito de mejorar la eficiencia y la equidad en la asignación de los recursos del SGP para salud y educación mediante la disponibilidad y verificación de la información necesaria, el Departamento Nacional de Planeación, DNP, podrá realizar distribuciones parciales de estos recursos durante la vigencia fiscal atendiendo los criterios de la Ley 715 de 2001. La distribución definitiva se efectuará previa evaluación y verificación de la información por parte de las entidades responsables de su certificación. Estas distribuciones serán aprobadas por el Conpes para la Política Social y los giros mensuales correspondientes se programarán y ajustarán con base en dichas distribuciones. DEC-REGL 177 DE 2004 ARTÍCULO 2°. El valor per cápita promedio departamental y distrital, de que trata el artículo 47 de la Ley 812 de 2003, se calculará en forma separada para cada una de las fuentes que financian la prestación de servicios de salud a la población pobre en lo no cubierto con subsidios a la demanda. Para la participación de salud del Sistema General de Participaciones, el cálculo se basará únicamente en la asignación territorial por dicha fuente y en la población pobre no asegurada, definida como tal por el Conpes Social. Esta población deberá ser tomada en cuenta por las entidades territoriales para el cálculo del per cápita por las demás fuentes. Las entidades territoriales deberán mantener en promedio en cada Departamento y Distrito el valor per cápita de la vigencia 2003, producto de las demás fuentes que financian estos servicios en cada entidad territorial. DEC-REGL 177 DE 2004 ARTÍCULO 3°. Para la distribución del componente de prestación de servicios de salud a la población pobre en lo no cubierto con subsidios a la demanda del Sistema General de Participaciones para Salud, una vez determinado el per cápita promedio departamental y distrital por dicha fuente, la distribución de los recursos por municipio se realizará de acuerdo con lo previsto en el artículo 49 de la Ley 715 de 2001. Para el efecto, la población pobre no asegurada será aquella definida como tal por el Conpes Social. DEC-REGL 177 DE 2004 ARTÍCULO 4°. La población pobre por atender de cada distrito, municipio o corregimiento departamental será determinada con base en la metodología que defina el Conpes Social y la información de las bases de datos del Sisbén y de afiliados al Sistema General de Seguridad Social en Salud y al sector salud. Para el efecto, el Ministerio de la Protección Social y el DNP deberán intercambiar la información de las bases de datos y realizar los cruces de información necesarios a más tardar el 31 de octubre de cada año. Para el caso de las distribuciones definitivas esto deberá realizarse con anterioridad al plazo definido para tal fin por el Conpes Social. Parágrafo. Si al efectuar la distribución definitiva del Sistema General de Participaciones para Salud, existen municipios que no hayan suministrado al DNP la información correspondiente al Sistema de Identificación de Beneficiarios que defina el Conpes, la población no asegurada, para efectos del cálculo del valor per cápita promedio departamental y distrital y para la distribución municipal del componente de prestación de servicios de salud a la población pobre en lo no cubierto con subsidios a la demanda, será determinada, para estos municipios, de acuerdo con el menor valor de la tipología a que correspondan, la cual será definida por el Conpes Social. DEC-REGL 177 DE 2004 ARTÍCULO 5°. Para efectos de lo dispuesto en el artículo 79.4 de la Ley 715 de 2001, la ponderación adicional para los municipios que mantengan actualizado el Sistema de Identificación de Beneficiarios que defina el Conpes, solo se tendrá en cuenta a partir de la vigencia siguiente a la que se haya llevado a cabo la implementación de dicho sistema en todos los municipios del país. DEC-REGL 3007 DE 1997 ARTÍCULO 1. Presentación de planes de transformación de recursos de subsidio a la oferta en subsidio a la demanda por parte de los municipios, departamentos y distritos. Los alcaldes deberán presentar antes del 31 de diciembre de cada año, a la Secretaría Departamental de Salud, los planes de transformación de subsidios de oferta en demanda para el año siguiente, de conformidad con lo establecido en el presente decreto. La Secretaría Departamental de Salud integrará los diferentes planes de transformación y presentará el consolidado departamental alMinisterio de la Protección Social antes del 31 de enero de cada año. Parágrafo 1º. Para efectos de lo ordenado en el presente decreto los departamentos deberán revisar y ajustar las reglas utilizadas para la asignación de los recursos del situado fiscal. Parágrafo 2º. Los alcaldes deberán incluir las modificaciones generadas por la transformación de subsidios de oferta a demanda, en sus planes anuales para la prestación de los servicios de salud y sus implicaciones presupuestales y remitirlas a las direcciones departamentales de salud. DEC-REGL 3007 DE 1997 ARTÍCULO 2º. Porcentaje mínimo de recursos destinados a subsidios a la oferta a transformar. Los porcentajes mínimos definidos en la Ley 344 de 1996, de los recursos de subsidio de oferta que deben ser transformados cada año en subsidio a la demanda, corresponderán al promedio nacional. El porcentaje mínimo de los recursos a transformar, a nivel de cada municipio y cada departamento, será superior o inferior a aquel establecido para la Nación, siempre y cuando se ajuste totalmente a los principios, criterios y metodología señalados en el presente decreto y demás normas que lo adicionen o modifiquen y el ponderado nacional se mantenga como mínimo en los porcentajes exigidos en la ley. DEC-REGL 3007 DE 1997 ARTÍCULO 3º. Parámetros generales que rigen la transformación de subsidios. El proceso de transformación de subsidios de oferta en subsidios de demanda, deberá ceñirse a los siguientes parámetros: 1. Deberá garantizarse a la población vinculada, como mínimo el mismo tipo, cantidad y calidad de servicios de salud, a los que tenían derecho antes de iniciarse este proceso. 2. Deberá garantizarse la continuidad de la afiliación a las entidades administradoras del régimen subsidiado, de la población actualmente afiliada a ellas, de acuerdo con las disposiciones del Consejo Nacional de Seguridad Social en Salud. 3. Deberá respetarse para efectos de ampliación de coberturas, los criterios de priorización dados por el Consejo Nacional de Seguridad Social en Salud. DEC-REGL 3007 DE 1997 ARTÍCULO 4º. Criterios que se deben utilizar en el proceso de transformación de subsidios. El proceso necesario para poder definir la cantidad de recursos de oferta que pueden transformarse en subsidios de demanda, deberá adelantarse en todos y cada uno de los municipios, teniendo en cuenta, además de los parámetros mencionados en el artículo anterior, los siguientes criterios específicos, de conformidad con la metodología que definirá elMinisterio de la Protección Social, mediante resolución: · Población total potencialmente beneficiaria del régimen subsidiado. · Población efectivamente afiliada al régimen subsidiado mediante contratos con entidades administradoras del régimen subsidiado. · Monto total de los recursos de demanda disponibles para garantizar la continuidad de la afiliación y la ampliación de cobertura del aseguramiento, provenientes de las participaciones municipales en los ingresos corrientes de la Nación y de los recursos obtenidos de la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga. · Monto total de los recursos de oferta destinados a garantizar la atención en salud de la población vinculada y a financiar los eventos no cubiertos por el plan obligatorio de salud del régimen subsidiado de la población afiliada. · Monto total de los recursos de oferta que deben descontarse en cada municipio como consecuencia de la disminución del número de vinculados atendidos con estos recursos dada su afiliación a las ARS. Esta población en lo sucesivo deberán seguir siendo financiados con los subsidios de demanda. DEC-REGL 3007 DE 1997 ARTÍCULO 5º. Base para el cálculo de los porcentajes de situado fiscal a transformar. Para establecer la base de cálculo del situado fiscal que debe ser transformado en subsidios a la demanda, se deberán deducir los siguientes conceptos: a) El valor destinado al Plan de Atención Básica, de acuerdo con lo establecido en el parágrafo 1º del artículo 10 de la Ley 60 de 1993; b) El valor correspondiente al situado fiscal - aportes patronales; c) El monto destinado a garantizar la oferta de los servicios de salud mental no incluidos en el POS-S. Parágrafo. Antes de proceder a establecer el monto para la transformación, las entidades territoriales, que por efecto de la aplicación de la fórmula de distribución del situado fiscal, vea disminuidos sus ingresos a precios constantes por el concepto destinado a la prestación de servicios de salud al compararlo con el establecido en el situado fiscal inicial del año inmediatamente anterior, deberá deducir un valor equivalente a la disminución una vez efectuadas las operaciones establecidas en los literales a), b) y c). DEC-REGL 3075 DE 1997 ARTÍCULO 124. El artículo 6º del Decreto 3007 del 19 de diciembre de 1997 quedará así: "Articulo 6º. Base para el cálculo del monto de rentas cedidas a transformar. Para establecer la base de cálculo de las rentas cedidas que debe ser transformado en subsidios a la demanda, se deberán deducir los siguientes conceptos: a) El monto destinado a garantizar el funcionamiento de los organismos de dirección de salud a nivel departamental; b) El monto destinado a garantizar el sostenimiento de los Tribunales de Ética Médica y Odontológica: c) El monto destinado a garantizar el pago de la deuda prestacional, de acuerdo con los compromisos adquiridos mediante los convenios de concurrencia suscritos de conformidad con lo establecido por el artículo 33 de la Ley 60 de 1993; d) El monto destinado anualmente a cubrir las mesadas pensionales del personal asumido directamente por las instituciones de salud, hasta el momento en que se suscriba el convenio de concurrencia mencionado en el numeral anterior; e) El monto destinado al financiamiento de los laboratorios de salud pública; f) El monto destinado a garantizar la oferta de los servicios de salud mental no incluidos en el POS-S y a la población desprotegida de la tercera edad; g) Los recursos destinados a la financiación del Plan de Atención Básica. Parágrafo. El monto total autorizado a deducir, de conformidad con lo establecido en el presente artículo, no podrá ser en ningún caso superior a la suma de los valores efectivamente cancelados en la vigencia anterior, a precios constantes, con excepción de lo consagrado en los literales c) y d)" DEC-REGL 3007 DE 1997 ARTÍCULO 7º. Giro del situado fiscal transformado por parte de la Nación. De conformidad con las normas y para efectos de girar los recursos de situado fiscal transformado en subsidios a la demanda, las entidades territoriales deberán acreditar las siguientes condiciones: 1. Creación por parte de las entidades territoriales de una cuenta especial dentro de los fondos seccionales, distritales y locales de salud para el manejo de subsidios en salud. 2. Acreditación ante la Dirección General de Seguridad Social delMinisterio de la Protección Social, de la afiliación efectiva de la población beneficiaria de subsidios a las entidades administradoras autorizadas para tal efecto, de conformidad con las normas vigentes. 3. Certificación de la Dirección Seccional de Salud en la cual conste que la población beneficiaria que se va a financiar con estos recursos no está cubierta con recursos distintos, tales como, aquellos que destinen las cajas de compensación familiar para financiar el régimen de subsidios en salud cuando hayan sido autorizadas para administrarlos directamente. 4. Certificación de la Secretaría de Hacienda del respectivo distrito o municipio, o de la entidad que haga sus veces, sobre la disponibilidad presupuestal de los recursos correspondientes a los quince (15) puntos porcentuales de los ingresos corrientes de la Nación de obligatoria destinación a subsidios a la demanda. Parágrafo. El giro se efectuará directamente a los fondos locales de salud, previo el cumplimiento de las condiciones enunciadas anteriormente a los municipios certificados para el manejo autónomo del situado fiscal del sector salud. Las condiciones anteriores serán acreditadas en los términos previstos en el Decreto 1283 de 1996. JUEGOS DE SUERTE Y AZAR DEC-REGL 1096 DE 1997 ARTÍCULO 1. Subrogar el artículo 2 del Decreto 824 de 1997 el cual quedará así: Artículo 2. "Valor de la regalía. Para la explotación del juego de Apuestas Permanentes, los concesionarios pagarán como regalía a la respectiva entidad concedente el equivalente al 8% del monto total máximo de apuestas posibles por formulario, con destino exclusivo a la prestación de servicios de salud. Parágrafo. La obligación del pago de la regalía está a cargo del concesionario y se causa al momento que éste retire los formularios, previa consignación del valor correspondiente en la tesorería de la entidad concedente". DEC-REGL 1096 DE 1997 ARTÍCULO 4. Sin perjuicio de la facultad otorgada por la Ley 53 de 1990, para la siguiente anualidad, el valor de la regalía aumentará en medio punto porcentual y el valor de la apuesta máxima posible por formulario fijado por el Decreto 824 de 1997 en el IPC certificado por el DANE. DEC-REGL 824 DE 1997 ARTÍCULO 3. Límite de la apuesta. Para establecer el valor de las apuestas reales que se realicen en cada entidad territorial, las entidades concedentes deberán proceder, mensualmente, a tomar una muestra representativa de formularios en diferentes días y lugares de operación de los concesionarios. De este proceso deberán informar a la Superintendencia Nacional de Salud dentro de los cinco (5) días siguientes a su realización allegando los soportes correspondientes. DEC-REGL 1096 DE 1997 ARTÍCULO 2. Adicionar el artículo 3 del Decreto 824 de 1997, con los siguientes parágrafos, así: Límite de la apuesta en cada entidad territorial. Las entidades concedentes del juego de apuestas permanentes fijarán en su respectiva jurisdicción el valor de la apuesta máxima posible por formulario, garantizando en todo caso, la racionalidad de la apuesta y la adecuada y eficiente explotación del monopolio. El valor de la apuesta máxima por formulario autorizado por las entidades concedentes con base en esta facultad será único en la jurisdicción de que se trate. En ningún caso el valor máximo de las apuestas posibles por formulario que fijen las entidades concedentes podrá ser inferior al máximo vigente en cada entidad territorial antes de la expedición del Decreto 824 de 1997, ni superior 8 mil ($1000) pesos. DEC-REGL 824 DE 1997 ARTÍCULO 5. Contratos de concesión. Los contratos de concesión para la explotación del juego de Apuestas Permanentes que se encuentren vigentes, sus prórrogas o los que celebren las entidades concedentes, deberán ajustarse estrictamente a lo dispuesto en el presente Decreto. DEC-REGL 824 DE 1997 ARTÍCULO 6. De la transferencia de los recursos. Los ingresos provenientes del juego de Apuestas Permanentes, previa deducción de los gastos de administración, deberán ser transferidos mensualmente por la entidad concedente, al Fondo de Salud correspondiente, dentro de los diez (10) primeros días del mes siguiente a aquél en que se causen. DEC-REGL 824 DE 1997 ARTÍCULO 7. De los gastos de administración. La Superintendencia Nacional de Salud determinará los conceptos que pueden ser incluidos por la entidad concedente como gastos de administración, para efecto de la deducción de que trata el artículo anterior. Las entidades autorizadas para explotar o administrar el monopolio del juego de Apuestas Permanentes denominado "Chance", deberán diferenciar presupuestal, financiera y contablemente los ingresos aforados y percibidos, de los gastos de administración y costos de operación, en forma independiente a aquéllos que se originen en el juego de loterías u otras modalidades que administren. DEC-REGL 824 DE 1997 ARTÍCULO 10. De la inspección y vigilancia. Sin perjuicio de la competencia atribuida a otras autoridades o instituciones, le corresponde a la Superintendencia Nacional de Salud, velar por la aplicación de lo dispuesto en el presente Decreto y adoptar las medidas y correctivos necesarios para su cabal cumplimiento. DEC-REGL 1804 DE 1999 ARTÍCULO 18. Destinación específica de los recursos. Para garantizar que no se presente desviación de recursos de la seguridad social y que se aplique la destinación específica propia de las rentas cedidas procedente de la explotación del monopolio de los juegos de suerte y azar, los entes territoriales no podrán destinar porcentaje alguno de dichos recursos para financiar gastos administrativos del respectivo organismo de dirección del sistema a nivel departamental. DEC-REGL 46 DE 2000 ARTÍCULO 10. El artículo 19 del Decreto 1804 de 1999, quedará así: "Artículo 19. Para efecto de los pagos a cargo de las entidades integrantes del sistema de Seguridad Social en Salud frente a los entes territoriales, cuando exista la correspondiente obligación conforme las disposiciones constitucionales y legales, se entiende por ingreso bruto, el porcentaje de la Unidad de Pago por Capitación, cotizaciones y demás ingresos, conforme la naturaleza y clase de la entidad, que se tengan asignados como gasto administrativo promedio, fijándose para efecto de este artículo el 20% de los ingresos totales de la entidad". Juego de apuestas permanentes o Chance DEC-REGL 824 DE 1997 ARTÍCULO 1. Campo de aplicación. El presente Decreto se aplica al juego de Apuestas Permanentes con premios en dinero, comúnmente conocido como "Chance", de que trata la Ley 1ª de 1982, el Decreto Legislativo 386 de 1983, los Decretos Reglamentarios 33 de 1984, 1988 de I987, 2527 de 1987, la Ley 53 de 1990 y el Decreto 1821 de 1990. DEC-REGL 1350 DE 2003 ARTICULO 1. Ámbito de aplicación. Las disposiciones del presente decreto CAPITULOse aplican a las entidades territoriales, a las Empresas Industriales y Comerciales del Estado de cualquier orden, Sociedades de Capital Público Departamental y demás personas jurídicas, que de conformidad con lo dispuesto en la Ley 643 del 2001 exploten, administren u operen el juego de apuestas permanentes o chance al que se refiere el Capítulo IV de la Ley 643 del 2001. DEC-REGL 1350 DE 2003 ARTICULO 2. Definiciones. Para efectos del presente decreto, se adoptan las siguientes definiciones: Agencia. Es el establecimiento de comercio previamente autorizado por la entidad concedente, en el que bajo la dependencia y responsabilidad de un concesionario, se colocan apuestas permanentes o chance por medio de uno o varios puntos de venta. No podrán operar agencias ni puntos de venta que no hayan sido previamente autorizados de manera expresa y por escrito por la entidad concedente. Apuesta. Es el valor pagado por el apostador, sin incluir el valor del impuesto sobre las ventas, registrado en el formulario oficial que da derecho a participar en el juego de apuestas permanentes o chance. Colocadores del juego de apuestas permanentes o chance. Los colocadores de apuestas en el juego de apuestas permanentes o chance, pueden ser dependientes o independientes, conforme a lo previsto en el artículo 13 de la Ley 50 de 1990 y demás disposiciones que la modifiquen o adicionen. Concesionario. Es la persona jurídica que celebra un contrato de concesión, con las entidades contempladas en el artículo 22 de la Ley 643 de 2001, con el objeto de operar el juego de apuestas permanentes o chance. Entidades concedentes. Son las Empresas Industriales y Comerciales del Estado del orden departamental o del Distrito Capital, administradoras del juego de lotería tradicional, o las Sociedades de Capital Público Departamental de que trata la Ley 643 de 2001. Formato. Son las especificaciones relativas al tamaño, forma y demás características que debe tener el formulario único de apuestas permanentes o chance, para el juego manual y para el juego sistematizado. Formulario único de apuestas permanentes o chance. Es un documento al portador, emitido y vendido por las entidades concedentes a los concesionarios, en el cual se registran las apuestas en forma manual o sistematizada. Ingresos brutos. Se entiende por ingresos brutos el valor total de las apuestas registradas en los formularios oficiales del juego. Juego autorizado. Se entiende por juego autorizado el sorteo autónomo que realiza o autoriza la entidad concedente para efectos exclusivos de utilizar su resultado en el juego de apuestas permanentes o chance. Lotería tradicional. Es la modalidad de juego de suerte y azar definida en el artículo 11 de la Ley 643 de 2001 o la norma que lo modifique o adicione. Operador de apuestas permanentes o chance. Es el concesionario que en virtud de un contrato de concesión, coloca en forma directa o indirecta el juego de apuestas permanentes o chance. DEC-REGL 1350 DE 2003 ARTICULO 12. Régimen aplicable al contrato de concesión. El contrato de concesión del juego de apuestas permanentes o chance, se regirá por la Ley de Régimen Propio de los Juegos de Suerte y Azar, el Estatuto General de Contratación de la Administración Pública, y las normas reglamentarias de dichos ordenamientos. Parágrafo. A partir de la expedición del presente decreto, las entidades concedentes con base en los estudios de mercado que se realicen previamente a la convocatoria de la licitación pública, podrán determinar el porcentaje mínimo de las operaciones que el concesionario se compromete a efectuar en línea, en tiempo real, con la entidad concedente. DEC-REGL 1350 DE 2003 ARTICULO 13. Requisitos para la operación del juego de apuestas permanentes o chance. Los operadores del juego de apuestas permanentes o chance además de acreditar un patrimonio técnico mínimo, otorgar las garantías y mantener el margen de solvencia, deberán cumplir con los siguientes requisitos: 1. Adquirir de las entidades concedentes los formularios para el juego manual o sistematizado. 2. Llevar en todas y cada una de las agencias, el registro de control de ventas diarias, discriminado por puntos de venta, puestos fijos y colocadores. 3. Utilizar en forma exclusiva los formularios suministrados por las entidades concedentes para el juego manual o sistematizado y responder por el uso adecuado de ellos, ejerciendo un estricto control sobre los colocadores. 4. Identificar a cada uno de sus colocadores con un carné que deberán portar en un lugar visible al público. 5. Efectuar adecuada y oportunamente la liquidación mensual de los derechos de explotación y gastos de administración y realizar los pagos respectivos con la oportunidad debida. 6. Registrar e identificar ante la entidad concedente el número de la agencia a la cual pertenecen los puntos de venta, puntos fijos y colocadores. 7. Exhibir la licencia otorgada por la entidad concedente de cada una de las agencias o puntos de venta fijo, en un lugar visible al público. 8. Entregar únicamente a los colocadores inscritos ante la entidad concedente, los formularios de apuestas permanentes o chance. 9. Asumir los riesgos que se deriven de la operación del contrato de concesión, sin que estos puedan ser trasladados al comercializador, agencia o punto de venta. 10. En el juego de apuestas permanentes o chance que se registre en forma sistematizada, el concesionario deberá garantizar la conexión en tiempo real con la entidad concedente. DEC-REGL 1350 DE 2003 ARTICULO 14. Declaración, liquidación y pago de los derechos de explotación, anticipo, gastos de administración e intereses. Los concesionarios deberán declarar, liquidar y pagar ante la entidad concedente, en los formularios suministrados por esta dentro de los primeros diez (10) días hábiles de cada mes, a título de derechos de explotación, el doce por ciento (12%) de los ingresos brutos causados en el mes anterior. En ningún caso, el impuesto sobre las ventas formará parte de la base para el cálculo de los derechos de explotación. Así mismo, deberán liquidar y pagar a título de anticipo de derechos de explotación del siguiente período, un valor equivalente al setenta y cinco por ciento (75%) de los derechos de explotación liquidados en el período en que se declara. Conforme al artículo 9° de la Ley 643 de 2001 o la norma que la modifique o adicione, los concesionarios deberán liquidar y pagar a título de gastos de administración, el uno por ciento (1 %) de los derechos de explotación liquidados para el período respectivo. Parágrafo 1º. La declaración deberá ser presentada y pagada simultáneamente. Los soportes de la declaración deberán conservarse en los términos y condiciones establecidos en el Código de Comercio para los papeles y documentos del comerciante. Parágrafo 2º. Los concesionarios que no cancelen oportunamente los derechos de explotación y demás obligaciones contenidas en el presente artículo, deberán liquidar y pagar intereses moratorios, de acuerdo con la tasa de interés moratorio prevista para los tributos administrados por la Dirección de Impuestos y Aduanas Nacionales, DIAN. DEC-REGL 1350 DE 2003 ARTICULO 16. Compensación. Los concesionarios conforme a lo previsto en el artículo 23 de la Ley 643 de 2001 o la norma que lo modifique o adicione, podrán solicitar a la entidad concedente la compensación de los mayores valores pagados como anticipo, liquidados a su favor en las declaraciones. La solicitud de compensación deberá efectuarse dentro del mes siguiente a la fecha de la presentación de la declaración en la cual se generó el saldo a favor, acompañada de los siguientes documentos: 1. Copia de la declaración del período que evidenció el saldo a favor. 2. Copia de la declaración del período en que se liquidó y pagó el anticipo que generó el saldo a favor, así como del recibo del pago de la misma. La solicitud de compensación deberá resolverse mediante resolución motivada suscrita por el representante legal de la entidad concedente, dentro de los diez (10) días hábiles siguientes a la fecha de su presentación en debida forma, acto que se notificará en los términos del Código Contencioso Administrativo. De ser procedente, la resolución ordenará la compensación con cargo a los derechos de explotación del período o períodos subsiguientes a la fecha de ejecutoria del acto. DEC-REGL 1350 DE 2003 ARTICULO 17. Giro de los recursos del monopolio. Los derechos de explotación, los anticipos a título de derechos de explotación, los intereses de mora y los rendimientos financieros, constituyen rentas del monopolio y son de propiedad de las entidades territoriales. Dichas rentas deberán ser giradas por las entidades concedentes a los respectivos Fondos de Salud Departamentales y del Distrito Capital, dentro de los primeros diez (10) días hábiles del mes siguiente a su recaudo. Parágrafo. El giro efectuado por la entidad concedente deberá ser comunicado al respectivo Fondo de Salud Departamental o del Distrito Capital dentro de los (3) tres días siguientes a su realización, discriminando el valor por concepto de derechos de explotación, anticipos, rendimientos financieros e intereses moratorios. DEC-REGL 1350 DE 2003 ARTICULO 18. Intereses moratorios. De conformidad con los artículos 1° y 4° del Decreto Ley 1281 de 2002 o las normas que los modifiquen o adicionen, los intereses moratorios que se causen por el incumplimiento de los plazos para el pago y giro de los derechos de explotación que deben efectuar los concesionarios a las entidades concedentes y estas al sector salud, se liquidarán por cada día calendario de retardo en el pago, a la tasa de interés moratorio prevista para los tributos administrados por la Dirección de Impuestos y Aduanas Nacionales, DIAN. DEC-REGL 1350 DE 2003 ARTICULO 19. Cobro coactivo. Los actos administrativos expedidos por las entidades concedentes del monopolio de apuestas permanentes o chance, en los cuales se determinen los derechos y sanciones derivadas del incumplimiento de las obligaciones relativas al monopolio de apuestas permanentes o chance, serán exigibles por jurisdicción coactiva, conforme a lo previsto en el artículo 68 del Código Contencioso Administrativo, a través de la respectiva entidad territorial beneficiaria de los recursos. Las entidades concedentes dentro de los ocho (8) días siguientes a la ejecutoria de los actos administrativos, deberán remitirlos a la Alcaldía Mayor del Distrito Capital y en los departamentos a las respectivas Gobernaciones, para que se adelante el proceso de cobro coactivo, si dentro de dicho término no han sido pagados por el concesionario. DEC-REGL 1350 DE 2003 ARTICULO 20. Sanciones. De conformidad con los artículos 44 y 55 de la Ley 643 de 2001 o la norma que los modifique o adicione, a los concesionarios y colocadores que incumplan con las normas que rigen la operación del juego de apuestas permanentes o chance, les serán aplicables las sanciones allí previstas, sin perjuicio de las demás establecidas en el contrato de concesión y en las normas pertinentes. DEC-REGL 1350 DE 2003 ARTICULO 21. Inscripción en el registro nacional público de vendedores de juegos de suerte y azar. Conforme lo dispone el artículo 55 de la Ley 643 del 2001 o la norma que lo modifique o adicione, todo vendedor del juego de apuestas permanentes o chance, debe estar inscrito en el Registro Nacional Público de Vendedores de Juegos de Suerte y Azar de las Cámaras de Comercio de su jurisdicción. La omisión de la inscripción en el Registro Nacional Público de Vendedores de Juegos de Suerte y Azar hará acreedores a los infractores de las sanciones que establezca el Consejo Nacional de Juegos de Suerte y Azar en el reglamento que expida para el efecto. Parágrafo. Cuando la Cámara de Comercio no tenga sede en el lugar donde desarrolla la actividad el vendedor, la inscripción se efectuará en la alcaldía de la localidad que cuente con la delegación respectiva. DEC-REGL 1350 DE 2003 ARTICULO 23. Escrutinios. En ejercicio de las facultades de vigilancia y control del monopolio de los juegos de suerte y azar, la Superintendencia Nacional de Salud y las entidades administradoras del monopolio del orden departamental y del Distrito Capital, ejercerán las funciones de su competencia. Para el efecto, podrán, cuando lo estimen conveniente, estar presentes en los procesos de escrutinio realizados por los concesionarios de apuestas permanentes o chance, así mismo podrán solicitar la información que requieran sobre estos, para el ejercicio de su actividad de control. Las entidades de vigilancia y control y las administradoras del monopolio en ejercicio de sus funciones, deberán observar las normas o condiciones de seguridad señaladas por el concesionario. Lotería tradicional o de billetes DEC-REGL 2975 DE 2004 ARTÍCULO 1. Ambito de aplicación. Las disposiciones del presente decreto se aplican a los departamentos y el Distrito Capital, a las Empresas Industriales y Comerciales del Estado departamentales y del Distrito Capital, a las Sociedades de Capital Público Departamentales, la Cruz Roja Colombiana y a las demás personas, cualquiera fuere su naturaleza jurídica, que, según el caso, de conformidad con lo dispuesto en la Ley 643 de 2001 exploten, organicen, administren, operen, controlen, fiscalicen y vigilen el juego de lotería tradicional. Los municipios que a la expedición de la Ley 643 de 2001 se encontraban facultados para explotar una lotería con sorteos ordinarios y/o extraordinarios podrán mantener su explotación en los mismos términos en los que fueron autorizados y la operación del juego se someterá a lo previsto en el presente Decreto. DEC-REGL 2975 DE 2004 ARTÍCULO 3º. Operación de los sorteos ordinarios y extraordinarios de loterías. Los departamentos y el Distrito Capital, podrán operar directamente el juego de lotería tradicional o de billetes, por intermedio de las Empresas Industriales y Comerciales del Estado o las Sociedades de Capital Público Departamental establecidas para tal fin. De igual manera, en virtud del artículo 16 de la Ley 643 de 2001, podrán operar el juego de lotería tradicional a través de terceros o en forma asociada por intermedio de las Sociedades de Capital Público Departamental. Los departamentos, el Distrito Capital, los municipios autorizados por la Ley 643 de 2001 y la Sociedad de la Cruz Roja Colombiana, están facultados para realizar anualmente un sorteo extraordinario de lotería tradicional o de billetes. Para este efecto, podrán asociarse entre sí, por intermedio de sus Empresas Industriales y Comerciales administradoras de loterías o de la Sociedad de Capital Público departamental que hayan constituido para la explotación de las mismas. La Cruz Roja Colombiana podrá seguir explotando su lotería tradicional conforme a las disposiciones establecidas en el parágrafo 1º del artículo 12 de la Ley 643 de 2001. DEC-REGL 2975 DE 2004 ARTÍCULO 4º. Gastos de administración y operación. Los gastos máximos de administración y operación permitidos a los operadores directos del juego de lotería tradicional no podrán ser superiores al 96% de los ingresos brutos del juego. Parágrafo. Las entidades públicas o privadas que administren u operen el juego de lotería tradicional, no podrán pagar bonificaciones, ni reconocer en dinero o en especie, en favor de distribuidores o vendedores, conceptos distintos de comisiones por venta, salvo el incentivo por venta del billete ganador del premio mayor, cuyo monto no podrá exceder del 0.5% del valor de dicho premio. DEC-REGL 2975 DE 2004 ARTÍCULO 5º. Relación entre emisión y venta de billetería. Para efectos de lo dispuesto en el artículo 17 de la Ley 643 de 2001, la relación que debe guardar la emisión de billetería con respecto a las ventas, deberá garantizar el pago de premios, la transferencia de la renta mínima del 12% de los ingresos brutos de cada juego y el cubrimiento de los gastos de operación y administración. Juegos novedosos DEC-REGL 2121 DE 2004 ARTÍCULO 1. Ambito de aplicación. Las siguientes disposiciones se aplican a los juegos novedosos de que trata el artículo 38 de la Ley 643 de 2001, operados a través de terceros. DEC-REGL 2121 DE 2004 ARTÍCULO 2º. Operación a través de terceros. La operación de los juegos novedosos a través de terceros, es aquella que se realiza por personas jurídicas, mediante contratos de concesión celebrados con ellas por la Empresa Territorial para la Salud ETESA, en los términos definidos por la Ley de Régimen Propio de los Juegos de Suerte y Azar, el Estatuto General de Contratación de la Administración Pública y las normas reglamentarias de dichos ordenamientos o las disposiciones que las modifiquen o sustituyan. DEC-REGL 2121 DE 2004 ARTÍCULO 3º. Reglamento del juego. Con anterioridad a la iniciación del proceso contractual que tiene como fin escoger al concesionario, será necesario que exista el reglamento correspondiente a cada modalidad de juego, aprobado y expedido por el Consejo Nacional de Juegos de Suerte y Azar. El reglamento determinará el monto de los derechos de explotación aplicable a cada juego, el cual en ningún caso podrá ser inferior al diecisiete (17%) de los ingresos brutos del juego, de conformidad con lo establecido en el artículo 49 de la Ley 643 de 2001. DEC-REGL 2121 DE 2004 ARTÍCULO 4º. Liquidación de los derechos de explotación. Ingresos brutos. Para la liquidación de los derechos de explotación, se entienden por ingresos brutos del juego, el valor total de las apuestas sin incluir el valor del impuesto sobre las ventas. DEC-REGL 2121 DE 2004 ARTÍCULO 5º. Gastos de administración reconocidos a ETESA. Los concesionarios de los juegos de que trata el presente decreto, deberán pagar a ETESA a título de gastos de administración un porcentaje definido por ETESA no superior al uno por ciento (1%) de los derechos de explotación o aquel porcentaje que por ley posterior se determine. DEC-REGL 2121 DE 2004 ARTÍCULO 6º. Declaración, liquidación y pago de los derechos de explotación, de los gastos de administración y de los intereses moratorios. Dentro de los primeros diez (10) días hábiles de cada mes, en el formulario oficial que para el efecto suministre la Empresa Territorial para la Salud ETESA, el operador deberá declarar y liquidar ante esta, los derechos de explotación, los gastos de administración y los intereses moratorios a que hubiere lugar. Dentro del mismo término, el concesionario deberá consignar a la Empresa Territorial para la Salud ETESA los valores liquidados en los bancos y entidades financieras autorizadas. DEC-REGL 2121 DE 2004 ARTÍCULO 8º. Giro de recursos del monopolio. Constituyen rentas del monopolio y son de propiedad de las entidades territoriales, los derechos de explotación, los intereses de mora y los rendimientos financieros, provenientes de la operación de los juegos a que se refiere el presente decreto. Estas rentas, deberán ser giradas por la Empresa Territorial para la Salud ETESA dentro de los primeros diez (10) días hábiles del mes siguiente a su recaudo, a los fondos de salud departamentales, distritales y municipales, en la proporción y condiciones establecidas en el Decreto 1659 de 2002 y demás normas que lo modifiquen o sustituyan. Igualmente, remitirá dentro de los cinco (5) días siguientes a la fecha de consignación de los recursos el informe de que trata el decreto citado. Juegos de suerte y azar localizados DEC-REGL 1659 DE 2002 ARTÍCULO 1. De la distribución de los recursos provenientes de los juegos de suerte y azar localizados. Los recursos provenientes de juegos de suerte y azar localizados en ciudades de menos de cien mil (100.000) habitantes, incluidos los rendimientos financieros generados por ellos, se destinarán al municipio generador de los mismos y los generados en los demás, se distribuirán el cincuenta por ciento (50%) acorde con la jurisdicción donde se generaron los derechos o regalías y el otro cincuenta por ciento (50%),se distribuirá entre los municipios, los distritos y el Distrito Capital, con base en el porcentaje de participación de la distribución efectuada para cada uno de ellos en el total de los recursos del Sistema General de Participaciones para el sector salud. El procedimiento para efectuar la distribución de los recursos acorde con el porcentaje de participación del Sistema General de Participaciones para el sector salud es el siguiente: 1. Para cada municipio, distrito y el Distrito Capital, se efectuará la sumatoria de los recursos del Sistema General de Participaciones para salud, distribuidos por concepto de subsidios a la demanda, prestación deservicios de salud a la población pobre, en lo no cubierto con subsidios a la demanda y de acciones de salud pública. 2. El porcentaje de participación será el resultante de dividir la suma del total de estos recursos para cada municipio, distrito y el Distrito Capital, entre el total nacional de los recursos distribuidos por concepto del Sistema General de Participaciones para el sector salud. 3. El porcentaje de participación de cada municipio, distrito y el Distrito Capital, calculado en el numeral anterior, se aplicará al total de los recursos a distribuir, previo descuento del porcentaje del siete por ciento (7%) con destino al Fondo de Investigación en Salud, obteniendo de esta manera los recursos que le corresponden a cada municipio, distrito y Distrito Capital . DEC-REGL 1659 DE 2002 ARTÍCULO 2. De la distribución de los recursos provenientes de los juegos de suerte y azar novedosos diferentes al lotto en línea, lotería preimpresa y lotería instantánea. La distribución del cincuenta por ciento (50%) del veinte por ciento (20%) de los recursos correspondientes a los departamentos se realizará de acuerdo con la participación de la asignación de cada departamento, en el total de la asignación nacional total departamental del Sistema General de Participaciones para el sector salud. DEC-REGL 1659 DE 2002 ARTÍCULO 3. De la distribución de los recursos provenientes de la explotación del lotto en línea, lotería preimpresa y la lotería instantánea. La distribución de la totalidad de las rentas obtenidas por la Empresa Territorial para la Salud, ETESA, por concepto de la explotación del lotto en línea, la lotería preimpresa y la lotería instantánea, incluyendo sus correspondientes rendimientos financieros, destinadas a la financiación del pasivo pensional territorial del sector salud, a través del Fondo Nacional de Pensiones de las Entidades Territoriales, FONPET, se efectuará semestralmente con cortes a 30 de junio y a 31 de diciembre de cada año, por parte del Ministerio de Hacienda y Crédito Público, con base en la metodología definida para los juegos novedosos en el artículo anterior, y la información remitida por a Empresa Territorial para la Salud, ETESA, sin efectuar el descuento del siete por ciento (7%) para el Fondo de Investigaciones en Salud. DEC-REGL 1659 DE 2002 ARTÍCULO 6. Distribución y giro de los recursos. Los recursos de que trata el presente decreto se distribuirán y girarán por parte de la Empresa Territorial para la Salud, ETESA, con la siguiente periodicidad: 1. Los recursos de juegos localizados, juegos promocionales, rifas, apuestas en eventos deportivos, gallísticos, caninos y similares, los de eventos hípicos, así como los correspondientes a nuevos juegos que operen debidamente autorizados, se distribuirán mensualmente, dentro de los primeros diez (10) días hábiles del mes siguiente a su recaudo por parte de la Empresa Territorial para la Salud, ETESA.El giro a los Fondos Municipales y Distritales de Salud, así como al Fondo de Investigación en Salud, se efectuará dentro del término antes señalado. 2. Los recursos de juegos novedosos distintos al lotto enlínea, lotería preimpresa y lotería instantánea, se distribuirán semestralmente con corte a 30 de junio y a 31 de diciembre de cada año y su giro a los Fondos Departamentales, Distritales y Municipales de Salud, así como al Fondo de Investigación en Salud, se efectuará a más tardar el décimo día hábil del mes siguiente al del corte. 3. Los recursos provenientes dela explotación de juegos novedosos del lotto en línea, lotería preimpresa y lotería instantánea, se distribuirán semestralmente con corte a 30 de junio y a31 de diciembre de cada año y su giro al Fondo Nacional de Pensiones de lasEntidades Territoriales, FONPET, se efectuará a más tardar el décimo día hábildel mes siguiente al del corte. Parágrafo 1. Las entidades territoriales, deberán reportar a la Empresa Territorial para la Salud, ETESA, la información relacionada con la cuenta corriente que se haya dispuesto para la recepción de los recursos de que trata la Ley 643 de 2001, dentro de los quince (15) días siguientes a la fecha de publicación del presente decreto. Estos recursos en ningún caso podrán hacer unidad de caja con las demás rentas del ente territorial, se manejarán en forma separada y deberán destinarse exclusivamente a los fines establecidos en la Ley 643 de2001, de acuerdo con las competencias fijadas por la Ley 715 de 2001. Parágrafo 2°. Los recursos de la Nación destinados al Fondo de Investigaciones en Salud, se girarán por parte de la Empresa Territorial para la Salud, ETESA, a la cuenta que para tal efecto le informe el Instituto Colombiano para el Desarrollo de la Ciencia y la Tecnología Francisco José de Caldas, Colciencias. Parágrafo 3°. Los recursos provenientes de la lotería instantánea, la lotería preimpresa y del lotto en línea, se girarán por parte dela Empresa Territorial para la Salud, ETESA, al Fondo Nacional de Pensiones delas Entidades Territoriales, Fonpet, a las cuentas certificadas por el Ministerio de Hacienda y Crédito Público. DEC-REGL 1659 DE 2002 ARTÍCULO 7. Información sobre el porcentaje de participación que corresponde a cada municipio, distrito, distrito capital y departamento. El Departamento Nacional de Planeación informará a la Empresa Territorial para la Salud, ETESA, previa solicitud de esta última, durante los primeros diez (10) días hábiles a la fecha de aprobación del Conpes Social en el que se asignen los recursos del Sistema General de Participaciones para el sector salud, los porcentajes de distribución que corresponden a cada municipio, distrito, Distrito Capital y departamento, que se aplicará a la distribución y giro de lo recaudado durante la correspondiente vigencia fiscal, conforme a lo dispuesto en el presente decreto. Parágrafo transitorio. Para la distribución correspondiente a los recursos del año 2002, el Departamento Nacional de Planeación informará sobre los porcentajes de distribución dentro delos diez (10) días calendario siguientes a la expedición del presente decreto. DEC-REGL 1659 DE 2002 ARTÍCULO 8. Informes sobre la distribución y giros. La Empresa Territorial para la Salud, ETESA, dentro de los cinco (5) días siguientes a la fecha de consignación de los recursos a la entidad territorial, remitirá a cada una de las entidades territoriales uninforme de los valores asignados en la distribución, discriminando: 1. Valor total asignado en la distribución de los recursos originados en juegos diferentes del lotto en línea, lotería preimpresa y lotería instantánea. 2. Valor girado al Fondo de Investigaciones en Salud. 3. Valor girado a la respectiva entidad territorial. ETESA DEC-REGL 2483 DE 2003 ARTÍCULO 1. Ámbito de aplicación. Las siguientes disposiciones se aplicarán a la Empresa Territorial para la Salud, Etesa, y a las personas jurídicas que operen el monopolio rentístico de los juegos de suerte y azar localizados. DEC-REGL 2483 DE 2003 ARTÍCULO 2. Requisitos para la operación. Podrán operar los juegos de suerte y azar localizados, las personas jurídicas que obtengan autorización de la Empresa Territorial para la Salud, Etesa, y suscriban el correspondiente contrato de concesión. DEC-REGL 2483 DE 2003 ARTÍCULO 5. Declaración, liquidación y pago de los derechos de explotación, gastos de administración e intereses moratorios. Dentro de los primeros diez (10) días hábiles de cada mes, los operadores autorizados, con base en el formulario de declaración, liquidación y pago, deberán efectuar el pago de los derechos de explotación, gastos de administración e intereses moratorios, causados en el mes anterior, en los bancos y/o entidades financieras autorizadas por la Empresa Territorial para la Salud, Etesa. Dentro del mismo término, presentarán ante la Empresa Territorial para la Salud, Etesa, debidamente diligenciado, el formulario de declaración, liquidación y pago, y el respectivo comprobante de consignación. DEC-REGL 2483 DE 2003 ARTÍCULO 7. Giro de los recursos del monopolio. Constituyen rentas del monopolio y son de propiedad de las entidades territoriales, los derechos de explotación, los intereses de mora y los rendimientos financieros, provenientes de la operación de los juegos de suerte y azar localizados a que se refiere este decreto. Dichas rentas deberán ser giradas mensualmente por la Empresa Territorial para la Salud, Etesa, a los municipios y al Distrito Capital, en los términos establecidos en los artículos 32 de la Ley 643 de 2001 y 6° del Decreto 1659 de 2002, UBICAR o las normas que los modifiquen adicionen o sustituyan. Igualmente, remitirá dentro de los cinco (5) días siguientes a la fecha de consignación de los recursos el informe del que trata el decreto citado. Lotería de La Cruz Roja Colombiana DEC-REGL 178 DE 1996 ARTÍCULO 1. De conformidad con lo dispuesto en el artículo 336 de la Constitución Política, las rentas obtenidas por la explotación de la Lotería de la Sociedad Nacional de la cruz Roja Colombiana, estarán destinadas exclusivamente a los servicios de salud que ella misma presta de conformidad con los tratados y convención internacionales, las Leyes 142 de 1937, 49 de 1948, como a sus restantes finalidades de orden humanitario y social, preestablecidas en la Ley 2 de 1964 y demás disposiciones legales y reglamentarias hasta ahora existentes con relación a la referida entidad, y en sus propios estatutos. DEC-REGL 178 DE 1996 ARTÍCULO 2. Para los fines del servicio público de salud que desarrolla actualmente la Sociedad Nacional de la Cruz Roja Colombiana, dentro del marco general de las Leyes 10 de 1990, 100 de 1993, las Conferencias de la Cruz Roja Internacional, y de otras disposiciones legales y reglamentarias, debe entenderse por salud y respecto de ella, las señaladas por la Organización Mundial de la Salud (OMS) o sea, el "Estado de completo bienestar físico, mental y social y no sólo la ausencia de enfermedad". DEC-REGL 178 DE 1996 ARTÍCULO 3. La Sociedad Nacional de la Cruz Roja Colombiana elaborará anualmente un presupuesto de rentas e inversiones y gastos en materia de salud, según los términos de los artículos 1o. y 2o. del presente Decreto, ubicar que se someterá a la aprobación de su Junta directiva con indicación separada de los recursos obtenidos por la Lotería y otros propios obtenidos como persona jurídica. Apuestas en eventos deportivos, gallísticos, caninos y similares DEC-REGL 1659 DE 2002 ARTÍCULO 4.De la distribución de recursos de rifas, juegos promocionales, eventos deportivos, gallísticos, caninos y similares. Los recursos por concepto de rifas, juegos promocionales, eventos deportivos, gallísticos, caninos y similares, explotados por la Empresa Territorial para la Salud, ETESA, incluidos sus rendimientos financieros, se distribuirán entre los municipios, distritos y el Distrito Capital, aplicando el porcentaje de participación en la distribución total delos recursos del Sistema General de Participaciones para el sector salud, calculado de acuerdo con la metodología descrita en el artículo 1° del presente decreto, previa deducción del siete por ciento (7%) con destino al Fondo de Investigaciones en Salud. DEC-REGL 1659 DE 2002 ARTÍCULO 5. De la distribución de los recursos provenientes de los eventos hípicos. Los recursos derivados de las apuestas hípicas y sus rendimientos financieros, explotados por la Empresa Territorial para la Salud, ETESA, previa deducción del siete por ciento (7%) con destino a Fondo de Investigaciones en Salud, son de propiedad de los municipios, distritos y el Distrito Capital, según su localización, por lo tanto su distribución seefectuará a la Entidad Territorial que los generó. DEC-REGL 2482 DE 2003 ARTÍCULO 1. Ámbito de aplicación. Las siguientes disposiciones del presente decreto se aplican a las apuestas en eventos deportivos, gallísticos, caninos, y similares de que trata el artículo 36 de la Ley 643 de 2001, operados a través de terceros. DEC-REGL 2482 DE 2003 ARTÍCULO 2. Operación a través de terceros. La operación del juego de apuestas en eventos deportivos, gallísticos, caninos, y similares, a través de terceros, es aquella que se realiza por personas jurídicas, mediante contratos de concesión celebrados con la Empresa Territorial para la Salud, Etesa, en los términos de la Ley 80 de 1993. DEC-REGL 2482 DE 2003 ARTÍCULO 3. Reglamento del juego. Con anterioridad a la iniciación del proceso contractual que tiene como fin escoger al concesionario, será necesario que exista el reglamento correspondiente a cada modalidad de juego, aprobado y expedido por el Consejo Nacional de Juegos de Suerte y Azar. Dicho reglamento, determinará el monto de los derechos de explotación aplicable a cada juego, el cual en ningún caso podrá ser inferior al diecisiete por ciento (17%) de los ingresos brutos del juego, de conformidad con lo establecido en el artículo 49 de la Ley 643 de 2001. DEC-REGL 2482 DE 2003 ARTÍCULO 4. Derechos de explotación. Para la liquidación de los Derechos de Explotación, se entiende por Ingresos Brutos del Juego, el valor total de las apuestas sin incluir el valor del impuesto sobre las ventas. DEC-REGL 2482 DE 2003 ARTÍCULO 5. Gastos de administración y operación. Los Operadores de los Juegos de que trata el presente decreto, deberán pagar a título de gastos de administración un porcentaje no superior al uno por ciento (1%) de los derechos de explotación, o aquel porcentaje que por ley posterior se determine. DEC-REGL 2482 DE 2003 ARTÍCULO 6. Declaración, liquidación y pago de los derechos de explotación, de los gastos de administración y de los intereses moratorios. Dentro de los primeros diez (10) días hábiles de cada mes, en el formulario oficial que para el efecto emita la Empresa Territorial para la Salud, Etesa, el operador deberá declarar y liquidar ante esta, los derechos de explotación y los gastos de administración, causados en el mes anterior, así como los intereses moratorios a que hubiere lugar. Dentro del mismo término, el operador deberá consignar a la Empresa Territorial para la Salud, Etesa, los valores liquidados en los Bancos y Entidades Financieras autorizadas. DEC-REGL 2482 DE 2003 ARTÍCULO 8. Giro de los recursos del monopolio. Constituyen rentas del monopolio y son de propiedad de las entidades territoriales, los derechos de explotación, los intereses de mora y los rendimientos financieros, provenientes de la operación de los juegos a que se refiere este decreto. Dichas rentas, deberán ser giradas por la Empresa Territorial para la Salud, Etesa, dentro de los primeros diez (10) días hábiles del mes siguiente a su recaudo, a los Fondos de Salud Departamentales, Distritales y Municipales, en la proporción y condiciones establecidas en el Decreto 1659 de 2002 y demás normas que lo modifiquen o adicionen. ubicar Igualmente, remitirá dentro de los cinco (5) días siguientes a la fecha de consignación de los recursos el informe de que trata el decreto citado. Licoreras Departamentales DEC-REGL 156 DE 1975 ARTÍCULO 1. Cédese en favor de los Departamentos, las Intendencias, las Comisarías y el Distrito Especial de Bogotá el valor del impuesto sobre las ventas a cargo de las licoreras departamentales. Esta cesión se hará en forma proporcional al valor total de los productos consumidos en la respectiva entidad territorial. El cálculo del consumo no incluirá los valores de los impuestos sobre las ventas ni de consumo. DEC-REGL 156 DE 1975 ARTÍCULO 2o. El valor de los impuestos al consumo, sea cual fuere su denominación, no se incluirá dentro de la base gravable para determinar el impuesto sobre las ventas. DEC-REGL 156 DE 1975 ARTÍCULO 3o. Además de los requisitos generales de la Declaración de Ventas, establecidos en el artículo 16 del Decreto 2815 de 1974, las licoreras deberán presentar, por quintuplicado, una relación detallada de las ventas efectuadas en cada una de las entidades territoriales, de que trata el artículo 1o. del presente Decreto. DEC-REGL 156 DE 1975 ARTÍCULO 4o. El Administrador de Impuestos Nacionales respectivo, dentro de los cinco días siguientes al recibo de la Declaración enviará sendas copias de la relación de que trata el artículo anterior a la Oficina de Planeación delMinisterio de la Protección Social Pública y a la Dirección General de Presupuesto del Ministerio de Hacienda y Crédito Público. DEC-REGL 156 DE 1975 ARTÍCULO 5o. La totalidad de las sumas trasladadas será destinada por los Servicios Seccionales de Salud exclusivamente para sufragar los gastos de funcionamiento de los hospitales universitarios y regionales. DEC-REGL 880 DE 1979 ARTÍCULO 2. A partir del 1 de julio de 1979 las licoreras departamentales girarán el producto del impuesto a las ventas de licores destilados de producción nacional a los servicios seccionales de salud, en igual cuantía al valor liquidado correspondiente al consumo de cada departamento. LICORES DEC-REGL 4692 DE 2005 ARTÍCULO 1. Destinación preferente de las rentas obtenidas en el ejercicio del monopolio de licores. La destinación preferente de las rentas obtenidas en el ejercicio del monopolio de licores exige su aplicación por lo menos en el 51% a la financiación de los servicios de salud y educación. Teniendo en cuenta que la celebración y ejecución de acuerdos de reestructuración de pasivos constituye un proyecto regional de inversión prioritario, de conformidad con lo previsto en el artículo 58 de la Ley 550 de 1999, los departamentos que hayan suscrito acuerdos de esta naturaleza, darán cumplimiento a lo previsto en el presente decreto sin desconocer los pasivos propios del acuerdo de reestructuración durante la vigencia del mismo. No obstante, deberán destinar a la financiación de los servicios de salud y educación, los recursos que no deben aplicar al cumplimiento de los pasivos propios del acuerdo hasta alcanzar el porcentaje previsto en este decreto. Idéntica consideración aplica a los departamentos que hayan suscrito convenios de desempeño con el Ministerio de Hacienda y Crédito Público en virtud de la Ley 358 de 1997 y que en observancia de dichos convenios estén obligados a cancelar determinados pasivos. DEC-REGL 4692 DE 2005 ARTÍCULO 2. Utilización en salud de las rentas obtenidas en el ejercicio del monopolio de licores. Las rentas obtenidas en el ejercicio del monopolio de licores, destinadas a la financiación de los servicios de salud además de lo dispuesto en la Constitución y la ley podrán ejecutarse en los siguientes conceptos de gasto: a) Subsidios a la demanda; b) Prestación de los servicios de salud a la población pobre en lo no cubierto con subsidios a la demanda; c) Implementación y aplicación de Planes de Atención Básica, PAB; d) Implementación y aplicación de programas de mejoramiento de la situación alimentaria y nutricional de la población infantil y del adulto mayor. e) Saneamiento ambiental, saneamiento básico y agua potable; f) Pasivo pensional y prestacional del sector salud, incluyendo los convenios de concurrencia suscritos entre el Ministerio de Hacienda y Crédito Público, los departamentos y las entidades hospitalarias. g) Gastos relacionados con los convenios de desempeño en el programa de rediseño, organización y modernización de la red pública hospitalaria. DEC-REGL 4692 DE 2005 ARTÍCULO 3. Utilización en educación de las rentas obtenidas en el ejercicio del monopolio de licores. Las rentas obtenidas en el ejercicio del monopolio de licores, destinadas a la financiación de los servicios de educación además de lo dispuesto en la Constitución y la ley podrán ejecutarse en los siguientes conceptos de gasto: a) Adquisición de lotes para establecimientos educativos estatales de preescolar, básica y media; b) Construcción, adecuación y mantenimiento de la infraestructura física de establecimientos educativos estatales de preescolar, básica y media; c) Dotación de establecimientos educativos estatales de preescolar, básica y media; d) Contratación de la prestación del servicio educativo en los términos establecidos en el inciso 3 del artículo 27 de la Ley 715 de 2001; e) Gastos de funcionamiento, excluidos los gastos de personal, de los establecimientos educativos estatales de preescolar, básica y media; f) Cofinanciación de proyectos de inversión en educación preescolar, básica y media; g) Transporte escolar; h) Alimentación escolar; i) Cofinanciación de la evaluación de logros en los términos del artículo 6°, numeral 6.2.14 de la Ley 715 de 2001; j) Ascensos en el escalafón docente; k) Deudas laborales con el personal del sector educativo de preescolar, básica y media; l) Pasivo pensional y prestacional del sector de educación preescolar, básica y media; m) Proyectos de inversión en recreación, deporte, cultura, ciencia o tecnología, siempre y cuando estén articulados con el sector de educación preescolar, básica, media, técnica o universitaria y beneficien directamente a la población estudiantil; n) Atención educativa para poblaciones vulnerables; o) Proyectos de inversión en educación superior. DEC-REGL 4692 DE 2005 ARTÍCULO 4. Utilización de las rentas obtenidas en el ejercicio del monopolio de licores. Las rentas obtenidas en el ejercicio del monopolio de licores, destinadas a la financiación de los servicios de salud y educación, podrán ejecutarse en los conceptos de gasto relacionados en los artículos 2 y 3 del presente decreto, siempre y cuando estén incluidos dentro de los planes departamentales de desarrollo o la política sectorial a cargo de los ministerios. Lo anterior, de acuerdo con los principios de coordinación, concurrencia y subsidiariedad en el ejercicio de las competencias atribuidas a los distintos niveles territoriales, privilegiando los gastos relacionados con subsidios a la demanda y prestación de servicios a la población pobre no cubierta con estos. DEC-REGL 4692 DE 2005 ARTÍCULO 5. Utilización de las rentas obtenidas en el ejercicio del monopolio de licores una vez cubiertas las necesidades en salud y educación. Aquellos departamentos cuyas necesidades en salud y educación estén cubiertas en su totalidad, de acuerdo con la información que suministre para el efecto el Departamento Nacional de Planeación, DNP, podrán destinar rentas obtenidas en el ejercicio del monopolio de licores a atender otras áreas de necesidades básicas insatisfechas. DEC-REGL 4692 DE 2005 ARTÍCULO 6. Vigilancia de la destinación efectiva de las rentas obtenidas en el ejercicio del monopolio de licores. El Gobernador o su delegado, deberá informar al Ministerio de Educación Nacional, Dirección de Descentralización y a la Superintendencia Nacional de Salud, dentro de los treinta (30) días hábiles siguientes a la aprobación del presupuesto del departamento, los montos incorporados en aquél, con destino a la financiación de los servicios de salud y educación, discriminando por cada rubro específico de gasto, la fuente de financiación, de manera que se pueda identificar la aplicación efectiva de las rentas obtenidas en el ejercicio del monopolio, al igual que los demás recursos que se destinan a salud y educación. Igualmente, deberán informar dentro de los treinta (30) días hábiles siguientes al cierre de la respectiva vigencia fiscal, los montos efectivamente ejecutados por dicho concepto discriminados en los términos del inciso anterior. Parágrafo. La Superintendencia Nacional de Salud exigirá la suscripción de planes de desempeño por parte de los departamentos para garantizar en la vigencia fiscal de 2006, la efectiva destinación de las rentas obtenidas en el ejercicio del monopolio de licores de conformidad con el presente decreto. Lo anterior sin perjuicio de las acciones que en virtud de sus funciones de inspección, vigilancia y control le corresponde adelantar. CAPITULO VI FLUJO DE RECURSOS EN EL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD. DEC-REGL 3260 DE 2004 ARTÍCULO 1. Giro de los recursos de la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga. Los recursos de la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga, asignados para cofinanciar la afiliación al Régimen Subsidiado, se girarán a los fondos municipales, distritales o departamentales de salud, por trimestre anticipado dentro de los diez (10) primeros días de cada trimestre y conforme al período contractual. Parágrafo. El giro de los recursos correspondientes al primer trimestre de cada vigencia fiscal se efectuará a más tardar el día 10 de febrero del respectivo año. DEC-REGL 3260 DE 2004 ARTÍCULO 2. Requisitos para el giro de los recursos de la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía, Fosyga. Para efectos del giro se requerirá en forma previa: 1. La creación y/o acreditación por parte de las entidades territoriales de una subcuenta especial dentro de los fondos seccionales, distritales y locales de salud para el manejo de subsidios en salud y el registro ante el administrador fiduciario del Fondo de Solidaridad y Garantía, Fosyga, de la cuenta a la cual deben realizarse los giros. Esta subcuenta especial manejará exclusivamente los recursos destinados a subsidiar la demanda de servicios de salud. 2. La constitución, actualización y remisión al Ministerio de la Protección Social de las bases de datos de afiliados al régimen subsidiado. 3. Copia de los contratos de administración del régimen subsidiado o el instrumento sustitutivo que defina el Ministerio de la Protección Social. Parágrafo. A partir del año 2005, la actualización de que trata el numeral 2 del presente artículo, deberá efectuarse conforme al sistema de información definido por el Ministerio de la Protección Social, antes de finalizar el primer semestre del periodo de contratación. En el evento de que no se cumpla con esta condición, no habrá lugar al giro de los recursos de los siguientes trimestres, hasta tanto se cumpla con la misma. DEC-REGL 3260 DE 2004 ARTÍCULO 3°. Giro directo de recursos del Sistema General de Participaciones y del Fondo de Solidaridad y Garantía, Fosyga. El Ministerio de la Protección Social, mediante acto administrativo debidamente motivado, determinará las entidades territoriales respecto de las cuales se adoptará la medida de giro directo de los recursos del Sistema General de Participaciones y del Fosyga a las Administradoras del Régimen Subsidiado que atienden la población del respectivo ente territorial, de conformidad con lo establecido en el artículo 64 de la Ley 715 de 2001, en los siguientes eventos: 1. Cuando la entidad territorial, habiendo recibido los giros del Fosyga y del Sistema General de Participaciones, no le pague a la entidad administradora del régimen subsidiado las UPC-S, dentro de los veinte (20) días siguientes a la fecha en la cual se vence el término contractual para hacerlo. 2. Cuando por razones de orden público o fuerza mayor y a solicitud del alcalde o del gobernador del departamento que administre recursos del Régimen Subsidiado, se imposibilite el cumplimiento de una o varias de las obligaciones consagradas en el artículo 44.2 de la Ley 715 de 2001. La aplicación de las medidas adoptadas de conformidad con el presente artículo, deberá ser informada a la Entidad Territorial y a la Superintendencia Nacional de Salud, para lo de sus competencias. Parágrafo 1°. La medida de giro directo se mantendrá durante el período contractual pactado entre las Administradoras del Régimen Subsidiado y la entidad territorial. Esta medida se prorrogará en los periodos contractuales siguientes hasta tanto la entidad territorial acredite ante el Ministerio de la Protección Social el pago de las deudas que originaron la medida de giro directo a las ARS. Parágrafo 2°. Cuando la Administradora del Régimen Subsidiado (ARS) no solicite el giro directo de los recursos en el caso del numeral 1 del presente artículo, no podrá acogerse a lo previsto en el parágrafo del artículo 2° del Decreto 882 de 1998. DEC-REGL 3260 DE 2004 ARTÍCULO 4°. Procedimiento para realizar giro directo de los Recursos del Sistema General de Participaciones y del Fondo de Solidaridad y Garantía, Fosyga, a las Administradoras del Régimen Subsidiado (ARS). El Ministerio de la Protección Social adoptará la medida de giro directo de los recursos del Sistema General de Participaciones y del Fosyga a las ARS previa la realización del siguiente procedimiento: 1. La medida de giro directo de los recursos procederá a solicitud de una o varias ARS, pero aplicará para todas las Administradoras del Régimen Subsidiado que tengan contrato vigente con la respectiva entidad territorial. 2. La solicitud de giro directo será presentada mediante escrito dirigido al Ministerio de la Protección Social-Dirección General de Gestión de la Demanda en Salud, acompañada de los siguientes documentos: a) Copia del contrato o contratos suscritos entre la entidad territorial y la ARS respecto de los cuales se pretende acreditar la existencia de la causal para la adopción de la medida; b) Certificación del representante legal y del revisor fiscal de la ARS donde conste el valor pagado del contrato a la fecha y el valor adeudado discriminando los periodos a los que corresponde la deuda y el tiempo de mora. 3. Una vez recibidos los documentos correspondientes, el Ministerio de la Protección Social dará traslado de la solicitud y sus anexos a la entidad territorial respectiva con el fin de que esta se pronuncie dentro de los diez (10) días calendario siguientes al envío de la información y aporte o solicite las pruebas a que haya lugar para determinar la existencia o no de la causal de giro directo y dará cumplimiento a lo dispuesto en el artículo 14 del Código Contencioso Administrativo. 4. Dentro de los diez (10) días calendario siguientes al vencimiento del plazo señalado en el numeral anterior el Ministerio de la Protección Social, mediante acto administrativo motivado y con base en los documentos que reposen en el expediente, decidirá sobre la procedencia o no del giro directo. Dicho acto administrativo será proferido por el Director General de Gestión de la Demanda en Salud del Ministerio de la Protección Social y se notificará a la entidad territorial y al solicitante. Contra el mismo procederán los recursos de ley y la apelación será resuelta por el Viceministro de Protección Social. Una vez en firme, el acto administrativo se comunicará a las demás ARS que operan en la entidad territorial. Parágrafo. Cuando se trate de la causal prevista en el numeral 2 del artículo 3° del presente decreto, solo se requerirá la solicitud del alcalde o del gobernador acompañada de la certificación sobre la existencia de la causal expedida por la autoridad competente y la medida se adoptará mediante acto administrativo debidamente motivado y procederán los m ismos recursos previstos en el presente artículo. DEC-REGL 3260 DE 2004 ARTÍCULO 5°. Ejecución de la medida de giro directo de los recursos del Sistema General de Participaciones y del Fondo de Solidaridad y Garantía, Fosyga. Una vez el acto administrativo mediante el cual se adoptó la medida de giro directo de los recursos se encuentre en firme, se utilizará el siguiente procedimiento para su ejecución: 1. El Ministerio de la Protección Social solicitará a todas las ARS que operan en la entidad territorial respecto de la cual se aplicó la medida de giro directo, la información sobre las cuentas bancarias a las cuales se deben girar los recursos del Sistema General de Participaciones y del Fosyga. 2. El Ministerio de la Protección Social definirá el porcentaje de recursos del Fosyga que corresponde a cada ARS, del total del giro de la entidad territorial, con base en la información reportada en los contratos de régimen subsidiado. 3. El Ministerio de la Protección Social - Fondo de Solidaridad y Garantía, a partir de la ejecutoria de la resolución, efectuará, dentro de los plazos previstos en el artículo primero del presente decreto, los giros de los recursos de la subcuenta de solidaridad del Fosyga, correspondientes a la entidad territorial, a todas y cada una de las ARS contratadas, en los porcentajes que correspondan e informará el monto de los mismos a la entidad territorial. De los valores a girar se descontará el porcentaje definido por el Consejo Nacional de Seguridad Social en Salud para la realización de las actividades de promoción de la salud y prevención de la enfermedad, porcentaje que será girado a la entidad territorial. 4. Tratándose de los recursos del Sistema General de Participaciones, el Ministerio de la Protección Social, previo registro de las cuentas corrientes o de ahorros destinatarias del giro directo, informará a la Dirección del Tesoro Nacional del Ministerio de Hacienda y Crédito Público, los entes territoriales a los que deba aplicarse esta medida y los montos a girar a cada ARS de acuerdo con la información reportada en los contratos de aseguramiento y la participación de los recursos del Sistema General de Participaciones en la financiación de cada contrato. 5. La entidad territorial continuará con su obligación de efectuar la interventoría al contrato suscrito con la ARS, al igual que la de verificar el comportamiento de las novedades que afectan la ejecución financiera del contrato. En el evento en que las novedades del contrato determinen saldos a favor de la entidad territorial estos deberán ser girados por la ARS directamente al fondo de salud de la respectiva entidad territorial contratante. 6. El Ministerio de la Protección Social informará a la entidad territorial el monto de los recursos girados en aplicación de la medida de giro directo y la entidad territorial respecto de la cual se aplique el giro directo de los recursos del Sistema General de Participaciones y de la subcuenta de solidaridad del Fosyga efectuará la ejecución presupuestal de los recursos girados a la ARS sin situación de fondos. 7. El levantamiento de las medidas de giro directo de los recursos del Sistema General de Participaciones y del Fondo de Solidaridad y Garantía, Fosyga, deberá efectuarse, mediante acto administrativo debidamente motivado, previa verificación del pago de las obligaciones que dieron lugar a su adopción. DEC-REGL 3260 DE 2004 ARTÍCULO 6°. Giro excepcional de UPS y giro directo a las IPS cuando existan contratos por capitación. Siempre y cuando se encuentren al día en sus obligaciones con las ARS, las entidades territoriales, mediante acto administrativo debidamente motivado, en los casos que lo ameriten, de acuerdo con el presente artículo, adoptarán las siguientes medidas: 1. Girar a las Administradoras del Régimen Subsidiado, solamente el porcentaje de la UPC destinado al pago de la prestación de los servicios en salud, sin perjuicio de lo previsto en el Decreto 882 de 1998. Esta medida se levantará cuando la administradora del régimen subsidiado acredite el pago de las obligaciones que dieron lugar a la misma. 2. Girar directamente a las Instituciones Prestadoras de Servicios de Salud, el valor correspondiente cuando existan contratos por capitación entre la ARS y las IPS, con cargo a las UPC que el municipio deba pagar a la respectiva ARS. Esta medida sólo podrá levantarse en los periodos contractuales siguientes al periodo contractual durante el cual se inició su aplicación, cuando la administradora del régimen subsidiado acredite el pago de las obligaciones que dieron lugar a la misma. La adopción de las medidas de giro excepcional de la UPC-S y de giro directo a las IPS procederá únicamente cuando la Administradora del Régimen Subsidiado no realice el pago de las cuentas debidamente aceptadas por concepto de prestación de servicios de salud a cualquiera de las IPS que hacen parte de su red de prestación de servicios, dentro de los diez (10) días calendario siguientes a la fecha en la cual debe efectuarse el pago. Parágrafo 1°. Para efectos de lo previsto en el presente artículo se entenderá que una cuenta está debidamente aceptada en cualquiera de los siguientes casos: a) Cuando la ARS ha reconocido la factura o cuenta de cobro correspondiente; b) Cuando de conformidad con las disposiciones legales o reglamentarias o los contratos, deban efectuarse anticipos sobre las cuentas de cobro o facturas radicadas por los prestadores de servicios de salud; c) Cuando se hayan vencido los plazos contractuales o legales para glosar la cuenta sin que la ARS lo haya hecho; d) Cuando se formulen glosas parciales por parte de la ARS, en cuyo caso se entiende aceptada la parte no glosada de la respectiva cuenta; e) Cuando se hayan resuelto las glosas y resulte un pago a favor de la Institución Prestadora de Servicios de Salud; f) Cuando en los contratos por capitación, no se efectúe el pago dentro del término previsto en el presente Decreto. Parágrafo 2°. El levantamiento de las medidas de giro excepcional de UPS y de giro directo a las IPS, deberá efectuarse, mediante acto administrativo debidamente motivado, previa verificación del pago de las obligaciones que dieron lugar a su adopción . DEC-REGL 3260 DE 2004 ARTÍCULO 7°. Procedimiento para aplicar las medidas de giro excepcional de UPC-S y el giro directo a las instituciones prestadoras de servicios de salud. La entidad territorial adoptará las medidas de giro excepcional de UPC-S y de giro directo a las Instituciones Prestadoras de Servicios de Salud, previa la realización del siguiente procedimiento: 1. Las medidas procederán a solicitud de las IPS, pero podrán iniciarse de oficio. 2. La solicitud será presentada mediante escrito dirigido a la entidad territorial respectiva acompañada de los siguientes documentos: a) Copia del contrato o contratos suscritos entre la ARS y la IPS respecto de los cuales se pretende acreditar la existencia de la causal para la adopción de las medidas; b) Certificado de existencia y representación legal de la IPS expedida por la autoridad competente; c) Certificación del representante legal de la IPS y del revisor fiscal cuando estuviere obligado a ello, donde conste el valor pagado del contrato a la fecha de la solicitud y el valor adeudado respecto de las cuentas debidamente aceptadas determinando el tiempo de mora; d) Copia de las facturas o cuentas de cobro radicadas ante la ARS, de las glosas efectuadas y en general de los documentos necesarios que acrediten la existencia de una cuenta debidamente aceptada respecto de la cual han transcurrido más de diez (10) días calendario a partir del momento en que se hizo exigible el pago. 3. Una vez recibidos los documentos correspondientes, la entidad territorial dará traslado de la solicitud y sus anexos a la Administradora del Régimen Subsidiado respectiva con el fin de que esta se pronuncie dentro de los diez (10) días calendario siguientes al envío de la información y aporte o solicite las pruebas a que haya lugar para determinar la existencia o no de la causal de giro excepcional de UPC-S y de giro directo a las IPS. 4. Dentro de los diez (10) días calendario siguientes al vencimiento del plazo señalado en el numeral anterior la entidad territorial, mediante acto administrativo motivado y con base en los documentos que reposen en el expediente y siempre y cuando el valor adeudado supere el uno por ciento (1%) del valor del contrato entre la administradora del régimen subsidiado y la entidad territorial, adoptará la medida de giro excepcional de UPC-S o de giro directo a la IPS. Dicho acto administrativo será notificado a la ARS y al solicitante, contra el mismo procederán los recursos de ley y se aplicará durante el período contractual pactado entre las Administradoras del Régimen Subsidiado y la IPS. Esta medida se prorrogará en los periodos contractuales siguientes hasta tanto la Administradora de Régimen Subsidiado enerve la causal de mora. Parágrafo 1°. Cuando las medidas de giro excepcional de UPC-S y de giro directo a las IPS se adopten de oficio, la entidad territorial aplicará en lo pertinente el procedimiento descrito en el presente artículo. Parágrafo 2°. Cuando se pretenda aplicar la medida de giro directo a las IPS, la entidad territorial solicitará a la ARS copia de todos los contratos por capitación que haya suscrito para garantizar la prestación de los servicios de salud de los afiliados relacionados en el respectivo contrato de aseguramiento suscrito con la entidad territorial. Parágrafo 3°. Los actos administrativos mediante los cuales se adopten las medidas de giro excepcional de UPC-S y de giro directo a las IPS y su levantamiento se comunicarán a la Superintendencia Nacional de Salud para lo de su competencia. DEC-REGL 3260 DE 2004 ARTÍCULO 8°. Ejecución de la medida de giro directo a las IPS. Una vez el acto administrativo mediante el cual se adoptó la medida de giro directo a las IPS se encuentre en firme, se seguirá el siguiente procedimiento para su ejecución: 1. Con los recursos de la UPC-S que en virtud del contrato de Régimen Subsidiado corresponden a una determinada ARS el ente territorial pagará directamente a las IPS los valores mensuales correspondientes, teniendo en cuenta el valor pactado en los contratos por capitación que haya suscrito la ARS para la prestación de los servicios de salud a los afiliados de la respectiva entidad territorial, sin perjuicio de los ajustes posteriores por concepto de novedades o carnetización de conformidad con lo pactado en los respectivos contratos de régimen subsidiado. La entidad territorial informará a las ARS el monto de los valores girados directamente a las IPS. 2. La ARS continuará con todas sus obligaciones contractuales respecto de los afiliados incluidos en el contrato de régimen subsidiado, incluyendo el reporte de novedades, la organización de la red de servicios y la garantía del acceso a los servicios de salud por parte del usuario. DEC-REGL 3260 DE 2004 ARTÍCULO 9°. Reglas para el pago en los contratos por conjunto integral de atención, pago por evento u otras modalidades diferentes a la capitación en regímenes contributivo y subsidiado. En los contratos donde se pacte una modalidad de pago diferente a la capitación, tanto en el régimen contributivo como en el régimen subsidiado, las EPS o ARS y las IPS se sujetarán al siguiente procedimiento de trámite y pago de las cuentas: 1. Las ARS y las EPS deberán recibir facturas de las instituciones prestadoras de servicios de salud como mínimo durante los veinte (20) primeros días calendario del mes siguiente al que se prestaron los servicios, incluido el mes de diciembre, de conformidad con la jornada habitual de trabajo de sus oficinas administrativas en los días y horas hábiles. La presentación de la factura no implica la aceptación de la misma. Para la radicación y presentación de facturas, las ARS o EPS, no podrán imponer restricciones que signifiquen requisitos adicionales a la existencia de autorización previa o contrato cuando se requiera y la demostración efectiva de la prestación de los servicios en salud. 2. Las ARS o EPS contarán con treinta (30) días calendario contados a partir de la presentación de la factura para adoptar uno de los siguientes comportamientos que generarán los correspondientes efectos aquí descritos: a) Aceptar integralmente la factura: En este evento se procederá al pago del ciento por ciento (100%) de la factura dentro de los cinco (5) días calendario siguientes a los treinta (30) días iniciales; b) No efectuar pronunciamiento alguno sobre la factura: En este evento se efectuará el pago del cincuenta (50%) del valor de la factura dentro de los cinco (5) días calendario siguientes al vencimiento de los treinta (30) días iniciales. Si trascurrido el término de cuarenta (40) días calendario a partir de la radicación de la factura, no efectúa pronunciamiento alguno, deberá pagar el cincuenta por ciento (50%) restante dentro de los cinco (5) días calendario siguientes al vencimiento de este término; c) Formular glosas a la factura: En este evento se procederá al pago de la parte no glosada dentro de los cinco (5) días calendario siguientes al vencimiento de los treinta (30) días iniciales. 3. Cuando se formulen glosas a la factura la IPS contará con treinta (30) días calendario para responderlas. Una vez respondidas las glosas la ARS o EPS contará con cinco (5) días calendario para proceder al pago de los valores que acepta y dejar en firme las glosas que considere como definitivas. 4. En aquellos eventos en que existan glosas definitivas por parte de la ARS o EPS las partes acudirán a los mecanismos contractuales o legales previstos para la definición de las controversias contractuales surgidas entre las partes. Parágrafo 1°. Las IPS no tendrán derecho a la aplicación del literal b) del presente artículo, cuando la EPS o ARS haya formulado glosas que en el promedio de los últimos seis (6) meses superen el cincuenta por ciento (50%) del valor de las facturas o cuentas de cobro radicadas. Parágrafo 2°. Las EPS y ARS podrán pactar plazos inferiores a los establecidos en el presente artículo. DEC-REGL 3260 DE 2004 ARTÍCULO 10. Pago de servicios prestados por atención de urgencias. Para el pago de los servicios prestados por atención inicial de urgencias, que conforme a la ley no requieren contrato ni orden previa, se aplicarán las reglas señaladas en el artículo 9° del presente decreto. DEC-REGL 3260 DE 2004 ARTÍCULO 11. Pagos por capitación en los regímenes contributivo y subsidiado. Cuando se trate de contratos de prestación de servicios por capitación tanto en el régimen contributivo como en el régimen subsidiado, las EPS y ARS pagarán dentro de los diez (10) primeros días hábiles de cada mes a las instituciones prestadoras de servicios de salud, el valor mensual correspondiente, sin perjuicio de los ajustes posteriores por concepto de novedades, los cuales se harán en el siguiente pago o a más tardar en el momento de la liquidación de los respectivos contratos. DEC-REGL 3260 DE 2004 ARTÍCULO 12. Derecho al cobro de los valores adeudados. El vencimiento de los plazos señalados en los artículos 9°, 10 y 11 del presente decreto no implica la pérdida del derecho al cobro de los valores adeudados. DEC-REGL 1054 DE 2007 ARTÍCULO 1. Giro directo de recursos del Sistema General de Participaciones y del Fondo de Solidaridad y Garantía, Fosyga, en el Departamento del Chocó. El Gobierno Nacional dispone la medida de giro directo de los recursos del Sistema General de Participaciones y del Fondo de Solidaridad y Garantía, Fosyga, a las Entidades Promotoras de Salud del Régimen Subsidiado que atienden la población en el Departamento del Chocó, en los municipios que a la vigencia del presente Decreto, no han sido objeto de la medida de que trata el Decreto 3260 de 2004. La medida de giro directo se mantendrá durante el período contractual pactado entre las EPS y los municipios del Departamento del Chocó y se prorrogará automáticamente en los periodos contractuales siguientes hasta tanto el Ministerio de la Protección Social declare que cesaron las circunstancias que dieron origen a la medida de giro directo. DEC-REGL 1054 DE 2007 ARTÍCULO 2. Ejecución de la medida de giro directo de los recursos del Sistema General de Participaciones Y del Fondo de Solidaridad y Garantía, Fosyga. Para efecto de la ejecución de giro directo de los recursos en el departamento de Chocó, se seguirán las siguientes reglas: 1. Las Entidades Promotoras del Régimen Subsidiado, EPS, que operan en los municipios del departamento del Chocó respecto de los cuales se aplica la medida de giro directo, una vez suscritos los contratos de aseguramiento, remitirán al Ministerio de la Protección Social la información sobre las cuentas bancarias a las cuales se deben girar los recursos del Sistema General de Participaciones y del Fosyga. 2. El Ministerio de la Protección Social definirá el porcentaje de recursos del Fosyga que corresponde a cada EPS, del total del giro de los municipios, con base en la información reportada en los contratos de régimen subsidiado. 3. El Ministerio de la Protección Social - Fondo de Solidaridad y Garantía, Fosyga, efectuará, dentro de los plazos y condiciones previstas en el literal a) del artículo 13 de la Ley 1122 de 2007, los giros de los recursos de la subcuenta de solidaridad del Fosyga, correspondientes a la entidad territorial, a todas y cada una de las EPS contratadas, en los porcentajes que correspondan e informará el monto de los mismos a la entidad territorial. 4. Tratándose de los recursos del Sistema General de Participaciones, el Ministerio de la Protección Social, previo registro de las cuentas corrientes o de ahorros destinatarias del giro directo, informará a la Dirección de Crédito Público y el Tesoro del Ministerio de Hacienda y Crédito Público, los municipios a los que aplica esta medida y los montos a girar a cada EPS de acuerdo con la información reportada en los contratos de aseguramiento y la participación de los recursos del Sistema General de Participaciones en la financiación de cada contrato. 5. Los municipios del Departamento del Chocó continuarán con su obligación de efectuar la interventoría al contrato suscrito con la EPS, al igual que la de verificar el comportamiento de las novedades que afectan la ejecución financiera del contrato. En el evento de que las novedades del contrato determinen saldos a favor del municipio éstos deberán ser girados por la EPS directamente a la cuenta maestra del fondo de salud del respectivo municipio. Para estos efectos, los municipios remitirán a la Superintendencia Nacional de Salud, copia de los informes presentados con la periodicidad que la mencionada entidad establezca. 6. El Ministerio de la Protección Social informará a los municipios del Departamento del Chocó el monto de los recursos girados en aplicación de la medida de giro directo y los municipios, respecto de estos recursos, efectuarán la ejecución presupuestal sin situación de fondos. 7. Las Entidades Promotoras de Salud del Régimen Subsidiado EPS que reciban los recursos por aplicación de la medida de giro directo, remitirán mensualmente a la Superintendencia Nacional de Salud, los informes de ejecución de estos recursos, en las condiciones que señale la mencionada entidad. DEC-REGL 4693 DE 2005 ARTÍCULO 1. Flujo de los recursos del régimen subsidiado en los Fondos locales, distritales o departamentales de Salud. Los recursos del Sistema General de Participaciones, los recursos de la Subcuenta de Solidaridad del Fosyga y los demás recursos que se destinen a financiar el Régimen Subsidiado deberán manejarse por las entidades territoriales en los respectivos Fondos de Salud, mediante cuentas maestras, abiertas en entidades vigiladas por la Superintendencia Financiera de Colombia, ubicadas en el respectivo municipio o distrito, o en su defecto en la capital del respectivo departamento. Estos recursos serán girados a la cuenta maestra que cada municipio acredite ante los Ministerios de Hacienda y Crédito Público y de la Protección Social. Los recursos del régimen subsidiado no podrán hacer unidad de caja con ningún otro recurso. Para tal efecto, las entidades territoriales deberán suscribir los respectivos convenios con las entidades vigiladas por la Superintendencia Financiera de Colombia y acreditar las cuentas ante los citados Ministerios a más tardar el 31 de enero de 2006. Solo podrán girarse los recursos que financien el régimen subsidiado cuando se acredite dicha cuenta maestra. Solo podrán ser beneficiarias de las cuentas maestras, las Administradoras del Régimen Subsidiado, entidades que tendrán una sola cuenta bancaria por departamento para tal fin. PARÁGRAFO. Las cuentas actualmente registradas ante el Ministerio de Hacienda y Crédito Público para el giro de los recursos del Sistema General de Participaciones destinados a la financiación de la atención de la población pobre mediante subsidios a la demanda, podrán actuar como cuenta maestra siempre y cuando se ajusten los respectivos convenios con las entidades vigiladas por la Superintendencia Financiera de Colombia conforme a lo previsto en el presente decreto. DEC-REGL 4693 DE 2005 ARTÍCULO 2.Cuenta Maestra. Para los efectos de este decreto se entiende por cuenta maestra, la cuenta que por manejar exclusivamente los recursos del Régimen Subsidiado solo acepta como operaciones débitos aquellas que se destinen a otra cuenta bancaria que pertenece a una Administradora de Régimen Subsidiado. Toda transacción que se efectúe con cargo a los recursos que financian el régimen subsidiado, proveniente de la cuenta maestra, deberá hacerse por transferencia electrónica. PARÁGRAFO 1. Las entidades territoriales autorizarán el débito de estas cuentas con destino a las Instituciones Prestadoras de Salud únicamente cuando las Administradoras del Régimen Subsidiado sean objeto de la medida giro directo en los términos y condiciones señalados en el Decreto 3260 de 2004, o las normas que lo modifiquen, adicionen o sustituyan. PARÁGRAFO 2. Las entidades territoriales autorizarán el débito de estas cuentas con destino a las Instituciones Prestadoras de Salud con las cuales tenga contrato para la ejecución de los recursos de que trata el artículo 46 de la Ley 715 de 2001. DEC-REGL 4693 DE 2005 ARTÍCULO 3. Reporte de Información. Las entidades territoriales enviarán trimestralmente a la Dirección General de Gestión de la Demanda del Ministerio de la Protección Social y a la Superintendencia Nacional de Salud en medio magnético los informes que permitan verificar el cumplimiento de lo dispuesto en este decreto, en el formato que para tal efecto adopte el Ministerio de la Protección Social. TITULO IV DE LOS BENEFICIOS CAPITULO I BENEFICIOS DEL REGIMEN CONTRIBUTIVO DEL SGSSS DEC-REGL 806 DE 1998 ARTÍCULO 28. Beneficios de los afiliados al Régimen Contributivo. El Régimen Contributivo garantiza a sus afiliados cotizantes los siguientes beneficios: a. La prestación de los servicios de salud incluidos en el Plan Obligatorio de Salud -P.O.S., de que trata el artículo 162 de la ley 100 de 1993. b. El subsidio en dinero en caso de incapacidad temporal derivada por enfermedad o accidente, ocasionados por cualquier causa de origen no profesional. c. El subsidio en dinero en caso de licencia de maternidad Los pensionados cotizantes y los miembros de su grupo familiar que no estén cotizando al Sistema recibirán únicamente las prestaciones contempladas en el literal a) del presente artículo. Parágrafo. Cuando el afiliado al Régimen Contributivo requiera de servicios adicionales a los incluidos en el POS deberá financiarlos directamente. Cuando no tenga capacidad de pago para asumir el costo de estos servicios adicionales, podrá acudir a las instituciones públicas y aquellas privadas que tengan contrato con el Estado, las cuales estarán en la obligación de atenderlo de conformidad con su capacidad de oferta y cobrarán por su servicio una cuota de recuperación con sujeción a las normas vigentes. DEC-REGL 806 DE 1998 ARTÍCULO 74. Cobertura. El ingreso de un afiliado cotizante tendrá efectos para la entidad administradora en el Sistema de Seguridad Social Integral desde el día siguiente al que se inicie la relación laboral, siempre que se entregue a ésta debidamente diligenciado el respectivo formulario de afiliación. No obstante, la cobertura durante los primeros treinta días será únicamente en los servicios de urgencias. El resto de los servicios contemplados en el plan obligatorio de salud les serán brindados treinta días después siempre y cuando se hubiere efectuado el pago de la cotización respectiva. El trabajador independiente una vez inscrito y cancelada su primera cotización, tendrá derecho a recibir conjuntamente con su familia de manera inmediata, la totalidad de los beneficios contemplados en el plan obligatorio de salud. DEC-REGL 806 DE 1998 ARTÍCULO 75. Del período de protección laboral: Una vez suspendido el pago de la cotización como consecuencia de la finalización de la relación laboral o de la pérdida de la capacidad de pago del trabajador independiente, el trabajador y su núcleo familiar gozarán de los beneficios del plan obligatorio de salud hasta por treinta (30) días más contados a partir de la fecha de la desafiliación, siempre y cuando haya estado afiliado al sistema como mínimo los doce meses anteriores. Parágrafo. Cuando el usuario lleve cinco (5) años o más de afiliación continua a una misma Entidad Promotora de Salud tendrá derecho a un período de protección laboral de tres (3) meses, contados a partir de la fecha de su desafiliación. DEC-REGL 806 DE 1998 ARTÍCULO 76. Beneficios durante el periodo de protección laboral. Durante el periodo de protección laboral, al afiliado y a su familia sólo les serán atendidas aquellas enfermedades que venían en tratamiento o aquellas derivadas de una urgencia. En todo caso, la atención sólo se prolongará hasta la finalización del respectivo periodo de protección laboral. Las atenciones adicionales o aquellas que superen el periodo descrito, correrán por cuenta del usuario. DEC-REGL 783 DE 2000 ARTÍCULO 12. El artículo 10 del Decreto 047 de 2000, quedará así: "Artículo 10. Atención inicial de urgencias. En concordancia con lo establecido en el artículo 41 del Decreto 1406 de 1999 (UBICAR) durante los primeros treinta días a partir de la afiliación del trabajador dependiente se cubrirá únicamente la atención inicial de urgencias, es decir, todas aquellas acciones realizadas a una persona con patología de urgencia consistentes en: a) Las actividades, procedimientos e intervenciones necesarios para la estabilización de sus signos vitales; b) La realización de un diagnóstico de impresión; c) La definición del destino inmediato de la persona con la patología de urgencia tomando como base el nivel de atención y el grado de complejidad de la entidad que realiza la atención inicial de urgencia, al tenor de los principios éticos y las normas que determinan las acciones y el comportamiento del personal de salud. Las autoridades de inspección y vigilancia velarán por el estricto cumplimiento de esta disposición. En ningún caso se podrá exigir contrato u orden previa para la atención inicial de urgencias. No obstante, conforme las disposiciones legales es deber de las Entidades Promotoras de Salud a efectos de proteger a sus afiliados, velar por la racionalidad y pertinencia de los servicios prestados y garantizar el pago ágil y oportuno a la institución de salud a la cual ingresó el afiliado, expedir las correspondientes autorizaciones, cartas de garantía o documentos equivalentes, esenciales en el proceso de pago de cuentas, sin perjuicio de lo dispuesto en el artículo 1600 del Código Civil. Una vez se estabilice la persona y se defina su destino inmediato, será requisito indispensable para la realización de los siguientes procedimientos la autorización por parte de la Entidad Promotora de Salud. Parágrafo. Los trabajadores independientes y sus beneficiarios tendrán derecho a partir de la fecha de su afiliación y pago a los beneficios señalados en el Plan Obligatorio de Salud." CAPITULO II PLAN DE ATENCIÓN BÁSICA DEC-REGL 806 DE 1998 ARTÍCULO 6. Financiación. La prestación de las actividades, intervenciones y procedimientos definidos en el Plan de Atención Básica en Salud será financiada con recursos del situado fiscal destinados al fomento de la salud y prevención de la enfermedad, con los recursos fiscales derivados de los programas nacionales delMinisterio de la Protección Social y con recursos que para el efecto destinen los departamentos, distritos y municipios. DEC-REGL 806 DE 1998 ARTÍCULO 7. Plan Obligatorio de Salud -POS-. Es el conjunto básico de servicios de atención en salud a que tiene derecho, en caso de necesitarlos, todo afiliado al Régimen Contributivo que cumpla con las obligaciones establecidas para el efecto y que está obligada a garantizar a sus afiliados las Entidades Promotoras de Salud- EPS- y Entidades Adaptadas- EAS- debidamente autorizadas, por la Superintendencia Nacional de Salud o por el Gobierno Nacional respectivamente, para funcionar en el Sistema General de Seguridad Social en Salud. Sus contenidos son definidos por el Consejo Nacional de Seguridad Social en Salud e incluye educación, información y fomento de la salud y la prevención, diagnóstico, tratamiento y rehabilitación de la enfermedad, en los diferentes niveles de complejidad así como el suministro de medicamentos esenciales en su denominación genérica. A través de este plan integral de servicios y con sujeción a lo establecido en el artículo 162 de la ley 100 de 1993, se debe responder a todos los problemas de salud conforme al manual de intervenciones, actividades y procedimientos y el listado de medicamentos definidos por el Consejo Nacional de Seguridad Social en Salud. Las Entidades Promotoras de Salud y las Adaptadas podrán incluir el tratamiento con medicinas alternativas autorizadas para su ejercicio en Colombia, de conformidad con su eficacia y seguridad comprobada. DEC-REGL 806 DE 1998 ARTÍCULO 9. Criterios para la elaboración del plan: Para la inclusión de actividades, intervenciones, procedimientos y medicamentos en el Plan Obligatorio de Salud, se tendrá en cuenta lo siguiente: 1. El conjunto de actividades, intervenciones, procedimientos, medicamentos y guías de atención que se incluya deberá ser seleccionado con criterios de costo-efectividad, orientado a la solución de las enfermedades de acuerdo con el perfil de morbimortalidad y con las condiciones de tecnología existentes en el país. 2. Las actividades, intervenciones, procedimientos médicos, medicamentos y procedimientos diagnósticos y terapéuticos incluidos deberán estar aceptados por la ciencia médica en el ámbito de organizaciones tales como las sociedades científicas, colegios de médicos, Organización Mundial de la Salud y la Organización Panamericana de la Salud. 3. Las actividades, intervenciones, medicamentos y procedimientos médicos incluidos deberán cumplir con los criterios de eficacia comprobada para resolver o mejorar las condiciones generadas por la enfermedad y de seguridad, para evitar o reducir el riesgo a los pacientes, a su familia, al personal de la salud y a la comunidad en general. Parágrafo. Los servicios de salud incluidos en el Plan Obligatorio de Salud serán actualizados por el Consejo Nacional de Seguridad Social en Salud, de acuerdo con los cambios en la estructura demográfica de la población, el perfil epidemiológico nacional, la tecnología apropiada disponible en el país y las condiciones financieras del sistema. DEC-REGL 806 DE 1998 ARTÍCULO 10. Exclusiones y limitaciones. Con el objeto de cumplir con los principios de universalidad, solidaridad y eficiencia consagrados en la Constitución Política, el Plan Obligatorio de Salud tendrá exclusiones y limitaciones, que en general serán todas aquellas actividades, procedimientos, intervenciones, medicamentos y guías de atención integral que expresamente defina el Consejo Nacional de Seguridad Social en Salud, que no tengan por objeto contribuir al diagnóstico, tratamiento y rehabilitación de la enfermedad; aquellos que sean considerados como cosméticos, estéticos o suntuarios, o sean el resultado de complicaciones de estos tratamientos o procedimientos. En ningún caso se financiarán con cargo a los recursos del sistema, actividades, procedimientos, medicamentos o intervenciones de carácter experimental o no aceptados por la ciencia médica en el ámbito de organizaciones tales como las sociedades científicas, colegios de médicos, Organización Mundial de la Salud y la Organización Panamericana de la Salud. DEC-REGL 806 DE 1998 ARTÍCULO 11. Condiciones de acceso. Para acceder a cualquiera de los niveles de complejidad del plan obligatorio de salud, se consideran como indispensables y de tránsito obligatorio las actividades y procedimientos de consulta de medicina general y/o paramédica del primer nivel de atención. Para el tránsito entre niveles de complejidad es requisito indispensable el procedimiento de remisión. Se exceptúan de lo anterior solamente las atenciones de urgencia y pediatría. Cuando la persona ha sido diagnosticada y requiera periódicamente de servicios especializados podrá acceder directamente al especialista sin hacer el tránsito por medicina general. Cobro DEC-REGL 1725 DE 1999 ARTÍCULO 2. Cobro de los servicios prestados. Conforme las disposiciones legales, la acción de cobro por parte de la Institución Prestadora de Servicios, bien en el régimen contributivo o bien en el régimen subsidiado, es exclusivamente contra la Entidad Promotora de Salud o Administradora del Régimen Subsidiado. Cuando se trate de procedimientos, tratamientos o insumos no previstos en el Plan Obligatorio de Salud que pretendan ser suministrados para que en forma posterior sean cubiertos por el usuario, se deberá contar en forma previa con su consentimiento, cuando este sea posible y siempre que la entidad no tenga acción legal directa contra otros sistemas alternativos de cobertura que hubiera acreditado el usuario. DEC-REGL 1725 DE 1999 ARTÍCULO 3. Información al usuario. No se podrá exigir al usuario que firme documentos por los cuales se vea obligado a renunciar a sus derechos frente al sistema, responsabilizando directa o indirectamente del pago de las obligaciones a cargo entidades promotoras de salud; entidades de seguro entidades de medicina prepagada o entidades frente a las cuales el usuario hubiera acreditado sistemas adicionales de cobertura. Cuando la entidad prestadora determine, frente a procedimientos programados, que el usuario no tiene derecho a la cobertura del sistema a través de sus servicios, por no existir convenio con esa institución y la entidad promotora de salud a la cual el usuario se encuentra afiliado, o con la administradora de su plan adicional, se le debe informar al usuario en forma previa, para que éste pueda disponer lo pertinente a su traslado a la red con la que la respectiva Entidad Promotora o administradora del plan adicional que tenga convenio. DEC-REGL 1725 DE 1999 ARTÍCULO 4. Tarifa a los usuarios. Las entidades prestadoras de servicios de salud se abstendrán de discriminar al usuario afiliado al sistema de seguridad social en salud, en especial, cuando se trate de procedimientos o medicamentos excluidos del Plan Obligatorio de Salud. Bajo este principio, las tarifas que le apliquen deberán ser notificadas previamente al usuario y no podrán ser superiores en más de un treinta por ciento (30%) de aquellas que la institución aplica en promedio ponderado a las entidades aseguradoras que den cobertura a esta clase de servicios. Estas tarifas deberán estar disponibles para el usuario y para las entidades de control. DEC-REGL 1725 DE 1999 ARTÍCULO 5. Acceso a la historia clínica. Las entidades administradoras de recursos del sistema general de seguridad social en salud tales como EPS, ARS, ARP, etc., tienen derecho a acceder a la historia clínica y sus soportes, dentro de la labor de auditoría que le corresponde adelantar, en armonía con las disposiciones generales que se determinen en materia de facturación. CAPITULO III ATENCIÓN DE URGENCIAS DEC-REGL 412 DE 1992 ARTÍCULO 1. CAMPO DE APLICACION. Las disposiciones del presente Decreto se aplicarán a todas las entidades prestatarias de servicios de salud, públicas y privadas. DEC-REGL 412 DE 1992 ARTÍCULO 2. DE LA OBLIGATORIEDAD DE LA ATENCIÓN INICIAL DE LAS URGENCIAS. De conformidad con lo dispuesto en el artículo 2o. de la Ley 10 de 1990, todas las instituciones que ofrezcan servicios de salud testan obligadas a prestar atención inicial de urgencia independientemente de la capacidad socioeconómica de los solicitantes de este servicio. DEC-REGL 412 DE 1992 ARTÍCULO 3. DEFINICIONES. Para los efectos del presente Decreto, adóptanse las siguientes definiciones: 1. URGENCIA. Es la alteración de la integridad física y/o mental de una persona, causada por un trauma o por una enfermedad de cualquier etiología que genere una demanda de atención médica inmediata y efectiva tendiente a disminuir los riesgos de invalidez y muerte. 2. ATENCION INICIAL DE URGENCIA. Denomínase como tal a todas las acciones realizadas a una persona con patología de urgencia y que tiendan a estabilizarla en sus signos vitales, realizar un diagnóstico de impresión y definirle el destino inmediato, tomando como base el nivel de atención y el grado de complejidad de la entidad que realiza la atención inicial de urgencia, al tenor de los principios éticos y las normas que determinan las acciones y el comportamiento del personal de salud. 3. ATENCION DE URGENCIAS. Es el conjunto de acciones realizadas por un equipo de salud debidamente capacitado y con los recursos materiales necesarios para satisfacer la demanda de atención generada por las urgencias. 4. SERVICIO DE URGENCIA. Es la unidad que en forma independiente o dentro de una entidad que preste servicios de salud, cuenta con los recursos adecuados tanto humanos como físicos y de dotación que permitan la atención de personas con patología de urgencia, acorde con el nivel de atención y grado de complejidad previamente definidos por elMinisterio de la Protección Social para esa unidad. 5. RED DE URGENCIAS. Es un conjunto articulado de unidades prestatarias de atención de urgencias, según niveles de atención y grados de complejidad, ubicado cada uno en un espacio poblacional concreto, con capacidad de resolución para la atención de las personas con patologías de urgencia, apoyado en normas operativas, técnicas y administrativas expedidas por elMinisterio de la Protección Social. La red actuará coordinadamente bajo una estructura conformada por subsistemas de información comunicaciones, transporte, insumos, educación, capacitación y de laboratorios. DEC-REGL 412 DE 1992 ARTÍCULO 4. DE LAS RESPONSABILIDADES DE LAS ENTIDADES DE SALUD CON RESPECTO A LA ATENCION INICIAL DE URGENCIA. Las responsabilidades institucionales derivadas de la prestación de atención inicial de urgencia estarán enmarcadas por los servicios que se presten, acorde con el nivel de atención y grado de complejidad que a cada entidad le determine elMinisterio de la Protección Social. Parágrafo. La entidad que haya prestado la atención inicial de urgencia tiene responsabilidad sobre el paciente hasta el momento en que el mismo haya sido dado de alta, si no ha sido objeto de una remisión. Si el paciente ha sido remitido, su responsabilidad llega hasta el momento en que el mismo ingrese a la entidad receptora. DEC-REGL 412 DE 1992 ARTÍCULO 5. DE LA FORMACIÓN DEL RECURSO HUMANO Y DE LA EDUCACIÓN DE LA COMUNIDAD. Las direcciones seccionales, distritales y locales de salud están en la obligación de desarrollar programas educativos orientados hacia la comunidad tendientes a disminuir los factores de riesgo que condicionan las patologías de urgencia, según análisis específico de la morbimortalidad y siempre con miras a estimular la convivencia ciudadana y la no violencia. Para este fin se harán las apropiaciones presupuestales necesarias. Parágrafo. ElMinisterio de la Protección Social colaborará con las entidades y organizaciones competentes de la educación superior, en la formulación de las políticas de formación de recurso humano de acuerdo con las necesidades del sector salud en el área de las urgencias, en los campos de la atención, la investigación y administración de las mismas. DEC-REGL 412 DE 1992 ARTÍCULO 6. DE LOS COMITES DE URGENCIAS. Créase el Comité Nacional de Urgencia como organismo asesor del subsector oficial del sector salud en lo concerniente a la prevención y manejo de las urgencias médicas. Parágrafo. En cada entidad territorial se crearán por parte de la autoridad correspondiente un Comité de Urgencias, cuya composición y funciones se estipularán en el acto de creación. DEC-REGL 412 DE 1992 ARTÍCULO 7. El Comité Nacional de Urgencias tendrá las siguientes funciones: a) Asesorar al subsector oficial del sector salud en la elaboración de normas técnicas y administrativas para el manejo de las urgencias médicas y colaborar el mantenimiento y análisis de un diagnóstico actualizado de la incidencia y de los problemas originados en la prevalencia de ese tipo de patología; b) Coordinar con los comités que se creen para el efecto en las diferentes entidades territoriales, las asesorías que se deberán brindar a las entidades y organizaciones públicas y privadas que tengan como objetivo la prevención y manejo de las urgencias; c) Revisar periódicamente los programas de educación comunitaria orientados a la prevención y atención primaria de las urgencias, y los programas docentes relacionados con la problemática de las mismas dirigidos a los profesionales de la salud, con el fin de sugerir pautas para el diseño de los mismos; d) Contribuir a la difusión, desarrollo y ejecución del programa de la Red Nacional de Urgencias; e) Promover la consecución de recursos para el desarrollo de los programas de prevención y manejo de las urgencias; f) Elaborar su propio reglamento y las demás que le asigne elMinisterio de la Protección Social como organismo rector del sistema de salud. DEC-REGL 412 DE 1992 ARTÍCULO 8. El Comité Nacional de Urgencias estará Integrado por: a) El Ministro de la Protección Social o su delegado, quien lo presidirá; b) Un representante de las facultades o escuelas de medicina; c) El Presidente del Colegio Colombiano de Médicos de Urgencias o su delegado; d) Un representante de la Superintendencia Nacional de Salud; e) El Presidente de la Cruz Roja Colombiana o su delegado; f) El Director Nacional para la Atención de Desastres del Ministerio de Gobierno; g) Un representante de la Unión de Aseguradores Colombianos, Fasecolda. DEC-REGL 412 DE 1992 ARTÍCULO 9. La instalación y funcionamiento del Comité Nacional de Urgencias es responsabilidad del Ministerio de la Protección Social. A nivel seccional, distrital y local lo será del jefe de la Dirección Seccional de Salud o Local respectiva. DEC-REGL 412 DE 1992 ARTÍCULO 10. DE LOS ASPECTOS ADMINISTRATIVOS Y FINANCIEROS. Las direcciones seccionales, distritales y locales de salud destinarán un porcentaje de su presupuesto para el pago de la atención inicial de urgencia absoluta de recursos para cubrir el costo de tales servicios. DEC-REGL 412 DE 1992 ARTÍCULO 11. Con base en un diagnóstico de sus necesidades, las entidades del subsector oficial del sector salud asignarán un porcentaje de su presupuesto con destino a la atención de urgencias, acorde con los lineamientos del Programa de la Red Nacional de Urgencias. DEC-REGL 412 DE 1992 ARTÍCULO 12. Todas las instituciones del sector salud deberán realizar los ajustes administrativos y financieros necesarios para asegurar el cumplimiento del presente capítulo. DEC-REGL 412 DE 1992 ARTÍCULO 13. DE LAS SANCIONES. A todas las instituciones, entidades y personas a que se refiere el presente Decreto y que incumplan las normas previstas en el mismo, se les aplicarán las sanciones establecidas en el artículo 49 del la Ley 10 de 1990, con sujeción al procedimiento previsto en el Código Contencioso Administrativo. DEC-REGL 4481 DE 2006 ARTÍCULO 3. Urgencias y atención a menores. Cuando un menor resultare con quemaduras y daños corporales por el uso de artículos pirotécnicos, los centros de salud y hospitales públicos y privados, están obligados a prestar de inmediato la atención médico-hospitalaria de urgencia que requiera, sin que se pueda aducir motivo para negarla, ni siquiera de la ausencia de sus representantes legales, la falta de disponibilidad de dinero o falta de cupo. También están obligadas a prestar la atención inicial de urgencias a todas las personas, todas las entidades públicas y privadas que presten servicios de salud. Para el pago de servicios prestados su prestación no requiere contrato ni orden previa y el reconocimiento del costo de estos servicios se efectuará mediante resolución motivada en caso de ser un ente público el pagador. La atención de urgencias en estas condiciones no constituye hecho cumplido para efectos presupuestales y deberá cancelarse máximo en los tres (3) meses siguientes a la radicación de la factura de cobro. CAPITULO IV VACUNACION Vacunas menores de cinco años DEC-REGL 2287 DE 2003 Artículo 1. Las autoridades de las instituciones educativas y los responsables y cuidadores de los establecimientos de bienestar, de carácter público o privado, deberán velar porque todos los menores de cinco (5) años que asistan a sus establecimientos, hayan completado las vacunas que corresponden a su edad, de conformidad con el esquema de vacunación establecido por el Ministerio de la Protección Social en el Programa Ampliado de Inmunizaciones. Para tal efecto, a partir del 13 de agosto de 2003 deberán exigir la presentación del Carné de Salud Infantil, adoptado mediante la Resolución número 1535 de 2002 delMinisterio de la Protección Social, en el momento de la matrícula en la institución educativa o de su ingreso al establecimiento de bienestar, o a más tardar dentro de los quince (15) días hábiles siguientes y posteriormente cada año hasta cumplir los cinco (5) años. Parágrafo 1º. La vacunación según el esquema establecido por el Ministerio de la Protección Social en el Programa Ampliado de Inmunizaciones, es gratuita y tiene carácter obligatorio. Corresponde a las EPS, ARS, Entidades adaptadas, transformadas y de regímenes de excepción y Direcciones Territoriales de Salud, garantizar a la población bajo su responsabilidad, de conformidad con las competencias establecidas en las disposiciones legales vigentes según sea el caso, la prestación de este servicio con la calidad y la oportunidad requerida. Igualmente, será responsabilidad de las Direcciones Territoriales de Salud, a través de las IPS públicas, la vacunación de la población menor no asegurada. Parágrafo 2º. Los establecimientos educativos y de bienestar, deberán notificar a los padres o tutores cuando el niño o la niña no tengan el Carné de Salud Infantil o cuando su esquema de vacunación para su edad esté incompleto, con objeto de que procedan a su vacunación. Si vencido el término previsto no se ha cumplido con esta obligación, las autoridades o responsables del establecimiento deberán notificar formalmente a la Dirección Local de Salud, o en su defecto a la Alcaldía Municipal o Distrital, para que en un tiempo no menor a quince (15) días hábiles se garantice el cumplimiento de este derecho. DEC-REGL 2287 DE 2003 Artículo 2. Vigilancia, seguimiento y control. Corresponde a las Secretarías de Educación, o quien ejerza sus funciones en el municipio o distrito y al Instituto Colombiano de Bienestar Familiar, ICBF, según sea el caso, verificar permanentemente el cumplimiento de lo establecido en el presente decreto en los establecimientos educativos o de bienestar de su jurisdicción, y reportar semestralmente esta información a la Dirección Local de Salud o quien ejerza sus funciones en el municipio o distrito respectivo. Las Direcciones Departamentales y Distritales de Salud presentarán a la Dirección General de Salud Pública del Ministerio de la Protección Social, un informe consolidado anual del seguimiento al cumplimiento del presente decreto. Parágrafo. En caso de incumplimiento de lo establecido en el presente decreto, las Direcciones Territoriales de Salud, o quien ejerza sus funciones, deberán dar traslado a las autoridades de control correspondientes. CAPITULO V PRESTACIONES ECONOMICAS INCAPACIDADES Por enfermedad general DEC-REGL 1848 DE 1969 ARTÍCULO 8. Se entiende por enfermedad no profesional, todo estado patológico morboso, congénito o adquirido, que sobrevenga al empleado oficial por cualquier causa, no relacionada con la actividad específica a que se dedique y determinado por factores independientes de la clase de labor ejecutada o del medio en que se ha desarrollado el trabajo. DEC-REGL 1848 DE 1969 ARTÍCULO 9o. PRESTACIONES. En caso de incapacidad comprobada para trabajar, motivada por enfermedad no profesional, los empleados públicos y los trabajadores oficiales tienen derecho a las siguientes prestaciones: a. Económica, que consiste en el pago de un subsidio en dinero, hasta por el término máximo de ciento ochenta (180) días, que se liquidará y pagará con base en el salario devengado por el incapacitado, a razón de las dos terceras partes (2/3) de dicho salario, durante los primeros noventa (90) días de incapacidad y la mitad del mencionado salario durante los noventa (90) días siguientes, si la incapacidad se prolongare; y b. Asistencial, que consiste en la prestación de servicios médicos, farmacéuticos, quirúrgicos, de laboratorio y hospitalarios, a que hubiere lugar, sin limitación alguna y por todo el tiempo que fuere necesario. DEC-REGL 1804 DE 1999 ARTÍCULO 21. Reconocimiento y pago de licencias. Los empleadores o trabajadores independientes, y personas con capacidad de pago, tendrán derecho a solicitar el reembolso o pago de la incapacidad por enfermedad general o licencia de maternidad, siempre que al momento de la solicitud y durante la incapacidad o licencia, se encuentren cumpliendo con las siguientes reglas: 1. Haber cancelado en forma completa sus cotizaciones como Empleador durante el año anterior a la fecha de solicitud frente a todos sus trabajadores. Igual regla se aplicará al trabajador independiente, en relación con los aportes que debe pagar al Sistema. Los pagos a que alude el presente numeral, deberán haberse efectuado en forma oportuna por lo menos durante cuatro (4) meses de los seis (6) meses anteriores a la fecha de causación del derecho. Cuando el empleador reporte la novedad de ingreso del trabajador, o el trabajador independiente ingrese por primera vez al Sistema, el período de que trata el presente numeral se empezará a contar desde tales fechas, siempre y cuando dichos reportes de novedad o ingreso al Sistema se hayan efectuado en la oportunidad en que así lo establezcan las disposiciones legales y reglamentarias. 2. No tener deuda pendiente con las Entidades Promotoras de Salud o Instituciones Prestadoras de Servicios de Salud por concepto de reembolsos que deba efectuar a dichas entidades, y conforme a las disposiciones vigentes sobre restricción de acceso a los servicios asistenciales en caso de mora. Conforme a la disposición contenida en el numeral 1 del presente artículo, serán de cargo del Empleador el valor de las licencias por enfermedad general o maternidad a que tengan derecho sus trabajadores, en los eventos en que no proceda el reembolso de las mismas por parte de la EPS, o en el evento en que dicho empleador incurra en mora, durante el período que dure la licencia, en el pago de las cotizaciones correspondientes a cualquiera de sus trabajadores frente al sistema. En estos mismos eventos, el trabajador independiente no tendrá derecho al pago de licencias por enfermedad general o maternidad o perderá este derecho en caso de no mediar el pago oportuno de las cotizaciones que se causen durante el período en que esté disfrutando de dichas licencias. 3. Haber suministrado información veraz dentro de los documentos de afiliación y de autoliquidación de aportes al Sistema. 4. No haber omitido su deber de cumplir con las reglas sobre períodos mínimos para ejercer el derecho a la movilidad durante los dos años anteriores a la exigencia del derecho, evento en el cual, a más de la pérdida de los derechos económicos, empleado y empleador deberán responder en forma solidaria por los aportes y demás pagos a la entidad promotora de salud de la que pretenden desvincularse o se desvincularon irregularmente. Para este efecto, los pagos que deberán realizar serán equivalentes a las sumas que falten para completar el respectivo año de cotización ante la entidad de la que se han desvinculado, entidad que deberá realizar la compensación una vez reciba las sumas correspondientes. DEC-REGL 47 DE 2000 ARTÍCULO 3. Períodos mínimos de cotización. Para el acceso a las prestaciones económicas se estará sujeto a los siguientes períodos mínimos de cotización: DEC-REGL 783 DE 2000 ARTÍCULO 9. El numeral 1 del artículo 3° del Decreto 047 de 2000, quedará así: "1. Incapacidad por enfermedad general. Para acceder a las prestaciones económicas generadas por incapacidad por enfermedad general, los trabajadores dependientes e independientes deberán haber cotizado, un mínimo de cuatro (4) semanas en forma ininterrumpida y completa, sin perjuicio de las normas previstas para el reconocimiento de prestaciones económicas, conforme las reglas de control a la evasión." 2. Licencias por maternidad. Para acceder a las prestaciones económicas derivadas de la licencia de maternidad la trabajadora deberá, en calidad de afiliada cotizante, haber cotizado ininterrumpidamente al sistema durante todo su período de gestación en curso, sin perjuicio de los demás requisitos previstos para el reconocimiento de prestaciones económicas, conforme las reglas de control a la evasión. Lo previsto en este numeral se entiende sin perjuicio del deber del empleador de cancelar la correspondiente licencia cuando exista relación laboral y se cotice un período inferior al de la gestación en curso o no se cumplan con las condiciones previstas dentro del régimen de control a la evasión para el pago de las prestaciones económicas con cargo a los recursos del Sistema General de Seguridad Social en Salud. Parágrafo. No habrá lugar a reconocimiento de prestaciones económicas por concepto de incapacidad por enfermedad general con cargo a los recursos del sistema general de seguridad social en salud, cuando éstas se originen en tratamientos con fines estéticos o sus complicaciones, los cuales se encuentran expresamente excluidos de los beneficios del Sistema General de Seguridad Social en Salud. DEC-REGL 806 DE 1998 ARTÍCULO 63. Licencias de maternidad. El derecho al reconocimiento de las prestaciones económicas por licencia de maternidad requerirá que la afiliada haya cotizado como mínimo por un período igual al período de gestación. Licencias DEC-REGL 1848 DE 1969 ARTÍCULO 42. ASISTENCIA MÉDICA PARA LA ESPOSA E HIJOS DEL EMPLEADO. 1. La entidad de previsión social a la cual esté afiliado el empleado oficial, suministrará también asistencia médica por la maternidad a la esposa o compañera permanente del afiliado, lo mismo que asistencia pediátrica a los hijos de éstas, hasta los seis (6) meses de edad, mediante el pago de tarifas económicas especiales. 2. Las entidades de previsión social de carácter nacional señalarán, dentro del término de tres (3) meses, contados a partir de la vigencia de este Decreto, las tarifas económicas especiales para la prestación de los servicios asistenciales a que se refiere el inciso anterior. 3. Dentro de los seis (6) meses siguientes a la vigencia del presente Decreto, el gobierno nacional señalará el orden de prelación que deben observar las citadas entidades para la prestación de los mencionados servicios asistenciales. EXCLUSIONES DEC-REGL 806 DE 1998 ARTÍCULO 88. Los contenidos y exclusiones del Plan Obligatorio de Salud son los establecidos por el Acuerdo 8 del Consejo Nacional de Seguridad Social en Salud y desarrollados por la Resolución 5261 de 1994 delMinisterio de la Protección Social hasta tanto dicho Consejo defina nuevos contenidos y exclusiones. CAPITULO VI PLANES ADICIONALES DE SALUD DEC-REGL 806 DE 1998 ARTÍCULO 17. Otros beneficios. Dentro del Sistema General de Seguridad Social en Salud pueden prestarse beneficios adicionales al conjunto de beneficios a que tienen derecho los afiliados como servicio público esencial en salud, que no corresponde garantizar al Estado bajo los principios de solidaridad y universalidad. Estos beneficios se denominan Planes Adicionales de Salud y son financiados con cargo exclusivo a los recursos que cancelen los particulares. Estos planes serán ofrecidos por las Entidades Promotoras de Salud, las Entidades Adaptadas, las compañías de medicina prepagada y las aseguradoras. DEC-REGL 806 DE 1998 ARTÍCULO 18. Definición de planes adicionales de salud. (P.A.S). Se entiende por plan de atención adicional, aquel conjunto de beneficios opcional y voluntario, financiado con recursos diferentes a los de la cotización obligatoria. El acceso a estos planes será de la exclusiva responsabilidad de los particulares, como un servicio privado de interés público, cuya prestación no corresponde prestar al Estado, sin perjuicio de las facultades de inspección y vigilancia que le son propias. El usuario de un PAS podrá elegir libre y espontáneamente si utiliza el POS o el Plan adicional en el momento de utilización del servicio y las entidades no podrán condicionar su acceso a la previa utilización del otro plan. DEC-REGL 806 DE 1998 ARTÍCULO 19. Tipos de PAS. Dentro del Sistema General de Seguridad Social en Salud, pueden prestarse los siguientes PAS: Planes de atención complementaria en salud. Planes de medicina prepagada, que se regirán por las disposiciones especiales previstas en su régimen general. Pólizas de salud que se regirán por las disposiciones especiales previstas en su régimen general. Parágrafo. Las entidades que ofrezcan planes adicionales deberán mantener su política de descuentos con el usuario mientras éste se encuentre vinculado a la institución, siempre que no se modifiquen las condiciones que dan origen al descuento. DEC-REGL 806 DE 1998 ARTÍCULO 20. Usuarios de los PAS. Los contratos de Planes adicionales, solo podrán, celebrarse o renovarse con personas que se encuentren afiliadas al Régimen Contributivo del Sistema General de Seguridad Social en Salud, ya sea en calidad de cotizantes o beneficiarios. Las personas no incluidas en la ley 100 de 1993 podrán celebrar estos contratos, previa comprobación de su afiliación al régimen de excepción al que pertenezcan. Parágrafo. Cuando una entidad autorizada a vender planes adicionales, celebre o renueve un contrato sin la previa verificación de la afiliación del contratista y las personas allí incluidas a una Entidad Promotora de Salud, deberá responder por la atención integral en salud que sea demandada con el objeto de proteger el derecho a la vida y a la salud de los beneficiarios del PAS. La entidad queda exceptuada de esta obligación cuando el contratista se desafilie del sistema de seguridad social con posterioridad a la fecha de suscripción o renovación del contrato, quedando el contratista o empleador moroso, obligado a asumir el costo de la atención en salud que sea requerida. DEC-REGL 806 DE 1998 ARTÍCULO 21. Examen de ingreso. Para efectos de tomar un PAS la entidad oferente podrá practicar un examen de ingreso, previo consentimiento del contratista, con el objeto establecer en forma media el estado de salud de un individuo, para encauzar las políticas de prevención y promoción de la salud que tenga la institución respectiva y de excluir algunas patologías existentes. Parágrafo. Las entidades habilitadas para ofrecer PAS no podrán incluir como preexistencias al tiempo de la renovación del contrato, enfermedades, malformaciones o afecciones diferentes a las que se padecían antes de la fecha de celebración del contrato inicial, de conformidad con el decreto 1222 de 1994. (ubicar) DEC-REGL 806 DE 1998 ARTÍCULO 22. Deber de información. Las entidades que ofrezcan PAS deberán remitir, con una antelación de 30 días a su colocación en el mercado, la siguiente información a la Superintendencia Nacional de Salud: a. Nombre y contenido del plan. b. Descripción de los riesgos amparados y sus limitaciones. c. Costo y forma de pago del plan. d. Descripción de cuotas moderadoras y copagos. e. Copia del formato de contrato que se utilizará. DEC-REGL 806 DE 1998 ARTÍCULO 24. Estipulaciones contractuales. Los contratos de PAC deberán incluir como mínimo: Identificación del contratista y de los beneficiarios del plan. Definición de los contenidos y características del plan. Descripción detallada de los riesgos amparados y las limitaciones. Término de duración del contrato. Costo y forma de pago del Plan incluyendo cuotas moderadoras y copagos Condiciones de acceso a la red de prestadores de servicios y listado anexo de los prestadores. Derechos y deberes del contratista y beneficiarios del plan. DEC-REGL 806 DE 1998 ARTÍCULO 23. Planes de Atención Complementaria. Los PAC son aquel conjunto de beneficios que comprende actividades, intervenciones y procedimientos no indispensables ni necesarios para el tratamiento de la enfermedad y el mantenimiento o la recuperación de la salud ó condiciones de atención inherentes a las actividades, intervenciones y procedimientos incluidas dentro del Plan Obligatorio de Salud. Tendrán uno o varios de los siguientes contenidos: 1. Actividades, intervenciones y procedimientos no incluidos en el Plan Obligatorio de Salud o expresamente excluidos de éste. 2. Una o varias condiciones de atención diferentes que permitan diferenciarlo del POS tales como comodidad y red prestadora de servicios. Parágrafo. Sólo podrán ofrecerse los contenidos del POS en las mismas condiciones de atención cuando éstos están sometidos a periodos de carencia, exclusivamente durante la vigencia de éste periodo. DEC-REGL 1703 DE 2002 ARTÍCULO 34. Contratación de planes adicionales de salud por empleadores. Los empleadores que ofrezcan a sus trabajadores como parte del paquete de beneficios laborales planes complementarios, de medicina prepagada o seguros de salud, deberán verificar que no se incluyan en las pólizas o los contratos correspondientes a personas no afiliadas previamente al régimen contributivo del Sistema General de Seguridad Social en Salud, en la forma y términos que rige para la contratación de los planes adicionales de salud dentro del Sistema General de Seguridad Social en Salud. El incumplimiento de esta obligación acarrea para la entidad aseguradora la responsabilidad en la atención integral en salud del inscrito en la póliza según lo establecido en el parágrafo del artículo 20 del Decreto 806 de 1998, ubicar e implica para el empleador la imposición por la Superintendencia Nacional de Salud de las sanciones establecidas para los evasores al Sistema en el Decreto 1259 de 1994 y demás disposiciones que lo aclaren o modifiquen Medicina Prepagada DEC-REGL 1570 DE 1993 ARTÍCULO 1. DISPOSICIONES GENERALES. Para efecto de lo previsto en el presente Decreto se entiende: DEC-REGL 1486 DE 1994 ARTÍCULO 1. El numeral 1º del artículo 1º del Decreto 1570 de 1993, Disposiciones generales, quedará así: "Medicina prepagada. El sistema organizado y establecido por entidades autorizadas conforme el presente Decreto, para la gestión de la atención médica y de la prestación de los servicios de salud y/o para atender directa o indirectamente estos servicios incluidos en un plan de salud preestablecido, mediante el cobro de un precio regular previamente acordado. No se consideran como entidades de prepago aquellas que se limitan a otorgar descuentos sobre el costo de la utilización de los servicios de salud, que debe ser asumido por parte de un grupo de usuarios" DEC-REGL 1570 DE 1993 ARTÍCULO 1 (continuación). 2. USUARIO, BENIFICIARIO O AFILIADO. Persona con derecho a los servicios contratados. 3. ENTIDAD ADSCRITA. Institución dedicada a la prestación de servicios de salud en sus diferentes modalidades, a través de la cual los usuarios reciben la atención médica, quirúrgica o científica a cuya gestión se comprometen las entidades que regula el presente Decreto. 4. PROFESIONAL ADSCRITO. Persona natural acreditada conforme con la ley, para ejercer cualquiera de las profesiones relacionadas con la salud y la medicina, en todas sus diferentes modalidades y especialidades, a través de la cual los usuarios reciben la atención a cuya gestión se comprometen las entidades a que se refiere el presente Decreto. 5. CONTRATANTE. Persona que suscribe un contrato de servicios con una empresa de medicina prepagada, bien para su exclusivo beneficio, para beneficio de terceros o para beneficio de uno y otros, y 6. CONTRATO DE SERVICIOS. Documento que suscriben las empresas de medicina prepagada con los contratantes, para regular los derechos y las obligaciones derivados de la gestión de los servicios de medicina prepagada. DEC-REGL 47 DE 2000 ARTÍCULO 25. Objeto social de las entidades de medicina prepagada. Las entidades de medicina prepagada tendrán objeto social exclusivo, sin perjuicio de la explotación por ramo del Plan Obligatorio de Salud, conforme las disposiciones legales. Para este efecto, a más de la actividad principal, estarán habilitados para realizar las operaciones propias del objeto social conexo, como la celebración de contratos de mutuo, el otorgamiento de avales y garantías a favor de terceros en operaciones vinculadas y demás relacionadas con su objeto social. DEC-REGL 1570 DE 1993 ARTÍCULO 2. PROCEDIMIENTO. DEC-REGL 1486 DE 1994 ARTÍCULO 2º. El numeral 1º del artículo 2º del Decreto 1570 de 1993, Procedimiento, quedará así: "Forma social. Las entidades que pretendan prestar servicios de medicina prepagada, estarán sujetas al control y vigilancia de la Superintendencia Nacional de Salud, debiendo obtener el certificado de funcionamiento. Las Cámaras de Comercio deberán abstenerse de inscribir una sociedad que en su objeto social incluya cualquier modalidad de servicio de salud prepagado, hasta tanto presenten el certificado de funcionamiento expedido por la Superintendencia Nacional de Salud. DEC-REGL 1570 DE 1993 ARTÍCULO 2 (continuación). 2. REQUISITOS PARA ADELANTAR OPERACIONES. Quienes se propongan prestar servicios de medicina prepagada, deberán constituir una de tales entidades y obtener el respectivo certificado de funcionamiento de la Superintendencia Nacional de Salud. Este procedimiento será aplicable a las organizaciones solidarias, de utilidad común, las cooperativas y las cajas de compensación familiar o las de seguridad y previsión social de derecho privado que pretendan operar dependencias o programas de medicina prepagada. 3. CONTENIDO DE LA SOLICITUD. La solicitud para obtener el certificado de funcionamiento de una entidad, dependencia o programa a que hace referencia el artículo anterior, deberá presentarse por los interesados acompañada de la siguiente documentación: a) Copia de los estatutos sociales, según la naturaleza de la entidad; b) El monto del capital, que no será menor al requerido por las disposiciones pertinentes del presente Decreto; c) La hoja de vida de las personas que se han asociado y de las que actuarían como administradores, así como la información que permita establecer su carácter, responsabilidad, idoneidad y situación patrimonial; d) Estudio sobre la factibilidad de la empresa, dependencia o programa el cual deberá demostrar la viabilidad financiera de la empresa, las tarifas proyectadas de acuerdo con los niveles de clientela estimados en los dos años iniciales, sistema de auditoría médica a implantar, una proyección del presupuesto para el primer año y copia de los planes de salud respectivos que proporcionará en el mercado, y e) La información adicional que requiera la Superintendencia Nacional de Salud para los fines previstos en el numeral 5 del presente artículo. 4. PUBLICIDAD DE LA SOLICITUD Y OPOSICION DE TERCEROS. Dentro de los cinco (5) días hábiles siguientes al recibo de la documentación completa a que hace alusión el numeral precedente, el Superintendente Nacional de Salud autorizará la publicación de un aviso sobre la intención de obtener el certificado de funcionamiento para la entidad, dependencia o programa correspondiente, en un diario de amplia circulación nacional, en el cual se exprese a lo menos, el nombre de las personas que se asociaron, el nombre de la institución, dependencia o programa, el monto de su capital y el lugar en donde haya de funcionar, todo ello de acuerdo con la información suministrada en la solicitud. Tal aviso será publicado por cuenta de los interesados en dos ocasiones, con un intervalo no superior a siete (7) días, con el propósito de que los terceros puedan presentar oposiciones en relación con dicha intención,a más tardar dentro de los diez (10) días siguientes a la fecha de la última publicación. De la oposición se dará traslado inmediato al solicitante. 5. AUTORIZACION PARA EL FUNCIONAMIENTO. Surtido el trámite a que se refiere el numeral anterior, el Superintendente Nacional de Salud, deberá resolver la solicitud dentro de los treinta (30) días hábiles siguientes, siempre que los peticionarios hayan suministrado la información requerida. El Superintendente concederá la autorización para el funcionamiento de la entidad, dependencia o programa, cuando la solicitud satisfaga los requisitos legales y se cerciore, por cualesquiera investigaciones que estime pertinentes, del carácter, responsabilidad, idoneidad y solvencia patrimonial de las personas que participen en la operación. La entidad sólo podrá desarrollar actividades distintas de las relacionadas con su organización una vez obtenga el certificado de funcionamiento. DEC-REGL 1486 DE 1994 ARTÍCULO 3º. El artículo 3º del Decreto 1570 de 1993, quedará así: "Revocatoria o suspensión del Certificado de Funcionamiento: 1. Causales. La revocatoria o suspensión del certificado de funcionamiento concedido a una entidad, programa o dependencia que cumpla actividades de Medicina Prepagada, podrá ser dispuesta por el Superintendente Nacional de Salud en los siguientes casos: 1. A petición de la misma entidad. 2. Cuando el plan de saneamiento y recuperación convenido por la Superintendencia Nacional de Salud, no se haya cumplido en las condiciones y plazos estipulados. 3. Por terminación del programa o dependencia por orden de la autoridad a que se encuentre sometida a inspección y vigilancia la correspondiente entidad. 4. Por disolución de la sociedad, y 5. Por incumplimiento a las normas sobre patrimonio, patrimonio técnico o margen de solvencia". DEC-REGL 1570 DE 1993 ARTÍCULO 4 DENOMINACION SOCIAL. A la razón social de las empresas, o a la denominación que se le dé a los programas o dependencias que presten servicios de Medicina Prepagada, se agregará la expresión "Medicina Prepagada", de acuerdo con su objeto social, y con la calificación que se les asigne en el registro de la Superintendencia Nacional de Salud. En su publicidad deberán siempre mencionar que se encuentran vigiladas por la Superintendencia Nacional de Salud, en caracteres visibles. DEC-REGL 1570 DE 1993 ARTÍCULO 5 OBJETO SOCIAL. El objeto social de las sociedades de medicina prepagada será, la gestión para la prestación de servicios de salud, o la prestación directa de tales servicios, bajo la forma de prepago, en las modalidades autorizadas expresamente en este Decreto, debiendo especificar en su objeto las modalidades de atención que ofrezcan. Igualmente, estas modalidades servirán de fundamento único para clasificar la empresa respectiva como de medicina prepagada. Parágrafo. En el caso de las organizaciones solidarias, de utilidad común, cooperativas, cajas de compensación familiar o entidades de seguridad y previsión social de derecho privado, que presten o se propongan prestar servicios de medicina prepagada, deben crear una dependencia o programa con dedicación exclusiva a esta finalidad, sujeto a todos los requisitos y obligaciones de cualquier empresa de medicina prepagada. Así mismo deberá designarse un funcionario responsable de la dependencia o programa y ordenarse que el manejo administrativo, médico asistencial, presupuestal y contable sea independiente de las demás actividades, bajo la inspección y control de la Superintendencia Nacional de Salud, aunque podrá integrarse a la situación general de la entidad. DEC-REGL 1570 DE 1993 ARTÍCULO 6º SERVICIO DE MEDICINA PREPAGADA. 1. CLASES DE SERVICIOS. La Superintendencia Nacional de Salud calificará como contratos de medicina prepagada y se tendrán como tales para todos los efectos legales, aquellos que contemplen uno o más de los servicios de: (1) promoción de la salud y prevención de la enfermedad; (2) consulta externa, general y especializada, en medicina diagnóstica y terapéutica;(3) hospitalización; (4) urgencias; (5) cirugía; 6) exámenes diagnósticos y (7) odontología. 2. MODALIDAD EN LA PRESTACION DE LOS SERVICIOS. Las Empresas de Medicina Prepagada, podrán prestar los servicios: (1) en forma directa; (2) a través de profesionales de la salud o instituciones de salud adscritas o (3) a través de la libre elección por parte del usuario. DEC-REGL 1570 DE 1993 ARTÍCULO 12. ASPECTOS GENERALES DE LA CESION DE ACTIVOS PASIVOS Y CONTRATOS. 1. FACULTAD DE CEDER. Las entidades de medicina prepagada, por disposición legal, orden de la Superintendencia o decisión de la asamblea general de accionistas o del órgano que haga sus veces podrán ceder la totalidad de sus activos y pasivos así como los contratos que les hayan dado origen, con sujeción a las reglas que a continuación se indican. Lo aquí previsto será aplicable en lo pertinente a las dependencias o programas ya mencionados. Parágrafo. La cesión por orden de la Superintendencia sólo procederá como mecanismo excepcional, para garantizar la continuidad en la prestación del servicio y en todo caso garantizando el derecho de defensa previa la decisión que se adopte. 2. PROCEDENCIA DE LA CESION. La cesión de activos pasivos y contratos sólo será procedente cuando se establezca que las sociedades cedente y cesionaria cumplirán las normas de solvencia vigentes, una vez se produzca la cesión y que se garantizarán los derechos a renovación, sin que se pueda disminuir los derechos de los afiliados, modificar las situaciones consolidadas o varias las condiciones de una prestación específica, mientras vence el término del contrato cedido. Una vez vencido el plazo, la entidad cesionaria deberá ofrecer al contratante cedido uno de sus planes, respetando la antigüedad, en condiciones homogéneas frente a sus usuarios tradicionales que estén en las mismas condiciones de antigüedad. Cuando se trate de cesiones originadas en dependencias o programas de entidades sometidas al control y vigilancia de otra autoridad, se requerirá la aprobación de la misma como requisito previo. 3. PROCEDIMIENTO. Los contratantes en los negocios jurídicos celebrados INTUITO PERSONAE, así como los titulares de acreencias que sean parte de contratos comprendidos en la cesión, deberán expresar su aceptación o rechazo a más tardar dentro de los treinta (30) días siguientes al envío por correo certificado del aviso de cesión, a la dirección que figure como su domicilio en los registros de la entidad. De no recibirse respuesta dentro del término fijado se entenderá aceptada la cesión. La cesión en ningún caso producirá efectos de novación. El rechazo de la cesión facultará a la entidad para terminar el contrato, debiendo devolver las sumas no causadas dentro de los 30 días siguientes a la fecha en que sea notificada de tal determinación. 4. APLICABILIDAD DE LAS PRESENTES DISPOSICIONES. Lo dispuesto en este artículo se aplicará igualmente cuando se trate de una cesión de más del veinticinco por ciento (25%) de los activos, pasivos y contratos. DEC-REGL 1570 DE 1993 ARTÍCULO 13. REGIMEN DE INCOMPATIBILIDADES E INHABILIDADES Y DE CONTROL. 1. REGIMEN APLICABLE. No podrán desempeñarse como administradores de las entidades que presten servicios de medicina prepagada, quienes tengan la calidad de socios o administradores de sociedades intermediarias en la contratación de sus servicios o quienes sean administradores de otra entidad de la misma naturaleza que no sea la subordinada o matriz respectiva. No podrá ejercerse simultáneamente la representación legal de dos o más entidades de medicina prepagada. 2. REGIMEN APLICABLE A LAS SOCIEDADES DE SERVICIOS TECNICOS O ADMINISTRATIVOS. Los administradores y representantes legales de las sociedades subordinadas no podrán ser simultáneamente representantes legales principales de la matriz. DEC-REGL 1486 DE 1994 ARTÍCULO 6º. El numeral 3º del artículo 13 del Decreto 1570 de 1993 Régimen de incompatibilidades e inhabilidades y control quedará así: "Revisoría fiscal. Las entidades de medicina prepagada deberán tener un revisor fiscal designado por la asamblea general de accionistas o por el órgano que haga sus veces. Igual obligación tendrán las organizaciones solidarias, de utilidad común, las cooperativas y las cajas de compensación familiar o las de seguridad y previsión social de derecho privado que hayan creado dependencias o Programas de Medicina prepagada. El revisor fiscal cumplirá las funciones previstas en el Libro Segundo, Título l, Capítulo VIII del Código de Comercio y se sujetará a lo allí dispuesto, sin perjuicio de lo previsto en otras normas. En la sesión en que se designe revisor fiscal persona natural deberá incluirse la información relativa a las apropiaciones previstas para el suministro de recursos humanos y técnicos destinados al adecuado desempeño de las funciones a él asignadas; cuando se trate de persona jurídica, los honorarios que garanticen el adecuado desempeño de las funciones asignadas". DEC-REGL 1570 DE 1993 ARTÍCULO 14. REGIMEN GENERAL. Las entidades de medicina prepagada no podrán participar en el capital social de las agencias intermediarias, ni éstas participar en el capital social de aquéllas. DEC-REGL 1570 DE 1993 ARTÍCULO 15. CONTRATOS CON LOS USUARIOS. 1. REQUISITOS MINIMOS. Los contratos que suscriban las Empresas de Medicina Prepagada deberán ajustarse a las siguientes exigencias: (1) Su contenido debe ajustarse a las prescripciones del presente Decreto y a las disposiciones legales que regulen este tipo de contratos so pena de ineficacia de la estipulación respectiva. Para la determinación de las causales de nulidad absoluta y relativa, se observarán las disposiciones vigentes sobre la materia aplicables a la contratación entre particulares. (2) Su redacción debe ser clara, en idioma castellano, y de fácil comprensión para los usuarios. Por tanto, los caracteres tipográficos deben ser fácilmente legibles. DEC-REGL 1486 DE 1994 ARTÍCULO 7º. Los numerales 3º, 4º y 7º del numeral 1º del artículo 15 del Decreto 1570 de 1993, Contratos con los usuarios Requisitos Mínimos, quedará así: "3. El contrato debe contener mención expresa sobre su vigencia que no podrá ser inferior a un (1) año, el precio acordado su forma de pago, el nombre de los usuarios y la modalidad de aquél". "4. Serán anexos obligatorios de cada contrato, la solicitud del contratante, las declaraciones del estado de salud de los usuarios las tarifas vigentes y los directorios médicos de las ciudades donde se prestarán servicios". DEC-REGL 1570 DE 1993 ARTÍCULO 15 (continuación) (5) El contrato debe llevar las firmas de las partes contratantes. (6) De cada contrato suscrito debe quedar copia para el contratante, sin perjuicio de la prueba que debe tener la empresa en cuanto a la clase y número de los contratos que tiene suscritos. DEC-REGL 1486 DE 1994 ARTÍCULO 7. "7. Cualquier modificación a un contrato vigente deberá realizarse de común acuerdo entre las partes. No se entenderán como válidas las estipulaciones encaminadas a lograr la renuncia del usuario a derechos que se derivan o pueden llegar a derivarse del programa a través de exclusiones o preexistencias que no estaban previstas en el programa original a menos que se trate de un cambio de programa, aceptado voluntariamente por el usuario. Tampoco podrá ser condición impuesta al usuario para renovar sus contratos, el que acepte modificaciones al régimen que inicialmente acordó en materia de preexistencias o exclusiones o el que se traslade a un determinado programa,". DEC-REGL 1570 DE 1993 ARTÍCULO 15 (continuación) (8) El régimen de exclusiones y preexistencias debe establecerse en caracteres destacados. DEC-REGL 1486 DE 1994 ARTÍCULO 8. El numeral 2º del artículo 15 del Decreto 1570 de 1993, quedará así: "2. Renovación. Las entidades, dependencias o programas deberán renovar los contratos a los usuarios a menos que medie incumplimiento de éstos". DEC-REGL 1570 DE 1993 ARTÍCULO 15 (continuación) 3. DE LA PERMANENCIA. Las entidades que presten servicios de medicina prepagada o los usuarios no podrán dar por terminado los contratos, a menos que medie incumplimiento en las obligaciones de la otra parte. 4. APROBACION DE LOS PLANES Y CONTRATOS. Los planes de salud y contratos deberán ser aprobados previamente por la Superintendencia Nacional de Salud. La petición deberá sustentarse claramente en el sentido de establecer la viabilidad financiera de la entidad para el programa. 5. RESERVA. La información que se relaciona en el numeral anterior relacionada con planes de salud estará sujeta a reserva por parte de la Superintendencia Nacional de Salud y sus funcionarios. DEC-REGL 1222 DE 1994 ARTÍCULO 1. Definición de preexistencia. Se considera preexistencia toda enfermedad, malformación o afección que se pueda demostrar existía a la fecha de iniciación del contrato o vinculación, sin perjuicio de que se pueda diagnosticar durante la ejecución del contrato sobre bases científicas sólidas. La demostración de la existencia de factores de riesgo, como hábitos especiales o condiciones físicas o genéticas, no podrá ser fundamento único para el diagnóstico a través del cual se califique una preexistencia. DEC-REGL 1222 DE 1994 ARTÍCULO 2. Exclusiones. Las exclusiones deberán estar expresamente previstas en el contrato. Sobre el particular se deberán precisar las patologías, los procedimientos, exámenes diagnósticos específicos que se excluyan y el tiempo durante el cual no serán cubiertos, por parte de la entidad de medicina prepagada. Las exclusiones que no se consagren expresamente no podrán oponerse al usuario. No se podrán acordar exclusiones sobre malformaciones, afecciones o enfermedades que se puedan derivar de factores de riesgo propios de éstas. DEC-REGL 1222 DE 1994 ARTÍCULO 3. Resolución de controversias. Los conflictos que se presenten en materia de preexistencias y exclusiones, se deberán resolver con sujeción a lo dispuesto en el presente Decreto. DEC-REGL 1570 DE 1993 ARTÍCULO 16. CONTRATACION DE LA ATENCION MEDICA Y LA PRESTACION DE SERVICIOS. 1. Las Empresas de Medicina Prepagada podrán contratar la atención médica y la prestación de servicios de salud a sus usuarios con hospitales, clínicas, centros de salud, laboratorios o instituciones similares, cumpliendo los siguientes requisitos (1) la respectiva institución deberá tener licencia sanitaria de funcionamiento, de acuerdo con las normas legales sobre la materia; (2) la contratación no podrá realizarse con tarifas superiores a las que tengan establecidas estas instituciones para pacientes particulares. No obstante, las partes podrán, en razón al volumen de pacientes, hacer los descuentos que estimen pertinentes y (3) la respectiva institución deberá examinar y corroborar, cuando sea del caso, la información profesional del personal adscrito y la dotación de equipos con que deben contar para la prestación adecuada del servicio a que éstos se obligan. 2. OBLIGACIONES DE LAS ENTIDADES O PERSONAS CONTRATISTAS. Las personas que celebren contratos con las entidades de medicina prepagada deberán prestar la atención médica en igual forma a todas las Empresas de Medicina Prepagada, con las que tenga contrato previamente concertado y de conformidad con la modalidad del contrato. Igualmente deberán abstenerse de establecer prácticas discriminatorias frente a la atención de tales pacientes so pena de las sanciones pecuniarias que pueda imponer la Superintendencia Nacional de Salud. DEC-REGL 1570 DE 1993 ARTÍCULO 17. RESPONSABILIDAD DE LAS EMPRESAS. 1. RESPONSABILIDAD CIVIL Y ADMINISTRATIVA. Las empresas, dependencias y programas de medicina prepagada, responderán civil y administrativamente, por todos los perjuicios que ocasionen a los usuarios en los eventos de incumplimiento contractual y especialmente en los siguientes casos: (1) cuando la atención de los servicios ofrecidos contraríe lo acordado en el contrato y (2) cuando se preste el servicio en forma directa, por las faltas o fallas ocasionadas por algunos de sus empleados, sean éstos del área administrativa o asistencial, sin perjuicio de las sanciones a que pueda dar lugar la violación de las normas del Código de Etica Médica. DEC-REGL 1570 DE 1993 ARTÍCULO 18. REGIMEN GENERAL. 1.REGLAS SOBRE LA COMPETENCIA. Están prohibidos todos los acuerdos o convenios entre empresarios, prestadores de servicios de salud y entidades, programas o dependencias de medicina prepagada, que tengan por objeto o efecto impedir, restringir o falsear el juego de la libre competencia dentro del mercado de los servicios de medicina prepagada regulada en este Decreto. 2. DEBIDA PRESTACION DEL SERVICIO Y PROTECCION AL USUARIO. Las entidades, dependencias o programas de medicina prepagada deberán emplear la debida diligencia en la prestación de los servicios a sus clientes a fin de que éstos reciban la atención debida en el desarrollo de las relaciones contractuales que se establezcan con aquéllas. Para este efecto, dentro de los dos (2) meses siguientes a la vigencia del presente Decreto las entidades, programas o dependencias aquí mencionadas deberán disponer de una línea abierta 24 horas para atender al usuario en todo lo relacionado con información, prestación del servicio y quejas. DEC-REGL 1570 DE 1993 ARTÍCULO 19. INFORMACION A LOS USUARIOS. Las entidades, dependencias o programas de medicina prepagada deben suministrar a los usuarios de los servicios que prestan la información necesaria para lograr la mayor transparencia en las operaciones y servicios que presten. DEC-REGL 1570 DE 1993 ARTÍCULO 20. INFORMES A LA SUPERINTENDENCIA NACIONAL DE SALUD. Las entidades, dependencias o programas de medicina prepagada deberán presentar informes respecto de su situación, en las fechas que el Superintendente Nacional de Salud determine y en la forma y con el contenido que para el efecto prescribe. DEC-REGL 1570 DE 1993 ARTÍCULO 21. PROGRAMAS PUBLICITARIOS. Los programas publicitarios de las entidades, dependencias o programas de medicina prepagada deberán contar con la autorización general o individual de la Superintendencia Nacional de Salud, con el fin de que se ajusten a las normas vigentes, a la realidad jurídica y económica del servicio promovido y para prevenir la propaganda comercial que tienda a establecer competencia desleal. DEC-REGL 1570 DE 1993 ARTÍCULO 22. PROMOCION DE SERVICIOS MEDIANTE INCENTIVOS. Las entidades, dependencias o programas de medicina prepagada deben abstenerse de promover sus servicios mediante incentivos tales como el validar preexistencias o exclusiones que no se encuentren previstas en los contratos proforma establecidos y/o en los planes de servicio que sean sometidos a consideración de la Superintendencia Nacional de Salud para su aprobación. DEC-REGL 1570 DE 1993 ARTÍCULO 23. EMPRESAS IRREGULARES. La disolución y liquidación de las Empresas de Medicina Prepagada, se llevará a cabo por las causales y de conformidad con los procedimientos establecidos en las normas legales que regulan la materia. Sin embargo la Superintendencia Nacional de Salud podrá decretar la disolución de una Empresa de Medicina Prepagada, cuando no haya obtenido permiso para ejercer su objeto o continuar ejerciéndolo, o cuando no se hayan subsanado, dentro del término fijado por la misma Superintendencia, las irregularidades que motivaron la suspensión del permiso de funcionamiento. La disolución será decretada por el Superintendente Nacional de Salud de oficio o a petición del interesado, mediante providencia debidamente motivada, sujeta a recurso de reposición, en la cual se indicará el término en que se debe efectuar la liquidación, el cual no será inferior a dos meses, contados a partir de la ejecutoria de la providencia que así lo disponga. Una vez en firme el acto administrativo que decrete la disolución no se podrán efectuar actuaciones relacionadas con la promoción, gestión o prestación directa de nuevos servicios de Medicina prepagada. La providencia que decrete la disolución de las Empresas de Medicina Prepagada, cualquiera sea la causa de la decisión, será registrada por la Superintendencia Nacional de Salud. Igualmente, deberá ser puesta en conocimiento público por la empresa, mediante aviso en un periódico de amplia circulación en el domicilio de la entidad que se disuelve. La liquidación del patrimonio social se efectuará por un liquidador nombrado por la entidad, de conformidad con lo establecido en los estatutos. Si el liquidador o liquidadores no fueren nombrados, o no entraren en funciones dentro de los treinta (30) días siguientes a su nombramiento, la Superintendencia Nacional de Salud procederá a nombrarlo. Durante el período de liquidación, el liquidador podrá ceder los contratos vigentes, previa autorización del Superintendente Nacional de Salud, subrogándose la empresa que la sustituya en los derechos y obligaciones derivados de los contratos: en todo contrato el contratista tendrá la opción de dar por terminado el contrato o continuarlo, aplicándose lo previsto en este Decreto para la cesión de contratos. DEC-REGL 1570 DE 1993 ARTÍCULO 25. REGLAS SOBRE LA ACTIVIDAD Y LA OPERACION. 1. INFORMACION. Los intermediarios estarán obligados, a suministrar la información mínima que detalle en forma periódica la Superintendencia Nacional de Salud al momento de promover la venta. 2. COMISIONES. Las comisiones, las formas de pago y demás condiciones deben ser acordadas entre el agente colocador y las compañías. DEC-REGL 1486 DE 1994 ARTÍCULO 9º. El numeral 3º del artículo 25 del Decreto 1570 de 1993, Reglas soluciones sobre la actividad y la operación, quedará así: "Prohibiciones. La colocación de planes de salud bajo un plan distinto al ofrecido, con engaño para el usuario; la cesión de comisiones a favor del usuario, el ofrecimiento de beneficios que el plan no cubre o la exageración de éstos así como la sugestión tendiente a dañar negocios celebrado por otros intermediarios o compañías el hacerse pasar por agente o representante de una compañía sin serlo; y en general todo acto de competencia desleal, dará lugar a la terminación del contrato por parte de la entidad de medicina prepagada. Será la Superintendencia de Industria y Comercio, conforme las disposiciones legales, quien ejercerá la inspección y vigilancia del régimen de competencia aquí previsto ". DEC-REGL 1570 DE 1993 ARTÍCULO 26. REGLAS GENERALES. 1. PROYECCION DE TARIFAS. Las entidades, dependencias o programas deberán estar en capacidad de suministrar a sus agentes y a los usuarios actualmente vinculados, la proyección de aumento aproximado de la tarifa para el año siguiente pudiendo tomar para el efecto una mezcla de indicadores tales como la inflación, el índice de precios al consumidor y porcentajes fijos. DEC-REGL 1486 DE 1994 ARTÍCULO 10. El numeral 2º del artículo 26 del Decreto 1570 de 1993, Reglas Generales, quedará así: "Control previo por inexactitudes. Cuando Superintendencia compruebe que la entidad presentó cifras con inexactitudes que no estén plenamente justificadas en hechos imprevisibles o que el incrementos e originó en incentivos ilegales, carencia de los estudios actuariales correspondientes, manejo ineficiente de los gastos administrativos respecto de los porcentajes ponderados del sector, ajustes en la contabilidad ordenados conforme las disposiciones legales o requerimientos de patrimonio ordenado por la autoridad, podrá ser sometida a régimen de autorización previa de tarifas por un período que podrá llegar hasta los 18 meses". DEC-REGL 1570 DE 1993 ARTÍCULO 26 (continuación). 3. GENERALIDAD DE LA TARIFA. El reajuste de tarifas en ningún caso podrá implicar exclusiones discriminadas por individuo, familia o grupo determinado. 4. PRINCIPIOS. Las tarifas que señalen las empresas, deberán reunir las siguientes condiciones: (1) conjugar el principio técnico de equidad económica entendiendo como la correlación positiva que debe existir entre la tarifa y el plan, sin que injustificadamente resulte gravosa para el usuario, entendiendo que no se encuentra en esta circunstancia la tarifa que en promedio ponderado no representa una utilidad superior anual sobre ingresos operacionales al quince por ciento (15%); (2) sujetarse al principio de suficiencia, entendido como aquél en que la tarifa cubre razonablemente la tasa de riesgo y los costos propios de la operación, tales como los de adquisición, administrativos, médico asistenciales y la posible utilidad; (3) ser el producto de la utilización de información estadística que cumpla la exigencia de homogeneidad; (4) ser el producto de la utilización de información estadística que cumpla la exigencia de representatividad y (5) orientarse por las normas que expida la Junta de Tarifas para el Sector Salud, conforme a las disposiciones que regulan su competencia, y las demás que las modifiquen o sustituyan. DEC-REGL 1570 DE 1993 ARTÍCULO 27. AUDITORIA MÉDICA Y CONTROL DE GASTOS. Las entidades, dependencias y programas de medicina prepagada estarán obligadas a establecer y utilizar a posteriori métodos selectivos de auditoría médica sobre aspectos tales como la gestión médica, la pertinencia de los insumos utilizados por las personas naturales o jurídicas internas o adscritas que presten servicios asistenciales por sí o en su nombre y en los procesos de facturación, utilizando para el efecto todos los documentos relacionados con el proceso de atención como la historia clínica, la hoja quirúrgica y demás información, contando para este deber con la autorización del beneficiario de los servicios, la cual se podrá obtener en forma anticipada dentro de los contratos respectivos. Las entidades, programas o dependencias podrán desarrollar internamente métodos de auditoría médica o contratar con firmas especializadas, previamente calificadas como tales e inscritas en la Superintendencia Nacional de Salud. Del programa interno se deberá informar a la Superintendencia Nacional de Salud. DEC-REGL 1570 DE 1993 ARTÍCULO 29. CONTRATOS CON PERSONAL ADSCRITO Las entidades, programas y dependencias de medicina prepagada deberán acordar expresamente con sus médicos adscritos, que cualquiera de las partes deberá avisar con no menos de treinta días (30) de antelación la terminación del contrato, para así garantizar una continuidad mínima en la calidad del servicio profesional ofrecido al usuario. DEC-REGL 1570 DE 1993 ARTÍCULO 31. CONTROL DE REFORMAS ESTATUTARIAS. Las reformas a los estatutos de las entidades de medicina prepagada, sometidas a la inspección y vigilancia de la Superintendencia Nacional de Salud no requerirán de su autorización previa, sin perjuicio de las autorizaciones especiales que esta entidad debe otorgar de acuerdo con sus facultades. No obstante, las normas estatutarias deberán ser informadas a dicha entidad tan pronto sean aprobadas, para el cumplimiento de sus funciones. DEC-REGL 1570 DE 1993 ARTÍCULO 33. SANCIONES. Para el cumplimiento de este Decreto la Superintendencia podrá imponer, según la naturaleza y gravedad de la infracción, las sanciones previstas en el Decreto 2165 de 1992 y normas concordantes.SI NO ESTA COMPILADO DEJAR REFERENCIA DEC-REGL 1486 DE 1994 ARTÍCULO 11. Las entidades, dependencias o programas de medicina prepagada están obligadas a publicar con una periodicidad no mayor a la trimestral en medios amplios de información, con toda esta fecha a partir del 1º de junio de l994, la información misma en materia de cobertura y valor de los programas, conforme las especificaciones que determine la Superintendencia Nacional de Salud. Será igualmente obligación de las entidades, dependencias y programas el publicar a través de medios amplios de información, con una anticipación no superior a los 90 días ni inferior a los 30, antes de hacerse efectivos, los aumentos de tarifa proyectados especificando los programas afectados. DEC-REGL 783 DE 2000 ARTÍCULO 1. El artículo 12 del Decreto 1486 de 1994 quedará así: "La Superintendencia Nacional de Salud deberá aprobar los programas de copagos y pagos moderadores que pretendan desarrollar las entidades, dependencias o programas de medicina prepagada y definirá la forma como se le deberá suministrar al usuario información al respecto. Para el efecto las entidades de medicina prepagada estarán sometidas al régimen general o de autorización previa que para el efecto disponga la Superintendencia Nacional de Salud". DEC-REGL 1486 DE 1994 ARTÍCULO 13. Para efecto de lo previsto en materia de intermediación en las entidades de Medicina prepagada, se estará a lo dispuesto para las entidades administradoras del sistema general de pensiones conforme lo previsto en el Decreto 720 de 1994 en sus artículos 3º, 4º, 5º, 6º, 8º, 9º, 10, 11, 12, 13, 14, 15, 16, 19 y 20. SI NO ESTA COMPILADO DEJAR REFERENCIA DEC-REGL 1486 DE 1994 ARTÍCULO 14. El Sistema General de Garantía de Calidad que se expida por el Gobierno en desarrollo del Estatuto Orgánico del Sistema General de Seguridad Social en Salud, se aplicará a las entidades de medicina prepagada. Transporte de pacientes DEC-REGL 1486 DE 1994 ARTÍCULO 15. Campo de aplicación. Las disposiciones del presente Título se aplicarán a todas las entidades, dependencias o programas de medicina prepagada cuyo objeto social incluya el transporte de pacientes en ambulancia y/o la atención prehospitalaria, que dentro de su modalidad de servicio contemple los sistemas de prepago. DEC-REGL 1486 DE 1994 ARTÍCULO 16. Definiciones. Para efectos del presente Decreto adóptanse las siguientes definiciones: 1. Transporte de pacientes: Es el conjunto de actividades destinadas al traslado de personas en estado crítico o limitado ya sea primario, secundario o con atención prehospitalaria, de conformidad con la Resolución O09279 de 1993 delMinisterio de la Protección Social, y las demás normas que se expidan en esta materia. 2. Atención prehospitalaria: Es el conjunto de acciones y procedimientos extrahospitalarios, realizados por personal de salud calificado a una persona limitada o en estado crítico, orientadas a la estabilización de sus signos vitales, al establecimiento de una impresión diagnóstica, y a la definición de la conducta médica o paramédica pertinente o su traslado a una institución hospitalaria. DEC-REGL 1486 DE 1994 ARTÍCULO 17. Requisitos. Las entidades de medicina prepagada que presten servicios de ambulancia prepagado deberán ceñirse a las normas en materia de medicina prepagada que le fueren aplicables, a las disposiciones especiales contenidas en este Título, tener la Licencia Sanitaria de Funcionamiento y cumplir con la Normatización del Componente Traslado para la Red Nacional de Urgencias. DEC-REGL 1486 DE 1994 ARTÍCULO 18. Denominación social. A la razón social o a la denominación social de las entidades de transporte de pacientes en ambulancia prepagado se deberá adicionar la expresión servicio de ambulancia prepagado. DEC-REGL 1486 DE 1994 ARTÍCULO 19. Objeto social. El objeto social de las entidades que presten el servicio de ambulancias prepagado será la gestión para la prestación de servicios de transporte de pacientes en ambulancia bajo el sistema de prepago en forma directa o en las modalidades autorizadas según lo específica el presente Decreto. Así mismo se nombrará un funcionario responsable de la dependencia o programa y se deberá independizar el manejo presupuestal médico-prehospitalario, contable y administrativo de las actividades de la institución y estar bajo el control de la Superintendencia Nacional de Salud en lo pertinente. DEC-REGL 1486 DE 1994 ARTÍCULO 20. Contratos de servicios de ambulancia prepagado. Son contratos de servicios de ambulancia prepagado aquéllos que para todos sus efectos legales cuenten con una cobertura en uno o varios de los siguientes servicios de conformidad con lo definido en la Resolución O09279 de 1993 emanada delMinisterio de la Protección Social: 1. De transporte primario. 2. De transporte secundario. 3. De atención prehospitalaria 4. De Red de traslado. DEC-REGL 1486 DE 1994 ARTÍCULO 22. Vigencia de los contratos. Los contratos de servicio de ambulancia prepagado deberán guardar directa relación con las cualidades del servicio contratado. 1. Modificación de tarifa Para efecto de anunciar la modificación de las tarifas, las entidades de servicio de ambulancia prepagado publicarán en un diario de circulación en el área donde operan y con un (1) mes de anticipación como mínimo, las nuevas tarifas que regirán para dichos contratos. 2. Continuidad. Las empresas de servicio de ambulancia prepagado o los contratantes podrán dar por terminado el contrato de prestación de servicios de emergencia médica prepagada cuando se presente incumplimiento en las obligaciones de la otra parte. 3. Aprobación de contratos. Los modelos de contratos de servicio de ambulancia prepagado se someterán a la aprobación previa de la Superintendencia Nacional de la Salud. Con la presentación de la petición se hará la sustentación financiera y de cobertura de la entidad. correspondiente de la viabilidad DEC-REGL 308 DE 2004 ARTÍCULO 1. Modifícase el artículo 1° del Decreto 800 de 2003, el cual quedará así: "Artículo 1. Desarrollo de la atención. Las entidades de servicio de ambulancias prepagada deberán suministrar a la Superintendencia Nacional de Salud la información sobre el desarrollo de su objeto social, la ubicación de sus unidades y el perímetro a cubrir, con el fin de verificar el cumplimiento de las cláusulas estipuladas en el respectivo contrato y que la atención al usuario es oportuna, eficaz, eficiente y de calidad. Con el fin de brindar una atención oportuna y eficaz al usuario, las entidades de servicio de ambulancia prepagada, deberán contar con el siguiente número de ambulancias y patrimonio mínimo, según el número de beneficiarios o afiliados: Beneficiarios o afiliados Menos de 5.000 Más de 5.000 y hasta 15.000 Más de 15.000 y hasta 25.000 Más de 25.000 y hasta 50.000 Más de 50.000 y hasta 100.000 Más de 100.000 y hasta 170.000 Más de 170.000 y hasta 250.000 Más de 250.000 Ambulancias 2 3 4 5 7 9 Patrimonio en smmlv 2.000 3.000 3.500 4.000 5.000 5.500 10 6.000 11 e incorporar 2 más por cada 80.000 afiliados 6.000 + 1.000 por cada 80.000 afiliados DEC-REGL 800 DE 2003. ARTÍCULO 2. Patrimonio para operación del Plan de Atención Complementaria. Las entidades que administren planes de atención complementaria deberán acreditar un patrimonio equivalente a cuatro mil (4.000) salarios mínimos legales mensuales vigentes. Este patrimonio se deberá acreditar a más tardar dentro de los tres (3) meses siguientes a la vigencia del presente decreto. CAPITULO VII NOMENCLATURA Y CLASIFICACIÓN DE LOS PROCEDIMIENTOS MÉDICOS, QUIRÚRGICOS Y HOSPITALARIOS DEL MANUAL TARIFARIO DEC-REGL 887 DE 2001 ARTÍCULO 1. El artículo 1° del Decreto 2423 de 1996, quedará así: "Artículo 1°. Campo de aplicación. El presente decreto CAPITULO será de obligatorio cumplimiento en los casos originados por accidente de tránsito, desastres naturales, atentados terroristas y los demás eventos catastróficos definidos por el Consejo Nacional de Seguridad Social en Salud; también en la atención inicial de urgencias de otra naturaleza, si no hay acuerdo entre las partes. Parágrafo. Los contratos para la prestación de otros servicios de salud, por parte de las instituciones prestadoras de servicios de salud, públicas o privadas, se pagarán de acuerdo con las tarifas acordadas, para lo cual se tendrán como referencia las establecidas en el presente decreto. DEC-REGL 2423 DE 1996 ARTÍCULO 2. Para efectos del presente decreto, se deberán tener en cuenta además de las definiciones consagradas en los Decretos 1938 de 1994 y 2174 de 1996, Resolución 5261 de 1994 las siguientes: UBICAR CIRUGIA PLASTICA O REPARADORA: Es la que se practica sobre órganos o tejidos con la finalidad de mejorar o restaurar la función de los mismos, o para evitar alteraciones orgánicas o funcionales en otros órganos relacionados entre si. HABITACION UNIPERSONAL: Es la que requiere que dentro de su área se disponga de lavado y cuarto de aseo para uso exclusivo del paciente e individualizada con muros HABITACION BIPERSONAL: Es la que está individualizada con muros y el servicio de lavado y cuarto de aseo está integrado a la habitación, para uso exclusivo de los pacientes que en ella se hospitalicen o compartida máximo con otra habitación del mismo tipo o de una cama. En ese caso, la pieza individual clasifica como bipersonal. HABITACION DE TRES (3) CAMAS: Es aquella en que las camas están localizadas dentro de una misma área, sin ningún tipo de división o individualizadas por cancel, cortina o cualquier otro medio. El servicio de lavado y cuarto de aseo está localizado dentro del área de la habitación o aledaño para uso exclusivo o compartido con otra habitación hasta de tres (3) camas. HABITACION DE CUATRO (4) O MAS CAMAS: Es aquella en que las camas están dentro de una misma área sin ningún tipo de división o individualizadas por cancel, cortina o cualquier otro medio. El servicio de lavado y cuarto de aseo está localizado dentro del área de la habitación o aledaño para uso exclusivo o compartido con otras habitaciones. EXAMEN ODONTOLOGICO DE PRIMERA VEZ: Es la actividad clínica que incluye un diagnóstico sobre el sistema estomatognático, la identificación de la placa bacteriana y el plan integral del tratamiento. CONTROL DE PLACA BACTERIANA: Es la identificación y eliminación de la placa, así como la medición y comprobación del índice de higiene oral. INSTRUCCION DE HIGIENE ORAL: Es la metodología didáctica integral sobre el control de riesgos y el mantenimiento de la salud oral con la finalidad de estimular el autocuidado. TERAPIA DE MANTENIMIENTO: Son las actividades clínicas que se desarrollan, tanto en adultos como en niños, para mantener las estructuras orales, en el nivel adecuado de fisiología. CONTROL ODONTOLOGICO DE CRECIMIENTO Y DESARROLLO: Son las actividades clínicas que se deben ejecutar para evaluar la relación óseo dentaria y la ubicación de sus estructuras. ATENCION DE URGENCIA DE TIPO PREHOSPITALARIO Y APOYO TERAPEUTICO EN UNIDADES MOVILES: Es el conjunto de recursos técnicos como equipamiento de cuidado intensivo, instrumental, materiales, equipo de radio, etc. y de recursos humanos capacitados en el manejo de emergencias, disponibles para desplazarse en forma oportuna al lugar ocurrencia de una emergencia, prestar la atención inicial por cualquier afección, mantener estabilizado el paciente durante su traslado a un Centro Hospitalario y a orientar respecto de las conductas provisionales que se deben asumir mientras se produce el contacto de la unidad con el paciente. SERVICIO DE URGENCIAS: Es la Unidad que en forma independiente o dentro de una Entidad que preste servicios de salud, cuente con los recursos adecuados tanto humanos como físicos y de dotación que permitan la atención de personas con patología de urgencia, acorde con el nivel de atención y grado de complejidad, previamente definido por elMinisterio de la Protección Social, para esa Unidad. PARAGRAFO. Este Manual, no define contenidos del Plan Obligatorio de Salud. Se refiere a tarifas aplicables a todas las actividades y procedimientos en general, incluidos aquellos del POS. DEC-REGL 2423 DE 1996 ARTÍCULO 3. Establézcase para las intervenciones quirúrgicas en la especialidad de neurocirugía (01), la siguiente nomenclatura y clasificación: 1. ÓRGANOS INTRACRANEALES CRANEOTOMÍAS PARA INTRACRANEALES CÓDIGO TRATAMIENTO QUIRÚRGICO DE LESIÓNES GRUPO QUIRÚR. 1101 1102 1103 1104 1106 1107 1108 Craneotomía para extracción cuerpo extraño; incluye esquirlectomía Craneotomía para drenaje hematoma epidural o subdural Craneotomía para extracción secuestro Craneotomía para drenaje de hematoma de fosa posterior Craneotomía para ruptura de senos de duramadre Trepanación para monitoreo de presión intracraneana Craneotomía para drenaje hematoma intracerebral 9 20 8 20 20 12 13 CRANEOTOMÍAS PARA TRATAMIENTO DE LESIÓNES VASCULARES CONGÉNITAS O ADQUIRIDAS 1110 1111 1112 1113 1114 1116 1117 1118 Tratamiento de malformaciones arterio venosas supratentoriales Tratamiento de malformaciones arterio venosas infratentoriales Tratamiento de malformaciones arterio venosas de línea media e intraventricular Apertura de seno cavernoso por fístula o aneurisma Revascularización supratentorial e infratentorial Endarterectomía de vaso de cuello Embolización para cateterismo de arterias intracraneanas Angioplastia intraluminar 21 23 22 23 22 21 21 21 CRANEOTOMÍAS PARA TRATAMIENTO QUIRÚRGICO DE TUMORES INTRACRANEALES 1120 1121 1122 1123 1124 1125 1126 1127 1128 Craneotomía para extirpación adenomas hipofisiarios Craneotomía para extirpación adenomas hipofisiarios (vía transesfenoidal) Craneotomía para resección de Cráneofaringioma Craneotomía para drenaje y extracción de tumores intraventriculares (Incluye: quiste coloide del tercer ventrículo) Craneotomía para pinealectomía Craneotomía para resección de tumores de fosa anterior Craneotomía para resección de tumores de fosa media Craneotomía para resección de tumores de fosa posterior Craneotomía para tumores del ángulo ponto cerebeloso 22 22 23 22 23 20 20 21 22 TRATAMIENTOS QUIRÚRGICOS DE OTROS TUMORES INTRACRANEALES 1131 1132 1133 Tratamiento por vía anterior para tumores de clivus Craneotomía para tumores de hoz de cerebro Craneotomía para tumores de cuerpo calloso 23 20 20 INTERVENCIONES SOBRE MENINGES Y CEREBRO 1140 1141 1142 1143 1144 1145 1146 Leucotomía Lobectomía Lobotomía (psicocirugía estereotáxica) Hemisferectomía Extirpación de lesión y/o tejido de las meninges cerebrales Reparación encéfalocele Reparación meningocele craneal 12 20 12 22 20 20 20 1147 1148 1149 Tratamiento de platibasia (Síndrome de Arnold Chiari) Corrección de enfermedad de Crouzón Injertos intracraneanos (médula suprarrenal) 22 23 22 PROCEDIMIENTOS ESTEREOTÁXICOS 1150 1151 1152 Punción estereotáxica de quistes, abcesos y hematomas intracraneanos Implantación estereotáxica de electrodos y material radio activo Biopsia esterotáxica de lesiones cerebrales 20 22 20 OPERACIONES PLÁSTICAS EN CRÁNEO 1160 1161 1162 1163 1164 1165 1166 Corrección hundimiento craneano Craniectomía lineal Craneoplastia para corrección de defecto por resección del tumor óseo o infección Esquirlectomía craneal Craneoplastia con acrílico Craneoplastia con remplazo óseo Tratamiento para descompresión y corrección órbitaria. 12 12 20 12 13 20 21 2. DERIVACIONES OPERACIONES DE TIPO DERIVATIVO 1220 1221 1222 1223 1224 1225 1226 1227 Derivación ventrículo atrial Derivación ventrículo peritoneal Derivación ventrículo pleural Derivación ventrículo subaracnoidea cervical Derivación subduro atrial Derivación subduro peritoneal Drenaje de quiste hacia aurícula Ventriculostomía (drenaje externo) 13 13 13 13 13 13 13 12 REVISIÓN O ELIMINACIÓN DE DERIVACIÓN 1240 1241 Eliminación de derivación Revisión de derivación 9 10 PUNCIONES 1250 1251 1252 Punción cisternal Punción ventricular Punción subdural 4 5 4 OTROS PROCEDIMIENTOS 1261 1262 Implantación de marcapasos tipo cerebeloso Nucleotomía percutánea 3. RAQUIS Y MÉDULA ESPINAL 20 22 LAMINECTOMÍAS O LAMINOTOMÍAS PARA EXPLORACIÓN O DESCOMPRESIÓN 1301 Laminectomía para exploración del canal raquídeo, uno o más segmentos Extradural, Subdural o Intramedular (cervical, dorsal, lumbar o sacra) 20 LAMINECTOMÍAS (HEMILAMINECTOMÍAS) PARA DISCO INTERVERTEBRAL HERNIADO Y/O DESCOMPRESIÓN DE RAIZ NERVIOSA 1311 1313 1315 Uno o más interespacios cervical, toráxica o lumbar, unilateral Uno o más interespacios cervical toráxica o lumbar, bilateral Microdiscoidectomía, uno o más interespacios 21 22 23 INCISIÓNES SOBRE MÉDULA ESPINAL 1321 1322 1323 1324 1325 1326 Laminectomía para mielotomía, tipo Bischof, dorsal o lumbar Laminectomía para rizotomía, uno o dos segmentos Laminectomía para rizotomía, más de dos segmentos Laminectomía para cordotomía, unilateral, en un tiempo, cervical o dorsal Laminectomía para cordotomía, bilateral, en un tiempo, cervical o dorsal Laminectomía para cordotomía, bilateral, en dos tiempos, cervical o dorsal 22 21 22 21 22 23 REPARACIONES DE DEFECTOS CONGÉNITOS 1332 1334 1335 Resección de meningocele raquídeo Resección de meningomieloradiculocele Tratamiento de diastematomielia 21 22 22 PROCEDIMIENTOS ESTEREOTÁXICOS E IMPLANTACIÓN DE ELEMENTOS 1341 1342 1343 1344 1345 1346 1347 1348 Lesión estereotáxia de la médula percutánea, cualquier modalidad, inclusive estimulación y/o registro Estimulación estereotáxica de la médula, percutánea o procedimiento separado no seguido de cirugía Implantación percutánea de electrodos de neuroestimulación, epidural o intradural Laminectomía para implantación de electrodos de neuroestimulación, extradurales Laminectomía para implantación de electrodos de neuroestimulación, intradurales Revisión o remoción de electrodos de neuro estimulación, espinales Incisión para la colocación subcutánea de receptor de neuroestimulación, acoplamiento directo o inductivo Revisión o remoción de receptor de neuroestimulador, espinal 21 12 20 20 20 12 12 12 PROCEDIMIENTOS PARA REPARACIÓN 1351 1352 Reparación fístula líquido cefalorraquídeo Injerto dural PROCEDIMIENTOS QUIRÚRGICOS DE COLUMNA CERVICAL 20 20 1371 1372 1373 1374 1375 1376 1377 1378 Disquectomía cervical, abordaje anterior sin artrodesis, un solo interespacio Disquectomía cervical, abordaje anterior con artrodesis, un solo interespacio Disquectomía cervical, abordaje anterior sin artrodesis, dos o más interespacios Disquectomía cervical, abordaje anterior con artrodesis, dos o más interespacios Cirugía de Cloward Cerclaje cervical Cerclaje e injerto por listesis Abordaje transoral por lesión cervical 21 22 22 23 23 21 22 23 OTROS PROCEDIMIENTOS Y CIRUGÍAS DE RAQUIS 1380 1381 1382 1383 1384 1385 1386 1387 1389 Descompresión Medular dorsal o dorso lumbar, por vía anterior Descompresión Medular dorsal o lumbar, por vía antero lateral Descomprensión Medular por abordaje costo vertebral Discólisis enzimática Laminectomía y sección de los ligamentos dentados, con o sin injerto dural o cervical, uno o dos segmentos Laminectomía y sección de los ligamentos dentados, con o sin injerto dural o cervical, más de dos segmentos Laminectomía para resección u oclusión de malformación arteriovenosa de la médula, cervical, dorsal o dorso lumbar Microcirugía de raíces, médula y nervios, por aracnoiditis Instalación de bomba de infusión para dolor 22 22 22 12 21 22 23 22 13 4. PARES CRANEANOS OPERACIONES SOBRE PARES CRANEANOS 1401 1402 1403 1404 1405 1406 1407 1408 1409 Anastomosis microquirúrgica de pares craneanos, intra o extracraneana Rizotomía intracraneana para dolor Descompresión neurovascular en hemiespasmo facial, neuralgia del V par, tortícolis espasmódica, vértigo o neuralgia del glosofaríngeo Descompresión de nervio facial en peñasco y fosa media Neurólisis percutánea con radiofrecuencia o sustancias químicas Rizotomía para dolor, abordaje por fosa media Rizotomía para dolor, abordaje por fosa posterior Gangliolisis con radiofrecuencia Gangliolisis con fenolización 22 22 23 23 22 20 20 20 20 5. NERVIOS Y GANGLIOS SIMPÁTICOS SIMPATECTOMÍA Y GANGLIECTOMÍA SIMPÁTICA 1501 1502 1503 Simpatectomía o gangliectomía simpática, incluye cervical torácica, lumbar Gangliectomía esfenopalatina Bloqueos simpáticos por regiones 6. PLEJOS EXPLORACIONES 12 20 12 1601 Exploración plejo cervical, lumbar o sacro 20 DESCOMPRESIONES Y RECONSTRUCCIONES 1610 1611 1612 1613 1614 Descompresión de tronco Reconstrucción de plejo con neurorrafias Reconstrucción de plejo con injerto de nervio Reconstrucción de plejo con neurotizaciones Resección de banda cervical 13 21 22 12 12 RESECCIÓN DE TUMORES 1620 Resección tumor plejo 20 DEC-REGL 2423 DE 1996 ARTÍCULO 6. Establézcase para las intervenciones quirúrgicas de Oftalmología la siguiente nomenclatura y clasificación: 1. APARATO LAGRIMAL INCISIÓNES EN GLÁNDULA Y SACO LAGRIMAL 2101 2102 Drenaje glándula lagrimal; incluye saco lagrimal Extracción cuerpo extraño glándula lagrimal; Incluye saco lagrimal 3 6 RESECCIONES LESIÓNES EN GLÁNDULA Y SACO LAGRIMAL 2110 2111 2112 Dacriocistectomía Resección de glándula lagrimal Resección tumor glándula lagrimal 7 7 7 OPERACIONES EN SACO LAGRIMAL 2120 2121 Conjuntivodacriocistorrinostomía Dacriocistorrinostomía 10 11 OPERACIONES PLÁSTICAS EN CONDUCTO LAGRIMAL 2130 Plastia de canalículos lagrimales 8 OTRAS OPERACIONES EN APARATO LAGRIMAL 2140 2141 2142 2143 Remoción cálculos canalículos lagrimales Entropión punto lagrimal Ectropión punto lagrimal Oclusión puntos lagrimales 3 3 3 3 2. PÁRPADOS RESECCIONES LESIÓNES PÁRPADOS 2210 2211 Cauterización chalazión Drenaje resección chalazión 3 5 ESCISIONES DE LESIONES EN PÁRPADOS 2220 2221 2222 2223 2224 Fulguración párpado Resección tumor benigno párpado Resección tumor maligno párpado Tarsectomía Resección tumor maligno párpado con reconstrucción total 3 5 8 4 11 SUTURAS EN PÁRPADOS 2230 2231 2232 Blefarorrafia Tarsorrafia Fijación supratarsal para formar pliegue párpado superior 4 4 5 OPERACIONES PLÁSTICAS EN PÁRPADOS 2240 2241 2242 2243 2244 2245 2246 2247 2248 Corrección ectropión Corrección entropión Corrección entropión con exceso de laxitud horizontal Corrección entropión recurrencia Entropión por infección con ectropión punto lagrimal Injerto cartílago tarsal Injerto párpado (corrección ectropión o entropión) Blefaroplastia Tarsoplastia 7 7 8 8 8 7 8 10 7 DEPILACIÓN EN PÁRPADOS 2250 Electrólisis o electrofulguración de pestañas por distriquiasis o triquiasis 4 OPERACIONES EN LAS COMISURAS PALPEBRALES 2260 2261 2262 2263 2264 2265 2266 Cantoplastia Cantorrafia Cantotomía Corrección epicanto Corrección epicanto con cuatro colgajos (Mustarde) Corrección telecanto y blefarofimosis por disrrupción orbital Corrección telecanto, blefarofimosis y epicanto (congénita) 4 4 3 6 8 10 11 OPERACIONES DEL MÚSCULO ELEVADOR DEL PÁRPADO Y DE SUS TENDONES 2270 2271 2272 2273 Corrección ptosis palpebral (resección externa o interna del músculo elevador) Corrección ptosis palpebral (procedimiento de Fassanella y Servat) Corrección ptosis palpebral deslizamiento músculo frontal Corrección ptosis palpebral con injerto fascia lata 3. CONJUNTIVA 11 8 9 9 RESECCIONES DE LESIÓN EN CONJUNTIVA 2301 2302 2303 2304 2305 2306 Peritomía total Resección pterigión Resección pterigión con injerto de conjuntiva Resección pterigión reproducido Resección quiste o tumor conjuntival Resección quiste o tumor conjuntival con injerto de mucosa 4 6 8 8 6 7 REPARACIONES Y OPERACIONES PLÁSTICAS EN CONJUNTIVA 2310 2311 2312 2313 Sutura de la conjuntiva Injerto de la conjuntiva; incluye transplante y plastia Corrección simbléfaron Fotocoagulación de conjuntiva por laser 4 7 7 7 4. ÓRBITA INCISIONES EN LA ÓRBITA 2401 2402 2403 Descompresión de órbita (excepto vía techo órbita) Drenaje absceso de órbita Extracción cuerpo extraño de órbita 10 4 10 RESECCIÓN DE LESIÓN EN LA ÓRBITA 2410 Resección tumor órbita 11 ESCISION DEL CONTENIDO ÓRBITARIO 2420 Exenteración de órbita 20 OPERACIONES PLÁSTICAS EN LA ÓRBITA 2430 2431 2432 2433 Plastia de órbita (Inserción de prótesis orbitaria); incluye reinserción de prótesis Plastia de órbita con reconstrucción de fondos de saco con injertos Reconstrucción piso Reducción fractura 10 10 10 9 5. GLOBO Y MÚSCULOS OCULARES EXPLORACIÓN INTRAOCULAR 2501 Extracción cuerpo extraño endocular 13 RESECCIONES EN GLOBO OCULAR 2510 2511 Enucleación con injerto dermograso Enucleación con implante 10 8 OTRAS OPERACIONES EN GLOBO OCULAR 2530 Inserción secundaria de prótesis (con formación de fondos de saco conjuntivales) 9 OPERACIONES SOBRE LOS MÚSCULOS Y TENDÓNES DEL GLOBO OCULAR 2540 2541 2542 Corrección estrabismo horizontal o vertical Corrección estrabismo mixto (horizontal con componente vertical) Acortamiento tendón cantal medial (telecanto) 8 10 6 6. CÓRNEA Y ESCLERÓTICA INCISIONES EN LA CÓRNEA 2601 2602 2603 2604 Evacuación de hifema Extracción cuerpo extraño de córnea profundo Paracentesis de cámara anterior Queratotomía radial miópica o astigmática 7 4 6 20 RESECCIONES DE LESIÓN EN LA CÓRNEA 2610 2611 2612 2613 Cauterización de córnea ( termo o crío aplicación) Queratectomía Resección tumor córnea Tatuaje de la córnea 4 6 8 4 REPARACIONES Y OPERACIONES PLÁSTICAS EN LA CÓRNEA 2620 2621 2622 2623 2624 2625 2626 2627 2628 2629 Sutura córnea superficial Sutura córnea perforante Queratoplastia penetrante Queratoplastia penetrante (retiro puntos) Queratoplastia superficial o lamelar Reparación herida corneoesclera con hernia uveal o faquectomía Queratofaquia Queratomileusis Queratoplastia penetrante más cirugía combinada de antiglaucomatosa o lente intraocular Implante de prótesis corneana (queratoprótesis) catarata, 6 8 21 3 13 13 21 20 22 21 OPERACIONES EN LA ESCLERÓTICA 2640 2641 2642 2643 2644 Escleroqueratoplastia Escleroplastia Resección tumor de la esclerótica Sutura de esclerótica Sutura corneoesclera 7. IRIS Y CUERPO CILIAR OPERACIONES EN IRIS Y/O CUERPO CILIAR 20 8 8 8 8 2701 2702 2703 2704 2706 2707 Iridectomía Iridodiálisis anterior Iridodiálisis posterior Iridotasis Resección tumor cuerpo ciliar Resección tumor iris 8 7 7 7 9 8 REPARACIONES Y OPERACIONES PLÁSTICAS EN IRIS O CUERPO CILIAR 2720 2721 2722 2723 Coreoplastia Fijación iris Iridoplastia Iridotomía por fotocoagulación 8 8 8 7 OTRAS OPERACIONES EN IRIS 2730 2731 2732 Ciclodiatermia Sinequiotomía Ciclocrioterapia 8 6 8 8. CÁMARA ANTERIOR Y RETINA OPERACIONES EN LA CÁMARA ANTERIOR 2801 2802 2804 2805 2806 Ciclodiálisis Goniotomía Trabeculectomía (esclerectomía subescleral) Trabeculotomía Fotocoagulación del ángulo camerular (Trabeculoplastia) 7 9 10 9 7 OPERACIONES PARA REINSERCIÓN DE LA RETINA 2810 2811 2812 2813 2814 Retinopexias; incluye bucle escleral total o parcial Retinopexia por crio, o diatermia Fotocoagulación intraquirúrgica de retina, con laser Retinopexia; incluye bucle escleral total o parcial y gases Retinopexia intraquirúrgica con laser; incluye bucle escleral total o parcial 13 10 13 20 21 9. CRISTALINO Y CUERPO VÍTREO OPERACIONES EN CRISTALINO 2901 2902 2903 2904 2905 2906 2907 Extracción catarata por facoemulsificación, más lente intraocular Inclusión secundaria de lente intraocular suturado Extracción intracapsular o extracapsular de cristalino (excepto por facoemulsificación) Extracción de cristalino por facoemulsificación Extracción catarata más lente intraocular Inclusión secundaria de lente intraocular Capsulotomía 21 20 10 13 20 12 10 2908 Extracción catarata más lente intraocular suturado 21 OPERACIÓN EN CUERPO VÍTREO 2910 2911 2912 2913 Vitrectomía Vitrectomía con o sin inserción de silicón o gases y endolaser Vitrectomía más retinopexia Vitrectomía con inserción de silicón y/o gases 20 23 21 22 DEC-REGL 2423 DE 1996 ARTÍCULO 5. Establézcase para las intervenciones quirúrgicas de Otorrinolaringología, la siguiente nomenclatura y clasificación: 1. OÍDO EXTERNO INCISIONES EN OÍDO EXTERNO 3101 3102 Drenaje absceso de Bezold Extracción cuerpo extraño conducto auditivo externo con incisión 5 3 ESCISIONES DE LESIÓN EN OÍDO EXTERNO 3110 3111 3112 3113 3114 Resección apéndice pre auricular Resección fístula pre auricular Resección quiste pabellón auricular Resección tumor benigno conducto auditivo externo Resección tumor maligno conducto auditivo externo; incluye reconstrucción de la cavidad operatoria 3 7 5 6 13 OPERACIONES REPARADORAS DEL CONDUCTO AUDITIVO EXTERNO 3120 3121 3122 Corrección agenesia conducto auditivo externo Suturas heridas de pabellón auricular; incluye Cartílago Estenosis secundaria a cirugía 13 4 11 2. OÍDO MEDIO Y MASTOIDES INCISIÓNES EN TÍMPANO 3201 3202 Miringocentesis con colocación de válvula o diábolo Miringotomía 6 3 OPERACIONES PLÁSTICAS EN OÍDO MEDIO 3210 3211 Miringoplastia Miringoplastia con reemplazo de cadena ósea 12 20 OPERACIONES EN ESTRIBO 3220 Estapedectomía OPERACIONES EN MASTOIDES 21 3230 3231 3232 3233 3234 Injerto o anastomosis de nervio facial Descompresión nervio facial (2a y 3a porción) Mastoidectomía radical Mastoidectomía simple (ático antromastoidectomía) Mastoidectomía radical modificada 22 20 13 12 20 OTRAS OPERACIONES EN OÍDO MEDIO 3240 Resección glomus yugularis (quemodectoma) 21 3. OÍDO INTERNO INCISIONES Y ESCISIONES EN OÍDO INTERNO 3301 3302 Laberintectomía; incluye diatermia, crioterapia, electrocoagulación, ultrasonido y vestibulotomía para tratamiento del vértigo (vía abierta) Laberintotomía (derivación saco endolinfático) 22 22 OTRAS OPERACIONES EN OÍDO INTERNO 3310 3311 Cirugía del conducto auditivo interno; incluye neurectomía del nervio vestibular, resección neurinoma del acústico Prótesis: cóclea artificial o implantes coclares 22 23 4. NARIZ Y SENOS PARANASALES RESECCIONES DE LESIÓN EN LA NARIZ 3401 3402 3403 3404 3405 3406 Cirugía del escleroma nasal; incluye resección de masas tumorales, permeabilización de luz nasal, tratamiento quirúrgico de las secuelas Resección pólipo gigante naso antrocoanal de Killian Resección tumor benigno de cavum (vía retrofaríngea, transpalatina o transnasal); incluye fibroma nasofaríngeo Resección tumor benigno de nariz; incluye polipectomía nasal, extracción rinolito Resección tumor maligno de cavum (vía retrofaríngea o transpalatina) Cirugía de Eyries 10 12 20 5 20 12 OPERACIONES EN SEPTUM NASAL 3410 3411 3412 Cierre perforación septal; incluye injerto Drenaje absceso o hematoma tabique nasal Septoplastia; incluye extirpación, reposición cartílago y hueso del séptum 12 3 10 OPERACIONES EN LOS CORNETES 3420 3421 3423 Electrocoagulación nervio vidiano y/o extirpación por microcirugía Turbinoplastia Turbinectomía 12 7 6 OPERACIONES PLÁSTICAS EN LA NARIZ 3430 Septorrinoplastia (para función respiratoria, no estética) 12 3431 Sutura herida de nariz; incluye cartílago y/o mucosa nasal 5 REDUCCIONES DE FRACTURA DE LOS HUESOS NASALES 3440 3441 Reducción fractura cerrada huesos propios Reducción fractura abierta huesos propios 4 5 OTRAS OPERACIONES EN LA NARIZ 3450 3451 3452 3453 3454 Cirugía para tratamiento de epistaxis; incluye ligadura carótida externa, ligadura etmoidales, ligadura maxilar interna Corrección atresia coanas Antrotomía intranasal Dermoplastia para epistaxis Corrección fístula oroantral; incluye fístula gingivonasal 12 12 6 12 7 OPERACIONES EN LOS SENOS PARANASALES 3460 3461 3462 3463 3464 3465 3466 3467 3468 3469 Frontotomía radical Operación de Lynch; incluye mucocele frontal Maxilo etmoidectomía Operación de Cadwell Luc (sinusotomía maxilar) Cirugía endoscópica transnasal Microcirugía de la fosa pterigomaxilar Esfenoidotomía Etmoidectomía externa Etmoidectomía intranasal Maxilectomía superior 8 10 11 8 20 21 10 7 9 12 5. LARINGE Y TRÁQUEA INCISIÓNES EN LARINGE Y TRÁQUEA 3501 3502 Laringotomía (Laringofisura); incluye para extracción de cuerpo extraño Traqueostomía 9 12 ESCISIONES DE LESIÓN EN LARINGE, CUERDAS VOCALES Y TRÁQUEA 3510 Resección lesión laringe; incluye popilomatosis laringea 3511 Resección lesión tráquea 3512 Decorticación de las cuerdas vocales RESECCIONES RADICALES EN LARINGE 10 10 10 3530 3531 20 21 Laringuectomía total Laringofaringuectomía REPARACIONES Y OPERACIONES PLÁSTICAS EN LARINGE 3540 3541 3542 Anastomosis laringo tráqueal término terminal Aplicación molde laríngeo Aritenoídopexia 12 7 10 3543 3544 3545 Extracción molde laríngeo Laringoplastia Laringorrafia 5 12 10 RESECCIÓN PARCIAL EN LARINGE 3550 Laringuectomía parcial; incluye hemilaringuectomía frontal, frontolateral, horizontal o cordectomía 12 RECONSTRUCCION PLÁSTICA EN TRÁQUEA CON MATERIAL INERTE 3570 Reconstrucción plástica de la tráquea 12 OTRAS OPERACIONES EN LARINGE Y TRÁQUEA 3580 3581 3582 3583 3584 3585 3586 Cierre de fístula tráqueal Traqueorrafia Dilatación de la laringe (sesión) Dilatación de la tráquea (sesión) Inyección intracordal de teflón o similar Sección de adherencia de laringe (sinequiotomía anterior) Sección de membrana congénita de laringe 8 8 3 3 12 9 10 6. FARINGE, AMIGDALAS Y ADENOIDES ESCISIONES EN AMIGDALAS Y ADENOIDES 3601 3602 3603 Amigdalectomía Adenoamigdalectomía Adenoidectomía 7 8 6 OTRAS OPERACIONES EN AMÍGDALAS Y ADENOIDES 3630 3631 3632 Control hemorragia post amigdalectomía Extracción cuerpo extraño amígdalas Operación de monobloque 6 3 12 OPERACIONES EN FARINGE 3640 3641 3642 3643 3644 3645 3646 Drenaje absceso faríngeo Drenaje absceso laterofaríngeo (vía externa) Resección divertículo faringoesofágico Resección fístula faríngea Resección amígdala lingual; incluye electrofulguración Resección tumor benigno de faringe Resección tumor maligno de faringe 3 5 13 10 7 10 12 REPARACIONES Y OPERACIONES PLÁSTICAS EN FARINGE 3660 3661 Cierre fístula branquial Corrección de estenosis nasofaríngea 10 10 OTRAS OPERACIONES EN FARINGE 3670 3671 3672 Dilatación faringe (sesión) Extirpación de bandas faríngeas; incluye electro fulguración, membrana congénita Extracción cuerpo extraño enclavado en faringe (por vía externa) 3 6 9 DEC-REGL 2423 DE 1996 ARTÍCULO 6. Establézcase para las intervenciones quirúrgicas de las Glándula Tiroides y Paratiroides, la siguiente nomenclatura y clasificación: 1. GLÁNDULAS TIROIDES Y PARATIROIDES INCISIÓNES EN LA REGIÓN TIROIDEA 4101 4102 Drenaje absceso tiroideo Exploración cuello (cuando no se practica otra intervención específica) 4 10 RESECCIONES EN TIROIDES 4110 4111 4112 4113 4114 4115 4116 Tiroidectomía sub total; incluye lobectomía tiroidea total o parcial Tiroidectomía sub total y vaciamiento radical de cuello Tiroidectomía total Tiroidectomía total y vaciamiento radical de cuello Vaciamiento unilateral de cuello Vaciamiento bilateral de cuello Vaciamiento suprahiodeo de cuello 11 13 12 13 11 13 10 OTRAS OPERACIONES EN TIROIDES 4120 4121 4122 Resección conducto tirogloso Resección fístula tiroglosa Resección quiste tirogloso 9 9 9 OPERACIONES EN LA PARATIROIDES 4130 Paratiroidectomía parcial o total 13 DEC-REGL 2423 DE 1996 ARTÍCULO 7. Establézcase para las intervenciones quirúrgicas Cardiovasculares la siguiente nomenclatura y clasificación: 1. VASOS SANGUÍNEOS PERIFÉRICOS INCISIÓNES Y/O EXTRACCIONES EN VASOS PERIFÉRICOS 5101 5102 5103 5104 Exploración vaso periférico (de grueso calibre) Trombectomía vaso periférico (de grueso calibre) Angioplastia periférica Trombolisis periférica 8 10 12 5 TRATAMIENTO QUIRÚRGICO DE LESIÓN DE ARTERIA 5110 Endarterectomía de vasos periféricos (de grueso calibre); incluye resección 12 de la íntima tromboendarterectomía con: parche de injerto sintético o venoso ESCISIONES Y/O LIGADURAS DE VASOS PERIFÉRICOS (EXCEPTO VENA VARICOSA) 5120 5121 Arteriectomía periférica (de grueso calibre) Venectomía periférica (de grueso calibre) 9 8 ESCISIONES Y/O LIGADURAS DE VENA VARICOSA 5130 5131 5132 Fleboextracción y/o ligadura múltiples Ligadura sub aponeurótica sin injerto cutáneo (Linton) Ligadura sub aponeurótica con injerto cutáneo 9 10 11 TRATAMIENTO DE ANEURISMA Y DE FÍSTULA ARTERIOVENOSA PERIFÉRICA DE VASOS PERIFÉRICOS 5140 5141 Aneurismectomía periférica Escisión de fístula arteriovenosa periférica 13 13 RECONSTRUCCIÓN DE ARTERIA PERIFÉRICA CON INJERTO VASCULAR 5160 Reconstrucción de vaso periférico 13 ANASTOMOSIS Y OTRAS FORMAS DE REPARACIÓN DE VASOS PERIFÉRICOS 5170 5172 Anastomosis venosa (vaso de grueso calibre); incluye anastomosis directa, anastomosis término terminal Angiorrafia de vasos periféricos (de grueso calibre) 12 10 2. SISTEMA LINFÁTICO ESCISIÓN HIGROMA O LINFANGIOMA CUELLO 5201 5202 Extirpación de higroma quístico de cuello Extirpación de linfangioma de cuello 12 12 ESCISIÓN RADICAL DE ELEMENTOS LINFÁTICOS 5210 5211 5212 5213 Vaciamiento linfático abdomino inguinal Vaciamiento linfático inguino ilíaco Vaciamiento linfático cuello Vaciamiento linfático axilar 13 13 13 13 REPARACIONES Y PLASTIA EN VASOS LINFÁTICOS 5220 5221 5222 5223 5224 Anastomosis de vasos linfáticos (de grueso calibre) Linfangioplastia (vaso de grueso calibre) Linfangiorrafia (vaso de grueso calibre) Transplante de linfáticos autógenos Derivación linfovenosa 10 10 10 12 12 OTRAS OPERACIONES EN LOS ELEMENTOS LINFÁTICOS 5230 5231 5232 Cierre de fístula del conducto torácico Ligadura (obliteración) en el área ilíaca Ligadura del conducto torácico 12 12 12 3. VASOS SANGUÍNEOS DE LA CABEZA, DEL CUELLO Y DE LA BASE DEL ENCÉFALO INCISIÓNES EN VASOS DE LA CABEZA, DEL CUELLO, O DE LA BASE DEL ENCÉFALO 5301 5302 Exploración quirúrgica vasos sanguíneos cabeza y cuello Trombectomía de vasos sanguíneos de cabeza y cuello 9 12 ENDARTERECTOMÍA VASOS DE LA CABEZA, CUELLO O BASE DEL ENCÉFALO 5310 Endarterectomía en la cabeza, cuello o base del encéfalo; incluye extracción del trombo o arterioesclerótico, resección de la íntima 13 TRATAMIENTOS QUIRÚRGICOS DE ANEURISMA, VASOS Y DE FÍSTULA ARTERIOVENOSA DE LA CABEZA, DEL CUELLO O DE LA BASE DEL ENCÉFALO 5320 5321 Aneurismectomía vasos de la cabeza, cuello o base del encéfalo Fistulectomía arteriovenosa de la cabeza, cuello o base del encéfalo; incluye endoaneurismorrafia, extirpación (simple), ligadura completa, parcial o cuádruple, sutura término terminal (arterial) 20 13 OPERACIONES PLÁSTICAS EN LAS ARTERIAS DE LA CABEZA, DEL CUELLO O DE LA BASE DEL ENCÉFALO 5340 Reconstrucción de arteria de la cabeza, del cuello o de la base del encéfalo (por medio de injerto) Por: Homoinjerto, artificial, autógeno de vena 13 OTRAS OPERACIONES EN LOS VASOS SANGUÍNEOS DE LA CABEZA, DEL CUELLO Y DE LA BASE DEL ENCÉFALO 5350 Ligadura de vasos del cuello (de grueso calibre) 13 4. VASOS SANGUÍNEOS INTRAABDOMINALES INCISIÓN EN VASO SANGUÍNEO INTRAABDOMINAL 5401 Exploración y/o trombectomía de vaso sanguíneo intraabdominal 13 TRATAMIENTO QUIRÚRGICO DE LESIÓN ARTERIAL INTRAABDOMINAL 5410 Endarterectomía intraabdominal; incluye cierre simple, resección de la íntima con: extracción de trombo o de material arteriosclerótico, parche de injerto venoso 13 TRATAMIENTO QUIRÚRGICO DE ANEURISMA EN VASOS ABDOMINALES 5420 5421 Aneurismectomía de aorta intraabdominal; incluye resección con injerto en parche Aneurismectomía intraabdominal (excepto aorta); incluye aneurisma hipogástrico, extirpación fístula arteriovenosa (pélvica), resección o colocación de injerto en parche, sutura 22 20 OPERACIONES PLÁSTICAS EN VASOS INTRAABDOMINALES POR MEDIO DE INJERTO 5440 5441 5442 5443 5444 Reconstrucción de arteria intraabdominal por medio de injerto; incluye derivaciones aorto femoral y aorto ilíaca con homoinjerto o injerto sintético simple o en Y Derivación aorto poplítea Derivación aorto renal por injerto en Y, o de aorta a las dos arterias renales Anastomosis de aorta intraabdominal; incluye anastomosis arterial directa, arterioplastia por injerto en parche sin endarterectomía asociada (estenosis renal) Anastomosis venosa intraabdominal 22 22 22 12 21 5. VASOS INTRATORÁCICOS INCISIÓN EN VASOS INTRATORÁCICOS 5501 Exploración y/o trombectomía 12 TRATAMIENTO QUIRÚRGICO DE LESIÓN EN VASOS INTRATORÁCICOS 5510 Endarterectomía intratorácica; incluye tromboendarterectomía (aorta) 12 TRATAMIENTO QUIRÚRGICO DE ANEURISMA EN VASOS INTRATORÁCICOS 5520 5521 Aneurisma vaso intratorácico; incluye aorta ascendente con circulación extracorpórea, escisión del aneurisma, extirpación de fístula, reemplazo con injerto (teflón), resección con injerto (parche) Aneurisma de vaso intratorácico; incluye aorta descendente sin circulación extracorpórea 23 22 OPERACIONES PLÁSTICAS EN LA AORTA TORÁCICA O DE ARTERIA PULMÓNAR 5530 5531 5532 Reparación y/o anastomosis de la aorta torácica o de arteria pulmonar; incluye ampliación de la luz de la aorta, anastomosis de la arteria pulmonar derecha con aorta ascendente y pulmonar izquierda (Potts Smith), subclavia pulmonar (Blalock Taussing), cayado aórtico doble, coartación(congénita o adquirida), escisión o implantación de injerto (hematoma disecante) Sección y sutura de conducto arterioso persistente Ligadura de conducto arterioso persistente RECONSTRUCCION DE ARTERIA INTRATORÁCICA POR MEDIO DE INJERTO 22 22 21 5540 Reconstrucción de arteria intratorácica por medio de injerto; incluye cayado de la aorta, injerto: de derivación, de reemplazo, sintético (dracrón, nylon); tronco braquiocefálico por: homoinjerto arterial, injerto autógeno de vena (safena), injerto sintétetico. 22 OTRAS OPERACIONES EN LOS VASOS INTRATORÁCICOS 5550 5551 Implantación Clamp Michel Sombrilla (para prevenir embolia Pulmonar) Trombólisis mediante cateterismo 13 12 6. CORAZÓN Y PERICARDIO INCISIÓNES EN CORAZÓN Y/O PERICARDIO 5601 5602 5603 Extracción cuerpo extraño intracardíaco Extracción cuerpo extraño intrapericárdico Ventana Pericárdica 23 13 13 RESECCIONES EN PERICARDIO Y/O LESIONES EN CORAZÓN 5610 5611 5612 5613 5614 Extirpación de quiste pericárdico Extirpación de tumor del miocardio Extirpación de tumor del pericardio Pericardiectomía Resección de aneurisma ventricular 22 23 22 22 23 INTERVENCIONES EN VÁLVULAS DEL CORAZÓN 5620 5622 Valvulotomías y/o valvuloplastias Cambios valvulares con aplicación de prótesis 23 23 INTERVENCIONES EN AURICULA, TABIQUE Y VENTRÍCULO 5650 5651 5652 5653 5654 Atrioseptoplastias sin aplicación de prótesis Atrioseptoplastias con aplicación de prótesis Ventrículo septoplastias sin aplicación de prótesis Ventrículo septoplastias con aplicación de prótesis Corrección total cardiopatías congénitas complejas 23 23 23 23 23 SUTURA EN CORAZÓN Y/O PERICARDIO 5670 Cardiorrafia 12 OPERACIONES DE REVASCULARIZACIÓN CARDIACA 5680 5681 5682 Bypass coronario (aorto coronario con vena safena) Endarterectomía coronaria (tromboendarterectomía) Bypass coronario con mamaria interna 23 23 23 7. OTROS PROCEDIMIENTOS DIRIGIDOS AL CORAZÓN 5701 Implantación de marcapaso con electrodo epicárdico 12 5702 5704 5705 5706 Colocación y manejo de balón intraórtico Ligadura de fístula arterio venosa coronaria Implantación de desfibrilador Cirugía para arritmias cardíacas: Crio-ablación intracavitaria Operación de mase para fibrilación auricular Resección subendocárdica Resección haces anómalos del sistema de conducción 12 22 13 23 TRASPLANTE 5710 5711 Trasplante de corazón Cardiectomía (donante) 23 23 DEC-REGL 2423 DE 1996 ARTÍCULO 8. Establézcase para las intervenciones quirúrgicas del Tórax, la siguiente nomenclatura y clasificación: 1 PARED DEL TÓRAX, PLEURA Y MEDIASTINO OPERACIONES EN LA PARED TORÁCICA 6101 6102 6103 6105 6106 6107 Toracostomía simple (con o sin resección de costilla); incluye liberación adherencias Toracostomía con drenaje cerrado Toracostomía con drenaje abierto Costocondrectomía Resección de costilla (una o más) Toracoplastia con resección costal 9 4 6 9 9 13 OPERACIONES EN MEDIASTINO 6110 6111 Mediastinotomía para drenaje de mediastino, extracción cuerpo extraño mediastinal o resección tumor del mediastino Timectomía 12 20 OPERACIÓN EN LA PLEURA 6120 Pleurectomía; incluye decorticación pulmonar y/o resección de bulas 20 2. BRONQUIOS INCISIÓN EN BRONQUIOS 6201 Exploración de bronquio por toracostomía; incluye extracción de cuerpo extraño 12 ESCISIÓN DE LESIÓN EN BRONQUIOS 6210 Resección tumor de bronquio por toracostomía 13 OPERACIONES PLÁSTICAS EN BRONQUIOS 6220 6221 6222 Broncoplastia Broncorrafia Cierre de broncostomía 21 13 13 6223 Cierre de fístula broncopleural bronquial; incluye fístula broncocutánea, fístula 13 3. PULMÓN RESECCIONES EN PULMÓN 6310 6311 6312 6313 6314 Lobectomía segmentaria Lobectomía total Lobectomía parcial (resección en cuña) Neumectomía simple Neumectomía radical 13 20 11 20 22 OTRAS OPERACIONES EN PULMÓN 6320 6321 6322 Neumorrafia Sección intratorácica nervio frénico Extracción cuerpo extraño en pulmón 10 7 10 TRASPLANTE 6330 6331 Trasplante pulmón uni o bilateral o con corazón Neumectomía uni o bilateral (donante) 23 23 4 ESÓFAGO INCISIÓNES EN ESÓFAGO 6401 6402 6403 Esófagotomía; incluye drenaje absceso de esófago Esófagostomía; incluye cervical, fistulización (externa) Extracción cuerpo extraño de esófago (vía abierta) 8 9 13 ESCISIONES DE LESIÓN EN ESÓFAGO 6410 6411 Diverticulectomía de esófago Resección tumor de esófago (vía abierta) 13 21 RESECCIONES EN ESÓFAGO 6420 6421 Esofagectomía; incluye parcial, total Esófagogastrectomía 22 22 ANASTOMOSIS INTRATORÁCICAS EN ESÓFAGO 6430 06431 Anastomosis intratorácicas en esófago; incluye intrapleural, retroesternal, esófago colostomía, esófago enterostomía, esófago Esofagotomía, esófago gastrostomía, esófago ileostomía, esófago yeyunostomía, esófago duodenostomía Corrección atresia esófago ANASTOMOSIS SUPRATORÁCICA EN ESÓFAGO 22 23 6440 Anastomosis supra torácica en esófago; incluye esófago gastrostomía supra esternal, interposición de: asa yeyunal, colon 22 REPARACIONES Y OPERACIONES PLÁSTICAS EN ESÓFAGO 6450 6451 6452 6453 Cierre de fístula traqueoesofágica Esofagoplastia con ascenso de estómago (esófago gastroplastia) Esófagorrafia por toracotomía Esofagoplastia con inserción de tubo de silicón a través de esófago (paliativa) 13 13 13 12 OTRAS OPERACIONES EN ESÓFAGO 6460 6461 Ligadura transtorácica de várices esofágicas Operación de Heller para la acalasia 21 13 DEC-REGL 2423 DE 1996 ARTÍCULO 9. Establézcase para las intervenciones quirúrgicas abdominales, la siguiente nomenclatura y clasificación: 1. PARED ABDOMINAL Y PERITONEO CORRECCIONES DE HERNIAS EN PARED ABDOMINAL 7101 7102 7103 7104 7105 7106 7107 7108 7109 Cierre evisceración Herniorrafia inguinal (excepto recidiva) Herniorrafia inguinal por recidiva Herniorrafia femoral o crural (excepto recidiva) Herniorrafia femoral o crural por recidiva Eventrorrafia; incluye malla de Marles Herniorrafia epigástrica (excepto recidiva);incluye herniorrafia de Spiegel Herniorrafia epigástrica por recidiva Herniorrafia umbilical; incluye Recidiva 9 7 8 7 9 9 5 6 6 OTRAS CORRECCIONES DE HERNIAS 7110 7111 7112 7113 7114 Herniorrafia isquiática Herniorrafia isquiorrectal Herniorrafia lumbar Herniorrafia obturadora Herniorrafia diafragmática por vía abdominal o torácica 7 7 7 7 13 INCISIONES EN PARED ABDOMINAL 7120 7121 7122 Drenaje absceso de pared abdominal Laparotomía exploradora Extirpación tumor benigno pared abdominal 3 8 3 DRENAJES DE ABSCESOS INTRA ABDOMINALES 7140 7141 Drenaje absceso intraperitoneal; incluye epiplóico (omental), de fosa ilíaca, periesplénico, perigástrico Drenaje absceso retroperitoneal 8 8 7142 7143 7144 Drenaje peritonitis generalizada Drenaje absceso subfrénico o subdiafragmático (cualquier vía) Lavado peritoneal postquirúrgico 9 9 7 EXTIRPACIÓN LESIONES EN PARED ABDOMINAL Y EL PERITONEO 7160 7161 7162 7163 7164 Corrección onfalocele Resección lesión del epiplón o mesenterio; incluye benigna, maligna Resección tumor retroperitoneal Corrección gastros chisis Colocación de malla 12 9 13 12 13 OPERACION PLÁSTICA EN PERITONEO 7180 Operación de Noble modificada 11 SECCION DE ADHERENCIAS PERITONEALES 7190 Sección adherencias peritoneales 9 2. HÍGADO Y VÍAS BILIARES INCISIÓN EN HÍGADO 7201 Drenaje abierto de absceso hepático 8 RESECCIONES LESIÓNES EN HIGADO 7210 7211 7212 Resección quiste hidatídico Resección tumor hígado Hepatectomía segmentaria 12 13 13 OPERACIONES PLÁSTICAS EN HIGADO 7230 7231 7232 Hepatorrafia simple Hepatorrafia múltiple; incluye debridamiento y hemostasis Ligadura selectiva arteria hepática 9 10 9 TRASPLANTE 7240 7241 Trasplante de hígado Hepatectomía total (donante) 23 23 OPERACIONES EN VÍAS BILIARES 7250 7251 7252 7253 7254 Anastomosis de vías biliares Esfinteroplastia Reexploración de vías biliares; incluye colangiografía Reconstrucción de vías biliares Derivación bilio digestiva 21 20 20 22 22 INCISIÓN EN VESICULA BILIAR 7260 Colecistostomía; incluye extracción de los cálculos 8 RESECCIÓN EN VÍAS BILIARES 7270 7271 7272 Colecistectomía Exploración de vías biliares (Tubo en T) Resección tumor vías biliares 10 11 21 3. PÁNCREAS INCISIÓN EN PÁNCREAS 7301 Drenaje absceso páncreas 9 RESECCIONES EN PÁNCREAS 7310 7311 7312 7313 Pancreatectomía distal Pancreatoduodenectomía Pancreatectomía subtotal (operación de Child) Resección lesión de páncreas; incluye fistulectomía, pancreatolitotomía 12 21 20 13 DERIVACIONES PANCREÁTICAS 7320 7321 Anastomosis del páncreas; incluye cistoduodenostomía, cistogastrostomía, cistoyeyunostomía Pancreatoyeyunostomía lateral (operación de Puestow) 13 13 OTRAS OPERACIONES EN PÁNCREAS 7330 Marsupialización quiste del páncreas 8 TRASPLANTE 7340 7341 Trasplante de páncreas Pancreatectomía (donante) 23 23 4. GLÁNDULAS SUPRARRENALES 7401 7402 7403 Adrenalectomía (suprarrenalectomía); incluye parcial o total Resección tumor (feocromocitoma) glándula suprarrenal Toma de injerto para tratamiento parquinsonismo 13 13 13 5. B A Z O RESECCIÓN 7501 Esplenectomía REPARACIÓN 9 7510 Esplenorrafia 9 6 ESTÓMAGO INCISIÓN EN ESTÓMAGO 7601 Gastrostomía; incluye extracción cuerpo extraño 8 PLASTIA EN PÍLORO 7610 Piloroplatia; incluye pilororectomía anterior, piloromiotomía 9 RESECCIONES PARCIAL O TOTAL DEL ESTÓMAGO 7620 7621 7622 Gastrectomía parcial más vaguectomía Gastrectomía subtotal radical Gastrectomía total 13 21 22 DERIVACIÓN EN ESTÓMAGO 7630 Anastomosis del gastroyeyunostomía estómago; incluye gastroduodenostomía, 10 OPERACIONES PLÁSTICAS EN ESTÓMAGO 7640 7641 Gastrorrafia Operación anti reflujo 8 13 OPERACION EN VAGO 7650 Vaguectomía selectiva y supraselectiva 12 OTRAS OPERACIONES EN ESTÓMAGO 7660 7661 7662 7663 Cierre de fístula de gastroduodenostomía Cierre de fístula de gastroyeyunostomía Desvascularización gástrica Reducción vólvulo estómago 12 12 9 8 7. INTESTINO INCISIONES EN INTESTINO 7701 7702 Enterotomía; incluye extracción de cuerpo extraño Drenaje absceso de divertículo 9 8 EXTERIORIZACIONES DE INTESTINO 7710 7711 Colostomía e ileostomía; incluye cecostomía, colostomía transversostomía, sigmoídostomía Ileostomía continente 9 12 7712 Duodenostomía 9 RESECCIONES LESIONES INTESTINALES 7720 7721 7722 7723 7724 7725 Extirpación lesión local intestino Resección divertículo duodenal Resección intestinal; incluye duodenectomía, enterocolectomía, enterectomía, yeyunectomía Resección de divertículo de Meckel Colectomía subtotal; incluye hemicolectomía o ileocolectomía, sigmoidectomía, cecostomía Colectomía total 9 9 9 9 13 21 OPERACION DEL APÉNDICE 7730 Apéndicectomía 7 ANASTOMOSIS INTESTINALES 7740 7741 7742 7743 Anastomosis intestino delgado Anastomosis intestino delgado con grueso Anastomosis intestino grueso Enterorrafia 9 9 9 8 CIERRE DE ESTOMA ARTIFICIAL DE INTESTINO 7750 Cierre comunicación intestinal a piel; incluye cierre de: cecostomía, colostomía, duodenostomía, enterostomía, fístula: fecal o yeyunal, ileostomía, sigmoidostomía, yeyunostomía 9 REDUCCIONES DE INTUSUSCEPCION O DE VOLVULO 7760 7761 Reducción vólvulo intestino Desinvaginación intestinal 8 8 OTRAS OPERACIONES EN INTESTINO 7770 7771 Corrección atresia intestinal Corrección malrotación intestinal 9 13 8. MÉDULA ÓSEA 7800 Trasplante de médula ósea 21 DEC-REGL 2423 DE 1996 ARTÍCULO 10. Establézcase para las intervenciones quirúrgicas de proctología la siguiente nomenclatura y clasificación: 1. RECTO INCISIONES EN RECTO 8101 8102 Drenaje absceso rectal Extracción cuerpo extraño en recto por vía abdominal con colostomía 3 9 8103 8104 Extracción cuerpo extraño en recto por vía rectal Proctotomía con colostomía; incluye por vía abdominal o perineal. 3 10 INCISIÓN EN TEJIDO PERIRRECTAL 8110 Drenaje absceso perirrectal 3 ESCISIONES DE LESIÓNES EN RECTO 8120 8121 8122 Cauterización rectal; incluye diatermia Escisión mucosa rectal; incluye extirpación pólipos papilomas Fistulectomía rectal con colostomía; incluye fístula, recto vaginal, recto vesical, traumática del recto 3 4 12 RESECCIONES EN RECTO 8130 8131 8132 8133 8134 8135 8136 Protectomía con colostomía Proctosigmoidectomía con colostomía; incluye abordaje perineal Protectomía parcial vía transacra (Kraske) Protectomía con descenso abdomino perineal Resección de proicidencia rectal cononastomosis vía perineal Protectomía completa para el megacolon Colectomía total más descenso ileal 20 21 12 20 13 20 23 OPERACIONES PLÁSTICAS EN RECTO 8140 8141 8142 8143 8144 8145 Proctopexia Proctoplastia con colostomía Proctorrafia Proctoplastia sin colostomía Descenso rectal por vía sagital posterior Descenso rectal por vía anterior y posterior 8 10 8 9 23 23 OTRAS INTERVENCIONES SOBRE RECTO 8151 Miomectomía anorrectal 5 2. ANO INCISIONES EN ANO Y TEJIDO PERIANAL 8201 8202 8203 Drenaje absceso isquiorrectal Drenaje absceso perianal Esfinterotomía anal 4 4 4 ESCISIONES DE LESIÓN EN ANO 8210 8211 8212 Fistulectomía anal Resección fisura anal Resección tumor ano; incluye fulguración 7 6 6 TRATAMIENTOS QUIRÚRGICOS HEMORROIDES 8220 8221 8222 Hemorroidectomía externa Trombectomía por hemorroides Hemorroidectomía mixta 7 3 8 OPERACIONES PLÁSTICAS EN ANO 8240 8241 8242 8243 8244 8245 8246 Anorrafia Esfinteroplastia anal con colostomía Esfinterorrafia anal con colostomía Corrección atresia anal y rectal Esfinterorrafia anal sin colostomía Esfinteroplastia anal sin colostomía Reparo de incontinencia (Thiersch) 3 10 10 10 9 9 10 OTRAS OPERACIONES EN ANO 8250 Dilatación esfinter ano 3 TRATAMIENTO QUIRÚRGICO DE QUISTE O FÍSTULA PILONIDAL 8260 8261 Drenaje de quiste pilonidal Resección quiste pilonidal; incluye la efectuada por cierre parcial, extirpación abierta o marsupialización 4 7 DEC-REGL 2423 DE 1996 ARTÍCULO 11. Establézcase para las intervenciones quirúrgicas de Urología Nefrología, la siguiente nomenclatura y clasificación: 1. RIÑON INCISIONES EN RIÑON 9101 9102 9103 9104 Nefrolitotomía Nefrostomía a cielo abierto Nefrolitotomía percutánea Nefrostomía percutánea 10 9 20 11 OPERACIONES SOBRE LA PELVIS RENAL 9110 9111 9112 Pielolitotomía Pielostomía Pielonefrostomía para cálculo coraliforme 13 12 13 INCISIONES EN REGIÓN LUMBAR 9120 9121 Drenaje absceso renal o perirrenal Lumbotomía exploradora 10 10 RESECCIONES RENALES 9140 Diverticulectomía calicial 13 9141 9143 9144 9145 9146 Nefrectomía parcial Nefrectomía radical Nefrectomía simple Nefrourecterectomía Nefroureterectomía con segmento vesical 13 13 11 12 13 REPARACIONES Y OPERACIONES PLÁSTICAS EN RIÑON 9160 9162 9163 9164 9165 9166 Anastomosis uretero calicial Nefrorrafia Pieloplastia Resección fístula reno-cutánea Resección fístula reno-viseral Pieloplastia por reintervención 13 9 13 12 13 13 OTRAS OPERACIONES EN RIÑON 9170 9171 Aspiración, resección o esclerosante (pecutánea) Nefropexia marsupialización, de quiste e inyección 7 10 OPERACIONES PARA DIÁLISIS RENAL 9180 9183 9184 9185 Colocación o retiro de cateter peritoneal Construcción de fístula arteriovenosa con o sin injerto sintético o autólogo Implantación de cánula arteriovenosa (Scribner) Implantación de cáteter subclavio, femoral, yugular o peritoneal por punción 9 13 8 7 TRASPLANTE 9190 9191 Trasplante renal Nefrectomía (donante) 23 20 2. URETER INCISIÓN EN URETER 9201 9202 9203 Exploración ureter Meatotomía ureteral abierta Ureterolitotomía (vía abierta) 10 10 12 RESECCIONES EN EL URETER 9210 9212 9213 9214 9215 9216 Diverticulectomía ureteral Resección de ureterocele (transuretral) Resección de ureterocele (vía abierta) Resección de fístula urétero-cutánea Resección de fístula urétero-viseral Ureterectomía residual DERIVACIONES URETERALES 12 9 12 12 12 12 9220 9222 9223 9224 9225 Ureterostomía cutánea Ureteroenterostomía cutánea Ureteroneoileostomía cutánea Ureteroneoproctostomía (anastomosis ureteres a recto aislado in situ) Reemplazo ureteral por intestino 12 22 22 22 22 ANASTOMOSIS EN URETER 9240 9241 9242 Ureteroneocistostomía (anastomosis ureterovesical o ureterovesical) Ureteroneocistostomía con técnica de alargamiento vesical Uretero ureterostomía reimplantación 13 13 13 OPERACIONES PLÁSTICAS EN URETER 9250 9251 9252 9253 Ureterolisis Pieloureterolisis con transposición intraperitoneal Ureteroplastia Ureterorrafia 10 13 13 8 3. VEJIGA INCISIONES EN VEJIGA 9301 9302 9303 Extracción de cuerpo extraño en vejiga (vía abierta) Cistolitotomía Cistotomía suprapúbica (talla vesical) 10 10 8 ESCISIONES DE LESIÓN EN LA VEJIGA POR VÍA TRANSURETRAL 9310 9311 Resección fulguración tumor vesical Resección cuello vesical 12 12 ESCISIONES DE LESIÓN EN LA VEJIGA POR VÍA ABIERTA 9320 9321 9322 9323 Diverticulectomía de vejiga Plastia de cuello vesical Resección fulguración tumor vesical Resección transvesical cuello vesical 12 12 12 12 RESECCIONES EN VEJIGA 9330 9331 9332 9333 9334 Cistectomía parcial Cistectomía total Cistectomía radical (total más linfadenectomía más derivación.) Linfadenectomía retroperitoneal Exanteración pélvica completa RECONSTRUCCIONES DE LA VEJIGA 11 12 13 13 20 9340 9341 9342 9343 9344 9345 9346 9347 Colocistoplastia (Sigmoídoplastía) Ileocistoplastia Ileo ceco cistoplastia Cistopexia vaginal Cistopexia retropúbica Gastrocistoplastia Cistouretropexia Cistouretropexia vaginal con control endoscópico 22 22 22 8 12 20 8 12 OTRAS REPARACIONES Y OPERACIONES PLÁSTICAS EN LA VEJIGA 9350 9351 9352 9353 Cistorrafia Corrección fístula vesical, vésico entérica, vésico vaginal Vesicostomía cutánea Corección de fístula vésico-cutánea 8 12 9 11 OTRAS OPERACIONES EN LA VEJIGA 9370 9371 9374 9375 4. Correccion extrofia vesical Drenaje perivesical Tratamiento hidrostático para tumor vesical Resección por persistencia del uraco (Incluye quiste del uraco) 20 8 10 12 URETRA INCISIONES EN LA URETRA 9401 9402 9403 Uretrolitotomía Uretrostomía Extracción cuerpo extraño uretral 10 8 10 OPERACIONES SOBRE EL MEATO URETRAL 9410 9411 9412 9413 Extirpación carúnculas uretrales Meatoplastia Meatotomía uretral Resección de prolapso mucosa uretral 5 5 5 5 ESCISIONES DE LESIÓN EN LA URETRA 9420 9422 9423 9424 Diverticulectomía uretral Uretrectomía radical Uretrectomía simple Uretrorrafia 12 13 10 9 REPARACIONES Y OPERACIONES PLÁSTICAS EN LA URETRA 9430 9431 9432 9433 Resección de fístula uretro rectal Cierre de uretrostomía Uretrocistopexia retropúbica Uretroplastia 13 6 11 12 9434 9435 9436 9437 9438 Uretroplastia con otros tejidos Fistulectomía uretro-cutánea y uretroplastia Uretrocistopexia con control endoscópico Resección de fístula uretrocutánea Uretroplastia transpúbica 13 13 11 11 13 DILATACIONES DE LA URETRA 9440 9441 Dilatación de la uretra Uretrotomía interna 5 9 OTRAS OPERACIONES EN LA URETRA 9450 9452 9453 9454 9455 9456 Operación para incontinencia urinaria masculina Esfinterotomía Extirpación y/o electrofulguración lesiones uretrales (vía abierta) Resección de valvas congénitas uretrales (vía: abierta) Drenaje absceso periuretral Drenaje de absceso urinoso 13 11 10 10 5 12 5. PRÓSTATA Y VESÍCULAS SEMINALES INCISIONES EN PRÓSTATA 9501 9502 Drenaje perineal absceso próstata Prostatolitotomía 8 10 RESECCIONES EN PRÓSTATA 9510 9511 9512 9513 9514 Prostatectomía abierta Prostatectomía transuretral Prostatectomía radical Prostatocistectomía (seguida de derivación) Prostatectomía total 12 13 20 21 13 INCISIONES Y/O RESECCIONES EN VESÍCULAS SEMINALES 9520 9521 Vesiculotomía seminal Vesiculectomía (espermatocistectomía) 13 13 OTRAS OPERACIONES EN LA PRÓSTATA Y VESÍCULAS SEMINALES 9531 Linfadenectomía pélvica 13 6 TESTÍCULO, TÚNICA VAGINAL, ESCROTO Y CORDÓN ESPERMÁTICO TRATAMIENTOS QUIRÚRGICOS DE HIDROCELE, HEMATOCELE, PIOCELE Y VARICOCELE 9601 9602 9603 Hidrocelectomía Incisión y/o drenaje del cordón espermático, escroto o testículo Resección del hematocele; incluye cordón espermático, túnica vaginal 9 6 9 9604 9605 9606 Varicocelectomía Aspiración de hidrocele Cirugía genitales ambiguos 9 6 20 RESECCIONES LESIONES EN ESCROTO 9620 9621 9622 9623 9624 Fistulectomía del escroto Fulguración de lesión escrotal Resección parcial del escroto Resección total del escroto y reconstrucción con plastias cutáneas Drenaje de absceso escrotal o perineal. 8 4 10 13 5 RESECCIONES EN TESTÍCULO 9630 9631 9632 9633 Criptorquidectomía Orquidectomía Orquidectomía radical Linfadenectomía retroperitoneal; incluye clasificatoria, cistorreductora 9 9 9 12 REPARACIONES Y OPERACIONES PLÁSTICAS EN TESTÍCULO 9640 9641 9642 Implante prótesis Orquidorrafia Implante de testículo en tejidos vecinos por destrucción del escroto 7 9 13 FIJACIONES QUIRÚRGICAS EN TESTÍCULO 9650 9651 Fijación testicular profiláctica Orquidopexia 8 10 OTRAS OPERACIONES EN TESTÍCULO, TUNICA VAGINAL, ESCROTO Y CORDON ESPERMÁTICO 9660 9661 9662 9663 9664 9665 7. Extracción cuerpo extraño del escroto Extracción cuerpo extraño del testículo cordón espermático, túnica vaginal Reducción quirúrgica torsión del cordón espermático Resección de apéndice testicular Resección quiste sebáceo escroto Sutura herida escroto 5 9 9 9 4 4 EPIDIDIMO Y CONDUCTO DEFERENTE OPERACIONES EN EPIDÍDIMO Y CONDUCTO DEFERENTE 9701 9703 9704 9705 9706 9707 Vasectomía (deferentectomía) Epididimectomía Epididimovasostomía Espermatocelectomía (Resección quiste del epidídimo) Incisión y drenaje del epidídimo Reconstrucción de conducto deferente seccionado (vasovasostomía) 5 9 13 9 7 13 8. PENE OPERACIONES EN PREPUCIO 9801 9802 9803 Prepuciotomía; incluye reducción quirúrgica de parafimosis Fulguración de condilomas venéreos Circuncisión 7 4 6 AMPUTACIONES DEL PENE 9810 9811 9812 Amputación parcial del pene Amputación total del pene Amputación total del pene; incluye linfadenectomía 10 12 13 REPARACIONES Y OPERACIONES PLÁSTICAS EN PENE 9820 9821 9822 9823 9824 9825 9826 9827 9828 9829 Corrección epispadias o hipospadias Extirpación de Cordée (cuerda) Extirpación de nódulos de la enfermedad de Peyronie Extirpación de nódulos de la enfermedad de Peyronie con injerto de piel Retiro de prótesis peneana Implante intracavernoso para tratamiento quirúrgico de la impotencia Plastia del frenillo peneal Reconstrucción peneana Corrección de angulación peneana Inyección de placas de fibrosis de pene 20 7 10 13 11 13 4 13 7 3 OTRAS OPERACIONES EN PENE 9840 9841 Incisión y drenaje flegmón peneano Intervenciones para priapismo; incluye punción o drenaje cuerpos cavernosos Derivación safeno cavernosa o cavernosa esponjosa para priapismo Sutura herida pene 9842 9843 6 10 13 6 DEC-REGL 2423 DE 1996 ARTÍCULO 12. Establézcase para las intervenciones quirúrgicas de la Mama, la siguiente nomenclatura y clasificación: 1. MAMA INCISIONES SOBRE LA MAMA 10101 10102 Mastotomía; incluye drenaje de la mama Extracción cuerpo extraño mama; incluye granuloma 3 4 RESECCIONES SOBRE LA MAMA 10111 10112 10113 10114 10116 Mastectomía radical modificada o simple ampliada con implante Mastectomía radical modificada o simple ampliada sin implante Mastectomía radical Estirpación fibroadenoma Cuadrantectomía con o sin vaciamiento 12 11 12 5 9 10117 Resección quiste 5 OTRAS OPERACIONES EN LA MAMA 10120 10121 Escisión tejido aberrante mama (glándula supernumeraria) Resección ginecomastia 5 6 DEC-REGL 2423 DE 1996 ARTÍCULO 13. Establézcase para las intervenciones quirúrgicas de Ginecología la siguiente nomenclatura y clasificación: 1 OVARIO INCISIONES EN OVARIO 11101 Ooforostomía; incluye drenaje de absceso o quiste 7 RESECCIONES PARCIALES LESIÓN EN OVARIO 11110 11111 11112 11113 Resección cuneiforme de ovario Resección quiste o tumor de ovario Resección quiste paraovárico Resección quiste o tumor de ovario y biopsia contralateral 7 7 7 8 RESECCIONES EN OVARIO 11120 11121 Ooforectomía Salpingooforectomía 7 7 OPERACIONES PLÁSTICAS EN OVARIO 11130 11131 11132 Ooforopexia Ooforoplastia Oofororrafia 7 7 7 OTRAS OPERACIONES EN OVARIO 11140 Liberación adherencias de ovario (ovariolisis con microcirugía) 10 2 TROMPA DE FALOPIO RESECCIÓN EN TROMPA DE FALOPIO 11201 Salpingectomía 7 INCISIONES Y ANASTOMOSIS EN LA TROMPA DE FALOPIO 11210 11211 11212 11213 Salpingohisterostomía Salpingooforostomía Salpingostomía y anastomosis trompa de Falopio (Microcirugía) Salpingostomía y drenaje trompa de Falopio OPERACIONES PLÁSTICAS EN LA TROMPA DE FALOPIO 10 10 10 10 11220 11221 11222 Salpingoplastia; incluye uso de dispositivos protésicos Salpingorrafia Salpingooforoplastia (operación de Estes) 10 10 10 INSUFLACIONES EN LA TROMPA DE FALOPIO 11230 11231 Hidrotubación trompa de Falopio Insuflación trompa de Falopio 2 2 OTRAS OPERACIONES EN LA TROMPA DE FALOPIO 11240 11241 11242 Resección de tumor trompa de Falopio Resección adherencia trompa de Falopio (salpingolisis con microcirugía) Sección y/o ligadura de trompa de falopio (Pomeroy) 7 10 6 3 LIGAMENTO ANCHO OPERACIONES SOBRE LIGAMENTO ANCHO 11300 11301 11302 Drenaje de absceso o hematoma Extirpación tumor de ligamento ancho Histeropexia 6 9 7 4 ÚTERO INCISIONES EN EL ÚTERO 11400 11401 11402 Histerotomía total abdominal, por endometritis Histerotomía Traquelectomía 8 7 4 ESCISIONES LESIÓN UTERINA 11410 11411 11412 11413 Miomectomía Extirpación pólipo cuello uterino Extracción cuerpo extraño anticonceptivos Resección de pólipo endometrial intrauterino; incluye dispositivos 11 3 3 3 OPERACIÓN INTRAUTERINA 11430 Legrado uterino ginecológico (terapéutico o diagnóstico) 3 OPERACIONES SOBRE CUELLO UTERINO 11440 11441 11442 Amputación del cérvix Conización Cerclaje del istmo (orificio interno cuello) OPERACIONES PLÁSTICAS EN ÚTERO O CUELLO UTERINO 5 5 5 11460 11461 11462 11463 Histeroplastia (operación de Strasman) Histerorrafia Traqueloplastia Traquelorrafia 12 7 5 5 OTRAS OPERACIONES EN ÚTERO 11470 11471 11472 11473 11474 11475 11476 11477 11478 Histerectomía abdominal (total o subtotal) Histerectomía abdominal radical Histerectomía abdominal ampliada Histerectomía vaginal Histerectomía vaginal radical Liberación de adherencias del útero Exenteración o evisceración pélvica Extracción de dispositivo perdido extrauterino intraabdominal Implantación intrauterina de platinas radioactivas 11 13 12 11 12 7 20 9 4 5 VAGINA INCISIONES EN VAGINA 11500 11501 11502 11503 11504 Drenaje absceso o hematoma cúpula vaginal Colpotomía (incisión del fondo de saco de Douglas) Drenaje vagina Incisión de septum vaginal Vaginoperineotomía 4 3 3 5 5 RESECCIONES EN VAGINA 11520 11521 11522 11523 11524 11525 Colpectomía Colpocleisis Extirpación del tabique vaginal Himenectomía Vaginectomía Resección tumor benigno de vagina 8 7 6 3 12 6 OTRAS OPERACIONES EN LA VAGINA Y ANEXOS 11530 Cierre fístula vaginal (por cualquier vía) 11 CORRECCIONES QUIRÚRGICAS DE COLPOCELE Y RECTOCELE 11540 11541 11542 11543 11545 11546 Colporrafia anterior; incluye corrección quirúrgica del cistocele y uretrocele I, II y III Colporrafia anterior y posterior Colporrafia posterior; incluye corrección quirúrgica de rectocele I, II y III Operación de Manchester(colporrafia anterior con amputación de cuello) Uretrocolpopexia vía abdominal o vaginal Colpopexia; incluye prolapso de cúpula con muñón restante 6 7 6 9 10 11 OTRAS OPERACIONES PLÁSTICAS EN LA VAGINA 11550 11551 Construcción vagina artificial Reconstrucción vagina 13 10 6 VULVA Y/O PERINÉ INCISIONES (NO OBSTÉTRICAS) EN LA VULVA O PERINÉ 11600 11601 11602 11603 Drenaje absceso de episiorrafia Drenaje absceso glándula de Bartholín Extracción cuerpo extraño periné Extracción cuerpo extraño vulva 3 2 3 3 EXTIRPACIONES DE LESIONES EN LA VULVA Y PERINÉ 11610 11611 11612 11613 Fulguración vulva Resección glándula de Skene Resección tumor benigno vulva; incluye tumores de periné, tumores paravaginales Limpieza, debridamiento y cierre de dehiscencia de episiorrafia 2 6 7 4 ESCISIONES EN GLÁNDULA DE BARTHOLIN 11620 11621 Resección glándula de Bartholín (Bartholinectomía) Drenaje absceso glándula de Bartholín y marsupialización 6 4 OTRAS ESCISIONES DE LA VULVA Y PERINÉ 11630 11631 11632 11633 11634 Clitoridectomía; incluye amputación parcial Vulvectomía radical; incluye linfadenectomía extraperitoneal Vulvectomía simple Resección de endometrioma perineal Resección granuloma vulvo-perineal 5 13 10 5 4 OPERACIONES PLÁSTICAS EN LA VULVA Y PERINÉ 11640 11641 11642 Cierre fístula perineal Corrección desgarroperineal en atención del parto Corrección desgarro perineall I o II, sin atención del parto 8 8 5 DEC-REGL 2423 DE 1996 ARTÍCULO 14. Establézcase para las intervenciones quirúrgicas y procedimiento de Obstetricia, la siguiente nomenclatura y clasificación: 1 ÚTERO PROCEDIMIENTOS OBSTÉTRICOS NO QUIRÚRGICOS 12101 12102 12103 Parto normal incluye episiorrafia y/o perineorrafia Parto intervenido (forceps o espátulas) Extracción de placenta, sin atención del parto 7 7 3 PROCEDIMIENTOS QUIRÚRGICOS 12110 12111 12112 12113 Cesárea Legrado uterino (obstétrico); incluye por aborto aborto incompleto o endometritis puerperal Amniocentesis Resección embarazo ectópico 8 4 3 8 DEC-REGL 2423 DE 1996 ARTÍCULO 15. Establézcase para las intervenciones quirúrgicas y procedimiento de Ortopedia y Traumatología, la siguiente nomenclatura y clasificación: 1 HOMBRO Y BRAZO INCISIONES EN HUESO 13100 13101 13102 13103 13104 13105 Drenaje, curetaje, secuestrectomía, de escápula y clavícula Drenaje, curetaje, secuestrectomía, de húmero Extracción de depósitoscalcáneos o bursa subdeltoideos o intratendinosos Liberación retracción escapular para parálisis ERB (técnica Sever) Artrotomía con exploración, drenaje, biopsia cuerpo extraño o sinovectomía, de articulación glenohumeral (hombro) Artrotomía con exploración, drenaje, biopsia y extracción de cuerpo extraño, de articulación acromioclavicular o externo clavicular 5 8 5 8 8 5 EXTRACCIONES DE CUERPO EXTRAÑO INTRAÓSEO O DE ELEMENTOS DE OSTEOSÍNTESIS 13110 13111 13112 13113 Extracción cuerpo extraño de escápula o clavícula Extracción cuerpo extraño de húmero Extracción no quirúrgica de material de osteosíntesis en hombro o brazo Extracción quirúrgica de material de osteosíntesis en hombro o brazo 5 7 3 5 OSTEOTOMIAS Y RESECCIONES PARCIALES EN DIÁFISIS 13120 13121 13122 13123 13124 Osteotomía en escápula o clavícula Osteotomía en húmero Hemidiafisectomía en clavícula Hemidiafisectomía en húmero Claviculectomía parcial o total 7 9 7 9 6 OTRAS RESECCIONES ÓSEAS 13130 13131 13132 Resección extremo acromión Resección extremos clavícula Resección epicóndilo o epitróclea 7 7 7 OPERACIONES PLÁSTICAS EN HUESO Y RESECCIÓN DE TUMORES 13140 13141 13142 13143 Injerto óseo en clávicula Injerto óseo en húmero Revisión y/o reconstrucción de muñón de amputación hombro o brazo Resección tumor benigno huesos hombro 8 10 6 7 13144 13145 13146 13147 13148 13149 Resección tumor benigno húmero Resección tumor maligno huesos hombro Resección tumor maligno húmero Escapulopexia Acromioplastia; incluye resección calcificaciones Escisión tumor benigno clavícula o escápula, sin injerto 7 12 8 10 9 5 REDUCCIONES CERRADAS DE FRACTURA Y DE LUXOFRACTURA 13150 13151 13152 Reducción cerrada fractura escápula Reducción cerrada fractura clavícula Reducción cerrada fractura húmero 3 3 6 REDUCCIONES ABIERTAS DE FRACTURA SIN ELEMENTOS DE OSTEOSÍNTESIS 13160 13161 13162 Reducción abierta fractura escápula Tratamiento fractura abierta de clavícula Reducción abierta fractura húmero 6 7 7 FIJACIONES ÓSEAS CON ELEMENTOS DE OSTEOSÍNTESIS 13170 13171 Osteosíntesis en clavícula Osteosíntesis en húmero 7 11 AMPUTACIONES Y/O DESARTICULACIONES 13180 13181 13182 Amputación intertoracoescapular Amputación del brazo Desarticulación del hombro 12 8 12 REIMPLANTES 13190 Reimplante de miembro superior a nivel del brazo 22 2 ANTEBRAZO Y CODO INCISIONES EN HUESO 13200 13211 13212 Drenaje, curetaje, secuestrectomía, de cúbito o radio Extracción no quirúrgica de material de osteosíntesis en antebrazo Extracción quirúrgica de material de osteosíntesis en antebrazo 8 3 5 OSTEOTOMIAS Y RESECCIONES PARCIALES EN DIÁFISIS 13220 13221 Osteotomía de cúbito o radio Hemidiafisectomía en cúbito o radio 9 9 OTRAS RESECCIONES ÓSEAS 13230 Resección olecranón 7 13231 13232 13233 Resección cabezas de radio Resección extremo distal cúbito Resección tercio distal cúbito con artrodesis radio cubital distal 7 7 8 OPERACIONES PLÁSTICAS EN HUESO Y RESECCION DE TUMORES 13240 13241 13242 13243 13244 Injerto óseo en cúbito o radio Epifisiodesis cúbito y radio Revisión y/o reconstrucción de muñón de amputación antebrazo Resección tumor benigno cúbito o radio Resección tumor maligno cúbito o radio 10 9 6 7 8 REDUCCIONES CERRADAS DE FRACTURA Y DE LUXOFRACTURA 13250 13251 13252 Reducción cerrada fractura codo Reducción cerrada fractura cúbito o radio Reducción cerrada fractura de colles REDUCCIONES ABIERTAS OSTEOSÍNTESIS 13260 13261 13262 DE 6 6 6 FRACTURA SIN ELEMENTOS DE Reducción abierta fractura codo Reducción abierta fractura cúbito y radio Reducción abierta de luxación radiocubital distal 7 7 8 FIJACIONES ÓSEAS CON ELEMENTOS DE OSTEOSÍNTESIS 13270 13271 13272 13273 Osteosíntesis en codo Osteosíntesis en cúbito o radio Osteosíntesis en cúbito y radio Tratamiento fractura de colles 11 9 10 9 AMPUTACIONES Y/O DESARTICULACIONES 13280 13281 13282 Amputación del antebrazo Desarticulación del codo Desarticulación de la muñeca 8 8 8 REIMPLANTES 13290 Reimplante de miembro superior a nivel del antebrazo 22 3. PELVIS Y CADERA INCISIÓN EN HUESO 13300 Drenaje, curetaje, secuestrectomía, de pelvis EXTRACCIONES OSTEOSÍNTESIS 13310 DE CUERPO EXTRAÑO Extracción cuerpo extraño de pelvis O 8 DE ELEMENTOS DE 7 13311 13312 Extracción no quirúrgica de material de osteosíntesis pelvis Extracción quirúrgica de material de osteosíntesis pelvis 3 7 OSTEOTOMIAS Y RESECCIONES PARCIALES EN HUESO 13320 13321 Osteotomía de pelvis Resección parcial del ilíaco 21 7 OPERACIONES PLÁSTICAS EN HUESO Y RESECCION DE TUMORES 13340 13341 13342 13343 Injerto óseo en pelvis Revisión y/o reconstrucción de muñón de amputación pelvis Resección tumor benigno huesos pelvis Resección tumor maligno huesos pelvis 10 8 8 12 REDUCCIÓN CERRADA DE FRACTURA Y DE LUXOFRACTURA 13350 Reducción cerrada fractura pelvis 6 REDUCCIÓN ABIERTA DE FRACTURA SIN ELEMENTOS DE OSTEOSÍNTESIS 13360 Reducción abierta fractura pelvis 12 FIJACIONES ÓSEAS CON ELEMENTOS DE OSTEOSÍNTESIS 13370 13371 Osteosíntesis de acetábulo, reborde posterior Osteosíntesis de acetábulo, compuesta (anterior, posterior y superior) 12 21 AMPUTACIONES Y/O DESARTICULACIONES 13380 13381 Hemipelvectomía Desarticulación de la cadera 20 12 4. MUSLO Y RODILLA INCISIONES EN HUESO 13400 13401 Drenaje, curetaje, secuestrectomía, de fémur Drenaje, curetaje, secuestrectomía, de rótula 9 4 EXTRACCIONES DE CUERPO EXTRAÑO INTRAÓSEO O DE ELEMENTOS DE OSTEOSÍNTESIS 13410 13411 13412 13413 Extracción cuerpo extraño de fémur Extracción cuerpo extraño de rótula Extracción no quirúrgica de material de osteosíntesis, en muslo o rodilla Extracción quirúrgica de material de osteosíntesis, en muslo o rodilla OSTEOTOMÍAS Y RESECCIONES PARCIALES EN DIÁFISIS 8 4 3 5 13420 13421 13422 Osteotomía simple de fémur Hemidiafisectomía en fémur Osteotomía del cuello femoral 10 10 13 OTRAS RESECCIONES ÓSEAS 13430 Patelectomía o hemipatelectomía 8 OPERACIONES PLÁSTICAS EN HUESO Y RESECCION DE TUMORES 13440 13441 13442 13443 13444 13445 Injerto óseo en fémur Revisión y/o reconstrucción de muñón de amputación muslo Resección tumor benigno fémur Resección tumor benigno rótula Resección tumor maligno fémur Resección tumor maligno rótula 11 8 8 6 9 6 REDUCCIONES CERRADAS DE FRACTURA Y DE LUXOFRACTURA 13450 13451 Reducción cerrada fractura fémur Reducción cerrada fractura rótula 8 5 REDUCCIÓN ABIERTA DE FRACTURA SIN ELEMENTOS DE OSTEOSÍNTESIS 13461 Reducción abierta fractura rótula 5 FIJACIONES ÓSEAS CON ELEMENTOS DE OSTEOSÍNTESIS 13470 13471 13472 Osteosíntesis en fémur (diáfisis) Osteosíntesis en fémur (cuello, intertrocantérica, supracondilea) Osteosíntesis en rótula 12 13 6 AMPUTACIONES Y/O DESARTICULACIONES 13480 13481 Amputación del muslo Desarticulación de la rodilla 9 8 5. PIERNA, TOBILLO Y PIE INCISIONES EN HUESO 13500 13501 13502 13503 Drenaje, curetaje, secuestrectomía, de tibia o peroné Drenaje, curetaje, secuestrectomía, de huesos pie (excepto falanges) Drenaje, curetaje, secuestrectomía, falanges pie (una a dos) Drenaje, curetaje, secuestrectomía, falanges pie (tres o más) 9 5 4 5 EXTRACCIÓNES DE CUERPO EXTRAÑO INTRAÓSEO O DE ELEMENTOS DE OSTEOSÍNTESIS 13510 Extracción cuerpo extraño de tibia o peroné 8 13511 13512 13513 Extracción cuerpo extraño pie Extracción no quirúrgica de material de osteosíntesis en pierna, tobillo o pie Extracción quirúrgica de material de osteosíntesis en pierna, tobillo o pie 5 3 5 OSTEOTOMÍAS Y RESECCIONES PARCIALES EN DIÁFISIS 13520 13521 13522 13523 13524 13525 Osteotomía de tibia o peroné Osteotomía de huesos pie Osteotomía falanges pie (una a dos) Osteotomía falanges pie (tres o más) Hemidiafisectomía en tibia y peroné Hemidiafisectomía en huesos pie 12 7 5 6 9 7 OTRAS RESECCIONES ÓSEAS 13530 Astragalectomía 9 OPERACIONES PLÁSTICAS EN HUESO Y RESECCION DE TUMORES 13540 13541 13542 13543 13544 13545 13546 13547 13548 13549 Injerto óseo en tibia o peroné Injerto óseo en pie Epifisiodesis tibia o peroné Revisión y/o reconstrucción de muñón de amputación pierna Revisión y/o reconstrucción de muñón de amputación pie o de tres o más artejos Revisión y/o reconstrucción de muñón de amputación artejos pie (uno a dos) Resección tumor benigno tibia o peroné Resección tumor benigno huesos pie Resección tumor maligno tibia o peroné Resección tumor maligno huesos pie 11 8 9 8 5 3 7 6 8 7 OTRAS OPERACIONES PLÁSTICAS 13550 13551 13552 13553 13554 13555 13556 13557 13558 Alargamiento miembros inferiores Corrección hallux valgus Corrección pie cavo Corrección pie cavo equino Corrección pie convexo Corrección pie tallus valgus Corrección pie varus equino Reimplante de la pierna Reimplante de pie 12 6 12 12 12 12 12 20 20 REDUCCIONES CERRADAS DE FRACTURA Y DE LUXOFRACTURA 13560 13561 13562 13563 13564 Reducción cerrada fractura tibia y peroné Reducción cerrada fractura peroné Reducción cerrada fractura tarso y/o metatarso Reducción cerrada falanges pie (una a dos) Reducción cerrada falanges pie (tres o más) 8 6 6 4 5 13565 Reducción cerrada luxo fractura cuello pie 8 REDUCCIONES ABIERTAS DE FRACTURA SIN ELEMENTOS DE OSTEOSÍNTESIS 13570 13571 13572 13573 13574 Reducción abierta fractura tibia y/o peroné Reducción abierta fractura tarso o metatarso Reducción abierta fractura falanges pie (una a dos) Reducción abierta fractura falanges pie (tres o más) Reducción abierta de luxo fractura cuello pie 10 7 6 7 10 FIJACIONES ÓSEAS CON ELEMENTOS DE OSTEOSÍNTESIS 13580 13581 13582 13583 Osteosíntesis en tibia o peroné Osteosíntesis de luxo fractura o fractura cuello pie Osteosíntesis hueso de pie Aplicación de tutores externos 12 11 8 8 AMPUTACIONES Y/O DESARTICULACIONES 13590 13591 13592 13593 13594 13595 13596 Amputación de la pierna Amputación del pie Amputación de dedos pie (uno a dos) Amputación dedos pie (tres o más) Desarticulación pie; incluye mediotarsiana (Chopart), tarsometatarsiana (Lisfranc), supramaleolar (Syme) Desarticulación dedos pie (uno a dos) Desarticulación dedos pie (tres o más) 8 7 4 5 8 4 5 6. COLUMNA VERTEBRAL Y TÓRAX INCISIONES EN HUESO 13600 13601 Drenaje, curetaje, secuestrectomía, de esternón o costillas Drenaje, curetaje, secuestrectomía, de columna vertebral 5 9 EXTRACCIONES DE CUERPO EXTRAÑO INTRAÓSEO O DE ELEMENTOS DE OSTEOSÍNTESIS 13610 13611 13612 Extracción cuerpo extraño de esternón o costillas Extracción quirúrgica de material de osteosíntesis columna vertebral Extracción cuerpo extraño de columna vertebral 5 7 9 OSTEOTOMÍA Y RESECCIÓN PARCIAL EN DIÁFISIS 13620 Osteotomía esternón o costillas 6 RESECCIÓN ÓSEA 13630 Coccigectomía 8 OPERACIONES PLÁSTICAS EN HUESO Y RESECCIÓN DE TUMORES 13640 13641 Injerto óseo en columna vertebral Resección tumor benigno en columna vertebral 11 12 REDUCCIONES CERRADAS DE FRACTURA Y DE LUXOFRACTURA 13650 13651 13652 13653 Reducción cerrada fractura columna cervical Reducción cerrada fractura columna dorsal o lumbar Reducción cerrada fractura coxis Reducción cerrada fractura costal; incluye una o más costillas 7 7 3 3 REDUCCIONES ABIERTAS DE FRACTURA SIN ELEMENTOS DE OSTEOSÍNTESIS 13660 13661 13662 Reducción abierta fractura costal; incluye una o más costillas Reducción abierta fractura columna cervical Reducción abierta fractura columna dorsal o lumbar; incluye apófisis transversa, cuerpo vertebral, elementos posteriores de la columna 7 10 10 FIJACIONES ÓSEAS CON ELEMENTOS DE OSTEOSÍNTESIS 13670 13671 Artrodesis posterior de columna con instrumentación Artrodesis anterior de columna con instrumentación 20 21 7. ARTICULACIONES INCISIONES EN ARTICULACIONES 13700 13701 13702 13703 13704 13705 13706 Artrotomía en hombro Artrotomía en codo Artrotomía en muñeca Artrotomía en cadera Artrotomía en rodilla Artrotomía en cuello de pie Artrotomía en pie 5 7 6 7 7 6 5 EXTRACCIONES DE CUERPO EXTRAÑO INTRA ARTICULAR 13710 13711 13712 13713 13714 13715 Extracción cuerpo extraño intra articular hombro Extracción cuerpo extraño intra articular codo Extracción cuerpo extraño intra articular muñeca Extracción cuerpo extraño intra articular cadera Extracción cuerpo extraño intra articular rodilla Extracción cuerpo extraño intra articular en cuello de pie 5 7 6 10 7 6 OPERACIONES EN COMPONENTES ARTICULARES 13720 13721 13722 Resección de disco intervertebral (hernia discal) Meniscectomía rodilla Sinovectomía rodilla 11 8 9 13723 13724 13725 13726 13727 Corrección quirúrgica primaria de lesión en ligamentos de rodilla Corrección quirúrgica rótula luxable Corrección quirúrgica ligamentaria sustitutiva por auto injerto o aloinjerto Movilización articular bajo anestesia Reparación del manguito rotador del hombro 12 9 20 3 12 OPERACIONES PLÁSTICAS EN LAS ARTICULACIONES 13730 13731 13732 13733 13734 13735 13736 Reemplazo protésico de hombro Reemplazo protésico de codo Artroplastia parcial de la cadera Implante total de cadera por prótesis Implante total de rodilla por prótesis Reemplazo protésico cuello de pie Artroplastia falanges pie 21 21 11 21 21 21 6 FIJACIONES ARTICULARES 13740 13741 13742 13743 13744 13745 13746 13747 Artrodesis simple de columna Artrodesis de hombro Artrodesis de codo Artrodesis de cadera Artrodesis de rodilla Artrodesis de pie (triple o cuello de pie) Artrodesis dedos pie (uno a dos) Artrodesis dedos pie (tres o más) 12 12 12 21 20 12 7 8 REDUCCIONES CERRADAS DE LUXACIONES 13750 13751 13752 13753 13754 13755 13756 Reducción cerrada luxación de hombro Reducción cerrada luxación del codo Reducción cerrada de luxación congénita de cadera Reducción displasia uni o bilateral de cadera Reducción cerrada de luxación traumática de cadera Reducción cerrada de luxación traumática de rótula Reducción cerrada de luxación traumática cuello de pie 5 5 12 10 8 5 5 REDUCCIONES ABIERTAS DE LUXACIONES 13760 13761 13762 13763 13764 13765 13766 Reducción abierta de luxación acromio clavicular Reducción abierta de luxación escápulo humeral; incluye antigua o recidivante Reducción abierta de luxación de codo; incluye antigua o recidivante Reducción abierta de luxación congénita de cadera; incluye salter Reducción abierta de luxación traumática de cadera Reducción abierta de luxación traumática de rótula Reducción abierta de luxación cuello pie; incluye antigua o recidivante 8. MÚSCULOS, TENDONES, APONEUROSIS, SINOVÍALES Y NERVIOS, EN MIEMBROS SUPERIORES (EXCEPTO MANO) E INFERIORES INCISIONES EN MÚSCULO, TENDÓN O APONEUROSIS 10 12 12 20 12 10 12 13800 13801 Tenotomía Fasciotomía 3 6 EXTRACCIÓN CUERPO EXTRAÑO 13810 Extracción de cuerpo extraño en bolsa sinovial y/o músculo y/o tendón 6 RESECCIONES DE LESIONES 13820 13821 13822 13823 13824 13825 13826 13827 13828 Resección de ganglión Resección de miositis osificante Resección tumor de fascia y/o músculo y/o tendón Bursectomía Resección higroma rodilla Resección quiste poplíteo (quiste de Baker) Resección de bolsa tendinosa, fascia, músculo o tendón Tenosinovectomía (enfermedad de Quervain) Tenosinovitis infecciosa 6 6 6 6 6 6 6 6 6 OPERACIONES PLÁSTICAS 13830 13831 13832 13833 13834 13835 13836 13837 13838 Sutura de fascia y/o músculo y/o tendón Tenorrafia flexores antebrazo (uno a cuatro), con neurorrafia Tenorrafia flexores antebrazo (cinco o más), con neurorrafia Transposición de músculo Transposición de tendón Cuadricepsplastia Alargamiento del tendón de Aquiles Tenodesis Liberación de adherencias de tendón (tenolisis) 5 20 21 8 8 11 9 8 5 DESCOMPRESIONES Y TRANSPOSICIONES DE NERVIOS 13840 13841 13842 13843 13844 Descompresión nervio brazo Descompresión nervio antebrazo; incluye en túnel carpiano Descompresión nervio muslo o pierna; incluye tratamiento quirúrgico meralgia parestésica Descompresión nervio pie; incluye túnel tarsiano Transposición de nervio en miembro superior 7 7 7 6 7 EXTIRPACIÓN TUMOR EN NERVIO 13850 13851 13852 13853 Resección tumor nervio brazo Resección tumor nervio antebrazo Resección tumor nervio muslo o pierna Resección tumor nervio pie 9 9 10 6 SUTURAS DE NERVIO EN MIEMBROS SUPERIORES 13860 Neurorrafia un nervio brazo 10 13861 13862 13863 13864 13865 13866 13867 Neurorrafia dos nervios brazo Neurorrafia un nervio antebrazo Neurorrafia dos nervios antebrazo Neurorrafia de un nervio en brazo con injerto Neurorrafia de dos nervios en brazo con injerto Neurorrafia de un nervio en antebrazo con injerto Neurorrafia de dos nervios en antebrazo con injerto 12 10 12 12 13 12 13 SUTURAS DE NERVIO EN MIEMBROS INFERIORES 13870 13871 13872 13873 Neurorrafia nervio muslo o pierna Neurorrafia nervio muslo con injerto Neurorrafia nervio pierna con injerto Neurorrafia nervio pie 10 12 12 7 NEURÓLISIS 13880 13881 13883 Neurólisis nervio brazo Neurólisis nervio antebrazo Neurólisis nervio pie 8 8 4 DEC-REGL 2423 DE 1996 ARTÍCULO 16. Establézcase para las intervenciones quirúrgicas y procedimiento en la especialidad de Cirugía de Mano, la siguiente nomenclatura y clasificación: 1. HUESOS INCISIONES EN HUESO 14100 14101 14102 14103 14104 Drenaje, curetaje, secuestrectomía, huesos carpo Drenaje, curetaje, secuestrectomía, metacarpianos ((uno a dos) Drenaje, curetaje, secuestrectomía, metacarpianos (tres o más) Drenaje, curetaje, secuestrectomía, falanges (una a dos) Drenaje, curetaje, secuestrectomía, falanges (tres o más) 5 5 6 4 5 EXTRACCIONES DE CUERPO EXTRAÑO Y RESECCIÓN DE TUMORES 14110 14111 14112 14113 14114 Extracción cuerpo extraño en mano (excepto dedos) Resección tumor óseo benigno en mano, sin injerto Resección tumor óseo benigno en mano, con injerto Resección tumor maligno en mano Extracción cuerpo extraño en dedos 7 6 7 11 6 OSTEOTOMÍAS Y RESECCIONES PARCIALES EN DIÁFISIS 14120 14121 14122 14123 14124 14125 Osteotomía en metacarpiano Osteotomía en falange Hemidiafisectomía metacarpianos (uno a dos) Hemidiafisectomía metacarpianos (tres o más) Hemidiafisectomía falanges (una a dos) Hemidiafisectomía falanges (tres o más) 8 7 6 7 5 6 OTRAS RESECCIONES ÓSEAS 14130 14131 14132 14133 14134 14135 Carpectomía (uno a dos) huesos Carpectomía (tres o más) huesos Resección cabeza de metacarpianos (uno a dos) Resección cabeza de metacarpianos (tres o más) Resección cabeza de falange (una o dos) Resección cabeza de falange (tres o más) 8 10 7 9 7 9 INJERTOS ÓSEOS 14140 14141 14142 14143 14144 14145 Injerto óseo en huesos carpo (excepto escafoides) Injerto óseo en escafoides Injerto óseo en metacarpianos (uno a dos) Injerto óseo en metacarpianos (tres o más) Injerto óseo en falanges (una a dos) Injerto óseo en falanges (tres o más) 7 11 9 10 8 9 REDUCCIONES CERRADAS DE FRACTURA Y DE LUXOFRACTURA 14150 14151 14152 14153 14154 14155 14156 14157 14158 14159 Reducción cerrada fractura huesos carpo Reducción cerrada fractura metacarpianos Reducción cerrada fractura falanges mano Reducción cerrada luxofractura de Bennet Reducción cerrada luxación carpiana Reducción cerrada luxación carpometacarpiana Reducción cerrada luxación metacarpofalángica (una a dos) Reducción cerrada luxación metacarpofalángica (tres o más) Reducción cerrada luxación interfalángica (una a dos) Reducción cerrada luxación interfalángica (tres o más) 5 5 5 6 8 10 9 10 7 8 REDUCCIONES ABIERTA DE FRACTURAS 14160 14161 14162 14163 14164 14165 14166 Reducción abierta fractura huesos carpo Reducción abierta fractura metacarpianos (uno a dos) Reducción abierta fractura metacarpianos (tres o más) Reducción abierta fractura falanges mano (una a dos) Reducción abierta fractura falanges mano (tres o más) Reducción abierta fractura intra articular mano (una a dos) Reducción abierta fractura intra articular mano (tres o más) 10 10 11 10 11 10 11 REDUCCIONES ABIERTAS DE LUXOFRACTURA 14170 14171 14172 14173 14174 14175 14176 Reducción abierta o percutánea fractura o luxo fractura de Bennet Reducción abierta luxación carpiana Reducción abierta luxación carpometarpiana Reducción abierta luxación metacarpofalángica (una a dos) Reducción abierta luxación metacarpofalángica (tres o más) Reducción abierta luxación interfalángica (una a dos) Reducción abierta luxación interfalángica (tres o más) 10 12 10 10 11 10 11 AMPUTACIONES Y/O DE ARTICULACIONES 14180 14181 14182 14183 14184 14185 Amputación y/o desarticulación dedos mano (uno a dos) Amputación y/o desarticulación dedos mano (tres o más) Amputación de la mano Revisión y/o reconstrucción muñón de amputación dedos mano (uno a dos) Revisión y/o reconstrucción muñón de amputación dedos mano (tres o más) Revisión y/o reconstrucción muñón de amputación mano 5 6 8 5 6 6 2 MÚSCULOS Y TENDONES OPERACIONES SOBRE MÚSCULOS 14200 14201 14202 14203 14204 Miotomía mano Miorrafia extensores mano Miorrafia flexores mano (uno a dos) Miorrafia flexores mano (tres o más) Extirpación tumor músculo 4 7 7 8 6 TENORRAFIAS 14210 14211 14212 14213 14214 14215 Tenorrafia extensores mano (uno a dos) Tenorrafia extensores mano (tres o más) Tenorrafia extensores dedos (cada uno) Tenorrafia flexores mano (uno a cuatro), con neurorrafias Tenorrafia flexores mano (cinco ó más) con neurorrafias Tenorrafia flexores dedos (cada uno) 9 10 9 20 21 20 TENODESIS, ALARGAMIENTOS, REINSERCIONES Y TRANSFERENCIAS TENDINOSAS 14220 14221 14222 14223 14224 14225 14226 14227 Tenodesis mano (uno a dos) Tenodesis mano (tres o más) Alargamiento tendón mano (uno a dos) Alargamiento tendón mano (tres o más) Reinserción tendón mano (uno a dos) Reinserción tendón mano (tres o más) Transferencia tendón mano y puño (uno a dos) Transferencia tendón mano y puño (tres o más) 6 7 7 8 10 12 12 13 INJERTOS TENDINOSOS 14230 14231 14232 14233 14234 14235 14236 14237 Injerto de tendón extensor mano (uno a dos) Injerto de tendón extensor mano (tres o más) Injerto de tendón flexor mano (uno a dos) Injerto de tendón flexor mano (tres o más) Injerto de tendón flexor un dedo Injerto de tendón flexor dos o más dedos Primer tiempo injerto tendinoso (implante de silastic) un dedo Primer tiempo injerto tendinoso (implante de silastic) dos dedos 8 9 11 12 20 22 20 22 TENOLISIS 14240 14241 14242 14243 Tenolisis extensores mano (uno a dos) Tenolisis extensores mano (tres o más) Tenolisis flexores mano (uno a dos) Tenolisis flexores mano (tres o más) 7 8 10 12 OTRAS OPERACIONES TENDINOSAS 14250 14251 14252 14253 14254 Corrección quirúrgica dedo en botonera Corrección quirúrgica dedo en cuello de cisne Corrección quirúrgica dedo en martillo Corrección quirúrgica dedo en gatillo (dedo en resorte) Tenotomía mano 11 11 8 6 4 3 ARTICULACIONES, SINOVIALES Y APONEUROSIS INCISIONES Y RESECCIONES EN ARTICULACIONES 14300 14301 14302 14303 14304 14305 14306 Artrotomía en mano Capsulotomía metacarpofalángicas (una a dos) Capsulotomía metacarpofalángicas (tres o más) Capsulotomía interfalángicas (una a dos) Capsulotomía interfalángicas (tres o más) Resección ganglión puño Tenosinovitis infecciosa 6 9 10 9 10 7 10 ARTRODESIS 14310 14311 14312 14313 14314 14315 14316 14317 14318 Artrodesis puño con injerto óseo Artrodesis puño sin injerto óseo Artrodesis trapecio metacarpiana Artrodesis metacarpo falángica Artrodesis una interfalángica Artrodesis interfalángicas, con injerto óseo Artrodesis carpometacarpianas Artrodesis intercarpiana Artrodesis intercarpiana más injerto óseo 13 12 8 7 7 9 8 10 11 ARTROPLASTIAS 14320 14321 14322 14323 14324 14325 Artroplastia puño Artroplastia trapecio metacarpiana Artroplastia metacarpo falángicas (una a dos) Artroplastia metacarpo falángicas(tres o más) Artroplastia interfalángicas (una a dos) Artroplastia interfalángicas (tres o más) 12 9 11 12 11 12 SUTURAS Y REINSERCIONES 14330 14331 Capsulorrafia articulaciones (una a dos) Capsulorrafia articulaciones (tres o más) 7 8 14332 14333 Ligamentorrafia o reinserción ligamentos (una a dos) Ligamentorrafia o reinserción ligamentos (tres o más) 10 11 RESECCIONES EN SINOVIALES 14340 14341 14342 14343 14344 14345 14346 14347 14348 14349 Tenosinovectomía extensores mano (una a dos) Tenosinovectomía extensores mano (tres o más) Tenosinovectomía flexores mano (uno a dos) Tenosinovectomía flexores mano (tres o más) Sinovectomía carpo Sinovectomía una a dos metacarpo falángicas Sinovectomía tres o más metacarpo falángicas Sinovectomía una a dos interfalángicas Sinovectomía tres o más interfalángicas Resección de quiste vaina tendinosa 7 8 10 11 8 7 8 7 8 5 INCISIONES Y RESECCIONES EN APONEUROSIS 14350 14351 Fasciotomía mano Extirpación aponeurosis mano (Enf de Dupuytren) 7 12 4 NERVIOS DESCOMPRESIONES 14400 14401 14402 Descompresión nervio mano Descompresión nervio dedos (uno a dos) Descompresión nervio dedos (tres o más) 7 6 7 EXTIRPACIÓN DE LESIÓN 14410 Resección tumor de nervio mano o dedos 10 SUTURAS EN NERVIO 14420 14421 14422 14423 14424 14425 14426 14427 14428 14429 Neurorrafia un nervio mano Neurorrafia dos nervios mano Neurorrafia de colaterales en un dedo Neurorrafia de colaterales en dos dedos Neurorrafia de colaterales en tres o más dedos Neurorrafia de un nervio en mano con injerto Neurorrafia de dos nervios en mano con injerto Neurorrafia de colaterales en un dedo con injerto Neurorrafia de colaterales en dos dedos con injerto Neurorrafia de colaterales en tres o más dedos con injerto 9 10 6 7 8 11 12 7 8 9 NEURÓLISIS 14430 14431 14432 Neurólisis nervio mano Neurólisis nervio dedos (uno a dos) Neurólisis nervio dedos (tres o más) 8 7 9 5 PIEL CORRECCIONES QUIRÚRGICAS CICATRIZ 14500 14501 14502 14503 Corrección quirúrgica cicatriz en mano con sutura primaria Corrección quirúrgica cicatriz en mano con colgajo a distancia Plastia en Z, mano o dedos (uno a dos) Plastia en Z, mano o dedos (tres o más) 4 11 7 8 CORRECCIONES QUIRÚRGICAS LESIÓNES CONGÉNITAS 14510 14511 14512 14513 14514 14515 14516 14517 14518 14519 Corrección sindactilia (un espacio) Corrección sindactilia (dos espacios) Macrodactilia Tratamiento quirúrgico mano zamba radial Mano hendida en espejo o en langosta Corrección quirúrgica camptodactilia (uno a dos) Corrección quirúrgica camptodactilia (tres o más) Corrección quirúrgica clinodactilia (uno a dos) Corrección quirúrgica clinodactilia (tres o más) Corrección polidactilia (dedos supernumerario) 8 9 12 12 12 8 9 6 7 6 CORRECCIONES QUIRÚRGICAS DE OTRAS LESIONES 14520 14521 14522 Bandas constrictivas (Streeter) Sinostosis radiocubital Deformidad de madelung 7 10 12 6 REIMPLANTES Y TRANSPOSICIONES REIMPLANTES DE MANO O DEDOS 14600 14601 14602 14603 14604 14605 Reimplante de la mano Reimplante de un dedo Reimplante de dos o más dedos Trasplante dedo del pie a mano Pulgarización dedo Transposición dedo 22 22 23 23 13 13 DEC-REGL 2423 DE 1996 ARTÍCULO 17. Establézcase para las intervenciones quirúrgicas de la especialidad de Cirugía Plástica, la siguiente nomenclatura y clasificación: 1. AREA GENERAL INCISIONES Y EXTIRPACIONES DE LESIÓN EN PIEL Y/O TEJIDO CELULAR SUBCUTANEO 15101 Drenaje profundo partes blandas; incluye absceso profundo, flegmón 4 15102 Desbridamiento por lesión superficial, más del 5% área corporal 5 15103 Desbrídamiento por lesión de tejidos profundos, más del 5% área corporal 7 15104 Fistulectomía de piel y/o tejido celular subcutáneo 5 15105 Resección tumor benigno de piel y/o tejido celular subcutáneo, excepto cara 5 15106 Resección tumor benigno piel que requiera reparación con colgajo y/o injerto 7 15107 Resección tumor maligno de piel y/o tejido celular subcutáneo, excepto cara 6 15108 Resección tumor maligno de piel que requiera reparación con colgajo y/o injerto 8 15109 Extracción cuerpo extraño en piel o tejido celular subcutáneo 3 SUTURAS EN PIEL, MUCOSA Y TRATAMIENTOS EN GLÁNDULA 15111 Sutura heridas múltiples, excepto cara (más de tres o una extensa de más de 10 cms) 8 15112 Tratamiento hiperhidrosis axilar 8 15113 Tratamiento hidradenitis 12 INJERTOS 15130 Injerto de piel en área general hasta 5% 8 15131 Injerto de piel en área general entre 6 a 15% 10 15132 Injerto de piel en área general más del 16% 13 15133 Lipoinjerto 6 COLGAJOS 15140 Colgajo de piel regional 7 15141 Colgajo pediculado en varios tiempos 13 15142 Colgajo muscular, miocutáneo y fasciocutáneo 13 TRATAMIENTOS EN QUEMADURAS 15160 Tratamiento quirúrgico quemaduras en área géneral, hasta 5% (tratamiento total) 5 15161 Tratamiento de quemaduras en área general de 6 a 15%(tratámiento total) 8 15162 Tratamiento de quemaduras en área general de 16 a 25%(tratamiento total) 13 15163 Tratamiento de quemaduras en área general de 26% en adelante (tratamiento total) 20 CORRECCIONES QUIRÚRGICAS CICATRIZ O SECUELA DE QUEMADURA 15170 Corrección quirúrgica cicatriz en área general hasta 5% 4 15171 Corrección quirúrgica cicatriz en área general más del 6% 5 15172 Plastia en Z, (una a dos) en área general 6 15173 Plastia en Z, (tres o más) en área general 8 OTRAS OPERACIONES RECONSTRUCTIVAS 15180 Dermolipectomía abdominal 20 15181 Expansores tisulares (1 tiempo) 12 15182 Tratamiento quirúrgico linfedema 13 15183 Dermoabración área general 5 2. ÁREA ESPECIAL INCISIONES Y EXTIRPACIONES DE LESIONES EN PIEL Y FAÑERAS 15200 Onicectomía una a dos uñas 2 15201 Onicectomía tres o más uñas 3 15202 Resección tumor benigno de piel y/o tejido celular subcutáneo, en cara 4 15203 Resección tumor maligno de piel y/o tejido celular subcutáneo, en cara reparación primaria 8 15204 Resección tumor maligno de piel y/o tejido celular subcutáneo, en cara, reparación con colgajo o injerto 10 SUTURAS EN PIEL Y MUCOSA 15210 Sutura herida cara; incluye sutura labios 5 15211 Sutura heridas múltiples cara (más de tres o una extensa de más de 10 cms) 8 15212 Avulsión cuero cabelludo (escalpe) 10 OPERACIONES PLÁSTICAS POR LESIONES CONGÉNITAS 15220 Corrección macro o microstoma 10 15221 Corrección secuelas de labio hendido 10 15222 Queiloplastia 10 15223 Rinoqueiloplastia 13 15224 Reparación de coloboma; incluye naso oculares, oro oculares 10 15225 Resección frenos congénitos labiales 15226 Retroposición quirúrgica de la premaxíla 15227 Resección fosetas labiales 7 10 7 INJERTOS 15230 Injerto de piel en área especial; incluye cara, cuello, genitales, planta de pie, zonas de flexión, (no incluye dedos) 6 15231 Injerto de piel dedos (uno a dos) 4 15232 Injerto de piel dedos (tres o más) 5 15233 Injerto condrocutáneo 7 15234 Injerto región pilosa; incluye barba, ceja 6 15235 Tratamiento qirúrgico para alopecia post secuelas de trauma 7 15236 Injerto óseo en cara 12 15237 Injerto de piel retracción del seno 7 15238 Lipoinjerto 5 COLGAJOS 15240 Colgajo de cuero cabelludo 10 15241 Colgajo de piel a distancia (incluidos varios tiempos) 13 15242 Colgajo libre (con microcirugía) 20 OTRAS OPERACIONES PLÁSTICAS 15250 Reparación oreja; incluye en pantalla, prominente 12 15251 Reconstrucción de la oreja, incluye ausencia de: lóbulo, oreja 20 15252 Réinserción oreja 12 15253 Reparación nariz; incluye corrección aplanamiento de fosas nasales, en silla de montar, implante de nariz 12 15254 Reinserción y reconstrucción nariz 20 15255 Rinoplastia (no estética) 12 15256 Cirugía reparadora de seno; incluye reconstrucción de: areola, pezón, pezón invertido 12 15257 Mamoplastia de reducción 20 15258 Reconstrucción seno con colgajo 21 TRATAMIENTOS EN QUEMADURAS 15260 Tratamiento quirúrgico quemaduras cara 8 15261 Tratamiento quirúrgico quemaduras cuello 8 15262 Tratamiento quirúrgico quemaduras genitales 8 15263 Tratamiento quirúrgico quemaduras en manos (no incluye dedos) 5 15264 Tratamiento quirúrgico quemaduras pie 5 15265 Tratamiento quirúrgico quemaduras zonas de flexión (no incluye dedos); incluye: axila, codo, cuello, dorso de pie, hueco poplíteo, región inguinal 7 15266 Tratamiento quirúrgico quemaduras uno a dos dedos 5 15267 Tratamiento quirúrgico.quemaduras, tres o más dedos 6 CORRECCIONES QUIRÚRGICAS CICATRIZ O SECUELA DE QUEMADURA 15270 Corrección quirúrgica cicatriz en cara 5 15271 Corrección quirúrgica cicatriz en cuello 4 15272 Corrección quirúrgica cicatriz en genitales 4 15273 Plastia en Z (una a dos), en área especial; incluye: cara, cuello, genitales, planta de pie 7 15274 Plastia en Z (tres o más), en área especial; incluye: cara, cuello, genitales, planta de pie 9 15275 Plastia en Z zonas de flexión (no incluye dedos); incluye: axila, codo, cuello, dorso de pie, hueco poplíteo, región inguinal 8 15276 Corrección quirúrgica cicatriz en planta de pie 5 15277 Plastia artejos (una a dos) 5 15278 Plastia artejos (tres o más) 6 OTRAS OPERACIONES RECONSTRUCTIVAS 15280 Corrección parálisis facial 13 15281 Corrección parálisis facial (técnica microquirúrgica) 21 15282 Dermoabración cara (parcial) 15283 Dermoabración cara (total) 15284 Reposición uña de polietileno 8 10 2 DEC-REGL 2423 DE 1996 ARTÍCULO 18. Establézcase para las intervenciones quirúrgicas y procedimiento de las especialidades de Cirugía Oral y Maxilofacial y Dental, la siguiente nomenclatura y clasificación: 1. GLÁNDULAS Y CONDUCTOS SALIVALES OPERACIONES EN GLÁNDULAS Y CONDUCTOS SALIVALES 16100 Cateterización y/o drenaje de glándula salival 4 16101 Adenectomía sublingual, submaxilar o palatina; incluye mucocele, quiste glándula salival 7 16102 Resección radical de glándula salival (excepto parótida); incluye, vaciamiento glanglionar 12 16103 Parotidectomía 13 16104 Resección de mucocele; incluye quiste de glándula salival 5 16106 Cierre o reparación salival sin injerto 6 16108 Exploración glándula salival 6 16109 Sialoplastia 7 16110 Cierre o reparación de fístula glándula salival con injerto 7 16111 Sialolitotomía de Stensen o de Warthon 7 2. CAVIDAD BUCAL, LENGUA Y PALADAR INCISIONES EN CAVIDAD BUCAL 16201 Incisión y drenaje de absceso cavidad bucal, 5 intraoral; incluye hematoma 16202 Incisión y drenaje de abseso, cavidad bocal, extraorál; incluye hematoma 7 16203 Secuestrectomía para osteomiolitis intraoral 7 16204 Secuestrectomía para osteomilitis extraoral 8 16205 Decortización en rama mandibular 8 16206 Curetaje óseo, maxilar o mandibular 8 16207 Marzupialización de ránula 5 OPERACIONES EN LENGUA 16210 Glosectomía total o radical; incluye hemiglosectomía 13 16211 Glosectomía parcial y/o biopsia 10 16212 Resección lesión superficial de lengua 4 16213 Glosopexia; incluye plastia frenillo lingual 5 16214 Glosoplastia; incluye injerto cutáneo o mucoso 16215 Glosorrafia 10 5 OPERACIONES EN UVULA 16230 Uvulotomía 3 16231 Uvulorrafia 3 OPERACIONES EN FARINGE Y PALADAR 16240 Faringoplastia; incluye colgajo faringeo 11 16241 Injerto óseo paladar 12 16242 Palatorrafia; incluye estafilorrafia 11 16243 Extirpación lesión superficial paladar 4 16244 Extirpación lesión profunda paladar; incluye adenoma, lesiones superficiales extensas 6 OTRAS OPERACIONES EN CAVIDAD BUCAL 16261 Estomatorrafia 3 16262 Resección lesión superficial mucosa oral con biopsia 4 16263 Resección lesión profunda mucosa oral; con biopsia; incluye superficial extensa 5 16265 Remoción cuerpo extraño tejidos blandos boca 3 16266 Miotomía músculos masticatorios; incluye parcial de masetero 8 16267 Miotomía macetero 8 16268 Miotomía temporal 8 16269 Miotomía pterigoideo externo 8 TRATAMIENTO DE FÍSTULAS 16270 Cierre fístula oroantral con colgajo bucal; incluye oronasal 8 16271 Resección fístula boca, intraoral 4 16272 Cierre fístula oroantral con colgajo palatino o lingual; incluye oronasal 8 16273 Resección fístula boca, extra-oral 6 16274 Cierre fístula orosinusal y antrostomía, incluye remoción de cuerpo extraño o diente 9 3. MAXILARES Y ARTICULACIÓN TEMPOROMANDIBULAR INTERVENCIONES EN MAXILARES 16300 Osteotomía mentón 10 16301 Osteotorná mandibular por seudoartrosá; incluye corrección de anquilosis con o sin aplicación de prótesis. 11 16302 Osteotomía maxilar para extracción de cuerpo extraño 16303 Osteotomía deslizante 16304 Estudio prequirúrgico ortognático 16305 Osteotomía segmentaria mandibular o maxilar; incluye: fijación maxilo-mandibular, fijación rígida 12 16306 Corticotomía Lefort I, para expansión de maxilar 10 16307 Osteotomía Lefort II 13 16308 Osteotomia Lefort III 13 16309 Osteotomía para corrección microsomía hemifacial 20 8 10 3 OTRAS INTERVENCIONES EN MAXILARES 16310 Cirugía ortognátíca de maxilar inferior; incluye fijación maxilo mandibular, fijación rígida 12 16311 Cirugía ortognática de maxilar superior; incluye Jijación maxilo mandibular, fijación rígida 13 16312 Mandibulectomía parcial simple 11 16313 Mandibulectomía parcial con reconstrucción 13 16314 Resección parcial maxilar 11 OPERACIONES Y PROCEDIMIENTOS EN ARTICULACIÓN TEMPOROMANDIBULAR 16320 Condilectomía maxilar inferior, incluye artrotomía 11 16321 Menisectomía articulación temporomandibular;. incluye resección tubérculo articular del temporal, plastia de cápsula articular, meniscorrafia, meniscopexia 11 16322 Reemplazo total de articulación temporomandibular; incluye injerto de cartílago de crecimiento, reemplazo articular con prótesis 20 16323 Artrocentesis 7 16324 Reducción manual de luxación aguda 5 16325 Reducción manual de luxación con fijación inter maxilar 7 16326 Artrectomía (anquilosis) 11 16327 Coronoidectomía 11 REPARACIONES Y OPERACIONES PLÁSTICAS 16330 Profundización piso bucal 6 16331 Vestibuloplastia sin injerto 6 16332 Ventibuloplastia con injerto 7 16333 Frenillectomía en V (resección cuña) 5 16334 Frenillectomía en Z 5 16335 Exostosis maxilar superior 7 16336 Exostosis mandibular 7 16337 Osteotomía deslizante (visera) 10 INJERTO E IMPLANTES 16340 Injerto óseo autógeno en maxilares; incluye implates protésicos. No incluye procedimiento quirúrgico para toma de injerto 8 16341 Injertos alopiásticos cerámicos 8 16342 Injertos alopiásticos metálicos (técnica de tornillo espiral o autopenetrante) 6 16343 Injertos aloplásticos metálicos (técnica de lámina fenestrada) 7 16344 Injertos aloplásticos metálicos (técnica subperióstica) 8 16345 Implante hidrosilapotita (cada hemimaxilar) 8 16346 Implante hidrosilapotita con expansor de periostio 9 16347 Implante de oseointegración 9 16348 Implante de oseointegración e injerto para elevación del piso de seno maxilar 11 16349 Implante de oseointegración con desplazamiento del nervio dentario inferior e injerto óseo 11 REDUCCIONES CERRADAS DE FRACTURAS EN HUESOS FACIALES 16350 Reducción cerrada fractura de maxilar superior; incluye inmovilización intermaxilar, fijación maxilomandibular, suspensión esquelética, fijación rígida. 8 16351 Reducción cerrada fractura de maxilar inferior; incluye inmovilización intermaxilar 8 16352 Reducción cerrada fracturas alveolares superior o inferior; incluye reimplante dental y fijación 8 16353 Reducción cerrada fractura de malar 7 16354 Reducción cerrada de arco sigomático 7 REDUCCIONES ABIERTAS DE FRACTURAS EN HUESOS FACIALES 16360 Reducción abierta fractura de maxilar superior (Lefort I); incluye inmovilización intermaxilar 10 16361 Reducción abierta fractura de maxilar superior (Lefort II y Ill); incluye fijación intermaxilar 12 16362 Reducción abierta fractura de maxilar inferior; incluye inmovilización intermaxilar 10 16363 Reducción abierta de fractura alveolar superior o inferior; incluye fractura de tuberosidad maxilar, reimplante dental. y fijación 10 4. HUESOS FACIALES REDUCCIONES ABIERTAS DE FRACTURA EN HUESOS FACIALES 16401 Reducción abierta fractura de arco cigomático 10 16402 Reducción abierta fractura de malar; incluye fractura del piso de la órbita (Blow out) 10 16403 Reducción abierta fracturas múltiples de huesos faciales; incluye implante o injerto piso orbitario 12 5. MAXILARES, ENCÍA Y DIENTES EXTIRPACIONES DE LESIONES EN MAXILARES Y CAVIDAD ORAL 16500 Extirpación lesión maligna de encía 4 16501 Extirpación lesión maligna de encía con vaciamiento ganglionar 16502 Resección quiste no odontogénico 7 16503 Exodoncia de incluidos; incluye fijación interdentaria o intermaxilar 7 16504 Resección parcial en bloque, maxilar o mandibular 12 11 16505 Resección tumor benigno de tejidos blandos. 8 16506 Extirpación tumor benigno en maxilar 8 16507 Osteoplastia maxilar de lesión fibro ósea 10 16508 Osteoplastia varios huesos, lesión fibro ósea 12 16509 Mascarilla facial para diagnóstico 4 EXTIRPACIONES DE QUISTES Y TUMORES ODONTOGÉNICOS 16510 Enucleación quiste odontogénico 7 16511 Marsupialización quiste odontogénico 5 16512 Resección tumor odontogénico (excepto tumores no encapsulados) 9 16513 Enucleación de quiste epidermoide, vía intraoral 7 16514 Enucleación de quiste epidermoide, vía extraoral 9 16515 Extirpación de tumor odontogénico encapsulado (preservación de seno o nervio dentario inferior) 7 16516 Extirpación de tumor odontogénico encapsulado (compromiso de nervio dentario inferior o seno maxilar) 9 16517 Extirpación de tumor odontogénico no encapsulado 7 16518 Resección tumor odontogénico no encapsulado con injerto óseo, para reconstrucción inmediata (no incluye toma de injerto) 10 16519 Extirpación de tumor odontogénico cementificante 9 OPERACIONES EN NERVIOS DENTARIOS 16550 Descenso de agujero mentonero 9 16551 Exploración conducto dentario inferior; incluye descompresión, neurectomías 9 16552 Neurectomía maxilar superior 16553 Neurectomía periférica; incluye infraorbitario, largo bucal, lingual, mentonero 10 5 DEC-REGL 2423 DE 1996 ARTÍCULO 19. Establézcase para las intervenciones de Toma de Biopsias, la siguiente nomenclatura y clasificación: Incluye: La efectuada por: Punción, aspiración, curetaje, incisión 1. TEJIDO NERVIOSO BIOPSIAS EN TEJIDO NERVIOSO 17100 Tejido intracraneal 10 17101 Esteroatáxica 10 17102 Médula espinal 9 17103 Meninges vertebrales 9 17104 Nervio periférico superficial 4 17105 Nervio periférico profundo 7 2. ÓRGANOS DE LOS SENTIDOS BIOPSIAS EN OJO 17200 Conducto lagrimal 4 17201 Conjuntiva 4 17202 Córnea 5 17203 Cuerpo ciliar 6 17204 Esclerótica 5 17205 Glándula lagrimal 3 17206 Iris 6 17207 Orbita 6 17208 Párpado 3 BIOPSIAS EN NARIZ 17210 Nariz 3 17211 Pared de senos paranasales 7 BIOPSIA EN OÍDO 17220 Oído externo 3 3. BOCA Y CUELLO BIOPSIAS EN BOCA, FARINGE Y LARINGE 17300 Amígdalas,y/ o vegetaciones adenoides 3 17301 Pared de cavidad bucal 3 17302 Encía 2 17303 Faringe 6 17304 Glándula salival 4 17305 Labio 2 17306 Laringe o cuerda vocal 8 17307 Lengua 3 17308 Paladar y úvula 3 17309 Biopsia de huesos maxilares 4 BIOPSIAS EN GLÁNDULA TIROIDES Y PARATIROIDES 17310 Glándula paratiroides 9 17311 Abierta de tiroides 8 17312 Percutánea de tiroides 4 4. ÓRGANOS INTRATORÁCICOS BIOPSIAS EN ÓRGANOS INTRATORÁCICOS 17400 Bronquio 7 17401 Esófago 6 17402 Organo mediastinal (incluye timo) 9 17403 Pericardio 9 17404 Pleura por punción 4 17405 Pleura por toracotomía 7 17406 Pulmón por punción 5 17407 Pulmón por toracotomía 7 17408 Traquea 5 17409 Endomiocárdica 11 5. ÓRGANOS INTRAABDOMINALES BIOPSIAS EN DIAFRAGMA Y CAVIDAD ABDOMINAL 17500 Diafragma 9 17501 Mesenterio 8 17502 Omento 7 17503 Colon 6 17504 Estómago por laparatomía 8 17505 Intestino delgado 8 17506 Recto o sigmoide 6 BIOPSIAS EN VÍAS BILIARES, BAZO Y PÁNCREAS 17510 Hígado por laparotomía 8 17511 Hígado por punción 4 17512 Páncreas 8 6. GLÁNDULAS SUPRARRENALES Y APARATO GENITOURINARIO BIOPSIAS EN GLÁNDULA SUPRARRENAL Y RIÑÓN 17600 Riñón por lumbotomía 8 17601 Percutánea de riñón 8 17602 Glándula suprarrenal 8 17603 Tejidos perirrenales 8 BIOPSIAS EN VÍAS URINARIAS 17610 Uretra 6 17611 Vejiga por laparotomía 8 17612 Pelvis o uréter 8 17613 Tejido periuretral 8 BIOPSIAS EN ÓRGANOS GENITALES MASCULINOS 17620 Epidídimo 6 17621 Escroto 3 17622 Pene 4 l7623 5 Próstata por punción; incluye perineal, transrectal 17624 Próstata (vía abierta) 7 17625 Testículo, túnica vagina¡ o cordón espermático 7 17626 Conducto deferente 6 BIOPSIAS EN ÓRGANOS GENITALES FEMENINOS EXTERNOS 17630 Clítoris 3 17631 Labio mayor y labio menor 3 17632 Periné 3 17633 Vagina 3 17634 Glándula de Bartholín 3 BIOPSIAS EN ÓRGANOS GENITALES FEMENINOS INTERNOS 17640 Cuello uterino (cérvix) 3 17641 Endometrio 3 17642 Miometrio 8 17643 Ovario 8 17644 Trompa de Falopio 8 7. VASOS SANGUÍNEOS Y LINFÁTICOS BIOPSIAS EN VASOS SANGUÍNEOS Y LINFÁTICOS 17700 Arteria o vena superficial 4 17701 Arteria o vena profunda 7 17702 Ganglio o vaso linfático superficial 4 17703 Ganglio o vaso linfático profundo 7 8 APARATO LOCOMOTOR BIOPSIAS EN HUESO 17800 Médula ósea 5 17801 Periostio 4 17802 Hueso 4 BIOPSIAS EN OTRAS PARTES DEL APARATO LOCOMOTOR 17810 Aponeurosis 3 17811 Tejido sinovial 5 17812 Cápsula articular 4 17813 Cartílago 5 17814 Ligamento 4 17815 Músculo 3 17816 Tendón 3 9 PIEL, MAMA Y ANO BIOPSIA EN PIEL Y TEJIDO CELULAR SUBCUTÁNEO 17900 Piel y tejido celular subcutáneo, en otros sitios no clasificados 2 BIOPSIA EN MAMA 17910 Glándula mamaria 4 BIOPSIA EN ANO 17920 Ano 3 DEC-REGL 2423 DE 1996 ARTÍCULO 20. Establézcase para los procedimientos de Endoscopia Diagnóstica Terapeútica, la siguiente nomenclatura y clasificación: La efectuada para: Realización de procedimientos, aplicación de agentesterapéuticos, irrigación, lavado y cepillado 1 APARATO RESPIRATORIO Y MEDIASTINO ENDOSCOPIAS DIAGNOSTICAS 18100 Laringoscopia o antroscopia 4 18101 Microlaringoscopia 6 18102 Rinofaringoscopia 6 18103 Broncoscopia con toma de biopsia 7 18104 Broncoscopia con lavado bronquial 7 18105 Fibrobroncuscopia diagnóstica 6 18106 Torascopia por toracostomía 8 18107 Mediastinoscopia 8 18108 Nasosinusoscopia 8 18109 Fibronasolaringoscopia 8 ENDOSCOPIAS TERAPÉUTICAS 18120 Fibrobroncoscopia para extracción de cuerpo extraño 8 2 ARTICULACIONES ENDOSCOPIA DIAGNÓSTICA 18200 Ártroscopia diagnóstica de cadera 7 18201 Artroscopia diagnóstica de codo, muñeca, tobillo o temporomandibular 6 18202 Artroscopia diagnóstica de hombro, rodilla o falanges 5 ENDOSCOPIA TERAPÉÚTICA 18210 Extracción de cuerpos libres intraarticulares en cadera 11 18211 Extracción de cuerpos libres intraarticulares en hombro, codo, rodilla, tobillo o articulación temporomandibular 7 18212 Extracción de cuerpos libres intraarticulares en muñeca o falanges 7 18213 Sinovectomía: Cualquier articulación, excepto falanges 18214 Sinovectomía de falanges 18215 Condroplastia de hombro o rodilla 11 18216 Condroplastia de codo, muñeca, cadera o tobillo 12 18217 Condroplastia de falanges 7 18218 Acromioplastia más extracción de calcificaciones 8 18219 Capsulorrafia para luxación de hombro 18220 Tratamiento de capsulitis adhesiva de hombro 9 18221 Remoción de plicas en codo 7 18222 Artrodesis escafosemilunar 6 18223 Liberación del tunel carpiano 7 18224 Sutura de fibrocartílago triangular en muñeca 9 18225 Debridamiento en fibrocartílago triangular en muñeca 7 18226 Resección de tercio distal de clavícula 7 10 7 10 18227 Resección de labrum roto en hombro 18228 Sutura del manguito rotador 6 9 18229 Osteosíntesis por fracturas osteocondrales o de la espinal tibial 10 18230 Osteosíntesis por fracturas intraarticulares u osteítis disecante en rodilla 10 18231 Liberación de adherencias en rodilla 18232 Liberación de adherencias más cuadriceplastia 10 18233 Menisectomía media o lateral 13 18234 Reconstrucción de ligamento cruzado anterior con injerto autólogo o con aloinjerto 20 18235 Reconstrucción de ligamento cruzado posterior con injerto autólogo o aloinjerto 21 18236 Sutura de menisco, medial o lateral 12 18237 Tratamiento de artritis séptica de rodilla 7 18238 Resección de plica en rodilla 6 18239 Relajación de retináculo lateral en rodilla 7 18240 Relajación de retináculo lateral más osteotomía de realineación en rodilla 10 18241 Relajación, de retináculo lateral más osteotomía de realineación, más plicatura de retináculo medial en rodilla 13 18242 Osteosíntesis franturas de tobillo 11 18243 Reparación del ligamento peroneoastragalino anterior 7 8 3 ESÓFAGO, ESTÓMAGO E INTESTINO DELGADO ENDOSCOPIAS DIAGNOSTICAS 18300 Esofagogastroduodenoscopia 6 18301 Esofagogastroduodenoscopia en acto quirúrgico 7 18302 Esofagoscopia 5 18303 Estudio de motilidad esofágica 9 ENDOSCOPIAS TERAPÉUTICAS 18310 Esofagoscopia rigida para extracción de cuerpo extraño 10 18311 Esofagoscopia flexible para extracción de cuerpo extraño 9 18312 Esofagoscopia para dilatación (sesión) 6 18313 Esofagoscopia para dilatación neumática con balón (sesión) 7 18314 Esofagoscopia para esclerosis de várices (sesión) 7 18315 Esofagoscopia con colocación de prótesis endoesofágica 7 18316 Esofagoscopia para control de hemorragia o para fulguración de lesión de mucosa 8 18317 Papilotomía endoscópica en estómago o duodeno 11 18318 Gastrotomía endoscópica 8 18319 E G D C para control de hemorragia o fulguración de lesión en mucosa 8 18320 E G D C con extracción de cuerpo extraño 7 18321 Yeyunostomía endoscópica percutánea 10 18322 Endoscopia de intestino delgado con extracción de cuerpo extraño 10 18323 Endoscopia de intestino delgado con papilotomía control de hemorragia o fulguración de lesión de mucosa 11 18324 Endoscopia de ileostomía continente 10 4 PÁNCREAS Y VÍAS BILIARES ENDOSCOPIA DIAGNÓSTICA 18400 Colangiografía retrógrada transduodenal 18401 E R C P Endoscopia para colangiopancreatografía retrógrada 9 10 ENDOSCOPIAS TERAPÉUTICAS 18410 E R C P para esfinterotomía y/o papilotomía 11 18411 E R C P para extracción de cálculos biliares 12 18412 E R C P para litotripsia de cálculos biliares cualquier método 12 18413 E R C FP para manometría de esfinter, de Oddi 12 18414 E R C P para drenaje nasobiliar (sin Kit) 12 18415 E R C P para colocación o reinserción, de Stent, en conducto biliar o pancreática 13 18416 E R C P para dilatación con balón de ampolla, de conducto biliar o pancreático 13 5 COLON ENDOSCOPIAS DIAGNÓSTICAS 18500 Anoscopia (proctoscopia) 3 18501 Rectosigmoidoscopia-equipo rígido 5 18502 Rectosigmoidoscopia-equipo flexible 6 18503 Colonoscopia izquierda 8 18504 Colonoscopia total 10 18505 Colonoscopia en acto quirúrgico 11 18506 Manometría rectal 9 ENDOSCOPIA TERAPÉUTICA 18510 Rectosigmoidoscopia para extracción de cuerpo extraño 18511 Colonoscopia para extracción de cuerpo extraño 8 11 18512 Sigmoidoscopia para resección de pólipos, control de hemorragia o fulguración de lesión de mucosa 11 18514 Colonoscopia para resección de pólipos, control de hemorragia o fulguración de lesión de mucosa 12 18515 Colonoscopia para descompresión de vólvulus 12 6.ABDOMEN ENDOSCOPIAS DIAGNOSTICAS 18600 Laparoscopia exploradora 5 18601 Laparoscopia con biopsia 9 7 VEJIGA, URETER Y PELVIS RENAL ENDOSCOPIAS DIAGNOSTICAS 18700 Pieloscopia 5 18701 Ureteroscopia 6 18702 Ureterorrenoscopia 18703 Cistoscopia 6 18704 Cistoscopia y biopsia vesical 9 18705 Cistoscopia y cateterismo ureteral 9 18706 Cistoscopia y calibración uretral 9 18707 Cistoscopia y pielografía retrógada 9 12 ENDOSCOPIAS TERAPÉUTICAS 18710 Ureterolitotomía 18 711 Ureterolitotomía ultrasónica 10 20 18712 Extracción cuerpo extraño en vejiga 18713 Cistolitotomía 11 18714 Cistolitotomía ultrasónica 12 18715 Meatotomía ureteral 18716 Resección de lesión piélica 11 18717 Pieloplastia endoscópica 13 18718 Colocación de prótesis endoureteral (cateter J J) 9 18719 Evacuación endoscópica de coágulos o detritus endovesicales 9 18720 Fulguración transuretral por sangrado (no incluye sangrado post- operatorio) 8 URETRA Y PRÓSTATA ENDOSCOPIA DIAGNÓSTICA 9 9 12 18800 Uretroscopia 6 ENDOSCOPIAS TERAPEUTICAS 18810 Extracción cuerpo extraño en uretra 10 18811 Esfinterotomía 12 18812 Resección de valvas congénitas uretrales 10 18813 Uretrolitotomía 10 18814 Extirpación y/o electrofulguración lesiones uretrales 9 18815 Drenaje absceso próstata 8 18816 Control hemorragia prostática 8 18817 Uretrotomía interna endoscópica 10 18818 Resección transuretral de divertículos uretrales 12 18819 Inyección periuretral para tratamiento de incontinencia 12 9 APARATO GENITAL FEMENINO ENDOSCOPIAS DIAGNÓSTICAS 18900 Amnioscopia 4 18901 Colpomicroscopía 3 18902 Histeroscopia 3 18903 Colposcopia (vaginoscopia) 2 ENDOSCOPIA TERAPÉUTICA 18910 Sección y/o ligadura de trompa de Falopio por laparoscopia NOTA: E G D C Esofagogastroduodenoscopia colangiopancreatografía retrógrada E R C 5 P Endoscopia para DEC-REGL 2423 DE 1996 ARTÍCULO 21. Las tarifas establecidas en Salarios Mínimos Legales Diario Vigentes para Laboratorio Clínico son: EXÁMENES Y PROCEDIMIENTOS DE LABORATORIO CLINICO 19001 19002 19003 19004 19005 19006 19007 19008 19009 19010 19011 19012 Acetaminofén Acetoacetato Acido ascórbico Acidos biliares Acido delta aminolevulínico Acido fólico Acidos grasos de cadena muy larga cuantificación Acido 5 Hidroxi indolacético (Serotonina) Acido homovanílico Acido láctico Acidos orgánicos, espectometría de masas Acidos orgánicos en orina(cromatografía de gas) 1.57 4.22 0.48 1.69 2.47 2.13 16.91 1.39 3.66 1.45 8.45 5.61 19013 19014 19015 19016 19017 19019 19020 19021 19022 19025 19026 19027 19031 19032 19033 19036 19037 19038 19039 19043 19044 19045 19049 19050 19051 19055 19056 19057 19058 19061 19062 19063 19064 19065 19066 19067 19068 19069 19070 19073 19074 19075 19079 19080 19081 19082 19083 19084 19085 19086 19087 19088 19089 Acido orótico Acido pirúvico Acido siálico Acido succínico Acido úrico Acido valpróico Acido vanil mandélico Addis,recuento de Adenosín de aminasa Adrenocorticotrópica hormona ACTH Aglutininas ( en caliente y en frío) Agregación plaquetaria (cada muestra) Agua, examen físico -químico Agua, examen microbiológico Albert coloración (Loeffler) Albúmina Albúmina ácida Alcaloides Alcohol etílico Alcohol metílico Aldolasa Aldosterona Alfa 1 antitripsina Alfa 1 glicoproteína Alfa 2 HS glicoproteína Alfa 2 macroglobulina Alfa fetoproteína Alfa iduronidasa Alucinógenos (LSD) Amikacina Amilasa Aminoácidos en orina, por cromatografía Aminoácidos en orina prueba cualitativa, cada uno Aminoácidos en sangre, por cromatografía Aminoacidograma Aminotransferasas Amitriptilina (Triptanol) Amonio Androstenediona Androsterona Anfetaminas Antibiograma Anticoagulantes circulantes Anticoagulante lúpico Anticuerpos anti-acetilcolina Anticuerpos anti-cardiolipina Anticuerpos anti-células parietales Anticuerpos anti-centrómero Anticuerpos anti-citoplasmáticos Anticuerpos anti-DNA Anti-nDNA Anticuerpos anti Baar Epstein Anticuerpos anti-espermatozoides 2.30 2.87 1.51 0.84 0.56 2.10 3.10 0.55 0.56 2.27 0.50 0.96 1.81 1.81 0.59 0.34 0.84 1.86 1.36 1.36 1.35 4.48 1.52 0.87 0.87 0.82 2.81 3.66 1.63 1.42 0.65 2.50 0.79 2.31 16.91 5.64 2.12 1.30 4.25 2.93 2.09 1.04 2.12 2.32 2.53 3.72 2.37 3.49 2.68 4.20 2.56 3.10 2.69 19090 19091 19092 19093 19094 19097 19098 19099 19103 19104 19105 19109 19110 19111 19115 19116 19117 19121 19122 19123 19127 19128 19129 19133 19134 19135 19136 19139 19140 19141 19142 19143 19144 19145 19146 19147 19148 19149 19150 19151 19152 19153 19154 19155 19156 19157 19158 19159 19160 19163 19164 19165 Anticuerpos anti-fosfolípidos Anticuerpos anti-insulina Anticuerpos anti-islotes Anticuerpos anti-mitocondria Anticuerpos anti-músculo liso Anticuerpos anti-nucleares Anticuerpos anti-nucleares extractables totales(ENA) Anticuerpos anti-plaquetas Anticuerpos anti-PM1 Anticuerpos anti-PM2 Anticuerpos anti-PM/SCL Anticuerpos anti-RNP y SM o RO y LA Anticuerpos anti-SCL 70 Anticuerpos anti-SSA Anticuerpos anti-SSB Anticuerpos anti-tiroideos coloidales Anticuerpos anti-tiroideos microsomales Anticuerpos anti-tiroideos tiroglobulínicos Anticuerpos citotóxicos Anticuerpos heterófilos específicos o absorbidos Anticuerpos heterófilos totales Antiestreptolisinas O, prueba cualitativa Antiestreptolisinas O, prueba cuantitativa Antígeno 15-3 para cáncer de mama Antígeno 19-9 para cáncer de tubo digestivo Antígeno 125 para cáncer de ovario Antigenosbacterianos en LCR,orina o sangre (prueba de látex polivalente para meningitis) Antígeno carcinoembrionario Antígeno específico para cáncer de próstata Antígenos microbianos Antitrombina III Apolipoproteínas A y B Arbovirus (FA, EEV, Dengue) prueba presuntiva (IHA) Arbovirus (FA, EEV, Dengue) prueba confirmatoria( neutralización) Arilsulfatasa A, en leucocitos Arilsulfatasa A, en suero Arilsulfatasa B, en leucocitos Arsénico Aspartilcilasa, en leucocitos Asparragina Azúcares por cromatografía Azúcares reductores B galactocidasa, en leucocitos B glucocidasa, en leucocitos BH4 Baciloscopia Bandas oligoclonales, en suero y LCR Barbitúricos Benzodiazepinas Beta 2 macroglobulina Beta 2 microglobulina BetaHCG cuantitativa 2.63 2.09 2.56 1.70 1.69 2.38 5.08 1.55 3.82 3.82 3.82 3.82 3.82 3.82 3.82 2.13 2.46 2.46 9.74 0.66 1.21 1.18 1.41 6.40 5.14 5.14 5.64 4.25 5.18 2.06 2.46 4.40 3.55 7.24 3.89 2.63 4.06 1.20 4.06 5.64 1.72 0.37 4.06 4.06 29.14 0.53 2.13 1.86 1.98 1.29 2.35 1.83 19166 19169 19170 19171 19175 19176 19177 19181 19182 19183 19187 19188 19189 19190 19193 19194 19195 19199 19200 19201 19205 19206 19207 19211 19213 19217 19218 19219 19223 19224 19225 19226 19227 19230 19231 19235 19236 19237 19241 19242 19243 19244 19247 19248 19249 19253 19254 19255 19259 19260 19261 19265 Betahidroxibutirato Bilirrubina directa Bilirrubina total Biotinidasa, en suero Cadmio Cafeína Calcio colorimétrico Calcitonina Calculo biliar, físico-químico Calculo renal, físico-químico Campo oscuro (cualquier muestra) Canabinoides Carbamazepina Carbohidratos, determinación( Benedict, Selliwanoff, glucosa oxidasa), cada uno Carbono monóxido Carotenos Catecolaminas diferenciada Ceruloplasmina Cetonas Cianuros Ciclosporina Cisticercosis determinación de Ac Citomegalovirus anticuerpos G Citomegalovirus anticuerpos M Clamidia tracomatis antígeno Clasificación inmunológica de leucemia Clasificación inmunológica de linfoma Clonazepán Clorpromacina Cloruro Clorurode cetil piritinium Cloruro férrico Coagulación, tiempo de Coagulación, tiempo de retracción Cobre Cocaína (metabolito) Coccidiomicosis, determinación de Ac Colesterol HDL Colesterol LDL Colesterol Total Colinesterasa, en glóbulos rojos Colinesterasa, en sangre total Colinesterasa, sérica Coloraciones especiales Coloraciones inmuno-cito e Histoquímicas (peroxidasa, Otras) Coloración para Baar (Zielh-Nielsen) Complemento C3 o C4 cuantitativo Complemento C3 o C4 semicuantitativo Complemento hemolítico CH50 Coombs directo Coombs indirecto, prueba cualitativa Coombsin directo, prueba cuantitativa 4.22 0.35 0.45 2.03 1.75 1.52 0.71 4.86 1.13 2.53 1.15 1.02 3.12 1.14 1.21 0.92 1.32 1.66 0.31 1.21 3.10 2.13 2.22 2.22 2.21 4.79 5.64 2.17 1.42 0.38 1.69 0.58 0.49 0.53 1.75 1.89 1.69 0.84 0.99 1.02 1.21 1.35 1.21 1.18 3.05 0.58 3.41 1.35 2.55 0.62 0.37 0.62 19266 19267 19271 19272 19273 19277 19278 19279 19280 19283 19284 19285 19289 19290 19291 19292 19295 19296 19297 19301 19302 19303 19304 19307 19308 19309 19313 19314 19315 19316 19319 19320 19321 19322 19323 19326 19327 19329 19332 19333 19334 19338 19339 19340 19341 19344 19345 19350 19351 19352 19353 19354 19355 Coprocultivo Coprológico Coprológico, por concentración Coproporfirinas Coproscópico (incluye:ph, sangre azucares reductores y parásitos) Corticosteroides 17 hidroxi Cortisol Cortisol, prueba de estimulación Creatina Creatincinasa CK Creatincinasa con separación de isoenzimas Creatincinasa fracción MB Creatinina, depuración suero, orina y otros Crecimiento hormona, con estímulo de clonidina post-ejercicio Crecimiento hormona somatotrópica Crioglobulina Crio hemolisinas Criptococcus neoformans, Búsqueda de antígeno por látex Criptococcus neoformans, cultivo, Criptococcus neoformans, examen directo por tinta china Criptosporidiasis (coloración Z-N modificada) Cuadro hemático o hemograma hematocrito y leucograma Cuerpos de Heinz Cultivo para anaerobios Cultivo para hongos Cultivo para mycobacterium Cultivo para mycoplasma Cultivo para virus Cultivo y antibiograma para microorganismos Cultivos especiales para microorganismos Curva de agregación plaquetaria Curva de tolerancia a la fenilalaninapos estímulo con BH-4 Curva de tolerancia a la galactosa Curva de toleracia a la glucosa (5 muestras) Dehidroepinandrosterona Dehidroepinandrosterona sulfato Deshidrogenasa hidroxibutirica HBDH Deshidrogenasa láctica LDH Deshidrogenasa láctica con separación de isoenzimas Desipramina Digitoxina Digoxina Dinitrofenil Hidracina Disopiramida Drepanocitos Dxilosa Ecoli, identificación serológica Echinocoquiasis, determinación de Ac Elastasa Embarazo, prueba cualitativa por (RIA, ELISA o en placa monoclonal) Embarazo, prueba en placa (látex, policlonal) Entamoeba histolítica, determinación de Ac 2.65 0.33 0.50 1.02 1.30 1.31 2.37 3.02 0.56 0.77 1.86 1.08 0.77 0.48 6.59 3.07 0.50 0.43 1.35 1.31 0.65 0.95 0.83 0.44 2.22 1.18 2.40 1.02 7.43 1.96 1.35 5.41 10.14 2.03 2.30 3.89 3.05 2.06 0.59 1.83 2.53 1.96 2.59 0.61 1.52 0.37 2.87 0.92 1.35 1.86 1.62 0.66 0.62 19356 19357 19358 19359 19360 19361 19362 19363 19364 19365 19368 19369 19370 19374 19375 19376 19380 19381 19382 19386 19387 19388 19389 19393 19394 19395 19399 19400 19401 19405 19406 19407 19411 19412 19413 19417 19418 19419 19423 19424 19425 19426 19429 19430 19431 19435 19436 19437 19441 19442 19443 Enterovirus, determinación de Ac Enzimas en suero-cuantificación Enzimas enfermedades de substancia blanca, c/u Enzimas enfermedades de substancia gris, c/u Enzimas glicolíticas, c/u Enzimas lisosomales, medicion Enzimas metabolismo del glicógeno Enzimas mitocondriales Eosinófilos, recuento (cualquier muestra) Epinandrosterona Escopolamina Espermograma básico incluye: morfología recuento) Espermograma con bioquímica (incluye: ácido cítrico, fructuosa, glicerilosforil-colina) Esterasa isoenzimas Esterasa pancreática Esteroides 17 Cetos Estradiol Estreptomicina Estricnina Estriol Estrógenos Etosuximida FSH y LH post-gonarelina Factor plaquetario III (CELITE) Factor RA, prueba cuantitativa de alta precisión Factor RA, prueba semicuantitativa Factor Rh anti D o factor D Factor Rh (C, c, E, e) Factor V Labil Factor VII Factor VIII Factor IX Factor X Factor XI Factor XII Factor XIII Factor Von Willebrand Factores A1- A2-H y otros ligados a los grupos sanguíneos Fagocitosis, estudio de capacidad fagocitaria de leucocitos Fenciclidina Fenilalanina Fenilalanina en sangre, prueba de inhibición microbiológica (Test de Guthrie) Fenil cetonuria Fenitoina (epamín, cumatil, hidanil difenilhidantoina) Fenobarbital Fenotiacinas Ferritina Fibrina Fibrinógeno Fibrinógeno, productos de degradación Fibrinolisis 1.83 5.64 11.27 11.27 11.27 16.91 11.27 16.91 0.53 2.37 1.57 1.81 3.15 1.72 1.72 2.59 2.74 1.55 2.43 2.71 1.55 1.42 6.76 1.47 0.87 0.55 0.79 0.89 0.95 0.95 0.95 0.95 0.95 0.95 0.95 0.95 0.95 0.28 0.68 1.13 0.79 4.06 0.53 3.27 3.27 1.42 1.91 0.44 0.76 1.18 0.41 19444 19445 19446 19447 19448 19449 19453 19454 19455 19459 19460 19461 19462 19463 19465 19466 19467 19472 19473 19478 19479 19480 19481 19482 19484 19485 19486 19487 19488 19490 19491 19492 19493 19496 19497 19498 19503 19504 19505 19509 19510 19511 19514 19515 19516 19517 19518 19521 19522 19523 19527 19528 Fibroblastos, cultivo Fibroplastos, medición enzimática en cultivo de Folatos Folículo estimulante FSH Fosfatasa ácida Fosfatasa ácida determinación en leucocitos Fosfatasa ácida prostática que detecte estado Fosfatasa alcalina Fosfatasa alcalina, determinación en leucocitos Fosfatasa alcalina isoenzimas Fosfatidil glicerol Fosfatidil inositol Fosfofructocinasa Fosforilasa Fósforo colorimétrico Fragilidad capilar Fragilidad osmótica (resistencia globular) Frotis rectal, identificación de trofozoitos Fructosamina Galactosa Galactosa uridil transferasa Gamaglutamil transferasa GGT Gangliosidos en orina, por cromatografía Gases arteriales Gastrina Gentamicina Glicina Globulina trasportadora de T3, TBG Glucogeno, curva de estimulación con glucagón, midiendo glucosa y ácido láctico Glucosa (en suero, LCR, otros fluidos) Glucosa 6. fofatasa Glucosa 6. fosfato deshidrogenasa Glucosa pre y post carga o test de O'sullivan Glucosuria y cetonuria Gram, tinción y lectura (cualquier muestra) Grasas neutras en MF Ham, prueba Haptoglobina Hematocrito Hemoclasificación (grupo sanguíneo y factor RH) Hemoclasificación, prueba globular Hemoclasificación, prueba sérica Hemocultivo Hemoglobina A2 por cromatografía de columna Hemoglobina, alquilación de Hemoglobina, concentración de Hemoglobina fetal Hemoglobina, fracciones por electroforesis Hemoglobina glicosilada Hemoglobina libre en plasma Hemoglobina materna y fetal (APT) Hemoglobina materna y fetal (Kli Haner) 22.53 28.17 2.71 3.05 0.71 1.52 1.86 0.61 1.52 0.92 2.03 2.03 3.72 3.72 0.67 0.53 0.53 0.76 0.93 0.92 2.53 1.02 2.74 1.86 4.59 2.15 3.89 2.44 10.14 0.50 3.79 1.81 1.27 0.34 0.43 0.71 0.85 1.13 0.15 1.06 0.44 1.18 2.37 1.76 1.44 0.31 1.10 3.33 1.83 1.58 0.71 0.65 19529 19533 19534 19535 19539 19540 19541 19542 19545 19546 19547 19548 19549 19551 19552 19553 19557 19558 19559 19563 19564 19565 19566 19568 19569 19570 19571 19575 19576 19577 19578 19581 19582 19583 19584 19585 19587 19588 19593 19594 19595 19599 19600 19601 19606 19607 19611 19612 19613 19614 19617 Hemoglobinuria Hemolisinas Hemoparasitos (frotis, gota gruesa) Hemosiderina Heparina, dosificación de Hepatitis A, anticuerpo G Hepatitis A, anticuerpo M Hepatitis B, anticuerpo anti central G Hepatitis B, anticuerpo anti central M Hepatitis B, anticuerpo anti E Hepatitis B, anticuerpo anti superficial Heridas: microscópico, cultivo y AB, gérmenes comunes Heridas: microscópico, cultivo y AB, anaerobios Hepatitis B, antígeno de superficie Hepatitis B, antígeno E Hepatitis B, anti DNA polimerasa Hepatitis Delta anticuerpo Hepatitis Delta, antígeno Hepatitis C, anticuerpo G Herpes I, anticuerpo G Herpes II, anticuerpo G Herpes, anticuerpo M Herpes, antígeno Hexosaminidasa A y B en leucocitos Hexosaminidasa A y B en suero Hidrocarburos Hierro sérico, capacidad de fijación y combinación Histocompatibilidad, estudio completo (HLA, A BC DR, etc) y prueba cruzada Histocompatibilidad, estudio parcial (HLA,AB) Histocompatibilidad, estudio parcial (HLA, B27, B8, B5 etc ) cada uno Histoplasma capsulatum, identificación serológica Hongos, alucinógenos Hongos, examen directo (KOH) Hongos, identificación serológica HPRT, en eritrocitos HPRT, en raíces de cabello HTLV I, anticuerpos presuntivos HTLV I, prueba confirmatoria Identificación de anticuerpos irregulares Imipramina Inhibidor de C 1 esterasa Inmunoelectroforesis Imunoglobulina IgA IgG IgM, (dosificación de alta precisión) c/u Inmunoglobulina IgA IgG IgM, (semicuantitativa) c/u Inmunoglobulina IgE específica, dosificación (cada alergeno) Inmunoglobulina IgE total, dosificación Insulina, cada muestra Intradermorreacción para comprobar inmunidad contra bacterias, hongos, parásitos o virus Iontoforesis Isoaglutininas Isocitrato deshidrogenasa ICDH 0.92 1.07 0.43 1.89 0.34 3.61 2.95 2.87 3.61 3.61 3.61 5.64 6.34 3.61 3.61 3.61 2.95 2.95 4.06 3.18 3.18 3.18 2.25 4.06 1.52 1.11 1.41 81.10 22.09 9.64 1.31 2.79 0.48 2.99 2.53 9.80 2.87 3.72 1.32 1.60 1.75 3.30 1.69 1.10 2.53 2.12 2.99 1.18 3.95 0.84 1.79 19618 19621 19624 19625 19626 19629 19630 19631 19632 19636 19640 19641 19642 19646 19647 19648 19649 19650 19652 19653 19654 19658 19659 19660 19664 19665 19666 19670 19671 19672 19676 19677 19678 19682 19683 19684 19685 19688 19689 19690 19694 19698 19699 19700 19701 19705 19706 19707 19712 Isoleucoaglutininas Kanamicina Lactato Lactoferrina Lactógeno placentario LCarnitinina Lecitina esfingomielina, índice Legionella, anticuerpo Legionella, antígeno Leishmaniasis, determinación Ac Leptospira, identificación serológica Leucina arilamidasa LAP Leucocitos, recuento diferencial Leucocitos, recuento total Leucograma, recuento total y diferencial de leucocitos Lesh Nyhan en leucocitos Lesh Nyhan en raíz de cabello Lidocaina Linfocitos B, cuantificación Linfocitos CD4 (ayudadores) Linfocitos CD8 Linfocitos CD11 Linfocitos, cultivo mixto Linfocitos, número absoluto Linfocitos T, cuantificación Lipasa Lipoproteinas electroforesis Líquido amniótico, citoquímico (celulas anaranjadas, test de Clemens y creatinina) Líquido amniótico, curva espectral Líquido ascítico, eáamen citoquímico Líquido cefalorraquídeo, examen físico y citoquímico (incluye: glucosa, proteinas, cloruros) Líquido pericárdico, examen físico y citoquímico (incluye: densidad y proteínas) Líquido peritoneal, examen físico y citoquímico (incluye: proteínas y tinción Gram Líquido pleural, examen físico y citoquímico (incluye: glucosa y LDH) Líquido prostático, examen microscópico Líquido sinovíal, examen físico y citoquímico incluye: glucosa y test de mucina) Lisina, en plasma o en orina Listeria, identificación serológica Litio por fotometría de llama Lorazepán Luteinizante hormona LH Magnesio colorimétrico Maltasa ácida Marcadores tumorales cada uno Meperidina Mercurio en cabello Mercurio en orina Mercurio en sangre Mercurio en uñas 0.93 1.44 1.69 2.09 2.43 2.12 3.05 3.92 3.92 0.56 1.21 2.04 0.24 0.19 0.80 5.64 11.27 1.44 2.72 4.25 4.25 4.25 5.08 0.34 2.71 1.28 2.90 1.78 1.02 2.12 2.19 1.94 1.94 2.17 1.18 2.12 5.64 1.49 0.83 1.72 3.49 0.77 3.44 4.74 1.60 2.87 2.53 2.53 2.87 19713 19714 19718 19719 19720 19721 19722 19723 19725 19726 19727 19728 19729 19731 19732 19733 19734 19736 19737 19742 19743 19744 19748 19749 19750 19751 19752 19753 19755 19756 19757 19761 19762 19767 19768 19769 19773 19774 19775 19777 19778 19779 19780 19781 19785 19786 19787 19791 19792 19793 19797 19798 19799 Metacualona Metadona Metaepinefrina Metahemoglobina Metales, por absorción atómica, cada uno Metotrexate Microalbuminuria Mielocultivo, con toma de muestra Mielocultivo, sin toma de muestra Mioglobina Moco cervical, análisis (Sims Huhner) Mono y disacaridos, cromatografía Mono test (prueba de látex para mononucleosis infecciosa Morfología globular (serie roja) Mucopolisacáridos, por cromatografía Mucopolisacáridos, por electroforesis Mycobacterium, identificación Mycobacterium, pruebas de sensibilidad Mycoplasma neumonie, determinación de Ac N Acetil procainamida Neisseria gonorrea, cultivo de Thayer Martin Neisseria gonorrea, determinación de antígenos Netilmicina Nitrógeno uréico Nitroprusiato Nitrosonaftol Nortriptilina Oligosacáridos, en orina Opiáceos Organoclorados Organofosforados Osmolaridad Oxiuros, frotis Parainfluenza, determinación de Ac Paranitrofenol Paraquat Parásitos en bilis, jugo duodenal, expectoraciones u otras secreciones Paratohormona PTH Parcial de orina, incluído sedimento Pass, tinción y lectura Piruvatocinasa Piruvato deshidrogenasa Plaquetas, recuento Plasminógeno Plomo, en sangre o en orina, cada uno Pneumococcus, identificación serológica Porfirinas Porfobilinogeno Potasio Primidona Procainamida Progesterona Progesterona 17 hidroxi 1.58 1.07 1.32 0.50 2.03 1.44 1.52 2.77 1.69 1.08 1.04 2.81 0.87 0.30 2.56 2.75 3.38 6.62 1.15 1.04 2.03 1.69 1.85 0.40 0.61 0.61 1.85 2.74 1.94 1.55 2.00 0.68 0.40 1.29 1.42 1.42 0.35 3.89 0.53 0.68 1.60 1.52 0.34 1.69 2.03 0.83 0.84 1.02 1.19 3.18 2.06 2.81 3.05 19802 19803 19804 19805 19806 19809 19810 19811 19815 19816 19817 19821 19822 19823 19827 19828 19829 19830 19833 19835 19838 19839 19842 19843 19844 19845 19849 19850 19851 19852 19855 19856 19857 19861 19866 19867 19868 19872 19873 19874 19875 19876 19878 19879 19882 19884 19885 19886 19889 19890 19891 Prolactina Prolactina, prueba de estimulación Propoxifeno Protamina Proteína C reactiva PCR, prueba cuantitativa de alta precisión Proteína C reactiva PCR, prueba semicuantitativa Proteína de Bence Jones Proteínas fraccionadas albúmina/globulina Proteínas por electroforesis Proteínas totales, en suero y otros fluídos Proteínas transportadora de testosterona PTHS Proteinuria en 24 horas Protoporfirina zinc eritrocitica Z PP Protrombina, consumo Protrombina, tiempo PT Prueba de compatibilidad, cruzada mayor incluye: hemoclasificación de donante receptor Prueba de compatibilidad, cruzada menor; incluye: hemoclasificación de donante y receptor Prueba rápida para streptococcus beta hemolítico Pseudocolinesterasa Pterinas, determinación Quinidina Rabia, examen para antígenos (AF), inoculación en ratón o serología Rastreo de anticuerpos irregulares Reacción de Montenegro Reclacificación del plasma Receptores estrogénicos, dosificación en tejidos Receptores estrogénicos, inmunocitoquímicos Recuento de colonias, cualquier muestra Recuento de Hamburger Renina Reticulocitos, recuento Rotavirus, determinación de antígeno (látex) Rubeóla, anticuerpo G Rubeóla, anticuerpo M Salicilatos Salmonella, identificación serológica Sangre oculta en MF Sangría, tiempo de Sarampión, determinación de Ac Secreción nasal, ocular, ótica, examen microscópico c/u Secreción uretral o vaginal, examen microscópico c/u Shiguella, identificación serológica Sida, anticuerpos VIH 1. Sida, anticuerpos VIH 2. Sida, antígeno P24 Sida, prueba confirmatoria (Western Blot, otros) Sifilis, serología confirmatoria (FTA ABS) Sifilis, serología presuntiva (cardiolipina o VDRL) Sincityal, determinación de antígeno Sistina, en orina Sodio 2.71 2.19 1.85 2.10 1.69 0.50 0.43 2.12 1.62 0.34 3.72 0.38 1.42 0.49 1.21 1.42 1.35 1.69 1.26 28.17 1.26 7.71 1.35 1.29 0.34 3.29 2.80 0.92 0.84 3.05 0.53 2.99 2.76 2.90 1.18 1.35 0.25 0.21 1.38 0.84 1.78 1.11 2.87 2.87 3.79 13.95 3.31 0.53 2.01 2.37 0.98 19892 19896 19897 19898 19899 19902 19903 19904 19905 19907 19908 19910 19911 19912 19913 19915 19916 19917 19921 19922 19923 19926 19927 19928 19929 19933 19934 19935 19939 19940 19941 19945 19946 19947 19948 19951 19952 19953 19957 19958 19959 19960 19964 19965 19966 19970 19975 19976 19977 19981 19986 19991 Somatomedina C Staphilococcus aureus, identificación serológica Streptococcus beta hemolítico, identificación serológica Sudan, tinción y lectura Sulfitos, medición en orina y sangre Talio Tejidos corporales, medición enzimática Teofilina Testosterona libre Testosterona total Thorn, prueba Tiroidea estimulante (en neonato) Tiroidea estimulante TSH Tirosina, cuantificación Tirosina, test con raíz de cabello Tiroxina, en sangre Tiroxina T4 Tiroxina T4 libre Título anti A Título anti B Título anti D Tobramicina Toxocara canis, anticuerpos Toxoplasma, anticuerpo G Toxoplasma, anticuerpo M Transaminasa oxalacetica / ASA Transaminasa pirúvica / ALAT Transferrina Tricíclicos Triglicéridos Tripanosoma Cruzi, prueba de Machado Guerreiro Tripanosomiasis, determinación de Ac Tripsina Triptofano Triyodotironina T3 Triyodotironina T3 Up Take Trombina, tiempo de Tromboplastina, tiempo activado Tromboplastina, tiempo de generación Tromboplastina, tiempo parcial (PTT) Troponina T TSH pre y post TRH (dos muestras) Urea Urobilinógeno Urocultivo con recuento de colonias Uroporfirinas Vancomicina Varicela zoster, determinación de Ac Velocidad de sedimentación globular VSG Vitaminas, cada una Warfarina Zinc 4.99 1.10 0.83 0.71 2.81 1.76 33.81 2.93 2.87 2.63 0.71 2.47 2.63 5.64 8.45 2.63 1.97 2.00 0.95 0.95 1.29 1.44 4.06 3.05 3.05 0.87 0.87 2.99 1.58 0.56 1.26 2.31 0.89 2.53 1.96 1.96 0.37 1.02 0.68 1.18 2.56 8.63 0.44 0.53 2.19 1.04 2.07 1.58 0.19 4.40 1.79 2.12 DEC-REGL 2423 DE 1996 ARTÍCULO 22. Las tarifas establecidas en Salarios Mínimos Legales diarios par los exámenes y procedimientos anatomopatológicos son: 1. BIOPSIAS SIMPLES: UNA SOLA MUESTRA 20101 20102 20103 20104 20105 20106 Estudio con tinciones de rutina Estudio con tinciones especiales Estudio con tinciones especiales e inmunofluorescencia Estudio con tinciones especiales, inmunofluorescencia electrónica Estudio de cada marcador con inmunoperoxidasa Estudio por congelación y/o en parafina microscopía 3.55 4.71 7.07 9.90 2.99 7.27 MÚLTIPLES: DOS O MÁS MUESTRAS 20110 20111 20112 20113 20114 Estudio con tinciones de rutina Estudio con tinciones especiales Estudio con tinciones especiales e inmunofluorescencia Estudio con tinciones especiales, fluorescencia microscopía Estudio por congelación y/o en parafina 4.58 5.92 7.74 14.88 9.85 2. ESPECÍMENES QUIRÚRGICOS ESTUDIO DE ESPECÍMENES SIMPLES (Sin disección Ganglionar) Vesícula, apéndice, amígdala, glándulas salivares, epiplón o peritoneo, arteria, piel, trompa uterina, etc 20201 20202 20203 20204 Estudio con tinciones de rutina Estudio con tinciones especiales Estudio con inmunofluorescencia Estudio con microscopía electrónica 4.09 5.43 7.20 9.09 ESTUDIO DE ESPECÍMENES QUIRÚRGICOS (Con disección Ganglionar) Mama, estómago, cono cervical, útero, riñón, brazo, muslo, pierna, etc 20205 20206 20207 20208 20209 Estudio con tinciones de rutina Estudio con tinciones especiales Estudio con inmunofluorescencia Estudio con microscopía electrónica Estudio con marcador tumoral, al procedimiento realizado, agregar 6.45 10.88 14.39 18.17 5.12 3. CITOLOGÍAS 20301 20302 Vaginal tumoral Vaginal funcional (cada muestra) 0.96 0.96 20303 Líquidos (pleural, gástrico, ascítico, LCR, lavado bronquial, esputo, orina, etc) 1.15 20304 Líquidos (pleural, gástrico, ascítico, LCR, lavado bronquial, esputo, orina, etc) en bloque de parafina Por aspiración Médula ósea, mielograma Médula ósea, estudio patológico 1.54 20305 20306 20307 2.10 2.31 7.20 4. NECROPSIAS 20401 20402 20403 20404 20405 Completa con estudio macro y microscópico Completa con estudio macro, microscópico y embalsamamiento Embalsamamiento Formolización Feto y placenta 14.09 21.50 9.58 4.79 5.54 DEC-REGL 2423 DE 1996 ARTÍCULO 23. Las tarifas establecidas en Salarios Mínimos Legales Diario vigentes para los procedimientos de radiología, son: 1 HUESOS EXTREMIDADES Y PELVIS 21101 21102 21103 21104 21105 21106 21107 21108 21109 21110 21111 21112 21113 Mano, dedos, puño (muñeca), codo, pie, clavícula, antebrazo, cuello de pie (tobillo), edad ósea (carpograma), calcáneo Brazo, pierna, rodilla, fémur, hombro, omoplato Test de Farill (osteometría o medición de miembros inferiores), estudio de pie plano (pies con apoyo) Test de anteversión femoral Pelvis, cadera, articulaciones sacro ilíacas y coxo femorales Comparativas de las regiones anteriores; al valor de la región agregar: Tomografía osteoarticular; al valor de la región agregar: Proyección adicional (Stress, túnel, tangenciales, oblicuas), cada una; al valor de la región agregar: Tangencial rótula Panoramica en miembros inferiores (goniometría u ortograma) Estudio de huesos largos AP Fotopodografía Osteodensitometría por absorción dual de RX 1.69 2.19 2.18 2.68 1.86 0.99 3.15 0.89 2.53 3.54 7.62 5.20 8.66 CRÁNEO, CARA Y CUELLO 21120 21121 21122 21123 21124 21125 21126 21127 Cara, malar, arco cigomático, huesos nasales, maxilar superior, silla turca, base del cráneo Senos paranasales, maxilar inferior, órbitas, articulaciones temporomandibulares, agujeros ópticos Cráneo simple Cráneo simple más base de cráneo (Panorámica de mandíbula) Perfilograma Mastoides comparativas, penascos, conductos auditivos internos Tomografía lineal de las regiones anteriores; agregar: Proyecciones adicionales Politomografía de conductos auditivos internos 2.19 2.19 2.47 3.45 2.83 3.15 0.89 9.52 21128 21129 21130 21131 21132 21133 21134 21135 21136 Politomografía unilateral de mastoides (oído medio) Politomografía bilateral de mastoides Politomografía de silla turca Politomografía de senos paranasales articulaciones temporomandibulares Politomografía de rinofaringe Politomografía semi axial de nariz Tomografía funcional de laringe Xero radiografía de cuello Cavum faríngeo, cuello y tejidos blandos 9.21 12.02 9.80 8.17 7.07 7.07 6.28 2.99 2.53 COLUMNA VERTEBRAL 21140 21141 21142 21143 21144 21145 21146 21147 Columna cervical Columna dorsal o toráxica Columna lumbosacra Sacrococcix Test de escoliosis Proyecciones dinámicas o adicionales, al valor del examen agregar: Tomografía lineal de columna, por segmento, agregar: Panorámica columna vertebral 2.77 2.71 3.38 2.63 4.56 1.24 5.02 3.54 2. TÓRAX 21201 21202 21203 21204 21205 21206 21207 21208 21210 21211 21212 21213 Tórax (PA o P A y lateral), reja costal Fluoroscopia pulmonar, movilidad diafragmática Esternón, articulaciones esterno claviculares Serie cardiovascular (corazón y grandes vasos, silueta cardíaca) Proyecciones adicionales de tórax: apicograma, de cúbito lateral, oblicuas, lateral con bario, etc, cada una; agregar: Tomografía de tórax AP Tomografía de tórax en dos proyecciones Tomografía de mediastino, tráquea Xeromamografía o mamografia, (bilateral) Galactografia Mamografía unilateral o de pieza quirúrgica Fluoroscopia para implantación de marcapaso al valor del tórax: agregar, 2.40 1.60 2.17 3.44 2.53 8.05 9.74 8.53 7.03 8.34 5.77 7.62 3. ABDOMEN ABDOMEN Y GENITO URINARIO 21301 21302 21303 21304 21306 Abdomen simple Abdomen simple con proyecciones adicionales, serie de abdomen agudo Pielografía retrógrada o anterógrada Urografía intravenosa Urografía con nefrotomografía (estudio de hipertensión) 2.80 3.72 3.86 6.03 7.03 VÍAS BILIARES 21320 21322 Colecistografía Colangiografía operatoria 4.22 4.22 21323 21324 21325 21326 21327 Colangiografía post operatoria Colangiografía endoscopica retrógrada (transduodenal) Colangiografía Tomografía Colecisto Tomografía Procedimiento especial con fluoroscopia (TV); al valor de la región: agregar 2.99 5.42 5.89 5.20 5.20 VÍAS DIGESTIVAS 21330 21331 21332 21333 21334 21335 21337 21338 Esófago Estómago, duodeno y tránsito intestinal Esófago, estómago y duodeno (vías digestivas altas) Tránsito intestinal convencional Tránsito intestinal doble contraste Colon por enema convencional o colon por ingesta Colon por enema con doble contraste Esófago, estómago y duodeno con doble contraste 3.10 10.55 6.56 5.09 6.25 5.61 6.32 6.32 4. EXÁMENES ESPECIALES ABDOMEN 21400 21401 21403 21404 Cistografía o cistouretrografía Histerosalpingografía Uretrografía retrógrada Genitografía o vaginografía 4.22 4.22 4.22 4.22 ARTICULACIONES 21410 Artrografía o neumoartrografía 4.79 NEURO RADIOLOGIA 21420 21421 21422 Mielografía (cada segmento) Arteriografía carotidea o vertebral (cada vaso) Arteriografía selectiva de ambas carótidas y vertebral (Panangiografía) 5.24 16.48 32.97 CARDIOVASCULAR 21430 21431 21432 21433 21434 21435 21436 21437 21438 21439 21440 Linfangiografía Cavografía Flebografia de miembro superior o inferior (por extremidad) Arteriografía periférica por punción Aortograma torácico o abdominal Aortograma y estudio de miembros inferiores Portografía arterial Esplenoportografía Estudio de hipertensión portal con hemodinamia Portografía transhepática Venografía selectiva (toma de muestras para química sanguínea) ARTERIOGRAFÍAS DIAGNÓSTICAS DE CABEZA Y CUELLO 8.82 5.80 5.82 6.25 12.86 21.97 13.52 11.27 21.61 15.48 6.90 21441 21442 21443 21444 21445 Estudio de un vaso Cada vaso adicional Estudio de un vaso Cada vaso adicional Angioplastia 15.48 5.61 15.48 5.61 19.72 RESPIRATORIO, OTORRINILARINGOLOGÍA Y OFTALMOLOGÍA 21450 21451 21452 21453 21454 Faringolaringografía Broncografía unilateral Cuerpo extraño endo ocular (Sweet) Sialografía (por glándula) Dacriocistografía unilateral 2.99 3.95 2.99 3.55 3.72 5 OTROS PROCEDIMIENTOS INTERVENCIONISTAS Y/O TERAPÉUTICOS 21501 21502 21503 21504 21505 21507 21508 21509 21510 21511 21512 21513 21514 21515 21516 21517 21518 21520 Embolización; excluye cabeza y cuello Farmacoangiografía Pielografía o colangiografía percutánea Nefrostomía percutánea Instrumentación percutánea, colecistostomía percutánea (drenaje, dilatación y derivación) Extracción percutánea de cuerpo extraño intra vascular, arterial o venoso Tratamiento percutáneo de tromboembolismo venoso Gastrostomía percutánea Drenaje percutáneo de abscesos o colecciones Revisión de procedimientos anteriores (cambio de tubo, limpieza del mismo o reubicación) Extracción cálculos renales por vía percutánea Trombólisis arterial selectiva Extracción percutánea de cálculos biliares, litotripcia disolución de cálculos biliares Dilatación transuretral de la próstata Fistulografía; al valor de la región, agregar: Localización de lesión no palpable en seno Biopsia por estereotaxia Cavernografía y cavernometría 20.28 16.48 8.45 10.14 15.01 16.52 14.20 14.20 10.14 5.08 17.38 18.46 16.48 4.40 3.75 3.72 10.48 14.88 6. PORTÁTILES 21601 21602 Portátiles sin fluoroscopia e intensificador de imágenes (practicado en habitación, UCI, RN o quirófanos); al valor del estudio, agregar: Portátiles con fluoroscopia y/o intensificador de imagen (practicado en quirófanos); al valor del estudio, agregar: 1.76 5.08 7. TOMOGRAFÍA COMPUTARIZADA 21701 21702 21703 21704 21705 Cráneo simple Cráneo con contraste Cráneo simple y con contraste Cisternografía Silla turca u oído (incluye cortes axiales y coronales) 16.74 18.37 21.03 21.03 18.37 21706 21707 21708 21709 21710 21711 21712 21713 21714 21715 21716 21717 21718 21719 21720 21721 21722 21723 Senos paranasales o rinofaringe (incluye cortes axiales y coronales) Órbitas (incluye cortes axiales y coronales) Columna cervical, dorsal o lumbar (hasta tres espacios) Columna cervical, dorsal o lumbar (espacio adicional) Laringe o cuello Laringe y cuello Tórax Abdomen superior Pelvis Abdomen total Extremidades y articulaciones Articulación temporo mandibular (bilateral) Osteodensitometría Complemento a mielografía (cada segmento) Anteversión femoral o tibial, axiales de rótula, medida de longitud de miembros inferiores Guía escanográfica para procedimientos intervencionistas; a la zona agregar: Reconstrucción tridimensional, agregar al costo del examen: Peñasco, conductos auditivos internos 18.37 14.28 15.58 3.73 15.58 18.37 17.42 19.73 15.58 22.93 14.28 18.37 18.37 9.17 5.51 15.13 24.29 18.37 PARAGRAFO 1. Las tarifas contempladas en este Artículo son los valores que se reconocen por la práctica de los estudios con sus proyecciones convencionales y cuando el procedimiento lleve el respectivo informe escrito del médico especialista radiólogo. En caso de que el radiólogo no realice la correspondiente lectura al valor estipulado para cada examen, se le descontará el veinticinco por ciento (25%). PARAGRAFO 2. Los medios de contraste y los catéteres o similares, que se empleen en los estudios y procedimientos, se reconocerán hasta por el precio comercial del catálogo para venta al público fijado por la autoridad competente. PARAGRAFO 3. En la práctica de los exámenes especiales e intervencionistas y/o terapéuticos, determinados en los ítems 4 y 5 de este Artículo, se reconocerá adicionalmente el especialista (sea el mismo radiólogo u otro profesional) que practique el procedimiento, una suma igual a la fijada para el estudio. Se exceptúan de esta disposición los exámenes que aparecen identificados con los códigos 21433-21434-21436-21441-21442-21443-2144421445-21452-21504-21512, que para efectos de su reconocimiento, el especialista que los practique están definidos en este Decreto bajo los siguientes códigos: 02501 09104 09105 25120 25125 25122 25123 25127 25128 25139 Extracción cuerpo extraño endocular Nefrostomía percutánea Nefrostomía percutánea y extracción de cálculo Arteriografía selectiva no coronaria Arteriografía renal Arteriografía abdominal Arteriografía periférica Angioplastia coronaria Angioplastia periférica Extracción cuerpo extraño intravascular DEC-REGL 2423 DE 1996 ARTÍCULO 24. Las tarifas establecidas en Salarios Mínimos Legales diario vigentes para estudios y procedimientos de Medicina Nuclear, son las siguientes: 1 SISTEMA ENDOCRINO 22101 Captación de Iodo 131 por tiroides a 4. y/o 24 horas 4.60 22102 22103 22104 22105 22106 22107 22108 22109 22110 Gamagrafía de tiroides Rastreo de metástasis Estudio de feocromocitoma Terapia de CA de tiroides Terapia de hipertiroidismo Gamagrafía de glándulas paratiroides con Tl y Tc Prueba de supresión (retenciones) Test de perclorato Gamagrafía de suprarrenales con Iodo colesterol 5.96 15.23 35.63 60.34 16.82 38.55 3.82 5.15 7.48 2. SISTEMA HEMATOPOYÉTICO Y LINFÁTICO 22203 22204 22205 22206 22207 22209 22210 22211 22212 Volúmen plasmático Volúmen de glóbulos rojos Vida media de glóbulos rojos Estudio de ferrocinética Gamagrafía esplénica Gamagrafía ganglios linfáticos Gamagrafía de médula ósea Vida media del hierro Test de Shilling 5.67 5.67 10.39 9.65 6.90 11.59 8.90 1.62 3.97 3. SISTEMA GASTROINTESTINAL 22301 22302 22303 22304 22305 22306 22307 22308 22309 22310 22311 Gamagrafía hepatoesplénica Pool sanguíneo hepático Gamagrafía hepatobiliar (IDA) Investigación de hemorragia digestiva Estudio de glándulas salivares Investigación de divertículo de Meckel Investigación de reflujo gastroesofágico Investigación de vaciamiento gástrico Tránsito esofágico Investigación de reflujo biliar Gamagrafía combinada de hígado y pulmón 8.29 13.48 22.49 22.49 7.42 14.58 11.01 19.57 7.88 22.49 14.18 4. SISTEMA NERVIOSO 22401 22402 22403 22404 22405 Gamagrafía cerebral estática Gamagrafía cerebral perfusoria Cisternografía Evaluación de derivaciones Gamagrafía y perfusión cerebral 8.68 9.69 12.20 9.72 7.39 5. SISTEMA CARDIOVASCULAR 22501 22502 22503 22504 Gamagrafía de pool sanguíneo Análisis de primer paso (detección de Shunts) Fracción de eyección VI Fracción de eyección VD 9.04 10.36 13.61 13.61 22505 22506 22507 22508 22509 22510 22511 Fracción de eyección con motilidad del miocardio en reposo Fracción de eyección con motilidad del miocardio en reposo y post ejercicio Perfusión miocárdica con isonitrilos en reposo Perfusión miocárdica con isonitrilos en reposo y post ejercicio Gamagrafía de miocardio con pirofosfatos Estudios vasculares arteriales (Perfusión) Venografía 18.65 26.76 50.22 69.11 11.19 6.60 10.70 6. SISTEMA RESPIRATORIO 22601 22602 22603 22604 Gamagrafía Pulmonar, Perfusión Gamagrafía Pulmonar, ventilación Búsqueda de hemorragia Pulmonar Gamagrafía Pulmonar, Perfusión y ventilación 12.29 11.59 10.17 19.21 7. SISTEMA GENITOURINARIO (NEFROLOGÍA) 22701 22702 22703 22704 22705 22706 22707 22708 22709 22710 Renograma secuencial Renograma secuencial con filtración glomerular Flujo plasmático renal efectivo Residuo vesical (sondas) Filtración glomerular Gamagrafía de perfusión testicular Cistografía Renograma basal y post captopril Gamagrafía renal estática DMSA Perfusión renal 11.15 13.38 7.71 8.17 7.02 9.07 8.50 23.63 9.00 5.93 8. SISTEMA OSTEOARTICULAR 22801 22802 Gamagrafía ósea segmentaria Gamagrafía ósea corporal total 10.34 12.86 9. OTROS 22901 22902 Dacriocistografia o Gamagrafía vías lagrimales Gamagrafía para detección de galio 67 10.17 22.13 PARAGRAFO. Los estudios y tratamientos en los que para su realización, se utilice Iodo, Talio, Cobalto y Galio, con excepción de los contenidos bajos los códigos 22101 y 22103, el valor de estos radioactivos se reconocerá de acuerdo con su consumo, por el precio comercial de catálogo para venta al público, fijado por la autoridad competente. DEC-REGL 2423 DE 1996 ARTÍCULO 25. Las tarifas establecidas en Salarios Mínimos Legales diario vigentes para exámenes y procedimientos de nefrología y urología, son las siguientes: 23101 23102 23103 23104 23105 23106 Cistometrograma Estudio completo de impotencia (incluye: falodinamia y estudio vascular) Cistometría Uroflujometría Cambio de cateter urinario Bloqueo de nervios pudendos 2.18 27.21 3.55 1.07 1.04 23107 23108 23109 23110 23111 23112 23114 23115 23116 23117 23118 23119 23120 23121 Esfinteromanometría Perfíl de presión uretral Estudio de urodinamia standard (uroflujometría, electromiografia esfinteriana y cistometría) Estudio de urodinamia con test de fentolamina Estudio de urodinamia con test de betanecol Estudio de urodinamia con test de diazepán Perfíl de presión uretral con test de denervación uretral Aspiración vesical suprapúbica Cateterismo vesical Instilación vesical Litotricia extracorpórea para cálculos complejos (coraliformes) Costo atención integral Litotricia extracorpórea para cálculos simples (piélico, calicial y ureteral único) Costo atención integral Manometría piélica Dilatación uretral (sesión) 1.83 1.72 1.76 9.72 8.93 8.93 1.78 2.38 1.04 2.00 344.16 286.85 2.18 1.83 PARAGRAFO. La atención integral de litotricia extracorpórea se refiere al número total de sesiones que cada paciente requiera para su tratamiento y comprende los siguientes conceptos: servicio de los profesionales especialistas y del personal técnico que interviene en la realización del procedimiento; consulta pre y post tratamiento inmediato; consulta de urgencias si el caso lo requiere; práctica de procedimiento; servicio de anestesiología en pacientes que lo ameriten; cistoscopia y cateterismo uretral cuando en la realización del procedimiento sea necesaria derechos de sala con los componentes determinados en el Artículo 54 de este Decreto, sonda de foley y de nelatón, catéteres uretrales simples y cystoflow; servicio de recuperación; estudio radiológico de abdomen pre y post tratamiento y los que posteriormente pueda requerir el paciente hasta que sea dado de alta. Cuando se requiera del uso de medios de contraste y catéteres doble J, se reconocerá hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente. En litiasis bilateral, por el procedimiento en el riñón contralateral se reconocerá una tarifa equivalente al setenta y cinco por ciento (75%) de la establecida para este tipo de procedimientos. DEC-REGL 2423 DE 1996 ARTÍCULO 26. Las Tarifas establecidas en Salarios Mínimos Legales Diarios Vigentes para Exámenes y Procedimientos de Neumología son las siguientes: 24101 24102 24103 24104 24105 24106 24107 24108 24109 24110 24111 24112 24113 24114 24115 Espirometría simple Espirometría simple y con broncodilatadores Espirometría simple mas capacidad residual funcional Espirometría simple mas volúmen respiratorio y capacidad pulmonar total (incluye: radiografía de tórax AP y LAT) Espirometría simple mas difusión de monóxido de carbono Gasimetría arterial (cada muestra) Espirometría simple mas difusión de monóxido de carbono y gasimetría arterial Volúmen de cierre Curva de flujo de volúmen Curva de flujo de volúmen pre y post-broncodilatadores Estudio fisiológico del sueño Test de broncomotricidad Respuesta ventilatoria a la hipoxia, hiperoxia e hipercapnia Medición presión inspiratoria y respiratoria máxima Gases arteriales y venosos mixtos, determinación de contenidos, D (a v) 02, extracción periférica y aporte de O2 1.93 3.89 6.51 6.06 6.51 1.41 7.51 1.93 2.31 4.71 5.30 6.50 3.82 0.40 5.08 24116 24117 24118 24119 24120 24121 24122 24123 24124 24125 24126 Mecánica respiratoria, pletismografía inductiva tórax y abdomen, fuerza y resistencia de músculo respiratorio Resistencia total de vías aéreas Distensibilidad pulmonar ErgoEspirometría completa, (MV,BF,FCO2, RQ, HR, VO2, VCO2, FO2, VO2/HR, VO2/KG, MET, EQO2) Cálculo de consumo de oxígeno Gases alveolares (gases arteriales, cocientes respiratorios, cálculo espacios muertos en reposo y en esfuerzo y cálculo consumo de oxígeno) Punción pleural Curva de hiperoxia (5 muestras de arteriales con oxígeno al 100%) Test de ejercicio pulmonar Saturación percutánea de CO2 Oximetría de pulso 5.08 2.09 4.93 9.33 3.07 15.72 3.05 9.04 15.07 10.85 1.20 DEC-REGL 2423 DE 1996 ARTÍCULO 27. Las tarifas establecidas en Salarios Mínimos Legales Diario Vigentes para exámenes y procedimientos de Cardiología y Hemodinamia, son las siguientes: 25100 25101 25102 25103 25104 25105 25106 25107 25108 25109 25110 25111 25112 25113 25114 25115 25116 25117 25118 25119 25120 25121 25122 25123 25124 25125 25126 25127 25128 25129 25130 25132 Estudio electrofisiológico transesofagico Estudio electrofisiológico convencional (no incluye cateterismo) Electrocardiograma Pericardiocentesis Prueba ergométrica o test de ejercicio Fonocardiograma y pulsos Ecocardiograma modo M Ecocardiograma modo M y bidimensional Ecocardiograma modo M, bidimensional y doppler Ecocardiograma modo M, bidimensional y doppler color Ecocardiograma modo M, bidimensional y doppler color intraoperatorio Ecocardiograma transesofágico Vectocardiograma Cateterismo derecho, con o sin angiografía Cateterismo izquierdo, con o sin angiografía Cateterismo izquierdo y derecho, con o sin angiografía Cateterismo transeptal + cateterismo izquierdo y derecho Coronariografía (incluye: cateterismo izquierdo, ventriculografía) Coronariografía + cateterismo derecho Auriculograma izquierdo y/o Arteriografía pulmonar (incluye cateterismo derecho) Arteriografía selectiva no coronaria Arteriografía renal Arteriografía abdominal Arteriografía periférica Implantación de marcapaso Tránsitorio Implantacion de marcapaso definitivo con electrodo venoso Electrocardiografía dinámica de 24 horas (Holter) Angioplastia coronaria (Incluye: colocación marcapaso y coronariografía post angioplastia inmediata) Angioplastia periférica (Incluye: arteriografía post angioplastia) Valvuloplastia con balón Trombólisis intracoronaria Implantación de dispositivo en vena cava inferior 19.34 55.85 1.64 12.92 9.67 4.90 7.37 14.44 15.99 20.62 21.27 26.90 4.90 20.62 24.06 28.76 44.46 34.42 50.40 21.84 19.97 20.34 20.34 20.34 16.17 55.28 15.86 51.19 37.22 93.38 57.90 46.07 25133 25134 25135 25136 25137 25138 25139 25140 25141 25142 25143 25144 25145 25146 25147 25148 25149 25150 25151 Aterectomía con cateter Implantación de Stent en arteria periférica Implantación de Stent intracoronario Ablacion por cateter de focos arritmogénicos (sin cateterismo) Cardioversión eléctrica de paciente en tratamiento no quirúrgico Colocación cateter de Swan Ganz Extracción cuerpo extraño intravascular Reprogramación de marcapaso Ecocardiograma de ejercicio (2 modo M, bidimensional y doppler, mas prueba ergométrica) Monitoreo de presión arterial por 24 horas, en paciente ambulatorio Estudio de potenciales tardíos Mapeo intracoronario con estudio post operatorio Evaluación funcional sinusal Evaluación conducción AV Estimulación auricular Cierre de ductus por dispositivo de sombrilla Cierre de CIA por dispositivo de sombrilla Ecocardiografía de stress farmacológico Potenciales EKG y/o electrocardiografía de alta resolucion 51.19 37.22 51.19 55.85 12.17 15.99 55.28 5.08 41.66 15.86 8.53 55.85 24.75 22.72 13.79 63.17 79.11 47.33 13.52 PARAGRAFO 1. Los medios de contraste, los catéteres, la guía, la aguja angiográfica y el introductor en los casos que sea necesario, utilizados durante la práctica de los procedimientos, los electrodos de uso en la realización de la prueba ergométrica y el papel polígrafo en el estudio electrofisiológico, se reconocerán hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente. PARAGRAFO 2. Los estudios radiológicos que se requiera se reconocerán de acuerdo con las tarifas establecidas en el Artículo 23 - Capítulo II, adicionalmente se reconocerá el valor de 9.09 Salarios Diarios Mínimos Legales vigentes por estudio sobre los valores determinados en este Artículo, cuando para su realización se realicen registros en película. DEC-REGL 2423 DE 1996 ARTÍCULO 28. Los exámenes y procedimientos de Neurología tendrán en Salario Mínimos Legales Diarios Vigentes las siguientes tarifas: 26101 26102 26103 26104 26105 26106 26107 26108 26109 26110 26111 26112 26113 26114 26115 26116 26117 Electroencefalograma Electroencefalograma con electrodos nasofaríngeos Potenciales evocados (visual, auditivo o somato-somato sensorial) Punción lumbar Bloqueo nervio periférico Bloqueo nervio simpático Bloqueo seno carotideo Bloqueo nervio vago Bloqueo regional continuo; incluye controles Bloqueo plejo braquial Bloqueo unión mononeural Bloqueo para cervical Bloqueo nervio frénico Bloqueo plejo celiaco Estudio polisomnografico Electrocorticografía Telemetría (hora de examen) DEC-REGL 2423 DE 1996 ARTÍCULO 29. Las tarifas establecidas en Salarios Mínimos 2.43 2.93 5.76 1.83 3.62 3.62 3.62 3.62 1.81 3.62 3.62 3.62 3.62 5.08 50.72 3.02 7.09 Legales Diario Vigentes para Otorrinolaringología, son las siguientes: 27101 27102 27103 27104 27105 27106 27107 27108 27109 27110 27111 27112 27113 27114 27115 27116 27117 27118 27119 27120 27121 27122 27123 27124 27125 27126 27127 27128 27129 27130 27131 Audiometría de Bekesy Audiometría tonal Audiometría verbal (logoAudiometría) Audiometría de tallo cerebral Pruebas de reclutamiento (SISI TDT) c/u Pruebas de fatiga (Tone Decay, etc.) c/u Estudio vestibular con foto electronistagmografía Adaptación de audífono Punción seno maxilar Impedanciometría Nebulizaciones c/u Proetz (desplazamiento) c/u Acufenometría (inhibición residual) Rinomanometría Lavado de oídos Curación de oído (bajo microscopio) Valoración eléctrica de nervio facial (prueba de Hilger) Drenaje absceso simple o hematoma de oído externo Extracción cuerpo extraño conducto auditivo externo, sin incisión Extracción cuerpo extraño nariz Taponamiento nasal anterior Taponamiento nasal posterior Drenaje absceso periamigdalino Electronistagmografía Curación nariz o senos paranasales Infiltración de cornetes Pruebas vestibulares calóricas y/o térmicas Criocoagulación de cornetes Electrococleografía Electrocoagulación de mucosa nasal Sialometría 1.35 1.21 1.21 6.08 1.04 0.77 13.46 2.90 1.35 1.27 0.50 0.50 0.84 3.33 0.84 1.35 3.75 2.03 2.03 2.03 2.71 5.08 2.03 10.11 0.84 0.84 2.12 4.06 10.17 1.69 5.58 DEC-REGL 2423 DE 1996 ARTÍCULO 30. Las tarifas establecidas en Salarios Mínimos Legales Diario Vigentes para oftalmología, son las siguientes: 28101 28102 28103 28104 28105 28106 28107 28108 28109 28110 28111 28112 28113 28114 Ultrasonografía Angiofluoresceinografía unilateral, con fotografías a color de segmento posterior Tomografía con pruebas provocativas Campo visual central y periférico bilateral Sondeo vías lagrimales (mínimo 3. sesiones), incluye: estricturotomía Cauterización de puntos lagrimales Electrólisis de pestañas Extracción cuerpo extraño de la conjuntiva Curetaje de la conjuntiva o córnea Inyección sub conjuntival Drenaje absceso córnea Extracción cuerpo extraño superficial de córnea Extracción cuerpo extraño superficial de esclerótica Examen optométrico 6.76 9.13 19.27 2.63 4.97 2.18 2.18 2.18 2.34 1.83 3.64 2.18 2.18 1.69 28115 28116 28117 28118 28119 28120 28122 28123 28124 28126 28127 28128 28129 28130 28131 28132 28133 28134 28135 28136 Evaluación ortóptica Evaluación y tratamiento ortóptico (sesión) Evaluación y tratamiento pleóptico (sesión) Topografía corneal computarizada, unilateral Recuento de células endoteliales Betaterapia sesión Paquimetría (unilateral) Biometría ocular (unilateral) Electrorretinografía (bilateral) Electrooculograma (bilateral) Interferometría (unilateral) Interferometría (bilateral) Fotografía a color de segmento posterior (unilateral) Campo visual computarizado (bilateral) Drenaje absceso palpebral Drenaje chalazión Fotocoagulación con Yag láser (capsulotomía, iridectomía ruptura de bandas) Fotocoagulación, con láser de argón o kriptón Panfotocoagulación de retina, con láser de argón o kriptón Fotocoagulación de conjuntiva con láser 2.16 0.50 0.50 4.56 4.56 1.13 3.49 3.49 17.51 17.51 2.43 3.63 2.47 6.35 1.85 1.85 26.76 26.76 29.58 19.28 DEC-REGL 2423 DE 1996 ARTÍCULO 31. Las tarifas establecidas en Salarios Mínimos Legales Diario Vigentes para Medicina Física y Rehabilitación, son las siguientes: 29101 29102 29103 29104 29105 29106 29107 29108 29109 29110 29111 29112 29113 29114 29115 29116 29117 29118 29119 29120 29121 Electromiografía (cada extremidad) Neuroconducción (cada nervio) Neuroconducción bilateral Test de Lambert Reflejo trigémino facial Reflejo H, F o palpebral Potenciales evocados (visual, auditivo o somatosensorial) Test de fibra única Bio feed back Estimulación eléctrica transcutánea Fenolizaciones o neurólisis de punto motor o nervio periférico Terapia física, sesión Terapia ocupacional, sesión Terapia del lenguaje, sesión Terapia para rehabilitación cardíaca, sesión Estimulación temprana, sesión Terapia respiratoria: higiene bronquial (espirómetro incentivo, percusión, drenaje y ejercicios respiratorios), sesión Inhaloterapia, sesión (nebulizador ultrasónico o presión positiva intermitente) Test con tensilón Electromiografía laríngea Terapia grupal de medicina física y rehabilitación DEC-REGL 2423 DE 1996 ARTÍCULO 32. Las tarifas establecidas en Salarios Mínimos Legales Diario Vigentes para los procedimientos de Banco de Sangre, son las siguientes: 1. PROCESAMIENTO DE SANGRE Y DERIVADOS 2.12 1.75 2.65 2.13 2.13 2.13 5.76 3.33 0.68 0.44 2.65 0.77 0.77 0.77 2.03 0.77 0.77 0.77 2.30 9.03 1.83 30101 30102 30103 30104 30105 30106 30107 30108 30111 30112 Unidad de crioprecipitados Unidad de plaquetas Unidad de plasma o plasma fresco Unidad de glóbulos rojos Unidad de sangre pobre en leucocitos Unidad de sangre total Plasmaféresis, leucoféresis, plaquetaféresis o eritroféresis Autotransfusión Unidad de glóbulos rojos lavados Concentrado de leucocitos 2.17 2.17 2.17 10.01 12.96 12.96 40.12 12.96 14.77 2.17 2. APLICACIÓN DE SANGRE Y DERIVADOS 30201 30202 30203 30204 30205 30206 30207 Aplicación de crioprecipitados, plaquetas o plasma Aplicación de glóbulos rojos o sangre, en paciente hospitalizado Aplicación de glóbulos rojos o sangre, en paciente ambulatorio Aplicación de glóbulos rojos o sangre, en el domicilio paciente Exanguíneo transfusión o plasmaféresis (honorarios) Exanguíneo transfusión o plasmaféresis (derechos de sala) Flebotomía 1.52 2.68 1.98 2.96 5.28 2.62 3.18 PARAGRAFO 1. El valor de la pruebas de laboratorio clínico que de acuerdo con el Decreto 1.571 de 1.993, se practiquen a la unidad de sangre o componentes previa a su transfusión, está incluído en la tarifa de procesamiento; igualmente el correspondiente a la bolsa recolectora. PARAGRAFO 2. El equipo para administración de sangre o sus derivados, así como los elementos que se requieran en la práctica de la Féresis, se reconocerán hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente. DEC-REGL 2423 DE 1996 ARTÍCULO 33. Las tarifas establecidas en Salarios Mínimos Legales Diario Vigentes para exámenes y procedimientos Ecográficos, Vasculares no invasivos y Resonancia Magnética, son las siguientes: 1. ECOGRAFÍAS 31100 31101 31102 31103 31104 31105 31106 31107 31108 31109 31110 31111 31112 31113 31114 Obstétrica Ginecológica o pélvica Vaginal para diagnóstico ginecológico u obstétrico Obstétrica con Evaluación de circulación placentaria y fetal, con doppler Pélvica con Evaluación doppler Abdomen superior, incluye: hígado, páncreas, vías biliares, riñones, bazo y grandes vasos Masas abdominales y de retroperitoneo Hígado, vías biliares, páncreas y vesícula Riñones, bazo, aorta o adrenales Abdomen total, incluye: hígado, páncreas, vesícula, vías biliares, riñones, bazo, grandes vasos, pelvis y flancos Vías urinarias (riñones, vejiga y próstata transbdominal) Vascular testicular (varicocele, torción), con análisis doppler Tiroides, glándulas salivares, testículo, pene, tejidos blandos, pared abdominal u ojo Control de ovulación con ecografía transabdominal Control de ovulación con eco vaginal 2.63 3.21 4.11 5.38 4.11 6.17 3.89 3.89 3.89 7.77 4.71 5.41 4.00 1.36 2.74 31115 31116 31117 31118 31121 31122 31123 31124 31125 Perfil biofísico Cerebral (ecografía transfontanelar) Dinámica Modo "B", ocular y contenido orbitario Sonomamografía o ultrasonido de seno, con transductor de alta frecuencia Pericardio, pleura o tórax Extremidades, articular, cadera pediátrica, hombro o rodilla Transrectal Biopsia percutánea, punción, aspiración: (procedimiento completo) Derivación o drenaje; a la zona, agregar: 4.03 4.06 5.49 4.22 3.66 4.20 3.39 9.07 8.10 2. VASCULARES NO INVASIVOS 31201 31202 31203 31204 31205 31206 31207 31208 31209 31210 31211 31212 31213 31214 31215 31216 31217 31218 31219 31220 31221 Imagen y doppler pulsado espectral (DÚPLEX SCANNING), de: arterias carótidas, arterias vertebrales, arterias axilares y humerales, aorta abdominal, tronco celíaco, arterias ilíacas, arterias renales, arterias mesentéricas, arterias femorales y poplítea, arteria de piernas, venas yugulares internas, venas axilares y humerales, vena cava inferior, vena aorta, venas ilíacas, venas renales, venas femorales iliopoplíteas, venas profundas de pierna, mapeo de venas superficiales de MM.II, mapeo de venas superficiales de MM.SS, masas vasculares o transcraneal. Oculopletismografía Pletismografía venosa o arterial de MMSS o MMII Pletismografia venosa o arterial de MMSS o MMII en reposo y post ejercicio Fotopletismografía arterial o venosa Pletismografía arterial digital Pletismografía arterial peneana Pletismografía de tiempo recuperación de llenado venoso MMII Pletismografía de pies y gruesos artejos Doppler continuo bidireccional, periorbitario, arterial o venoso de MMSS aorta abdominal y arterias ilíacas, venas cava inferior e ilíacas, arterial o de venas profundas de MMII, circulación peneana, circulación venosa o arterial escrotal. Doppler continuo bidireccional, carótidas, arterias vertebrales, arterial o venoso de MMII Doppler continuo bidireccional, digital Doppler continuo bidireccional para mapeo arterial Doppler con análisis espectral, periorbitario, arterial o venoso de MMSS, aorta abdominal y arterias ilíacas, venas cava inferior e ilíacas, arterial o de venas profundas de MMII, circulación peneana, circulación venosa o arterial escrotal. Doppler con análisis espectral, carótidas, arterias vertebrales, arterial o venoso de MMII, aorta abdominal y arterias ilíacas, o de venas cava inferior e ilíacas. Fonoangiografía carotidea Examen obstétrico con Evaluación de circulación placentaria Estudio de impotencia Estudio de riñón trasplantado con análisis Doppler Estudio de otros órganos trasplantados Estudio de control de trasplantes Cuando el examen se realice con doppler color, se reconocerá adicionalmente un 30% sobre el valor de la tarifa establecida para el estudio practicado. 3. RESONANCIA MAGNÉTICA 12.63 5.69 5.69 9.68 5.69 5.69 5.69 5.69 5.69 5.09 5.09 6.65 6.65 5.09 5.09 5.69 5.69 9.68 6.65 8.10 4.53 31301 31302 31303 31304 31305 31306 31307 Articulaciones: pie y cuello del pie, rodilla, cadera, codo, hombro, temporo mandibular Comparativas de las articulaciones anteriores Cráneo (base de Cráneo, órbitas, cerebro, silla turca), columna, cervical, columna torácica, columna lumbosacra, tórax (corazón, grandes vasos, mediastino y pulmones), abdomen y pelvis, sistema músculo esquelético Examen de control en las regiones anteriores, por la misma causa que originó el examen inicial y en un lapso no mayor a seis (6) meses Segmento adicional de columna vertebral Angiografía por resonancia magnética Examen para magnético (Gadolinio DTPA); al valor del examen, agregar: 34.40 68.77 85.97 80.24 74.51 68.77 32.54 Las tarifas corresponden a la práctica de los estudios en forma completa, que incluye: cortes axiales, sagitales y coronales en secuencias T1 y T2. Cuando practicado el examen inicial se requiera de uno adicional con medio de contraste, su tarifa será el equivalente al veinticinco por ciento (25%) del valor inicial. El medio de contraste que se utilice en la práctica del examen, se reconocerá hasta por el precio comercial de catálogo para venta al público fijado por autoridad competente. DEC-REGL 2423 DE 1996 ARTÍCULO 34. Las tarifas establecidas en Salarios Mínimos Legales Diario Vigentes para los Estudios de Genética, son las siguientes: 32101 32102 32103 32106 32107 32108 32109 32110 32111 32112 32113 32114 32115 32116 32117 32118 32119 Cariotipo con bandeo G de alta resolución Cariotipo con bandeo R de alta resolución Cariotipo con bandeo C o Q Cariotipo para cromosoma X frágil Cariotipo para estados leucémicos Cariotipo para cromosoma Philadelphia Cariotipo con bandeo G de restos ovulares Cariotipo con bandeo R de restos ovulares Cariotipo para intercambio de cromatides hermanas Cariotipo en vellosidades coriónicas Cariotipo en líquido amniótico Estudio de cromosomas en cultivo de fibroblastos Hibridización in situ con fluorescencia Test de cromatina Diagnóstico molecular de enfermedades Estudio de penetración de espermatozoides en oocitos desnudos de Hamster (incluye: preparación de los espermatozoides del paciente en caso de proceder a inseminación artificial) Consejería genética 13.81 13.81 12.67 13.81 13.81 12.67 19.72 19.72 15.78 29.58 12.67 5.33 49.30 2.81 59.17 13.75 1.24 DEC-REGL 2423 DE 1996 ARTÍCULO 35. Las tarifas establecidas en Salarios Mínimos Legales Diarios Vigentes para los procedimientos de Oncología, son las siguientes: 1. TELECOBALTOTERAPIA 33101 33102 33103 Tipo I Campo único en: encéfalo, cara, tronco, pelvis/periné, extremidades, cuello o axila/axilo supraclavicular Tipo II Unilateral en cara y cuello; profilaxis de encéfalo; campos múltiples en cara, cuello, mediastino, axilo supra clavicular; campos múltiples y/o bilateral en axila; mediastino supraclavicular Tipo III Profilaxis de encéfalo y raquis; campos múltiples en encéfalo, tórax, abdominal parcial, pelvis, raquis, extremidades o glándula mamaria; ganglionar pre y post operatorio de mama; cuello y mediastino; hemitórax o 62.04 77.35 93.41 33104 33105 hemiabdomen, bilateral en cara y cuello. Tipo IV Cara, cuello y mediastino; ganglionar supradiafragmática o infradiafragmática; baño torácico; abdominal total; encéfalo y raquis; completa de mama; corporal total Tipo Especial Entidades benignas; paleación en una dosis parcial, pelvis, raquis o extremidades; o glándula mamaria; ganglionar pre y post operatorio de mama; cuello y mediastino; hemitórax o hemiabdomen, bilateral en cara y cuello 107.68 36.37 2. RADIOTERAPIA ORTOVOLTAJE 33201 33202 Tipo I Tratamientos superficiales y combinados o dosis de refuerzo, con Rx hasta 139 Kvp Tipo II Tratamientos superficiales y exclusivos con Rx de más de 140 Kvp 29.68 59.23 3. CURIETERAPIA GINECOLÓGICA 33301 33302 33303 33304 Tipo I Combinada, un tiempo Tipo II Combinada, dos tiempos Tipo III Exclusiva un tiempo Tipo IV Exclusiva dos tiempos 46.93 69.24 75.83 87.49 4. CURIETERAPIA INTERSTICIAL 33401 33402 33403 33404 33405 33406 Tipo I Combinada, planar simple Tipo II Combinada, biplanar Tipo III Combinada, volumétrica Tipo IV Exclusiva planar simple Tipo V Exclusiva, biplanar Tipo VI Exclusiva, volumétrica 29.78 38.54 44.49 59.19 76.94 88.75 5. TERAPIA CON ELECTRONES 33501 33502 33503 Tipo I Tratamientos combinados o dosis de refuerzo Tipo II Tratamientos exclusivos, campo único Tipo III Tratamientos exclusivos, campos múltiples 29.78 59.19 88.75 6. QUIMIOTERAPIA 33600 33601 33602 Quimioterapia intratecal Monoquimioterapia (ciclo completo de tratamiento) Poliquimioterapia (ciclo completo de tratamiento) cualquier esquema de protocolo Las tarifas mencionadas en este artículo, incluyen además de la aplicación del tratamiento, los controles ambulatorios que requiere el paciente. PARAGRAFO 1. Las tarifas señaladas para los procedimientos de telecobaltoterapia, radioterapia, curieterapia y terapia con electrones, corresponden al costo total del tratamiento prescrito e incluyen los servicios básicos para su planeación y ejecución, entre ellos la elaboración del plan de tratamiento y el cálculo de dosis. Adicional a los valores para la aplicación de estos procedimientos, se pagarán las consultas de especialistas necesarias para definir el diagnóstico y orientar el tratamiento; así mismo las interconsultas que en concepto del especialista responsable de la atención se requieran en el lapso en que el paciente recibe el tratamiento. 8.45 11.30 19.04 PARAGRAFO 2. El valor de las drogas y medicamentos que se consuman en la práctica de los tratamientos de quimioterapia, se reconocerán hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente. PARAGRAFO 3. Cuando el procedimiento se realice con acelerador lineal, se reconocerá un valor adicional del treinta por ciento (30%) sobre la tarifa correspondiente al tipo de tratamiento ordenado. Así mismo, cuando complementariamente se utilicen equipos de simulación, la tarifa del tipo de tratamiento practicado se incrementará en 8.84 salarios diarios mínimos legales vigentes. DEC-REGL 2423 DE 1996 ARTÍCULO 36. Las tarifas establecidas en Salarios Mínimos Legales Diario Vigentes para los procedimientos de Alergología, son las siguientes: 34101 34103 34104 34105 Test de alergias, estudio completo de prueba por escarificación, intradérmica, puntura o parche, de eroalergenos o alimentos Tratamiento mensual inmunoterapéutico completo (hipo sensibilización) Incluye: preparación, suministro y aplicación de antígenos con uno o más extractos alergénicos y controles médicos 12.94 Tratamiento inmunoterapéutico completo (hipo-sensibilización), de alergia en menores de 6 años por picadura de pulga Tratamiento inmunoterapéutico completo (hipo-sensibilización), de alergia en mayores de 6 años por picadura de pulga 4.06 13.22 8.11 DEC-REGL 2423 DE 1996 ARTÍCULO 37. Las tarifas establecidas en Salarios Mínimos Legales Diario Vigentes para los procedimientos de Psiquiatría y Psicología, son las siguientes: 35102 35103 35104 35105 35106 35107 35108 35109 35110 35111 35112 35113 35114 35115 35116 Valoración por Psicólogo Psicoterapia individual por Psiquiatra, sesión Psicoterapia individual por Psicólogo, sesión Psicoterapia de grupo por Psiquiatra, sesión Psicoterapia de grupo por Psicólogo, sesión Psicoterapia de pareja por Psiquiatra, sesión Psicoterapia de pareja por Psicólogo, sesión Psicoterapia de familia, sesión Examen Psicopedagógico Test de Rorschach Inventario de personalidad (MMPI) Pruebas de percepción temática (CAT o TAC) Escala de Weschler para niños y adultos Escala infantil de inteligencia Therman Terapia electroconvulsiva, sesión (sin anestesia ni relajante) 0.82 1.63 0.74 1.85 0.96 1.85 0.98 2.16 0.87 2.61 1.08 1.30 1.51 1.51 1.04 DEC-REGL 2423 DE 1996 ARTÍCULO 38. Las tarifas establecidas en Salarios Mínimos Legales Diario Vigentes para los procedimientos de Servicios Ambulatorios de Salud Oral, son las siguientes: 1. ACTIVIDADES DIAGNÓSTICA Y DE URGENCIA 36100 36101 36102 36103 36104 Consulta especializada Examen clínico de primera vez Consulta de urgencias (para solución de problemas agudos, dolorosos, hemorrágicos, traumáticos o infecciosos) Radiografías intraorales (periapicales y/o coronales) Radiografías intraorales (oclusales) 1.41 0.82 0.89 0.37 0.68 36105 36108 36109 36110 36111 Radiografías intraorales (perfil de cara con cefalostato) Impresión de arco dentario superior o inferior, con modelo de estudio y concepto Fotografía clínica extraoral en blanco y negro, frontal o lateral Examen y estudio para cirugía ortognática comprende: registros, cefalometría estudio de fotos Estudio de oclusión y ATM 2.24 1.29 0.83 2.90 2.90 2. OPERATORIA DENTAL 36201 36202 36203 36204 36205 36206 36207 36208 36209 36210 Obturación de una superficie en amalgama de plata o resina compuesta de autocurado Obturación de una superficie adicional en amalgama de plata o resina compuesta de autocurado Obturación de una superficie en resina de fotocurado Obturación de superficie adicional en resina de fotocurado Obturación definitiva de una superficie en ionómero de vidrio Obturación definitiva de una superficie adicional en ionómero de vidrio Corona acrílica para dientes anteriores Colocación de pin milimétrico Reconstrucción de ángulo incisal con resina de fotocurado Reconstrucción tercio incisal con resina de fotocurado 0.84 0.43 1.45 0.72 1.07 0.53 5.95 0.98 3.67 7.37 3.- PERIODONCIA 36301 36303 36304 36305 36306 36307 36308 Tallado selectivo, por arcada (sin estudio de oclusión y ATM) Detartraje (por cuadrante) Injerto gingival (cada diente) Gingivoplastia (cada diente) Gingivectomía (cada diente) Curetaje y/o alisado radicular campo cerrado (cada diente) Curetaje y/o alisado radicular campo abierto (cada diente) 2.90 3.33 3.57 3.57 4.26 3.57 4.26 4. ENDODONCIA 36401 36402 36403 Tratamiento de conductos en dientes unirradiculares con radiografía previa y de control; no incluye valor de RX Tratamiento de conductos en dientes birradiculares con radiografía previa y de control; no incluye valor de RX(cada conducto) Tratamiento de conductos en dientes multirradiculares con radiografía previa y de control; no incluye valor de RX (cada conducto) 2.81 3.52 4.24 5. ORTODONCIA 36501 36502 36503 36504 36505 36506 36507 36508 Examen y estudio del caso (comprende: registros, cefalometría y estudio de fotos) Placa removible con accesorios Placa con tornillo de expansión Mantenedor fijo de espacio Arco lingual y botón de Nance Extracción seriada, previo estudio del caso Mentonera como tratamiento único Ortodoncia correctiva (cada arcada) 2.90 9.67 13.53 9.67 9.67 7.73 7.73 96.69 36509 36510 36511 36513 36514 36515 36516 Aparatos Cráneo maxilares como tratamiento único Plano inclinado Control mensual Control de crecimiento y desarrollo, sesión Rejilla fina para control de hábitos Máscara facial, como tratamiento Protractor 9.67 7.73 0.98 0.98 7.73 11.49 11.49 6. CIRUGÍA ORAL 36601 36602 36603 36604 36605 36606 36607 36608 36609 36610 36611 36613 36614 36616 Exodoncia simple de unirradiculares Exodoncia simple de multirradiculares Exodoncia unirradicular (vía abierta), con radiografía previa y de control; no incluye valor de RX Exodoncia multirradicular (vía abierta), con radiografía previa y de control; no incluye valor de RX Apicectomía de dientes unirradiculares; incluye el relleno radicular; no incluye no incluye valor de RX Apicectomía de dientes multirradiculares, incluye el relleno radicular; no incluye valor de RX Regularización de rebordes (cada arcada); no incluye radiografías previa y de control Amputación radicular con hemisección; no incluye tratamiento de conductos Injerto óseo autógeno por diente; incluye: toma de injerto intraoral Injerto aloplástico cerámico (cada diente) Fijaciones temporales (cada cuadrante) Tratamiento quirúrgico hemorragia post exodoncia o por alveolitis Reimplante o trasplante de diente Resección de capuchón pericoronario 0.76 0.93 2.12 3.52 4.22 6.34 4.06 4.26 6.40 4.26 3.57 2.19 5.02 2.68 7. PRÓTESIS Y ORTESIS ACTIVIDAD DEL ODONTÓLOGO EN LA ELABORACIÓN 36701 36702 36703 36704 36705 36706 36707 36708 36709 Prótesis total 1/2 caso (superior o inferior); no incluye modelos Prótesis removible (superior o inferior); no incluye modelos Prótesis fija, cada unidad (soportes y ponticos) Férulas acrílicas (superior o inferior) Férulas coladas (superior o inferior) Núcleos metálicos Placa obturadora para pacientes con secuela de labio y paladar hendido; no incluye modelos Unidad puente fijo tipo Maryland Placa neuro miorrelajante, previo estudio del caso; no incluye modelos 7.12 5.69 7.12 1.91 2.83 2.90 5.71 7.12 7.73 ACTIVIDAD DEL ODONTÓLOGO EN LA REPARACIÓN 36710 Prescripción y controles para reparación de Prótesis 1.94 8. ODONTOPEDIATRÍA 36801 Corona en acero inoxidable 1.30 36802 36803 36804 36805 36806 Corona en policarbonato o forma plástica Tratamiento de conductos dientes temporales Exodoncia diente temporal Frenectomía o freniectomía Resina preventiva presellante 1.30 1.41 0.43 2.68 0.43 9. PREVENCIÓN 36901 36902 36903 36904 36905 36906 36907 36908 Control de placa, clasificación de riesgo e instrucción de higiene oral Control de placa y de cepillado Educación en salud oral y control de riesgo Aplicación tópica seriada de fluoruros, niños; incluye: profilaxis Aplicación tópica de fluoruros, en adultos; incluye: profilaxis Terapia de mantenimiento, sesión; incluye: profilaxis Aplicación de sellante de autocurado en fosetas y fisuras (cada diente) Aplicación de sellantes de fotocurado en fosetas y fisuras (cada diente) 0.56 0.56 0.56 0.82 0.82 0.71 0.28 0.72 PARAGRAFO 1. La mano de obra y los materiales que se utilicen en la elaboración y reparación de prótesis y ortesis, se pagarán a los precios oficiales fijados por los laboratorios dentales para estas actividades. PARAGRAFO 2. Los materiales que se utilicen en la práctica de la cirugía periodontal con reposición ósea, se reconocerán hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente. DEC-REGL 2423 DE 1996 ARTÍCULO 39. Las tarifas establecidas en Salarios Mínimos Legales Diario Vigentes para los procedimientos de Diagnóstico y Terapéuticos, son las siguientes: 1. GINECO OBSTETRICIA 37100 37101 37102 37103 37104 37105 37106 37107 37108 37109 Examen bajo anestesia Cauterización de cervix Extirpación pólipo pediculado sesil (cuello uterino) Criocirugía de cervix Dilatación instrumental o manual de la vagina, sesión Monitoría fetal anteparto, sesión Monitoría fetal intraparto, durante todo el trabajo de parto Colpocentesis Inserción o retiro de dispositivo intrauterino de cualquier tipo; incluye: consulta y dispositivo Taponamiento vaginal 1.69 1.76 2.12 3.52 1.76 0.90 3.88 1.91 1.92 2.47 2. ORTOPEDIA Y TRAUMATOLOGíA 37201 37202 37203 37205 37206 Artrocentesis Tratamiento esguinces Infiltración intra articular, bolsa sinovial, ligamentosa, neuroma o de punto muscular doloroso Inmovilización coccix por luxación Inmovilización miembro superior o inferior total o parcial CAMBIO DE YESOS 1.76 3.52 0.65 3.52 1.88 37207 37208 37209 Hombro, MMSS o tobillo Muslo y/o pierna Tórax y/o pelvis 1.88 2.80 3.73 3. CIRUGÍA DE MANO 37301 37302 37303 37304 37305 Tratamiento ortopédico dedo en martillo Tratamiento esguince metacarpofalángico (una a dos) Tratamiento esguince metacarpofalángico (tres ó mas) Tratamiento esguince interfalángico (una a dos) Tratamiento esguince interfalángico (tres ó mas) 4.80 3.52 4.80 3.52 4.80 4. CIRUGÍA PLÁSTICA 37401 37402 37403 37404 Curación simple con inmovilización Tratamiento médico queloide: incluye: Infiltraciones y otros Crioterapia (sesión) Drenaje piel y/o tejidos celular subcutáneo, incluye: Absceso superficial, hematoma, panadizo 1.76 5.25 2.18 2.18 Cauterización o fulguración en piel (sesión), incluye verrugas y lunares: 37405 37406 37407 De una a tres De cuatro a siete De ocho ó mas 1.76 3.17 5.28 5. CIRUGÍA GENERAL 37501 37502 37503 37504 37506 37507 37508 37509 Paracentesis abdominal Disección venosa Lavado gástrico Venodisección y catéter subclavio Colocación línea arterial Intubación orotraqueal (exclusivamente en casos de reanimación) Colecistectomía laparoscópica Escleroterapia venosa; tratamiento completo uni o bilateral por paciente, en varices grado I o II; incluye las soluciones veno esclerosantes 2.31 1.91 1.02 4.20 4.20 4.20 240.02 30.99 6 DIETÉTICA 37601 37602 Determinación de régimen dietético en paciente ambulatorio Interconsulta de soporte nutricional especializado, en paciente hospitalizado que requiera nutrición parenteral o soporte enteral especial 0.87 0.84 7. TRABAJO SOCIAL 37701 37702 37703 37704 Consulta social, sesión Consulta familiar, sesión Terapia familiar, sesión Acciones socio educativas a grupo, sesión 8. OTROS 0.62 0.69 0.92 0.55 37801 37804 37805 Quimiofototerapia (tratamiento para psoriasis, vitiligo y linfomas), sesión Tratamiento con toxina botulinica, sesión Oxigenación hiperbárica, sesión 1.04 14.24 14.48 PARAGRAFO. La tarifa del procedimiento 37508 Colecistectomía Laparoscópica, corresponde a su realización en forma integral e incorpora los siguientes conceptos: servicios profesionales de cirujanos, anestesiólogo y ayudante quirúrgico, incluídos el control pre y los postquirúrgicos intrahospitalarios y ambulatorio; derechos de sala de cirugía con los componentes determinados en el Artículo 52 de este Decreto; material de sutura y curación de cualquier clase; (incluye: trócares; pistola; cánulas de aspiración, irrigación y disección; agujas de verres, ganchos, ligaclips, electrodos); medicamentos y soluciones, que se consuman en el quirófano, sala de recuperación y en el servicio de hospitalización; oxígeno, agentes y gases anestésicos; permanencia del paciente en la sala de recuperación y en el servicio de hospitalización; estudio anatomopatológico de la pieza quirúrgica. DEC-REGL 2423 DE 1996 ARTÍCULO 40. La estancia en todos los casos comprende los siguientes servicios básicos: a. Médico general hospitalario de piso b. Enfermera c. Auxiliar de enfermería d. Dotación básica de elementos de enfermería e. Material de curación f. Alimentación adecuada al estado del paciente (excepto sustancias de nutrición enteral o parenteral) g. Suministro de ropa de cama h. Aseo i. Servicios públicos de energía eléctrica y agua j. Servicios y recursos de la Institución Prestadora de Servicio para comodidad del paciente (ascensores, calderas, llamado de enfermeras, teléfono local, aire acondicionado, etc.,) PARAGRAFO 1. Se entiende como dotación básica de elementos de enfermería, aquella utilizada por este personal, durante la realización de actividades relacionadas con control de signos vitales, valoración de talla y peso, administración de medicamentos por vía tópica y oral, así como los elementos de protección personal necesarios para el manejo de pacientes aislados o de cuidado especial. De este concepto se excluyen, los elementos y materiales utilizados en la administración de medicamentos por vía parenteral y la realización de limpieza y curación de heridas. PARAGRAFO 2. Por material de curación se entiende todos los suministros que se utilizan en el lavado, desinfección y protección de lesiones de piel, cualquiera que sea el tipo de elementos empleados. PARAGRAFO 3. Adicional a la tarifa de la estancia, durante los días que al paciente se le realicen curaciones, como parte del tratamiento de su complicación, por concepto de materiales se reconocerá diariamente la suma de: 39300 Materiales de curación por complicaciones intrahospitalarias 1.58 Este valor se reconocerá únicamente en los siguientes casos: a. Pacientes que en el postoperatorio se complican con fascitis necrosante, fístulas, osteomielitis y abscesos de pared abdominal, o se les realice curación en abdomen abierto b. Pacientes con quemaduras o heridas traumáticas que presenten pérdida de sustancias c. Pacientes con escaras de decúbito, úlceras isquémicas o gangrena gaseosa DEC-REGL 2423 DE 1996 ARTÍCULO 41. La estancia en Instituciones hospitalarias para cuidado de paciente crónico somático, comprende además de los servicios básicos, la atención de médicos generales y de especialistas correspondientes a la misma especialidad a la que pertenece la afección crónica que padece el paciente, de acuerdo a lo establecido en el Código 38325 de este Manual. DEC-REGL 2423 DE 1996 ARTÍCULO 42. La estancia en la Unidad de Trasplante, comprende además de lo servicios básicos, la utilización de equipos de monitoría, ventilación, desfibrilación y adicionales requeridos, de acuerdo a lo establecido en el Código 38435 de este Manual. DEC-REGL 2423 DE 1996 ARTÍCULO 43. La estancia en la Unidad de Cuidado Intensivo, comprende ademá de los servicios básicos, la atención médica de especialista en cuidado intensivo, de personal paramédico, la utilización de los equipos de: Monitoría cardioscópica y de presión, ventilación mecánica, de presión y volúmen, desfibrilación, cardioversión, y la práctica de los electrocardiogramas, electroencefalogramas y gasimetrías que se requieran, de acuerdo a lo establecido en el Código 38525 de este Manual. PARAGRAFO. Los servicios profesionales de los especialistas, diferentes a los comprendidos en la estancia y que deban intervenir en la atención del paciente de Cuidado Intensivo, se reconocerá según la tarifa de interconsulta establecida en el Artículo 49 de este Decreto. DEC-REGL 2423 DE 1996 ARTÍCULO 44. La estancia en la Unidad de Cuidado Intermedio, comprende lo mismos servicios esblecidos para la Unidad de Cuidado Intensivo, con excepción de la asistencia ventilatoria, de acuerdo a lo establecido en el Código 38825 de este Manual. DEC-REGL 2423 DE 1996 ARTÍCULO 45. La estancia en la Unidad de Quemados, comprende además de lo servicios básicos, la atención médica especializada en el manejo de este tipo de pacientes, personal de enfermería y nutrición capacitado en esta disciplina y la utilización de los equipos médicos especializados. PARAGRAFO. Los materiales de curación, utilizados en la Unidad de Quemados están excluídos de la tarifa de la estancia y se reconocerán hasta por el precio comercial de catálogo para la venta al público fijado por la autoridad competente. DEC-REGL 2423 DE 1996 ARTÍCULO 46. Para el reconocimiento de las estancias hospitalarias que s contraten, se tendrá en cuenta la siguiente clasificación de las Instituciones a que hace referencia el Decreto 1760 de 1990: UBICAR 1. Instituciones de Primer Nivel 2. Instituciones de Segundo Nivel 3. Instituciones de Tercer Nivel DEC-REGL 2423 DE 1996 ARTÍCULO 47. De acuerdo con la anterior clasificación, se aplicará a l estancia, las siguientes tarifas en Salarios Mínimos Legales Diarios Vigentes: ESTANCIAS 1. MEDICINA INTERNA, CIRUGÍA, GINECO OBSTETRICIA Y PEDIATRÍA INSTITUCIONES DE PRIMER NIVEL 38111 38112 38113 38114 Habitación unipersonal Habitación bipersonal Habitación de tres camas Habitación de cuatro ó mas camas 6.52 6.12 4.96 4.56 INSTITUCIONES DE SEGUNDO NIVEL 38121 38122 38123 38124 Habitación unipersonal Habitación bipersonal Habitación de tres camas Habitación de cuatro ó mas camas 9.23 8.40 7.14 5.87 INSTITUCIONES DE TERCER NIVEL 38131 38132 38133 38134 Habitación unipersonal Habitación bipersonal Habitación de tres camas Habitación de cuatro ó mas camas 12.89 11.03 9.17 8.26 2. PSIQUIATRÍA INSTITUCIONES DE SEGUNDO ATENCIÓN PSIQUIÁTRICA 38221 38222 38223 38224 NIVEL Habitación unipersonal Habitación bipersonal Habitación de tres camas Habitación de cuatro ó mas camas DEDICADAS EXCLUSIVAMENTE A LA 9.23 8.40 7.14 5.87 INSTITUCIONES DE TERCER NIVEL DEDICADAS EXCLUSIVAMENTE A LA ATENCIÓN PSIQUIÁTRICA 38231 38232 38233 38234 Habitación unipersonal Habitación bipersonal Habitación de tres camas Habitación de cuatro ó mas camas 12.89 11.03 9.17 8.26 INSTITUCIONES DE SEGUNDO NIVEL DEDICADAS A LA ATENCIÓN DE VARIAS ESPECIALIDADES INCLUÍDA LA PSIQUIATRÍA 38261 38262 38263 38264 Habitación unipersonal Habitación bipersonal Habitación de tres camas Habitación de cuatro ó mas camas 9.23 8.40 7.14 5.87 INSTITUCIONES DE TERCER NIVEL DEDICADAS A LA ATENCIÓN DE VARIAS ESPECIALIDADES INCLUÍDA LA PSIQUIATRÍA 38271 38272 38273 38274 Habitación unipersonal Habitación bipersonal Habitación de tres camas Habitación de cuatro ó mas camas 12.89 11.03 9.17 8.26 Las tarifas anteriores se aplicarán para la hospitalización del paciente en los servicios de Cuidado Especial e Institucional Corriente 3. CRÓNICO SOMÁTICO INSTITUCIONES DE SEGUNDO Y TERCER NIVEL 38325 Habitación unipersonal, bipersonal ó de mas camas 8.40 4. UNIDAD DE TRASPLANTE 38435 Sala especial 17.06 5. UNIDAD DE CUIDADO INTENSIVO INSTITUCIONES DE SEGUNDO Y TERCER NIVEL 38525 Sala especial 49.71 6. UNIDAD DE QUEMADOS INSTITUCIONES DE SEGUNDO Y TERCER NIVEL 38625 38635 Cuidado intermedio Cuidado intensivo 26.64 49.71 7. INCUBADORA INSTITUCIONES DE PRIMER NIVEL 38715 Sala especial 6.45 INSTITUCIONES DE SEGUNDO NIVEL 38725 Sala especial 10.14 INSTITUCIONES DE TERCER NIVEL 38735 Sala especial 12.31 8.- UNIDAD DE CUIDADO INTERMEDIO INSTITUCIONES DE SEGUNDO Y TERCER NIVEL DE ATENCIÓN 38825 Sala especial 26.74 9. URGENCIAS INSTITUCIONES DEL PRIMER NIVEL 38915 Sala de observación 2.26 INSTITUCIONES DE SEGUNDO NIVEL 38925 Sala de observación 2.83 INSTITUCIONES DE TERCER NIVEL 38935 Sala de observación 3.60 PARAGRAFO 1. Las tarifas establecidas en este Artículo son los valores a reconocer por la estancia hospitalaria, hasta 24 horas, cuando se garanticen en forma integral los servicios determinados en los Artículos 40 al 45 de este Decreto. En caso de que por cualquier circunstancia no se suministre alguno de ellos, su valor será descontado de la tarifa de la estancia, liquidado con base en el costo que se genere. UBICAR PARAGRAFO 2. Cuando la permanencia en la sala de observación de urgencias sea inferior a seis (6) horas se reconocerán los valores señalados en el numeral 9 del presente Artículo. Cuando supere las 6 horas se reconocerán los valores señalados en el presente Artículo, para habitación de 4 ó mas camas, según el nivel de la Institución Prestadora del Servicio de Salud; es decir, se tomarán en cuenta los códigos (38114-38124-38134). PARAGRAFO 3. Cuando el paciente se encuentre en la sala de observación, para el servicio de hidratación, los líquidos que consuma, se reconocerán hasta por el precio comercial de catálogo para venta al público, fijado por la autoridad competente. DEC-REGL 2423 DE 1996 ARTÍCULO 48. Reconocer en Salarios Mínimos Legales Diarios Vigentes para lo servicios profesionales, por concepto de la atención científica médico y/o quirúrgica, cuando la Institución Prestadora del Servicio aporta los recursos necesarios para la atención integral, así: a. De acuerdo con la clasificación establecida en el Capítulo I, para la intervención o procedimiento médico quirúrgico que se practique: 1. Servicios profesionales del cirujano o ginecoobstetra: 39000 39001 39002 39003 39004 39005 39006 39007 39008 39009 39010 39011 39012 39013 39014 39015 Grupo 02 Grupo 03 Grupo 04 Grupo 05 Grupo 06 Grupo 07 Grupo 08 Grupo 09 Grupo 10 Grupo 11 Grupo 12 Grupo 13 Grupo especial 20 Grupo especial 21 Grupo especial 22 Grupo especial 23 2.93 3.57 4.31 5.86 7.68 9.00 10.44 12.76 15.71 17.62 19.63 21.48 25.43 33.10 38.67 60.73 2 Servicios profesionales del anestesiólogo: 39100 39101 39102 39103 39104 Grupo 02 Grupo 03 Grupo 04 Grupo 05 Grupo 06 2.09 2.53 3.10 3.83 4.56 39105 39106 39107 39108 39109 39110 39111 39112 39113 39114 39115 39116 Grupo 07 Grupo 08 Grupo 09 Grupo 10 Grupo 11 Grupo 12 Grupo 13 Grupo especial 20 Grupo especial 21 Grupo especial 22 Grupo especial 23 Parto normal o intervenido (forceps o espátulas) y revisión de cavidad uterina 5.30 6.17 7.30 9.02 10.08 11.44 12.72 14.85 20.12 26.82 37.95 4.96 En los exámenes y procedimientos de diagnóstico y tratamiento, relacionados en el Capítulo II de este Decreto,2 que según criterio médico tratante, necesiten para su práctica de anestesia general, se reconocerá el cincuenta por ciento (50%) de la tarifa establecida para el respectivo procedimiento. Se exceptúan los que se relacionan a continuación, los cuales se reconocerán así: UBICAR 39150 39151 39152 39153 39154 39155 Sesión terapia electroconvulsiva Procedimientos de salud oral y de quimioterapia en niño (sesión) Estudios radiológicos Exámenes de resonancia magnética Examen médico bajo anestesia general Cardioversión de pacientes en tratamiento no quirúrgico 4.09 4.09 4.09 8.45 4.09 3.93 3 Servicios profesionales de ayudantía quirúrgica: 39117 39118 39119 39120 39121 39122 39123 39124 39125 39126 39127 39128 Grupo 06 Grupo 07 Grupo 08 Grupo 09 Grupo 10 Grupo 11 Grupo 12 Grupo 13 Grupo especial Grupo especial Grupo especial Grupo especial 2.01 2.37 2.74 3.49 4.28 4.83 5.36 6.17 6.94 9.03 10.55 16.57 20 21 22 23 El servicio de ayudantía quirúrgica se pagará únicamente en las intervenciones quirúrgicas, cuando para su realización se requiera de este recurso; las tarifas corresponden al servicio total, cualquiera que sea el número de profesionales que participen. b. Perfusión: 39129 Servicio de Perfusionista, por intervención 8.31 Este servicio se pagará únicamente en las cirugías clasificadas en los Grupos Especiales 20 2 El capítulo II de este decreto es el artículo 2. a 23, en que se utilice el recurso. c. Otros servicios profesionales intrahospitalarios y ambulatorios: 39130 39131 39132 39133 39134 39135 39136 39137 39138 39139 39140 39141 39143 39144 39145 39146 39149 Atención diaria intrahospitalaria, por el especialista tratante, del paciente no quirúrgico u obstétrico Atención diaria intrahospitalaria, por el médico general tratante, del paciente no quirúrgico u obstétrico Valoración inicial intrahospitalaria, por el especialista tratante, del paciente ingresado para estudio y/o tratamiento no quirúrgico u obstétrico Valoración inicial intrahospitalaria, por el médico general tratante, del paciente ingresado para tratamiento no quirúrgico u obstétrico Valoración por el pediatra, del recién nacido y controles del sano durante toda su permanencía en el servicio de hospitalización Valoración por el médico general, del recién nacido y controles del sano durante toda su permanencia en el servicio de hospitalización Atención intrahospitalaria especializada de psiquiatría (semanal) Consulta pre quirúrgica ambulatoria y/o intrahospitalaria, por el cirujano Valoración inicial intrahospitalaria preparto Consulta preanestésica Interconsulta médica especializada ambulatoria o intrahospitalaria Consulta ambulatoria de medicina general Consulta ambulatoria de medicina especializada Junta Médico Quirúrgica (cada especialista por reunión) Consulta de urgencias Sutura Atención diaria intrahospitalaria por el especialista tratante del paciente quirúrgico y obstétrico 2.01 1.51 1.48 1.91 2.04 1.41 4.14 1.48 1.48 1.48 1.91 1.20 1.73 3.49 1.97 0.56 2.01 PARAGRAFO 1. Las tarifas correspondientes a los conceptos "valoración" y consulta preanestésica y prequirúrgica se reconocerán por una sola vez en cada paciente, siempre y cuando se cause el servicio en tratamientos no quirúrgicos u obstétricos con excepción de psiquiátrico en programa "Hospital de Día", el valor es adicional al establecido por concepto del cuidado diario intrahospitalario. Este ultimo, se reconocerá por el número de días de permanencia del paciente incluído el de ingreso y el de egreso. PARAGRAFO 2. La consulta prequírurgica y preanestésica, se reconocerá para las intervenciones clasificadas del grupo 04 en adelante PARAGRAFO 3. Los servicios profesionales de médico general correspondientes a los códigos 39131, 39133 y 39135, se reconocerán únicamente en aquellos lugares en donde por carencia del especialista, la actividad la realiza un médico general PARAGRAFO 4. No hay lugar al reconocimiento de "valoración inicial intrahospitalaria", en el caso del recién nacido que dentro del período de permanencia en el centro hospitalario después de su nacimiento, requiera hospitalización PARAGRAFO 5. Para efecto del reconocimiento de los servicios médicos especializados, en la atención intrahospitalaria de psiquiatría y del paciente psiquiátrico en el Programa "Hospital de Día", se establece un valor de 0.44 salarios diarios mínimos legales vigentes. PARAGRAFO 6. La tarifa correspondiente a la atención diaria en la sala de observación de urgencia, se pagará adicional al valor de la consulta de urgencia PARAGRAFO 7. La tarifa correspondiente a la atención diaria intrahospitalaria, por el especialista tratante, del paciente quirúrgico y obstétrico, únicamente se reconocerá en el caso de que el paciente requiera de hospitalización mayor de quince días o cuando la embarazada ingrese por tratamiento diferente PARAGRAFO 8. La tarifa correspondiente a la estancia en sala de observación se reconocerá según lo estipulado en el Artículo 47, Numeral 9 del presente Decreto. PARAGRAFO 9. Los honorarios de que trata el presente artículo se cancelarán directamente a las Instituciones Prestadoras de Servicios Públicas, entendiéndose que el personal que intervenga en la prestación de los servicios, no recibirá remuneración adicional a la pactada en su relación laboral DEC-REGL 2423 DE 1996 ARTÍCULO 49. En las intervenciones y procedimientos quirúrgicos cruentos, lo derechos de sala de cirugía que comprenden: la dotación básica del quirófano, los equipos, sus accesorios e implementos, instrumental, ropa reutilizable o desechable, los servicios de enfermería, esterilización, instrumental, circulantes y recuperación hasta seis (6) horas se reconocerán según el grupo de clasificación de la intervención o procedimiento quirúrgico realizado así: DERECHOS DE SALA DE CIRUGÍA 39204 39205 39206 39207 39208 39209 39210 39211 39212 39213 39214 39215 39216 39217 39218 39219 Grupo 02 Grupo 03 Grupo 04 Grupo 05 Grupo 06 Grupo 07 Grupo 08 Grupo 09 Grupo 10 Grupo 11 Grupo 12 Grupo 13 Grupo especial Grupo especial Grupo especial Grupo especial 20 21 22 23 4.84 5.97 7.61 10.45 15.13 16.88 18.51 21.10 28.08 29.95 31.47 33.16 34.82 36.51 38.34 48.07 PARAGRAFO 1. En las intervenciones bilaterales se reconocerá un cincuenta por ciento (50%) adicional sobre la tarifa establecida para este servicio, de acuerdo con el grupo quirúrgico que corresponda a la intervención realizada. En las intervenciones múltiples que practique en un acto el mismo cirujano, en distinta región operatoria o las que realice cirujano de diferente especialidad en la misma u otra región, por este servicio se reconocerá el ciento por ciento (100%) de la tarifa señalada para la cirugía mayor ejecutada, de acuerdo con el grupo quirúrgico que le corresponda, incrementada en el cincuenta por ciento (50%) del valor de cada una de las adicionales. PARAGRAFO 2. No se reconocerá valores adicionales por el empleo de accesorios e implementos de los equipos que se utilicen en la práctica de las intervenciones y procedimientos, aunque estos no sean reutilizables. DEC-REGL 2423 DE 1996 ARTÍCULO 50. Los derechos de sala en la atención del parto comprenden: la dotación básica de la sala, los equipos, sus accesorios e implementos, instrumental, ropas reutilizables o desechables, los servicios de esterilización, instrumentación y enfermería, materiales, drogas, medicamentos y soluciones, oxígeno y gases anestésicos, sala de trabajo de parto, post-parto y de observación del recién nacido. Se reconoce el siguiente valor: DERECHOS DE SALA DE PARTO 39220 Derechos de sala de parto 16.95 PARAGRAFO. Cuando el parto sea por operación cesárea, los derechos de sala de cirugía, se reconocerán de acuerdo con el grupo quirúrgico en que está clasificada. DEC-REGL 2423 DE 1996 ARTÍCULO 51. Por los derechos de sala de recuperación, que comprenden: l dotación básica, los equipos sus accesorios e implementos, ropas reutilizables o desechables y los servicios de enfermería, cuando se superen las primeras seis (6) horas postquirúrgicas, en las intervenciones clasificadas en los grupos 02 a 13 y en los grupos especiales aquellas distintas a las que para su recuperación se requiera de la unidad de cuidados intensivos, se reconocerá adicionalmente el cincuenta por ciento (50%) del valor de la estancia hospitalaria, según el tipo de cama que este ocupando el paciente. En los casos de cirugía ambulatoria, superadas las primeras seis (6) horas post quirúrgicas, la permanencia en este servicio se reconocerá por la tarifa establecida para la estancia en habitación de tres camas, de acuerdo con el nivel de clasificación de la Institución donde se realice el procedimiento; igualmente en el caso en que al paciente no le haya sido asignada pieza para su hospitalización. En las intervenciones de los grupos especiales, en los que según concepto del cirujano tratante la recuperación debe hacerse en la unidad de cuidado intensivo, cuando la permanencia de este servicio sea por un período inferior a veinticuatro (24) horas, adicional al valor de la estancia hospitalaria, se reconocerá una suma igual al cincuenta por ciento (50%) de la tarifa establecida para la estancia en la unidad de Cuidado Intensivo. DEC-REGL 2423 DE 1996 ARTÍCULO 52. Las intervenciones incruentas que demanden para su realización e uso de salas quirúrgicas o salas especiales dotadas para tal fin (cateterismo, reducción cerrada de fracturas y luxaciones, fotocoagulación de retina, algunos procedimientos endoscópicos, etc.), se reconocerá por el derecho a su uso, que comprende: la dotación básica, ropas de enfermería, un valor equivalente al cuarenta y cinco por ciento (45%) adicional de acuerdo con el grupo quirurgico o la tarifa establecida para cada procedimiento. DEC-REGL 2423 DE 1996 ARTÍCULO 53. Por derechos de sala de yesos, en los procedimientos ortopédicos que se practiquen en sala dotada para tal fin, se pagarán las siguientes tarifas: 39221 Derechos de sala de yesos 2.32 DEC-REGL 2423 DE 1996 ARTÍCULO 54. En los servicios de urgencias y consulta externa los derechos d sala se pagarán así: 39201 39202 Derechos de sala para suturas Derechos de sala para curaciones 1.64 0.71 PARAGRAFO. Los derechos de sala para suturas o curaciones, incluyen : uso de consultorio o sala, instrumental, material de sutura y curación, anestesia local y servicio de enfermería DEC-REGL 2423 DE 1996 ARTÍCULO 55. Los materiales de sutura, curación, medicamentos y soluciones oxígeno, agentes y gases anestésicos, que se consuman en el acto quirúrgico y en sala de recuperación, durante la realización de una intervención o procedimiento cruento, se reconocerán de acuerdo con el grupo en que esté clasificado, así: 39301 39302 39303 39304 GRUPOS GRUPOS GRUPOS GRUPOS 02 - 03 04 - 05 - 06 07 - 08 - 09 10 - 11 - 12 - 13 2.28 4.27 9.92 15.72 PARAGRAFO 1. Los materiales de sutura y curación, definidos en el parágrafo 5 del Artículo 55 UBICAR y los elementos de anestesia, tales como: tubos endotraqueales y de conexión, máscaras y catéteres intravasculares, que se utilicen en las intervenciones clasificadas en los grupos especiales 20 a 23, se pagarán hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente. Las drogas, medicamentos y soluciones, oxígeno, agentes y gases anestésicos, quedan incluídos en los derechos de sala; se exceptúan las drogas, medicamentos y soluciones que se consuman durante el acto quirúrgico en las intervenciones cardiovasculares, clasificados en los grupos especiales 22 a 23 las cuales se reconocerán hasta por el precio comercial de catálogo para la venta al público fijado por la autoridad competente. PARAGRAFO 2. En los procedimientos incruentos a que se refiere el Artículo 52 de este Decreto UBICAR por concepto de material de sutura y curación, drogas, medicamentos y soluciones, oxígeno, agentes y gases anestésicos, cualesquiera sea el grupo en el que esté clasificado, o su tarifa, cuando se trate de un procedimiento del Capítulo IV, se reconocerá: 39305 Materiales de sutura y curación, medicamentos y soluciones, oxígeno, agentes y gases anestésicos 2.31 PARAGRAFO 3. En los procedimientos obstétricos de parto, legrado uterino obstétrico y ginecológico, el valor del material de sutura y curación, drogas, medicamentos y soluciones, oxígeno y agentes anestésicos que se consuman en la atención del procedimiento está incluído en los derechos de sala PARAGRAFO 4. En las intervenciones bilaterales, se reconocerá un 75% adicional sobre la tarifa establecida por concepto de materiales de sutura y curación, drogas, medicamentos y soluciones, oxígeno, agentes y gases anestésicos, de acuerdo con el grupo quirúrgico que corresponda a la intervención o procedimiento quirúrgico realizado. En las intervenciones múltiples practicadas en un mismo acto y diferente región operatoria, por este concepto se reconocerá el cien por ciento (100%) de la tarifa señalada para la cirugía mayor ejecutada, de acuerdo con el grupo de clasificación de la misma, incrementada en el setenta y cinco por ciento (75%) del valor del grupo de cada una de las adicionales. PARAGRAFO 5. Los materiales de sutura y curación a que se refiere este artículo incluyen los siguientes elementos: algodón, aplicadores, apósitos compresas, mechas, gasas, torundas, cotonoides, cierres umbilicales, esponjas exceoti de silicón, gelatinas absorbibles, cera para huesos, esparadrapo, soluciones desinfectantes, vendajes, guantes, hojas de bisturí, catéteres pericraneales, equipos de venoclisis, buretras, agujas de cualquier clase, jeringas, llaves de dos o más vías, agrafes, sutura de cualquier tipo ( catguts, absorbibles sintéticas, no absorbibles, tales como: sedas, nylon, poliester, polipropileno, acero inoxidable, etc.). DEC-REGL 2423 DE 1996 ARTÍCULO 56. Las drogas, medicamentos y soluciones que se prescriban para e tratamiento del paciente, incluídos los elementos que se requieran en su aplicación (jeringas, agujas, equipos), diferentes a las que se consuman en los quirófanos, sala de parto, salas especiales para procedimientos y de recuperación, se pagarán hasta por el precio comercial del catálogo para venta al público fijado por la autoridad competente. El mismo precio se aplicará a las drogas y medicamentos que se utilicen en la realización de cualquier procedimiento definido en el Capítulo II3, salvo las excepciones establecidas en este Decreto. UBICAR PARAGRAFO. Mientras el paciente esté bajo el cuidado de la Institución Prestadora de Servicios de Salud, la prescripción de medicamentos deberá hacerse en forma individual con sujeción al registro de medicamentos aprobado por elMinisterio de la Protección Social, por períodos que no superen las cuarenta y ocho (48) horas en pacientes hospitalizados y hasta treinta (30) días cuando para su patología requiera al egreso continuar el tratamiento o la prescripción se efectué en la consulta ambulatoria. En los pacientes hospitalizados en el servicio de psiquiatría, la prescripción podrá hacerse hasta por un período de siete (7) días. 3 El capítulo II de este decreto es el artículo 2. DEC-REGL 2423 DE 1996 ARTÍCULO 57. Los suministros de prótesis y ortesis, injertos, válvulas, catéteres y sondas, tubos de cualquier clase, máscaras, cánulas y electrodos, no reutilizables; algodón laminado, vendas (elásticas, de yeso o gasa), mallas, medias ortopédicas, equipos de presión venosa central, marcapasos, elementos ortopédicos (placas, tornillos, férulas, clavos, grapas); esponjas y bandas de silicón, sustitutos del plasma, bolsas colectoras de fluídos y otros elementos de uso médico distintos a los definidos en el Parágrafo 5 del artículo 55, utilizados en la práctica de cualquier intervención procedimiento médicoquirúrgico relacionado en el Capítulo III y en el manejo ambulatorio u hospitalario del paciente, siempre y cuando no se trate de un examen o procedimiento contenido en el Capítulo IV, se reconocerán hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente. Asi mismo se reconocerán los insumos que específicamente se encuentran fuera del conjunto, y que son objeto de pago adicional sobre la tarifa fijada para el respectivo conjunto. Estos insumos específicos se encuentran anotados con cada canasta discriminada en los conjuntos integrales de atención que hacen parte integral de este Decreto. DEC-REGL 2423 DE 1996 ARTÍCULO 58. Se definen así las tarifas de los Derechos De Sala En Hemodiálisis Por Insuficiencia Renal Aguda O Crónica 39222 Por sesión, que incluye: La dotación y servicio de enfermería, la utilización de los equipos y elementos propios de la Unidad, servicios públicos y de aseo 3.17 DERECHOS DE SALA EN DIÁLISIS PERITONEAL 39223 Atención diaria en la Unidad de Nefrología, que incluye: la dotación y servicio de enfermería, la utilización de los equipos y elementos propios de la Unidad, servicios públicos y de aseo 3.15 SERVICIOS PROFESIONALES 39160 39161 39162 39163 39164 Atención de hemodiálisis por insuficiencia renal aguda, incluído el procedimiento y los controles intra hospitalarios requeridos Sesión de hemodiálisis por insuficiencia renal crónica, incluídos los controles médicos que el paciente requiera Atención diaria de diálisis peritoneal por insuficiencia renal aguda, incluído el procedimiento y los controles intrahospitalarios Entrenamiento previo necesario de cada paciente que ingrese al programa de diálisis peritoneal ambulatoria, por insuficiencia renal crónica (actividades del equipo médico y paramédico de la Unidad) Atención mensual integral por paciente en díalisis peritoneal ambulatoria por insuficiencia renal crónica (incluye: controles médicos, cambios de equipo de infusión y adiestramiento) Los exámenes de laboratorio, se reconocerán de conformidad con las tarifas determinadas en el Capítulo IV, Artículo 22 de este Decreto. UBICAR Los procedimientos quirúrgicos para la confección de fístula arteriovenosa de acceso a la hemodiálisis, implantación y retiro de catéteres, se encuentran clasificados en el Artículo 11 de este Decreto. UBICAR Los materiales (filtro de diálisis, línea arterial, línea venosa, concentrado, agujas de fístula, jeringas, solución salina y heparina), se pagarán hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente PARAGRAFO 1. La tarifa por atención mensual integral establecida bajo el código 39164 se reconocerá en forma proporcional al número de días que el paciente, durante el mes, se beneficie del programa 3.15 1.82 4.94 4.40 14.06 PARAGRAFO 2. Si los procedimientos de hemodiálisis o diálisis peritoneal, se realizan en la Unidad de Cuidado Intensivo e intermedio o en la pieza de hospitalización, no se reconocerán derechos de sala. El procedimiento de diálisis ambulatoria no causa derecho de anestesia. DEC-REGL 2423 DE 1996 ARTÍCULO 59. Se reconocerá para el oxígeno que se utilice en la atención de los pacientes en los servicios de hospitalización y de urgencias, de acuerdo con su consumo, hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente. DEC-REGL 2423 DE 1996 ARTÍCULO 60. Señálase para la atención de urgencias por unidades móviles, la siguiente tarifa en Salarios Mínimos Legales Diarios Vigentes. 39601 La atención de urgencias de tipo prehospitalario y apoyo terapéutico en unidades móviles 15.41 PARAGRAFO. La atención incluye: servicios de médicos, enfermeros y personal auxiliar, capacitados en emergencias; uso de las unidades de cuidado intensivo, instrumental y equipos de dotación en los vehículos; consumo de drogas, medicamentos, soluciones y materiales de sutura y curación, utilizados para la solución de la emergencia y estabilización del paciente durante el traslado, en el área urbana, desde el sitio de la emergencia al centro hospitalario que se requiera de acuerdo con la gravedad del caso <sic> DEC-REGL 2423 DE 1996 ARTÍCUO 61. Las actividades de control y seguimiento en los programas dE atención a grupos específicos, tales como: hipertensos, diabéticos, crecimiento y desarrollo, atención prenatal, higiene mental, higiene industrial, salud ocupacional, registrada por profesionales de la salud en las áreas de enfermería, trabajo social, salud mental, optometría, nutrición y terapia, serán reconocidos así: 39360 Actividad individual o grupal de promoción, prevención o protección específica (por cada sesion) 0.37 DEC-REGL 2423 DE 1996 ARTÍCULO 62. Señálese para la atención paciente psiquiátrico en Programa d "Hospital de Día", las siguientes tarifas en Salarios Mínimos Legales Diarios Vigentes: INSTITUCIONES DE SEGUNDO NIVEL 38225 Permanencia diurna, para tratamiento ambulatorio del paciente comprendidos los mismos servicios de la estancia siquiátrica, excepto la pernoctada 3.48 INSTITUCIONES DE TERCER NIVEL 38235 Permanencia diurna, para tratamiento ambulatorio del paciente, comprendidos los mismos servicios de la estancia siquiátrica, excepto la pernoctada 4.54 PARAGRAFO. Las Tarifas determinadas en este Artículo se aplicarán de igual forma para las Instituciones dedicadas exclusivamente a la atención pisquiátrica como a las destinadas a la atención de varias especialidades incluída la psiquiatría DEC-REGL 2423 DE 1996 ARTÍCULO 63. Cuando se requiera la movilización de pacientes en ambulancia para traslados interinstitucionales, se debe reconocer las tarifas oficiales de la Institución Prestadora del Servicio DEC-REGL 2423 DE 1996 ARTÍCULO 64. Señalase para los conjuntos de atención integral, las siguientes tarifas en Salarios Mínimos Legales Diarios Vigentes CONJUNTOS INTEGRALES DE ATENCIÓN 40100 40101 40102 40105 40106 40107 40108 40109 40110 40111 40112 40113 40114 Atención domiciliaria para pacientes crónicos, terminales y/o con 32.29 tratamiento definido; Mensual por paciente Atención integral de hemodiálisis por insuficiencia renal aguda o crónica: 28.06 Sesión Atención ambulatoria integral del oxígeno dependiente: Mensual por 87.34 paciente Atención médica y de salud oral, incluídas las acciones de promoción de 0.99 la salud, prevención de la enfermedad y protección específica. Por sesion. Atención médica, incluídas las acciones de promoción, prevención y 0.65 protección. Por sesion Atención médica sin acciones de promoción, prevención y protección 0.52 específica. Por sesion. Atención de salud oral, incluídas las acciones de promoción, prevención y 0.34 protección. Por sesion. Acciones de promoción de la salud, prevención de la enfermedad y 0.16 protección Departamentos de : Amazonas, Arauca, Casanare, Caquetá, Chocó, Guajira, Guainía, Guaviare, Meta, Putumayo, San Andrés y Providencia, Sucre, Vaupés, Vichada y Región de Urabá. Se exceptúan los municipios de Arauca, Florencia, Rioacha, Sincelejo, Villavicencio y Yopal Atención médica y de salud oral, incluídas las acciones de promoción de 1.10 la salud, prevención de la y protección específica. Por sesion. Atención médica, incluídas las acciones de promoción, prevención y 0.73 protección. Por sesion. Atención médica sin acciones de promoción, prevención y protección. Por 0.56 sesion. Atención de salud oral, incluídas las acciones de promoción, prevención y 0.39 protección. Por sesion. Acciones de promoción de la salud, prevención de la enfermedad y 0.18 protección específica. Por sesion. Para los Departamentos de: Amazonas, Arauca, Casanare, Caquetá, Chocó, Guajira, Guainía, Guaviare, Meta, Putumayo, San Andrés y Providencia, Sucre, Vaupés, Vichada y Región de Urabá. Se exceptúan los municipios de Arauca, Florencia, Rioacha, Sincelejo, Villavicencio y Yopal 40120 40121 40122 40123 40124 Atención médica y de salud oral, incluídas las acciones de promoción de la salud, prevención de la enfermedad y protección específica. Por sesion. Atención médica, incluídas las acciones de promoción, prevención y protección específica. Por sesion. Atención médica sin acciones de promoción, prevención y protección específica Atención de salud oral, incluídas las acciones de promoción, prevención y protección específica. Por sesion. Acciones de promoción de la salud, prevención de la enfermedad y protección específica. Por sesion. 1.10 0.73 0.56 0.40 0.18 ATENCIÓN INTEGRAL AMBULATORIA U HOSPITALIZADA DE INTERVENCIONES QUIRÚRGICAS Y PROCEDIMIENTOS 502001 Resección de pterigión; incluye plastia libre 502002 Retinopexia quirúrgica 503001 Amigdalectomía 503002 Septorrinoplastia funcional 503003 Timpanoplastia 48.40 182.94 62.73 153.13 92.91 503004 Cirugía endoscópica transnasal 129.26 505001 Safeno-varicectomía 125.27 506001 Toracotomía mayor con control de hemorragia traumática 286.58 507001 Herniorrafia diafragmática 205.43 507002 Colecistectomía simple 194.89 507003 Apendicectomía, apéndice no perforada 102.37 507004 Herniorrafia inguinal 93.66 507005 Herniorrafia umbilical 86.45 507006 Gastrectomía parcial más reconstrucción con o sin vagotomía 508001 Hemorroidectomía externa 508002 115.55 509001 Resección de quiste pilonidal, extirpación abierta o marzupialización Prostatectomía abierta 509002 Prostatectomía transuretral y/o vaporización 248.64 509003 Pielolitotomía 179.94 509004 Circuncisión incluye plastia del frenillo y/o liberación de adherencias Varicocelectomía o hidrocelectomía 63.34 Orquideopexia incluye tratamiento del saco heniario y resección ides Nefrectomía simple 93.34 509005 509006 509007 510001 269.62 91.06 269.73 85.52 215.23 267.02 511002 Mastectomía radical modificada con disección axilar y conservación de músculos pectorales Histerectomía abdominal total, con o sin remoción de trompas u ovarios Colporrafia anterior y posterior 511003 Histerectomía vaginal 167.88 512001 Operación cesárea segmentaria transversal o corporal 99.11 512002 Atención del parto vaginal (normal o intervenido con fórceps o espátulas); incluye: episiorrafia y/o perineorrafia 60.63 512003 Legrado uterino post parto o por oborto 54.90 513001 Osteosíntesis de clavícula 80.23 513002 Osteosíntesis de humero, tercio superior con placa u obenque 149.19 513003 Osteosíntesis de húmero en diáfisis con placas 153.53 513004 Osteosíntesis de húmero , proximal o distal, percutánea con pines 100.62 513005 174.89 513006 Osteosíntesis de húmero en diáfisis con clavo intramedular bloqueado Osteosíntesis de fractura supracondilea 513007 Osteosíntesis de cóndilo humeral aislada 114.39 513008 Osteosíntesis de diáfisis de cúbito o radio 92.53 513009 Osteosíntesis de diáfisis de cúbito y radio 114.98 513010 Osteosíntesis de fractura radiodistal (colles, etc) con placas 513011 Osteosíntesis de olécranon 513012 Osteosíntesis de fractura radiodistal con pines percutáneos 511001 212.20 113.59 127.63 91.31 106.07 74.88 513013 Osteosíntesis de fractura de pelvis o reborde posterior 269.20 513014 Reemplazo protésico total primario de cadera 324.63 513015 Ostosíntesis de acetábulo reborde posterior con tornillos 242.16 513016 338.32 513017 Osteosíntesis de acetábulo compuesta (anterior, posterior y superior) Osteosíntesis de rótula 513018 Osteosíntesis de diáfisis del fémur con clavo intramedular o placa 237.28 513019 237.31 513021 Osteosíntesis de diáfisis del fémur con clavo intramedular bloqueado Osteosíntesis de cuello de fémur (subcapital, intertrocantérica, o sub-trocantérica) condílea o supracondílea Osteosíntesis de tibia con clavo intramedular o placa 513022 Osteosíntesis de peroné con clavo intramedular o placa 118.99 513023 Osteosíntesis de fractura complicada con clavo intramedular 145.00 513024 Osteosíntesis de platillos tibiales o plafont tibial sin injerto 128.96 513025 Osteosíntesis de platillos tibiales o plafont tibial con injerto 142.59 513026 Osteosíntesis de fractura o luxofractura de cuello de pie 105.47 513027 Osteosíntesis de fractura bimaleolar o trimaleolar 104.67 513028 Amputación o desarticulación de pierna 233.45 513029 Artrodesis posterior de columna con instrumentación 406.85 513030 Artrodesis anterior de columna con instrumentación 471.52 513031 Artrodesis de columna con fijación transpedicular 489.15 513032 Reparación quirúrgica post-traumática del tendón de aquiles 516002 159.34 516003 Reducción abierta de fractura de maxilar superior (lefort II y III) incluye inmovilización intermaxilar y osteosíntesis Reducción abierta de fractura de maxilar inferior; 516004 Reducción abierta de fractura de arco cigomático 100.18 516005 Reducción abierta de fractura malar 128.87 518001 Cirugía ginecológica laparoscópica ambulatoria de II nivel 121.97 518002 Cirugía ginecológica laparoscópica ambulatoria de I nivel 117.20 518003 Cirugía artroscópica de rodilla, primer nivel 513020 119.76 256.01 148.79 94.52 139.11 74.24 PARAGRAFO 1. El valor de cada Conjunto es la suma máxima que se pagará, cuando se efectue la prestación del servicio en la forma integral como está definida, en los anexos que son parte integrante del Manual y comprende: consulta pre-quirúrgica y pre-anestésica, práctica de los exámenes de apoyo diagnóstico que los Protocolos exigen como soporte para la valoración del paciente y la realización de la intervención o procedimiento, ejecución del tratamiento médico quirúrgico objeto del Conjunto, atención intrahospitalaria con todos sus componentes y los controles post-quirúrgicos ambulatorios incluidos los medicamentos e insumos necesarios durante el proceso de recuperación. En los procedimientos que se encuentran detallados como conjuntos integrales de atención solo se reconocerá esta tarifa como pago por la prestación del servicio. En términos generales no se reconocerá el pago por servicios discriminados por los procedimientos que se encuentren como conjuntos integrales de atención. En circunstancias excepcionales, cuando el proveedor del servicio no dispone del recurso médico necesario o éste lo ofrece en forma parcial, cuando no haya otra oferta alternativa, el servicio podrá cobrarse parcialmente. PARAGRAFO 2. En cada Conjunto están definidos, cualitativa y cuantitativamente los distintos componentes de la atención que aseguran la prestación del servicio en forma integral y en las mejores condiciones de calidad; en consecuencia, sobre su tarifa sólo se podrá facturar adicionalmente el valor de aquellos elementos o insumos que de manera específica se señalan en el respectivo Conjunto. PARAGRAFO 3. Si una cirugía o procedimiento de los contenidos en este artículo se realiza en forma bilateral, sobre el valor total del Conjunto o e que corresponda de éste por el servicio profesional que se preste, cuando a ello diere lugar, se adicionará en el setenta y cinco por ciento (75 %) según la atención se preste en la forma integral definida en el Conjunto o parcial bajo la circunstancia prevista en el Parágrafo 1 de este Artículo. PARAGRAFO 4. Cuando en un mismo acto se efectúen varias intervenciones quirúrgicas o procedimientos, entre los cuales se encuentra uno o más de los definidos bajo Conjunto, para efectos de su pago, la liquidación se efectuará como sigue, según el tipo de circunstancia que se presente, sobre el valor ajustado con los porcentajes de incremento señalados en los parágrafos anteriores, cuando a ello diere lugar: a) Una cirugía de Conjunto Se considera la intervención mayor y consecuentemente en la liquidación se tendrá en cuenta el ciento por ciento (100%) de su tarifa; las demás cirugías se pagarán de acuerdo con los porcentajes, sobre el valor de cada una, definidos en los Artículos 49, 55, 71, 72 y 73, de este decreto UBICAR para los derechos de sala, materiales de sutura, curación y servicios profesionales, según las cirugías adicionales se practiquen por igual o diferente vía de acceso con respecto a la de Conjunto y la realice un mismo especialista o de diferente especialidad. b) Más de una cirugía de Conjunto Si las realiza el mismo especialista por igual vía de acceso, la cirugía de Conjunto con tarifa superior se considera la principal y se liquida con el ciento por ciento (100%) de ésta y se adiciona en el veinticinco por ciento ( 25%) sobre el valor del Conjunto que le preceda según la cuantía. El valor de la intervención principal, definida bajo los parámetros establecidos en el inciso anterior, se incrementa en el setenta por ciento (70%) de cada una de las demás consideradas por Conjunto, cuando el mismo especialista utiliza diferente vía de acceso o las practican médicos de distinta especialidad. Los porcentajes de incremento determinados en este literal únicamente se aplican si el servicio se presta en la forma integral prevista en los Conjuntos; en la atención parcial considerada en el Parágrafo 6 de este Artículo, el servicio profesional, objeto del contrato, se reajusta en el sesenta por ciento (60%) cuando el especialista practica las cirugías por la misma vía de acceso o del ciento por ciento (100%) cuando utiliza distintas vías o se trata de cirugías que en acto único efectúan médicos de distinta especialidad. PARAGRAFO 5. En la tarifa de los Conjuntos correspondientes a intervenciones quirúrgicas y procedimientos están consideradas las complicaciones menores que se listan en cada uno de ellos y su tratamiento lo asume el proveedor del servicio dentro del valor integral del Conjunto, relacionado en las canastas discriminadas que hacen parte de este Decreto. DEC-REGL 2423 DE 1996 ARTÍCULO 65. Si como resultado de una intervención o procedimiento practicado, durante el período post- quirúrgico de recuperación u hospitalario, se presentare una complicación mayor, que es responsabilidad del contratista solucionar, el costo del tratamiento para superarla no está previsto dentro del valor de la cirugía inicialmente efectuada y consecuentemente en dicho evento el procedimiento inicial no se liquida a la tarifa de Conjunto y consecuentemente la totalidad de los servicios prestados deben facturarse con base en el valor del Manual para cada componente de la atención. A manera de guía, en algunos Conjuntos se relacionan las complicaciones más usuales y se indica el respectivo tratamiento cuando el mismo está definido en el Manual bajo otro Conjunto. Estos hacen parte de este Decreto El fallecimiento del paciente durante el período post- quirúrgico de recuperación u hospitalario, es otra de las causales que da lugar a la no facturación por la tarifa del Conjunto correspondiente al procedimiento efectuado; en este caso los servicios que fueron objeto de la atención se liquidarán al valor fijado en el Manual para cada actividad causada. DEC-REGL 2423 DE 1996 ARTÍCULO 66. En Municipios donde no estén vinculados, en ejercicio profesionales en todas o algunas de las áreas de Psicología, Optometría, Trabajo Social y Nutrición, se podrán excluir del paquete de actividades que están a cargo del recurso faltante, descontando de la tarifa del valor del componente, en el porcentaje que para cada caso se establece en el paquete de atención médica y/o de salud oral DEC-REGL 2423 DE 1996 ARTÍCULO 67. En las intervenciones y procedimientos Médico Quirúrgicos en qu se extirpe o se extraigan órganos o tejidos, la pieza quirúrgica se someterá a examen anatomopatológico y el resultado se incluirá en la historia clínica del paciente y se reconocerán a las tarifas establecidas en el Capítulo IV artículo 22 de este Decreto.(493) DEC-REGL 2423 DE 1996 ARTÍCULO 68. Las suturas simples en partes blandas concomitantes con lesiones mayores, se consideran parte integrante del tratamiento quirúrgico de la lesión DEC-REGL 2423 DE 1996 ARTÍCULO 69. La vía de acceso para la práctica de un acto quirúrgico no da derecho al reconocimiento de valores adicionales sobre la tarifa de la operación realizada, excepto cuando se efectúe con fines diagnósticos y no haga parte de otra intervención. DEC-REGL 2423 DE 1996 ARTÍCUL0 70. Los servicios profesionales de cirujano, anestesiólogo y ayudante quirúrgico, en las intervenciones bilaterales, se reconocerán en un setenta y cinco por ciento (75%) adicional sobre la tarifa establecida para cada profesional, de acuerdo con el grupo quirúrgico que corresponda a la intervención realizada. PARAGRAFO 1. Este reconocimiento se hará, en los siguientes casos: a) Intervenciones que se practiquen en los órganos o elementos anatómicos que a continuación se enumeran: ojo, oído, glándula salival, maxilar superior o inferior, malar, seno paranasal, plejo nervioso (cervical, braquial y lumbar), mama, glándula suprarrenal, riñón, uréter, testículo, epidídimo, ovario y trompa de falopio ( excepto ligadura). b) Intervenciones en los dos miembros superiores o inferiores c) Herniorrafia inguinal, femoral o crural PARAGRAFO 2. El porcentaje señalado en este Artículo, para los casos enumerados en el Parágrafo anterior, se aplicará igualmente a la tarifa de los procedimientos relacionados con el Capítulo II de este Decreto, cuando no esté expresamente definido un valor, en el caso en el procedimiento se practique en forma bilateral. DEC-REGL 2423 DE 1996 ARTÍCULO 71. En las intervenciones múltiples que practique un mismo cirujano en un acto e igual vía de acceso los servicios profesionales de éste, el anestesiólogo y el ayudante quirúrgico, se reconocerá con el cien por ciento (100%) de la tarifa establecida para cada profesional, de acuerdo con el grupo quirúrgico que corresponda a la intervención mayor realizada, incrementada en el cincuenta por ciento (50%) del valor de cada una de las intervenciones adicionales DEC-REGL 2423 DE 1996 ARTÍCULO 72. En las intervenciones múltiples que practique un mismo cirujano en un acto y diferente vía de acceso, los servicios profesionales de éste, el anestesiólogo y el ayudante quirúrgico, se reconocerán con el cien por ciento (100%) de la tarifa establecida para cada profesional, de acuerdo con el grupo quirúrgico que corresponda a la intervención mayor realizada, incrementada en el setenta y cinco por ciento (75%) del valor de cada una de las intervenciones adicionales DEC-REGL 2423 DE 1996 ARTÍCULO 73. En las intervenciones múltiples que practiquen dos o más cirujanos de distinta especialidad, en un mismo acto, en igual o diferente vía de acceso, los servicios profesionales que intervengan, se reconocerán con el cien por ciento (100%) de la tarifa de acuerdo con el grupo quirúrgico que corresponda por la intervención mayor que cada uno practicó, incrementada en el cincuenta por ciento (50%) del valor de cada una de las adicionales PARAGRAFO 1. Los servicios profesionales de anestesiólogo, se reconocerán con el cien por ciento (100%) de la tarifa que corresponda al grupo quirúrgico, por la intervención mayor que cada uno practicó, incrementada en el setenta y cinco por ciento (75%) correspondiente al grupo de cada una de las adicionales PARAGRAFO 2. Los servicios profesionales de ayudante quirúrgico, se reconocerán con el cien por ciento (100%) de la tarifa establecida para este profesional, de acuerdo con el grupo quirúrgico que corresponda a la intervención mayor realizada, incrementada en el cincuenta por ciento (50%) de la tarifa correspondiente al grupo de la adicional que tenga mayor grado de clasificación. DEC-REGL 2423 DE 1996 ARTÍCULO 74. Se reconocerá a las Instituciones Prestadoras de Servicios de Salud, el valor de los gastos que se causen por el manejo médico quirúrgico del donante vivo, o cadáver, para la ablación de órganos o componentes anatómicos con el fin de su implantación inmediata, así: En Donante vivo: Los servicios de salud que se causen por valoración general del dador, y específicos del órgano o componente anatómico a donar y el manejo pre, intra y postoperatorio del procedimiento quirúrgico de la ablación, a las tarifas establecidas en este Decreto. En Donante cadáver: exclusivamente los que se originen a partir del momento en que se diagnostique la muerte cerebral, sin que en ningún caso se contabilicen gastos correspondientes a servicios causados con anterioridad a veinticuatro (24) horas de la práctica de la ablación, a las tarifas autorizadas por elMinisterio de la Protección Social, conforme lo dispone el Artículo 16 del Decreto No. 1172 de 1989. UBICAR PARAGRAFO. Los gastos de preservación, procesamiento, almacenamiento y transporte de un órgano o componente anatómico, con fines de su implantación inmediata o diferida, se reconocerán a las tarifas oficiales de la Entidad proveedora del servicio DEC-REGL 2423 DE 1996 ARTÍCULO 75. La consulta preanestésica y prequirúrgica de las intervenciones clasificadas en los grupos 02 y 03, la premedicación, la valoración intrahospitalaria del Cirujano previa al acto quirúrgico, los controles intra-hospitalarios y ambulatorios, posteriormente a la realización de la intervención, están incluídos en las tarifas de servicios profesionales que se reconocen por el respectivo procedimiento a los cirujanos, ginecoobstetras, anestesiólogos y demás especialistas, hasta la recuperación del paciente, considerándose como limite máximo quince días (15). La tarifa de los servicios profesionales en la atención del parto (normal, intervenido o cesárea), incluye además de la consulta preanestésica, los controles médicos preparto ambulatorios a partir del octavo mes y de trabajo de parto Si hubiere necesidad de controles por la misma causa en un lapso mayor, se reconocerán los servicios profesionales correspondientes, de acuerdo con la tarifa establecida bajo el Código 39149 cuando se trate de paciente hospitalizado, y a los códigos 39143 o 39157, según el caso, cuando el paciente sea ambulatorio. DEC-REGL 2423 DE 1996 ARTÍCULO 76. El reconocimiento de interconsulta se causa únicamente en el caso de que con fines de aclarar un diagnóstico o establecer un tratamiento, se requiera del concepto de otro profesional, sea en los servicios de consulta, hospitalización o de urgencias, siempre y cuando sea de especialidad o subespecialización distinta a la del médico tratante. No habrá derecho a reconocimiento de interconsulta, cuando esta origine la práctica de intervención o procedimiento que deba realizar el especialista consultado. DEC-REGL 2423 DE 1996 ARTÍCULO 77. Cuando un paciente hospitalizado para intervención quirúrgica presente complicación médica, causará derecho a reconocimiento de interconsulta; así mismo, se reconocerá interconsulta, cuando cualquier hospitalizado en los servicios de pediatría, medicina interna o psiquiatría, presente cuadro quirúrgico. DEC-REGL 2423 DE 1996 ARTÍCULO 78. La fototerapia del recién nacido está incluída en la tarifa de la estancia, sea en el servicio de Pediatría o en el de Obstetricia. Por consiguiente, no se reconocerá valor adicional por este tratamiento. Tampoco por la fototerapia del recién nacido que se practique en forma ambulatoria. DEC-REGL 2423 DE 1996 ARTÍCULO 79. La utilización del equipo de rayos láser en los procedimientos quirúrgicos, está comprendida dentro de los derechos de sala determinados en los Artículos 49 y 52 de este Decreto. Por consiguiente, no se reconocerá valor adicional por la utilización de este instrumento. DEC-REGL 2423 DE 1996 ARTÍCULO 80. En los procedimientos de toma de biopsias y en las endoscopias descritos en los Artículos 19 y 20 del Capítulo I, de este Decreto, las tarifas correspondientes a los grupos allí determinados, son los únicos valores que se reconocerán como servicios profesionales, incluIda la utilización del equipo propio para la práctica del procedimiento. PARAGRAFO. En la realización de estos procedimientos, cuando se requiera el uso de sala quirúrgica o sala especial dotada para tal fin, se reconocerá los respectivos derechos, según lo dispuesto en los Artículos 49 y 52 de este Decreto. DEC-REGL 2423 DE 1996 ARTÍCULO 81. Las tarifas establecidas en este Decreto para los procedimientos de diagnóstico y tratamiento definidos en el Capítulo II, son los valores que se reconocerán por la práctica integral del examen o procedimiento y el informe escrito sobre los resultados del mismo, incluído los gastos del personal profesional y auxiliar , uso de equipo, consumo de materiales, reactivos, medios de contraste, radiofármacos y cualquier elemento que se requiera para su realización (catéteres, electrodos, jeringas, agujas, etc.,.). Para procedimiento y exámenes, en el Artículo correspondiente a su definición, se hacen excepciones con respecto a elementos que son objeto de reconocimiento adicional a su tarifa. DEC-REGL 2423 DE 1996 ARTÍCULO 82. Los servicios profesionales de los especialistas, diferentes los comprendidos en la estancia y que deban intervenir para la atención del paciente quemado, se reconocerán según la tarifa de interconsulta intrahospitalaria, establecidas en el Artículo 40 del presente Decreto. UBICAR DEC-REGL 2423 DE 1996 ARTÍCULO 83. La Unidad de Cuidado Intermedio es el servicio destinado pacientes críticos , con complicaciones no derivadas de un acto quirúrgico, que con excepción de la asistencia ventilatoria, se les brinda la misma atención que en la Unidad de Cuidado Intensivo bajo el cuidado del médico intensivista en la medida que el caso lo requiera. DEC-REGL 2423 DE 1996 ARTÍCULO 84. Todas las entidades o establecimientos públicos o privados, que presten servicios de salud, atenderán los casos de urgencias, de conformidad con lo establecido en el Artículo 2 de la Ley 10 de 1.990 y Reglamentarios y, sin exigir condición alguna al paciente para su atención La obligatoriedad de la atención inicial de urgencias estará de acuerdo con el Nivel de Atención de la Institución respectiva .También existirá en la forma de contra referencia, es decir las Instituciones de menor complejidad, estarán obligadas a recibir y a atender los pacientes enviados desde las Instituciones de mayor complejidad y deberá estar de acuerdo con los recursos disponibles a su nivel de atención. DEC-REGL 2423 DE 1996 ARTÍCULO 85. No se reconocerán valores adicionales cuando las intervenciones procedimientos, exámenes y actividades contempladas en este Decreto, se ejecuten en horas nocturnas, dominicales y festivos DEC-REGL 2423 DE 1996 ARTÍCULO 86. Por las circunstancias de orden socio-económico, que hace más gravosa la prestación de los servicios de salud en los departamentos de Amazonas, Arauca, Casanare, Caquetá, Chocó, Guajira, Guainía, Guaviare, Meta, Putumayo, San Andrés y Providencia, Sucre, Vaupés, Vichada y Región de Urabá., las tarifas establecidas en este Decreto para los conceptos que se relacionan a continuación, se incrementan en los siguientes porcentajes. Se exceptúan los municipios de Arauca, Florencia, Rioacha, Sincelejo, Villavicencio y Yopal a) El veinticinco por ciento (25%) para la consulta general, especializada, e interconsulta ambulatoria e intrahospitalaria, valoraciones intrahospitalarias, consulta de urgencias, cuidado médico intrahospitalario, reconocimiento del recién nacido, servicios profesionales de cirujano, ginecobstetra, anestesiólogo y ayudantía quirúrgica en las intervenciones y procedimientos enumerados en el Capítulo I, Derechos de Parto y Cirugía. b) El quince por ciento (15%) para los exámenes y procedimientos de diagnóstico y tratamiento, contenidos en el Capítulo IV4. UBICAR DEC-REGL 2423 DE 1996 ARTÍCULO 87. Por las circunstancias de orden tecnológico, cuando alguna Institución Prestadora de Servicios de Salud realice un procedimiento que no se encuentre definido y por lo tanto no tenga asignada tarifa, éste se reconocerá por la tarifa que tenga definida la Institución, previa la comprobación del médico tratante, de que dicho procedimiento no se encuentra relacionado en el presente Decreto ni siquiera bajo otra denominación. DEC-REGL 2423 DE 1996 ARTÍCULO 89. Los valores resultantes de la aplicación de las tarifas contenidas en el presente decreto deberán ajustarse a centena más próxima. TITULO V VIGILANCIA Y CONTROL DEL SISTEMA CAPITULO I SISTEMA DE GARANTÍA DE CALIDAD DE LA ATENCIÓN DEC-REGL 2320 DE 2005 ARTÍCULO 1. Las Entidades Promotoras de Salud, las Cajas de Compensación Familiar, las Empresas Solidarias de Salud y en general todas las entidades que pretendan administrar los recursos del régimen subsidiado de salud, podrán hacerlo siempre y cuando, además de cumplir con todas las exigencias establecidas en las normas vigentes, sean seleccionadas conforme a las condiciones de operación regional que defina el Consejo Nacional de Seguridad Social en Salud, teniendo en cuenta los siguientes criterios: La preferencia de los usuarios expresada en el número de afiliados con que cuentan las entidades en las respectivas regiones, la experiencia de la entidad en la administración de este régimen, la percepción y satisfacción de los diferentes actores involucrados en la operación del régimen subsidiado, la vocación regional preferida por cada una de ellas, y el compromiso y presencia de cada entidad en la región expresada en función de la proporción de municipios de la región en los que venga operando. PARÁGRAFO. En aquellos eventos en que una EPS o ARS no quede seleccionada en alguna de las regiones de operación del régimen subsidiado, solo podrá operar en las condiciones que de manera excepcional defina el Consejo Nacional de Seguridad Social en Salud en estos eventos. 4 El capítulo IV de este decreto está conformado por los artículos 21 a 39 DEC-REGL 1011 DE 2006 ARTÍCULO 1. Campo de aplicación. Las disposiciones del presente decreto se aplicarán a los Prestadores de Servicios de Salud, las Entidades Promotoras de Salud, las Administradoras del Régimen Subsidiado, las Entidades Adaptadas, las Empresas de Medicina Prepagada y a las Entidades Departamentales, Distritales y Municipales de Salud. Así mismo, a los prestadores de servicios de salud que operen exclusivamente en cualquiera de los regímenes de excepción contemplados en el artículo 279 de la Ley 100 de 1993 y la Ley 647 de 2001, se les aplicarán de manera obligatoria las disposiciones del Sistema Obligatorio de Garantía de Calidad de la Atención de Salud del Sistema General de Seguridad Social en Salud, SOGCS, de que trata este decreto, excepto a las Instituciones del Sistema de Salud pertenecientes a las Fuerzas Militares y a la Policía Nacional, las cuales podrán acogerse de manera voluntaria al SOGCS y de manera obligatoria, cuando quieran ofrecer la prestación de servicios de salud a Empresas Administradoras de Planes de Beneficios, EAPB, Instituciones Prestadoras de Servicios de Salud, IPS, o con Entidades Territoriales. PARÁGRAFO 1. Salvo los servicios definidos por el Ministerio de la Protección Social y para los cuales se establezcan estándares, no se aplicarán las normas del SOGCS a los Bancos de Sangre, a los Grupos de Práctica Profesional que no cuenten con infraestructura física para la prestación de servicios de salud, a los procesos de los laboratorios de genética forense, a los Bancos de Semen de las Unidades de Biomedicina Reproductiva y a todos los demás Bancos de Componentes Anatómicos, así como a las demás entidades que producen insumos de salud y productos biológicos, correspondiendo de manera exclusiva al Instituto Nacional de Vigilancia de Medicamentos y Alimentos, Invima, de conformidad con lo señalado por el artículo 245 de la Ley 100 de 1993, la vigilancia sanitaria y el control de calidad de los productos y servicios que estas organizaciones prestan. DEC-REGL 1011 DE 2006 ARTÍCULO 2. Definiciones. Para efectos de la aplicación del presente decreto se establecen las siguientes definiciones: Atención de salud. Se define como el conjunto de servicios que se prestan al usuario en el marco de los procesos propios del aseguramiento, así como de las actividades, procedimientos e intervenciones asistenciales en las fases de promoción y prevención, diagnóstico, tratamiento y rehabilitación que se prestan a toda la población. Auditoría para el mejoramiento de la calidad de la atención de salud. Es el mecanismo sistemático y continuo de evaluación y mejoramiento de la calidad observada respecto de la calidad esperada de la atención de salud que reciben los usuarios. Calidad de la atención de salud. Se entiende como la provisión de servicios de salud a los usuarios individuales y colectivos de manera accesible y equitativa, a través de un nivel profesional óptimo, teniendo en cuenta el balance entre beneficios, riesgos y costos, con el propósito de lograr la adhesión y satisfacción de dichos usuarios. Condiciones de capacidad tecnológica y científica. Son los requisitos básicos de estructura y de procesos que deben cumplir los Prestadores de Servicios de Salud por cada uno de los servicios que prestan y que se consideran suficientes y necesarios para reducir los principales riesgos que amenazan la vida o la salud de los usuarios en el marco de la prestación del servicio de salud Empresas Administradoras de Planes de Beneficios, EAPB. Se consideran como tales, las Entidades Promotoras de Salud del Régimen Contributivo y del Régimen Subsidiado (Administradoras del Régimen Subsidiado), Entidades Adaptadas y Empresas de Medicina Prepagada. Prestadores de Servicios de Salud. Se consideran como tales, las Instituciones Prestadoras de Servicios de Salud, los Profesionales Independientes de Salud y los Servicios de Transporte Especial de Pacientes. Para los efectos del presente decreto se consideran como instituciones prestadoras de servicios de salud a los grupos de práctica profesional que cuentan con infraestructura física para prestar servicios de salud. Profesional independiente. Es toda persona natural egresada de un programa de educación superior de ciencias de la salud de conformidad con la Ley 30 de 1992 o las normas que la modifiquen, adicionen o sustituyan, con facultades para actuar de manera autónoma en la prestación del servicio de salud para lo cual podrá contar con personal de apoyo de los niveles de formación técnico y/o auxiliar. Sistema Obligatorio de Garantía de Calidad de Atención en Salud del Sistema General de Seguridad Social en Salud, SOGCS. Es el conjunto de instituciones, normas, requisitos, mecanismos y procesos deliberados y sistemáticos que desarrolla el sector salud para generar, mantener y mejorar la calidad de los servicios de salud en el país. Unidad sectorial de normalización en salud. Es una instancia técnica para la investigación, definición, análisis y concertación de normas técnicas y estándares de calidad de la atención de salud, autorizada por el Ministerio de Comercio, Industria y Turismo. Los estándares de calidad propuestos por esta Unidad se considerarán recomendaciones técnicas de voluntaria aplicación por los actores del Sistema Obligatorio de Garantía de la Calidad de la Atención de Salud del Sistema General de Seguridad Social en Salud, los cuales podrán ser adoptados mediante acto administrativo por el Ministerio de la Protección Social, en cuyo caso tendrán el grado de obligatoriedad que este defina. DEC-REGL 1011 DE 2006 ARTÍCULO 3. Características del SOGCS. Las acciones que desarrolle el SOGCS se orientarán a la mejora de los resultados de la atención en salud, centrados en el usuario, que van más allá de la verificación de la existencia de estructura o de la documentación de procesos los cuales solo constituyen prerrequisito para alcanzar los mencionados resultados. Para efectos de evaluar y mejorar la Calidad de la Atención de Salud, el SOGCS deberá cumplir con las siguientes características: 1. Accesibilidad. Es la posibilidad que tiene el usuario de utilizar los servicios de salud que le garantiza el Sistema General de Seguridad Social en Salud. 2. Oportunidad. Es la posibilidad que tiene el usuario de obtener los servicios que requiere, sin que se presenten retrasos que pongan en riesgo su vida o su salud. Esta característica se relaciona con la organización de la oferta de servicios en relación con la demanda y con el nivel de coordinación institucional para gestionar el acceso a los servicios. 3. Seguridad. Es el conjunto de elementos estructurales, procesos, instrumentos y metodologías basadas en evidencias científicamente probadas que propenden por minimizar el riesgo de sufrir un evento adverso en el proceso de atención de salud o de mitigar sus consecuencias. 4. Pertinencia. Es el grado en el cual los usuarios obtienen los servicios que requieren, con la mejor utilización de los recursos de acuerdo con la evidencia científica y sus efectos secundarios son menores que los beneficios potenciales. 5. Continuidad. Es el grado en el cual los usuarios reciben las intervenciones requeridas, mediante una secuencia lógica y racional de actividades, basada en el conocimiento científico. DEC-REGL 1011 DE 2006 ARTÍCULO 4. Componentes del SOGCS. Tendrá como componentes los siguientes: 1. El Sistema Único de Habilitación. 2. La Auditoría para el Mejoramiento de la Calidad de la Atención de Salud. 3. El Sistema único de Acreditación. 4. El Sistema de Información para la Calidad. PARÁGRAFO 1. El Ministerio de la Protección Social ajustará periódicamente y de manera progresiva, los estándares que hacen parte de los diversos componentes del SOGCS, de conformidad con el desarrollo del país, con los avances del sector y con los resultados de las evaluaciones adelantadas por las Entidades Departamentales, Distritales de Salud y la Superintendencia Nacional de Salud. PARÁGRAFO 2. Las Entidades Promotoras de Salud, las Administradoras del Régimen Subsidiado, las Entidades Adaptadas, las Empresas de Medicina Prepagada, los Prestadores de Servicios de Salud y las Entidades Departamentales, Distritales y Municipales de Salud, están obligadas a generar y suministrar los datos requeridos para el funcionamiento de este Sistema, de conformidad con las directrices que imparta el Ministerio de la Protección Social. DEC-REGL 1011 DE 2006 ARTÍCULO 5. Entidades responsables del funcionamiento del SOGCS. Las siguientes, son las entidades responsables del funcionamiento del SOGCS: 1. Ministerio de la Protección Social. Desarrollará las normas de calidad, expedirá la reglamentación necesaria para la aplicación del presente decreto, velará por su permanente actualización y por su aplicación para el beneficio de los usuarios, prestará asistencia técnica a los integrantes del Sistema con el propósito de orientarlos en el cumplimiento de sus responsabilidades y emitirá concepto en aspectos técnicos cuando lo soliciten las Entidades Territoriales y los prestadores de servicios de salud siempre que el Ministerio lo considere pertinente. También corresponde al Ministerio de la Protección Social velar por el establecimiento y mantenimiento de la compatibilidad del Sistema Obligatorio de Garantía de Calidad de la Atención de Salud con otros Sistemas de Gestión de Calidad. 2. Superintendencia Nacional de Salud. Ejercerá las funciones de vigilancia, inspección y control dentro del SOGCS y aplicará las sanciones en el ámbito de su competencia. 3. Entidades Departamentales y Distritales de Salud. En desarrollo de sus propias competencias, les corresponde cumplir y hacer cumplir en sus respectivas jurisdicciones, las disposiciones establecidas en el presente decreto y en la reglamentación que para el efecto expida el Ministerio de la Protección Social, divulgar las disposiciones contenidas en esta norma y brindar asistencia a los Prestadores de Servicios de Salud y los definidos como tales para el cabal cumplimiento de las normas relativas a la habilitación de las mismas. 4. Entidades Municipales de Salud. En desarrollo de sus propias competencias, les corresponde brindar asistencia técnica para implementar la Auditoría para el Mejoramiento de la Calidad de la Atención de Salud en los Prestadores de Servicios de Salud de su jurisdicción y también realizar la Auditoría para el Mejoramiento de la Calidad de la Atención de Salud a los Prestadores de Servicios de Salud, que prestan servicios de salud a la población no afiliada. PARÁGRAFO. Lo previsto en el presente artículo se cumplirá sin perjuicio de que las entidades deban cumplir otras normas relacionadas con sistemas de calidad. DEC-REGL 1011 DE 2006 ARTÍCULO 6. Sistema Único de Habilitación. Es el conjunto de normas, requisitos y procedimientos mediante los cuales se establece, registra, verifica y controla el cumplimiento de las condiciones básicas de capacidad tecnológica y científica, de suficiencia patrimonial y financiera y de capacidad técnico-administrativa, indispensables para la entrada y permanencia en el Sistema, los cuales buscan dar seguridad a los usuarios frente a los potenciales riesgos asociados a la prestación de servicios y son de obligatorio cumplimiento por parte de los Prestadores de Servicios de Salud y las EAPB. DEC-REGL 1011 DE 2006 ARTÍCULO 7. Condiciones de capacidad tecnológica y científica. Las condiciones de capacidad tecnológica y científica del Sistema Único de Habilitación para Prestadores de Servicios de Salud serán los estándares de habilitación establecidos por el Ministerio de la Protección Social. Las Entidades Departamentales y Distritales de Salud, en sus correspondientes jurisdicciones, podrán someter a consideración del Ministerio de la Protección Social propuestas para la aplicación de condiciones de capacidad tecnológica y científica superiores a las que se establezcan para el ámbito nacional. En todo caso, la aplicación de estas exigencias deberá contar con la aprobación previa de este Ministerio. PARÁGRAFO. Los profesionales independientes que prestan servicios de salud, solo estarán obligados a cumplir con las normas relativas a la capacidad tecnológica y científica. DEC-REGL 1011 DE 2006 ARTÍCULO 8. Condiciones de suficiencia patrimonial y financiera. Es el cumplimiento de las condiciones que posibilitan la estabilidad financiera de las Instituciones Prestadoras de Servicios de Salud en el mediano plazo, su competitividad dentro del área de influencia, liquidez y cumplimiento de sus obligaciones en el corto plazo. PARÁGRAFO. El Ministerio de la Protección Social establecerá los requisitos y los procedimientos para que las Entidades Departamentales y Distritales de Salud puedan valorar la suficiencia patrimonial de las Instituciones Prestadoras de Servicios de Salud. DEC-REGL 1011 DE 2006 ARTÍCULO 9. Condiciones de capacidad técnico-administrativa. Son condiciones de capacidad técnico-administrativa para una Institución Prestadora de Servicios de Salud, las siguientes: 1. El cumplimiento de los requisitos legales exigidos por las normas vigentes con respecto a su existencia y representación legal, de acuerdo con su naturaleza jurídica. 2. El cumplimiento de los requisitos administrativos y financieros que permitan demostrar que la Institución Prestadora de Servicios de Salud cuenta con un sistema contable para generar estados financieros según las normas contables vigentes. DEC-REGL 1011 DE 2006 ARTÍCULO 10. Registro especial de prestadores de servicios de salud. Es la base de datos de las Entidades Departamentales y Distritales de Salud, en la cual se efectúa el registro de los Prestadores de Servicios de Salud que se encuentren habilitados y es consolidada por parte del Ministerio de la Protección Social. De conformidad con lo señalado por el artículo 56 de la Ley 715 de 2001, las Entidades Departamentales y Distritales de Salud realizarán el proceso de inscripción en el Registro Especial de Prestadores de Servicios de Salud. DEC-REGL 1011 DE 2006 ARTÍCULO 11. Formulario de inscripción en el registro especial de prestadores de servicios de salud. Los Prestadores de Servicios de Salud presentarán el formulario de inscripción en el Registro Especial de Prestadores de Servicios de Salud ante las Entidades Departamentales y Distritales de Salud correspondientes para efectos de su inscripción en el Registro Especial de Prestadores de Servicios de Salud. A través de dicho formulario, se declarará el cumplimiento de las condiciones de habilitación contempladas en el presente decreto. El Ministerio de la Protección Social establecerá las características del formulario. DEC-REGL 1011 DE 2006 ARTÍCULO 12. Autoevaluación del cumplimiento de las condiciones para la habilitación. De manera previa a la presentación del formulario de inscripción de que trata el artículo 11 del presente decreto, los Prestadores de Servicios de Salud deberán realizar una autoevaluación de las condiciones exigidas para la habilitación, con el fin de verificar su pleno cumplimiento. En caso de identificar deficiencias en el cumplimiento de tales condiciones, los Prestadores de Servicios de Salud deberán abstenerse de prestar el servicio hasta tanto realicen los ajustes necesarios para el cumplimiento de los requisitos. El prestador que declare un servicio, es el responsable del cumplimiento de todos los estándares aplicables al servicio que inscribe, independientemente de que para su funcionamiento concurran diferentes organizaciones o personas para aportar en el cumplimiento de los estándares. Cuando un Prestador de Servicios de Salud se encuentre en imposibilidad de cumplir con las condiciones para la habilitación, deberá abstenerse de ofrecer o prestar los servicios en los cuales se presente esta situación. DEC-REGL 1011 DE 2006 ARTÍCULO 13. Inscripción en el registro especial de prestadores de servicios de salud. Es el procedimiento mediante el cual el Prestador de Servicios de Salud, luego de efectuar la autoevaluación y habiendo constatado el cumplimiento de las condiciones para la habilitación, radica el formulario de inscripción de que trata el artículo 11 del presente decreto y los soportes que para el efecto establezca el Ministerio de la Protección Social, ante la Entidad Departamental o Distrital de Salud correspondiente, para efectos de su incorporación en el Registro Especial de Prestadores de Servicios de Salud. La Entidad Departamental o Distrital de Salud efectuará el trámite de inscripción de manera inmediata, previa revisión del diligenciamiento del formulario de inscripción. La revisión detallada de los soportes entregados será posterior al registro especial de prestadores de servicios de salud, de conformidad con lo dispuesto en el artículo 19 del presente decreto. A partir de la radicación de la inscripción en la Entidad Departamental o Distrital de Salud, el Prestador de Servicios de Salud se considera habilitado para ofertar y prestar los servicios declarados. PARÁGRAFO 1. Cuando un Prestador de Servicios de Salud preste sus servicios a través de dos (2) o más sedes dentro de la misma jurisdicción Departamental o Distrital, deberá diligenciar un sólo formulario de inscripción. Cuando un Prestador de Servicios de Salud preste sus servicios a través de dos o más sedes dentro de dos (2) o más Departamentos o Distritos, deberá presentar el formulario de inscripción en cada una de las jurisdicciones Departamentales o Distritales de Salud en las cuales presta los servicios, declarando en cada una, una sede como principal. PARÁGRAFO 2. El Prestador de Servicios de Salud deberá declarar en el formulario de inscripción en el Registro Especial de Prestadores de Servicios de Salud, los servicios que se prestan en forma permanente. La inobservancia de esta disposición se considera equivalente a la prestación de servicios no declarados en el Registro Especial de Prestadores de Servicios de Salud y dará lugar a la aplicación de las sanciones establecidas en los artículos 577 de la Ley 09 de 1979, 49 de la Ley 10 de 1990 y 5 del Decreto 1259 de 1994 y las normas que las modifiquen o sustituyan. Para el caso de los servicios prestados en forma esporádica, el Prestador de Servicios de Salud deberá informar de esta situación a la Entidad Departamental o Distrital de Salud correspondiente, la cual realizará visitas en fecha y lugar acordados con el prestador, con el fin de verificar el cumplimiento de las condiciones establecidas para dichos servicios, ordenando su suspensión si los mismos no cumplen con los estándares establecidos, de conformidad con lo previsto en el artículo 576 de la Ley 09 de 1979 y las normas que las modifiquen o sustituyan. DEC-REGL 1011 DE 2006 ARTÍCULO 14. Término de vigencia de la inscripción en el registro especial de prestadores de servicios de salud. La inscripción de cada Prestador en el Registro Especial de Prestadores de Servicios de Salud, tendrá un término de vigencia de cuatro (4) años, contados a partir de la fecha de su radicación ante la Entidad Departamental o Distrital de Salud correspondiente. Los prestadores de servicios de salud una vez se cumpla la vigencia de su habilitación podrán renovarla, de acuerdo con los lineamientos que defina el Ministerio de Protección Social. DEC-REGL 1011 DE 2006 ARTÍCULO 15. Obligaciones de los prestadores de servicios de salud respecto de la inscripción en el registro especial de prestadores de servicios de salud. Los Prestadores de Servicios de Salud son responsables por la veracidad de la información contenida en el formulario de inscripción y estarán obligados a mantener las condiciones de habilitación declaradas durante el término de su vigencia, a permitir el ingreso de la autoridad competente para llevar a cabo la respectiva verificación, a facilitar la verificación, a renovar la Inscripción en el Registro Especial de Prestadores de Servicios de Salud cuando este pierda su vigencia o cuando haya cambios en lo declarado, conforme a lo dispuesto en el artículo 14 del presente decreto y a presentar las novedades correspondientes, en los casos previstos en el artículo siguiente. DEC-REGL 1011 DE 2006 ARTÍCULO 16. Reporte de novedades. Con el propósito de mantener actualizado el Registro Especial de Prestadores de Servicios de Salud, el Ministerio de la Protección Social establecerá el “Formulario de Reporte de Novedades”, a través del cual se efectuará la actualización de dicho registro por parte de la Entidad Departamental o Distrital de Salud en su respectiva jurisdicción. PARÁGRAFO. Dentro de los primeros cinco (5) días hábiles siguientes al vencimiento de cada trimestre, las Entidades Departamentales y Distritales de Salud remitirán al Ministerio de la Protección Social, la información correspondiente a las novedades presentadas en el Registro Especial de Prestadores de Servicios de Salud durante cada trimestre. La información remitida debe incluir las sanciones impuestas de conformidad con las normas legales vigentes, así como los procesos de investigación en curso y las medidas de seguridad impuestas y levantadas. Es responsabilidad de las Entidades Departamentales de Salud remitir trimestralmente a los municipios de su jurisdicción, la información relacionada con el estado de habilitación de los Prestadores de Servicios de Salud, de sus correspondientes áreas de influencia. Las Direcciones Municipales de Salud deben realizar de manera permanente una búsqueda activa de los Prestadores de Servicios de Salud que operan en sus respectivas jurisdicciones, con el propósito de informar a las Entidades Departamentales y ellas verificarán que la información contenida en el Registro Especial de Prestadores de Servicios de Salud responda a la realidad de su inscripción, garantizando así el cumplimiento permanente de las condiciones de habilitación. DEC-REGL 1011 DE 2006 ARTÍCULO 17. Administración del registro especial de prestadores de servicios de salud. De conformidad con las disposiciones consagradas en el presente decreto y de acuerdo con las directrices que imparta el Ministerio de la Protección Social, las Entidades Departamentales y Distritales de Salud, en sus respectivas jurisdicciones, serán responsables de la administración de la base de datos que contenga el Registro Especial de Prestadores de Servicios de Salud. DEC-REGL 1011 DE 2006 ARTÍCULO 18. Consolidación del registro especial de prestadores de servicios de salud. Corresponde al Ministerio de la Protección Social conformar y mantener actualizada para el ámbito nacional, la base de datos del Registro Especial de Prestadores de Servicios de Salud, consolidada a partir de los reportes que envíen las Entidades Departamentales y Distritales de Salud, de conformidad con lo establecido en el presente decreto. DEC-REGL 1011 DE 2006 ARTÍCULO 19. Verificación del cumplimiento de las condiciones para la habilitación. Las Entidades Departamentales y Distritales de Salud serán las responsables de verificar el cumplimiento de las condiciones exigibles a los Prestadores de Servicios de Salud en lo relativo a las condiciones de capacidad técnico-administrativa y de suficiencia patrimonial y financiera, las cuales se evaluarán mediante el análisis de los soportes aportados por la Institución Prestadora de Servicios de Salud, de conformidad con los artículos 8 y 9 del presente decreto. En relación con las condiciones de capacidad tecnológica y científica, la verificación del cumplimiento de los estándares de habilitación establecidos por el Ministerio de la Protección Social, se realizará conforme al plan de visitas que para el efecto establezcan las Entidades Departamentales y Distritales de Salud, de acuerdo con lo dispuesto en el artículo 21 del presente decreto. DEC-REGL 1011 DE 2006 ARTÍCULO 20. Equipos de verificación. Las Entidades Departamentales y Distritales de Salud deben contar con un equipo humano de carácter interdisciplinario, responsable de la administración del Registro Especial de Prestadores de Servicios de Salud y de la verificación del cumplimiento de las condiciones para la habilitación, así como de las demás actividades relacionadas con este proceso, de conformidad con los lineamientos, perfiles y experiencia contenidos en el Manual o instrumento de Procedimientos para Habilitación definido por el Ministerio de la Protección Social. Todos los verificadores deberán recibir previamente la capacitación y el entrenamiento técnico necesarios por parte del Ministerio de la Protección Social o de las Entidades Departamentales y Distritales de Salud en convenio con alguna entidad educativa la cual será la responsable de garantizar la calidad de dicho entrenamiento. DEC-REGL 1011 DE 2006 ARTÍCULO 21. Plan de visitas. Las Entidades Departamentales y Distritales de Salud deben elaborar y ejecutar un plan de visitas para verificar que todos los Prestadores de Servicios de Salud de su jurisdicción, cumplan con las condiciones tecnológicas y científicas, técnico-administrativas y suficiencia patrimonial y financiera de habilitación, que les son exigibles. De tales visitas, se levantarán las actas respectivas y los demás soportes documentales adoptados para este proceso. Parágrafo. Las visitas de verificación podrán ser realizadas mediante contratación externa, acompañadas por un funcionario capacitado de la Entidad Departamental o Distrital de Salud, previo cumplimiento de las condiciones establecidas en el artículo 20 del presente Decreto y las metas periódicas de visitas que determine el Ministerio de la Protección Social. Las Entidades Territoriales deberán realizar al menos una visita de verificación de cumplimiento de los requisitos de habilitación a cada prestador, durante los cuatro (4) años de vigencia del registro de habilitación. DEC-REGL 1011 DE 2006 ARTÍCULO 22. Planes de cumplimiento. Los Prestadores de Servicios de Salud deben cumplir con los estándares de habilitación y no se aceptará la suscripción de planes de cumplimiento para dichos efectos. DEC-REGL 1011 DE 2006 ARTÍCULO 23. Certificación de cumplimiento de las condiciones para la habilitación. La Entidad Departamental o Distrital de Salud, una vez efectuada la verificación del cumplimiento de todas las condiciones de habilitación aplicables al Prestador de Servicios de Salud, enviará en un plazo de quince (15) días hábiles contados a partir de la fecha de la visita, la “Certificación de Cumplimiento de las Condiciones para la Habilitación”, en la que informa a dicho Prestador de Servicios de Salud que existe verificación de conformidad de las condiciones. Parágrafo. Las Entidades Departamentales y Distritales de Salud no podrán negar la certificación por el incumplimiento de normas distintas a las que se exigen para la habilitación. DEC-REGL 1011 DE 2006 ARTÍCULO 24. Revocatoria de la habilitación. La Entidad Departamental o Distrital de Salud podrá revocar la habilitación obtenida, mediante la inscripción en el Registro Especial de Prestadores de Servicios de Salud, cuando se incumpla cualquiera de las condiciones o requisitos previstos para su otorgamiento, respetando el debido proceso. DEC-REGL 1011 DE 2006 ARTÍCULO 25. Información a los usuarios. Los prestadores de servicios de salud fijarán en lugares visibles al público, el distintivo que defina el Ministerio de la Protección Social, mediante el cual se identifique que los servicios que ofrece se encuentren habilitados. Igualmente mantendrán en lugar visible al público el certificado de habilitación una vez haya sido expedido. DEC-REGL 1011 DE 2006 ARTÍCULO 26. Responsabilidades para contratar. Para efectos de contratar la prestación de servicios de salud el contratante verificará que el prestador esté inscrito en el registro especial de prestadores de servicios de salud. Para tal efecto la Entidad Departamental y Distrital establecerá los mecanismos para suministrar esta información. Si durante la ejecución del contrato se detecta el incumplimiento de las condiciones de habilitación, el Contratante deberá informar a la Dirección Departamental o Distrital de Salud quien contará con un plazo de sesenta (60) días calendario para adoptar las medidas correspondientes. En el evento en que no se pueda mantener la habilitación la Entidad Departamental o Distrital de Salud lo informará al contratante, quien deberá abstenerse de prestar los servicios de salud con entidades no habilitadas. DEC-REGL 1011 DE 2006 ARTÍCULO 27. Condiciones básicas para la habilitación de las EAPB. Las condiciones básicas de capacidad tecnológica y científica, de suficiencia patrimonial y financiera y de capacidad técnico-administrativa de obligatorio cumplimiento para la entrada y permanencia de las EAPB, serán los estándares que para el efecto establezca el Ministerio de la Protección Social. DEC-REGL 1011 DE 2006 ARTÍCULO 28. Habilitación de las EAPB. Para aquellas entidades que a la entrada en vigencia de este decreto no cuenten con la reglamentación específica en materia de habilitación, se dará aplicación al procedimiento de autorización de funcionamiento establecido en las disposiciones vigentes sobre la materia, el cual se asimila al procedimiento de habilitación para dichas entidades. DEC-REGL 1011 DE 2006 ARTÍCULO 29.Entidad competente. La Superintendencia Nacional de Salud será la entidad competente para habilitar a las EAPB. Parágrafo. El Ministerio de la Protección Social establecerá el procedimiento que la Superintendencia Nacional de Salud deberá aplicar para la verificación, registro y control permanente de las condiciones de habilitación de las EAPB, tanto para aquellas que actualmente se encuentran en operación, como para las nuevas entidades. La Superintendencia Nacional de Salud informará al Ministerio de la Protección Social el resultado de las visitas y deberá consolidar la información de habilitación de estas entidades. Las EAPB que a la entrada en vigencia el presente decreto no cuenten con reglamentación específica, deberán demostrar ante la entidad de control el cumplimiento de las condiciones de operación que se establezcan dentro de los seis (6) meses siguientes a su definición. DEC-REGL 1011 DE 2006 ARTÍCULO 30.Vigencia de la habilitación de las EAPB. La habilitación se otorgará a las EAPB por un término indefinido. Las EAPB deberán mantener y actualizar permanentemente los requisitos exigidos por el Gobierno Nacional. La Superintendencia Nacional de Salud, en ejercicio de sus funciones de vigilancia, inspección y control verificará el mantenimiento de las condiciones de habilitación por parte de estas entidades. DEC-REGL 1011 DE 2006 ARTÍCULO 31. Revocatoria de la habilitación de las EAPB. La Superintendencia Nacional de Salud podrá revocar la habilitación a una EAPB cuando incumpla cualquiera de las condiciones o requisitos previstos para su otorgamiento. El incumplimiento de las condiciones de habilitación por parte de las EAPB dará lugar a la imposición de las sanciones previstas en la ley, previo agotamiento del debido proceso. DEC-REGL 1011 DE 2006 ARTÍCULO 32. Auditoría para el mejoramiento de la calidad de la atención de salud. Los programas de auditoría deberán ser concordantes con la intencionalidad de los estándares de acreditación y superiores a los que se determinan como básicos en el Sistema único de Habilitación. Los procesos de auditoría serán obligatorios para las Entidades Departamentales, Distritales y Municipales de Salud, las Instituciones Prestadoras de Servicios de Salud y las EAPB. La auditoría para el Mejoramiento de la Calidad de la Atención de Salud implica: 1. La realización de actividades de evaluación, seguimiento y mejoramiento de procesos definidos como prioritarios. 2. La comparación entre la calidad observada y la calidad esperada, la cual debe estar previamente definida mediante guías y normas técnicas, científicas y administrativas. 3. La adopción por parte de las instituciones de medidas tendientes a corregir las desviaciones detectadas con respecto a los parámetros previamente establecidos y a mantener las condiciones de mejora realizadas. Parágrafo. Para todos los efectos de este decreto debe entenderse que la Auditoría para el Mejoramiento de la Calidad de la Atención de Salud incluye el concepto de Auditoría Médica a que se refiere el artículo 227 de la Ley 100 de 1993 y las normas que lo modifiquen o sustituyan. DEC-REGL 1011 DE 2006 ARTÍCULO 33. Niveles de operación de la auditoría para el mejoramiento de la calidad de los servicios de salud. En cada una de las entidades obligadas a desarrollar procesos de Auditoría para el Mejoramiento de la Calidad de los Servicios de Salud, el modelo que se aplique operará en los siguientes niveles: 1. Autocontrol. Cada miembro de la entidad planea, ejecuta, verifica y ajusta los procedimientos en los cuales participa, para que estos sean realizados de acuerdo con los estándares de calidad definidos por la normatividad vigente y por la organización. 2. Auditoría Interna. Consiste en una evaluación sistemática realizada en la misma institución, por una instancia externa al proceso que se audita. Su propósito es contribuir a que la institución adquiera la cultura del autocontrol. Este nivel puede estar ausente en aquellas entidades que hayan alcanzado un alto grado de desarrollo del autocontrol, de manera que este sustituya la totalidad de las acciones que debe realizar la auditoría interna. 3. Auditoría Externa. Es la evaluación sistemática llevada a cabo por un ente externo a la institución evaluada. Su propósito es verificar la realización de los procesos de auditoría interna y autocontrol, implementando el modelo de auditoria de segundo orden. Las entidades que se comporten como compradores de servicios de salud deberán desarrollar obligatoriamente la auditoría en el nivel de auditoría externa. DEC-REGL 1011 DE 2006 ARTÍCULO 34. Tipos de acciones. El modelo de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud se lleva a cabo a través de tres tipos de acciones: 1. Acciones Preventivas. Conjunto de procedimientos, actividades y/o mecanismos de auditoría sobre los procesos prioritarios definidos por la entidad, que deben realizar las personas y la organización, en forma previa a la atención de los usuarios para garantizar la calidad de la misma. 2. Acciones de Seguimiento. Conjunto de procedimientos, actividades y/o mecanismos de auditoría, que deben realizar las personas y la organización a la prestación de sus servicios de salud, sobre los procesos definidos como prioritarios, para garantizar su calidad. 3. Acciones Coyunturales. Conjunto de procedimientos, actividades y/o mecanismos de auditoria que deben realizar las personas y la organización retrospectivamente, para alertar, informar y analizar la ocurrencia de eventos adversos durante los procesos de atención de salud y facilitar la aplicación de intervenciones orientadas a la solución inmediata de los problemas detectados y a la prevención de su recurrencia. DEC-REGL 1011 DE 2006 ARTÍCULO 35. Enfasis de la auditoría según tipos de entidad. El Modelo de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud será implantado de conformidad con los ámbitos de acción de las diversas entidades y con énfasis en los aspectos que según el tipo de entidad se precisan a continuación: 1. EAPB. Estas entidades deberán adoptar criterios, indicadores y estándares que les permitan precisar los parámetros de calidad esperada en sus procesos de atención, con base en los cuales se adelantarán acciones preventivas, de seguimiento y coyunturales consistentes en la evaluación continua y sistemática de la concordancia entre tales parámetros y los resultados obtenidos, para propender por el cumplimiento de sus funciones de garantizar el acceso, seguridad, oportunidad, pertinencia y continuidad de la atención y la satisfacción de los usuarios. 2. Instituciones Prestadoras de Servicios de Salud. Estas instituciones deberán adoptar criterios, indicadores y estándares que les permitan precisar los parámetros de calidad esperada en sus procesos de atención, con base en los cuales se adelantarán las acciones preventivas, de seguimiento y coyunturales consistentes en la evaluación continua y sistemática de la concordancia entre tales parámetros y los resultados obtenidos, para garantizar los niveles de calidad establecidos en las normas legales e institucionales. 3. Entidades Departamentales, Distritales y Municipales de Salud. Estas entidades deberán asesorar a las EAPB y a las Instituciones Prestadoras de Servicios de Salud, en la implementación de los programas de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud, con el propósito de fomentar el mejoramiento de la calidad de los servicios de salud en su jurisdicción. De igual manera, cuando obren como compradores de servicios para la población pobre en lo no cubierto con subsidios a la demanda, las Entidades Departamentales, Distritales y Municipales de Salud deberán adoptar un Programa de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud. Parágrafo. Este modelo se aplicará con base en las pautas indicativas expedidas por el Ministerio de la Protección Social. DEC-REGL 1011 DE 2006 ARTÍCULO 36. Procesos de auditoría en las EAPB. Las EAPB establecerán un Programa de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud que comprenda como mínimo, los siguientes procesos: 1. Autoevaluación de la Red de Prestadores de Servicios de Salud. La entidad evaluará sistemáticamente la suficiencia de su red, el desempeño del sistema de referencia y contrarreferencia, garantizará que todos los prestadores de su red de servicios estén habilitados y que la atención brindada se dé con las características establecidas en el artículo 3° de este decreto. 2. Atención al Usuario. La entidad evaluará sistemáticamente la satisfacción de los usuarios con respecto al ejercicio de sus derechos, al acceso, oportunidad y a la calidad de sus servicios. DEC-REGL 1011 DE 2006 ARTÍCULO 37. Procesos de auditoría en las instituciones prestadoras de servicios de salud. Estas entidades deberán establecer un Programa de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud, que comprenda como mínimo, los siguientes procesos: 1. Autoevaluación del Proceso de Atención de Salud. La entidad establecerá prioridades para evaluar sistemáticamente los procesos de atención a los usuarios desde el punto de vista del cumplimiento de las características de calidad a que hace referencia el artículo 3 del presente decreto. 2. Atención al Usuario. La entidad evaluará sistemáticamente la satisfacción de los usuarios con respecto al ejercicio de sus derechos y a la calidad de los servicios recibidos. DEC-REGL 1011 DE 2006 ARTÍCULO 38. Procesos de auditoría externa de las EAPB sobre los prestadores de servicios de salud. Las EAPB incorporarán en sus Programas de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud, procesos de auditoría externa que les permitan evaluar sistemáticamente los procesos de atención a los usuarios por parte de los Prestadores de Servicios de Salud. Esta evaluación debe centrarse en aquellos procesos definidos como prioritarios y en los criterios y métodos de evaluación previamente acordados entre la entidad y el prestador y deben contemplar las características establecidas en el artículo 3° de este decreto. DEC-REGL 1011 DE 2006 ARTÍCULO 39. Procesos de auditoría en las entidades departamentales, distritales y municipales de salud. Las entidades departamentales, distritales y municipales de salud en su condición de compradores de servicios de salud para la población pobre en lo no cubierto con subsidios a la demanda, establecerán un Programa de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud sobre los mismos procesos contemplados para las EAPB. Para los procesos de auditoría externa sobre los Prestadores de Servicios de Salud se les aplicarán las disposiciones contempladas para las EAPB. De igual manera, les corresponde asesorar a las EAPB y a los Prestadores de Servicios de Salud, sobre los procesos de Auditoría para el Mejoramiento de la Calidad de la Atención en Salud. DEC-REGL 1011 DE 2006 ARTÍCULO 40.Responsabilidad en el ejercicio de la auditoría. La Auditoría para el Mejoramiento de la Calidad de la Atención en Salud debe ejercerse tomando como primera consideración la salud y la integridad del usuario y en ningún momento, el auditor puede poner en riesgo con su decisión la vida o integridad del paciente. DEC-REGL 1011 DE 2006 ARTÍCULO 41. Sistema Único de Acreditación. Es el conjunto de entidades, estándares, actividades de apoyo y procedimientos de autoevaluación, mejoramiento y evaluación externa, destinados a demostrar, evaluar y comprobar el cumplimiento de niveles superiores de calidad por parte de las Instituciones Prestadoras de Servicios de Salud, las EAPB y las Direcciones Departamentales, Distritales y Municipales que voluntariamente decidan acogerse a este proceso. Parágrafo. Todo Prestador de Servicios y EAPB deberá contar con la Certificación de Cumplimiento de las Condiciones para la Habilitación como condición para acceder a la acreditación. DEC-REGL 1011 DE 2006 ARTÍCULO 42. Principios del Sistema Único de Acreditación. El Sistema Único de Acreditación se orientará por los siguientes principios: 1. Confidencialidad. La información a la cual se tenga acceso durante el proceso de acreditación, así como, los datos relacionados con las instituciones a las cuales les haya sido negada la acreditación, son estrictamente confidenciales, salvo la información que solicite el Ministerio de la Protección Social relacionada con el número de entidades que no fueron acreditadas. No obstante, la condición de Institución acreditada podrá hacerse pública, previa autorización de esta. 2. Eficiencia. Las actuaciones y procesos que se desarrollen dentro del Sistema Unico de Acreditación procurarán la productividad y el mejor aprovechamiento de los recursos disponibles con miras a la obtención de los mejores resultados posibles. 3. Gradualidad. El nivel de exigencia establecido mediante los estándares del Sistema Unico de Acreditación será creciente en el tiempo, con el propósito de propender por el mejoramiento continuo de la calidad de los servicios de salud. DEC-REGL 1011 DE 2006 ARTÍCULO 43. Entidad acreditadora. El Sistema Unico de Acreditación estará liderado por una única entidad acreditadora, seleccionada por el Ministerio de la Protección Social de conformidad con lo estipulado en las normas que rigen la contratación pública, quien será la responsable de conferir o negar la acreditación. Parágrafo. El Sistema Unico de Acreditación se aplicará con base en los lineamientos que expida el Ministerio de la Protección Social. DEC-REGL 1011 DE 2006 ARTÍCULO 44. Manual de Estándares del Sistema Unico de Acreditación. La Entidad Acreditadora aplicará los Manuales de Estándares del Sistema Unico de Acreditación que para el efecto proponga la Unidad Sectorial de Normalización y adopte el Ministerio de la Protección Social, los cuales deberán revisarse y ajustarse, en caso de ser necesario, por lo menos cada tres (3) años. DEC-REGL 1011 DE 2006 ARTÍCULO 45. Sistema de Información para la Calidad. El Ministerio de la Protección Social diseñará e implementará un “Sistema de Información para la Calidad” con el objeto de estimular la competencia por calidad entre los agentes del sector que al mismo tiempo, permita orientar a los usuarios en el conocimiento de las características del sistema, en el ejercicio de sus derechos y deberes y en los niveles de calidad de los Prestadores de Servicios de Salud y de las EAPB, de manera que puedan tomar decisiones informadas en el momento de ejercer los derechos que para ellos contempla el Sistema General de Seguridad Social en Salud. El Ministerio de la Protección Social incluirá en su página web los datos del Sistema de Información para la Calidad con el propósito de facilitar al público el acceso en línea sobre esta materia. DEC-REGL 1011 DE 2006 ARTÍCULO 46. Objetivos del Sistema de Información para la Calidad. Son objetivos del Sistema de Información para la Calidad, los siguientes: 1. Monitorear. Hacer seguimiento a la calidad de los servicios para que los actores, las entidades directivas y de inspección, vigilancia y control del Sistema realicen el monitoreo y ajuste del SOGCS. 2. Orientar. Contribuir a orientar el comportamiento de la población general para la selección de la EAPB y/o la Institución Prestadora de Servicios, por parte de los usuarios y demás agentes, con base en información sobre su calidad. 3. Referenciar. Contribuir a la referenciación competitiva sobre la calidad de los servicios entre las EAPB y las Instituciones Prestadoras de Servicios. 4. Estimular. Propende por apoyar e incentivar la gestión de la calidad basada en hechos y datos. DEC-REGL 1011 DE 2006 ARTÍCULO 47. Principios del Sistema de Información para la Calidad. Son principios del Sistema de Información para la Calidad, los siguientes: 1. Gradualidad. La información que debe entregarse será desarrollada e implementada de manera progresiva en lo relacionado con el tipo de información que se recolectará y se ofrecerá a los usuarios. 2. Sencillez. La información se presentará de manera que su capacidad sea comprendida y asimilada por la población. 3. Focalización. La información estará concentrada en transmitir los conceptos fundamentales relacionados con los procesos de toma de decisiones de los usuarios para la selección de EAPB y de Institución Prestadora de Servicios de Salud de la red con base en criterios de calidad. 4. Validez y confiabilidad. La información será válida en la medida en que efectivamente presente aspectos centrales de la calidad y confiable en cuanto mide calidad en todas las instancias en las cuales sea aplicada. 5. Participación. En el desarrollo e implementación de la información participarán de manera activa las entidades integrantes del Sistema General de Seguridad Social en Salud. 6. Eficiencia. Debe recopilarse solamente la información que sea útil para la evaluación y mejoramiento de la calidad de la atención en salud y debe utilizarse la información que sea recopilada. DEC-REGL 1011 DE 2006 ARTÍCULO 48. Datos para el SOGCS. Las EAPB, las Direcciones Departamentales y Distritales de Salud y los Prestadores de Servicios de Salud, están obligados a generar y suministrar los datos requeridos para el funcionamiento del SOGCS, de conformidad con las directrices que imparta el Ministerio de la Protección Social. Parágrafo. El Ministerio de la Protección Social establecerá los indicadores de calidad del SOGCS que serán de obligatorio reporte por parte de las instituciones obligadas al cumplimiento del presente decreto. DEC-REGL 1011 DE 2006 ARTÍCULO 49. Inspección, vigilancia y control del Sistema Unico de Habilitación. La inspección, vigilancia y control del Sistema único de Habilitación, será responsabilidad de las Direcciones Departamentales y Distritales de Salud, la cual se ejercerá mediante la realización de las visitas de verificación de que trata el artículo 21 del presente decreto, correspondiendo a la Superintendencia Nacional de Salud, vigilar que las Entidades Territ