Patología Benigna y Maligna de Esófago Dr. Gutiérrez
Anuncio
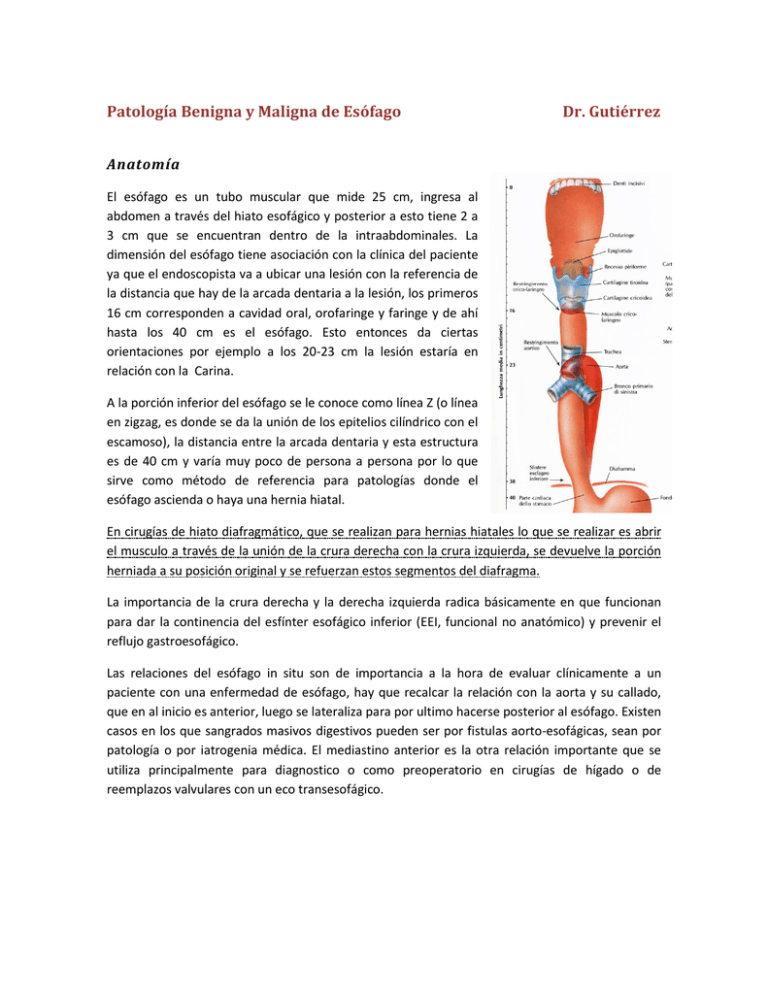
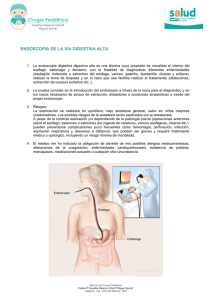
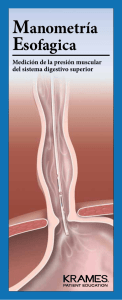
Patología Benigna y Maligna de Esófago Dr. Gutiérrez Anatomía El esófago es un tubo muscular que mide 25 cm, ingresa al abdomen a través del hiato esofágico y posterior a esto tiene 2 a 3 cm que se encuentran dentro de la intraabdominales. La dimensión del esófago tiene asociación con la clínica del paciente ya que el endoscopista va a ubicar una lesión con la referencia de la distancia que hay de la arcada dentaria a la lesión, los primeros 16 cm corresponden a cavidad oral, orofaringe y faringe y de ahí hasta los 40 cm es el esófago. Esto entonces da ciertas orientaciones por ejemplo a los 20-23 cm la lesión estaría en relación con la Carina. A la porción inferior del esófago se le conoce como línea Z (o línea en zigzag, es donde se da la unión de los epitelios cilíndrico con el escamoso), la distancia entre la arcada dentaria y esta estructura es de 40 cm y varía muy poco de persona a persona por lo que sirve como método de referencia para patologías donde el esófago ascienda o haya una hernia hiatal. En cirugías de hiato diafragmático, que se realizan para hernias hiatales lo que se realizar es abrir el musculo a través de la unión de la crura derecha con la crura izquierda, se devuelve la porción herniada a su posición original y se refuerzan estos segmentos del diafragma. La importancia de la crura derecha y la derecha izquierda radica básicamente en que funcionan para dar la continencia del esfínter esofágico inferior (EEI, funcional no anatómico) y prevenir el reflujo gastroesofágico. Las relaciones del esófago in situ son de importancia a la hora de evaluar clínicamente a un paciente con una enfermedad de esófago, hay que recalcar la relación con la aorta y su callado, que en al inicio es anterior, luego se lateraliza para por ultimo hacerse posterior al esófago. Existen casos en los que sangrados masivos digestivos pueden ser por fistulas aorto-esofágicas, sean por patología o por iatrogenia médica. El mediastino anterior es la otra relación importante que se utiliza principalmente para diagnostico o como preoperatorio en cirugías de hígado o de reemplazos valvulares con un eco transesofágico. La porción intraabdominal del esófago está sometida a una presión mayor que la porción torácica, esta diferencia de presiones, sumado a las cruras y a una pequeña porción de grasa peri esofágica genera el EEI, este a su vez imposibilita la salida de ácidos y materiales del estomago hacia el esófago, cuando este mecanismo falla es que se da el RGE. El RGE a su vez lleva a otra serie de complicaciones, principalmente el esófago de Barret. La irrigación del esófago esta dado por las arterias intercostales, las ramas gástricas de la gástrica izquierda (que proviene del tronco celiaco) estas últimas son de importancia a la hora de una cirugía. Por su lado el drenaje venoso no es tan paralelo como en otras regiones del cuerpo por la existencia de la vena ácigos y los plexos venosos esofágicos (causan el sangrado variceal). En cuanto al drenaje linfático que siempre es importante a la hora de hablar de patología maligna y cirugías oncológicas, el esófago tiene muchísimos ganglios mediastinicos, paratraqueales que terminan drenando al cuello a donde puede dar recurrencia un cáncer. La irrigación del esófago se divide en porciones, las arterias esofágicas superiores son ramas de las arterias tiroideas inferiores, las esofágicas medias vienen de las intercostales posteriores y de la aorta torácica mientras que las esofágicas inferiores son ramas terminales de la arteria gástrica izquierda. La diferencia en cuanto al drenaje es en la porción media donde la sangre venosa desemboca a la vena ácigos (GREY). Endoscopia La endoscopia es la técnica por excelencia para valorar el esófago, al ser un conducto compresible, se debe utilizar aire a presión para poder observar adecuadamente la anatomía del esófago, esta presión no debe ser mucha ya que es un órgano fácilmente distensible. Fisiología La función básica y única del esófago es el transporte del bolo alimenticio de la cavidad oral al estomago, esto lo realiza a través de contracciones y relajaciones (peristalsis primaria) sincrónicas que van moviendo el alimento. Esto se ve afectado tanto por procesos obstructivos como por procesos no obstructivos. En caso de verse afectada esta función se puede emular la función del esófago con medidas temporales como es una sonda nasogastrica o con medidas crónicas como lo son las ostomias. La presión del EES es de 20 a 60 mmHg la importancia de estos números es que sirven para analizar la manometría de esófago que sirve para tomar decisiones quirúrgicas. Mientras que el EEI tiene una presión de reposo de 10 a 20 mmHg, una presión mayor nos habla de acalasia mientras que una presión menor nos traduce una hernia hiatal. Patologías Benignas Desordenes de motilidad Acalasia Es el desorden de motilidad más común, su etiología es desconocida aunque ciertas teorías hablan de una denervación de los plexos mientericos, no se sabe la razón de esto y es muy similar a una denervación por Chagas. Pacientes con RGE tienden mayor predisposición a tener acalasia (según observación del doctor). El tratamiento puede ser tanto medico como quirúrgico, para el primero se utilizan bloqueadores de canales de calcio, toxina botulínica o se utiliza un balón a través de endoscopia. El GOLD Estándar es la miotomia donde se disecan tanto el musculo longitudinal como el musculo circunferencial del esófago, se puede realizar de diferentes formas, en algunos países se realiza hasta con endoscopia. En el país la técnica mas realizada es la miotomia de Heller laparoscópica. En endoscopia o en un esofagograma se va a ver una dilatación del esófago, al inicio va a haber peristalsis de lucha hasta que el esófago “se rinde” y no van a haber más contracciones. Acalasia cricrofaríngea Es un desorden funcional, es muy frecuente en pacientes posterior a un AVC, en estos casos se utilizan gastrostomías a través de PEGs (la gastrostomía se realiza a través de endoscopia para marcar el área donde se va a introducir el tubo) Espasmo esofágico difuso Es una patología rara, son aquellos pacientes que no tienen disfagia como tal, refieren dolor torácico a la hora de comer y “que sienten como se les queda pegada la comida”, el diagnostico se realiza con un esofagograma contrastado (Bario) donde se va a observar el desorden de motilidad. Su tratamiento es meramente medico con el uso de procinéticos. Esclerodermia Produce disfagia, por endurecimiento de las capas esofágicas. Divertículos Están muy asociados con enfermedades granulomatosas como TB o enfermedades granulomatosas pulmonares, pueden ser hallazgos incidentales a la hora de realizar una endoscopia. El más común es el divertículo faringo esofágico o divertículo de Zenker, que por su posición anatómica puede confundirse con un nódulo tiroideo, la diferencia es que aparece y desaparece con la ingesta de alimentos y líquidos. El diagnostico de esto se realiza a través de un esofagograma con medio de contraste, se puede realizar la endoscopia donde se ve el cuello del divertículo. Reflujo Gastroesofágico Es el transtorno más común de esófago, como ya se menciono ocurre por una pérdida de la anatomía normal de la unión cardioesofágica y sus alrededores, la causa de esta patología es múltiple, desde envejecimiento por perdida del grosor muscular hasta por un trauma o una hernia (esta última es de las causas más comunes). Realmente a la hora de abordar un paciente de estos lo que importa es el RGE y no la hernia hiatal (si es por deslizamiento, las paraesofágicas si se operan), esta se trata cuando a pesar de las medidas no farmacológicas y farmacológicas, el paciente persiste con la sintomatología del RGE este caso es cuando se decide realizar la cirugía. El RGE se trata por sus complicaciones, ya que puede causar hemorragias, encortar la estructura por la esofagitis, generar ulceras y/o desarrollar un esófago de Barret, que como se sabe es una metaplasia que predispone a malignidad. Esofagitis; es la erosión de la mucosa por causa de los ácidos estomacales, existe la clasificación de los Ángeles que clasifica la esofagitis de acuerdo a su severidad de la A a la D. El Doctor lo dejo de tarea, está en la siguiente página. Anillo de Schatzqui; causado por la recurrente inflamación de la porción inferior del esófago, genera un rearreglo de fibrina y posteriormente de colágeno que genera una estrechez. En etapas tempranas se puede eliminar solamente con la inserción del endoscopio. Esófago de Barret: es la transformación del epitelio de la mucosa esofágica por la injuria crónica causada por el acido, el tratamiento actual es a través de la disección submucosa endoscópica (ESD), actualmente en el país no se realiza, logra quitar submucosa y mucosa de la región afectada, queda el musculo visible y a las 4 semanas ya hay epitelio de nuevo. El esófago de Barret NO mejora una vez instaurado por más que se mejore el reflujo, lo único es a través del ESD. Un paciente con Barret tiene un riesgo de 5% en 5 años a realizar cáncer de esófago. Hernia hiatal: Es la protrusión de tejido gástrico a través del esófago o del hiato esofágico, se clasifica dependiendo de la clase de hernia, las Tipo I son aquellas por deslizamiento es la más frecuente, las Tipo II son las para esofágicas y las Tipo III o mixtas. Tumores Benignos Son lesiones submucosas, comúnmente son hallazgos incidentales pero pueden generar algún disconfort al paciente a la hora del paso del bolo, como pueden causar disfagia por obstrucción, esto último es muy raro. Se estudian a través de un ultrasonido endoscópico que permite caracterizar la lesión y clasificarla, lo más común hasta en un 75% de los casos es un leiomioma, le siguen tumores del estroma gástrico y por ultimo pólipos, quistes, pipomas y hemangiomas. Lo que se realiza es un simple seguimiento endoscópico cada 6 meses, se decide operar si genera síntomas o si crece de tamaño. No se puede realizar biopsia porque son submucosos por lo que la endoscopia no es útil para tomar una muestra. Si se puede realizar un BAAF (citología) de la lesión a través del ultrasonido endoscópico, que puede servir como guía. Tumores malignos Hay dos tipos de tumores malignos de esófago, el adenocarcinoma que ocurre en la unión gastroesofágica y los tumores epidermoides. A estos tumores si se encuentran en estadios tempranos (˂3) se da tratamiento quirúrgico mientras que si están en estadios avanzados (>3) se da un protocolo conocido como Ross (¿?, no se escucha bien) que es quimio radiación con una cirugía posterior. El alcohol y tabaco son los factores de riesgo más importantes pero cabe destacar dietas con nitrosaminas, nivel económico bajo, ingestión de cáusticos, acalasia y por supuesto esófago de Barret. Mientras se prepara la cirugía se le pone al paciente una yeyunostomia para alimentarlo, comúnmente se hace así porque en CR no hay un tamizaje adecuado para tumores gástricos por lo que ya llegan con disfagia. Perforación La causa más común de esto es la iatrogenia por tratar de remover un cuerpo extraño a través de endoscopia, en intubaciones. También se da por ingesta voluntaria de cuerpos extraños, trauma, postemética (o síndrome de Boerhaave) la diferencia con el Mallory-Weiss es que este último es un desgarro mucoso o inclusive al hacer maniobras de Valsalva potentes. El diagnostico de esta patología se hace con un esofagograma con medio de contraste HIDROSOLUBLE. Esquina del saber radiológico: En este caso por el riesgo de perforación se utiliza medio de contraste hidrosoluble a diferencia de otros estudios donde se utiliza bario porque si hay ruptura y el bario se filtra a mediastino o a pleura nadie lo saca de ahí porque no es reabsorbible. Por esta razón para estudios contrastados del TGI donde hay riesgo de perforación se utiliza medio hidrosoluble. Ingestión de cáusticos La gran mayoría es por intención suicida, pocos son de manera accidental, el caustico genera un daño terrible, lo más común es la potasa o los ácidos. El tratamiento inicial es médico, el ABC, verificar si hay perforaciones o mediastinitis, o cubrir con antibióticos, el manejo quirúrgico es para revisar la existencia de estrecheces y si es asi dependiendo de donde se encuentre la lesión se realizan anastomosis usando el colon y uniéndolo al yeyuno. Transcrito por: Noel Furcal Morera