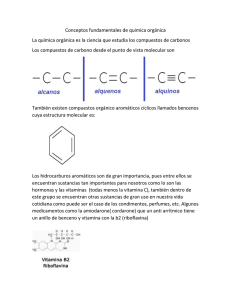
Eficacia analgésica utilizando bupivacaína vs bupivacaína + morfina
Anuncio

RESUMEN INTRODUCCIÓN: La morfina siendo un opioide con características de analgesia de larga duración, su utilización en el manejo del dolor postoperatorio se ha determinado por diversas vías de administración. El bloqueo subaracnoideo es una técnica utilizada para el manejo anestésico en pacientes sometidos a cirugías de miembros pélvicos. La utilización de morfina vía subaracnoidea confiere una duración aceptable de analgesia trans y postoperatoria, en combinación con anestésicos locales. El presente estudio permite la utilización en el manejo trans y postoperatorio de anestésicos locales (bupivacaína) y en combinación con morfina para el manejo de la analgesia postquirúrgica. OBJETIVO: Determinar la eficacia de la analgesia cuando se administra bupivacaína + morfina vs bupivacaína sola por vía subaracnoidea. MATERIAL Y MÉTODOS: Se realizó un ensayo aleatorizado en un período de seis meses, en pacientes del servicio de Traumatología y Ortopedia bajo anestesia regional tipo bloqueo subaracnoideo en el Hospital General de Querétaro. RESULTADOS: Se estudiaron un total de 40 pacientes bajo bloqueo subaracnoideo programados para cirugía electiva de Traumatología y Ortopedia de miembros inferiores, de los cuales el 32.5% fueron del sexo femenino y el 67.5% del sexo masculino; el 57.5% se encontró en clase I de la clasificación del estado físico del ASA y el 42.5% en clase II; teniendo un promedio de edad del primer grupo de 33.8 años y del segundo de 36 años. En cuanto a la eficacia y duración de la analgesia postquirúrgica se encontró diferencia clínicamente significativa entre los grupos comparados siendo más duradera ésta al agregar morfina al anestésico local vía subaracnoidea (p= >0.05). CONCLUSIONES: en la analgesia postquirúrgica utilizando bupivacaína + morfina vía subaracnoidea no se encontró diferencia estadísticamente significativa en cuanto a la combinación del anestésico local con el opioide con respecto al uso de anestésico local solo, sin embargo clínicamente hubo analgesia de mayor duración con la primera en el período de observación y seguimiento. (Palabras clave: Bloqueo subaracnoideo, bupivacaína, morfina). i SUMMARY INTRODUCTION: Since morphine is an opioid with long duration analgesic characteristics, its use in the management of postoperative pain has been determined by different forms of administration. Subarachnoid blockage is a technique used for anesthetic management of patients undergoing inferior limb surgery. The use of subarachnoid morphine provides an acceptable trans and postoperative analgesic duration when combined with local anesthetics. This study covers use in the management of trans and postoperative phases of local anesthetics (bupivacaine), as well as its use in combination with morphine in the management of postoperative analgesia. OBJECTIVE: To asses the efficiency of the analgesia when bupivacaine + morphine are administered vs. bupivacaine alone administered via subarachnoid. MATERIAL AND METHODS: A randomized trial was performed for a six month period on patients at the Orthopedic Unit of the Queretaro General Hospital using regional anesthesia of the subarachnoid blockage type. RESULTS: A total of 40 patients were studied who were included under subarachnoid blockage programmed for elective orthopedic surgery on the inferior limbs. 32.5% were female and 67.5% male; 57.5% were class I in the ASA physical condition classification, while 42.5% were class II. The average age of the first group was 33.8 and 36 of the second group. Regarding the efficiency and duration of the postoperative analgesia, a significant clinical difference was found between the two groups. The duration was longer when morphine was added to the subarachnoid local anesthetic (p=>0.05). CONCLUSIONS: There was no statistically significant difference found for postoperative analgesia using bupivacaine + morphine via subarachnoid administration regarding the combination of the local anesthetic with the opioid and the use of a local anesthetic only. Nevertheless, clinically there was longer duration analgesia with the former during the observation and follow-up period. (Key words: Subarachnoid blockage, bupivacaine, morphine). ii Dedicatorias A mis padres: Dr. Teodoro Antonio Martínez Gallardo y María Eugenia Silva de Martínez por brindarme su amor, su apoyo incondicional y las armas suficientes para culminar con mis estudios de especialista. A mis hermanos: Elena, Ana Luisa y especialmente para ti hermano Teodoro que aunque ya no estés físicamente con nosotros, vivirás hasta el último día de mi vida en mi mente y corazón. iii Agradecimientos A la Universidad Autónoma de Querétaro, por darme la oportunidad de realizar una especialidad médica. Al Hospital General de Querétaro por brindarme sus instalaciones y por ende a todos los pacientes por ser fuente inagotable de conocimiento pese a su dolor. A los médicos y especialistas por ser mis maestros, por guiarme y orientarme en la adquisición del conocimiento aprendido durante mi formación como Anestesióloga. En especial al Dr. Luis F. López Ortega y al Dr. Miguel Dongú Ramírez por dirigirme de manera acertada en mi formación. iv CONTENIDO páginas RESUMEN i SUMMARY ii DEDICATORIAS iii AGRADECIMIENTOS iv CONTENIDO v ÍNDICE DE FIGURAS vi ÍNDICE DE TABLAS vii I INTRODUCCION 1 II REVISION DE LA LITERATURA 2 III METODOLOGIA 26 IV RESULTADOS 28 V DISCUSIÓN 33 VI CONCLUSIONES 37 VII LITERATURA CITADA 38 VIII ANEXOS 42 v ÍNDICE DE FIGURAS Figura Página No. 1: Total de pacientes de acuerdo al Género 29 No. 2: Total de pacientes de acuerdo al Grupo y Edad 30 No. 3: Pacientes de acuerdo al estado físico de la ASA 31 No. 4: Duración y Eficacia de la Analgesia de acuerdo al Grupo y la EVA 32 vi ÍNDICE DE TABLAS. Tabla Página. No. 1: Duración y Eficacia de la Analgesia de acuerdo al Grupo y la Escala Visual Análoga. vii 32 I. INTRODUCCIÓN. La inyección de anestésicos locales en el espacio subaracnoideo fue introducida por Bier en el año 1898, siendo en la actualidad un método de anestesia locorregional ampliamente utilizado. A pesar de su universalización, como cualquier otra técnica regional, no está exenta de complicaciones, y produce importantes reacciones fisiológicas, entre las cuales las más importantes atañen al sistema cardiovascular (Fernández-Vázquez et al., 1999). La inyección de opioides en el espacio subaracnoideo permite que éstos actúen en los receptores opioides ubicados en la sustancia gelatinosa dorsal de la médula espinal, proporcionando analgesia sin producir bloqueo simpático o bloqueo motor como se observa con los anestésicos locales. La elección de opioides intratecales incluye agentes hidrofílicos e hidrofóbicos. Opioides hidrofílicos como la morfina tienen una duración de acción muy larga debido a su lenta eliminación del líquido cefalorraquídeo. Opioides hidrofóbicos (lipofílicos) como el fentanil y la meperidina actúan más rápidamente pero la duración es más corta y su acción se produce cerca del sitio de administración. En 1981 Jensen fue el primero en describir el uso de morfina intratecal, se observó que la aplicación de 0.1mg/kg sola, tuvo una duración de analgesia con un rango de 4-24hs comparada con bupivacaína 0.25% 1ml/kg (5hs analgesia) y morfina 0.1mg/kg endovenosa (0.75hs de analgesia). Los efectos sinérgicos entre opioides y AL administrados por vía intratecal son claros. Se produce un aumento en la duración del bloqueo y mejora la calidad de éste (Osses y Poblete, 2003). Se pretende establecer la eficacia y mayor duración analgésica postquirúrgica utilizando bupivacaína + morfina en pacientes sometidos a cirugía electiva en Traumatología y Ortopedia de miembros inferiores bajo bloqueo subaracnoideo. 1 II. REVISIÓN LITERARIA. Los bloqueos espinal, caudal y epidural se usaron por primera vez para procedimientos quirúrgicos a principios del siglo XX. Estos bloqueos centrales se utilizaron mucho antes del decenio de 1940-49, hasta que empezaron a aparecer informes de lesión neurológica permanente. La publicación de un estudio epidemiológico a gran escala en el decenio 1950-59 mostró que las complicaciones eran raras si los bloqueos se efectuaban con habilidad, se ponía atención a las técnicas de antisepsia, además se usaban los anestésicos locales más recientes y seguros. De esta manera resurgió el empleo de los bloqueos centrales y en la actualidad siguen con mucho uso en la práctica clínica (Morgan et al., 2003). El término “anestesia raquídea” lo acuñó el neurólogo Leonard Corning en 1885, aunque es probable que haya realizado una inyección epidural (Barash et al., 2004). La anestesia raquídea y la epidural amortiguan la “reacción de stréss” a la operación, disminuyen la pérdida transoperatoria de sangre, reducen la incidencia de episodios tromboembólicos posoperatorios, tal vez reduzcan la morbilidad en pacientes quirúrgicos con alto riesgo y son un método útil para prolongar la analgesia al período posoperatorio (Barash et al., 2004). Las técnicas neuroaxiales han demostrado ser muy seguras cuando se aplican bien, sin embargo, no están del todo exentas del riesgo de complicaciones. Las reacciones adversas y las complicaciones varían desde dolor dorsal, que cede espontáneamente, hasta alteraciones neurológicas permanentes y debilitantes, e incluso la muerte. Por tanto, el anestesiólgo debe tener un conocimiento muy bueno de la anatomía de la región, estar familiarizado con la farmacología y las dosis tóxicas de los agentes empleados, también conocer a fondo la técnica estéril, así como anticiparse y tratar con rapidez cualquier alteración fisiológica (Barash et al., 2004). Para adquirir destreza en la anestesia raquídea y epidural se requiere comprender en forma minuciosa la estructura anatómica de la columna vertebral y la médula espinal. 2 La columna vertebral posee 33-34 vértebras (7 cervicales, 12 dorsales, 5 lumbares, 5 sacras fusionadas y 4- 5 coccígeas fusionadas). Excepto por C-1 (carece de cuerpo o apófisis espinosa), las vértebras tienen un cuerpo hacia el frente, dos pedículos que se proyectan hacia atrás desde el cuerpo y dos láminas que conectan los pedículos para formar el conducto raquídeo, el cual aloja la médula espinal, nervios raquídeos y espacio epidural. Las láminas dan lugar a las apófisis transversas, que se proyectan hacia los lados, y la apófisis espinosa, que se proyecta hacia atrás. La quinta vértebra sacra no se fusiona en la parte posterior y da lugar a un orificio de forma variable que se conoce como hiato sacro (se abre hacia el conducto raquídeo y es la terminación caudal del espacio epidural). Los cuernos sacros son prominencias óseas a ambos lados del hiato y ayudan a identificarlo (Barash et al., 2004). Es importante poder identificar cada una de las vértebras para localizar correctamente el espacio intervertebral que se requiere a fin de aplicar una anestesia epidural o raquídea. Asi tenemos algunas marcas distintivas para los espacios intervertebrales: C-VII (apófisis prominente), T-XII (se palpa la duodécima costilla y se sigue hacia atrás hasta su articulación con T-XII), L-V (una línea cruzada entre las crestas ilíacas cruza el cuerpo de L-V o el espacio intervertebral L-IV a V) (Barash et al., 2004). Los cuerpos vertebrales se estabilizan con 5 ligamentos que aumentan de tamaño entre las vértebras cervicales y las lumbares. El ligamento amarillo es más grueso en la línea media (3-5mm en L-II a L-III) y también es el más alejado de las menínges raquídeas en la línea media (4-6mm a nivel de L-II a L-III). Como resultado es menos probable que la inserción de una aguja epidural en la línea media provoque una punción accidental de las meninges (Barash et al., 2004). El espacio epidural se encuentra entre las meninges raquídeas y los lados del conducto raquídeo. Su extremo craneal está limitado por el agujero magno, el caudal por el ligamento sacrococcígeo (hiato sacro) y hacia atrás por el ligamento amarillo y los pedículos vertebrales. El espacio epidural no está cerrado, sino comunicado con el espacio paravertebral por medio de los orificios intervertebrales. El material más abundante en el espacio peridural es la grasa, en este espacio hay venas, sobre todo en las porciones anterior y laterales, y pocas o ninguna en la parte posterior, éstas venas establecen 3 anastomosis libremente con las venas extradurales (venas pélvicas, sistema ácigos, venas intracraneales) (Barash et al., 2004). La duramadre es el tejido meníngeo más externo y grueso y su origen es el agujero magno (se fusiona con el periostio del cráneo y forma el borde cefálico del espacio epidural), y termina aproximadamente en S-II, donde se fusiona con el filamento terminal. La duramadre se prolonga hacia los lados a lo largo de los nervios raquídeos y se continúa con el tejido conjuntivo del epineuro aproximadamente al nivel de los orificios intervertebrales (Barash et al., 2004). El espacio subdural es un espacio potencial entre la duramadre y la aracnoides. El fármaco que se aplica en el espacio epidural o en el subaracnoideo puede inyectarse accidentalmente en este espacio (Barash et al., 2004). La aracmoides es una membrana avascular que constituye la principal barrera fisiológica que impide el movimiento de los fármacos entre el espacio epidural y el subaracnoideo (Barash et al., 2004). El espacio subaracnoideo se encuentra entre la aracnoides y la piamadre y contiene líquido cefalorraquídeo (LCR). El LCR espinal se continúa con el craneal y proporciona una vía para que los fármacos en el líquido espinal lleguen al encéfalo. Los nervios y las raicillas raquídeos se extienden por el espacio subaracnoideo (Barash et al., 2004). La piamadre se adhiere a la médula espinal. En el adulto, la punta caudal de la médula espinal termina a nivel de L-I (se extiende a L-III en el 10% de los adultos). La médula espinal da lugar a 31 pares de nervios raquídeos, cada uno compuesto por una raíz motora anterior y una raíz sensorial posterior (Barash et al., 2004). Un dermatoma es la piel inervada por un nervio raquídeo determinado. Puesto que la médula espinal termina entre L-I y L-II, los nervios torácicos, lumbares y sacros recorren distancias cada vez mayores en el espacio subaracnoideo (cauda equina) para llegar al orificio intervertebral por el cual salen (Barash et al., 2004). 4 Tanto la anestesia raquídea como la epidural sólo se practica después de que se colocaron los indicadores adecuados en una instalación donde el equipo para el tratamiento de la vía respiratoria y reanimación está listo para usarse (Barash et al., 2004). En cuanto a la técnica para llevar a cabo la anestesia raquídea se coloca al paciente en decúbito lateral, el paciente se acuesta con el lado quirúrgico hacia abajo cuando se usan soluciones hiperbáricas. Los hombros y caderas del paciente se colocan perpendiculares a la mesa (previene la rotación de la columna), las rodillas se elevan hacia el pecho, el cuello se flexiona y se solicita al paciente que encorve la espalda en forma activa hacia fuera (lo cual separa las apófisis espinosas). Con las crestas ilíacas como referencia, se identifican los espacios intervertebrales y se elige el espacio conveniente. Todas las soluciones antisépticas son neurotóxicas, por lo que es preciso tener cuidado para no contaminar las agujas raquídeas o los anestésicos locales. Después de la infiltración en el sitio elegido con anestésico local para insertar la aguja, se empuja ésta (del tejido subcutáneo al ligamento supraspinoso, al ligamento interespinoso, ligamento amarillo, al espacio epidural y a la duramadre –“chasquido”- para llegar a la aracnoides) hasta obtener LCR (siendo útil una aspiración suave). Las meninges raquídeas se encuentran a una profundidad de 4 a 6 cm. Después de inyectar la solución anestésica, se aspira nuevamente un pequeño volumen de LCR para confirmar que la punta de la aguja está en el espacio subaracnoideo (Barash et al., 2004). Una vez que se aplica el bloqueo es preciso prestar mucha atención al estado hemodinámica del paciente con apoyo a la presión sanguínea y frecuencia cardíaca, según se requiera (Barash et al., 2004). La variedad interpersonal dificulta la predicción confiable de la altura y duración del bloqueo neuroaxil central obtenidas con una dosis de un anestésico local particular. De los factores que ejercen una influencia significativa en la diseminación del anestésico local, es probable que la densidad o la baricidad de la solución anestésica relacionada con la posición del paciente sea el más importante. La gravedad hace que las soluciones hiperbáricas fluyan hacia abajo en el LCR hasta las regiones inferiores de la columna vertebral. La gravedad influye en la distribución de las soluciones hiperbáricas e hipobáricas sólo hasta que se diluyen lo suficiente en el LCR para convertirse en isobáricas (la solución ya no se mueve como reacción a los cambios posturales) (Barash et al., 2004). 5 El inicio de la anestesia raquídea se observa en unos cuantos minutos, sin importar el fármaco suministrado, aunque el tiempo para alcanzar el bloqueo máximo es diferente de acuerdo con cada anestésico (Barash et al., 2004). La duración de la anestesia raquídea se caracteriza por el desvanecimiento gradual del bloqueo y comienza en el dermatoma más cefálico (Barash et al., 2004). El bloqueo de las fibras eferentes del Sistema Nervioso Simpático es el principal mecanismo por medio del cual la anestesia raquídea provoca los desajustes cardiovasculares. La incidencia de hipotensión o bradicardia significativas se relaciona, por lo regular, con la prolongación del bloqueo simpático, el cual a su vez es paralelo a la altura del bloqueo (Barash et al., 2004). La hipotensión durante la anestesia raquídea es resultado de la dilatación arterial (disminución de la resistencia vascular sistémica) y venosa (menos precarga que causa el gasto cardíaco bajo) (Barash et al., 2004). La frecuencia cardíaca sufre un descenso significativo en el 10 a 15% de los pacientes (bloqueo de las fibras cardioaceleradoras simpáticas o reducción del retorno venoso y menor estimulación de los receptores intracardíacos de estiramiento). La anestesia raquídea también produce un bloqueo cardíaco de segundo o tercer grado (Barash et al., 2004). Los bloqueos torácicos medios tienen poco efecto en la función pulmonar. En anestesia raquídea alta puede presentarse disnea. A nivel digestivo hay incremento de las secreciones, relajación de esfínteres y constricción intestinal, la náusea es una complicación común y hay supresión de muchos de los cambios vinculados con la reacción del strés de la operación (bloqueo de la información sensorial aferente) (Barash et al., 2004). La inyección de anestésicos locales en el espacio subaracnoideo fue introducida por Bier en el año 1898, siendo en la actualidad un método de anestesia locorregional ampliamente utilizado. A pesar de su universalización, como cualquier otra técnica regional, no está exenta de complicaciones, y produce importantes reacciones fisiológicas, 6 entre las cuales las más importantes atañen al sistema cardiovascular (Fernández-Vázquez et al., 1999). Los bloqueos neuraxiales conllevan a una pérdida de la eferencia simpática, analgesia sensorial y compromiso de la actividad motora, dependiendo de la dosis, concentración y volumen de anestésicos locales a utilizar. Recientes estudios muestran, además de lo anterior, que la variabilidad interindividual en cuanto a volumen de líquido céfalorraquídeo, histología de las raíces nerviosas y ultraestructura de las meninges juegan un papel importante en la comprensión y uso de esta técnica (Cornish, 1997). La anestesia neuroaxial subaracnoidea (anestesia espinal) ya cumplió su centenario. Su uso nos da la opción de aumentar el contacto médico paciente, la posibilidad de observar y discutir con el enfermo procederes basados en transmisión por videos y suprimir el stress que implica estar “bajo anestesia general” además de tener un rápido inicio de acción, un alto porcentaje de éxito (90 %) y un mínimo riesgo de náuseas, desorientación y dolor postoperatorio (Cornish, 1997). Los opiáceos por vía intratecal son una alternativa a utilizar junto con los anestésicos locales. El efecto analgésico tiene lugar por activación de receptores específicos situados en la sustancia gris del asta posterior. En nuestro medio se utilizan frecuentemente los opioides sintéticos lipófilos. Una característica de la bupivacaína (anestésico local) es su capacidad de producir bloqueos nerviosos diferenciales, siendo el bloqueo sensitivo, más profundo y prolongado que el bloqueo motor (Fernández-Vázquez et al., 1999). La bupivacaína se presenta comercializada en nuestro país en diferentes concentraciones, disuelta en Cloruro de Sodio al 0,9% o en solución glucosada. Ambas formulaciones son utilizadas frecuentemente para la realización de anestesias subaracnoideas (Fernández-Vázquez et al., 1999). 7 MORFINA La morfina fue aislada del opio en 1805 por Sertünner; se le estudió de manera subsecuente como un anestésico intravenoso. La morbilidad y mortalidad asociadas al inicio con dosis altas de opioides en las primeras comunicaciones hizo que muchos anestesistas lo evitaran y favorecieran los anestésicos puros por inhalación. El interés en los opioides en la anestesia retornó después de la síntesis de la meperidina en 1939. En 1969, Lowenstein revivió el interés en la anestesia opioide mediante la reintroducción del concepto de dosis altas de opioides como anestésicos completos. La morfina se usó al principio, pero se emplearon fentanil, sufentanil y alfentanil como agentes únicos (Villarejo-Díaz et al., 2000). Aunque es posible que los antiguos sumerios hayan conocido los efectos psicológicos del opio, la primera referencia indiscutible al jugo de la amapola o adormidera se encuentra en los escritos de Teofrasto del siglo III a.C. La palabra opio por sí misma, deriva del nombre griego que significa “jugo”, y el fármaco se obtiene del jugo de la amapola o adormidera Papaver somniferum. Los comerciantes árabes introdujeron el fármaco en Oriente, donde se empleaba principalmente para el control de las disenterías. Se atribuye a Paracelso (1493-1541) el haber puesto en boga de nuevo el empleo del opio en Europa después de haber caído en disfavor a causa de su toxicidad. Hacia mediados del siglo XVI se apreciaban muchas de las aplicaciones de esta sustancia. En 1680, Sydenham describió “…de todos los remedios que se ha servido el Todopoderoso otorgar al hombre para aliviar sus sufrimientos, ninguno es tan universal y tan eficaz como el opio” (Villarejo-Díaz et al., 2000). El opio tiene más de 20 alcaloides distintos (Cebrián et al., 2003). En 1806, Sertürnner informó el aislamiento de una sustancia pura contenida en el opio a la que denominó morfina, en referencia a Morfeo, el dios griego de los sueños (Miller, 2005). Este alcaloide del opio, ejerce sus acciones principalmente en el SNC y sobre los órganos que contienen musculatura lisa. Produce analgesia, somnolencia, euforia, depresión respiratoria en función de la dosis, interferencia a la respuesta al estrés de las glándulas suprarrenales (altas dosis) y reducción de las resistencias periféricas venosas y arteriales, sin o con muy poco efecto sobre el índice cardíaco (Cebrián et al., 2003). 8 En 1967 Martín y cols. postularon la existencia de más de un tipo de receptor para los opioides y drogas afines, por las complejas interacciones de drogas del tipo de la Morfina, los antagonistas y los agonistas-antagonistas (Acuña-Mourín, 2002). En 1973 Snyder y Pert, Simon y Edelman, y Terenius, describieron separadamente sitios de unión estereoespecíficos saturables para los opioides y drogas afines (AcuñaMourín, 2002). En 1976 Martín y cols. descubrieron muchas categorías de receptores y los clasifica: Existen 3 tipos de receptores: Mu, delta y Kapa. Hoy se sabe que hay 3 categorías de receptores opioides: Mu1 y Mu2 K1a, K1b, K2a, K2b D1 y D2 Epsilon, para el sistema inmunitario. No se considera receptor opioide sino que está involucrado al sistema inmunitario (Acuña-Mourín, 2002). El receptor Mu y Delta poseen un peso molecular entre 150,000 y 750-875,000. el receptor Kapa posee una estabilidad única, es resistente al calor y posee un peso molecular entre 30,000 y 40,000 p.m. Los receptores Mu representan el 22% de los receptores opioides. Los receptores delta el 35%. Los receptores Kappa el 42%. Entre los 3 reúnen el 99% de los receptores. Hoy se sabe que existen receptores diferentes presentes en una misma célula, lo que se llama CONEUROTRANSMISIÓN (Acuña Mourín, 2002). Las acciones farmacológicas de éstos receptores son: analgesia, depresión del centro respiratorio, depresión de la peristalsis del intestino con aumento del tono del músculo liso intestinal (constipación), depresión de la contracción del tracto urinario así como aumento del tono del músculo liso vías urinarias (retención urinaria), acción sobre el SNC (Acuña Mourín, 2002). 9 Para identificar la distribución de los receptores opioides se realizó inyectando Morfina radiactiva en SN de mamífero observando que el mapeo de distribución correspondía estrictamente: 1) A nivel medular, al haz paleoespinotalámico en la lámina I, II y IV 2) A nivel supraespinal, en la sustancia periacueductal, nervio trigeminal, núcleo parabraquial, núcleo del tracto solitario, en la habénula, el sistema límbico (=conducta emocional del dolor), amígdala, cuerpo estriado, hipotálamo. 3) A nivel periférico, el Profesor Ferreira descubrió, mutilando la morfina para que no pasara la barrera hematoencefálica, que existían receptores periféricos de los opiáceos y que sus efectos eran revertidos por la naloxona. Fuera del SN se les encontró en la médula suprarrenal, en el intestino, en el tracto urinario, en el pulmón, en los glóbulos rojos y en el sistema inmunitario (receptor epsilon). Los sucesos o eventos que siguen a la unión del receptor con sus agonistas son complejos e intervienen: - los canales iónicos (Ca++, Na+ y Mg++) - la calmodulina - la adenilciclasa - los nucleótidos cíclicos - la hiperpolarización de la neurona. Al despolarizarse la fibra C, aumenta el Ca++ intracelular lo que lleva a la liberación de glutamato y aspartato (aminoácidos excitatorios=AAE), neuroquininas, sustancia P. Al interactuar el receptor con el agonista, disminuye la frecuencia de descarga de las fibras C, que se hiperpolariza. El receptor es presináptico. El receptor tambiés es postsináptico sobre las neuronas de proyección: sistema límbico, regulación y modulación de la percepción, también intervienen en la modulación del dolor, interviniendo en el mecanismo “WIND UP” (potenciación) mediada por el receptor NMDA-glicina, donde los opioides cambian la disponibilidad del Mg++ que actúa como regulador de la compuerta (Acuña-Mourín, 2002). Los opioides actúan también impidiendo la entrada de Ca++ dentro de la célula: 10 a) Los receptores Mu aumentan la salida de iones K, lo que impide la entrada de Ca++ b) Los receptores kappa inhiben la entrada de Ca++ a la neurona por disminuir el influjo a través de los canales de Ca++ voltaje dependiente. Por lo tanto el aumento de Ca++ intracelular, disminuye el efecto analgésico entre los opioides. Los opioides disminuyen los aumentos de la acumulación de AMPc producidos por las prostaglandinas. Este efecto es antagonizado por naloxona y depende de la presencia de GTP (guanosintrifosfato) (Acuña-Mourín, 2002). La disminución de calcio intracelular potencia el efecto analgésico de los opioides. Se ha visto que los nucleótidos cíclicos (AMPc y GTPc) tienen funciones opuestas en los diferentes sistemas biológicos, ej (simpático y parasimpático). Estos segundos mensajeros también actúan en el mecanismo de acción de los opioides con funciones opuestas, es decir, que el AMPc provoca hiperalgesia y el GMPc provoca analgesia (Acuña-Mourín, 2002). La unión del agonista con el receptor, disminuye la síntesis neuronal de AMPc, fundamental en la analgesia (Acuña-Mourín, 2002). El calcio y la calmodulina, tienen un número de roles en las funciones intracelular y la “cupla” receptor-opioide (Acuña-Mourín, 2002). El aumento del AMPc, o su administración o la estimulación de la adenilciclasa que sintetiza AMPc, producen: - acción hiperalgésica - antagoniza la acción de la morfina - provoca síndrome de abstinencia - acelera el desarrollo de tolerancia y resistencia cruzada Cuando se administra GMPc, o se estimula su síntesis a través de la guanilciclasa, o se inhibe al GMPc de su destrucción, se produce anlgesia y se vuelve al equilibrio (AcuñaMourín, 2002). 11 Significativamente las potencias relativas de los opioides en disminuir la síntesis de adenilciclasa es paralela o se corresponde en la unión de receptor con su agonista en la misma célula. Varias drogas que afectan los niveles intracelulares de nucleótidos cíclicos afectan las acciones de los opioides. Sustancias conocidas por ser activadores de la adenilciclasa como Prostaglandinas, causan hiperalgesia que es potenciada por Metilxantinas como la cafeína y la teofilina. Las Metilxantinas aumentan la disponibilidad de calcio intracelular, lo que lleva al aumento de la algesia (Acuña-Mourín, 2002). La acción de la Morfina en estos sistemas es: Naloxona reversible, estereoespecífica y GTP dependiente (Acuña-Mourín, 2002). La administración de GMPc o sustancias que estimulan la síntesis (acetilcolina, carbacol) tienen efecto analgésico periférico. Este efecto es antagonizado por la atropina por lo que son asociados al receptor muscarínico (Acuña-Mourín, 2002). La administración de opioides, aumenta el GMPc encefálico en un 200% y disminuye el AMPc encefálico en un 80% (Acuña-Mourín, 2002). La administración intrarraquídea de opioides puede producir analgesia segmentaria profunda, sin cambios importantes en las funciones motoras o sensoriales o efectos subjetivos (Buchser et al., 2004). La morfina y otros agonistas mu y kapa producen constricción pupilar por acción excitatoria en el nervio parasimpático que inerva la pupila. Tiene efecto terapéutico en el edema pulmonar porque aumenta la capacitancia vascular pulmonar. El mecanismo principal de la depresión respiratoria es por reducción de la capacidad de reacción de los centros respiratorios del tallo encefálico al CO2, también deprime los centros pontinos y bulbares que participan en la ritmicidad respiratoria (Miller, 2005). La morfina disminuye el flujo sanguíneo y metabolismo cerebrales, así como también la presión intracraneal. Provoca náusea y vómito por efecto directo en la zona gatillo del vómito. La morfina libera histamina y puede causar prurito (Miller, 2005). 12 Un dato farmacocinético muy importante es la metabolización hepática de la morfina. Esta posee 2 metabolitos: - La morfina-6-glucorónido (M-6-G) - La morfina-3-glucorónido (M-3-G) La M-6-G tiene la característica de unirse fuertemente al receptor opioide. Posee 2/3 partes de la acción de la morfina. Produce sudoración, miosis, analgesia y deprime el centro respiratorio (Acuña-Mourín, 2002). La M-3-G tiene la característica de unirse débilmente al receptor opioide. Produce excitación a nivel central, mioclonías, alucinaciones, delirio agitado, convulsiones, hiperalgesia generalizada (Acuña-Mourín, 2002). Algunos pacientes producen ambos tipos de metabolitos y pueden tener los síntomas descritos, mezclados. La toxicidad es directamente proporcional a la cantidad del opioide administrado y al tiempo de tratamiento. El tratamiento de los fenómenos tóxicos consiste en cambiar de agonista e hidratar al enfermo para acelerar la eliminación del metabolito. Se debe estar atento a que el enfermo posea una buena función renal (AcuñaMourín, 2002). En la farmacocinética de la codeína, el citocromo P-450 está encargado de la transformación de codeína a morfina. Si bien la codeína en sí tiene una capacidad baja de unión con el receptor (0.1% de la morfina) se debe tener en cuenta que su metabolito es la morfina, por lo tanto la administración de codeína puede intoxicar, pero también en algunos pacientes no produce ningún efecto porque el organismo del paciente no la puede convertir en su metabolito (Acuña-Mourín, 2002). ANESTÉSICOS LOCALES Los AL tienen una historia muy interesante, con anécdotas que datan desde la época antigua de los Incas en el Perú, hasta las investigaciones científicas recientes sobre la importancia de la isomería de estos fármacos y las novedosas hipótesis sobre toxicidad y su tratamiento. Se sabe que las hojas de Erythroxylum coca, la planta sagrada de los Incas, 13 fueron llevadas a Europa por los conquistadores españoles a finales del siglo XVI y fue hasta 1860, cuando Albert Niemann aisló su principio activo al cual denominó cocaína, haciendo notar su efecto de anestesiar la mucosa lingual. Fue Carl Koller, colaborador de Sigmond Freud, quien a sus 27 años de edad, informó por primera ocasión sobre los efectos anestésicos de la cocaína. Koller investigó primero en si mismo al insensibilizar su lengua, luego hizo algunos estudios en animales, en sus amigos y finalmente logró anestesiar la córnea de algunos pacientes. Todas estas observaciones de Koller fueron presentadas en Heildelberg Alemania, durante un congreso de oftalmología. Corría el año de 1884. Esto fue el inicio moderno de la anestesia local. Un año después Halsted dio principio a la anestesia regional al inyectar cocaína en nervios periféricos para procedimientos menores. Ese mismo año de 1885, Corning inyectó cocaína por accidente en el espacio subaracnoideo de un perro. La primera anestesia subaracnoidea intencional para cirugía en humanos se atribuye a Bier, quien en 1898 la usó en un paciente que fue amputado. Otros cirujanos de la época informaron sus experiencias con cocaína neuroaxial, incluyendo a Ramón Pardo en México. En 1890 se sintetizó la benzocaína y en 1904 Einhorn produjo la procaína, que mas tarde se comercializó como Novocaína® y fue el AL más usado en el mundo. Tetracaína se sintetizó en 1928 y se introdujo en anestesia clínica en 1932. En la década de los 40s, Löfgren descubrió la lidocaína que fue introducida para uso clínico en 1947, y continua siendo el AL que mas se utiliza en anestesia regional. Mepivacaína apareció en 1956 y en 1963 se introdujo el uso clínico de bupivacaína, mientras que la etidocaína se empezó a utilizar en 1972 (Whizar-Lugo et al., 2005). Otros AL aparecieron en todos estos años pero se fueron retirando del mercado por sus efectos tóxicos. En 1970 Albrigth mencionó algunas muertes atribuidas a bupivacaína y etidocaína. Esta editorial fue suficiente para dar inicio a investigaciones básicas y clínicas en búsqueda de AL más seguros, el resultado fue la introducción de ropivacaína en 1997 y levobupivacaína en 1999, ambos AL levoisoméricos. Es de llamar la atención que estos AL habían sido descubiertos en 1957 y 1972 respectivamente (Whizar-Lugo et al., 2005). Los anestésicos locales (AL) son fármacos que, aplicados en concentración y volumen suficiente en el sitio de acción, bloquean la propagación del impulso nervioso, originando pérdida de la sensibilidad en una zona del cuerpo (Osses y Poblete, 2003). 14 Los anestésicos locales se ligan reversiblemente a un receptor específico dentro del poro de los canales de sodio en nervios y bloquean los desplazamientos de iones en dicho orificio. Al ser aplicados localmente al tejido nervioso y en concentraciones apropiadas, dichos anestésicos actúan en cualquier parte del sistema nervioso y en todos los tipos de fibras al bloquear de manera reversible los potenciales de acción que sustentan la conducción nerviosa. Al ponerse en contacto el anestésico local con un tronco nervioso puede surgir parálisis sensitiva y motora en la zona inervada (Miller, 2005). A finales del siglo XIX se descubrió de manera casual, el primer anestésico local, la cocaína; tenía propiedades anestésicas. Esta sustancia abunda en las hojas de la coca (Erythroxylon coca). Durante siglos, los nativos de los Andes habían mascado un extracto alcalino de estas hojas, por sus acciones estimulantes y eufóricas. En 1860, Albert Niemann fue el primero en aislar este fármaco, observando que producía adormecimiento de la lengua. Sigmun Freud estudió las acciones fisiológicas de la cocaína. En 1884 Carl Koller la introdujo en el ejercicio clínico para operaciones oftalmológicas (Miller, 2005). A causa de su toxicidad y sus propiedades adictivas en 1892 se inició una búsqueda de sustitutivos sintéticos de la cocaína con las investigaciones de Einhorn, culminando con la síntesis de procaína, que se convirtió en el prototipo de los anestésicos locales durante cerca de medio siglo. Los agentes más utilizados en la actualidad son procaína, lidocaína, bupivacaína y tetracaína (Barash et al., 2004). La bupivacaína fue aprobada para su aplicación clínica en 1963, siendo un anestésico local amídico. Este estabiliza la membrana neuronal inhibiendo el flujo iónico transmembrana requerida para la iniciación y conducción de los impulsos. La progresión de la anestesia se relaciona, con el diámetro, mielinización y velocidad de conducción de las fibras nerviosas. El orden de la pérdida de las funciones es la siguiente: 1.autonómica, 2.dolor, 3.temperatura, 4.tacto, 5.propiocepción y 6.tono musculoesquelético (Barash et al., 2004). Todos los AL responden a una estructura química superponible que se puede dividir en cuatro subunidades: 15 - Subunidad 1: Núcleo aromático. Responsable de la liposolubilidad de la molécula, está formada por un anillo bencénico sustituido, la adición de más grupos aumentará la liposolubilidad. - Subunidad 2: Unión éster o amida. Es el tipo de unión del núcleo aromático con la cadena hidrocarbonada. Determinará el tipo de degradación que sufrirá la molécula: los aminoésteres son metabolizados por pseudocolinesterasas plasmáticas y los amino-amidas a nivel hepático, siendo éstas más resistentes a variaciones térmicas. - Subunidad 3: Cadena hidrocarbonada. Es un alcohol con 2 átomos de carbono, influye en la liposolubilidad de la molécula que aumenta con el tamaño de la cadena, en la duración de la acción y en la toxicidad. - Subunidad 4: Grupo amina. Es la que determina la hidrosolubilidad de la molécula y su unión a proteínas plasmáticas y lo forma una amina terciaria o cuaternaria (Osses y Poblete, 2003). De acuerdo al tipo de unión entre el núcleo aromático y la cadena hidrocarbonada se clasifican en 2 tipos: - Aminoésteres: cocaína, benzocaína, procaína, tetracaína, 2-clorprocaína. - Aminoamidas: lidocaína, mepivacaína, bupivacaína, prilocaína, etidocaína, ropivacaína, levobupivacaína (Osses y Poblete, 2003). Los AL son moléculas pequeñas con peso molecular (PM) entre 220-350 Daltons. Con el aumento del PM de la molécula, aumenta la potencia anestésica intrínseca hasta que se alcanza un máximo, luego de eso aumentos posteriores del PM reducen la potencia anestésica. Son bases débiles, escasamente solubles e inestables en agua, por lo que se deben combinar con un ácido fuerte para obtener una sal estable y soluble en agua a pH 47 (Osses y Poblete, 2003). La potencia anestésica está determinada por la liposolubilidad de la molécula, ya que para ejercer su acción farmacológica, los AL deben atravesar la membrana de la fibra nerviosa que está constituída en un 90% por lípidos. Un factor que incide en la potencia anestésica es el poder vasodilatador y la redistribución hacia los tejidos, propiedad intrínseca de cada anestésico local (Osses y Poblete, 2003). 16 La duración de acción está relacionada con la capacidad de unión a proteínas del anestésico local. También contribuye a la duración de acción la capacidad vasodilatadora de la droga (Osses y Poblete, 2003). El tiempo de inicio de acción (latencia) está condicionado por el pKa de cada fármaco. El porcentaje de determinado anestésico local presente en forma básica, no ionizada, cuando se inyecta en un tejido a pH es inversamente proporcional al pKa de ese anestésico local. Por lo tanto, fármacos con bajo pKa tienen un inicio de acción rápido y fármacos con mayor pKa lo tendrán más lento. Otro factor que influye en la latencia es la concentración utilizada de anestésico local, esto es a mayor concentración menor latencia (Osses y Poblete, 2003). Desde el punto de vista clínico, la cronología del bloqueo es: 1. Aumento de la temperatura cutánea, vasodilatación (bloqueo de fibras B) 2. Pérdida de sensación de temperatura y alivio del dolor (bloqueo de fibras Ad y C) 3. Pérdida de la propiocepción (fibras Ag) 4. Pérdida de la sensación de tacto y presión (fibras As) 5. Pérdida de la motricidad (fibras Aa) La reversión del bloqueo se produce en orden inverso (Osses y Poblete, 2003). La absorción de un AL depende de varios factores: - Lugar de administración: en orden decreciente de absorción y niveles plasmáticos alcanzados: interpleural > intercostal > caudal > paracervical > epidural > braquial > subcutánea > subaracnoidea. - Grado de vascularización de tejidos: a mayor vascularización mayor absorción. - Concentración y Dosis: a iguales volúmenes de AL, cuanto mayor sea la masa (mg) administrada, mayor la absorción y los niveles plasmáticos alcanzados; si se mantiene la masa y se disminuye el volumen (más concentración) aumentarán los niveles plasmáticos por saturación de los receptores y mayor disponibilidad para que el AL sea reabsorbido. 17 - Velocidad de inyección: a mayor velocidad de inyección, mayores niveles plasmáticos. - Presencia o no de vasoconstrictor: la presencia de adrenalina 1:200.000, disminuye la velocidad de absorción de ciertos AL, ya que su acción neta dependerá del grado de vascularización de la zona y del poder vasodilatador del fármaco (Osses y Poblete, 2003). La distribución de los AL depende de: - Unión a proteínas: los AL se unen a la glicoproteína ácida a1 que es de gran especificidad pero de baja capacidad, o a la albúmina que es de baja especificidad pero de gran capacidad. La unión a proteínas disminuye la fracción libre de la droga. La a-1-glicoproteína ácida aumenta en estados neoplásicos, traumatismos, enfermedades inflamatorias, en el postoperatorio y en el infarto agudo de miocardio; esta proteína disminuye en neonatos, embarazo y cirugía, favoreciendo la forma libre y por lo tanto la toxicidad. - Forma libre ionizada: no apta para atravesar membranas. - Forma no ionizada: atraviesa membranas. La acidosis aumenta la fracción libre del fármaco no unido a proteínas favoreciendo la toxicidad (Osses y Poblete, 2003). El metabolismo de los AL Es diferente según el tipo de AL que se trate. Los tipo éster son metabolizados por las pseudocolinesterasas plasmáticas que producen hidrólisis del enlace éster, dando lugar a metabolitos inactivos fácilmente eliminados vía renal. Un metabolito principal es el ácido paraaminobenzoico (potente alergizante, responsable de las reacciones anafilácticas). Los AL tipo amidas poseen cinética bicompartamental o tricompartamental, su metabolismo es a nivel microsomal hepático con diversas reacciones que conducen a distintos metabolitos, algunos potencialmente tóxicos como la ortuolidina de la prilocaína capaz de producir metahemoglobinemia (Osses y Poblete, 2003). 18 La excreción de los AL Se produce por vía renal, en su gran mayoría en forma de metabolitos inactivos más hidrosolubles. La depuración renal dependerá de la capacidad del AL de unirse a proteínas y del pH urinario (Osses y Poblete, 2003). BUPIVACAÍNA Es una mezcla racémica que contiene igual proporción de isómeros L o S (-) y D o R (+), la forma levógira se relaciona con los efectos clínicos y la forma dextrógira se relaciona con los efectos secundarios del fármaco. Es ampliamente utilizado en bloqueos pediátricos caudales dada su larga duración de acción beneficiando el bloqueo sensitivo sobre el bloqueo motor (Osses y Poblete, 2003). Bupivacaína 0.125-0.175% es la concentración óptima para este propósito proporcionando analgesia postoperatoria equivalente a bupivacaína 0.25% (4-8hs), pero con bloqueo motor de menor duración. A pesar de esto la bupivacaína al 0.25% es la más frecuentemente utilizada por los anestesiólogos pediátricos, en dosis de 0.5 a 1 ml/kg administrada en dosis única. Concentraciones de 0.25-0.125% se utilizan para administración epidural contínua, concentraciones de 0.5% en bloqueo de nervios periféricos. Si se utiliza esta concentración en bloqueo epidural caudal su efecto puede durar hasta 10 horas (Osses y Poblete, 2003). Se une a la glicoproteína ácida a1 dependiendo de la cantidad de proteína disponible en la sangre. En neonatos y niños pequeños la cantidad de esta proteína es menor, por lo tanto la fracción de fármaco libre es mayor aumentando el riesgo de toxicidad. La bupivacaína está asociada a una serie de efectos colaterales incluyendo debilidad motora, retención urinaria, toxicidad cardiovascular y del SNC (Osses y Poblete, 2003). 19 Asociación de AL con opioides: Los opiáceos por vía intratecal son una alternativa a utilizar junto con los anestésicos locales. El efecto analgésico tiene lugar por activación de receptores específicos situados en la sustancia gris del asta posterior. En nuestro medio se utilizan frecuentemente los opioides sintéticos lipófilos, como el fentanil, que mejora la calidad de la anestesia raquídea y disminuye la latencia, sin prolongar la recuperación ni el tiempo de alta hospitalaria, con mínimos efectos indeseables. La incidencia de depresión respiratoria es menos frecuente con las dosis intratecales utilizadas de 25 microgramos (mcg) o menos, aunque se ha descrito un caso de paro respiratorio atribuido a 20mcg de fentanil intratecal (Cornish, 1997). La asociación de 0.1 mg de morfina y bupivacaína para la raquianestesia en la artroplastía total de cadera disminuye significativamente el consumo de morfina intravenosa durante las primeras 48 horas del postoperatorio. No hubo ningún caso de depresión respiratoria y los únicos efecto secundarios fueron retención urinaria, prurito leve y somnolencia ligera (Mendieta et al., 2000). Sin embargo y en relación con la analgesia postoperatoria (Eichler y cols, 2004), en un estudio en pacientes sometidos a artroplastía con 0.1mg morfina intratecal no contribuyó en la analgesia de manera satisfactoria en relación con la morfina IV. Al contrario de lo que describe Altunkaya y cols. en el 2005, en su estudio sobre la administración multimodal de morfina en cirugía artroscópica, mencionan que la vía espinal tuvo mejores resultados en cuanto a la duración de la analgesia postoperatoria. Por su parte Kwann y cols, menciona que la morfina intratecal mejora la duración de la analgesia postoperatoria sin mayores efectos secundarios que los que se presenta por otra vía de administración (Kwan et al., 1997). Se ha comparado el uso de bupivacaína + fentanil Vs bupivacaína + morfina, y en el estudio de analgesia epidural torácica concluyeron que la calidad analgésica de ambas soluciones fue alta, en las presiones arteriales medias, diuresis, frecuencia respiratoria y escala de sedación no se observaron diferencias estadísticas, sin embargo el uso de fentanil presentó una significativa menor incidencia de náuseas y vómito (Rajdl et al., 2002). 20 Los agentes hidrofílicos como la morfina, proporcionan un suministro más largo a la médula espinal, y en consecuencia, una analgesia de aparición más lenta pero más larga con la administración de una dosis única. La migración rostral de la morfina es dependiente de la dosis y sigue una evolución previsible, mientras que los opiáceos lipofílicos exhiben una migración rostral menos previsible. La morfina intratecal puede aliviar el dolor incluso en pacientes con altos niveles dermatomales de dolor. Los oipiáceos más lipofílicos se eliminan antes del LCR que la morfina y se difunden menos en dirección rostral puesto que migran más fácilmente al compartimiento intravascular que al subaracnoideo, limitando su acceso al asta dorsal (Mercadante, 2000). La administración intraespinal de pequeñas dosis de AL, cuando se combinan con opiáceos intratecales, potencia sinergísticamente los efectos antinociceptivos de las dosis de opiáceos, con inhibición de las células nerviosas, reduciendo así la amplificación y prolongación de la transmisión nociceptiva en la médula espinal y reduciendo la excitabilidad de las neuronas al actuar por diferentes mecanismos neurales. Por consiguiente la combinación de la bupivacaína con la morfina administradas por vía intratecal se ha propuesto como cuarta etapa en la escala analgésica de la OMS (Mercadante, 2000). La combinación de opioides con anestésicos locales intratecales, es una práctica recomendable, ya que con el opioide conseguiremos una analgesia superior por sinergia y por potenciación del efecto del AL pos sensibilización del nervio periférico, al fijarse a sus receptores específicos. La administración de opioides intratecales confiere un estado de analgesia al tiempo que disminuye el riesgo de efectos adversos asociados a la administración parenteral de estos mismos fármacos (Vidal et al., 2005). Yorukoglu y cols, hicieron una comparación de dosis bajas intratecales y epidurales de morfina con infiltración muscular paraespinal de bupivacaína en casos de disectomía lumbar. Incluyeron pacientes ASA I-ASA III. Fueron 4 grupos de 20 pacientes a los que de manera aleatorizada se distribuyeron de la siguiente manera: grupo 1 (morfina 0.1mg intratecal); grupo 2 (2mg de morfina epidural); grupo 3 (30ml bupivacaína 0.25% por infiltración muscular paraespinal; grupo 4 (30ml sol salina por infiltración paraespinal). Utilizaron Meperidina y Naproxén para analgesia postquirúrgica. Los resultados fueron que los pacientes con morfina intratecal requirieron de dosis analgésica más tardía (en 21 promedio de 10hs) en comparación con los otros grupos, incluso el 2 (Yorukoglu et al., 2005). En otro estudio realizado por Sfeir y Mansour en el 2005, compararon 2 grupos de pacientes para cirugía de extremidades inferiores, ASA I-II, en el que al primero utilizaron bupivacaína 12.5-15mg intratecales y el segundo grupo agregaron 0.1 mg de morfina. Concluyeron que la combinación de la bupivacaína con morfina provee una mejor calidad de analgesia postoperatoria y mayor duración, en algunos pacientes de hasta 24hrs (Sfeir y Mansour, 2005). En septiembre 2004 se estudiaron 2 casos de pacientes con cáncer, los cuales presentaban dolor mecánico y visceral que no cedía al manejo médico. Se administró bupivacaína + morfina vía subaracnoidea, habiendo cambios importantes en relación al dolor, con mejoría tanto en calidad como en duración de la analgesia, reportándose mínimos efectos secundarios como la hiotensión ortostática (Buchser et al., 2004). También se ha utilizado la combinación de AL y opioides en mujeres embarazadas. en quienes se han utilizado la bupivacaína + morfina en dosis bajas proveyendo de buena analgesia y sin o muy mínimo bloqueo motor. Pero a pesar de que se requiere menos dosis de anestésico y el inicio de acción de la analgesia es más rápido, éstas bajas dosis se asociaron a mayor rango de fallas, incluso durante la cirugía, esto sobre todo cuando se administra solo bupivacaina, pero se menciona en este estudio que cuando se administra bupivacaína + morfina, el rango de error es menor; sin embargo se propone la técnica de analgesia epidural contínua para reducir ese margen de error (Ginosar et al., 2001). Según Dualé y cols, al utilizar 2mg de morfina epidural para cesárea provee de una duración efectiva de la analgesia postoperatoria comparada con la aplicación de 0.075mg de morfina intratecal la cual es menos efectiva, en ambos se presentan los mismos efectos secundarios (Dualé et al., 2003). La adición de 50mcg de morfina a la bupivacaína hiperbárica intratecal provee de buena calidad y más larga duración de la analgesia (12hs) en pacientes en las que se realiza Oclusión Bilateral Tubárica en el período postparto (Ashraf et al., 2005). 22 En cirugía artroscópica se ha comparado la adición de 50mcg de morfina, 25mcg de fentanil o sol salina a 6mg de bupivacaína hiperbárica para la analgesia postoperatoria vía subaracnoidea. Como efectos adversos se encontró la presencia de prurito y naúsea en el grupo de la morfina primero y después con el fentanil, así como también retención urinaria prolongada. Por lo que estos autores no recomiendan el uso de opioides intratecales (Gurkan et al., 2004). Murphy concluye que la administración de 100mcg de morfina intratecal en artroplastía total de cadera provee un mejor balance entre la analgesia postoperatoria y la mínima aparición de efectos adversos, comparada con la administración de 50 y 200mcg (Murphy et al., 2003). Otros estudios reportan que las dosis menores de morfina no tienen que ver con la aparición de efectos secundarios. En este se utilizó morfina en dosis de 0.015, 0.25mg) en donde los resultados fueron aparición de prurito en los grupos de mayor dosis (0.06, 0.25mg), náusea y vómito se presentó mayormente en los pacientes con menos dosis intratecal de morfina (0.015-0.03mg), retención urinaria se presentó de 20-40% de los casos sin relación con la dosis. No hubo depresión respiratoria (Rafaelli et al., 2006). En pacientes sometidos a cirugía de Aorta abdominal, la administración de 0.2mg de morfina intratecal provee de analgesia postoperatoria y disminuye notablemente las necesidades de analgésicos durante las primeras horas posteriores a la cirugía (Blay et al., 2006). Se han estudiado los efectos hemodinámicos perioperatorios tras la administración de morfina intratecal, la analgesia postoperatoria y la respuesta al estrés tras la histerectomía total abdominal. En donde se demostró que hay mejor calidad de la analgesia, hay disminución de los requerimientos de opioide IV y mejora la respuesta al estrés con medidas menores en plasma de adrenalina, noradrenalina y glucosa (Karaman et al., 2006). De los efectos adversos que se pueden presentar ante la administración de morfina intratecal, también se describe la hipotermia que en el estudio realizado por Fischer en el 2006, lo atribuye a este opioide. Se usó bupivacaína 10mg + 100mcg morfina intratecal en 23 cesárea, reportando un caso de hipotermia severa 33.3ºC, descartando cualquier otra causa de hipotermia como la vasodilatación periférica y el efecto central de la morfina intratecal (Fischer et al., 2006). En relación al control del dolor postoperatorio con morfina intratecal comparado con analgesia epidural, se hizo el estudio en resección de hígado; en donde la analgesia postoperatoria con morfina intratecal después de una dosis única fué satisfactoria, sin embargo se presentó algunos efectos adversos como prurito, náusea y vómito. Sin embargo en relación a la calidad de la analgesia así como la duración se logró también con la analgesia epidural por 48hs (De Pietri, 2006). Como ya se ha mencionado, la morfina puede producir depresión respiratoria, la cual dependerá de múltiples variables como la edad, sexo, vía de administración y sitio de operación (Shapiro et al., 2005). Los opioides intratecales pueden utilizarse como adyuvantes en el tratamiento del dolor crónico. La farmacología y el uso clínico de la morfina intratecal así como otros opioides, se han revisado con detalle incluyendo las guías de dosis para cirugías específicas y la incidencia y tratamiento de los diferentes efectos adversos asociados con estas drogas; observándose que a dosis ya establecidas hay menos riesgo de la aparición de efectos adversos, lo que contradice el estudio de Rafaelli, anteriormente citado; y la duración de la analgesia es muy satisfactoria (Rathmell et al., 2005). La analgesia espinal con opioides se asocia con la inhibición presináptica de la liberación de neurotransmisores excitadores como la sustancia P en la terminal aferente primaria. La administración crónica de morfina resulta en analgesia inicial seguida por dependencia a la droga, como una respuesta a la internalización del receptor NK1 contribuyendo al Síndrome Withdrawal (Gu et al., 2005). La dosis óptima de morfina intratecal para analgesia postoperatoria después de una cirugía mayor (prótesis total de cadera) está en debate. El rango de morfina intratecal es de 0.3-1mg. Se estudió 2 grupos de pacientes en los que se utilizó 0.3 y 0.5mg de morfina subaracnoidea, en el cual se demostró que 0.5mg de morfina produce mejor analgesia que 0.2mg y que los efectos adversos fueron similares en ambos grupos (Bowrey et al., 2005). 24 También se ha hecho la comparación de la analgesia postoperatoria y la aparición de efectos adversos entre morfina intratecal (250mcg) y la infiltración del nervio femoral con ropivacaína (40ml 0.5%) en artroplastía total. No se encontró diferencia en la analgesia postoperatoria, concluyendo que ambas técnicas no son suficientes para proveer de una analgesia completa postoperatoria. Y en relación con los efectos adversos, éstos se presentaron mayormente con la morfina intratecal (náusea y vómito) (Brian et al., 2004). En pacientes pediátricos también se ha llevado a cabo el estudio de morfina intratecal. Se comparó la eficacia, duración y aparición de efectos adversos en 3 grupos de pacientes: bupivacaína caudal (0.25%, 1ml/kg); morfina caudal (0.5mg/ml, 0.1mg/kg) y morfina intravenosa. Observaron que la duración de la analgesia tras una dosis única a nivel caudal de bupivacaína fue en promedio de 5hs, morfina caudal de 12hs y morfina intravenosa fue de 45min. Los efectos adversos como retención urinaria, prurito y náusea se presentaron en el grupo de la morfina caudal, sin reportarse depresión respiratoria. Concluyeron que la morfina caudal a dosis antes mencionada provee de una analgesia entre 8 y 24hs sin gran relevancia de efectos adversos (Krane et al., 2002). 25 III. METODOLOGÍA Se realizó un ensayo clínico. Se estudiaron un total de 40 pacientes (seleccionando el tamaño de la muestra de acuerdo a la fórmula de población finita) que se sometieron a cirugía de miembros pélvicos bajo bloqueo subaracnoideo en el Hospital General de Querétaro durante el período comprendido de abril 2007 a octubre 2007. Durante la evaluación preanestésica de los pacientes del servicio de Traumatología y Ortopedia, programados para cirugía electiva de miembros pélvicos, se seleccionaron aquellos que cumplieron con los criterios de inclusión: ambos sexos, ASA I y II, edad entre 18 y 60 años y que presentaran traumatismo de miembros pélvicos. Se excluyeron aquellos pacientes con alteraciones de la coagulación, con contraindicaciones específicas para el bloqueo subaracnoideo, con antecedente de alergia o hipersensibilidad a bupivacaína y/o morfina, que se negaran al procedimiento o que requirieran analgesia peridural postcirugía. Y se eliminaron a los pacientes que requirieran otro tipo de técnica anestésica en el transoperatorio (sedación, Anestesia General Balanceada, Anestesia Total Intravenosa) o que presentaran reacción anafiláctica a alguno de los medicamentos administrados. Los pacientes que aceptaron participar en el estudio, previa firma de consentimiento, ingresaron a la unidad de cuidados postanestésicos donde el personal de enfermería los canalizó con un equipo de venoclisis en alguna de las extremidades torácicas con solución fisiológica 500ml. Una vez en el quirófano, fueron colocados en posición de decúbito dorsal y monitoreados con medios no invasivos. Posterior a la administración de una carga hídrica de solución fisiológica 10ml/kg, se colocó al paciente en posición decúbito lateral izquierdo y/o derecho con flexión de extremidades inferiores y cuello. Se ubicaron los espacios intervertebrales en región lumbar y se practicó la asepsia y antisepsia de la región con una solución de yodo povidona. Después de la colocación de un campo hendido estéril en la región lumbar, fue administrado el anestésico local (3ml de lidocaína al 2% sin epinefrina) entre el tercero y cuarto espacio intervertebral lumbar hasta formar un habón cutáneo, de acuerdo a la farmacodinamia del anestésico, se le otorgó una latencia de 2 minutos para verificar su efecto. 26 Los pacientes fueron asignados de manera aleatoria a un grupo A y un grupo B. en el primero se administró solamente bupivacaína (200 mcg/kg) para el bloqueo subaracnoideo, mientras que en el grupo B, los pacientes recibieron bupivacaína (200 mcg/kg) más morfina (0.1 mg dosis única). La punción subaracnoidea se realizó con aguja espinal tipo “Whitacre” número 22; una vez concluido el procedimiento anestésico, se colocó nuevamente al paciente en la posición de decúbito dorsal, manteniendo la monitorización (signos vitales y saturación de oxígeno). En ambos grupos se determinó la duración y calidad de la analgesia cada 2 horas, hasta la doceava, aplicando una Escala Visual Análoga Numérica en donde el cero corresponde a “ausencia de dolor” y el diez a “máxima intensidad de dolor”. El análisis estadístico de las variables de estudio se realizó con el programa Statiscal Package for Social Sciences (SPSS) versión 13 a través de estadística descriptiva con medidas de tendencia central, así como estadística analítica donde se utilizó la prueba t de student para grupos independientes proponiendo un grado de significancia del 95% correspondiente a una P = < 0.05. La representación de los resultados fue a través de tablas y gráficos. 27 IV. RESULTADOS. Los resultados mostraron una población de 40 pacientes (100%), separados en Grupo A (sometidos a la administración de bupivacaína sola) y Grupo B (sometidos a la aplicación de Bupivacaína + Morfina) con 20 sujetos en cada uno. La distribución por género permitió ver que el sexo masculino fue el predominante con 27 pacientes (67.5%) mientras que las 13 restantes fueron mujeres (32.5%). La relación observada fue de dos a uno (Gráfica No. 1). En el grupo A: 15 pacientes masculinos y 5 femeninos; en el grupo B: 12 masculinos y 8 femeninos. Con respecto al grupo de edad, el rango de edad en el que con mayor frecuencia se inyectó bupivacaína (A) fue en el rango de 18 a 27 años (40%) y de 28 a 37 años (25%) , teniendo como media una edad de 33.8 años y en el grupo donde se usó bupivacaína + morfina (B) se presentó esta misma frecuencia, en el rango de 18 a 27 años un 40% y en el rango de 28 a 37 años un 20%, con una media en la edad que fue de 36 años. (Gráfica No. 2). De acuerdo al estado físico del ASA: 23 pacientes se encontraron en estado físico ASA I correspondiendo al 57.5% y 17 pacientes en estado físico ASA II representando el 42.5% del total de pacientes del estudio. En el Grupo A hubo 15 pacientes con ASA I (75%) y 5 con ASA II (25%); En el Grupo B hubo 8 pacientes con ASA I (40%) y 12 con ASA II (60%). (Gráfica No. 3). En cuanto a la eficacia y duración de la analgesia postquirúrgica se encontró que el grupo en el que se administró bupivacaína + morfina (Grupo B) fue de mejor calidad y más larga duración de 8hs representando un 60% (media 2.5, ds 0.6) y con duración de 12hs en un 40% (media 2.7, ds 0.7) de los pacientes; con respecto a la administración de bupivacaína sola (Grupo A) en donde el 100% de los pacientes presentaron una duración postanestésica de 4hs (media 3.2, ds 0.6). Se hizo una comparación de medias de acuerdo a la Escala Visual Análoga por medio de la prueba t de student. (Tabla No. 1 y Gráfica No. 4). 28 “EFICACIA ANALGÉSICA UTILIZANDO BUPIVACAÍNA vs. BUPIVACAÍNA + MORFINA POR VÍA SUBARACNOIDEA EN PACIENTES SOMETIDOS A CIRUGÍA DE MIEMBROS PÉLVICOS DEL SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA” Gráfico No. 1 Total de Pacientes De acuerdo al Género. n=40 32.5% 32.5% 13 27 67.5% femenino masculino 67.5% Masc. Fem. Fuente: hojas de recolección de datos. 29 “EFICACIA ANALGÉSICA UTILIZANDO BUPIVACAÍNA vs. BUPIVACAÍNA + MORFINA POR VÍA SUBARACNOIDEA EN PACIENTES SOMETIDOS A CIRUGÍA DE MIEMBROS PÉLVICOS DEL SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA” Gráfica No. 2 Total de Pacientes de acuerdo al Grupo y Edad n=40 8 7 No. Pacientes 6 5 4 Grupo A 3 Grupo B 2 1 0 18-27 28-37 38-47 48-57 Edad Fuente: hoja de recolección de datos 30 más 58 “EFICACIA ANALGÉSICA UTILIZANDO BUPIVACAÍNA vs. BUPIVACAÍNA + MORFINA POR VÍA SUBARACNOIDEA EN PACIENTES SOMETIDOS A CIRUGÍA DE MIEMBROS PÉLVICOS DEL SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA” Gráfica No. 3 Pacientes de acuerdo al estado físico de la ASA. n=40 16 14 No. pacientes 12 10 ASA I 8 ASA II 6 4 Estado Físico 2 0 Grupo A Grupo B Fuente: hojas de recolección de datos. 31 Tabla No. 1. Duración y eficacia de la analgesia de acuerdo al Grupo y la EVA G po B ( Bu p iv a ca ína + M o rf ina ) Gpo A ( Bu p ivaca ína ) Dura ción N o . Pa c ie n t e s _ X D. E _ X D. E. G po A G ru po B 4 hora s 5.95 1.90 0 0 20 0 8 hora s 0 0 3.92 1.73 0 12 12 hora s 0 0 5 2.07 0 8 Gráfica No. 4 Duración y eficacia de la analgesia de acuerdo al Grupo y a la EVA. n=40 7 6 5.95 5 EVA 5 4 3.92 A bupivacaína 3 B bupivacaína + morfina 2 1 0 0 0 4hs 8hs Duración de la analgesia P=>0.05 Fuente: hoja de recolección de datos. 32 12hs V. DISCUSIÓN La cirugía y la anestesiología han experimentado a lo largo del presente siglo, un avance y desarrollo importante. El campo de acción de la anestesiología ha trascendido ampliamente, hasta llegar a controlar el periodo perioperatorio en su totalidad. Además, ha extendido su competencia al manejo del dolor, creándose en 1988 en los EUA servicios especializados para el alivio del mismo, conocidos como servicios de dolor agudo (SDA), donde se emplean diversos manejos entre ellos la utilización de morfina espinal y anestésicos locales (Torres et al., 2001). Desde que se comenzaron a usar los opioides por vía espinal, se ha mejorado el manejo del dolor postoperatorio, aspecto importante en la evolución de estos pacientes. La morfina usada por vía espinal proporciona al paciente un postoperatorio sin dolor, permitiéndole deambular o la movilización precoz, con una rápida recuperación (Aragón et al., 2004). Así como lo afirma también Whizar Lugo (2008) que recomienda el uso de morfina intratecal con mayor frecuencia en procedimientos intraabdominales, pélvicos o de las extremidades inferiores y de la columna lumbar, obteniéndose una buena calidad de la analgesia con dosis únicas de opioide intratecal. Además este mismo autor menciona que el efecto analgésico pico se da entre 30 y 60 minutos y en la mayoría de los pacientes dura más de 6hs, habitualmente 12hs (que fue la máxima duración que en nuestro estudio se reportó) y hasta 24hs. Opioides intratecales han sido frecuentemente utilizados para analgesia postoperatoria.. El uso de agentes hidrófilos como la morfina puede proporcionar una analgesia postoperatoria de hasta 24hs (lo que constituye una diferencia con este estudio debido a que la máxima duración fue de 12hs), pero existe un riesgo sustancial de depresión respiratoria prolongada (lo que no ocurrió en ninguno de los pacientes del presente estudio) (Atanassoff y Castro, 2000). Montt en el 2006 refiere que dosis de morfina de 100 a 200mcg provee una analgesia de buena calidad por hasta 20hs. Los receptores opiáceos fueron identificados en el sistema nervioso en el año de 1973, y en 1977 grandes poblaciones de receptores se encontraron en astas dorsales de la médula espinal. Estas observaciones, aunadas al descubrimiento de opiáceos endógenos, llevaron a la búsqueda del efecto de su aplicación intratecal para producción de analgesia. 33 Revisiones detalladas sobre la fisiología y farmacología, así como el efecto analgésico producido por opioides a este nivel fueron reportadas por Benedetti, Bonica y Yaksh. En 1979, Wang informa el empleo intratecal para alivio del dolor por cáncer y en el mismo año, Behar encuentra el mismo efecto a nivel epidural. Posteriormente y con la difusión de su uso, aparecen publicaciones acerca de sus efectos secundarios. . Pequeñas dosis de morfina han mostrado efectividad en el control del dolor que acompaña a las fracturas costales; su ventaja sobre la bupivacaína epidural es su duración prolongada sin efecto hipotensor. La morfina subaracnoidea o epidural se emplea en pacientes politraumatizados y en aquellos con soporte ventilatorio. La eficacia en pacientes inconscientes o semiconscientes se mide por la disminución de analgésicos por vía parenteral para eliminar los signos objetivos de dolor (Kim et al., 1996). Los estudios iniciales con morfina intratecal recomendaban dosis hasta de 20 mg, la tendencia actual son dosis 10 veces menores que la dosis epidural recomendada (1-5mg). Glass y cols. (1984) emplearon dosis de 0.1 a 0.5 mg, Nordberg y cols. (1984) redujeron la dosis a 0.25 mg. En este estudio se utilizó 0.1mg. Debido al número importante de padecimientos relacionados con el traumatismo que requieren de manejo quirúrgico y que representan potencialmente dolor importante durante el traumatismo mismo, así como en el transquirúrgico y principalmente y motivo de este trabajo de investigación en el período posquirúrgico, se ha visto la necesidad imperiosa del manejo del mismo, por lo que se ha propuesto el uso de opioides intratecales en combinación con los anestésicos locales. El uso de morfina en combinación con bupivacaína ha demostrado ser una buena opción de sinergismo para mejorar y alargar la duración de la analgesia postquirúrgica, que es lo que se desea comprobar con el presente estudio (Del Castillo et al., 2007). Se aprecia una diferencia significativa tanto en la calidad como en la duración de la analgesia postquirúrgica, en donde el grupo en el que se utilizó morfina + bupivacaína sobrepasó el tiempo de analgesia comparado con el grupo en el que solo se utilizó el anestésico local, concordando con los datos de Jensen que desde 1981 empezó con este estudio obteniendo resultados satisfactorios; y comprobándolo Osses y Poblete en el 2003. Siendo estos resultados clínicamente significativos, probablemente debido al tamaño de la muestra. 34 pero no estadísticamente, Pérez y cols. en el 2008, en su estudio sobre bupivacaína subaracnoidea para operación cesárea, concluyen que la asociación de bajas dosis de anestésicos locales con opioides por vía espinal, ofrece condiciones quirúrgicas excelentes, con mejor confort intraoperatorio cuando se utiliza bupivacaína asociado con morfina y que la dosis de 0.1mg de morfina espinal es suficiente para proveer analgesia efectiva durante las primeras 24hs del postoperatorio con un mínimo de efectos adversos, sin depresión respiratoria y en este caso sin repercusión neonatal. Lo cual concuerda con el presente estudio en cuanto a que la adición de oipioide (morfina) al anestésico local (bupivacaína) prolonga de manera considerable la analgesia, sin embargo según estos autores, la duración de la misma fue hasta 24hs, mientras que en los pacientes sometidos a cirugía de miembros pélvicos de este estudio la analgesia de mayor duración fue de 12hs. Al igual que Pérez y cols., Villalba y cols. en el 2007, investigaron también la duración de la analgesia con morfina subaracnoidea en pacientes embarazadas sometidas a cesárea, haciendo una comparación de dosis, 100 y 200mcg, encontrando mayor duración a mayor dosis, y con un promedio de analgesia por 17.6hs con morfina 0.1mcg. Torres y cols en el 2001 estudiaron pacientes ginecológicas en las que el promedio de analgesia postquirúrgica con morfina subaracnoidea (300mcg) aunada a bupivacaína fue de 6hs. Mugabure y cols. en el 2005, mencionan que la duración es hasta por 24hs cuando se utiliza morfina de 0.1-0.2mcg más bupivacaina 200mcg/kg. (2005). La morfina es el opioide con mayor selectividad medular tras su administración perimedular, con el cual se comparan todos los demás (Mugabure et al., 2005). La morfina administrada por vía espinal produce analgesia endosis 10 a 20 veces menores que por vía peridural. Como se inyecta en dosis única, en la mayoría de los casos se administra junto con el anestésico local en la anestesia espinal (cirugía obstétrica o ginecológica, urológica o de extremidades inferiores). La duración del efecto de la morfina puede alcanzar 18 a 24 horas (Bugedo y Torregrosa, 1994). Observamos que en estos pacientes en los que se administró morfina aunado al anestésico local, había una movilización más temprana del miembro pélvico afectado, disminuyendo la aparición de complicaciones propias de la cirugía. Incluso en estudios realizados en cirugía cardíaca, manejados con analgesia subaracnoidea con morfina (0.5mg), la mencionan como útil debido a que proporciona disminución en la intensidad del dolor en las primeras 24hs postquirúrgicas, así como menor consumo de analgésicos. 35 Situación que también se presentó en nuestros pacientes pero con duración máxima de 12hs (promedio 10hrs) (Samaniego et al., 2005). Por su parte Lincoln en el 2005 sugiere y encontró buena calidad analgésica administrando morfina de 0.005 a 0.01mg/kg más el anestésico local en cirugía cardíaca observando analgesia por 6 a 12hs, disminuyendo los requerimientos de analgésicos postquirúrgicos. En el 2000 Hammer publicó un estudio retrospectivo sobre las ventajas de la anestesia regional asociada a la general, en niños sometidos a cirugía cardiovascular (Hammer et al., 2000). 36 VI. CONCLUSIONES. La combinación de anestésicos locales (bupivacaína) con opioides (morfina) generan un sinergismo importante para la analgesia postquirúrgica, demostrado tanto en la literatura citada como en el presente estudio. Lo cual brinda al paciente una recuperación menos dolorosa en las primeras horas postquirúrgicas, así como una movilización más temprana del miembro pélvico afectado, reduciendo así las complicaciones propias de la cirugía. Se confirma la prolongación de la analgesia postquirúrgica con el uso de morfina en combinación con la bupivacaína; infiriendo una marcada mejor calidad y duración de la analgesia. Siendo éstos resultados clínicamente significativos, más no así estadísticamente. No encontramos diferencia significativa en cuanto a género, edad, ASA y tipo de cirugía para la duración de la analgesia, la que invariablemente se prolongó con la adición de morfina intratecal y como lo describen varios autores, para muy diversas cirugías. 37 VII. LITERATURA CITADA. Acuña-Mourín M. 2002. Receptores y opioides endógenos y exógenos. III Congreso Estudiantil Virtual de Ciencias Médicas CEV 2002. Capítulo Uruguayo de la IASP. Rev Dolor 10: 7-16. Altunkaya H, Ozer Y, Demirel C, Ozkocak I, Keser S, Bayar A. 2005. Preoperative multimodal administration of morphine in arthroscopic surgery. Archives of Orthopaedic & Trauma Surgery. 125(9): 609-13. Aragón N, López J, García G. 2004. Estudio Comparativo de la Analgesia Postoperatoria entre Morfina subaracnoidea y peridural en la cirugía ambulatoria ginecológica. Anestesiología Ginecológica. 16: 20-23. Ashraf S, Holly A, William D, White M, Tede E, Adeyemi J, Terrance W, and The Duke Women’s Anesthesia Research Group. 2005. Intrathecal Morphine for Analgesia After Postpartum Bilateral Tubal Ligation. Anesth Analg. 100: 239-243. Atanassoff P, Castro B. 2000. Anestesia Subaracnoidea: 100 años de una técnica establecida. Rev Esp Anestesiol. Reanim. 47: 198-206. Barash P, Cullen B, Stoelting R. 2004. Anestesia clínica, Editorial Mc- Graw Hill. 4a. edición. Philadelphia, U.S.A. 1-7, 371-398. Blay M, Orban JC, Rami L, Gindre S, Chambeau R, Batt M, Grimaud D, Ichai C. 2006. Efficacy of low-dose intrathecal morphine for postoperative analgesia after abdominal aortic surgery: a double blind randomized study. Regional Anesthesia & Pain Medicine. 31(2): 127-33. Bowrey S, Hamer J, Bowler I, Symonds C, Hall J. 2005. A comparison of 0.2 and 0.5 mg Intrathecal morphine for postoperative analgesia after total knee replacement. Anesth Analg. 4: 1313-1323. Brian D, Sites M, Michael B, Gallagher J, Jarret R, Sparks M, Lundberg C. 2004. A Single Injection Ultrasound-Assisted Femoral Nerve Block Provides Side EffectSparing Analgesia When Compared with Intrathecal Morphine in Patients Undergoing Total Knee Arthroplasty. Anesth Analg. 99: 1539-1543. Buchser E, Durrer A, Chedel D, Mustaki JP. 2004. Efficacy of intrathecal bupivacaine: how important is the flow rate?. Pain Medicine. 5(3): 248- 252. Bugedo G, Torregrosa S. 1994. Dolor Postoperatorio. Rev. Univ. Católica de Chile. 23(3): 20-28. Cebrián J, Bello M, Rodríguez J, Fernández A. 2003. Analgesia y sedación en la pancreatitis aguda. 27(2): 118 – 130. Cornish PB: 1997. Respiratory arrest after spinal anesthesia with lidocaine and fentanyl. Anesth Analg. 84(6): 1387-1388. 38 De Pietri L, Siniscalchi A, Reggiani A, Masetti M, Begliomini B, Gazzi M, Gerunda G, P Pasetto. 2006. The use of intrathecal morphine for postoperative pain relief after liver resection: a comparison with epidural analgesia. Anesthesia & Analgesia. 102(4): 1157-1163. Del Castillo L, Gallardo R, Arzuaga Y, Sánchez A, Rodríguez M, Rosales S. 2007. Anestesia espinal con morfina liofilizada para el dolor postoperatorio en cesáreas de urgencias. Rev del Hospital Universitario "Celia Sánchez Manduley". 13: 313323. Dualé C, Frey F, Bolandard A, Barrière and P. Schoeffler. 2003. Epidural versus intrathecal morphine for postoperative analgesia after Caesarean section. British Journal of Anaesthesia. 91(5): 690-694. Eichler F, Decker T, Muller E, Kasper S, Rutt J, Grond S. 2004. Efficacy and safety of 0.1 mg of intrathecal morphine in arthroscopic knee joint surgery. Rev Schmerz. 18(6): 515-519. Fernández-Vázquez, Rodríguez-Valdés, Medina. 1999. Bloqueo simpático: comparación entre bupivacaína isobárica y bupivacaína hiperbárica en anestesia locorregional subaracnoidea. Rev. Soc. Esp. Dolor. 6: 263-268. Fischer M, Dequire P, Kalem A, Gerard J. Plaud B. 2006. Hypothermia after spinal anaesthesia: implication of morphine?. Annales Francaises d Anesthesie et de Reanimation. 25(3): 296-298. Ginosar Y, Mirikatani E, Drover D, Cohen S, Riley E. 2001. ED50 and ED95 of Intrathecal Hyperbaric Bupivacaine Coadministered with Opioids for Cesarean Delivery. Presented at the 33rd Annual Meeting of the Society of Obstetric Anesthesiology and Perinatology, San Diego, California, and the Annual Meeting of the American Society of Anesthesiologists, New Orleans, Louisiana. Anesthesiology. 13(3): 183. Glass P, Biagi B, Sischy S, Camporesi E. 1984. Analgesic action of very low dose of intrathecal morphine (0.1 mg) as compared to higher doses (0.2-0.4). Anesthesiology. 6(3) :236. Gu G, Kondo I, Hua X, Yaksh T. 2005. Resting and evoked spinal substance P release during chronic intrathecal morphine infusion: parallels with tolerance and dependence. Journal of Pharmacology & Experimental Therapeutics. 314(3): 1362-1369. Gurkan Y, Canatay H, Ozdamar D, Solak M, Toker K. 2004. Spinal anesthesia for arthroscopic knee surgery. Acta Anaesthesiologica Scandinavica. 48(4): 513-517. Hammer G, Ngo K, Macario A. 2000. A retrospective examination of regional plus general anesthesia in children undergoing open heart surgery. Anesth & Analg. 90: 1020-1024. 39 Karaman S, Kocabas S, Uyar M, Zincircioglu C, Firat V. 2006. Intrathecal morphine: effects on perioperative hemodynamics, postoperative analgesia, and stress response for total abdominal hysterectomy. Advances in Therapy. 23(2): 295-306. Kim M, Lille R, Jiménez O, Chaparro S, Martínez A, RodríguezC. 1996. Procedimientos Invasivos en la Clínica del Dolor. Anesth Analg 85: 1013-1022. Krane E, Jacobson L, Lynn A, Parrot C, Tyler D. 2002. Caudal morphine for postoperative analgesia in children: a comparision with caudal bupivacaine and intravenous morphine. Anesthesia 5 3 0 Kwan A, Lee B, Brake T. 1997. Intrathecal morphine for postoperative analgesia in patients with fractured hips. Hong Kong Med J. 3(3): 250-255. Lincoln P. 2005. Anestesia Regional para Cirugía Cardiovascular Pediátricas. 3(2): 310345. Mendieta J, Fernández J, Panadero M, Sánchez M. 2000. Eficacia de 0.1mg de morfina subaracnoidea asociada a la bupivacaína sobre la analgesia postoperatoria en la artroplastía total de cadera. Anaesth. 46(95): 204-208. Mercadante S. 2000. Problems of long-term spinal opioid treatment in advanced cancer patients. Rev. Soc. Esp Dolor. 7: 234-252. Miller RD. 2005. Anesthesia., Editorial Churchill Livingstone. 6th edition. San Francisco, California. 19-23, 379-437, 573-603. Montt V. 2006. Guía Clínica de Analgesia Postoperatoria. Hospital Santiago Oriente “Dr. Luis Tisné Brousse”. 14(24): 5-6. Morgan GE, Maged SM, Murray M. 2003. Anestesiología clínica. Editorial El Manual Moderno. 3ª edición. Los Angeles, California. 1-6, 269-297. Mugabure B, Echaniz E, Marín M. 2005. Fisiología y Farmacología Clínica de los opioides epidurales e intratecales. Rev Soc Esp Dolor. 12(1): 55-58. Murphy MB, Stack D, Kinirons B, Laffey J. 2003. Optimizing the Dose of Intrathecal Morphine in Older Patients Undergoing Hip Arthroplasty. Anesth Analg. 97: 17091715. Nordberg G, Hedner T, Mellstrand T, Dahlstrom B. 1984. Pharmacokinetic aspects of intrathecal morphine analgesia. Anesthesiology. 60: 448-454. Osses H, Poblete M. 2003. Uso de anestésicos locales y aditivos en bloqueos regionales neuronales. Rev Chilena de Anestesia. 32: 1-16. Pérez M, García A, Sarria M, Castro. 2008. Bupivacaina por vía subaracnoidea en la operación cesárea. Rev scar. 7(1): 8-10. 40 Raffaeli W, Marconi G, Fanelli G, Taddei S, Borghi G. Casati A. 2006. Opioid-related side-effects after intrathecal morphine: a prospective, randomized, double-blind dose-response study. European Journal of Anaesthesiology. 23(7): 605-10. Rajdl, Vega, Cabrera, Salinas, Hernández. 2002. Infusión de bupivacaína fentanil vs bupivacaína morfina para analgesia epidural torácica: comparación de efectos. Debon R. Anesthesiology. 96: 542-545. Rathmell J, Lair T, Nauman B. 2005. The role of intrathecal drugs in the treatment of acute pain. Anesthesia & Analgesia. 101(5): 30-43. Samaniego A, Mourelle P, Riva J, Piñeyro H. 2005. Analgesia Intratecal con morfinafentanil en cirugía cardíaca. Anest Analg Reanim. 20(1): 15-18. Sfeir S, Mansour N. 2005. Post operative analgesia with intrathecal morphine. Middle East Anesthesiol. 18(1): 133-139. Shapiro A, Zohar E, Zaslansky R, Hoppenstein D, Shabat S, Fredman B. 2005. The frequency and timing of respiratory depression in 1524 postoperative patients treated with systemic or neuraxial morphine. Journal of Clinical Anesthesia. 17 (7): 537-542. Torres J, Cabrera G, Martínez R, Tenopala S. 2001. Uso de bupivacaina y morfina espinal para el manejo de dolor postoperatorio en cirugía ginecológica. Rev Mex Anest. 1(4): 13-16. Vidal M, Aragón M, Torres L. 2005. Opiates as co-adjuvants of epidural analgesia in pediatrics. Rev Soc Esp Dolor. 12: 348-356. Villalba R, García J, García J. 2007. Analgesia postoperatoria con morfina subaracnoidea en cesárea electiva. Rev Sanid Milit. 61(2): 86-90. Villarejo-Díaz M, Murillo J, Alvarado H. 2000. Farmacología de los Agonistas y Antagonistas de los receptores opioides. Educación e Investigación Clínica. 1(2): 106-137. Whizar-Lugo V, Flores-Carrillo J, Puerta-Román G. 2005. Toxicidad de los Anestésicos Locales. Rev Mex Anest. 23: 13-25. Whizar-Lugo V, Valle O, Reyes M. 2008. Hipoalgesia Postoperatoria con Opioides Neuroaxiales. Libro 9. Anestesia Regional y Dolor Postoperatorio. Editora Científica Médica Latinoamericana e Intersistemas. Tijuana, B.C., Méx. 45-56. Yorukoglu D, Ates Y, Temiz H, Yamali H, Kecik Y. 2005. Comparison of low-dose intrathecal and epidural morphine and bupivacaine infiltration for postoperative pain control after surgery for lumbar disc disease. Journal of Neurosurgical Anesthesiology. 17(3): 129-33. 41 VIII. ANEXOS HOJA DE RECOLECCION DE DATOS DEL PROTOCOLO “EFICACIA ANALGESICA UTILIZANDO BUPIVACAINA VS BUPIVACAINA+MORFINA POR VIA SUBARACNOIDEA EN PACIENTES SOMETIDOS A CIRUGIA DE MIEMBROS PELVICOS DEL SERVICIO DE TRAUMATOLOGIA Y ORTOPEDIA” NOMBRE DEL PACIENTE: EDAD: SEXO: DIRECCION: ASA: GRUPO ASIGNADO ALEATORIAMENTE: TIPO DE CIRUGIA A REALIZAR: DOSIS DE BUPIVACAINA DOSIS DE MORFINA EVA trans y postoperatoria 1ª hora 2ª hora 4ª hora 8ª hora 12ª hora transoperatoria 1ª hr TA FC FR SatO2 OTROS EFECTOS 42 2ª hr 3ª hr 4ª hr 5ª hr