SEMANA 4 TEMAS 4 Y 5 COCOS Y BACILOS PATÓGENOS
Anuncio

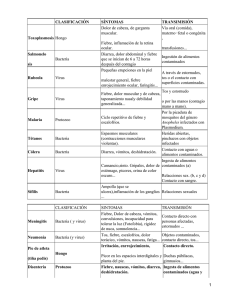
SEMANA 4 TEMAS 4 Y 5 COCOS Y BACILOS PATÓGENOS I. COCOS PATÓGENOS. I.1. Gram-positivos: A) ESTAFILOCOCOS: Staphylococcus aureus (Estafilococo coagulasa positivo) 1. Patologías: - Diviesos - Foliculitis - Impétigo - Celulitis - Abscesos - Septicemia - Neumonía - Artritis - Osteomielitis - Endocarditis 2. Síntomas y signos: Ocasiona lesiones de la piel localizadas y delimitadas. La patología sistémica es poco frecuente y si las lesiones se extienden o se diseminan puede surgir fiebre, malestar general, cefalalgia y anorexia. Por lo general las lesiones no están complicadas, pero el paso de microorganismos a circulación conduce a neumonía, abscesos pulmonares, osteomielitis, septicemia, endocarditis, piartrosis, meningitis o absceso cerebral. Además de las lesiones primarias de la piel es relativamente frecuente la conjuntivitis por estafilococos en los recién nacidos y ancianos. Los estafilococos coagulasa-negativa pueden causar septicemia, endocarditis e infecciones de vías urinarias, por lo común en relación con el uso de dispositivos prostéticos o sondas permanentes. Para diferenciar a dichos agentes, Staphylococcus aureus es coagulasa-positiva, mientras que sus otros congéneres Staphylococcus epidermidis y Staphylococcus saprophyticus son coagulasanegativos. 3. Distribución: Mundial. La incidencia máxima se observa en zonas donde la higiene personal no es óptima (en cuanto al empleo de agua y jabón) y existe hacinamiento. Es frecuente entre los niños, especialmente en estaciones calurosas, y en varones no circuncidados al llegar a la pubertad, si durante el baño no se retraen el prepucio para asearse dicha zona pueden crear un microhábitat que favorece el crecimiento de un estafilococo. 4. Modo de transmisión: El sitio principal de colonización lo constituyen los orificios nasales y las zonas cubiertas de pelo, de ahí la importancia de lavarse continuamente las manos luego de tocar una mascota. La fuente más común de propagación epidémica son las personas con alguna lesión purulenta. La transmisión se hace por contacto directo de una persona con la lesión a un hospedero sano, por lo regular nasal. 5. Incubación: Entre 4 y 10 días. Es transmisible mientras las lesiones purulentas continúen expulsando secreciones. Puede haber autoinfección. 6. Métodos de control: 6.1. Educación de la población en cuanto a higiene personal en especial la importancia de lavarse las manos. 6.2. Tratamiento inmediato de los casos iniciales: En las infecciones cutáneas localizadas no están indicados lo antibióticos de acción sistémica, a menos que la infección se extienda considerablemente o surjan complicaciones; es adecuada la aplicación local de un antibiótico como cotrimoxazol. Se deben abrir los abscesos para permitir el drenaje de pus. En las infecciones graves se emplea penicilina o cefalosporinas (cefalexina o cefadroxilo), o bien clindamicina. En casos graves, si el paciente no responde, se debe hacer la Prueba de Sensibilidad a Antibióticos. En los casos de Staphylococcus aureus meticilina-resistentes (MRSA), el fármaco preferido es la vancomicina. 7) IMPÉTIGO EN SALA DE NEONATOS: El impétigo del recién nacido (pénfigo neonatorum) y otras afecciones cutáneas purulentas son las enfermedades estafilocócicas que se adquieren con mayor frecuencia en las salas de neonatos. Las lesiones características cutáneas ocurren en la nariz o el ombligo, la conjuntiva, el sitio de la circuncisión o el recto de los lactantes. Las lesiones pueden estar distribuidas en cualquier parte del cuerpo, pero más a menudo afectan las partes cubiertas por pañales e intertriginosas. Inicialmente son vesículas y luego son purulentas con un círculo enrojecido. La rotura de las pústulas purulentas facilita la diseminación periférica. Los problemas surgen en los hospitales por descuido de las técnicas asépticas y se agravan por las cepas nosocomiales resistentes a antibióticos. En caso de lesiones impetiginosas localizadas, se eliminar costras, se limpia la piel, y se aplica pomada de ácido fusídico al 2% por 7 a 10 días y lavar con un antiséptico suave 4 a 6 veces al día. Combinar con dicloxacilina vía oral, pero si es alérgico a la penicilina usar eritromicina. B) ESTREPTOCOCOS: Clasificación según el patrón de hemólisis en Agar Sangre: Definiciones: HEMÓLISIS α: Se define como aquella que aparece alrededor de la colonia en forma se halo verde oscuro, por lo cual se le conoce también como hemólisis incompleta. HEMÓLISIS β: El halo alrededor de la colonia es transparente y no presenta coloración. Los patrones de hemólisis sólo se presentan en Agar Sangre únicamente, y no se pueden observan en agar chocolate, MacConkey, Manitol Sal, u otro. La clasificación en grupo se refiere a la agrupación hecha por Lancefield hace muchos años basándose en el análisis del ARN ribosomal, pero se mantiene en la actualidad para referirse a algunas de las especies de la familia Streptococacea, lo cual no ocurre en los estafilococos. α hemolíticos No clasificables Streptococcus pneumoniae Streptococcus Grupo Viridans β hemolíticos No hemolíticos GRUPO A Streptococcus pyogenes GRUPO B Streptococcus agalactiae GRUPOS C Streptococcus dysagalactiae GRUPO D Streptococcus bovis Streptococcus equinus 1. Patologías: - Angina estreptocócica - Escarlatina - Impétigo - Erisipela - Fiebre puerperal - Septicemia - Erisipela - Celulitis - Mastoiditis - Otitis media - Neumonía - Amigdalitis - Infecciones en heridas 2. Síntomas y signos: Los estreptococos de los grupos A, B y C también se denomina piogénicos y ocasionan muy diversas enfermedades. Una de las más comunes es la angina estreptocócica con 4 características, a saber: fiebre, dolor de garganta, amigdalitis o faringitis exudativas y adenopatía cervical dolorosa. Pueden presentarse glomérulonefritis aguda en un lapso de 10 días tras el inicio de la enfermedad, o fiebre reumática aguda en un lapso de 20 días. Estos dos últimos padecimientos siguen la reacción de Arthur o Hipersensibilidad III (por depósito de inmunocomplejos). La fiebre reumática es una complicación cardiopática de la infección más que un cuadro causado por la bacteria. La infección cutánea estreptocócica suele ser superficial y puede pasar por 3 fases: vesiculosa, pustular y costrosa. La escarlatina es una forma de enfermedad estreptocócica que se caracteriza por erupción cutánea fina o puntiforme y lengua aframbuesada. El diagnóstico clínico de la escarlatina se denomina “prueba de la huella amarilla”, y consiste en que el médico con la mano extendida hace presión sobre la región abdominal lateral y al retirarla efectivamente queda impresa una huella amarilla, que es patognomónica de la escarlatina. Cuando la enfermedad cede aparece mucha descamación en todas las zonas del cuerpo, y puede llegar a tener las mismas consecuencias que la angina estreptocócica. La erisipela es una celulitis aguda de predominio en mujeres que se caracteriza por: fiebre, aumento de los leucocitos, y una lesión roja, dolorosa, edematosa y amplia de la piel, casi siempre con bordes definidos y elevada. Los sitios comúnmente afectados son la cara y las piernas. Las recaídas son frecuentes. Los estreptococos de otros grupos también pueden provocar enfermedad en el hombre. Los β-hemolíticos del grupo B a menudo se identifican en la vagina y pueden causar sepsis y meningitis supurativa neonatal. Los microorganismos del grupo D no hemolíticos dentro de los que se encuentran también los enterococos, y los alfa hemolíticos, son causa común de endocarditis bacteriana subaguda. Streptococcus agalactiae es una bacteria cuyo polisacárido capsular o glicocálix se clasifica en serotipos, incluyendo el Ia – Ib – II – III y VII. Todos los serotipos pueden infectar al lactante al pasar a través del canal del parto, pero el Ia – II – III y V lo hacen en el 90% o más de los casos. Considerando que la tasa de letalidad por esta infección es del 20% y que entre el 10 – 15% de las mujeres están colonizadas, es necesaria la prevención mediante una prueba denominada estudio de colonización entre las semana 35 y 37 de embarazo. Cabe considerar la administración intravenosa de penicilina o ampicilina + un aminoglicósido como la gentamicina, pues algunas cepas del Grupo B son tolerantes a la penicilina. El tratamiento se instaura desde el comienzo del trabajo de parto y durante toda su duración, a las mujeres colonizadas con estreptococos del grupo B. 3. Medidas preventivas: Educación de la población como lo es referirse a la necesidad de completar la terapia con antibióticos contra las infecciones estreptocócicas. Excluir de la manipulación de alimentos a las personas con enfermedades de las vías respiratorias o lesiones de piel. Aplicación de medidas de asepsia estricta en las técnicas obstétricas. 4. Tratamiento específico: Penicilina intramuscular. El tratamiento preferido es la penicilina G benzatínica o procaínica. No han surgido cepas de estreptococos resistentes a la penicilina. El tratamiento debe producir niveles adecuados de penicilina durante 10 días. Ese tratamiento iniciado en las primeras 24 a 48 horas, aplaca el cuadro agudo, aminora las manifestaciones supurativas y evita la aparición de casi todos los casos de fiebre reumática y de glomérulonefritis. En pacientes sensibles a penicilina, se usa eritromicina, a sabiendas de que sí hay cepas resistentes a eritromicina y tetraciclinas. Otras opciones en pacientes sensibles a penicilina son la clindamicina o las cefalosporinas. C) Neumococo: Streptococcus pneumoniae. 1. Signos y síntomas: El comienzo es repentino, con fiebre + escalofríos, dolor pleurítico, disnea, tos y esputo con color a herrumbre, y leucocitosis. El diagnóstico etiológico temprano es importante para el tratamiento. Puede sospecharse de un caso por el neumococo por la presencia de abundantes “diplococos Gram-positivos” junto con abundantes leucocitos en esputo. 2. Transmisión: Por diseminación de gotitas de saliva la hablar, toser o estornudar. La penicilina hace que el paciente deje de ser infeccioso entre 24 y 48 horas luego de iniciar el tratamiento. 3. Factores de riesgo: En general la resistencia inmune es alta contra la enfermedad, pero a veces disminuye con cualquier proceso que afecte la integridad anatómica o fisiológica de las vías respiratorias inferiores. Ejemplos: influenza, enfermedades pulmonares crónicas, inhalación de sustancias irritantes, compromiso cardiovascular, diabetes mellitus, cirrosis, linfoma de Hodgking, mieloma múltiple, insuficiencia renal crónica, síndrome nefrótico, paciente trasplantado, paciente VIH/SIDA. 4. Tratamiento específico: Penicilina G intravenosa (usar eritromicina si hay hipersensibilidad a la penicilina). Hay neumococos resistentes a penicilina, por lo cual es de gran utilidad la prueba de sensibilidad a antibióticos de sitios estériles como la sangre y el LCR. Entre tanto el laboratorio reporta el antibiograma, los resistentes pueden tratarse con vancomicina o cefuroxima. 5. Prevención: En niños se aplica la vacuna con 13 valencias (3 dosis), adultos mayores de 65 años e inmunocomprometidos la misma vacuna pero 1 dosis. I.2. GRAM-NEGATIVOS: A) MENINGOCOCO: Neisseria meningitidis 1. Signos y síntomas: Su comienzo es repentino. Todo tiene relación con afectación de SNC: fiebre, cefalea intensa, náuseas y vómitos, rigidez de la nuca, petequias con máculas rosadas y vesículas. Puede haber delirio y coma. La meningococcemia debe sospecharse si coinciden: fiebre asociada a petequias y leucocitosis. La enfermedad ataca predominantemente a niños de muy corta edad y está estrechamente asociado al factor hacinamiento. 2. Diagnóstico: Se confirma mediante la demostración de los meningococos típicos en un frotis de LCR teñido con Gram. Se trata, como indica el título de esta sección, de “diplococos Gram-negativos” 3. Tratamiento específico: El medicamento preferido en caso de enfermedad meningocócica comprobada es la penicilina I.V. También son eficaces la ampicilina y el cloranfenicol. El tratamiento debe emprenderse inmediatamente cuando se hace el diagnóstico clínico presuntivo. En los niños, mientras se identifica el agente etiológico específico, el tratamiento debe ser eficaz también contra Haemophilus influenza y Streptococcus pneumoniae. La ampicilina es el fármaco más indicado contra esos dos agentes + una cefalosporina de tercera generación como ceftriaxona, ceftazidima y cefotaxima. Antes de salir del hospital el paciente debe recibir rifampicina para asegurar que se eliminó el microorganismo. B) GONOCOCO: Neisseria gonorrhoeae 1. Signos y síntomas: A los 2 o 3 días después de la relación sexual riesgosa con la persona enferma, el hombre siente fuerte ardor al orinar y le sale pus amarillento por el orificio de la uretra que tiene un mal olor característico. Según experiencias anecdóticas en el campo muchos hombres narran el tener que cambiarse de ropa interior y de pantalones varias veces al día. En la mujer los síntomas son más difíciles de reconocer: muy pocas sienten ardor al orinar y el pus puede confundirse con otros flujos vaginales que son poco molestos por lo que la gonorrea puede pasar inadvertido. El gonococo se transmite por contacto sexual con una persona infectada. Debido al fuerte ardor al orinar, son los hombres los que principalmente buscan atención médica. En cambio en la mujer, sólo hasta que la infección se ha extendido ascendentemente produce dolores agudos. Si no trata a tiempo, la septicemia, que ocurre en muy bajo porcentaje, puede producir patologías como: meningitis, ceguera, neumonía, defectos cardiovasculares, daño hepático y renal, prostatitis, esterilidad, artritis, y ceguera en los recién nacidos que se contagian al pasar por el canal del parto. El gonococo afecta solo al epitelio cilíndrico y de transición, y por ello el epitelio vaginal de la mujer adulta (cubierto por epitelio escamoso estratificado) es más resistente a la infección, en tanto que el epitelio vaginal prepuberal cilíndrico o de transición, es susceptible. 2. Diagnóstico: Demostración de diplococos Gram-negativos en el material de la secreción purulenta. 3. Tratamiento: Debido a que hasta un 45% de los pacientes con gonorrea tienen también infección por clamidias, se trata la gonorrea con ceftriaxona y después habrá que emprender la administración de doxiciclina para la erradicación de las clamidias (eritromicina en la embarazada). Este régimen está basado en probabilidad estadística, ya que el estudio por clamidias no es una tinción sino un método caro y sofisticado que detecta las IgM y las IgG contra las clamidias, lo cual alarga la espera. El urólogo recomienda y sugiere el estudio por sífilis y VIH/SIDA en los pacientes positivos por gonorrea. II. BACILOS ENTÉRICOS GRAM-NEGATIVOS: II.1. COLIFORMES: Son un conjunto de bacterias Gram-negativas de la Familia Enterobateriaceae, que poseen una enzima capaz de metabolizar la lactosa del medio, convirtiéndose así en el grupo más importante de bacterias lactosa (+) dentro del cual hay géneros importantes productores de diarrea. En el siguiente cuadro se detallan 5 género de coliformes y su procedencia Escherichia Klebsiella Enterobacter Citrobacter Serratia Heces humanas y animales Heces y ambiente Heces y ambiente Ambiente Ambiente II.2. DESCRIPCIÓN DE LOS BACILOS GRAM-NEGATIVOS: A) Proteus: Sus dos especies más importantes en la práctica médica son: Proteus vulgaris Proteus mirabilis En sujetos sanos, pueden llegar a producir infección de tracto urinario (ITU). En hospitalizados producen infección de heridas y úlceras de decúbito. Otras patologías que produce son otitis media e infecciones de vías respiratorias. El tratamiento de elección de primera línea puede ser ceftazidime o ciprofloxacina. B) Klebsiella: En este grupo tenemos 4 especies: Klebsiella pneumoniae: Neumonía, ITU, infección abdominal, bacteremias, endolftalmitis y osteomielitis. Klebsiella oxytoka: Causante de ITUs. Klebsiella ozaenae: Produce rinitis atrófica. Klebsiella rhinoescleromatis: Afecta las vías respiratorias superiores. El tratamiento de elección de primera línea es: carbapenems, amikacina o colistina. C) Pseudomonas: De varias especies, hay una que la vamos a considerar prototipo y es Pseudomonas aeruginosa. Produce infecciones respiratorias en pacientes con fibrosis quística, infecciones en quemados, uñas verdes, infecta heridas traumáticas y quirúrgicas, produce enterocolitis necrotizante, abscesos rectales, queratitis/endoftalmitis por uso de lentes de contacto, otitis externas, meningitis, ITU. El tratamiento de elección puede ser: colistina, piperacilina/tazobactam, ceftazidima, imipenem, meropenem, ciprofloxacina, amikacina, tobramicina. D) Shigella dysenterieae, Salmonella typhi, Salmonella typhimurium y Salmonella enteritidis. A estos cuatro agentes los conocemos como productores de diarrea. Shigella dysenterieae es la clásica antroponosis (enfermedad que sólo afecta humanos), el segundo es el causante de la fiebre tifoidea y es capaz de generar portadores crónicos, lo cual significa que el enfermo se curó de su diarrea, pero sigue excretando el agente por casi un año o más. Y los últimos dos son los típicos ejemplos de enfermos que se convierten en portadores convalecientes, o sea, que continúan excretando al agente infeccioso unas semanas después de haber finalizado el cuadro diarreico. E) Yersinia, Aeromonas y Plesiomonas. También son géneros de bacterias que contienen miembros capaces de producir cuadros diarreicos autolimitados. Únicamente se hará la diferencia entre Yersinia enterocolitica que es productora de diarrea, y Yersinia pestis que es la causante de la muerte negra o peste negra, una epidemia que devastó Europa entre los siglos XVII y XVIII, y que hoy en día se mantiene endémica en algunas regiones de Estados Unidos en un ciclo silvestre. El ciclo silvestre se mantiene en gran medida gracias a animales resistentes a la enfermedad, pero sus madrigueras son reservorios importantes de pulgas infectadas y los cazadores pueden llevarse esas pulgas a los poblados. La bacteria Yersinia pestis infecta a las ratas y como parte de su cuadro clínico sufren una bacteremia, de ahí que las pulgas de las ratas se infecten al ingerir sangre contaminada. La bacteria produce una proteína que coagula la sangre en proventrículo de la pulga, lo que forma un coágulo e impide que la sangre ingerida llegue hasta el estómago, con lo cual la bacteria se reproduce en altas concentraciones en la parte anterior del tracto digestivo de la pulga, lo que facilita su salida con la sangre que vomita al alimentarse nuevamente. Cuando la rata muere, sus pulgas buscan otro hospedero que bien podría ser un humano. En este ciclo el vector más frecuente es la pulga de la rata, Xenopsylla cheopis, pero las pulgas de otros animales también funcionan como vectores, e incluso la pulga del humano Pulex irritans. Los 4 cuadros clínicos de la peste negra son: el bubónico, el hemorrágico, el meníngeo y el neumónico. F) Vibrios: Al hablar de Vibrios dejamos atrás a los bacilos rectos y nos abocamos a estudiar a los bacilos curvos Gram-negativos. Hay que tomar en cuenta que los Vibrios son halofílicos, es decir, sobreviven en concentraciones relativamente altas de sal. Vibrio cholerae: Actualmente se han descrito 7 pandemias; la última inició en 1961 con la aparición de una nueva variedad de la bacteria conocida como biotipo El Tor y que llegó a América en 1991, primero a Perú, y para 1992 se describe el primer caso en Costa Rica. Sin embargo, la historia narra que para la guerra de 1856 ya teníamos cólera. El agente causal del cólera es un bacilo curvo móvil gracias a un flagelo polar. Antes de 1992 solo se involucraba un serotipo en las epidemias, que se denominó O1, con dos biotipos “Clásico” y “El Tor”, que a su vez se subdividen en los serotipos Inaba y Ogawa. En 1992 se describió el serotipo O139 en Calcuta, con un solo biotipo, el biotipo Bengala. La bacteria se adquiere por contaminación fecal, ingiriendo alimentos o bebidas contaminadas con las heces de los enfermos, o dando la mano contaminada a un hospedero sano. La bacteria atraviesa la barrera gástrica y se adhiere a la mucosa del intestino delgado. Una vez adherida la bacteria no penetra la célula infectada pero produce una toxina proteica llamada colerágeno, compuesta por 2 subunidades (A y B). La B sirve de anclaje a la mucosa para que la subunidad A penetre a la célula intestinal y active la enzima Adenilato Ciclasa, produciendo hipersecreción de agua y cloruro y se bloquea la absorción de sodio; lo que agrava más la pérdida de electrolitos y la deshidratación del paciente que le causa la muerte por la secuencia de eventos: hemoconcentración, choque hipovolémico, coma y muerte. Las heces diarreicas del paciente se describen como en “agua de arroz”, por ser blanquecinas y líquidas y en ellas se excreta la bacteria en grandes concentraciones para lograr infectar a otro individuo sano. Obviamente, el lavado de las manos es una de las acciones preventivas más importantes, pues la contaminación fecal directa completa el mecanismo de transmisión. Vibrio mimicus: en Costa Rica se adquiere por ingerir huevos de tortuga, y es bioquímicamente similar al causante del cólera. Vibrio parahaemolyticus: causa diarrea similar al cólera y se relaciona con consumo de pescado crudo contaminado, estilo ceviche, o también se ha relacionado con el sushi. G) Escherichia coli O157:H7, E. coli O104:H4. Ambas bacterias se asocian con el síndrome urémico hemolítico, una complicación de la diarrea hemorrágica (disentería) causada por las toxinas de esta bacteria. Los agentes están implicados en brotes de diarrea de origen alimentario asociados a carne de res mal cocinada. En Costa Rica han ocurrido unos tres casos del Síndrome Urémico Hemolítico (SUH), atendidos en el Hospital Nacional de Niños, de los cuales sólo uno sobrevivió: una niña que provenía de una zona ganadera, por lo cual, epidemiológicamente, permite asociarlo con la bacteria en cuestión. ¿En qué consiste el Síndrome Urémico Hemolítico? Sólo se presenta en niños a raíz de la toxina de las bacterias (SHIGA) Pródromo: Dolor abdominal, diarrea acuosa hemorrágica, vómito, fiebre. Fase aguda: Anemia hemolítica microangiopática, trombocitopenia, insuficiencia renal aguda. Fase crítica: Hepatitis aguda con ictericia. A nivel de SNC: irritabilidad, letargia, alteración de la personalidad, convulsiones, coma. Tratamiento: De soporte, hidratación, etc. Diálisis y plasmaféresis. NO dar antibióticos. En caso de tener que hacerlo, dar únicamente carbapenems.