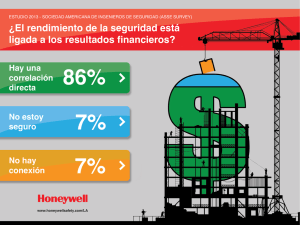
Hacia una nueva dinámica institucional (ASSE)
Anuncio

Hacia una nueva dinámica institucional Hacia una nueva dinámica institucional - 2010-2014 2010-2014 www.asse.com.uy Hacia una nueva dinámica institucional Índice Autoridades .......................................................................................................................... 5 Prólogo ................................................................................................................................ 6 Sección I ................................................................................................................................ 9 Administración de Servicios de Salud del Estado: de la Asistencia Pública Nacional a principal prestador del Sistema Nacional Integrado de Salud .............................................................. 9 Sección II ............................................................................................................................. 27 Una nueva dinámica institucional .........................................................................................27 Capítulo 1 ............................................................................................................................. 29 ASSE en cifras. El principal prestador público de salud del Uruguay ................................... 29 Capítulo 2. ........................................................................................................................... 47 Plan Estratégico y Red Integrada de Servicios de Salud de base Regional. La hoja de ruta..47 Capítulo 3. ........................................................................................................................... 69 Construyendo un modelo de atención que supere la fragmentación ................................... 69 Capítulo 4. ..........................................................................................................................101 Gobernabilidad, intersectorialidad y participación social en la Red Integrada de Servicios de Salud de base Regional .....................................................................................................101 Capítulo 5. ..........................................................................................................................121 Organización y gestión: mejorando la gestión para asegurar la calidad ..............................121 Capítulo 6. ......................................................................................................................... 139 El desarrollo del capital humano en ASSE ..........................................................................139 Capítulo 7. ..........................................................................................................................161 Recursos y necesidades de la red .....................................................................................161 Sección III. .........................................................................................................................175 Pensando y proyectando el futuro. ASSE en la perspectiva del desarrollo y los desafíos de la gestión .............................................................................................................................. 175 3 Coordinación General: Lic. Estela Harispe, Dra. Elizabeth Ortega ISBN: 978-9974-677-49-4 Depósito legal: 364956/14 Impreso en: Fanelcor S.A. Autoridades Directorio Dra. Beatriz Silva Presidenta Dr. Enrique Soto Vicepresidente Dr. Marcelo Sosa Vocal Sr. Wilfredo López Representante de los usuarios Gerencias Dra. Alicia Ferreira Gerenta general Dra. Gabriela Medina Gerenta asistencial Tec. Sandra Caquías Gerenta de Recursos Humanos Cr. Héctor Garbarino Gerente administrativo 5 Prólogo En el año 2010, el Directorio de la Administración de los Servicios de Salud del Estado (ASSE) decidió iniciar un proceso de discusión y construcción colectiva que le permitiera analizar la razón de ser de la institución, su perspectiva de futuro y las estrategias para alcanzar sus objetivos en el nuevo contexto, como servicio descentralizado del Ministerio de Salud Pública (MSP) y como parte del Sistema Nacional Integrado de Salud (SNIS). Durante el año 2011 se llevó a cabo la primera etapa de la Planificación Estratégica, con la participación de integrantes de los equipos de dirección y gestión de toda la institución. En el año 2012, se definieron la misión, la visión y los objetivos estratégicos que trazaron la hoja de ruta de los próximos años. En diciembre de ese año, se aprobó el proyecto de Redes Integradas de Servicios de Salud con base Regional (RISS-R ), para implementar el primer objetivo estratégico: «Planificar la red de servicios de salud de ASSE, basada en regiones de salud, que favorezca la accesibilidad y continuidad asistencial, alineada al cambio del modelo de atención y a la implementación del SNIS». En esta etapa cobró mayor fuerza la línea de pensamiento y acción que debe guiar nuestro trabajo: el centro de la atención en el usuariobeneficiario, ciudadano sujeto de derechos, la organización toda a su servicio y los trabajadores en esa línea, integrados en equipos de salud. Si por alguna razón, de pensamiento o coyuntura, se alterara ese orden de prioridades, no sería posible cumplir con nuestro cometido. La puesta en marcha del proyecto RISS-R impartió una nueva dinámica institucional en ASSE, un proceso fermental de discusión y trabajo colaborativo en todos los ámbitos de la organización. En este proceso, la visión de los usuarios, 6 Hacia una nueva dinámica institucional trabajadores y directores nos permitió confrontar modelos, integrar distintas visiones, incorporar las diferentes perspectivas y jerarquizar la lógica de la participación centrada en el control social y la capacidad de generar propuestas. Este tramo del camino contó con la participación de muchos trabajadores de todas las áreas de la organización, que debieron compartir la responsabilidad de mantener y mejorar los servicios y de asegurar el funcionamiento de cada día y de cada minuto para cumplir sus cometidos y a la vez gestionar el cambio. La identidad como servidores públicos, en la que el logro del bien común y el interés general predominaron sobre los intereses particulares, guió a todos los que participaron en este proceso. El desarrollo del capital humano, como uno de los pilares en los que se sustenta la organización, se apoyó en una política de gestión y definición de procesos de capacitación para adecuar las competencias a la nueva organización en redes, desde la perspectiva de la profesionalización y descentralización de la gestión de los procesos administrativos y asistenciales. La consolidación del gobierno regional, el trabajo colaborativo en cada región y la toma de decisiones colectiva han permitido definir las prioridades en cada territorio, complementar servicios en la red de ASSE y avanzar en la consolidación de acuerdos con los otros prestadores del SNIS. Desde el inicio de la puesta en terreno del Plan Estratégico, surgió con mucha fuerza la necesidad de consolidar la información disponible, de analizar las mejores formas de dar cuenta de nuestros actos, de honrar los valores de la transparencia y la rendición de cuentas como instrumentos para consolidar la confianza en el sistema y desde ese momento la idea de escribir un libro estuvo presente en muchos de los integrantes del equipo. car las mejores formas de brindar la atención que nuestros usuarios se merecen es sin duda la preocupación de todos. En estos años, se han hecho esfuerzos por mostrar los resultados, por comunicar la mejora en el acceso a las prestaciones, la mejora de la infraestructura, los avances en la calidad de nuestros servicios, la confianza y la evaluación de nuestros usuarios. No ha sido fácil. El reconocimiento a todos los que participaron en este desafío, escribir un libro que reflejara, al menos en parte, el proceso de implementación del Plan Estratégico y que fuera un aporte de esta etapa. ASSE está cursando su séptimo año como ser- vicio descentralizado del MSP. Es un corto tiempo para una organización de estas características, el cambio cultural está ocurriendo. Debemos hacer los máximos esfuerzos para entender y que la sociedad entienda cuáles son nuestras responsabilidades, las que hacen a nuestra esencia como prestador público y nos distinguen del resto de los prestadores integrales del SNIS, en que la brecha en la disponibilidad de recursos ha disminuido, pero aún existe. Es importante que se reconozca que somos a la vez: un prestador integral del sistema en competencia-complementación con el resto, responsables de la atención de las poblaciones con mayor vulnerabilidad en todo el país, coordinadores de la red de prestadores públicos de salud y el principal campo de práctica para la formación de los recursos humanos que conforman los equipos de salud. Estas condiciones suponen una mayor exigencia a toda la organización. Este libro pretende documentar, en parte, este tramo del camino. La realidad es mucho más rica de lo que aquí se muestra, se está construyendo entre todos, debatiendo, destacando las coincidencias, aprendiendo de las discrepancias y consolidando propuestas. Cada día, cada hora, cada minuto el desvelo por hacer lo mejor, por cumplir con nuestra misión, por bus- Un especial agradecimiento a los usuarios, que confían, nos acompañan en las actividades en territorio y nos exigen para que mejoremos cada día. El agradecimiento a todos los trabajadores que responsablemente buscan dar lo mejor de sí para alcanzar los objetivos, a los equipos de gestión, directores y gerentes de todas las unidades, que tienen la responsabilidad de conducir sus servicios. La profundización de la reforma de nuestro sistema de salud requiere de una gran capacidad transformadora que haga posible el sueño de que la salud de todos sea un derecho que nos iguale como ciudadanos, independientemente de nuestras posibilidades económicas y del lugar donde nacemos y vivimos. El derecho a crecer y vivir en las mejores condiciones posibles, a cuidar de nuestra salud y la de nuestras familias. Aún queda mucho por hacer. Para seguir avanzando en esta nueva dinámica institucional, con inclusión y participación como dimensiones sociales de la democracia, por esta ASSE pública, de todos y para todos. Beatriz Silva Presidenta de ASSE 7 Sección II - Capítulo 3 Grabado del Hospital de Caridad hacia 1856. Grabado original en el Museo Histórico Nacional. 8 Hacia una nueva dinámica institucional Sección I Administración de Servicios de Salud del Estado: de la Asistencia Pública Nacional a principal prestador del Sistema Nacional Integrado de Salud 9 Sección I 10 Hacia una nueva dinámica institucional Sección I Administración de Servicios de Salud del Estado: de la Asistencia Pública Nacional a principal prestador del Sistema Nacional Integrado de Salud AUTORES: JUAN IGNACIO GIL PÉREZ, ELIZABETH ORTEGA En lo pasado está la historia del futuro Juan Danoso Cortés Introducción Este libro constituye una oportunidad para esbozar algunas líneas acerca del recorrido histórico de la Administración de los Servicios de Salud del Estado. Aunque de muy corta vida con esta denominación, desde el año 1987, a lo largo del siguiente capítulo se intenta reconstruir los hilos que la unen a la historia de la Asistencia Pública Nacional (APN ), nacida hacia 1910, cuando se estaba iniciando el siglo XX. La recuperación histórica estricta de la salud pública y las formas que fue adoptando la atención a la salud es una tarea pendiente,1 lo que se intenta en este capítulo es rastrear algunas dimensiones históricas que tensionaron la conducción y la organización de la prestación de servicios de salud hasta el presente. 1 Desde la creación del Departamento de Historia de la Medicina de la Facultad de Medicina en 1988 gracias al empuje universitario del profesor emérito doctor Fernando Mañé Garzón (Montevideo, 1925), muchos estudiantes y médicos se han formado en las bases conceptuales y bibliográficas de esta rica historia sanitaria uruguaya. Ya anteriormente, la Sociedad Uruguaya de Historia de la Medicina, fundada en 1970, había nacido como ámbito académico donde tratar estos temas de investigación, en donde se ha destacado sobre todo el doctor José María Ferrari Goudschaal (Montevideo-Santa Lucía, 1922), veterano médico administrador y sanitarista del MSP. Por otra parte, las ciencias sociales han hecho aportes sustantivos a la historia, la sociología y la economía del tema que nos convoca, de tal modo que hoy día el desafío de realizar un estudio amplio y profundo debe hacerse en la perspectiva de un trabajo interdisciplinario. En este Capítulo queremos agradecer particularmente los aportes de la bibliotecóloga Amparo De Los Santos, encargada de la Sección Historia de la Medicina y Bibliografía Nacional de la Biblioteca Nacional de la Facultad Medicina- UDELAR, y al ya mencionado Dr. José María Ferrari. Para ello, se esbozan algunas pinceladas y se demarcan los primeros desarrollos de la salud pública y de la asistencia hospitalaria en el Uruguay. La higiene y la asistencia pública en el Uruguay La España del siglo XVIII legó tres instituciones básicas en pro de la salud y la asistencia médica y quirúrgica pública: el antiguo Protomedicato, la Hermandad de Caridad y el gobierno local o municipal de nuestra capital organizado en el Cabildo. El Protomedicato era la expresión de la política monárquica, organizadora y de control de la profesión médica, de los cirujanos y boticarios. En la Banda Oriental esta institución sobrevivió hasta el año 1822, poco antes de comenzar nuestra andadura como nación independiente. Comenzó su accionar en el año 1779, desde la creación del Virreinato del Río de la Plata; tenía como fin primordial un férreo control sociopolítico monárquico. Si bien su sede física estaba en Buenos Aires, Montevideo jugó un papel protagónico en esta institución por medio de alguno de sus funcionarios de jerarquía. Durante su accionar en tiempos de la revolución emancipadora, sirvió como base 11 Sección I administrativa y guía doctrinal de la tarea en pro de una salud pública que se desarrollaría paulatinamente. En este imaginario triángulo están los pilares de nuestra salud pública: el gubernamental, el municipal y el ciudadano. La Hermandad de Caridad, asociación filomasónica, se organizó en Montevideo en el año 1775; sus promotores eran hombres y mujeres católicos, enraizados en el desarrollo social, empresarial y político de esta margen del virreinato platense. Tuvo entre sus objetivos primigenios asistir a los «pobres de solemnidad» en un hospital u hospitalito que tuvieron que construir. Su larga y fructífera vida se extendió hasta el año 1843, y dejó de funcionar en plena Guerra Grande (1839-1852). Durante la revolución emancipadora y su primer gobierno patrio, Artigas y sus más preclaros colaboradores pudieron valerse del corpus doctrinal y pragmático del Protomedicato como una herramienta política, jurídica y asistencial. Valga como ejemplo la seria y efectiva preocupación de Artigas por facilitar la vacunación antivariólica pública durante su gobierno. El Cabildo de Montevideo, sede gubernamental del ayuntamiento de la principal ciudadpuerto y del apostadero naval rioplatense, debía velar por la escasa ciudadanía, aplicar las normativas y decisiones tomadas por el Protomedicato y apoyar o negociar con las iniciativas asociativas como la impulsada por la Hermandad de Caridad. Tal vez podríamos entender a esta última como una especie de brazo sociopolítico del poder monárquico en nuestra región, en tiempos de aires ilustrados. De alguna manera la sinergia de estos cuerpos político-sociales posibilitó la creación del Hospitalito de la Caridad entre los años 1787 y 1788, que se convirtió en nuestro primer hospital civil, en una ciudad donde solo había asistencia hospitalaria pública para los militares y sus familias. Las personas pudientes y los jerarcas militares y políticos se asistían en sus domicilios. El complejo entrecruzamiento de los ideales de la Ilustración dieciochesca, la Revolución francesa (1789) de fuerte cuño masónico anticlerical y sus contrincantes católicos abrazados a la caridad social sembró semillas que en nuestro medio dieron como uno de sus frutos el primer hospital civil montevideano. 12 Hacia una nueva dinámica institucional La Hermandad de Caridad mantuvo su espíritu de servicio sosteniendo el pequeño hospital, negociando su accionar con las autoridades políticas, e incluso soñó y proyectó su ampliación. Es probable que mayoritariamente sus miembros no acompañaran el espíritu de la revolución artiguista; de hecho, el tiempo en que la Hermandad pergeñó la importante ampliación del Hospital de Caridad a principios de 1820 fue bajo los auspicios del gobierno invasor lusobrasileño de la Cisplatina. El Cabildo siguió siendo la sede del gobierno ciudadano en pleno tránsito entre la expulsión definitiva de las autoridades españolas y ulteriormente las lusobrasileñas y la asunción de las autoridades vernáculas. Una vez conquistada la independencia política definitiva, hacia 1830, la salud pública es regida por el Poder Ejecutivo mediante un Consejo o Junta de Higiene Pública. Esta institución entrañaba el concepto moderno e imperante en todo el mundo occidental en pro de la salud de la población. Sus integrantes son mayoritariamente autoridades políticas cívicomilitares, entre las que se cuentan médicos, cirujanos y boticarios, encargados no solo de tomar decisiones referentes a sus respectivos ámbitos profesionales sino de elaborar reglamentaciones y decretos de control sanitario. El paradigma en nuestro medio de estos profesionales fue Teodoro M. Vilardebó (18031857), que elaboró el mejor Reglamento de Policía Sanitaria (1837) con que contó nuestro país en el siglo XIX. Por estos tiempos el Hospital de Caridad —que a principios del siglo XX se convertirá en Hospital Maciel— está en franco vigor como empresa de caridad pública y ya está en plena marcha su expanPortada del folleto - catálogo del Primer Congreso y Exposición de la sión edilicia. APN (1927). El gobierno municipal montevideano se desarrolla lenta y paulatinamente e imitando las principales capitales del mundo organiza sus servicios de salubridad pública. El desencadenante para la creación definitiva de los servicios de higiene pública municipales montevideanos fue el azote epidémico que significó la aparición de la fiebre amarilla en 1857,2 que se expandió desde la «ciudad vieja» y que, tal como lo pintó Juan Manuel Blanes años más tarde para la que azotó Buenos Aires en 1871, se cebó mayormente con la población más humilde. Hacia la década de 1850 la ya organizada Junta Económico-Administrativa impulsa la salud pública montevideana e invierte serios dineros en contralor y prestaciones. Por lo tanto en nuestra capital, los servicios de higiene y de salud pública se balancearon más equitativamente entre el accionar de ambos gobiernos, el nacional y el municipal. La asistencia médica hospitalaria pública desde la nueva organización y servicios del Hospital de Caridad y otras instituciones caritativas quedó en manos de las Comisiones de 2 De esa fecha data la creación del Servicio Municipal de Salubridad Pública, el que ha mantenido su presencia y funciones hasta la fecha en la Intendencia de Montevideo. Caridad, regenteadas mayoritariamente por «hombres de la caridad» como los de antaño, y por políticos o militares, en Montevideo y en las ciudades del interior del país. Y en el resto de la sociedad uruguaya quedó en manos de las asociaciones de hombres y mujeres de distintas corrientes religiosas e ideológicas: los católicos, los inmigrantes ingleses, los italianos, los franceses, los adherentes a la masonería. Además surgen otras asociaciones muy vinculadas a estas últimas, las de socorros mutuos, la Española en primer lugar a partir del año 1853, el Hospital Británico hacia 1866 y el Hospital Italiano en 1887. El Estado apoyará a estas fuerzas vivas pero no brindará bajo su responsabilidad directa servicios asistenciales hospitalarios. A lo sumo desarrollará acciones de contralor. Una manifestación indirecta de esta cuestión es la ausencia total en nuestra primera Constitución del año 1830 de conceptos o definiciones sobre la asistencia médica de cualquier índole en favor de la ciudadanía. Hacia la década crucial de 1880, el Estado uruguayo se afirma en un renovado Consejo Nacional de Higiene. Una vez sufrida la experiencia de la epidemia de fiebre amarilla en 13 Sección I 1857, y otra de cólera hacia 1867, que inevitablemente anunciaban el peligro inminente de repetirse, el gobierno confiará más y mejor en nuestros médicos y cirujanos para tomar decisiones sanitarias y organizarse con relación a los países de la región. Por ende, la jerarquía profesional, social y política estos mismos aumenta sensiblemente. En esta nueva coyuntura el paradigma entre nuestros profesionales con vocación política en pro de la salud pública lo representó Pedro Visca (1840-1912), graduado en París en 1871. Este destacado médico, si bien al principio se mantuvo apartado del cuerpo profesoral de la novel Facultad de Medicina fundada entre 1875 y 1876, organizó desde el gobierno la primera Convención Sanitaria Internacional regional reunida en Montevideo en 1877 para acordar medidas estatales para enfrentar las epidemias. Por otra parte, los llamados «hombres de la caridad», comerciantes, empresarios, políticos y militares que administran los llamados «establecimientos de la caridad» —todos los hospitales y enfermerías o centros de asistencia del país— comienzan a tener que compartir parte de sus desvelos con los nuevos profesionales uruguayos y algunos extranjeros que van emergiendo de nuestra Facultad de Medicina o de facultades de medicina europeas o norteamericanas. La mixtura de estos hombres, unos comerciantes y políticos, y otros profesionales de la medicina, da por resultado la creación estatal de la Comisión Nacional de Caridad y Beneficencia Pública hacia 1890, que es el verdadero germen de la APN que se consumará 20 años después. En estos procesos entran a tallar dos de nuestros principales higienistas y salubristas, formados precisamente en la referida década crucial de 1880. 14 Hacia una nueva dinámica institucional Uno médico y químico, de origen italiano y militante vinculado al progresismo batllista: José Scoseria (1861-1946);3 el otro, médico oftalmólogo, de origen vasco, cultivador de un progresismo liberal decimonónico vinculado al ala más o menos conservadora del Partido Colorado: Joaquín de Salterain (1856-1926).4 Banco reconstruido en forma artesanal por internos del Hospital Vilardebó. Paralelamente a la modernización de la higiene y la salubridad públicas en Montevideo y más lentamente en el resto del país, se va gene3 Scoseria se forma en Montevideo. Graduado en 1884 y desde su cátedra universitaria de Química Médica y Biológica a partir de 1885 empuja los principales proyectos de la higiene experimental, es decir las investigaciones microbiológicas y sus implicancias terapéuticas que se consuman en la creación del universitario Instituto de Higiene Experimental en 1896, erigido justo encima del edificio de la vieja Facultad de Medicina en la antigua Casa de los Ejercicios de la Iglesia, en la esquina de Sarandí y Maciel. A su vez se integra activamente al Consejo Nacional de Higiene y a la Comisión Nacional de Caridad y Beneficencia Pública y llega al Decanato de la Facultad de Medicina en 1898 liderando y tejiendo este proceso de modernización hasta el año 1904. Seguidamente coorganiza la construcción del Instituto de Química y la nueva Facultad de Medicina entre 1905 y 1911, año de inauguración del nuevo «templo de la medicina uruguaya». Scoseria no practica la investigación científica, pero la aplica a diario en su quehacer como médico-químico, y a su vez la promueve fervientemente. 4 Salterain estudia en Montevideo y siendo estudiante sirve o milita en la primigenia Facultad de Medicina creada entre 1875 y 1876, como secretario. Graduado en 1884, es becado a París junto con sus colegas Enrique Pouey y Francisco Soca con el objetivo de formarse como oftalmólogo. Durante su estadía parisina también practica la investigación científica microbiológica e histológica. De vuelta en Montevideo se decanta por el ejercicio profesional de la especialidad en que se formó y por el servicio público como higienista municipal. Organizará paulatinamente una biblioteca amplia y especializada en higiene, salubridad y demografía que ulteriormente donará al Municipio capitalino. Publicará las primeras estadísticas sanitarias sistemáticas en Montevideo y organizará una oficina de estudios demográficos, particularmente de morbilidad y mortalidad como profesional y funcionario de la Junta EconómicoAdministrativa. Se convertirá así en un higienista público que milita por la salud pública desde el ámbito municipal. rando un proceso de laicización de la asistencia pública hospitalaria mediado por políticos, activistas y también médicos cirujanos y estudiantes universitarios. El ala filoconservadora del Partido Colorado liderada por Juan Lindolfo Cuestas (1837-1905) cede el paso a los progresistas republicanos; comienza el tiempo del «impulso batllista» con José Batlle y Ordóñez (1856-1929) a la cabeza. El batllismo va a confiar en los hombres de la Universidad para configurar un sistema laico, republicano, solidarista y profesionalista de la asistencia médico-quirúrgica en centros asistenciales u hospitalarios, y con José Scoseria a la cabeza se pone la obra en marcha. Durante el proceso de tejido de esta nueva estatización surge un enfrentamiento casi inevitable entre jóvenes liberales radicales y los hombres y mujeres de la caridad que determinó el retiro brusco de los crucifijos en el Hospital de Caridad hacia 1905 y el desencadenamiento de la famosa polémica entre José Enrique Rodó y el activista Pedro Díaz, que nuestro prócer del arielismo plasmó en su impreso titulado Liberalismo y jacobinismo. Este fue un ejemplo de una labor política seria, dedicada y bien definida desde el gobierno y sus socios universitarios que fue momentáneamente opacada por una polémica pública importante en términos democráticos, pero no sustancial ante el desafío del cambio sociopolítico. Precisamente, las dos grandes concepciones que se enfrentaron fueron las de la caridad y la solidaridad republicana; esta última fue la que sirvió de guía a los profesores universitarios progresistas en su accionar y gestión del servicio público. La Asistencia Pública Nacional entra en escena (1911) En el año 1910 se concretó la elaboración de la nueva ley en el gobierno de Claudio Williman (1861-1934), intermedio entre los dos de Batlle y Ordóñez, que definió e implementó la APN que desplazará casi totalmente a los hombres de la caridad de la administración hospitalaria. En este proceso el líder neto fue José Scoseria; su espíritu universitario comprometió ante la ciudadanía y el gobierno a los médicos y cirujanos universitarios más progresistas. La ley se aprobó por unanimidad el 7 de noviembre de 1910, y el 13 de febrero de 1911 la nueva especie de protoministerio de salud pública uruguayo, apoyado por un amplio y vigoroso Consejo de la APN integrado mayormente por profesores universitarios con José Scoseria como director, comienza a hacer funcionar los engranajes de una maquinaria que va a expandir los servicios asistenciales hospitalarios a todo el Uruguay.5 El primer decreto firmado por Scoseria fue simbólico: los dos principales establecimientos de la caridad montevideanos, el Hospital de Caridad y el Manicomio Nacional, cambiaron sus nombres y pasaron a llamarse Hospital Maciel y Hospital Vilardebó. En Francisco A. Maciel se reconocía simbólicamente la gestión casi bicentenaria de los hombres de la caridad y en Vilardebó el empuje de los médicos y cirujanos de estirpe universitaria. El estilo, la fecundidad y el modelo que estos profesionales y profesores universitarios montevideanos decidieron adaptar a nuestro país fue el de la Assistance Publique de Francia, fundada en 1849, particularmente la organizada en París. 5 Se recomienda la lectura del trabajo del doctor José María Ferrari sobre el centenario de la ley de la Asistencia Pública Nacional en ‹http://www.smu.org.uy/dpmc/hmed/historia/articulos/100apn.pdf›. 15 Sección I Dos grandes misiones tuvo por delante la APN: en primer lugar, poner a los hombros del Estado y del erario público todas las prestaciones asistenciales a los ciudadanos más necesitados y carenciados, expandiendo intensamente los servicios hospitalarios y los centros asistenciales en todo el país. Y segundo, adecuar el ingreso de todos sus funcionarios médicos y trabajadores a un sistema de concursos y coordinar sus servicios médico-quirúrgicos con la Facultad de Medicina. Al igual que en Francia, de donde se habían tomado la filosofía y la ideología del republicanismo solidario, se tomó el modelo de la carrera universitaria y la asistencial o pública. La nueva coyuntura indicaba entonces que había que potenciar las dos carreras médico-quirúrgicas estatales: la hospitalaria de la APN y la de las clínicas universitarias. La otra misión, para la que se necesitaba una institución socia estratégica, fue la de construir nuevos servicios, hospitales y policlínicas en todo el país. Su socio será el Ministerio de Obras Públicas, que adecuó su organización justamente en 1911 para delinear y construir la infraestructura de un país más moderno, creando las direcciones de Arquitectura, Hidrografía, Topografía y Vialidad. La Dirección de Arquitectura se subdividió para llevar a cabo las construcciones de centros de enseñanza, edificios hospitalarios o afines y demás instituciones públicas. En dos décadas, entre 1911 y 1931, el Uruguay todo se pobló de edificios médico-quirúrgicos adecuados. La mayoría se crearon y otros se reciclaron. En 1916 se inauguró el HospitalAsilo Galán y Rocha en Paysandú.6 En 1920 se inaugura la primera ampliación del antiguo Hospital de Durazno y, entre 1924 y 6 Este es el único hospital del interior del país que ha sido historiado monográficamente por el valioso médico cirujano y neurocirujano sanducero Washington Lanterna (1931-2013). 16 Hacia una nueva dinámica institucional 1927 en Tacuarembó, Treinta y Tres y Canelones, los hospitales departamentales. La obra siguió hasta completar hospitales o centros de salud departamentales en todas las ciudades del país. El primer esfuerzo mayor de la APN fue dedicado a la atención de los enfermos mentales en forma moderna. Si bien este fenómeno no está estudiado, sí sabemos dos cosas que jugaron su papel: el Manicomio Nacional, impresionante edificio inaugurado en 1882, representaba la vieja psiquiatría asilar y había sido erigido por los hombres de la caridad; y que la cátedra clínica más moderna o recientemente creada en aquel momento fue la de Psiquiatría (1908), con uno de los referidos universitarios progresistas a la cabeza, el doctor Bernardo Etchepare (1869-1925), secundado por un joven batllista y vigoroso universitario comprometido con este proceso político, el doctor Santín Carlos Rossi (1884-1936). Entre 1911 y 1912 se construyó la Colonia de Alienados, que representó a la nueva psiquiatría a cielo abierto, que pasará a llevar el nombre «Dr. Bernardo Etchepare» (1869-1925) luego de su muerte. Seguidamente, en 1912, se creó el primer servicio de puerta de urgencia en un hospital público en el Hospital Maciel, faro de la medicina nacional, lo que en los hechos devino en la creación de la Escuela de Cirujanos de urgencia en nuestro país. Y el año 1912 incorporó otra novedad removedora, la creación de la Escuela de Nurses, de estirpe universitaria, liderada por el médico cirujano Carlos Nery (1865-1927), que supo servir a la causa «solidarista y republicana» de la APN. La necesidad de este emprendimiento estaba dada nuevamente por los dos fenómenos que marcaron esta época en este terreno: desplazar o en este caso competir con las mujeres al servicio de la caridad, las hermanas o monjas del El Dr. Carlos Nery con el primer grupo de nurses británicas y las primeras alumnas del Hospital-Escuela de nurses hacia 1912. Archivo Nacional de la Imagen del SODRE Huerto del Hospital Maciel y las vicentinas, y la fuerte y creciente necesidad de contar con profesionales de la nueva enfermería de cuño inglés, que fue el modelo profesional que trajo al país Carlos Nery de su larga estancia en Inglaterra. Asimismo se organizó un nuevo servicio asistencial terapéutico para el estudio y el combate del nuevo flagelo del siglo XX, el cáncer: el Instituto de Radiología, erigido también en 1912 en el seno del Hospital Maciel, que de hecho ya era nuestro hospital escuela. En pocos años más se mejoró la asistencia maternal en la nueva Casa de la Maternidad, creada en 1915, en el seno del Hospital Pereira Rossell, que ampliaba sus servicios asistenciales para niños, iniciados en 1908, y expandía las prestaciones asistenciales locativamente estrechas que podía brindar el Hospital Maciel. Por otra parte, la mujer embarazada y madre de condición humilde estaba expuesta al peligro gravemente mortal de las prácticas abortivas y tenía que enfrentar el mundo laboral sin ninguna protección. Estos problemas fueron objeto de una seria y pertinaz preocupación por el obstetra y ginecólogo comprometido con este proceso político, el doctor Augusto Turenne (1870-1948). Se planificaron y se ampliaron o se construyeron otras colonias: la de Convalecientes y las de Vacaciones. Se construyeron los pabellones de Ginecología también en el Pereira Rossell por la acción mancomunada de un cirujano-ginecólogo benefactor, Enrique Pouey (1859-1939), y su equipo de la Clínica Ginecológica y la APN. 17 Sección I Toda esta titánica labor fue administrada junto con Scoseria por el abogado Carlos María Gurméndez (1884-1945), que continuó su tarea secundando al siguiente director de la APN, el doctor José Martirené (1868-1961), cirujano de niños que actuó clínicamente en el Hospital Pedro Visca durante muchísimos años. A su vez se construyó la preciosa Casa del Niño, todavía enhiesta. La adecuación del edificio del viejo Asilo de Mendigos en el nuevo Hospital Pasteur hacia 1922 determinó a su vez la creación del Asilo Luis Piñeyro del Campo, y en el mismo año se inauguró un nuevo Hospital de Niños a partir de la vieja enfermería del asilo de huérfanos Dámaso A. Larrañaga, el Pedro Visca. La sutil competencia y principalmente la complementación de la APN con la Facultad de Medicina fueron adecuadas y fructíferas. De este espíritu de convivencia intelectual y profesional al servicio del país nació el Boletín de la Asistencia Pública Nacional (1911-1931), la revista en la que se plasmaron todas las discusiones y concreciones de la APN. Esta también organizó el Primer Congreso Nacional de la Asistencia Pública en el año 1927 y publicó dos Memorias de su actuación, en 1913 y en 1922. En otro orden sociopolítico, en la Constitución nacional de 1918 aparece por vez primera entre las funciones del Consejo Nacional de Administración, una suerte de superministerio de gobierno, la de encargarse de la «Asistencia e Higiene de la población, cuya responsabilidad quedará en Consejos de carácter autónomo», como lo fueron el Consejo directivo de la APN y el Consejo Nacional de Higiene. Ambas palabras y servicios sociopolíticos (Asistencia e Higiene) aparecen por vez primera en nuestro texto constitucional. El gobierno en manos del Partido Colorado delegaba estas funciones en los profesionales universitarios de la medicina 18 Hacia una nueva dinámica institucional y el espíritu republicano y el buen funcionamiento de esos servicios públicos, tan caros para la ciudadanía, pasaban a formar parte de la Carta magna. Una lectura de esta cuestión puede verse del siguiente modo: la APN y la rectoría de la higiene pública no estaban políticamente partidizadas todavía. Eran una especie de servicios tan importantes y esenciales para la población que merecían entrar al corpus constitucional de la nación. La creación del Ministerio de Salud Pública y de ASSE Fue Joaquín de Salterain quien bregó por un ministerio de salud pública al menos desde 1921. Esta propuesta significó también una controversia de Salterain y sus visiones en política sanitaria con los hombres de la APN y la Facultad de Medicina. De hecho Salterain no formaba parte directamente del grupo de los profesionales universitarios comprometidos con el proceso político del batllismo republicanista y solidarista, y recordemos que su paciente y valiosa labor se centraba en el ámbito municipal. Pero la gran obra constructiva de la APN estaba en plena marcha en la década de 1920, de la mano del médico y cirujano de niños José Martirené (1868-1961), también graduado en París en la década de 1890. Y este fructífero y expansivo período de la APN dio paso en 1932 a la creación de un Consejo de Salud Pública que preparó la ley fundacional del MSP, creado por la ley 9202 en el año 1934. El hombre encargado de liderar este proceso político con fuerte tendencia a la partidización fue otro cirujano de formación completa, de espíritu conservador y muy afrancesado, el doctor Eduardo Blanco Acevedo (1884-1971). Había sabido servir solidaria y brillantemente como cirujano en Francia du- rante la primera guerra mundial, pero durante su período de auge profesional y político, que incluía su carrera como aspirante a la contienda política presidencial, pujó por favorecer la labor asistencial y rectora de la salud pública del Poder Ejecutivo en desmedro de la Universidad. Debemos tener presente que Blanco Acevedo pretendió sacar el Hospital de Clínicas, en pleno proceso de construcción (19301953), de la órbita universitaria para integrarlo al nuevo prestador de asistencia, el MSP. También de ese año data la Constitución de 1934, avalada en definitiva por un gobierno conservador y de cuño dictatorial del doctor Gabriel Terra (1873-1942). A pesar de esto, aparecen nuevas y más definiciones constitucionales —probablemente heredadas de la expansiva experiencia republicana de la APN— en torno a la asistencia estatal a los «indigentes» y a los obreros. Aparece en esta Constitución la palabra prevención, léxico moderno para incorporar los deberes de higiene pública y privada del Estado para con «todos» los habitantes del país. También aparece la palabra asilos para albergar indigentes de diferentes edades. Esta responsabilidad de «asilar» a los indigentes de cualquier edad en caso de desamparo grave había sido uno de los faros del servicio de los hombres y mujeres de la caridad. Recordemos nuestros viejos asilos de huérfanos y de mendigos de las décadas centrales del 1800, que fueron reconvertidos en centros asistenciales o correctivos precisa- Centro de salud de San Ramón en los 85 años de su inauguración. 19 Sección I mente en este período histórico del Uruguay en torno a su centenario republicano. Se podría afirmar que la creación del MSP conllevó, en el orden técnico-profesional, la fusión de las dos grandes áreas de la salud pública, la higiene y la asistencia. El organismo rector se convirtió en prestador al mismo tiempo, y viceversa.7 Si la «prevención» fue un léxico jurídico-político de este período, la «profilaxis» fue su equivalente médico sanitario, aunque se usaron los dos en ambos sentidos. En definitiva, la salud pública ascendió junto con esta Constitución promovida por un gobierno dictatorial a ministerio de Estado, y en este contexto también entró de lleno en la politización partidaria que manejaba el Estado. En las constituciones de 1942, 1952, 1967 y 1997 poco o nada varió doctrinal y políticamente en cuanto a salud pública. La evolución institucional y política de la Universidad de la República (Udelar), rebautizada por sus principales figuras de las décadas de 1910 y 1920 como Universidad de Montevideo, había puesto sobre la mesa de la agenda pública en esa época una vieja aspiración, la creación de un hospital universitario. No fue casualidad que su puesta en marcha se concretara paralelamente al desarrollo vertiginoso de la APN en la década de 1920. La piedra fundamental del Hospital de Clínicas se colocó en 1930 y a mediados de la década de 1950 un nuevo prestador de asistencia médico-quirúrgica abría sus puertas a la ciudadanía de bajos recursos. Hacia la salida de la segunda guerra mundial se crean organismos internacionales como la 7 En forma tal vez paradigmática, el MSP se quedó con el símbolo emblemático de la APN, la cruz verde. Los edificios trocaron sus emblemas y aparecieron en todos las todavía famosas chapas ovaladas esmaltadas de las dependencias públicas. En Montevideo y las ciudades del interior todavía se conservan rasgos y leyendas de la obra pionera de la APN. 20 Hacia una nueva dinámica institucional Organización Mundial de la Salud (OMS) que tendrán cada vez mayor influencia en las definiciones de los países en lo relacionado con la salud pública, la definición de estrategias como la de atención primaria de salud (1978) y, también, a nivel de la organización de los propios sistemas de salud. Cabe destacar, también, que hacia 1940 el país entró progresivamente en una etapa incubada durante al menos 20 años, caracterizada por la participación gremial de los médicos-cirujanos sindicalizados. Aquí cabe relacionar el nacimiento del Sindicato Médico del Uruguay (SMU) en 1920, liderado por el ya nombrado médico cirujano y obstetra Augusto Turenne, fiel seguidor del espíritu universitario scoseriano en pro de la APN. Los profesionales de la salud uruguayos decidieron abandonar mayoritariamente el ámbito que los reunía en el Club Médico organizado en la década anterior, de carácter principalmente cultural, y pasar a una organización gremial de más peso y responsabilidades. Esto conllevó una preocupación creciente por expandir los servicios de asistencia médica y la necesidad de organizar un «sistema» de asistencia médico-quirúrgica. La forma de trabajo para discutir y proponer que se dieron los profesionales agremiados fueron las Convenciones Médicas Nacionales, que empezaron en el año 1939 y continúan hasta nuestros días. La tónica de este tiempo está marcada por una diversificación creciente de los prestadores de servicios médicos públicos y privados y la ausencia de un sistema que regulara o armonizara la diversidad y disparidad de las prestaciones asistenciales. En las referidas Convenciones Médicas Nacionales se fue planteando la instauración de sendos seguros que garantizaran una asistencia universal para la ciudadanía y hasta la creación de un «sistema de salud». Otro resultado fundamental de este movimiento sociomédico fue la creación de la Federación Médica del Interior (FEMI) en el año 1966. Ya durante la dictadura cívico-militar que se iniciara en 1973, se crea la Dirección de Seguros Sociales por Enfermedad (DISSE), que cubría la atención a la salud de la población con empleo formal, por medio de la seguridad social, exclusivamente por medio de los prestadores de salud del subsector privado. Con el retorno a la democracia, entre 1984 y 1985, se gestó la creación de la Administración de los Servicios de Salud del Estado (ASSE), legislada en el año 1987. Primeramente ASSE se creó como un organismo «desconcentrado» con los cometidos de mejorar la gestión de la asistencia pública y poner en marcha un programa de espíritu laxo llamado Prestación Integral de Atención Médica. Al parecer, la creación de ASSE fue más un intento de mejora de gestión que de jerarquización de las funciones de la primigenia APN de estirpe batllista-progresista. La ley de creación de ASSE de 1987 no oculta la necesidad de adecuación del gobierno de la época ante la programación y la expansión de la atención primaria y la medicina familiar. Se podría destacar que, independientemente de las intenciones, la desconcentración mantuvo la imagen del MSP como prestador de servicios de salud y que, a pesar de los intentos de fortalecimiento de la gestión, no se produjo el aumento de la inversión como condición crítica de avance. En la década de 1990 se diseñaron propuestas de cambio del sistema de salud orientadas por las recomendaciones de los organismos internacionales afiliados a las concepciones neoliberales basadas en la pérdida de centralidad del Estado en la definición de las políticas públicas y en la supremacía del mercado. En el año 2005, con la asunción del Frente Amplio al gobierno nacional se asume como una de las reformas fundamentales a encarar la del sistema de salud. En la propuesta se recogen las demandas sociales y las luchas sindicales históricas que reclamaban un acceso equitativo de la población al sistema de salud. El proceso de reforma del sector salud iniciado en 2005 y la instalación del SNIS crearon nuevos desafíos. Uno de ellos centrado en la apertura de espacios de participación imbricados con la dinámica institucional nueva que se instalaba en el país. Las organizaciones de profesionales, particularmente el SMU y la FEMI, así como los gremios y sindicatos de la salud (Federación de Funcionarios de Salud Pública (FFSP) y Federación Uruguaya de la Salud (FUS)) nucleados en el PIT-CNT, habían aportado al diseño de la nueva institucionalidad y se hacía necesario un diálogo con estos actores sociales sobre el rumbo, los alcances y aspectos operativos de la reforma. Es destacable el surgimiento en este contexto de los movimientos de usuarios con alcance nacional que configuraron espacios de organización y articulación operativa y discursiva, con clara vocación de incidir en la agenda política e institucional del sector salud. Esta transformación se inscribe, también, en la visión de la Conferencia Sanitaria Panamericana que en el año 2002 establecía la necesidad de «Garantizar a todos los ciudadanos la protección social universal en materia de salud, eliminando o reduciendo al máximo las desigualdades evitables en la cobertura, el acceso y la utilización de los servicios y asegurando que cada uno reciba atención según sus necesidades y contribuya al financiamiento del sistema según sus posibilidades».8 8 26.ª Conferencia Sanitaria Panamericana, 54.ª sesión del Comité Regional, OPS, Washington D. C., 2002. Disponible en ‹http:// www.paho.org/spanish/gov/csp/csp26index_s.htm›. 21 Sección I Vista aérea de la Colonia de Convalecientes Gustavo Saint Bois, probablemente al momento de su inauguración en noviembre de 1928. Archivo Nacional de la Imagen del SODRE. La concepción de la salud como un derecho humano esencial, un bien público y responsabilidad indelegable del Estado y de los gobiernos está en la base de la reforma iniciada en 2005. Desde el punto de vista de la legislación, la Constitución vigente9 en su artículo 44 define que «el Estado legislará en todas las cuestiones relacionadas con la salud e higiene públicas, procurando el perfeccionamiento físico, moral y social de todos los habitantes del país. Todos los habitantes tienen el deber de cuidar su salud, así como el de asistirse en caso de enfermedad. El Estado proporcionará gratuitamente los medios de prevención y de asistencia tan solo a los indigentes o carentes de recursos suficientes». A pesar de esta formulación de la salud más como un deber que como un derecho, la ley 18211, de 2007, que crea el SNIS, retoma la 9 Constitución de 1967 con las modificaciones plebiscitadas el 26 de noviembre de 1989 y el 26 de noviembre de 1994, el 8 de diciembre de 1996 y el 31 de octubre de 2004. 22 Hacia una nueva dinámica institucional conceptualización de la salud como un derecho y establece en su artículo 1: «La presente ley reglamenta el derecho a la protección de la salud que tienen todos los habitantes residentes en el país y establece las modalidades para su acceso a servicios integrales de salud». En ese sentido se puede afirmar que este proceso constituye un progreso sustancial en la organización del sistema de salud en Uruguay, en el cual a través de la conformación del SNIS y de la nueva forma de financiamiento a través del Fondo Nacional de Salud (FONASA), se asegura la cobertura integral, independientemente de la capacidad de pago de los usuarios. En el marco de la reforma, la ley 18161, de descentralización de ASSE, creó las condiciones para fortalecerla institucional y presupuestalmente como el principal prestador integral del SNIS. En el marco de las tensiones que se mencionaron en la introducción de esta sección, entre las funciones de conducción y de prestación de servicios de salud, a partir de la reforma y con la ley 18161 se separa el MSP de ASSE «discriminando la función de rectoría y de conducción del sistema de la de provisión pública de servicios. Hasta su aprobación ambas funciones eran ejercidas por el MSP, con una misma figura institucional y jurídica. De este modo ASSE se transformó en un organismo público, estatal y autónomo del Ministerio, habilitado formalmente a establecer relaciones de complementariedad y competencia en condiciones de igualdad con el resto de los prestadores».10 Parte de los avances realizados en ASSE a partir de su creación como organismo descentralizado serán analizados en los siguientes capítulos del libro. Reflexiones finales Las bases científicas en las que se sustentó la APN creada durante el «impulso batllista» de finales del siglo XIX largo estuvieron dadas fundamentalmente por la investigación de las causas de las enfermedades infectocontagiosas y el higienismo científico, terapéutico, profiláctico y social. Las bases sociales del cambio de modelo de asistencia médico-quirúrgica estuvieron dadas por el desarrollo vigoroso de un entramado de profesionales universitarios uruguayos que bajo las premisas del solidarismo republicano de cuño francés pusieron buena parte de sus energías al servicio de la población más pobre y también con la finalidad de desplazar a los «hombres y mujeres de la caridad» en el go- 10 Tomado de Fernández Galeano M., Benia W., El derecho a la salud de los uruguayos. Cuadernos de Nuestro Tiempo. MEC, 2014: 32. bierno y administración hospitalaria en toda la República. La aparición del MSP, en época de empuje político conservador, fusionó los dos pilares básicos de la salud de la ciudadanía, la higiene y la asistencia. Ambas directrices convivieron dentro del MSP como las dos grandes «divisiones» de este ministerio, ejerciendo a la vez como prestador de asistencia y como rector de todos los servicios de salud. La lucha y los logros de la APN a partir de enero de 1911 por brindar servicios más justos y necesarios quedaron opacados por el peso político acaparador del MSP durante la segunda mitad del siglo XX. El principal problema que atravesó la organización de los servicios de salud a lo largo de todo el siglo XX radica en la propia concepción del derecho a la salud, y en la idea de que el Estado solo debe atender «a los indigentes o carentes de recursos suficientes», o sea la idea de un Estado que actúa manteniendo la impronta de la caridad pública orientada a brindar una salud «pobre para pobres». La ASSE pergeñada hacia los años 1985-1987 como servicio desconcentrado del MSP recobró entre los años 2005 y 2006 el espíritu institucional, solidario y republicano de la APN. Pero sobre todo fue la idea de defensa del derecho a la salud de todos los habitantes del país con servicios y prestaciones sanitarias de calidad la que empieza a construir una nueva época en los servicios de salud estatales. A lo largo de los siguientes capítulos podrá profundizarse en los avances que se produjeron en ASSE a partir de su creación como organismo descentralizado en el marco del SNIS y los desafíos que enfrenta. 23 Sección I Referencias bibliográficas BARRÁN, José Pedro (1992 y 1995). Medicina y Sociedad en el Uruguay del Novecientos. 1. El poder de curar; 2. La ortopedia de los pobres; y 3. La invención del cuerpo. Montevideo: Ediciones de la Banda Oriental, 3 volúmenes: 282, 258 y 347 pp. BURGUES ROCA, Sandra (2012). «Centenario de la Asistencia Pública Nacional (APN ) (1910-2010)», en Sesiones de la Sociedad Uruguaya de Historia de la Medicina, vol. XXIX, pp. 264-279. CAETANO, Gerardo (2011). La República Batllista. Montevideo: Ediciones de la Banda Oriental, 236 pp. COLLAZO, Isabel; PALUMBO, Leticia; SOSA, Ana María (2012). Hospital Pereira Rossell. Gestación y nacimiento de un hospital para niños y mujeres (1900-1930). Montevideo: Centro Hospitalario Pereira Rossell-ASSE, 423 pp. DA SILVEIRA, Pablo; MONREAL, Susana (2003). Liberalismo y jacobinismo en el Uruguay. La polémica entre José Enrique Rodó y Pedro Díaz. Montevideo: Taurus-Ediciones Santillana, S. A.Fundación Bank Boston Uruguay, 226 pp. FERNÁNDEZ GALEANO, Miguel; BENIA, Wilson (2014). El derecho a la salud de los uruguayos. Cuadernos de Nuestro Tiempo. MEC. FERRARI, José María (2010). «A 100 años de la ley de la Asistencia Pública Nacional (1910). Reflexiones sobre la Ley de la Asistencia Pública Nacional», en Sesiones de la Sociedad Uruguaya de Historia de la Medicina, vol. XXIX, pp. 178-203. Disponible en ‹http://www.smu.org. uy/dpmc/hmed/historia/articulos/100apn.pdf›. FIGARI, Enrique (dir.) (1906). Montevideo sanitario. Colección de leyes, decretos, ordenanzas y demás disposiciones sobre salubridad e higiene, vigentes en el Municipio de Montevideo. Montevideo: Dirección de Salubridad-Imprenta El Siglo Ilustrado, 307 pp. FUENTES, Guillermo (2010). «El sistema de salud uruguayo en la post dictadura: análisis de la reforma del Frente Amplio y las condiciones que 24 Hacia una nueva dinámica institucional la hicieron posible», en Revista Uruguaya de Ciencia Política, 19 (1): 119-142. GARCÍA BOUZAS, Raquel (2011). La república solidaria. Montevideo: Udelar-CSIC (Colección Biblioteca Plural), 166 pp. L AÍN ENTRALGO, Pedro (dir.) (1972). Historia universal de la medicina. Barcelona: Salvat Editores S. A., 7 volúmenes: 2607 pp. L ANTERNA, Washington (199x). Debido al pueblo: la historia del Hospital Galán y Rocha, H.E.L. [Hospital Escuela del Litoral] 1915-1965. Edición del autor, 148 pp. L ANTERNA, Washington; DEL PINO, Luisa (1994). Crónicas del Hospital Pinilla, Paysandú 18591977. Montevideo, edición de los autores, Imprenta Rosgal, 205 pp. LLOYD, Reginald (dir.) (1912). Impresiones de la República del Uruguay en el siglo Veinte. Historia, gente, comercio, industria y riqueza. London/ Woking (Surrey), Lloyds Greater Britain Publishing Company, Limited. Printed by Unwin Brothers, Limited, The Gresbam Press, 511 pp. MAÑANA CATTANI, Julio (1992). Historia del Sindicato Médico del Uruguay. Montevideo, edición del SMU, xxx pp. MAÑÉ GARZÓN, Fernando (1983). Pedro Visca, fundador de la Clínica médica en el Uruguay. Montevideo, edición del autor, impreso por Barreiro y Ramos, 2 volúmenes. — (1989). «Vilardebó (1803-1857) Primer médico uruguayo», en Primer curso de Fisiología experimental dictado por Claude Bernard; apuntes tomados por Teodoro M. Vilardebó, seguido de Vilardebó. Montevideo: Academia Nacional de Medicina-Fundación Beisso-Fleurquin, impreso en Talleres Gráficos Barreiro, 540 pp. MÁRQUEZ, Antonio M. (secretario de la Asistencia Pública Nacional) (1912). «Asistencia Pública [Nacional]», en Impresiones de la República del Uruguay en el Siglo Veinte, Reginald LLoyd (dir.), Londres, pp. 102-108. MARTIRENÉ, José (dir.) (1922). Asistencia Pública Nacional: Memoria de la Dirección General. Pe- ríodo 1916-1922. Montevideo: Talleres Gráficos A. Barreiro y Ramos. Barreiro y C.ª Sucesores. — (1927) Asistencia Pública Nacional. 1.er [Primer] Congreso y Exposición. Diciembre de 1927. Montevideo, sin pie de imprenta (folleto-catálogo-propaganda profusamente ilustrado) 206 pp. MORÁS, Luis Eduardo (2000). De la tierra purpúrea al laboratorio social: reformas y proceso civilizatorio en el Uruguay (1870-1917). Montevideo: Ediciones de la Banda Oriental, 226 pp. ORTEGA CERCHIARO, Elizabeth (2011). Medicina, religión y gestión en lo social. Un análisis genealógico de las transformaciones del Servicio Social en el Uruguay (1955-1973). Montevideo: Departamento de Publicaciones y CSIC de la Udelar, impreso en Tradinco, 218 pp. PIOTTI, Diosma et al. (1997). Historia de la Salud Pública en el Uruguay (1830-1895). Montevideo: Facultad de Ciencias Sociales (Udelar) y Oficina Panamericana de la Salud. Mecanografíado en «3 partes»: 88, 196 y 243 pp. PONS, Nora (1997). Hospitales y hospitalidad: apuntes de ayer. Reseña de la arquitectura hospitalaria en el Uruguay desde 1787 a 1928, calidad de humanización. Montevideo: Editorial Dos Puntos (edición de la autora), 59 pp. PORTILLO (h.), José (1995). «Historia de la medicina estatal en el Uruguay (1724-1930)», en Revista Médica del Uruguay, 11 (1): 5-18. POU FERRARI, Ricardo (2006). Profesor Augusto Turenne (1870-1948). Pionero de la obstetricia social en América Latina. Fundador y primer presidente del Sindicato Médico del Uruguay (1920). Montevideo: Sindicato Médico del Uruguay, 273 pp. POU ORFILA, Ricardo (2006). Juan Pou Orfila (1876-1947). Crónica de una pasión pedagógica. Montevideo, edición del autor, impreso en El Toboso s.r.l., 333 pp. ROSEN, George (1985). De la policía médica a la Medicina social. Traducción de Humberto Soto Mayor. México: Siglo XXI, 379 pp. SALTERAIN, Joaquín de (1921). El Ministerio de Salud Pública. Conferencia dictada en el Sindicato Médico del Uruguay. Montevideo: Tip. La Industrial. SCOSERIA, José (dir.) (1907). Comisión Nacional de Caridad y de Beneficencia Pública: sus establecimientos y servicios en 1905. República Oriental del Uruguay. Montevideo, Talleres de la Escuela Nacional de Artes y Oficios. — (dir.) (1913). La Asistencia Pública Nacional. Publicación oficial de la Dirección General. República Oriental del Uruguay. Montevideo: Talleres Gráficos A. Barreiro y Ramos. TURNES, Antonio L. (2014). «José René Martirené (1868-1961). Recopilación, notas e imágenes de A. L. Turnes (30-I-2014)», en ‹www.smu.org. uy›, 46 pp. TURNES, Antonio L.; BERRO ROVIRA, Guido (2012). Roberto Berro (1886-1956). El gran reformador de la protección de la infancia. Montevideo: Ediciones Granada, impreso en Tradinco, 368 pp. WILSON, Eduardo; MAÑÉ GARZÓN, Fernando (2009). Américo Ricaldoni (1867-1928). Artífice de la medicina uruguaya. Prólogos de Matías Pebet y Pablo V. Carlevaro. Montevideo: Ediciones de La Plaza (Colección Biografías), 398 pp. POU FERRARI, Ricardo; (GIL PÉREZ, Juan Ignacio) (2011). El profesor Enrique Pouey (1858-1939) y su época. Montevideo: Plus-Ultra, impreso en Tradinco, 742 pp. POU FERRARI, Ricardo; MAÑÉ GARZÓN, Fernando (2013). Carlos Nery (1865-1927). Médico, diplomático y fundador de la Escuela de Nurses del Uruguay. Montevideo: Plus-Ultra, 209 pp. 25 Sección II - Capítulo 3 26 Hacia una nueva dinámica institucional Sección II Una nueva dinámica institucional 27 Sección II - Capítulo 1 28 Hacia una nueva dinámica institucional Capítulo 1 ASSE en cifras. El principal prestador público de salud del Uruguay AUTORES: PABLO DE SANTA ANA, NATALIA PATISSON, GABRIEL REGALADO, ANA SOLLAZZO Poseer información es una cosa. Otra muy diferente es saber lo que significa y como utilizarla. Jeff Lindsay Introducción ASSE es un organismo descentralizado del MSP por la ley 18161 y se constituye como un prestador integral del SNIS. Entre sus cometidos está el de «Organizar y gestionar los servicios destinados al cuidado de la salud en su modalidad preventiva y tratamiento de los enfermos». (1) Es el principal prestador público de servicios de salud del Uruguay, con 1.266.03411 usuarios a los que da cobertura por medio de la mayor red instalada con más de 800 puntos de atención, en la que se destaca la gran extensión del primer nivel con centros de salud y policlínicas en todo el territorio nacional. Más de 60.000 personas toman contacto a diario con las instalaciones de ASSE, donde se realizan más de 20.000 consultas médicas, aproximadamente 150 intervenciones quirúrgicas, 50 partos y 470 egresos hospitalarios por día. ASSE juega un rol clave en la formación de re- cursos humanos, anualmente 7000 estudiantes de diferentes carreras del área de la salud se forman en sus servicios. En este capítulo se presenta información referida a la población usuaria, los recursos humanos y económico-financieros puestos en juego para prestar los servicios, así como los principales indicadores de producción. ¿Cómo nos organizamos? Desde su descentralización ASSE cuenta con un Directorio integrado por cinco miembros. Tres de ellos en representación del Poder Ejecutivo (presidente, vicepresidente y vocal) y dos miembros sociales (representante de los trabajadores y representante de los usuarios). La estructura organizativa de ASSE reconoce tres grandes áreas —asistencial, de recursos humanos y administrativa—, basadas en un criterio de departamentalización funcional, que reportan a una Gerencia General. El área asistencial sigue un criterio de departamentalización geográfico, que atendiendo a la gran amplitud de la cobertura territorial de la institución se estructura en cuatro regiones: región Norte, región Sur, región Este y región Oeste. Del área asistencial dependen además la Dirección de Unidades Especializadas Asistenciales y la Dirección de Salud Mental y Poblaciones Vulnerables. 11 Número de usuarios a diciembre del 2013. 29 Sección II - Capítulo 1 En el marco de la Planificación Estratégica se han definido la misión y la visión de la institución, como se expone en el capítulo 2. Gráfico 1. Porcentaje de usuarios de ASSE en el total de población del país Nuestra razón de ser, nuestros usuarios La caracterización de los usuarios de una organización de salud es un aspecto clave de su gestión ya que la producción de servicios debe dar respuesta a las necesidades y expectativas en salud de esa población. La población usuaria de ASSE representa el 37 % de la población del país, por lo que es el prestador de servicios de salud con mayor número de usuarios en Uruguay. Fuente: ECH 2013, ASSE 2013. 30 Hacia una nueva dinámica institucional Analizando la evolución del número de usuarios se observa que si bien este no tuvo una variación significativa desde el 2007, varió su modalidad de afiliación; aumentó la cantidad de usuarios cuya cobertura se asegura a tra- vés del Fonasa, estos pasaron de 18 467 en 2007 a 359 318 en 2013 (28,4 % de los usuarios). Esto convierte a ASSE en el prestador del SNIS más elegido por los usuarios (tabla 1). Tabla 1. Evolución del número de usuarios por tipo de afiliación a diciembre de cada año (2007-2013) Año Total Usuarios Usuarios Fonasa Porcentaje de usuarios FONASA 2007 1.301.347 18.467 1,42% 2008 1.210.592 96.402 7,96% 2009 1.245.341 132.184 10,61% 2010 1.226.422 152.766 12,46% 2011 1.212.588 221.783 18,29% 2012 1.220.111 291.559 23,90% 2013 1.266.034 359.318 28,38% Fuente: Elaboración propia. Del total de usuarios, 53 % son mujeres y 43 % hombres. En cuanto a la composición de la población según grandes grupos de edad, 21 % son usuarios menores de 15 años, 63 % usuarios con edades comprendidas entre 15 y 64 años, mientras que un 16 % son mayores de 64 años. La composición por edad y sexo se puede observar en la tabla 2. Tabla 2. Número de usuarios por grandes grupos de edad y sexo (diciembre 2013) Grupo de edad Hombres Mujeres Total usuarios Porcentaje Menores de 15 140.814 128.900 269.714 21,00% De 15 a 64 364.121 426.698 790.819 63,00% Mayores de 64 87.213 118.288 205.501 16,00% Total 592.148 673.886 1.266.034 100,00% Fuente: Elaboración propia. 31 Sección II - Capítulo 1 La distribución geográfica de la población según regiones puede observarse en la tabla 3. Tabla 3. Número de usuarios por región (2013) Región Usuarios Porcentaje Sur 478.212 37,80% Norte 287.534 22,70% Oeste 216.359 17,10% Este 185.582 14,70% No indicado 98.347 7,80% Total general 1.266.034 100% Fuente: Elaboración propia. La región Sur concentra el mayor número de usuarios, 502 732, seguida luego por la Norte 296 495, Oeste 239 420 y Este 188 234. Con relación a la distribución en los departamentos, el mayor número de usuarios se concentra en Montevideo y Canelones con 333 117 y 169 615, respectivamente. Si consideramos en cada departamento el peso relativo de los usuarios de ASSE con relación al total de la población del departamento, observamos que en Artigas, Tacuarembó, Paysandú, Salto, Cerro Largo, Rocha y Flores los usuarios superan en 50 % y en los departamentos de Río Negro y Treinta y Tres superan el 60 % de la población. Perfil de la población usuaria En 2013 se realizó un trabajo de caracterización de la población usuaria de ASSE en el que se describen sus principales características Tabla 4. Estimado del porcentaje de la población usuaria de ASSE según residencia del usuario por departamento con base en proyección del INE (diciembre 2013) N.° USUARIOS ASSE PROYECCIÓN DE POBLACIÓN INE (julio 2013) PORCENTAJE DE COBERTURA RÍO NEGRO 36.643 57.410 63,8 ARTIGAS 50.281 79.272 63,4 TACUAREMBÓ 56.994 99.087 57,5 SALTO 72.286 130.844 55,2 PAYSANDÚ 63.314 117.240 54,0 TREINTA Y TRES 25.923 49.265 52,6 FLORES 13.457 25.830 52,1 ROCHA 35.615 70.164 50,8 CERRO LARGO 46.696 92.454 50,5 RIVERA 53.620 115.044 46,6 FLORIDA 33.145 71.733 46,2 DURAZNO 28.920 63.464 45,6 LAVALLEJA 26.228 62.156 42,2 SORIANO 36.968 89.939 41,1 COLONIA 48.077 121.030 39,7 SAN JOSÉ 42.210 113.847 37,1 MALDONADO 53.772 157.832 34,1 CANELONES 169.615 543.324 31,2 MONTEVIDEO 333.117 1.332.472 25,0 NO INDICADO 39.153 n/c n/c TOTAL PAÍS 1.266.034 3.392.407 37,3 DEPARTAMENTO DE RESIDENCIA DEL USUARIO 32 Hacia una nueva dinámica institucional socioeconómicas, educativas y de vulnerabilidad social. El estudio tomó como base la Encuesta Continua de Hogares realizada en el año 2012, a partir de la base de datos de personas y hogares. (4) Para su mejor comprensión el análisis de las variables investigadas se realiza por regiones. Con relación a las características socioeconómicas de la población usuaria se observa que el 55 % pertenece al primer quintil12 de ingresos. 12 El quintil de ingreso se obtiene ordenando los hogares, según su ingreso, de menor a mayor. Luego se divide ese ordenamiento en cinco, formando los cinco quintiles correspondientes. Finalmente, se asigna a las personas el mismo quintil de ingresos que le corresponde al hogar que integran. Una persona integra el primer Esto implica que más de la mitad de los usuarios se encuentra entre el 20 % de los hogares de menores ingresos. Por su parte, 80 % de la población usuaria se concentra en los dos primeros quintiles de ingresos. (4) Esto muestra una diferencia con las instituciones de asistencia médica privada de profesionales (IAMPP) en las que el porcentaje de los usuarios que pertenecen al primer quintil es 14 % y al segundo quintil 22 %, mientras que el 64 % restante se distribuye entre los otros tres quintiles. quintil de ingresos si el hogar al que pertenece forma parte del 20 % de menores ingresos. Por su parte, quienes se encuentran en el quinto quintil de ingresos forman parte del 20 % de los hogares que perciben mayores ingresos. Tabla 5. Porcentaje de población usuaria de ASSE por quintil de ingreso según región. Quintiles Región Norte Región Este Región Sur Región Oeste Total ASSE 1 62,24% 55,12% 56,03% 47,97% 55,84% 2 22,72% 25,43% 23,12% 27,50% 24,19% 3 10,43% 11,67% 12,47% 15,40% 12,43% 4 3,48% 5,97% 6,34% 7,16% 5,77% 5 1,13% 1,82% 2,04% 1,97% 1,78% Total 100,00% 100,00% 100,00% 100,00% 100,00% Fuente: Elaboración propia con base en la ECH 2012. Gráfico 2. Usuarios de ASSE según sexo por quintil de ingreso (2012) Fuente: Elaboración propia con base en la ECH 2012. 33 Sección II - Capítulo 1 Se observa que la problemática vinculada a la pobreza alcanza mayoritariamente a las mujeres usuarias. Esto se repite en cada una de las regiones analizadas individualmente. Analizando su distribución por región se observa que en todas el porcentaje de usuarios de ASSE que pertenecen al primer o segundo quintil es superior al 75 %. En la región Norte se presentan los resultados más críticos ya que el 62 % de la población usuaria pertenece al primer quintil de ingresos. (4) Tabla 6. Usuarios de ASSE por quintil de ingreso según sexo. Quintiles Sexo Total % Acumulado 30,64% 55,84% 55,84% 10,61% 13,58% 24,19% 80,02% 3 5,67% 6,76% 12,43% 92,45% 4 2,70% 3,07% 5,77% 98,22% 5 0,93% 0,85% 1,78% 100,00% Total 45,11% 54,89% 100,00% Hombre Mujer 1 25,20% 2 Fuente: Elaboración propia con base en ECH 2012. Esta situación es sensiblemente diferente de la que enfrentan los prestadores privados. En la tabla 7 puede observarse que los dos prime- ros quintiles de ingresos solamente contienen al 35 % de la población usuaria. Tabla 7. Usuarios de prestadores privados por quintil de ingreso y según sexo. Quintiles Sexo Total % del total 127.664 277.481 14,21% 215.011 203.272 418.283 21,41% 3 214.074 226.376 440.450 22,55% 4 208.677 235.724 444.401 22,75% 5 173.753 198.959 372.712 19,08% Total 961.332 991.995 1.953.327 100,00% Hombre Mujer 1 149.817 2 Fuente: Elaboración de la DDI con base en la ECH 2012. Otros dos indicadores utilizados son la línea de pobreza y la línea de indigencia. Aquellas personas por debajo de la línea de pobreza son aquellas que no logran alcanzar el consumo correspondiente a la canasta básica definida por el INE. Por su parte, quienes se encuentran en situación de indigencia no logran cubrir con sus ingresos la canasta alimenticia básica, también definida por el INE. Entre la población usuaria de ASSE, el 30 % se encuentra por debajo de la línea de pobreza. La región Sur pre- 34 Hacia una nueva dinámica institucional senta un elevado porcentaje de población en esta situación, con niveles superiores al promedio de la institución. Aproximadamente 4 de cada 10 usuarios se encuentran en situación de pobreza. Por su parte, en la región Norte, 1 de cada 4 usuarios está en condición de pobreza. (4) Con relación a la situación ocupacional de la población usuaria de ASSE, un 37 % se declaró ocupado, mientras que un 10 % manifestó realizar trabajo no remunerado en su hogar. La tasa de actividad de los varones se presenta más elevada que la de las mujeres, y son estas quienes se encargan preferentemente del trabajo doméstico no remunerado. Entre quienes trabajan, se destacan los asalariados privados y los cuentapropistas con local o inversión; estos dos grupos representan más del 80 % de los ocupados totales. Un aspecto vinculado a la vulnerabilidad económica de las personas que se manifiesta fuertemente entre la población usuaria de ASSE es la informalidad. Solo el 28 % de los usuarios que declararon estar ocupados manifestó realizar aportes a la seguridad social. (4) En cuanto al nivel educativo de los usuarios, la máxima escolarización alcanzada por usuarios mayores de 24 años se concentra en primaria, y en menor medida en educación media. En cambio, solo un 3,3 % de los usuarios mayores de 24 años han alcanzado el nivel universitario o similar. Los números muestran un bajo nivel de instrucción con respecto al total del país. (4) el Hospital Vilardebó, las colonias psiquiátricas y el Programa de Atención para las Personas Privadas de Libertad. Asimismo, ASSE tiene en su órbita el Servicio Nacional de Sangre y el Laboratorio Dorrego, que produce medicamentos para los usuarios de la red. Todos estos centros forman una red de servicios basada en regiones de salud que contempla como uno de sus criterios prioritarios la integración de servicios de los tres niveles de atención (redes de atención de primer nivel departamentales y servicios de segundo y tercer nivel de atención), en conjunto con una serie de unidades que brindan servicios especializados a la población incluidas en dos direcciones que transversalizan la red (Salud Mental y Poblaciones Vulnerables, y Unidades Especializadas). Se busca favorecer la accesibilidad y continuidad asistencial, alineada con el cambio del modelo de atención y con la implementación del SNIS. La red de servicios de ASSE ASSE es el prestador con mayor capacidad instalada, conforma una red con presencia en todo el territorio nacional. El primer nivel de atención se conforma con más de 800 puntos de atención entre puestos de salud rural, consultorios, policlínicas y centros de salud, mientras que la atención de segundo y tercer nivel se brinda por medio de 44 hospitales. Se cuenta con hospitales especializados en pediatría y ginecología, traumatología, reumatología, atención a pacientes con cáncer, oftalmología y el área del adulto mayor. Se brindan prestaciones a poblaciones vulnerables (adultos mayores, pacientes psiquiátricos, pacientes adictos y personas privadas de libertad) en servicios como el Portal Amarillo, Red de unidades asistenciales de primer nivel georreferenciada. 35 Sección II - Capítulo 1 Tabla 8. Evolución de contratos entre 2005 y 2013 Año N° de Contratos 2005 21917 2006 23.445 2007 24.320 2008 27.645 2009 29.824 2010 31.096 2011 30.559 2012 32.837 2013 32.340 Fuente: Elaboración propia. Red de unidades asistenciales de segundo y tercer nivel e institutos especializados georreferenciados. Nuestros trabajadores Como se muestra en la tabla 8, ASSE cuenta al año 2013 con 32 340 contratos de trabajo,13 de los cuales 9295 son médicos (5738 son especialistas), 8810 corresponden a auxiliares y licenciados en Enfermería y los contratos no médicos suman un total de 14 235 entre los que se encuentran técnicos y administrativos. 13 Los contratos no se corresponden con el número de funcionarios, ya que un mismo funcionario puede tener más de un contrato para distintas funciones 36 Hacia una nueva dinámica institucional Históricamente ha existido un estrecho vínculo con la Udelar dado que los servicios de ASSE constituyen un campo de práctica para formación de profesionales, técnicos y auxiliares del área de la salud. En los últimos años este vínculo se ha potenciado a partir del programa Formación y Fortalecimiento de los Recursos Humanos de los Prestadores Públicos de Salud y convenios específicos, como se detalla en el capítulo 6. Esta fuerte asociación con las principales instituciones formadoras de recursos humanos en salud y el hecho de contar entre los funcionarios con un amplio plantel docente son algunas de las competencias distintivas de ASSE que añaden valor a la calidad técnica de los servicios que se prestan, como también el abordaje poblacional en el territorio mediante la conformación de equipos multidisciplinarios. ¿Con qué presupuesto? El gasto total de ASSE destinado a la atención de su población usuaria se ha incrementado sensiblemente en el período 2008-2013 gracias a un importante aumento del presupuesto asignado a la institución. Entre 2005 y 2013, el gasto ejecutado creció 352 % en términos corrientes y 152 % a precios del 2013. Como consecuencia, el gasto ejecutado por usuario se incrementó en la misma magnitud. Tabla 9. Gasto ejecutado en pesos corrientes y gasto obligado por usuario año (2005-2013). Año Usuarios Gasto ejecutado en miles de $ corrientes Gasto usuario por año ($) 2005 1.510.718 4.677.899 3.096 2006 1.484.543 6.033.132 4.064 2007 1.301.347 7.365.597 5.660 2008 1.210.592 9.612.527 7.940 2009 1.245.341 11.756.888 9.441 2010 1.226.422 13.706.449 11.176 2011 1.212.588 15.966.832 13.168 2012 1.220.111 18.304.002 15.002 2013 1.266.034 20.748.812 16.389 Fuente: Elaboración propia Gráfico 3. Gasto ejecutado (2005-2013) (en miles de pesos corrientes) Fuente: Elaboración propia. 37 Sección II - Capítulo 1 Gráfico 4. Gasto promedio por usuario por año (2005-2013) (en pesos corrientes) Fuente: Elaboración propia. Gráfico 5. Evolución de la ejecución presupuestal (2004-2014)* Fuente: MEF. * Proyección 2014. 38 Hacia una nueva dinámica institucional Una muestra de lo que ha sido la implantación del cambio del modelo de atención en ASSE es la mayor asignación de presupuesto al primer nivel de atención entre los años 2011 y 2013. El gasto por la Red de Atención de Primer Ni- vel (RAP) pasó de representar un 9,84 % a un 11,64 % del gasto ejecutado total de ASSE en el período 2011-2013 aumentando un 18,63 %. En valores absolutos pasó de 1 571 693 482 pesos a 2 414 770 482 pesos, como se puede observar en la tabla 10. Tabla 10. Gasto ejecutado total de ASSE y gasto ejecutado en pesos corrientes por las RAP AÑO GASTO EJECUTADO TOTAL GASTO EJECUTADO RAP % 2011 15.966.831.924 1.571.693.482 9,84% 2012 18.304.002.426 1.877.429.927 10,26% 2013 20.748.812.978 2.414.770.482 11,64% Fuente: Elaboración propia. Si observamos el gasto ejecutado por las RAP en cada región, la que mostró un mayor aumento fue la región Norte, que registró un incre- mento de 138,64 %, pasando de 85 879 237 pesos a 266 318 681 pesos. Tabla 11. Evolución del gasto ejecutado RAP en pesos corrientes por región (2011-2013) Región 2011 2012 2013 Sur 1.115.747.007 1.191.344.079 1.357.601.748 Norte 85.879.237 146.375.582 266.318.681 Este 150.852.686 228.177.036 343.786.891 Oeste 219.214.552 311.533.229 447.063.162 TOTAL 1.571.693.482 1.877.429.927 2.414.770.482 Fuente: Elaboración propia.. 39 Sección II - Capítulo 1 Gráfico 6. Evolución del gasto ejecutado RAP por región (2011-2013) Fuente: Elaboración propia. Inversiones En el período 2010-2013 se realizó un importante esfuerzo en materia de inversiones que permitió renovar o dotar de equipamiento a un importante número de unidades. Asimismo, la inversión en obras del período mencionado ha sido incremental, tanto en monto como en metros cuadrados. En la tabla 12 se muestra la inversión en equipamiento y obras en el período 2010-2013 a valores de diciembre del 2013. Dentro del ru- bro equipamiento se encuentran: mobiliario, material informático y equipamiento médico. Tabla 12. Inversión en equipamiento y obras en pesos a valores diciembre 2013 (2010-2013) Año Equipamiento Obras 2010 177.467.113 337.714.378 2011 305.447.561 438.787.636 2012 144.155.446 464.174.929 2013 90.618.948 727.680.307 Total 717.689.068 1.968.357.250 Fuente: Elaboración propia. 40 Hacia una nueva dinámica institucional Gráfico 7. Metros cuadrados construidos (2010-2013) Fuente: Elaboración propia. Como muestra el gráfico 7, en el período considerado se construyeron más de 48 000 metros cuadrados. Consultas En el año 2013 se realizaron 8 501 804 consultas en ASSE. Principales indicadores Se observa un aumento en el número total de consultas en el período 2008-2013 (gráfico 8), de casi 2,5 millones. Se pasó de 6 052 830 a 8 501 804 consultas. Se presentan los principales indicadores asistenciales de la institución. Estos ofrecen información sobre la actividad asistencial y su evolución en los últimos años. Si analizamos las consultas usuario año se observa que se pasa de un valor de 5 consultas usuario año en 2008 a casi 7 consultas usuario año en 2013. Seleccionamos indicadores clásicos de actividad y de estructura como las consultas, las intervenciones quirúrgicas, los egresos hospitalarios, los nacimientos y las camas de internación. Es importante destacar que, si bien el aumento correspondió tanto a las consultas programadas como a las de emergencia, las que muestran un mayor incremento son las primeras, en consonancia con el cambio de modelo de atención. ¿Cuál es nuestra actividad? 41 Sección II - Capítulo 1 Gráfico 8. Evolución del número de consultas (2003-2013) Fuente: Elaboración propia. Gráfico 9. Evolución del número de usuarios y número de consultas por usuario año (2001-2013) Egresos hospitalarios Si observamos los egresos hospitalarios para todos los tipos de cuidados, se registraron 158 655 para 2013, de los cuales 911 corresponden a internación domiciliaria, 2358 a cui- 42 Hacia una nueva dinámica institucional dados básicos, 147 659 a cuidados moderados y 7267 a CTI. Se registraron 126 egresos cada 1000 usuarios en el año 2013. Gráfico 10. Evolución del número de egresos cada 1000 usuarios y número de usuarios (2001-2013) Fuente: Elaboración propia. Cabe destacar que en el período 2010-2013 mejoró la gestión del recurso cama, aumentando el rendimiento de las camas de internación. Intervenciones quirúrgicas Las intervenciones quirúrgicas aumentaron en el período analizado. Pasaron de 48 716 en 2008 a 53 179 en 2013, según se muestra en el gráfico 11. Si relacionamos las intervenciones quirúrgicas con el número de usuarios, observamos un incremento de estas, que pasaron de 40 cada 1000 usuarios en 2008 a 42 cada 1000 en 2013. Gráfico 11. Evolución del número de intervenciones quirúrgicas (2003-2013) Fuente: Elaboración propia. 43 Sección II - Capítulo 1 Gráfico 12. Evolución del número de usuarios y número de intervenciones quirúrgicas cada 1000 usuarios (2001-2013) Fuente: Elaboración propia. Nacimientos Según información del Certificado Nacido Vivo Electrónico (CNVe), en el año 2012 nacieron 17 457 niños en los establecimientos de ASSE, lo que promedia 48 nacimientos por día en el país. De estos el 28 % fue por cesárea. El 26 % de las madres tenían 19 años o menos al momento del parto, y el 30 % de ellas tenían primaria como máximo nivel educativo alcanzado. Una gran parte de estos nacimientos ocurrió en el Centro Hospitalario Pereira Rossell, la maternidad que atiende más partos en el país. Camas ASSE tiene un total de 5726 camas en todo el país, distribuidas en distintos niveles de cuidado. 44 Hacia una nueva dinámica institucional El 72 % de las camas corresponden al sector de cuidados moderados, o internación convencional, para la asistencia del paciente en etapa aguda. Un gran diferencial con otros prestadores del sistema de salud son las camas destinadas para la asistencia de pacientes crónicos o en etapa de convalecencia, con escasa dependencia. Se cuenta con 1424 camas destinadas a cuidados básicos. En cuanto a los cuidados críticos, ASSE realizó una inversión en aumentar su dotación de camas para la atención de pacientes agudos con riesgo de vida, pasando de 72 camas en 2007 a 133 camas en 2013. Lo que en conjunto con aquellas destinadas a cuidados pediátricos y neonatales totaliza 185 camas de cuidados críticos. Gráfico 13. Evolución del número de camas en CTI de adultos (2005-2014) Fuente: Elaboración propia. ¿Qué opinan nuestros usuarios? Un aspecto relevante en la gestión de las organizaciones sanitarias es el grado de satisfacción de sus usuarios. En este sentido ASSE realiza periódicamente encuestas de percepción de la satisfacción de los usuarios en el marco de las obligaciones asumidas en el compromiso de gestión firmado con la Junta Nacional de Salud (Junasa). (5) En 2012 se exploró la satisfacción de los usuarios en los servicios de primer nivel de atención (policlínica, médico general o especialista, médico a domicilio o urgencia centralizada). De los resultados de esta encuesta se destaca un alto nivel de satisfacción general con la atención. Más de la mitad declararon estar muy satisfechos. El alto nivel de satisfacción se debe en la mayoría de los casos a la conformidad con la actuación del médico tratante. Si bien existe disconformidad con el tiempo de espera de las consultas, elemento compartido con el resto del sistema y en el que se está trabajando para mejorar, un 60 % de los usuarios entrevistados consideran que es adecuada la disponibilidad de horarios para acceder a consulta con profesionales. Se observa también una tendencia de los usuarios a permanecer en ASSE y elegirlo como prestador para cuidar su salud, lo que además se objetiva en el aumento sostenido de los afiliados Fonasa entre los años 2008 y 2012. Referencias bibliográficas 1. Ley de creación de ASSE como servicio descentratizado 18161 del 29 de julio de 2007, disponible en ‹http://www.parlamento.gub.uy/leyes/ AccesoTextoLey.asp?Ley=18161&Anchor=›. Consultada el 17 de abril de 2014. 2. ASSE, Dirección de Desarrollo Institucional. Informe de Situación. Documento Técnico. Noviembre de 2011. 3. ASSE. Plan Estratégico de ASSE 2011-2014. Documento interno. 4. ASSE. Dirección de Desarrollo Institucional. Caracterización de la población usuaria. Documento técnico. Abril de 2014. 45 Sección II - Capítulo 2 46 Hacia una nueva dinámica institucional Capítulo 2. Plan Estratégico y Red Integrada de Servicios de Salud de base Regional. La hoja de ruta AUTORA: ESTELA HARISPE Una visión compartida no es una idea. […] Es una fuerza en el corazón de la gente, una fuerza de impresionante poder. Puede estar inspirada por una idea, pero si es tan convincente como para lograr el respaldo de más de una persona cesa de ser una abstracción. Es palpable. La gente comienza a verla como si existiera. Pocas fuerzas humanas son tan poderosas como una visión compartida. Peter Senge Introducción Los sistemas de salud están inmersos en contextos cambiantes que exigen su adecuación permanentemente para enfrentar, entre otros factores, la evolución demográfica, los cambios epidemiológicos, los avances tecnológicos, los costos crecientes, el mayor acceso de la población a los servicios sanitarios y el aumento de la información y expectativas de los usuarios. En las últimas décadas los resultados en calidad y equidad de los sistemas de salud son cuestionados, la sociedad reclama el efectivo ejercicio del derecho a la salud y aumenta la presión sobre los gobernantes, gestores y trabajadores, que se ven desafiados a adecuar sus políticas y acciones a este nuevo contexto. Los sistemas de salud de América Latina se vinculan históricamente a los modelos occidentales de protección social, pero, a diferencia de estos últimos, se orientaron hacia estratos específicos de la población agrupada por clase social, ingresos, ocupación, inserción en el mercado laboral, etc., generando un arre- glo no integrado de subsistemas que condujo a su mayor segmentación y fragmentación.14 Esto afectó profundamente su desempeño en cuanto a la garantía de los derechos y el grado de acceso a los servicios de distintos estratos de la población. (1) La situación demográfica y epidemiológica del Uruguay presenta un conjunto de desafíos. Uruguay tiene una población estabilizada en torno a los 3 millones de habitantes, enveje14 «La segmentación es la coexistencia de subsistemas con distintas modalidades de financiamiento, afiliación y provisión de servicios de salud, cada uno de ellos “especializado” en diferentes segmentos de la población de acuerdo con su inserción laboral, nivel de ingreso, capacidad de pago y posición social. Este tipo de organización institucional consolida y profundiza la inequidad en el acceso a la atención de salud entre diferentes grupos de población…» «La fragmentación del sistema de provisión de servicios de salud es la coexistencia de varias unidades o establecimientos no integrados dentro de la red sanitaria asistencial. La presencia de numerosos agentes de salud que operan en forma desintegrada no permite la adecuada normalización de los contenidos, la calidad y el costo de la atención y conduce a la formación de redes de provisión de servicios que no funcionan de manera coordinada, coherente, o sinérgica, sino que tienden a ignorarse o competir entre sí, lo que genera incrementos en los costos de transacción y promueve una asignación ineficiente de los recursos en el sistema como un todo» (OPS-OMS). Tomado de : «Las políticas públicas y los sistemas y servicios de salud». Salud en la Américas. Capítulo 4. p. 319. Washington D. C., 2007. 47 Sección II - Capítulo 2 cida, con una expectativa de vida cercana a los 80 años, y una alta mortalidad y morbilidad por enfermedades crónicas. Ostenta la tasa de mortalidad por cáncer más alta de las Américas, 219 por 100 000 habitantes, duplicando el promedio de América Latina (93,8), superior a la de Argentina (143) y Brasil (101). Las tasas de mortalidad por enfermedades cerebro-vasculares y cardíacas son también las más altas de la región, con 85,8 por 100 000 y 72,3 por 100 000 habitantes, respectivamente. (2) La implementación del SNIS iniciada en Uruguay a partir del 2005 ha tenido como objetivo fundamental avanzar en la cobertura universal de la salud de los uruguayos, con equidad y calidad, garantizando la salud como un derecho de todos los ciudadanos del país. La construcción de un modelo de atención en una lógica de redes basadas en la estrategia de atención primaria en salud (APS) que supere la segmentación y fragmentación surge como una necesidad ineludible. El rol del Estado en la prestación de los servicios de salud es un tema de debate en la cons- 48 Hacia una nueva dinámica institucional trucción de los sistemas de salud. Uruguay ha optado por un sistema integrado en el que ASSE deja de ser «el prestador de los pobres» para convertirse en un prestador integral elegible por todos los ciudadanos. Sin embargo ASSE es un prestador que presenta particularidades, ya que, además de ofrecer las prestaciones obligatorias de todos los prestadores integrales, mantiene por mandato constitucional el deber de atender a los «carentes de recursos», ejercer la coordinación de los servicios públicos de salud y ser el brazo ejecutor de políticas de salud para atender poblaciones vulnerables o problemas emergentes. Opera entonces como garante del cumplimiento de los lineamientos de la rectoría del sistema en políticas de salud, calidad de la atención y ejercicio de derechos por los usuarios. Asumir ese rol, ahora como organismo descentralizado, guiado por los principios rectores del SNIS y los cometidos asignados en su ley constitutiva, implicó para ASSE iniciar un período de importantes cambios institucionales. Principios rectores y objetivos del SNIS. Ley 18211 de creación del Sistema Nacional Integrado de Salud Son principios rectores del Sistema Nacional Integrado de Salud (artículo 3): Î La promoción de la salud con énfasis en los factores determinantes del entorno y los estilos de vida de la población. Î La intersectorialidad de las políticas de salud respecto del conjunto de las políticas encaminadas a mejorar la calidad de vida de la población. Î La cobertura universal, la accesibilidad y la sustentabilidad de los servicios de salud. Î La equidad, continuidad y oportunidad de las prestaciones. Î La orientación preventiva, integral y de contenido humanista. Î La calidad integral de la atención que, de acuerdo a normas técnicas y protocolos de actuación, respete los principios de la bioética y los derechos humanos de los usuarios. Î El respeto al derecho de los usuarios a la decisión informada sobre su situación de salud. Î La elección informada de prestadores de servicios de salud por parte de los usuarios. Î La participación social de trabajadores y usuarios. Î La solidaridad en el financiamiento general. Î La eficacia y eficiencia en términos económicos y sociales. Î La sustentabilidad en la asignación de recursos para la atención integral de la salud. Son objetivos del Sistema Nacional Integrado de Salud (artículo 4): Î Alcanzar el más alto nivel posible de salud de la población mediante el desarrollo integrado de actividades dirigidas a las personas y al medioambiente que promuevan hábitos saludables de vida, y la participación en todas aquellas que contribuyan al mejoramiento de la calidad de vida de la población. Î Implementar un modelo de atención integral basado en una estrategia sanitaria común, políticas de salud articuladas, programas integrales y acciones de promoción, protección, diagnóstico precoz, tratamiento oportuno, recuperación y rehabilitación de la salud de sus usuarios, incluyendo los cuidados paliativos. Î Impulsar la descentralización de la ejecución en el marco de la centralización normativa, promoviendo la coordinación entre dependencias nacionales y departamentales. Î Organizar la prestación de los servicios según niveles de complejidad definidos y áreas territoriales. Î Lograr el aprovechamiento racional de los recursos humanos, materiales, financieros y de la capacidad sanitaria instalada y a instalarse. Î Promover el desarrollo profesional continuo de los recursos humanos para la salud, el trabajo en equipos interdisciplinarios y la investigación científica. Î Fomentar la participación activa de trabajadores y usuarios. Î Establecer un financiamiento equitativo para la atención integral de la salud. 49 Sección II - Capítulo 2 Cometidos de ASSE. Ley 18161 de creación de la Administración de los Servicios de Salud del Estado como servicio descentralizado nen los habitantes de la República, de conformidad con el artículo 44 de la Constitución de la República, así como a quienes se comprometa a brindar servicios para lo que está habilitada, dentro del marco de los programas nacionales elaborados por el Poder Ejecutivo a través del Ministerio de Salud Pública y las leyes de conformación del Sistema Nacional Integrado de Salud. Son cometidos de ASSE (artículo 4): Î Organizar y gestionar los servicios destinados al cuidado de la salud en su modalidad preventiva y el tratamiento de los enfermos. Î Ejercer la coordinación con los demás organismos del Estado que prestan servicios de salud, procurando al máximo accesibilidad, calidad y eficiencia, evitando superposiciones o duplicaciones. Î Formar parte del Sistema Nacional Integrado de Salud previsto en el artículo 264 de la ley 17930, de 19 de diciembre de 2005, al que contribuirá en su implementación. Î Brindar los servicios de salud establecidos en la ley 9202, de 12 de enero de 1934, que regula los servicios prestados por el Ministerio de Salud Pública y que, hasta la vigencia de la presente ley, eran cumplidos por el órgano desconcentrado Administración de los Servicios de Salud del Estado (ASSE). Î Desarrollar el cumplimiento de los derechos en materia de salud que tie- 50 Hacia una nueva dinámica institucional Î Cumplir los cometidos previstos en el literal anterior a través de una organización que cubra y coordine adecuadamente el nivel nacional y los niveles departamentales y locales, y que abarque las diversas etapas de la atención integral en materia de salud, contribuyendo a la promoción, prevención, diagnóstico precoz y tratamiento oportuno, recuperación, rehabilitación y cuidados paliativos. Î Efectuar y mantener actualizado un diagnóstico sobre el estado de salud de sus usuarios y las circunstancias socioeconómicas y culturales que puedan condicionar sus niveles, elaborando las estrategias más adecuadas para la superación de estos. Î Contribuir, mediante planes adecuados de difusión, al cambio voluntario de las prácticas, actitudes y estilos de vida que ponen en riesgo la salud. Plan Estratégico, construyendo el camino tes tras objetivos comunes, haciendo posible su posterior operativización. (3) (4) La gestión estratégica en el ámbito de los sistemas y servicios de salud es una herramienta potente para enfrentar las actuales incertidumbres y tensiones. Posibilita en organizaciones complejas la reflexión compartida de actores claves y la toma de decisiones colectivas entre diversos niveles jerárquicos generando un plan que permite alinear (si es usada junto con otras herramientas de gestión) a sus integran- En el ámbito público, el país está transitando desde hace varios años el camino de la gestión por resultados bajo la dirección de la Oficina de Planeamiento y Presupuesto (OPP) para dar cuenta a la ciudadanía del uso de los recursos asignados. (5) La Planificación Estratégica es concebida, en este marco, como una herramienta imprescindible para cumplir estos objetivos, (6) como se muestra en el esquema siguiente. Procesos propuestos para el Modelo de UPE: integración en un ciclo continuo de planificación, monitoreo y aprendizaje Lineamientos de gobierno Proceso 1: Planificación Estratégica y Presupuestal Pautas OPP Revisión de la estrategia Evaluaciones de intervenciones de política pública Formulación de la estrategia Pautas OPP, MEF y ONSC Rendición de cuentas Pautas OPP, MEF y ONSC Formulación presupuestal Comunicación interna de la estrategia Control de Gestión Discusión Parlamentaria Ejecución de la estrategia y operaciones Proceso 4: Rendición de Cuentas Proceso 3: Control de Gestión Formulación de Planes de Acción de UE Formulación de Planes de Acción de Inciso Presupuesto aprobado Principales insumos externos a los Procesos Subprocesos UPE Proceso 2: Formulación de Planes de Acción Fuente: Documento de AGEV-OPP. Propuesta de Modelo para Unidad de Planificación Estratégica y Evaluación, 2011. 51 Sección II - Capítulo 2 El Directorio de ASSE resolvió en el 2010 realizar un profundo proceso de reflexión con los distintos niveles de dirección del organismo que le permitiera analizar la razón de ser de la institución, su perspectiva de futuro y las estrategias para alcanzarla en el nuevo contexto del SNIS. equidad en la atención a la salud de sus usuarios. Î Cultura burocrática y centralizada. Su carácter de institución pública implica el mandato de cumplimiento de los cometidos legales y normativos, lo que representa para los ciudadanos una garantía de atención a su salud (más allá de sus posibilidades económicas) y de transparencia en su gestión. Sin embargo la cultura institucional burocrática, con escasa definición de procesos internos y alta dependencia del nivel central para resolver los temas asistenciales y administrativos, genera lentitud e ineficiencia. Î Escasos mecanismos de desarrollo, motivación y gestión de los recursos humanos. Los casi 30 000 trabajadores de ASSE tienen un importante valor técnico y compromiso con la función, sin embargo las escasas políticas de capacitación, con sistemas de gestión poco eficientes, no facilitan su mejor rendimiento, desarrollo y motivación. Î Distribución del presupuesto por gasto histórico. La distribución presupuestal respondiendo al gasto histórico de las unidades ejecutoras y no a la planificación territorial de necesidades de salud de la población no favorece el desarrollo armónico y colaborativo ni el buen uso de los recursos. Con el apoyo técnico del Área de Gestión y Evaluación del Estado (AGEV) de la OPP, ASSE llevó adelante durante el año 2011 la primera etapa de la Planificación Estratégica, con la participación de más de 100 integrantes de los niveles de dirección y gestión de la institución. En este proceso se identificaron varios aspectos estructurales y culturales presentes en la organización que debían ser modificados para lograr los cometidos institucionales. Î Î Un modelo de atención centrado en el abordaje de la patología aguda con un enfoque biologicista e individual, que se desarrolla fundamentalmente en el ámbito hospitalario basado en la hiperespecialización médica. Esto dificulta el desarrollo de una atención integral a la salud enfocada en las necesidades de los individuos, las familias y las comunidades y el desarrollo de las estrategias de promoción y prevención. Dificultades en la organización y coordinación de la atención a la salud. Su dimensión, su extensión y dispersión geográfica son importantes fortalezas de la institución, pero, dada la escasa coordinación y planificación de desarrollo conjunto de sus unidades asistenciales, se produce superposición de servicios en algunas regiones del país y carencia en otras, lo que genera fragmentación e in- 52 Hacia una nueva dinámica institucional Teniendo en cuenta los aspectos estructurales y culturales mencionados y como parte del proceso de Planificación Estratégica, se definen en el 2012 la misión, la visión y los objetivos estratégicos que trazaron la hoja de ruta de los próximos años. (7) Misión institucional Somos el principal prestador estatal de atención integral a la salud,* con una red de servicios en todo el territorio nacional que contribuye a mejorar la calidad de vida de sus beneficiarios y lidera el cambio del modelo asistencial de acuerdo a los postulados del Sistema Nacional Integrado de Salud. *Atención integral a la salud: promoción, prevención, diagnóstico, tratamiento oportuno y rehabilitación. Visión institucional Ser la organización referente en atención a la salud a nivel nacional que promueva una atención humanizada, de acceso equitativo y que brinde un servicio de excelencia. Los 32 objetivos estratégicos definidos dan cuenta del futuro hacia el cual caminar, con metas claras, realistas y desafiantes, para que la institución viabilice el cumplimiento de su misión y visión. Estos objetivos dan continuidad a los principales lineamientos que se venían desarrollando en la institución desde el período anterior pero enfatizan aspectos considerados relevantes en el contexto actual y proponen nuevos desafíos de mediano y largo plazo. Red Integrada de Servicios de Salud de base Regional El Directorio de ASSE aprobó en diciembre del 2012 el proyecto de Red Integrada de Servicios de Salud de base Regional ( RISS-R ) (8) para implementar el primer objetivo estratégico del plan: «Planificar la red de servicios de salud de ASSE, basada en regiones de salud, que favorezca la accesibilidad y continuidad asistencial, alineada al cambio del modelo de atención y a la implementación del SNIS». Esta propuesta es considerada transversal y vertebradora de todo el Plan Estratégico, y así se encuentra destacada en la misión institucional. Plantea un cambio profundo en la organización de los servicios de la institución. Se enmarca en una política de gobierno nacional que impulsa la regionalización y la descentralización del Estado como forma de potenciar el desarrollo equitativo del país y la eficiencia en el uso de los recursos. Por otra parte, ofrece una estrategia para operativizar el cambio de modelo de atención basado en los valores y principios de atención primaria y superar la fragmentación de la atención. Objetivos del proyecto RISS: Î Optimizar los procesos asistenciales asegurando la equidad, oportunidad y continuidad de la atención. Î Avanzar en el desarrollo de servicios adecuados a las necesidades de la población de cada región del país. Î Mejorar la resolutividad y eficiencia de los servicios asistenciales regionales mediante la complementación de los recursos existentes en su región y la descentralización de la gestión de los procesos administrativos. 53 Sección II - Capítulo 2 El proyecto toma elementos conceptuales de la propuesta de redes integradas de servicios de salud de la Organización Panamericana de la Salud (OPS) (9) e incluye para su implementación el cumplimiento de atributos fundamentales para su desarrollo, que se organizan para facilitar su exposición y comprensión en las siguientes dimensiones: 54 Hacia una nueva dinámica institucional Î Modelo de atención Î Gobernanza y estrategia Î Organización y gestión Î Desarrollo humano Î Asignación e incentivos De esta manera, el Plan Estratégico integra los objetivos de la RISS-R, con su centro en el cambio de modelo de atención y cuatro pilares para su desarrollo, con lo que genera una matriz de objetivos sinérgicos. PLAN ESTRATÉGICO CON DIMENSIONES Y OBJETIVOS DIMENSIÓN DE ABORDAJE OBJETIVOS ESTRATÉGICOS Promover al primer nivel como puerta de entrada que coordina e integra la atención longitudinal a lo largo de todos los ciclos de vida. Definir redes de servicios con población y territorio a cargo y avanzar en el diagnóstico de las necesidades de salud de su población. MODELO DE ATENCIÓN Avanzar en la creación de un modelo de atención que asegure la calidad, accesibilidad, equidad y eficiencia de los servicios de salud. RED INTEGRADA DE SERVICIOS DE SALUD DE BASE REGIONAL Contar con una amplia gama de servicios en cada región, acorde con las necesidades de salud de la población de la RISS-R, que integre los programas prioritarios y promueva la prestación de servicios en el lugar más apropiado. Definir una estrategia de promoción de salud en la que la educación para la salud sea el factor estructurante, que promueva cambio de los estilos de vida. Desarrollar mecanismos de coordinación asistencial que aseguren la continuidad de la atención. Implementar un plan de complementación público-público y públicoprivado en términos equitativos aprovechando las sinergias y racionalizando la incorporación de recursos en beneficio del usuario. Desarrollar un sistema de gobierno regional con capacidad para la toma de decisiones colaborativas. GOBERNANZA Y ESTRATEGIA Desarrollar una estrategia compartida de trabajo colaborativo e intersectorial con participación social que permita el abordaje de los problemas de salud de la población. Potenciar el relacionamiento y la participación de usuarios y trabajadores en el ejercicio responsable de deberes y derechos como forma de mejorar la calidad de la atención y las condiciones de trabajo. Amplificar y poner en valor la imagen institucional a nivel local y nacional promoviendo una estrategia de gestión del éxito. Desarrollar el trabajo intersectorial para el abordaje de los determinantes sociales de la salud. 55 Sección II - Capítulo 2 PLAN ESTRATÉGICO CON DIMENSIONES Y OBJETIVOS Redefinir los aspectos estructurales de la organización necesarios para asegurar la equidad y continuidad asistencial. Construir la centralidad normativa sustentada en un diseño de procesos únicos que posibilite su descentralización operativa y control, habilitando centralmente políticas de estímulos locales. ORGANIZACIÓN Y GESTIÓN Desarrollar y consolidar los sistemas de gestión y de información que permitan una gestión profesional y la descentralización administrativa de los procesos claves, mejorando su eficiencia y control. Desarrollar un programa de mejora de la gestión enfocado en la «gestión de calidad» de los servicios de ASSE. Implementar un sistema integral de compras que contemple las modalidades centralizada/descentralizada propiciando la eficacia y eficiencia y asegurando la transparencia en todas las etapas del proceso. Diseñar y ejecutar un plan integral de obras y equipamiento que incluya las incorporaciones y el mantenimiento preventivo y correctivo. Desarrollar sistemas de información integrados para la mejora de la gestión. Construir una política comunicacional alineada con el plan de desarrollo, instrumentando una estrategia sostenida, coherente y de largo plazo que aborde la comunicación interna. RED INTEGRADA DE SERVICIOS DE SALUD DE BASE REGIONAL Avanzar en la definición de la carrera funcional. Definir un plan de capacitación y adecuación de competencias alineado con el Plan Estratégico definido por ASSE. DESARROLLO DE CAPITAL HUMANO Establecer una política de gestión que promueva el desarrollo humano y profesional de las personas y la adecuación de sus competencias, utilizando mecanismos que aseguren la transparencia y equidad de oportunidades. Definir el reglamento de funcionarios de ASSE y promover la formulación del estatuto único del trabajador de la salud. Promover políticas de complementación en la contratación de recursos humanos entre prestadores del SNIS fundamentalmente en aquellos lugares en donde esos recursos son escasos. Trabajar coordinadamente con el MSP e instituciones educativas para la formación de los recursos humanos necesarios para la adecuada implementación del SNIS. Definir e implementar un sistema de distribución de recursos basado en una red planificada de servicios que incentive la sustentabilidad regional con eficacia y eficiencia. RECURSOS Construir un sistema de distribución de recursos que tome en cuenta la población a asistir, la cartera de servicios y los costos de producción, incentivando la eficacia y eficiencia. Tener disponible y accesible la información referente a la canasta de prestaciones de servicios de ASSE, con un criterio uniforme para todas las unidades asistenciales de ASSE. Establecer una política de aranceles para los servicios brindados a los usuarios, el intercambio entre unidades ejecutoras y con otros prestadores. Diseñar y ejecutar un plan de inversiones (infraestructura y equipamiento), asegurando una adecuada distribución nacional con criterio de regionalización y alineado con la red asistencial planificada. 56 Hacia una nueva dinámica institucional En el desarrollo de los siguientes capítulos del libro, se hará referencia a los conceptos centrales, los objetivos planteados y logros obtenidos en las distintas dimensiones de abordaje. Las RISS-R como estrategia del cambio de modelo de atención Desde el 2005 se dieron pasos fundamentales hacia el cambio de modelo de atención. Este tuvo como hitos fundamentales la creación de la RAP de Montevideo como unidad ejecutora unificadora de los servicios de primer nivel de atención, y la creación de la figura del coordinador de la Red de ASSE en cada departamento del interior. La consolidación de la RAP de Montevideo incorporó el Servicio de Salud de Asistencia Externa y los médicos de familia dependientes de la Unidad Nacional de Medicina Familiar. En los inicios de su gestión, planteaban seis ejes estratégicos para avanzar en este cambio: reorganización de la base territorial, fortalecimiento de la resolutividad del primer nivel, diseño y ejecución de programas priorizados, implementación de una política de recursos humanos, coordinación intersectorial e interinstitucional y participación de la comunidad organizada. (10) Los coordinadores de la red de ASSE del interior tuvieron logros en aspectos de atención a la salud de la población rural, incremento de recursos asignados al primer nivel de atención, integración de mesas interinstitucionales, formación de Consejos Consultivos Departamentales con integración de efectores públicos y privados, entre otros. Estas experiencias tomaron para su desarrollo los elementos fundamentales de los sistemas de salud basados en APS y del conocimiento acumulado en la institución durante décadas de aplicación de diferentes perspectivas de esta estrategia. Durante el período 2005-2010, los avances obtenidos y las limitaciones que enfrentaron los coordinadores del interior para gestionar directamente los recursos en territorio sentaron las bases para que en la ley de presupuesto del 2010 se creara una RAP en cada departamento del país como unidad ejecutora con recursos propios. Las RAP departamentales lograron en su primer año conformarse como unidades administrativas y comenzar a organizar sus recursos para la atención de la salud de la población a su cargo. (11) Realizaron inicialmente un diagnóstico de situación y comenzaron a desarrollar proyectos y programas con énfasis en la promoción y prevención de salud. A nivel hospitalario, se definieron en el interior del país polos regionales para algunos procesos asistenciales y se dotaron de mayores recursos para mejorar su resolutividad. Se desarrollaron o rediseñaron, en varios hospitales, servicios con un enfoque en la calidad asistencial y la gestión por procesos. En esta concepción se puso especial énfasis en mejorar la accesibilidad y la satisfacción de las necesidades de los usuarios, extendiéndose entonces los servicios de internación domiciliaria, servicios de cirugía del día y servicios de diagnóstico rápido para patologías específicas, entre otros. En el proceso de Planificación Estratégica se planteó que, a pesar de los importantes avances obtenidos, persistían dificultades de articulación y coordinación de la atención. Se identificó como una de las causas de estas dificultades la existencia en un mismo territorio de servicios de primer, segundo y tercer nivel de atención dependientes de diferentes direcciones del nivel central de ASSE. Este diseño organizativo no favorecía la creación de una visión compartida para la construcción del nuevo modelo de atención. Por otra parte, la centralización de la gestión dificultaba la toma de decisiones en forma oportuna. 57 Sección II - Capítulo 2 Surge así la propuesta de generar un espacio de integración territorial en el que fuera posible conciliar la mirada de todos los efectores de salud de un territorio con una población a cargo. Se crea entonces la RISS-R, como respuesta organizativa para seguir avanzando en el cambio de modelo de atención y en la descentralización de la gestión. Proceso de creación de la RISS-R El cambio que se propone va más allá de las estructuras administrativas o jerárquicas, implica un cambio cultural en los trabajadores y en los usuarios. Para los trabajadores, implica ser parte de una red de servicios en la que cada uno aporta sus mejores recursos y desarrolla aquellos que sus usuarios y la red necesitan. Para los usuarios, implica apropiarse activamente del cuidado de su salud, en un proceso continuo que se desarrolla día a día en el hogar, en el trabajo, en la escuela, en el barrio, contando con un médico de referencia y un equipo de salud cercano, que conozca e interactúe en este proceso. Se consideró que un cambio de esta magnitud solo podía surgir de un proceso de participación e intercambio de actores institucionales de todo el país, de autoridades nacionales e internacionales y de fuerzas sociales involucradas. En el siguiente esquema se destacan los principales hitos de este proceso, que tuvo un año de duración: Principales hitos de la construcción del proyecto Redes Integradas de Servicios de Salud con base Regional Revisión y sistematización de antecedentes en la materia, con el análisis de 11 trabajos realizados entre el 2007 y el 2011, entre los que se cuentan: 3 publicaciones, 2 estudios monográficos, 4 informes técnicos, 2 documentos generados en talleres de discusión a nivel gerencial. (12) Seis Jornadas Nacionales de Implementación del Plan Estratégico de ASSE (mayo-noviembre del 2012), organizadas por la Gerencia General con el objetivo de generar un marco común de información gerencial y avanzar en la planificación participativa de la red de servicios de salud de ASSE. Estuvieron dirigidas a gerencias centrales y equipos de gestión de las unidades asistenciales de todo el país. Participaron como invitados integrantes del Directorio de ASSE y sus equipos, el ministro de Salud Pública y miembros de las direcciones departamentales. Cada jornada (con entre 200 y 300 participantes) se llevó a cabo en una región diferente y fue transmitida por videoconferencia a todo el país. Se conformaron seis grupos de trabajo para la elaboración de proyectos regionales. 58 Hacia una nueva dinámica institucional Primer Encuentro de Directores de Hospitales y Directores Nacionales de Servicios de Salud de Uruguay, organizado en conjunto por OPS y ASSE en junio del 2012, con el objetivo de avanzar en la construcción de consensos sobre el rol de los hospitales y las RAP en la RISS, en un amplio proceso participativo de intercambios, y analizar en conjunto los puntos de contacto entre los procesos de descentralización y regionalización, con la dinámica de redes integradas. Contó con la participación del representante de OPS-OMS Uruguay, autoridades del MSP, miembros del Directorio de ASSE, 51 profesionales representantes de la Red Pública de Salud (ASSE, Hospital Universitario, Sanidad Policial y Militar, Intendencia de Montevideo, Banco de Previsión Social), entre los que se cuentan 15 directores nacionales de servicios de salud, 33 directores de hospitales y 3 referentes de la autoridad sanitaria (MSP). Se obtuvo como producto de esta actividad un documento de relatoría con ejes estratégicos y nudos críticos para la inserción de los hospitales en la RISS. (13) Elaboración de un documento técnico que sistematizó información relevante sobre población, estructura asistencial, producción asistencial y gasto de las regiones propuestas, permitiendo analizar escenarios alternativos para agrupar las unidades asistenciales y construir una línea de base sobre la cual comparar el comportamiento para los indicadores seleccionados luego de implementada la propuesta de RISS-R. (14) Realización de siete talleres regionales (mayo-agosto del 2012) para discutir las fortalezas y debilidades del agrupamiento regional de unidades asistenciales propuesta por el MSP y proyectos asistenciales prioritarios a desarrollar en las regiones. Participaron los equipos de gestión de las unidades ejecutoras de ASSE de todo el país, junto con integrantes de las gerencias centrales y representantes de las direcciones departamentales del MSP (251 participantes). (15) 59 Sección II - Capítulo 2 Jornada de intercambio: Redes integradas de servicios de salud en la perspectiva de la regionalización. La participación y el papel de los actores sociales. Organizada por ASSE y OPS el 8 de noviembre de 2012. Contó con la participación del representante de OPS-OMS Uruguay, autoridades del MSP, miembros del Directorio y las gerencias de ASSE, y representantes de los actores sociales organizados, de la salud pública; totalizaron 63 invitados. Es de destacar que la jornada concitó la presencia del señor presidente de la República, quien manifestó su apoyo y felicitación a la iniciativa planteada. La representación social estuvo dada por el SMU, la FFSP, la FEMI (gremial), el Movimiento Nacional de Usuarios de la Salud Pública y Privada, el Movimiento Salud para Todos y el Espacio Participativo de Usuarios de la Salud. (16) En diciembre del 2012 el Directorio de ASSE aprueba en términos generales el proyecto de RISS-R y en marzo del 2013 su plan de implementación. El proyecto El proyecto aprobado por el Directorio de ASSE implica un cambio sustancial en la forma en que se articulan y coordinan los servicios en todo el territorio nacional para lograr una atención equitativa, oportuna y continua. Suscribiendo a la definición de la OPS, se entiende por RISS «una red de organizaciones que presta, o hace los arreglos para prestar, servicios de salud equitativos e integrales a una población definida, y que está dispuesta a rendir cuentas por sus resultados clínicos y económicos y por el estado de salud de la población a la que sirve»15. 15 Organización Panamericana de la Salud. Serie: La Renovación de la Atención Primaria de Salud en las Américas. n.º 4. Redes Integradas de Servicios de Salud. Conceptos, Opciones de Políticas y Hojas de Ruta para su Implementación en las Américas. Washington, D. C.: OPS; 2010. 60 Hacia una nueva dinámica institucional La creación y desarrollo de la RISS-R de ASSE es un proyecto de mediano y largo plazo que propone una transformación gradual, que, partiendo de la situación actual, construye su viabilidad alcanzando el mayor consenso posible. En la primera etapa, se apuesta a fortalecer los componentes funcionales y definir un diseño de la organización, con una arquitectura jurídica y normativa que permita dar pasos hacia la descentralización de la gestión administrativa y mejorar la resolutividad y eficiencia de los procesos asistenciales. Esta arquitectura se define según los requerimientos, objetivos y alcances en cada etapa del proceso. La gradualidad y el cambio por aproximaciones sucesivas permiten enriquecer el proceso e ir ajustando las formas organizativas, con los aportes de sus protagonistas. Se define la conformación de una RISS-R con cuatro regiones y dos redes de servicios especializados, pasando de una organización basada en niveles de atención, con direcciones centralizadas en Montevideo, a una organización basada en regiones de salud con direcciones cercanas a su población y territorio. El objetivo es que estas regiones coordinen sus prestaciones con una mirada integral e integradora y de acuerdo a las necesidades de la población y de la propia red considerada en su conjunto. Las regiones se organizan en subregiones, dándoles flexibilidad funcional y capacidad adaptativa a los cambios epidemiológicos, estacionales, de accesibilidad y de disponibilidad de recursos. El proyecto define claramente que los límites departamentales, subregionales o regionales no deben implicar barreras de acceso para la población, explicitando que los usuarios de una región deben ser referidos a un centro asistencial de otra región cuando la accesibilidad territorial así lo determina. La regionalización implica pensar a ASSE no solo como una red prestadora de servicios de salud sino como una «red de redes». Las redes son las regiones, unidades asistenciales y administrativo-financieras, geográficamente delimitadas, que con base en la gestión de sus recursos se hacen cargo de la atención a la salud de una población definida. La agrupación supradepartamental en cuatro regiones toma en cuenta como criterios priorizados la resolutividad asistencial, la capacidad instalada, la accesibilidad geográfica, la dinámica poblacional y los límites político-departamentales del país. Las cuatro regiones aseguran por su dimensión y características: Î Una importante resolutividad asistencial con una población que permita adecua- 61 Sección II - Capítulo 2 Î Î Î das curvas de aprendizaje en las prácticas asistenciales. do la accesibilidad, continuidad y oportunidad Un pool de riesgo suficiente para asegurar la sustentabilidad económico-financiera de cada región. Se busca también compartir procesos de apo- La posibilidad de generar internamente subregiones funcionales con la necesaria flexibilidad organizativa. lizando los servicios y optimizando el uso de Un número adecuado de ámbitos de control para la descentralización de la gestión. centralización de la gestión de ASSE, que es Al tratarse de «regiones amplias», cada una de ellas cuenta con varios centros de atención, de diverso nivel de complejidad y densidad tecnológica. Una de las mayores fortalezas es la posibilidad de gestionar la red de servicios en la región, promoviendo complementaciones entre los centros, con especialización en diferentes procesos asistenciales y administrativos, de manera de brindar un conjunto de prestaciones abarcativo e integral a toda la población. de la atención de los usuarios. yo, diagnósticos y administrativos entre varias unidades ejecutoras, fortaleciendo y especialos recursos. Otro aspecto central del proyecto es la desun tema largamente debatido ya que implica un cambio en el uso y la distribución de poder en el sector salud y en la sociedad. (17) (18) En esta etapa se plantea dirigir los esfuerzos a todos aquellos procesos que estaban centralizados, con procedimientos y trámites evitables que determinaban su tránsito por distintos niveles y oficinas de la organización sin que esto agregara valor a la decisión final. Esto implica un cambio cultural y la necesidad de desarrollar las competencias que permitan llevar adelante dichos procesos en las unidades ejecutoras de todo el país. Se Otros aspectos destacables son la posibilidad de acuerdos de complementación a largo plazo con otros efectores del SNIS y la participa- fueron delegando nuevas atribuciones y re- ción social en su construcción. recursos humanos y materiales. Este proceso La RISS-R desarrolla una estrategia basada en la atención primaria en salud, con un primer nivel de atención como puerta de entrada al sistema, integrando y coordinando el cuidado de su población asignada con los demás efectores del territorio. El proyecto propone desarrollar servicios en los diferentes niveles de atención respondiendo a las necesidades detectadas, a las posibilidades y a los recursos existentes, organizando las prestaciones, de modo que superen la fragmentación de la atención entre niveles asistenciales aseguran- 62 Hacia una nueva dinámica institucional cursos en los Equipos de Gestión Regional, fundamentalmente en el área de gestión de está en pleno desarrollo, como se detalla en capítulo 5. Cada región tiene un gobierno regional constituido por el director regional, que en conjunto con un coordinador por subregión, un adjunto y los directores de las unidades ejecutoras constituyen el Equipo de Gestión Regional. Tienen la responsabilidad de gestionar los recursos asignados para atender la salud de la población a su cargo. Esta forma de gobierno manteniendo una línea jerárquica clara admite y promueve la toma de decisiones colectivas. Es una innovación que reconoce en la institución la necesidad de estructuras flexibles y participativas en las que los actores puedan tomar decisiones a partir del conocimiento de sus realidades particulares. Es aún una experiencia en construcción que abre importantes posibilidades para un trabajo colaborativo propio de las estructuras en red. En abril del 2013 el Directorio aprobó el Reglamento de los Consejos Asesores Honorarios de ASSE, y se están desarrollando talleres preparatorios para la elección de sus representantes. La base territorial de las regiones Se conformaron cuatro regiones con dos subregiones cada una, como se detalla a continuación: El proyecto contempla como uno de sus elementos sustantivos potenciar los espacios y capacidades de la población y los trabajadores para convertirse en socios activos en la gobernanza y la evaluación del desempeño de la red. La ley de creación de ASSE prevé, en su capítulo IV, la creación de los Consejos Asesores Honorarios, con la participación de usuarios y trabajadores, y el Reglamento General de ASSE, aprobado por decreto del Poder Ejecutivo el 29/11/2011, establece, en el artículo 2 literal f, que al Directorio le corresponde proyectar la creación de un Consejo Asesor Honorario Nacional y Consejos Departamentales o Locales. Î Región Norte. Comprende los departamentos de Artigas, Salto, Paysandú, Rivera y Tacuarembó. Su red asistencial es de 12 unidades ejecutoras y 262 unidades asistenciales, distribuidas en 2 subregiones: Centro Norte y Litoral Norte. Centro Norte UE n.º Nombre Litoral Norte UE n.º Nombre 079 RAP Artigas (zona este) 079 RAP Artigas (zona oeste) 016 Centro Departamental Artigas 034 Centro Auxiliar Bella Unión 025 Centro Departamental Rivera 024 Centro Departamental Paysandú 046 RAP Rivera 041 RAP Paysandú 031 Centro Departamental Tacuarembó 028 Centro Departamental Salto 051 Centro Auxiliar Paso de los Toros 084 RAP Salto 055 RAP Tacuarembó 63 Sección II - Capítulo 2 Î Región Oeste. Incluye los departamentos de Río Negro, Soriano, Colonia, Durazno, Florida, Flores y San José (excepto Ciudad del Plata). La red está formada por 20 unidades ejecutoras y 189 unidades asistenciales, distribuidas en 2 subregiones: Oeste Centro y Oeste Litoral. Oeste Centro UE n.º Î Oeste Litoral Nombre UE n.º Nombre 048 RAP Colonia (zona este) Nueva Helvecia 048 RAP Colonia (zona oeste) Nueva Palmira 018 Centro Departamental Colonia 030 Centro Departamental Soriano 043 Centro Auxiliar Juan Lacaze 035 Centro Auxiliar Cardona 053 Centro Auxiliar Rosario 039 Centro Auxiliar Dolores 019 Centro Departamental Durazno 083 RAP Soriano 059 RAP Durazno 026 Centro Departamental Río Negro 020 Centro Departamental Flores 040 Centro Auxiliar Young 081 RAP Flores 082 RAP Río Negro 021 Centro Departamental Florida 036 Centro Auxiliar Carmelo 058 RAP Florida 029 Centro Departamental San José 045 RAP San José Región Este. Comprende los departamentos de Cerro Largo, Treinta y Tres, Lavalleja, Rocha y Maldonado. Su red es de 14 unidades ejecutoras y 112 unidades asistenciales, distribuidas en 2 subregiones: Centro Este y Costa Este. Centro Este UE n.º Nombre Costa Este UE n.º Nombre 017 Centro Departamental Cerro Largo 023 Centro Departamental Maldonado 052 Centro Auxiliar Río Branco 054 Centro Auxiliar San Carlos 080 RAP Cerro Largo 049 RAP Maldonado 022 Centro Departamental Lavalleja 027 Centro Departamental Rocha 042 RAP Lavalleja 037 Centro Auxiliar Castillos 032 Centro Departamental Treinta y Tres 073 Centro Auxiliar Chuy 061 RAP Treinta y Tres 044 RAP Rocha 64 Hacia una nueva dinámica institucional Î Región Sur. Incluye los departamentos de Montevideo, Canelones y, como excepción fuera de estos límites departamentales, integra Ciudad del Plata del departamento de San José, debido a que la RAP Metropolitana ya incluía Ciudad del Plata en su territorio. La red asistencial articula 11 unidades ejecutoras y más de 205 unidades asistenciales. Incluye dos unidades ejecutoras del primer nivel: la RAP Metropolitana y la RAP Canelones Rural. Aún persisten estructuras del primer nivel de atención (RAP Canelones Este y RAP Canelones Oeste) con dependencia de servicios de segundo nivel de atención: Centro Auxiliar de Pando y Centro Auxiliar de Las Piedras, respectivamente. UE n.º 002 004 005 006 012 016 050 057 062 076 Nombre RAP Metropolitana Centro Hospitalario Pereira Rossell (Hospital de la Mujer y Hospital Pediátrico) Hospital Maciel Hospital Pasteur Centro Hospitalario del Norte (Hospital de Ojos y Hospital Saint Bois) Centro Departamental Canelones Centro Auxiliar Pando RAP Canelones Rural Centro Auxiliar Las Piedras Hospital Español La región Sur se divide en dos 2 subregiones: Sur Este y Sur Oeste, que se conforman por las siguientes unidades ejecutoras: Sur Este Sur Oeste Nombre Nombre Centro Hospitalario Pereira Rossell (incluye ambas subregiones) Hospital de Ojos José Martí (incluye ambas subregiones) Hospital Pasteur Hospital Español Centro Auxiliar Pando RAP Canelones Este (Pando) RAP Canelones Rural • Tala Hospital Maciel Hospital Saint Bois Centro Departamental Canelones Centro Auxiliar Las Piedras RAP Canelones Oeste (Las Piedras) Santa Lucía San Ramón RAP Metropolitana (centros de salud) • • • • • • • • • • Giordano Claveaux Maroñas Misurraco Piedras Blancas Jardines del Hipódromo Unión La Cruz de Carrasco Monterrey Ciudad de la Costa Cerro Sayago Ciudad Vieja Ciudad del Plata 65 Sección II - Capítulo 2 Î Las unidades ejecutoras que dependen de la Dirección de Especializados y de la Dirección de Salud Mental y Poblaciones Vulnerables se integran matricialmente a las regiones a través de pautas de referencia e integración de prestaciones que aseguren la continuidad asistencial de los usuarios y la resolución integral de todos sus problemas de salud, independientemente del lugar del país donde vivan. Unidades Especializadas UE n.º Nombre 008 Instituto Nacional del Cáncer 009 Instituto Nacional de Ortopedia y Traumatología 010 Instituto Nacional de Reumatología 064 Laboratorio Francisco Dorrego 066 Servicio Nacional de Sangre 105 Sistema de Asistencia Médica de Emergencia 105 (SAME 105) Salud Mental y Poblaciones Vulnerables UE n.º Nombre 007 Hospital Vilardebó 013 Colonia Dr. Bernardo Etchepare 063 Centro Geriátrico Dr. Luis Piñeyro del Campo 069 Colonia Dr. Santín Carlos Rossi 078 Portal Amarillo 086 SAI-PPL (Servicio de Asistencia Integral de Personas Privadas de Libertad) 66 Hacia una nueva dinámica institucional Reflexiones finales En este período se ha definido en ASSE por primera vez en su historia un Plan Estratégico con una metodología ampliamente participativa. La opción fue incorporar las experiencias y aprendizajes acumulados en los años anteriores y reflexionar con todos los actores involucrados sobre los nuevos desafíos en el marco de la construcción del SNIS. Se logró definir su hoja de ruta con un ambicioso proyecto que apunta a la mejora de la calidad, equidad y eficiencia de sus servicios sobre la base de la organización en una lógica de RISS-R y de una gestión profesional y descentralizada. Se ha apostado a una transformación profunda y se han comenzado a dar pasos firmes en su implementación. Sin duda el trabajo colaborativo en lógica de red, la descentralización, el desarrollo de herramientas profesionales de gestión, la participación de actores sociales en la construcción de los servicios, entre otros, nos enfrentan a una cantidad importante de interrogantes y a un largo proceso de cambios por emprender. Quizás el mayor desafío sea lograr mantener el rumbo elegido con la firmeza necesaria para cumplir los objetivos y medir los resultados, sin perder la flexibilidad para adaptarlo a las circunstancias de un contexto dinámico. Como se desarrollará en los próximos capítulos, se han fortalecido en este período las competencias institucionales, para encontrar las respuestas en este fecundo camino, con la convicción de estar aportando a la construcción de una ASSE cada día mejor para sus usuarios. Referencias bibliográficas 1. OPS-OMS (2007). «Las políticas públicas y los sistemas y servicios de salud». En Salud en la Américas. Capítulo 4. Washington D. C. 2. FERNÁNDEZ GALEANO, M.; BENIA, W. (2014). «El derecho a la salud de los uruguayos». En Nuestro tiempo. Libro de los bicentenarios. Montevideo: IMPO-MEC, p. 17. 3. OPS. (2001). La transformación de los hospitales en América Latina y el Caribe. Washington D. C.: OPS. 4. ROVERE, M. «Planificación estratégica en salud. Acompañando la democratización de un sector en crisis». Cuadernos Médico-Sociales, 75: 31-63. 5. BERRETTA, N. (2007). Fortalecimiento de los sistemas de monitoreo y evaluación (M & E) en América Latina. El caso de Uruguay. Washington, D. C. 20433, Estados Unidos: Banco Mundial. Centro Latinoamericano de Administración para el Desarrollo (CLAD). 6. ARMIJO, M. (2011). Planificación estratégica e indicadores de desempeño en el sector público. Serie Manuales, n.º 69, ILPES-CEPAL. Santiago de Chile: Naciones Unidas. 7. AGEV-OPP. (2012). Proceso de planificación estratégico de ASSE. Informe final. 8. Proyecto Redes Integradas de Servicios de Salud de base Regional (2012). ASSE. Res. Directorio 4636/12. 9. OPS (2010). Redes Integradas de Servicios de Salud. Conceptos, opciones de políticas y hojas de ruta para su implementación en las Américas. Serie: La Renovación de la Atención Primaria de Salud en las Américas, n.º 4. Washington D. C.: OPS. 10. BENIA, W.; MEDINA, G. (2011). «Construcción de una Red Continente. APS y primer nivel en el cambio de modelo de atención en Montevideo, Uruguay, 2005-2009», en Atención primaria de salud en Uruguay: experiencias y lecciones aprendidas. LEUCOVITZ, E.; ANTONIOL, G.; SÁNCHEZ, D.; FERNÁNDEZ GALEANO, M. ed. OPS. Montevideo, pp. 99-132. 11. ASSE (2011). Informe de avance en el fortalecimiento del primer nivel de atención de ASSE. Dra. Graciela GARCÍA. Dirección Nacional de Primer Nivel de Atención. Noviembre de 2011. 12. ASSE (2012). Revisión de las propuestas de modelos organizativos para la Red Asistencial de ASSE. Período 2007-2011. Dra. Gloria MAGNÍFICO. Documento presentado a Gerencia General como anexo de proyecto RISS-R. 13. OPS (2012). Relatoría del Primer Encuentro de Directores de Hospitales y Directores Nacionales de Servicios de Salud. Integración de los hospitales en las Redes Integradas de Servicios de Salud de base Regional. ASSE-OPS. Estela HARISPE. 14. DE SANTA ANA, Pablo (2012). Sistematización de la información asistencial y económico-financiera de ASSE en el marco del proceso de regionalización. Doc. Dirección de Desarrollo Institucional. 15. ASSE (2012). Informe de síntesis de siete talleres regionales de análisis de la propuesta de Redes Integradas de Servicios de Salud de base Regional. Estela HARISPE. Doc. Presentado a la Gerencia General como Anexo del Proyecto RISS-R. 16. ASSE (2012). Informe de síntesis de jornada de intercambio La participación y el papel de los actores sociales en las Redes Integradas de Servicios de Salud. ASSE-OPS. Doc. Presentado a la Gerencia General como anexo del proyecto RISS-R. 17. VILLAR, H.; FERREIRA, C. (2005). Descentralización en salud. Sistemas departamentales y locales de salud. Montevideo: SMU. 18. MAGNÍFICO, G.; NOCETI, C.; RODRÍGUEZ, N. (2002). Planificación de la Red Asistencial de ASSE. MSP. 67 Sección II - Capítulo 3 68 Hacia una nueva dinámica institucional Capítulo 3. Construyendo un modelo de atención que supere la fragmentación AUTORES: ESTELA HARISPE, WILSON BENIA Una red es un conjunto de procesos de producción en la que cada componente actúa transformando a los demás. La red se hace a sí misma, es producida por sus componentes a los cuales también produce. Es un sistema vivo: las redes son patrones de la vida. José Luis Rebellato, 1999 Introducción Un modelo de atención a la salud es una construcción teórica que oficia como un sistema organizado de prácticas. Se construye sobre una concepción implícita o explícita del ser humano, del proceso salud-enfermedad, la ética profesional, las prácticas asistenciales, la participación social, etc. Valida o invalida otras prácticas de cura, estilos de vida, decisiones sobre el cuerpo de las personas y los colectivos. Debe contar para su implementación con un alto grado de consenso social. (1) La búsqueda de modelos de atención de salud más accesibles e integrales no es nueva. Uruguay y muchos de los países de la región llevan años diseñando e implementando cambios en el modelo de atención con este propósito. En muchos casos, esta búsqueda fue inspirada por la Declaración de Alma-Ata sobre la Atención Primaria de Salud (APS), adoptada en 1978 y discutida en el 2003 por los países de América Latina y el Caribe como una condición esencial para lograr los Objetivos de Desarrollo del Milenio. Fue aprobada por el conjunto de Estados miembros de la OPS en el 2005 como orientación estratégica hacia la renovación de la atención primaria de salud en las Américas (Declaración de Montevideo). (2) Según la OPS, un sistema de salud basado en la APS (3) supone: Î Un enfoque amplio de la organización y operación de los sistemas de salud, que hace del derecho a alcanzar el mayor nivel de salud posible su principal objetivo, al tiempo que maximiza la equidad y la solidaridad del sistema. Î Está conformado por un conjunto de elementos estructurales y funcionales esenciales que garantizan la cobertura y el acceso universal a los servicios, los cuales son aceptables para la población y promueven la equidad. Î Presta atención integral, integrada y apropiada a lo largo del tiempo, pone énfasis en la prevención y la promoción y garantiza el primer contacto del usuario con el sistema, tomando a las fami69 Sección II - Capítulo 3 sistema para lograr calidad, eficiencia y efectividad, y desarrolla mecanismos activos con el fin de maximizar la participación individual y colectiva en materia de salud. lias y comunidades como base para la planificación y la acción. Î Î Requiere un sólido marco legal, institucional y organizativo, además de recursos humanos, económicos y tecnológicos adecuados y sostenibles. Emplea prácticas óptimas de organización y gestión en todos los niveles del Î Promueve acciones intersectoriales para abordar otros determinantes de la salud y la equidad. Valores, principios y elementos esenciales de un sistema de salud basado en la APS Tomado de OPS, La renovación de la atención primaria de salud en las Américas. Documento de posición. Washington, D. C.: OPS ; 2007. 70 Hacia una nueva dinámica institucional La reforma de la salud del Uruguay recoge estos elementos explícitamente en una de sus leyes constitutivas (ley 18211). Ha logrado disminuir la segmentación del sistema basándose en un modelo de financiamiento que asegura el acceso a los servicios de salud independientemente del poder adquisitivo de las personas. Ha dado pasos fundamentales en la ampliación de la cobertura mejorando la accesibilidad a los servicios. Muchos análisis del proceso de reforma del sector salud y de la implantación del SNIS señalan que el componente en el que se registran menos avances es el cambio del modelo de atención. (4) Actualmente el desafío del sistema y de los prestadores que lo integran es avanzar en la construcción de un modelo que mejore la integralidad, continuidad y calidad asistencial. La fragmentación, entendida como la «coexistencia de varias unidades o establecimientos no integrados dentro de la red sanitaria asistencial», (5) es un problema que preocupa a todos los países de la región y se manifiesta como falta de coordinación de los servicios, duplicación de recursos en algunos casos y vacíos en otros, prestaciones asistenciales en el lugar menos indicado, percepción del usuario de falta de continuidad en su atención y escasa congruencia entre profesionales y servicios. La experiencia internacional indica que la fragmentación de los servicios genera dificultades en el acceso, baja calidad de los servicios, uso ineficiente de recursos, aumento de los costos e insatisfacción de los usuarios. Avances en una perspectiva de redes El proceso de Planificación Estratégica (6) (véase el capítulo 3) permitió identificar algunas causas de la fragmentación de la red de ASSE y definir rutas para su integración. El funcionamiento histórico en ASSE se basó en una cultura y organización centralistas y con escasos mecanismos de coordinación entre sus unidades ejecutoras. Los servicios se fueron generando sin una planificación sistemática que diera cuenta de las necesidades de atención de la población y de la existencia de recursos en el territorio. Esto llevó al desarrollo de servicios no siempre adecuados a las necesidades, y generó además una lógica de competencia y no de complementación por el uso de los recursos. Para avanzar en la implementación de un modelo de atención que supere estas dificultades, ASSE entendió conveniente asumir la estrategia de redes integradas de servicios de salud, que es planteada actualmente como una forma operativa de implementar sistemas de salud basados en APS. Es importante observar que el funcionamiento en red, en tanto funcionamiento colaborativo, informal, horizontal, es un componente existente en mayor o menor medida en todas las organizaciones. Se observa en ASSE a diferentes niveles, como redes de contactos, redes de apoyo, redes de profesionales. Las redes informales operan como sostén para el trabajo de las unidades ejecutoras de todo el país, ya que por ellas se resuelven parte de los problemas asistenciales de los usuarios. En palabras del director de un hospital departamental del norte del país, esta propuesta sistematiza una forma de funcionamiento que muchos actores promueven en su accionar cotidiano pero sin el mandato explícito de la institución. Existen múltiples ejemplos de situaciones en que, frente a un problema emergente en una unidad sin aparente solución institucional, el médico se contacta con colegas de otras unidades y la solución se concreta, los usuarios se unen y buscan alternativas, los directores generan 71 Sección II - Capítulo 3 acuerdos informales entre sus unidades para complementar sus servicios. La estrategia de RISS propone reconocer y fortalecer esta forma de pensar, sentir y brindar la atención a la salud a partir de un paradigma que tiene ya bases de funcionamiento y sustento en la acción concreta de un importante número de nuestros gestores, profesionales, trabajadores y usuarios. La integra a elementos sustantivos de la APS, apoyando un proceso de transformación profunda de la institución, su cultura y sus vínculos. En una publicación que sistematiza la creación de la RAP Montevideo de ASSE (7) sus autores discuten desde su práctica la introducción de un paradigma de trabajo en red en una organización pública burocrática y jerárquica, afirman que el trabajo en redes implica un cambio de paradigma de una lógica mecanicista a una lógica integrativa que supere la dinámica poderjerarquía-dominación hacia una dinámica poderinfluencia-servicio hacia los demás. Este cambio en la circulación del poder posibilita efectivamente que el potencial de cercanía, conocimiento del contexto, de las necesidades de los pacientes y de las poblaciones se transforme en cursos de acción que «produzcan» salud, habilitado por una institucionalidad que garantiza recursos y capacidad de toma de decisiones. El desarrollo institucional en una perspectiva de red es visto entonces como un proceso de construcción continua en que cada componente se transforma en interacción dialéctica con los otros. El delicado equilibrio entre la estructura que da sostén y la red en movimiento es esencial para garantizar y sostener la acción transformadora. «Si la diversidad ahoga la estructura, las redes se debilitan y se disipan, si se ahoga la diversidad, las redes se cristalizan y se paralizan.» La estrategia de RISS plantea una serie de atributos que deben cumplir las redes en sus ámbitos de abordaje como forma de operativizar el cambio propuesto y avanzar en la construcción de un nuevo modelo de atención. El proyecto de creación de la RISS-R que aprobó el Directorio de ASSE en diciembre del 2012 incluye estos atributos en forma de objetivos del Plan Estratégico. Se desarrollarán en este capítulo los objetivos referidos a la dimensión Modelo de Atención mencionando los logros obtenidos en ASSE en el período 2010-2014. Resaltamos que estos son parte de un proceso sostenido que involucra logros relevantes del período anterior, pero también la acumulación histórica, en virtud del esfuerzo continuo de sus trabajadores por mejorar la atención de la salud de los usuarios. Servicios cercanos y amigables Promover al primer nivel como puerta de entrada que coordina e integra la atención longitudinal a lo largo de todos los ciclos de vida.16 El primer nivel de atención de ASSE ha jugado históricamente un papel fundamental en la atención de sus usuarios. Por su carácter público y su cometido constitucional de brindar asistencia a las poblaciones más vulnerables, ASSE ha desarrollado servicios de atención ambulatoria (centros de salud, policlínicas, consultorios rurales, etc.) en todo el territorio nacional. Esto le ha permitido dar respuesta a las necesidades sanitarias de sus usuarios, incluso a la población que por sus características socioeconómicas no puede trasladarse a distancias lejanas de donde vive o trabaja. En su evolución, estos centros han adquirido experiencia y acumulado aprendizajes fundamentales para la construcción de un nuevo modelo de atención. A partir del 2005, en el proceso de creación del SNIS, el primer nivel de atención cobra un rol protagónico en la 16 Objetivo estratégico de la dimensión Modelo de Atención. 72 Hacia una nueva dinámica institucional atención de los usuarios, ya que sus postulados lo ubican como la puerta de entrada al sistema para garantizar el acceso equitativo a los servicios de salud. una amplia gama de actividades en hogares, escuelas, lugares de trabajo, llevando adelante en el territorio acciones de promoción de salud y prevención de enfermedad. Este nivel de atención ya no es considerado como de cuidados básicos y poco especializados, sino como una red de efectores territoriales que brindan un abordaje integral con una especialización extensiva, por contraposición al concepto de especialización intensiva clásicamente usado en medicina. Es capaz de resolver la mayoría de las necesidades y demandas de salud de la población a lo largo del tiempo y durante todo el ciclo vital. Es el componente de la red que desarrolla los vínculos más profundos con los individuos, las familias y la comunidad, y con el resto de los sectores sociales, facilitando así la participación social y la acción intersectorial. La especialización necesaria del personal de salud que trabaja en el primer nivel, por su carácter extensivo, no puede ser abordada por una sola disciplina o «saber». Es allí que surgen con más fuerza la necesidad y la potencialidad del trabajo interdisciplinario o transdisciplinario para desarrollar este rol fundamental en el sistema. A partir del 2005, las experiencias llevadas adelante en ASSE (véase el capítulo 2) sentaron las bases para que en la ley de presupuesto de 2010 se crearan en todos los departamentos del país las RAP constituidas en 19 unidades ejecutoras con estructura administrativa y equipos de gestión. Este primer nivel no se reduce a la atención en los servicios sanitarios sino que desarrolla RAP de ASSE 833 unidades asistenciales distribuidas en todo el territorio nacional, integradas por: Î más de 786 consultorios, policlínicas y puestos de salud rural Î 28 centros de salud (policlínicas con mayor infraestructura) Î 19 centros auxiliares (centros de atención primaria con puerta de urgencia que funciona las 24 horas y camas de observación). 73 Sección II - Capítulo 3 En el período 2010-2014 se fueron consolidando avances sustantivos para el cambio de modelo de atención: Î Î Se creó la figura del médico de referencia, por lo que hoy se cuenta con 956 médicos referentes en el primer nivel. Esta figura es considerada una de las claves fundamentales para favorecer la continuidad de la atención, la apropiación de los usuarios de su proceso salud-enfermedad y el involucramiento activo en su cuidado. Crea condiciones para avanzar en la adscripción de población a equipos de salud en unidades asistenciales con base territorial. Se priorizó la formación de los recursos humanos del primer nivel de atención. Se destacan los cursos específicos sobre cambio de modelo realizados por ASSE a través de su Plataforma de Aprendizaje (PAASSE). Otro avance es la creación de Unidades Docentes Asistenciales (UDA) de primer nivel de atención en el marco del Programa para la Formación y Fortalecimiento de los Recursos Humanos de los Prestadores Públicos de Servicios de Salud17 gestionado en conjunto con la Facultad de Medicina de la Udelar, como se describe en el capítulo 6. Se crearon UDA en el primer nivel en Montevideo y en el interior del país. Es importante mencionar que en estas unidades se integran varias profesiones o disciplinas, lo que potencia las actividades asistenciales y docentes simultáneamente. El sector público brinda, de este modo, las condiciones materiales de aprendizaje para la formación de recursos humanos en salud con el perfil más adecuado para todo el SNIS. Î La creación y desarrollo del Sistema Informático de Escritorio Médico Basado en la Red Asistencial (Siembra) convirtió a ASSE en el único prestador con historia clínica electrónica (HCE) en el medio rural. Este proyecto orienta la actividad asistencial hacia la atención programada en salud favoreciendo un modelo preventivo y de atención longitudinal del individuo y su familia en la comunidad y fortaleciendo el vínculo con el médico de referencia. Î Se profundizó la implementación del Programa de Salud Rural para mejorar la atención de la población dispersa en el territorio nacional. Se extendió el sistema de visitas periódicas y programadas del equipo de salud a aquellos lugares en los que no es posible ni eficiente contar con recursos permanentes. Se mejoró la infraestructura y equipamiento de primer nivel, lo que dignificó el ámbito de la atención y el espacio laboral. 17 Art. 487. Ley de Rendición de Cuentas y Balance de Ejecución Presupuestal del ejercicio 2007, n.º 18362 del 6 de octubre de 2008. 74 Hacia una nueva dinámica institucional Programa Siembra. Julio 2014 Î Historia clínica electrónica funcionando en todo el país Î Médico de referencia Î Adscripciones; 210.799 Î Escritorio Clínico (EC) Î HCE: 124.183 Î Consultas electrónicas: 286.469 Î Equipos entregados: 1166 Î Funcionarios capacitados: 2000 Î Alertas Î Interoperabilidad con otros sistemas Primer nivel: puerta de entrada Mejora de infraestructura del primer nivel de atención 2010-2013 Î 23 nuevas policlínicas y ampliación de nuevas urgencias. Inauguración de policlínica. Rafael Peraza, San José, 2013. Instancia de capacitación en el uso del Programa Siembra. Artigas, 2011. Î 48 policlínicas remodeladas Î 120 policlínicas y/o consultorios de área con obras de mantenimiento Î 9751 metros cuadrados de construcción y remodelación Î 477 millones de pesos en obra Inauguración de policlínica. Piedras Coloradas, Paysandú, 2013. Inauguración Policlínica. Hipódromo de Las Piedras, Canelones, 2013. 75 Sección II - Capítulo 3 Se mejoró así la accesibilidad de los usuarios a la red, lo que se evidencia en un aumento sostenido de las consultas programadas en el primer nivel de atención, acompañado de un descenso de las consultas médicas de urgencia, que pasaron de un 26 % en 2010 a un 13 % en 2013. El primer nivel de atención está siendo elegido por los usuarios como su lugar de atención y esto se irá generalizando en la medida en que la calidad de los servicios sea adecuada y responda a las necesidades de los ciudadanos. El fortalecimiento del primer nivel de atención contribuye entonces al desarrollo de un modelo de relación entre las personas y los equipos de salud basado en la confianza y el conocimiento mutuo progresivo, que mejora la calidad de la atención y brinda un cuidado más efectivo y satisfactorio de la salud. Conocer a la gente y su entorno Definir redes de servicios con población y territorio a cargo y avanzar en el diagnóstico de las necesidades de salud de su población.18 En ASSE ha persistido históricamente la tensión entre priorizar un diseño organizacional basado en el componente territorial, basado en el componente funcional (especialización) o, más recientemente, basado en una organización por niveles de atención (una variante de la especialización). Han convivido distintas formas organizativas que ponen mayor o menor énfasis en cada uno de estos criterios. La forma de organizar los servicios tiene implicancias en la división del trabajo entre los individuos y unidades que integran la organización, y tiene efectos directos que favorecen o inhiben su adecuada articulación. (8) (9) 18 Objetivo estratégico de la dimensión Modelo de Atención. 76 Hacia una nueva dinámica institucional En la propuesta de RISS-R se prioriza la organización basada en el criterio territorial (regiones), orientada hacia una creciente autonomía en la toma de decisiones y gestión de los recursos (descentralización). La atención de la población que vive en cada área geográfica ha sido asignada a un conjunto de efectores. De esta manera ellos son responsables de la provisión de servicios de salud integrales a esa población y deben gestionar, a tales efectos, los recursos asignados en forma conjunta y con una visión colectiva. Este diseño organizativo favorece el desarrollo de servicios de salud basados en las necesidades de la población tomando en cuenta los determinantes sociales de la salud y la participación de los actores involucrados, como se desarrolla en el capítulo 4. Es visto también como potenciador de la implementación de acciones de salud pública y la promoción de acciones intersectoriales. Posibilita la descentralización de la gestión en unidades organizativas más cercanas al territorio, que en una institución con la extensión territorial de ASSE es considerada vital para lograr una gestión eficaz y eficiente, con una lógica de proximidad hacia la génesis de los problemas y sus soluciones. La actual propuesta surge luego de recorrer un fecundo camino institucional. En el 2010 se asignó a cada RAP el territorio y población de un departamento. Posteriormente, en el proyecto RISS-R se formaron redes que integraron a estas RAP y a todos los efectores de salud de los otros niveles de atención de un territorio supradepartamental bajo un gobierno único de la red, que contribuye a superar la fragmentación de los servicios. La elección de las unidades asistenciales que se integraban en las regiones fue discutida ampliamente por los equipos de gestión de todo el país y presentada a los actores sociales organizados para su análisis y enriquecimiento. Se analizaron en talleres subregionales algunas de las características culturales presentes en los distintos territorios, la incidencia de estas características en la atención a la salud y el uso de los servicios. Se analizaron también la accesibilidad geográfica y las vías de comunicación y locomoción como factor fundamental en la viabilización de la propuesta. Se discutió la suficiencia de recursos y servicios para atender las necesidades existentes y sus posibilidades de complementación. Otro elemento considerado fue la conveniencia de respetar la división política administrativa en la agrupación territorial; se consideró oportuno que las regiones nuclearan los departamentos respetando sus límites, como forma de disminuir la complejidad administrativa y algunas resistencias culturales. Se llegó entonces a la actual propuesta de organización en cuatro regiones y ocho subregiones. Hay que destacar el rol fundamental de las subregiones en el proyecto, ya que se constituyeron como las unidades organizativas que cuentan con mayor accesibilidad para los usuarios, por lo que deben y pueden organizar en forma conjunta los servicios de primer y segundo nivel, así como la gestión compartida de procesos o servicios de apoyo. Al estar vinculadas por medio de una organización funcional y de coordinación, tienen la suficiente flexibilidad para reorganizarse tantas veces como sea necesario para el funcionamiento sinérgico de los nodos de la red. Las RAP departamentales son las primeras unidades organizativas con expresión territorial sobre las que se sustenta la RISS-R. Han realizado en sus primeros años de funcionamiento y mediante la estrecha vinculación con los usuarios e integración en las mesas intersectoriales un diagnóstico de las necesidades de salud de la población a su cargo. Este conocimiento, junto con el de los demás efectores, ha sido puesto a disposición de los Equipos de Gestión Regional para definir los planes de salud en cada región. Si bien aún es necesario sistematizar el rico conocimiento acumulado, es una realidad que los directores de los distintos puntos de atención de la red tienen una agenda construida sobre la base de las necesidades de la población a su cargo. Esto no sería posible sin los avances obtenidos en la delimitación de la población a asistir, no solo desde lo declarativo sino en su expresión operativa mediante la identificación de los usuarios en un padrón. Se reconoce que es necesario seguir avanzando en la georreferenciación de la población, la definición de áreas de salud en torno a las unidades asistenciales y el conocimiento del perfil de los usuarios (estratificación según ingreso, educación, empleo, amenazas ambientales, grupos con patologías o condiciones sanitarias específicas, etc.). Servicios adecuados y seguros Contar con una amplia gama de servicios en cada región, acorde a las necesidades de salud de la población de la RISS-R, que integre los programas prioritarios y promueva la prestación de servicios en el lugar más apropiado.19 La estrategia de RISS apunta a que la atención prestada se ajuste a las necesidades de la población asignada, que sea efectiva y basada en la mejor información científica disponible, 19 Objetivo estratégico de la dimensión Modelo de Atención. 77 Sección II - Capítulo 3 que las intervenciones sean seguras y que las personas no sufran daños o perjuicios de ningún tipo. Las prioridades respecto a la asignación y organización de los recursos deberán establecerse según criterios de equidad y de eficiencia económica. En esa perspectiva, en el proyecto RISS-R se conformaron las regiones con servicios de primer y segundo nivel cercanos a la población de referencia, y un tercer nivel en algunas capitales departamentales. Se definió también la referencia a centros e institutos especializados para determinados procesos asistenciales. Durante la formulación del proyecto RISS-R se encomendaron a los equipos de gestión de las unidades ejecutoras de las regiones propuestas el estudio conjunto de las dificultades de cobertura asistencial de sus usuarios y la realización de propuestas de desarrollo o reformulación de servicios para abordar esas dificultades. Esto implicó el comienzo de un proceso de diagnóstico, por primera vez colectivo, tanto de las necesidades de atención de la población de cada región como de los recursos existentes. Para adecuar las prestaciones a la lógica de la complementación era necesario mejorar la sistematización de la información disponible 78 Hacia una nueva dinámica institucional sobre las prestaciones y recursos de cada unidad asistencial. Durante el 2013 se realizó un relevamiento que comprendió un total de 67 unidades ejecutoras de ASSE utilizando un formulario prediseñado, confeccionado con base en el listado del Plan Integral de Atención en Salud (PIAS) y adaptado según los diferentes niveles de complejidad, que abarcó 375 prestaciones y 3375 variables. Este trabajo generó una base fundamental de información para que los equipos de gestión de las regiones ya aprobadas definieran los primeros proyectos regionales de complementación y readecuación de servicios basados en la necesidad de la población y de la red. Uno de los tantos ejemplos que describen estas experiencias es el desarrollado por la subregión Costa Este en la construcción de la Maternidad Única de Maldonado, que se expone en el recuadro a continuación. Otra experiencia capitalizada en algunos departamentos fue la gestión compartida del recurso médico especializado entre hospitales y primer nivel de atención, que acercó al usuario las consultas con algunas especialidades y mejoró la resolutividad de los equipos de salud instalados en el territorio. Maternidad Única de Maldonado 13 kilómetros... tan lejos si separan, tan cerca si unen El departamento de Maldonado, con una población de 164 000 habitantes, es una de las zonas con mayor crecimiento demográfico y económico del país. La infraestructura y desarrollo de los servicios de salud, tanto públicos como privados, enfrentan un incremento de su demanda y complejidad, así como el desafío de generar capacidad de respuesta y organización para enfrentar esta nueva realidad. El 33 % de la población tiene cobertura de ASSE. Existe una infraestructura con importantes recursos tanto en los hospitales de San Carlos y Maldonado como en la RAP, pero no están suficientemente articulados y presentan niveles de fragmentación que afectan la resolutividad y calidad asistencial. Históricamente los hospitales de San Carlos y Maldonado han contado con servicios de maternidad en los que se realizaba un promedio de dos partos por día en el departamento. Pero la realidad actual muestra serias y crecientes dificultades para cubrir los requerimientos de recursos humanos de estos servicios. Es habitual que un centro cuente con el recurso que le falta al otro y que ninguno de los dos logre tener una estructura asistencial completa, por lo cual se termina derivando a los pacientes. En pleno desarrollo del proceso de regionalización de ASSE, en la región Este se entendió absolutamente necesario diseñar estrategias para optimizar los recursos instalados para incrementar la capacidad de resolución. Se plantea un proyecto de integración departamental que busca una maternidad única basada en la infraestructura, los recursos humanos y la cercanía entre las dos ciudades más pobladas, San Carlos y Maldonado. Un proyecto como el planteado es un desafío para la región, algo nuevo que afecta la cultura de la organización y la comunidad, las tareas de cada servicio y cada funcionario, la interrelación entre los centros, lo que hacen y cómo lo hacen. En este contexto se propone la creación de una maternidad única que implica conformar una red que integra los hospitales con mayor y mejor infraestructura entre sí y con la RAP. Fue entonces, en una de esas tantas reuniones de coordinación subregional, alrededor de aquella enorme mesa testigo de cientos de negociaciones, cuando los participantes escucharon el orden del día. Uno de los presentes solicitó que se repitiera el primer punto, «Maternidad única en Maldonado»; tras un pequeño silencio, se escucha susurrar «única», y como respuesta se vio asentir con las cabezas a varios de los presentes. Ni don Pedro de Cevallos ni Joaquín de Viana estaban en la reunión, pero no se la habrían querido perder. Ya adentrados en tema, las diferentes exposiciones apuntaban al Hospital de Maldonado como el lugar más adecuado para desarrollar la maternidad única, hasta que alguien expresó «esto es realmente un problema serio y la solución no es fácil, la gente nos cuestiona que ya no nacen más carolinos». Recordemos que, principalmente por carencia de anestesiólogos, hay centros que tienen que derivar pacientes a otros hospitales o efectores privados. 79 Sección II - Capítulo 3 El desafío no podía ser buscar convencer a la sociedad de carolinos de que nacieran en Maldonado; sin duda todos queríamos construir algo nuevo, más resolutivo, ejemplo de integración, pero no podíamos desconocer los sentimientos de la comunidad; «¡en qué lío nos estamos metiendo!». En este contexto el proyecto de la maternidad única se podía visualizar como una amenaza, más aún cuando se manejaban palabras como «cierre» y «trasladar». Terminó la reunión con la gente más desanimada y preocupada de lo que había llegado. Por si faltaran problemas, los servicios de Ginecología de ambos hospitales no mantenían comunicación, y parecía existir una situación irreconciliable; este fue el tema que en los siguientes meses tomó mayor protagonismo. A medida que pasaba el tiempo la maternidad única se transformaba en una expresión de deseos sin encontrar la llave para concretar el proyecto. Los equipos de dirección de Maldonado, San Carlos y de la región plantearon que un primer paso podía ser acercar los jefes de servicio de ambos hospitales. Viaje interregional de Equipos de Gestión. Subregión Costa Este, 2014. 80 Hacia una nueva dinámica institucional Paralelamente se designaron referentes para conformar un equipo de Ginecología subregional (Rocha, Maldonado) que debía tener como una de sus actividades la presentación de los servicios de Ginecología y Obstetricia ante todos los equipos de gestión. Se eligió estratégicamente el Hospital de San Carlos para la jornada. La reunión fue convocada para la tardecita, entrando la noche, sacando el ruido de la mañana y los curiosos. Llegó la fecha de las presentaciones, todos los equipos de gestión estaban al tanto de la situación; existía una gran tensión por el resultado de la primera reunión. Muchos recordaban comentarios como «es imposible que se junten», «no podemos trabajar en un mismo servicio». San Carlos fue un excelente anfitrión, concurrieron todas las unidades ejecutoras de la subregión con mucho más gente de la esperada. San Carlos y Maldonado acaparaban todas las miradas, ubicados en cada punta de la sala, y a medida que las presentaciones se realizaban corría cierto temor de que compitieran entre los servicios. Pero por el contrario, brotaron reconocimientos y aportes entre los expositores. Era la primera vez que se mostraban los servicios en conjunto. Reunión de Subregión Costa Este, 2013. De este modo se fue generando un clima distendido, en el que todos estábamos muy reconfortados. sos de ambos hospitales. Se han desarrollado coordinaciones quirúrgicas indistintamente en uno y otro hospital. Sin duda, aquella noche comenzó un cambio cultural, y fue el puntapié inicial de la construcción de la Maternidad Única en Maldonado. En igual dirección se está encaminando la Pediatría, actualmente un coordinador departamental está en plena reorganización del servicio. La Nursery de bajo riesgo gana sus espacios, llegará a fin de este año con los recursos necesarios para funcionar adecuadamente. Todos entendimos que no se trataba de cerrar un servicio para poder abrir otro. Por el contrario, había que trabajar y comprometerse en un proyecto para crear una maternidad departamental, producto de la integración de todas las estructuras de ASSE. De esta manera nadie sentía que perdía, que debía respuestas o defraudaba a alguien. Hoy podemos decir que, si bien aún existen muchos problemas, el proyecto está dando sus frutos. Claro ejemplo es el trabajo en equipo que desarrollan los jefes de Ginecología, con la conformación de las guardias, garantizando primero el 100 % en el centro que tiene la estructura y capacidad de mayor resolución, en este caso el Hospital de Maldonado, con redistribución de los recur- Un desafío importante en la estrategia de RISS es la integración horizontal de programas prioritarios. La experiencia acumulada indica que los programas verticales y poco integrados a los servicios generan mayor fragmentación de la atención y dificultan el logro de los objetivos sanitarios buscados. Por este motivo, se reformuló el área programática de la Gerencia Asistencial, que, en conjunto con la Dirección de Desarrollo Institucional y la Dirección de Salud Mental y Poblaciones Vulnerables, mantiene diversos ámbitos de trabajo para coordinar con el MSP, Ministerio de Desarrollo Social (MIDES), Ministerio del Interior (MI) y otros organismos la integración y adaptación A esto se agrega la integración de la RAP con su fuerte estructura de medicina familiar y un sistema de referencia y contrarreferencia que fortalece a toda la estructura. En fin, el tiempo le dará su forma, funcionamiento y crecimiento, pero ahora encontramos el rumbo, y lo que parecía ser el problema se transformó en la gran oportunidad: los 13 kilómetros que unen San Carlos y Maldonado. Dr. José González Coordinador subregional de Costa Este de programas prioritarios en materia de salud y políticas sociales, el reperfilamiento del Programa Aduana y Agentes Socioeducativos, la implementación del Programa Previniendo, la implementación de la etapa de transición hacia el proyecto Hacia la Inclusión Social y el Acceso Universal a la Prevención y Atención Integral en VIH-sida de las Poblaciones más Vulnerables en Uruguay, entre otros. El apoyo de estos programas a las unidades ejecutoras posibilitó que en el año 2013 10 907 recién nacidos (82 % de total) con cobertura de ASSE iniciaran sus controles en salud antes de los 10 días de vida, facilitó que 8610 mujeres embarazadas (63 %) comenzaran 81 Sección II - Capítulo 3 a controlar su embarazo durante el primer semestre y que se hubieran dispensado gratuitamente en los servicios de ASSE más de 5,5 millones de preservativos masculinos, 40 000 preservativos femeninos, 80 000 ciclos de Exluton y 40 000 tratamientos de anticoncepción de emergencia. En el ámbito de la salud mental se destaca el esfuerzo sostenido para mantener la red temática en todo el país, actualmente con una visión regional desde los servicios de salud mental en territorio hasta los centros de referencia nacional, con una gama de prestaciones entre las que se encuentran los centros de rehabilitación para la atención de usuarios con trastornos mentales severos y persistentes, atención a personas con uso problemático de sustancias y sus familias (en varias modalidades) y referentes para casos de intento de autoeliminación en cada región de ASSE, entre otros. Otro aspecto que cabe destacar es la aplicación de políticas dirigidas a ofrecer servicios de calidad y seguros para los usuarios. Es para el SNIS y para ASSE un gran desafío. Se han impulsado en ese sentido varias acciones en coordinación con el MSP que están dando importantes resultados. Se destacan: Î La acreditación por el MSP y Unicef en Buenas Prácticas de Alimentación de 21 centros de ASSE y 14 en vías de acreditación. • Centro de Salud Artigas • Centro de Salud Bella Unión • Maternidad Bella Unión • Maternidad Salto • Unidad Básica Asistencial (UBA) 7 Salto • Centro de Salud Ciudad Vieja • Centro de Salud Maroñas 82 Hacia una nueva dinámica institucional Instancia de trabajo con madres adolescentes sobre lactancia materna. • Centro de Salud La Cruz de Carrasco • Centro de Salud Giordano • Maternidad Pereira Rossell • Hospital de Young • Centro de Salud Soriano • Hospital Departamental Soriano • Centro de Salud Treinta y tres • Hospital Treinta y Tres • Hospital Paso de los Toros • Centro de Salud y policlínicas Paso de los Toros • Centro de Salud Libertad • Maternidad Hospital Florida • Centro de Salud Tacuarembó • Centro de Salud Misurraco Î La conformación del Comité de Seguridad del Paciente Central y 16 en las unidades ejecutoras, que han concretado avances sustantivos: • Estudio y sistematización de «casos» utilizando el análisis causa-raíz. Generación de un plan de acción destinado a la modificación de los procesos involucrados siguiendo la ruta de la calidad y mejora continua para disminuir los riesgos de ocurrencia de incidentes adversos. • Implementación de la lista de verificación quirúrgica en varias unidades ejecutoras del país. • Aplicación de la encuesta sobre comportamiento disruptivo del Sistema Articulado de Notificación de Eventos Adversos. Asegurar el derecho a estar sanos Definir una estrategia de Promoción de Salud, donde la educación para la salud, sea el factor estructurante, promoviendo cambio del los estilos de vida.20 La Planificación Estratégica de ASSE definió objetivos sustentados en la concepción de que el cuidado de la salud implica entender a la «persona como un todo», considerando las 20 Objetivo estratégico de la dimensión Modelo de Atención. dimensiones físicas, mentales, emocionales y sociales a lo largo de todo su ciclo vital. Esto implica que los servicios incorporen los enfoques interculturales, de género y de diversidad en el cuidado de la salud. En este enfoque, cobra cada vez más importancia facultar a las personas para un ejercicio de derechos responsable mediante estrategias como la educación para la salud, el autocuidado y la autogestión de la enfermedad. El enfoque centrado en los derechos de las personas con respecto a la atención sanitaria ha sido especialmente considerado en la Cartilla de Derechos y Deberes de los Usuarios21 y se ha difundido a través de las Oficinas de Atención al Usuario de las unidades ejecutoras, así como en múltiples 21 Ley 18335, decreto 274/010. Actividades de promoción y prevención en distitos puntos de la Red Asistencial de ASSE (2010-2104). 83 Sección II - Capítulo 3 actividades propiciadas por las organizaciones que nuclean a los usuarios. Î Desarrollo de la Red Uruguaya de Bancos y Centros de Recolección de Leche Humana como un servicio de ASSE al SNIS. Todos los Bancos de Leche Humana (BLH) funcionan en hospitales de ASSE, lo que ha permitido apoyar, promover y promocionar la lactancia materna en más de 25 000 mujeres y alimentar a más de 7000 niños prematuros desde su nacimiento, de los prestadores integrales del SNIS (públicos y privados). Î ASSE participa en las mesas intersectoria- Por otra parte, no es menos importante considerar el enfoque familiar y comunitario, ya que los problemas de salud de los individuos se producen en el contexto de sus circunstancias familiares, de sus redes sociales y culturales, y de las circunstancias en las cuales las personas viven y trabajan. Algunas acciones que permiten destacar un singular perfil institucional de ASSE: Î Formación de Agentes Comunitarios en Salud (ACS) y Promotores de Salud Adolescentes en las 19 RAP del país. Î Actividades de educación para la salud con instituciones educativas (CAIF, escuelas, liceos). Ejemplo: talleres de alimentación saludable, seguridad vial, salud bucal. Recreación. Î Creación de Grupos de Obesos-Diabéticos-Hipertensos en todas las RAP del país. Î Difusión y promoción de derechos sexuales y reproductivos. Î Creación de espacios adolescentes en los 19 departamentos, que llegaron a 55 espacios en todo el país. En estos se trabaja en la atención a la salud integral, con énfasis en la salud sexual y reproductiva, captación precoz del embarazo y acompañamiento de la madre adolescente desde la gestación y en el primer año de vida de su hijo/a. Î Promoción de las Buenas Prácticas de la Alimentación del Lactante y del Niño Pequeño, una estrategia que se centra en la promoción de los derechos de la mujer embarazada y del niño hasta los dos años de vida. les de los 19 departamentos. En el marco del convenio ASSE-CAIF-MSP-MIDES se han generado 35 Salas de Encuentro en 17 departamentos. Son espacios acondicionados para recibir a las embarazadas y sus parejas o acompañantes de un modo confortable y cuidado, como parte de un modelo de abordaje integral de promoción de salud y enfoque de derechos durante la gestación. El énfasis está puesto en la captación temprana de la mujer embarazada, en su acompañamiento y atención durante el embarazo, y en los aprendizajes para la estimulación oportuna en los primeros meses de desarrollo del niño. Coordinar para cuidar mejor Desarrollar mecanismos de coordinación asistencial que aseguren la continuidad de la atención.22 Uno de los desafíos más grandes de la RISSR en el contexto de los cambios demoepidemiológicos es brindar atención a usuarios con enfermedades crónicas múltiples y complejas que cruzan el continuo de servicios y requieren diferentes sitios de tratamiento y rehabilita22 Objetivo estratégico de la dimensión Modelo de Atención. 84 Hacia una nueva dinámica institucional ción. Al respecto, no existe una combinación única de mecanismos de coordinación, sino que estos dependen de cada situación y en concreto del grado de incertidumbre, especialización e interdependencia de las tareas. Los instrumentos o mecanismos de coordinación tradicionalmente utilizados por las organizaciones sanitarias se basan en la normalización de los procesos y la adaptación mutua. Las guías de práctica clínica y los protocolos de atención son ejemplos de instrumentos de coordinación basados en la normalización de los procesos. En el 2013, a partir de la conformación de la RISS-R, los Equipos de Gestión Regional han realizado importantes avances en la coordinación. Se destacan entre sus principales logros: Î Elaboración de procedimientos e instrumentos de referencia-contrarreferencia para la atención de diversos cuadros clínicos (atención a pacientes obstétricas, referencia de pacientes quirúrgicos), así como mapas de ruta de pacientes en temáticas específicas (interrupción voluntaria del embarazo, violencia doméstica, SAI-PPL) en cada región. Î Definición e implementación de planes específicos para garantizar la cobertura y la continuidad asistencial frente a situaciones epidemiológicas especiales: Plan Invierno, Plan de Contingencia contra el Dengue, etc. Î Optimización del uso de la infraestructura instalada y su capacidad logística para desarrollar servicios de traslados especializados a nivel de cada región (ejemplo: traslados de subregión Costa Este). Î Puesta en marcha de un Plan de Gestión de Transporte para optimizar el uso de los recursos, aumentar el número de unidades operativas, incorporar nuevas unidades y proceder al recambio y actualización de las existentes. Î Desarrollo de sistemas de comunicación virtual en los departamentos de Treinta y Tres y Cerro Largo para optimizar la gestión de los recursos. Î Integración de la Comisión Técnica Coordinadora de Proyecto del Sistema Nacional Integrado de Emergencia y Traslado, en conjunto con el MSP, para la implementación del proyecto del Sistema Nacional Integrado de Emergencia y Traslados recientemente aprobado por ley de Rendición de Cuentas 2013. La complementación de los servicios de salud en el SNIS Implementar un plan de complementación Público-Público y Público-Privado en términos equitativos aprovechando las sinergias, racionalizando la incorporación de recursos en beneficio del usuario.23 La ley 18211 (2007) de creación del SNIS en su definición fundacional ha incluido la noción de integración, lo cual remite a la articulación y complementariedad entre el sector público y el sector privado. Establece que se realizará atención integral de las personas en todos los niveles de atención e indica que se procurará el aprovechamiento racional de los recursos humanos, materiales, financieros y de la capacidad sanitaria instalada y por instalarse. Estos elementos implican un desafío para ASSE, tanto a la interna del sector público como en su relación con el sector privado. Convocan a generar una dinámica de redes, superar la fragmentación entre las instituciones y ámbitos 23 Objetivo estratégico de la dimensión Modelo de Atención. 85 Sección II - Capítulo 3 de atención y dar cuenta de integralidad y continuidad de la atención. La complementación debe contribuir al fortalecimiento de los prestadores respetando las autonomías, considerando que autonomía no es autosuficiencia. La autonomía permite a las instituciones tomar la decisión de formar parte, de decidir integrarse. En la complementación las decisiones que se toman se orientan al todo y se guían por el interés general. Si bien la complementación busca elevar los niveles de eficiencia del sistema ante la duplicación o superposición de servicios, en la mayoría de los casos surge frente a una carencia o insuficiencia detectada en los recursos de los efectores de salud. Esta visión se ajusta a la definición de complementar entendida como añadir a una cosa algo que le falta para completarla o mejorarla, combinar dos cosas diferentes de manera que el efecto resultante sea mejor que el de cada una por separado. Como resultado de la complementación obtenemos un producto de mayor valor para ofrecer un mejor servicio a la población. Red Integrada de Efectores Públicos de Salud (RIEPS): una institucionalidad naciente El actual marco normativo ubica a ASSE en un rol de coordinación de los organismos del Estado que presten servicios de salud.24 Para operacionalizar este mandato legal en un escenario de fragmentación de los servicios públicos de salud fue necesario crear una herramienta concreta. El artículo 741 de la ley 18719 promulgada en diciembre 2010 crea la RIEPS y establece que estará integrada por ASSE, el Banco de Previsión Social (BPS), el Hospital de 24 Ley 18161, capítulo II, Competencias, cometidos y poderes jurídicos. Art 4b. Ejercer la coordinación con los demás organismos del Estado que prestan servicios de salud, procurando al máximo accesibilidad, calidad y eficiencia, evitando superposiciones o duplicaciones. 86 Hacia una nueva dinámica institucional Clínicas, la Dirección Nacional de Sanidad Policial (DNSP), la Dirección Nacional de Sanidad de las Fuerzas Armadas (DNSFFAA), el Banco de Seguros del Estado (BSE) y las intendencias municipales que realicen prestaciones de salud a la población. Se formaliza así una herramienta normativa para crear una nueva institucionalidad en el ámbito de la salud. Debe señalarse como hecho relevante que ha sido motivo de análisis y discusión cuáles de estas instituciones están formalmente integradas al SNIS. A partir de una agenda de trabajo definida en abril de 2012, las líneas de acción en curso pueden agruparse en dos grandes ejes: las áreas programáticas prioritarias y el vasto campo de la complementación e intercambio de servicios entre sus instituciones. En el campo de la complementación en estructuras y servicios se transitaron diferentes modalidades: acuerdos de precios para compra y venta de servicios, inversiones estratégicas, cuentas corrientes de intercambio de prestaciones, proyectos conjuntos de desarrollo de áreas o servicios concretos. Los convenios han sido la herramienta más utilizada para concretar y documentar los acuerdos alcanzados. El camino hacia un Plan Estratégico de la RIEPS En abril de 2013 constituyó un hito la realización de la jornada de trabajo con las máximas autoridades institucionales para definir las grandes líneas de acción para desarrollar en orden al diseño de un Plan Estratégico de la RIEPS 2014-2020: Î Avance en los mecanismos de gobernanza de la red pública; definición de su estructura y reglamento de funcionamiento. Î Revisión de la normativa vigente ajustando los marcos jurídicos de las instituciones que la integran, a efectos de asegurar la concordancia con las leyes fundantes de la reforma del sector salud. Î Diseño y ejecución de un plan de complementación en el primer nivel de la región Sur (Montevideo y Canelones) como puerta de entrada unificada a la Red Pública de Salud, que integre y coordine Jornada de trabajo de las autoridades de la RIEPS. Abril de 2013. la atención de la salud de toda la población con cobertura del diciembre con el Reglamento de Funcionasector público. miento de la RIEPS, validado preliminarmente Î Definición de conjuntos de prestaciones para un sistema de cuentas corrientes; análisis de diferentes formas de intercambio y compensación. Î Mecanismos de acuerdo para incorporación de tecnología y servicios de alta complejidad; elaboración de protocolos de uso de estos. Î Análisis conjunto de dotación y distribución de recursos humanos en los prestadores estatales. Î Comunicación externa. En lo que respecta a gobernanza, en 2013 se consolidó el funcionamiento del Consejo Directivo Honorario (CDH), con 20 reuniones en el año y un trabajo conjunto con la Sala de Abogados de la RIEPS, que permitió contar en por todas las instituciones, que ha sido recientemente aprobado por el decreto del Poder Ejecutivo del 11 de agosto de 2014. En ese proceso fueron definidos asimismo la misión, visión y valores de la Red Pública de Salud (recuadro). El CDH definió a lo largo del año el funcionamiento de grupos de trabajo en diferentes áreas: gestión de insumos de salud sexual y reproductiva, operacionalización de atención a usuarios de Uruguay Crece Contigo, primer nivel de atención de la región Sur, sala de abogados, grupo de recursos humanos, comisión de alta tecnología en salud. Sobre la base de esa experiencia se definió una estructura de funcionamiento basada en grupos interinstitucionales para abordar temas emergentes a efectos de tener capacidad de respuesta y dinamismo. 87 Sección II - Capítulo 3 Misión, visión y valores de la Red Integrada de Efectores Públicos de Salud Misión. Coordinar, articular e integrar a los prestadores estatales mediante un funcionamiento en redes en el marco del SNIS, a efectos de mejorar la complementación, calidad y eficiencia de sus servicios, desarrollando en forma conjunta programas de salud priorizados por el MSP y los prestadores, en un proceso continuo de mejora de la atención a la salud que asegure servicios oportunos, de calidad y centrados en el usuario, contribuyendo a superar la fragmentación y segmentación del sistema de salud. Visión. La RIEPS constituirá una red de servicios de salud de alta calidad con sistemas de información interconectados, integrados en un ámbito institucional que facilitará los mecanismos de complementación entre los efectores públicos, la eficiencia en el manejo de los recursos y la toma de decisiones respecto a la incorporación de tecnología, el desarrollo de servicios estratégicos y programas integrales en la Red Pública de Salud sobre la base de la estrategia de APS. Incluida plenamente en el SNIS en lo que respecta a la atención, gestión y financiamiento, con criterios y laudos comunes en la gestión de los recursos humanos, aportará las especificidades de sus instituciones para el desarrollo de las políticas de salud definidas por el MSP, y articulará con el sector privado para mejorar la eficiencia del sistema en su conjunto. 88 Hacia una nueva dinámica institucional Valores Î Derecho humano a la salud. La salud es concebida en la red pública como un derecho humano fundamental, exigible por los ciudadanos. Es responsabilidad del Estado asegurar su más alto nivel con los recursos disponibles. Î Equidad en salud. La rieps procurará eliminar las diferencias injustas entre los ciudadanos en su estado de salud, en el acceso a la atención y a los ambientes saludables, y en el trato recibido en los servicios de salud. Î Inclusión social. La salud se entiende como un componente imprescindible para el desarrollo social. Los servicios de la rieps se integran a una matriz de protección social, configurando el principal brazo operativo del Estado para el desarrollo desde el sector salud de estrategias de inclusión social de los grupos poblacionales más vulnerables, tanto focalizadas como universales. Î Cobertura universal. La Red Pública de Salud se orientará a asegurar el acceso de las personas y trabajará activamente para mejorar la utilización de los servicios sanitarios de buena calidad de acuerdo con sus necesidades, y que estén protegidas contra las dificultades económicas asociadas al pago de los servicios, eliminando barreras administrativas, culturales, territoriales, étnicas y de género. Î Compromiso. Se desarrollará un alto grado de trabajo y comunicación entre los miembros de la rieps para definir y lograr objetivos comunes, en orden a la mejora de la salud y el nivel de satisfacción de la población. Î Transparencia. La Red Pública de Salud debe garantizar el derecho humano y constitucional de acceso a la información, visibilizar la administración de los recursos públicos de forma actualizada, comprensible y transparente, promoviendo la rendición de cuentas en un marco democrático de control social, a efectos de consolidar la confianza de los ciudadanos en la gestión y las instituciones públicas. La revisión de la normativa vigente tuvo como productos una sistematización de la normativa referida a salud de cada una de las instituciones y una propuesta de ajuste de la normativa vigente, con énfasis en modificaciones a la ley 18211, a efectos de despejar las ambigüedades respecto a la pertenencia de varias instituciones de la RIEPS al SNIS. Respecto al diseño y ejecución de un plan de complementación en el primer nivel de la región Sur, su objetivo ha sido contribuir a una mejor inserción de la RIEPS en el SNIS profundizando la articulación entre los prestadores estatales (BPS, Sanidad Policial, Sanidad Militar, ASSE, intendencias de Montevideo y Canelones) de la región Sur mediante un plan único de primer nivel con modalidades de integración que superen la fragmentación y puedan ser extendidas a todo el país. Se está en una Î Identidad como servidores públicos. Se debe fomentar una cultura organizacional centrada en el servicio a las personas y sus derechos en la que el logro del bien común y el interés general predominen sobre los intereses particulares. Î Racionalidad en el uso de los recursos. La Red Pública de Salud contribuirá a un sistema sanitario fuerte, eficaz y bien gestionado, con acceso a los medicamentos y tecnologías esenciales, con la cantidad suficiente, una adecuada distribución de los trabajadores de salud y altos niveles de capacitación y motivación, sobre la base de una planificación de mediano y largo plazo. etapa de diseño de una experiencia piloto en las zonas de Punta Rieles y Toledo. Tuvo como productos: el relevamiento de las unidades asistenciales de primer nivel de las instituciones sobre la base de un conjunto predeterminado de variables y el diseño y aplicación de la herramienta de georreferenciación. En lo referente a la definición de conjuntos de prestaciones para un sistema de cuentas corrientes, la coordinación de la RIEPS ha visualizado el Proyecto Salud Uy25 como una referencia para el diseño de un sistema de intercambio y compensación de prestaciones. Se definió ensayar un primer campo de intercambio en imagenología y en tomografía en parti25 Salud Uy: Acuerdo de Cooperación Técnica e Interinstitucional, entre el MEF, el MSP y Agesic para el desarrollo de la HCE unificada, crear y poner en marcha un sistema nacional de Teleimagenología y el Banco Nacional de HCE, interconectando los centros asistenciales del país. 89 Sección II - Capítulo 3 Vista de la zona metropolitana con información básica desplegada del CMI n.° 2 del BPS. RIEPS, 2013. cular, dado que la implementación del piloto en teleimagenología (APT) se está desarrollando en el marco de la RIEPS (Hospital Policial, hospitales de ASSE de Fray Bentos, Minas y Artigas). En la búsqueda de mecanismos de acuerdo para incorporación de tecnología y servicios de alta complejidad, se organizó el primer ciclo de seminarios Proyectos y Servicios Estratégicos de la Red Pública de Salud, con apoyo de la OPS. Los objetivos planteados fueron contribuir a identificar los servicios y proyectos estratégicos que la RIEPS asumirá en su conjunto en orden a fortalecerlos y proyectarlos en el SNIS y colectivizar información sobre las características, funcionamiento y potencialidades de estos servicios. 90 Hacia una nueva dinámica institucional El CDH tomó la decisión de impulsar una Comisión de Alta Tecnología de la RIEPS, lo cual fue comunicado a la Dirección de Tecnologías Médicas de la Dirección General de Salud Ambiental (DIGESA). El Reglamento de Funcionamiento de la RIEPS prevé en su artículo 21 que «Los organismos integrantes de la RIEPS deberán comunicar al Consejo Directivo Honorario el inicio de procesos de incorporación de tecnología de alta complejidad y la apertura de nuevos servicios». Con estas herramientas se busca avanzar en la eficiencia y racionalización de la incorporación de tecnología de alto porte en la Red Pública de Salud. Laboratorio Conjunto de Colpocitología Oncológica El inicio del funcionamiento del Laboratorio Conjunto de Colpocitología Oncológica como un servicio estratégico de la RIEPS adquiere carácter paradigmático de complementación en la medida en que se suman recursos materiales, financieros y humanos en aras de generar un servicio de mayor calidad que los anteriormente disponibles en las instituciones. res diferentes comparten un nuevo espacio laboral común en el CMI n.º 6 del BPS, con una dirección técnica común a cargo de ASSE y la Intendencia de Montevideo, con mobiliario, equipamiento y microscopios que hasta entonces estaban dispersos y utilizados con menor eficiencia. Ha potenciado recursos de cinco prestadores, ASSE, BPS e Intendencia de Montevideo, con apoyo de Sanidad Policial, Sanidad Militar y la Comisión Honoraria de Lucha contra el Cáncer. Trece funcionarios procedentes de tres prestado- En lo que respecta al análisis conjunto de dotación y distribución de recursos humanos en los prestadores estatales, se desarrolló el relevamiento y análisis de dotación y distribución de recursos humanos en los prestadores estatales, en conjunto con la División de Monitoreo y Evaluación de Recursos Humanos de la Dirección General del Sistema Nacional Integrado de Salud (DIGESNIS). Se busca generar un sistema de información en los prestadores estatales, conocer su realidad en forma sistema- tizada. A la vez se contribuye a complementar la información generada por el Sistema de Control y Análisis de Recursos Humanos (SCARH) con variables comparables con las de los prestadores privados, de modo tener información sobre el conjunto de los integrantes del SNIS. En lo que respecta a comunicación y difusión, se desarrollaron diferentes estrategias y herramientas en orden a visibilizar la RIEPS como espacio interinstitucional. 91 Sección II - Capítulo 3 Folletos elaborados con apoyo de OPS-OMS, 2013. Acuerdos interinstitucionales de largo alcance La Unidad de Coordinación de la RIEPS, además de procesar los acuerdos interinstitucionales que se generan entre los prestadores estatales que la integran, es el ámbito donde se gestiona un importante volumen de acuerdos, comodatos, convenios de ASSE con diversos organismos públicos, en orden a mejoras en la gestión, optimización de recursos o implementación de políticas públicas. 92 Hacia una nueva dinámica institucional Se ha trabajado en la presente administración en 56 iniciativas de articulación interinstitucional, de las que una importante proporción ha culminado en acuerdos firmados. En la presente administración se ha concretado la firma de 61 convenios o comodatos, entre los que se destacan algunos de proyección nacional y otros con alcance departamental o local. El objeto de estos acuerdos está vinculado a una amplia gama de temáticas en las que los organismos públicos han decidido sumar sus esfuerzos en todo el territorio nacional. Convenios entre organismos públicos. Objeto y distribución territorial Î Fortalecimiento de capacidad instalada y recursos en el primer nivel. Î Prestaciones en el primer nivel y promoción de salud. Î Imagenología. Tomografías computarizadas y resonancias magnéticas. Ecografías. Î Estudios electrofisiológicos. Î Camas de CTI en pediatría y adultos. Î Uso de block quirúrgico. Realización de intervenciones quirúrgicas. Î Interconsulta con especialistas. Estos acuerdos evidencian una firme voluntad de los prestadores públicos de avanzar en una dinámica de red integrada, superando los res- Î Producción y cobertura de medicamentos. Î Atención a la siniestralidad laboral. Î Atención de patologías complejas: ACV, síndrome coronario agudo, arritmias. Î Citología y anatomía patológica. Î Salud bucal. Î Primera infancia en situación de vulnerabilidad. Î Políticas públicas orientadas a la inclusión social. Î Salud ocupacional. quicios de fragmentación que aún perduran en el sistema. 93 Sección II - Capítulo 3 Áreas programáticas priorizadas Salud Sexual y Reproductiva. Gestión de métodos anticonceptivos. Presentación de Guía y Manual de Bolsillo. Sistema de Monitoreo. Implementación iniciada. Interrupción voluntaria del embarazo. Una guía de puertas de entrada para el proceso IVE en la zona metropolitana está disponible en los servicios y en la web de ASSE. Una guía similar está en elaboración para el interior del país. En el presente año se concluyeron el diseño y la validación del Plan Estratégico 2014-2020 de la RIEPS con un hito clave en el proceso constituido por otra jornada de trabajo realizada en mayo. Jornada de trabajo de las autoridades de la RIEPS. Mayo de 2014. El Plan Estratégico se compone de siete secciones: Marco Político-Conceptual, Marco Normativo, Los Recursos en la Red, Red Pública y Cobertura Universal en Salud, Sistemas 94 Hacia una nueva dinámica institucional Uruguay Crece Contigo. Un grupo de trabajo permanente ha operacionalizado su ejecución para facilitar que los niños menores de cuatro años y la embarazadas puedan atenderse en el servicio público de salud más cercano a su domicilio, independientemente de que su cobertura sea de ASSE, Sanidad Policial o Sanidad Militar. de Información, Recursos Humanos, Gobernanza y Modelo Organizacional. Incluye 56 iniciativas acordadas entre todos los prestadores públicos que configuran una hoja de ruta para el desarrollo de la RIEPS en el futuro inmediato y en los próximos años. En la sección Los Recursos en la Red se definen 22 servicios estratégicos vinculados a diferentes prestadores estatales, se abordan estrategias para racionalizar la distribución e incorporación de alta tecnología y las modalidades de intercambio y compensación. Entre las 33 iniciativas acordadas en este campo se destacan la conformación de la Comisión de Alta Tecnología de la RIEPS, la elaboración de protocolos y guías clínicas comunes, el relevamiento de prestaciones de los efectores estatales (oferta y requerimientos), el análisis conjunto de nuevos servicios a desarrollar en una lógica de complementación, la generación de un ámbito de coordinación estable con el Ministerio de Economía y Finanzas (MEF) y el avance en el diseño de un sistema de cuentas corrientes con aranceles acordados entre prestadores. El Plan Estratégico 2014-2020 plasma y documenta una clara voluntad de asignar responsabilidades diferenciadas en la Red, especializando a los equipos de salud de sus efectores en determinadas prestaciones para ponerlas al servicio de todas las instituciones con población a cargo. La perspectiva de evitar las superposiciones, mejorar la calidad de la atención, impulsar un modelo de atención con base territorial centrado en el usuario y el funcionamiento en redes integradas está instalada en la agenda institucional de los efectores estatales y contribuye a una política pública en el marco del SNIS. En este camino se ha trabajado conjuntamente con el MSP, como órgano rector, en el trazado de estrategias básicas para mejorar los procesos de complementación. La maduración de esta experiencia ha permitido transversalizar y desarrollar esquemas de complementación en todos los niveles de atención, que se han concretado en 44 convenios firmados. Entre los varios ejemplos, se destacan: Î Complementación público-privada con entidades de la FEMI y prestadores de la capital en las puertas de emergencia en el departamento de Canelones. La dispersión de ese departamento en localidades numerosas e importantes núcleos poblacionales hace imprescindible contar con recursos sanitarios que con una lógica de eficiencia y articulación de los recursos den respuesta a las necesidades de los usuarios. Ejemplos de esto son las iniciativas de Puerta Única de Urgencia y Emergencia en la ciudad de Sauce, en las localidades de MontesMigues, Toledo, Ciudad de la Costa, Progreso, Santa Rosa, San Ramón y San Bautista. Î Mejora en el acceso a prestaciones de segundo y tercer nivel de atención (intervenciones quirúrgicas, tomografías, mamografías, resonancias, atención de CTI, consultas con especialistas) en diferentes convenios concretados en Florida, Paysandú, Canelones y Montevideo. Î Fortalecimiento del nivel y rondas médicas rurales en Paysandú, Salto, Fray Bentos y Colonia por convenios entre ASSE y prestadores privados. La complementación de ASSE con prestadores privados En la ley de presupuesto de diciembre del año 2005, el artículo 264 contempla que en la integración del SNIS este «se articulará sobre la base de la complementación público-privada», de forma de «alcanzar la atención integral y de calidad adecuada a todos los habitantes». ASSE como prestador integral presente en todo el territorio nacional se constituye en una referencia obligatoria al plantearse la complementación en el SNIS. La complementación en tanto proceso es un camino en el que ambas partes, pública y privada, comparten una negociación que deberá transitarse teniendo siempre al usuario en el centro de la atención. Los prestadores no pueden perder el sentido principal de su accionar, que es la mejor accesibilidad y universalidad en la atención de los usuarios. 95 Sección II - Capítulo 3 Distribución territorial de los convenios público-privados (2010-2014) En la relación con el sector privado, la negociación y los esfuerzos de complementación mejoran sustancialmente los precios a los que se compran o venden servicios. Se incorporan reglas claras y se mejoran la capacidad de gestión presupuestal, lo que reduce al mínimo las contingencias presupuestales. 96 Hacia una nueva dinámica institucional También las contingencias e incertidumbres en la gestión asistencial se reducen porque la complementación a nivel local y regional tiende a lograr una cartera de servicios regional uniforme en el territorio nacional. Reflexiones y desafíos La perspectiva de ASSE para impulsar una dinámica de redes integradas parte de la concepción de que las prestaciones en salud implican el aseguramiento del ejercicio de derechos fundamentales por la población. No son una dádiva compasiva hacia los necesitados ni una mercancía librada a la lógica del mercado en que obtiene más quien paga más. Este núcleo conceptual ha implicado, en su operacionalización, definir una agenda institucional que ha tenido importantes avances, que deben ser profundizados para consolidarse y asegurar el cambio cultural en los gestores, los equipos de salud y los usuarios. Es posible identificar en ASSE un conjunto de elementos que permiten delinear los rasgos de un modelo de atención innovador que, aunque inconcluso en su proceso de implantación, interpela al conjunto del sistema y lo tensiona, en un proceso de transformación en la forma de brindar atención en salud a la población. El valor estructurarte del modelo, tal como lo postula la APS, es la concepción de la salud como derecho humano fundamental. ASSE ha transitado un cambio en su autopercepción institucional, ha superado la herencia del hospital de caridad que caracterizó los orígenes de los servicios públicos, para situarse en el SNIS como prestador integral elegible por sus diferenciales de calidad, extensa presencia en todo el territorio nacional y vinculación profunda con las comunidades donde están insertas sus unidades asistenciales. Quedan muchos desafíos para el futuro, entre los que se destacan la mejora de la accesibilidad a técnicas especializadas a nivel regional, la superación del factor limitante de la dotación y distribución de los recursos humanos, particularmente en algunas especialidades médicas, la maduración en el uso de las tecnolo- gías de la información y la comunicación (TIC) para incorporarlas definitivamente a la gestión y la práctica clínica. El rol de ASSE como coordinadora de los prestadores estatales a través de la RIEPS requiere instalar una forma de relacionamiento entre organismos del Estado que deje atrás una concepción de la autonomía como autosuficiencia, para avanzar en una dinámica de confianza e interdependencia institucional en que cada uno aporta a la red pública lo que mejor ha desarrollado en su historia como organismo público y supera sus debilidades apoyándose en las fortalezas de los demás prestadores. Similar perspectiva aplica a la vinculación de ASSE con los prestadores privados, con la particularidad de que en esta relación está llamada a ser una referencia constante para que la lógica de mercado no prime sobre la lógica del servicio a la población y el aseguramiento de derechos en salud. La importante cantidad de convenios y acuerdos entre organismos públicos y con prestadores privados testimonia un camino transitado, real, posible, que está generando beneficios para los ciudadanos y las instituciones, y racionalizando el uso de los recursos en salud, que son bienes públicos, cuya gestión está y debe estar expuesta al escrutinio público. ASSE como principal prestador estatal y el ma- yor del sistema de salud encuentra en los atributos de las RISS un marco referencial para el modelaje del proceso de descentralización con base regional y la reingeniería institucional necesaria para avanzar en la mejora de la calidad y una gestión profesionalizada, con base territorial. Asimismo, los atributos de las RISS han sido muy valiosos para la definición de objetivos y la planificación operativa por la conducción institucional, al igual que para el análisis de los procesos y resultados de la 97 Sección II - Capítulo 3 gestión de cara a las instancias periódicas de rendición de cuentas. Es posible afirmar, luego del proceso de los últimos años, que el funcionamiento en redes integradas y la lógica de la complementación han permitido avanzar en la superación de la fragmentación interna de la organización y hacer una importante contribución para corregir los rasgos de fragmentación que aún persisten en el sistema. Referencias bibliográficas 1. VIGNOLO, J., HENDERSON, E., & SOSA, A. (2011). Atención primaria de salud en Uruguay: experiencias y lecciones aprendidas, OPS, 2011. Capítulo 1, «Plan de estudio 2008 de la Carrera de Medicina de la Udelar, Uruguay, en la implementación de la estrategia de APS y su renovación». Montevideo: OPS. 2. LEUCOVITZ, E. (2011). Atención primaria de salud en Uruguay: experiencias y lecciones aprendidas. Prólogo. Montevideo: OPS. 3. OPS (2008). Serie La Renovación de la Atención Primaria de Salud en las Américas. n.º 1 Sistemas de salud basados en la atención primaria de salud. Estrategias para el desarrollo de los equipos de APS. Washington D. C.: OPS. 98 Hacia una nueva dinámica institucional 4. RÍOS, G. & SÁNCHEZ, D. (2013). «Perfil descriptivo del sistema de salud de la República Oriental del Uruguay, 2013». Perfiles descriptivos de los sistemas de salud de los Estados Partes del Mercosur. Montevideo: Observatorio Mercosur de Sistemas de Salud. 5. OPS (2007). Salud en las Américas 2007, vol. I, p. 319. Washington, D. C.: OPS. 6. AGEV/OPP (2012). Proceso de planificación estratégica de ASSE. Informe final. 7. BENIA, W. & MEDINA, G. (2011). «Construcción de una red continente. APS y primer nivel en el cambio de modelo de atención en Montevideo. Uruguay. 2005-2009». En LEWCOVITZ, E.; ANTONIOL, G.; SÁNCHEZ, D. & FERNÁNDEZ GALEANO, M. (ed.). Atención primaria de salud en Uruguay: experiencias y lecciones aprendidas. Montevideo: OPS, pp. 99-132. 8. COMAS, J., CÚNEO, M., & ISABELLA, F. (2011). Informe de Facultad de Ciencias Económicas de la Udelar. Área Organización y Desarrollo Institucional. Montevideo. 9. TOBAR, F., GRAU, C.; FERNÁNDEZ, J.; TERRA, M. & MILNITSKI., S. (2008). Informes Estratégicos de Políticas Públicas. Documento 2, ASSE: Escenarios de descentralización de ASSE en la reforma de la salud. Montevideo: OPP. Sección II - Capítulo 4 100 Hacia una nueva dinámica institucional Capítulo 4. Gobernabilidad, intersectorialidad y participación social en la Red Integrada de Servicios de Salud de base Regional AUTORES: WILSON BENIA, SILVIA MELGAR, GABRIELA MEDINA … es necesario reaproximar a los trabajadores al resultado de su trabajo... valorizar el orgullo por el esfuerzo singular realizado en cada caso... sucede solo cuando las personas consiguen elevarse a la condición de sujetos habilitados a lidiar con la insatisfacción del contexto para que a partir de sus límites... puedan construir algo de lo que se enorgullezcan. En la salud es el proceso de rehabilitación o de producción reinventado cada día. Gastão de Souza Campos Introducción El Plan Estratégico de ASSE es producto de una construcción colectiva que ha incorporado la experiencia sanitaria acumulada en la institución en los últimos años. ASSE es concebida, y se ha constituido efec- tivamente, como un potente instrumento para el impulso y concreción de políticas públicas en el campo de la salud y la inclusión social. Está llamada a profundizar su protagonismo en el cumplimiento de los lineamientos programáticos priorizados por el organismo rector, con énfasis en la prevención y promoción, contribuyendo a modificar los determinantes de las condiciones de salud de toda la población. Los componentes de integralidad del modelo de atención han conducido a una fuerte articulación intersectorial de ASSE con otros organismos del Estado y la sociedad civil, para la mejora continua de las condiciones de vida de los ciudadanos, movilizando incluso a los actores del sector privado del SNIS. Como se ha detallado en el capítulo 2, en su Plan Estratégico 2012-2014 ASSE definió como línea prioritaria impulsar la descentralización de la organización mediante un proceso de regionalización. La capacidad instalada de ASSE en el país ha exigido una articulación de sus efectores que permita consolidar una RISS-R. 101 Sección II - Capítulo 4 Gobernabilidad y gobernanza en redes con base regional: una innovación que avanza Desarrollar un Sistema de Gobierno Regional con capacidad para la toma de decisiones colaborativas.26 La gobernabilidad remite a la capacidad de una institución de ser gobernada o gobernarse. La gobernanza se refiere al conjunto de dispositivos y condiciones que como un todo tienen por función acrecentar o mantener la gobernabilidad de una institución. La gobernabilidad se refiere a las adaptaciones y los procesos en el marco del Estado y de la Administración Pública para mejorar su relación (vertical) con la ciudadanía y el proceso de toma de decisiones. La gobernanza se vincula fundamentalmente con la forma de mejorar la relación (horizontal) entre una pluralidad de actores públicos y privados, para mejorar los procesos de decisión, gestión y desarrollo de lo público y colectivo, teniendo en cuenta una relación con características de integración y de interdependencia. (1) 26 Objetivo estratégico de la dimensión Gobernanza y Estrategia. Reunión Equipo de Gestión Región Norte. Salto, 2014. 102 Hacia una nueva dinámica institucional En julio del año 2007, se crea ASSE como organismo descentralizado de servicios de salud incorporado al SNIS. Según lo define el artículo 4 de la ley 18161, tiene el propósito de garantizar el derecho a la atención de la salud de los uruguayos coordinando con los otros servicios estatales. Está dirigida por un Directorio de cinco miembros designados por el Poder Ejecutivo, dos de los cuales representan a los trabajadores y los usuarios, previa venia del Senado. Su ámbito corresponde a la alta dirección y la definición de los grandes proyectos y planes estratégicos de la organización. La mencionada ley también define la creación de un Consejo Asesor Honorario Nacional y Consejos Asesores Honorarios Departamentales o Locales, para ampliar la participación de usuarios y trabajadores. El actual proceso de transformación de ASSE hacia una lógica de descentralización y de funcionamiento en redes adquiere mayor significación si se visualizan la evolución de su esquema de conducción y algunos cambios organizacionales. Particularmente interesa Reunión de Equipo de Gestión Región Oeste, 2013. destacar el cambio vinculado al proceso de creación de los Equipos de Gestión Regional que instalan una nueva lógica que supera la dinámica de una modalidad de gobierno unipersonal para pasar a una de tipo colectivo Se observa un paulatino proceso de descentralización de los ámbitos de toma de decisiones, que genera las condiciones para una nueva dinámica del poder en la organización. La competencia de decidir, asignar recursos y gestionarlos tiene más proximidad al territorio donde emergen los problemas y más cercanía a la población con sus desafíos socioepidemiológicos. El gobierno regional opera como el nivel intermedio de gestión entre lo local y lo central, con priorización del criterio territorial sobre el funcional. Esto le brinda a la institución la posibilidad de contar con un ámbito adecuado de delegación de autoridad y responsabilidad en un número razonable de direcciones. Las regiones tienen un organismo colectivo de conducción denominado Equipo de Gestión Regional que está integrado por el director regional y los directores de las unidades ejecutoras de la región, con participación de los coordinadores subregionales. Es un espacio de intercambio y acuerdos entre los múltiples actores de la Red, que posibilita la complementación con otros actores del SNIS, las acciones intersectoriales y la participación social. Los directores regionales han asumido un conjunto de responsabilidades y lineamientos plasmados en los Compromisos de Gestión firmados junto con la Gerencia General. Se está concretando la delegación progresiva de atribuciones en el Equipo de Gestión Regional. Para ello se están definiendo los procesos asistenciales, administrativos, de recursos humanos, materiales y financieros que se descentralizan. 103 Sección II - Capítulo 4 Tiene las siguientes responsabilidades: Î Formular y proponer a la Gerencia General el Plan de Gestión Regional, en consonancia con los lineamientos estratégicos definidos por el Directorio de ASSE, el uso racional y eficiente de los recursos asignados a la región y las necesidades de atención de salud de su población. Î Evaluar anualmente los Compromisos de Gestión de las unidades ejecutoras bajo su responsabilidad y elevar informe de cumplimiento a la Gerencia General. Î Asegurar la implementación del Plan Regional cumpliendo los procesos asistenciales con los mecanismos de referencia y contrarreferencia a nivel regional e interregional, y manteniendo el nivel de gasto comprometido inicialmente en recursos humanos, de funcionamiento e inversiones. Î Implementar los procesos asistenciales para los problemas de salud prevalentes siguiendo los lineamientos definidos por las áreas programáticas, adaptando las intervenciones a la realidad locorregional. Î Identificar y adecuar la cartera de servicios a las necesidades de salud de la población definiendo qué prestaciones se brindarán en su región y cuáles serán referidas a otras. Î Î Definir las prestaciones de las unidades ejecutoras de la región que aseguren el funcionamiento de la RISS-R. Diseñar, implementar y controlar los mecanismos de referencia y contrarreferencia entre las unidades asistenciales a efectos de asegurar la mayor contención y resolutividad a nivel de la región. 104 Hacia una nueva dinámica institucional Î Organizar el sistema de traslados internos en la región y hacia otras regiones. Î Determinar la distribución del presupuesto asignado para inversiones de acuerdo a lo priorizado en el Plan Regional. Î Definir la dotación y competencias de recursos humanos necesarios y adecuar su distribución dentro de la región. Î Proponer, implementar y evaluar periódicamente los convenios de complementación público-público y público-privado que permitan mejorar la resolutividad y eficiencia de los servicios asistenciales regionales. Î Coordinar con los actores gubernamentales (direcciones departamentales de Salud, gobiernos municipales, MIDES, dependencias locales de la RIEPS, etc.), las fuerzas vivas de la región y los actores sociales. El Equipo de Gestión Regional se reúne periódicamente; la frecuencia de reuniones se ajustará a los requerimientos de la dinámica regional. Su sede va alternando por departamento y ciudad según un cronograma predeterminado y validado por el organismo. Se buscó evitar la supremacía de un departamento sobre los demás de la región. Cada región tiene un director regional designado por el Directorio de ASSE a propuesta de la Gerencia Asistencial en conjunto con la Gerencia General. Depende jerárquicamente de la Gerencia Asistencial. Las funciones del director regional son: Î Reunir y coordinar el Equipo de Gestión Regional. Î Supervisar la ejecución y el cumplimiento del Plan de Gestión y los acuerdos regionales. Reunión Equipo de Gestión Región Sur. Montevideo, 2013. Î Controlar y evaluar el cumplimiento de los compromisos de gestión de las unidades ejecutoras. Î Asegurar el cumplimiento de los lineamientos definidos por el Directorio y la Gerencia General en la región. Î Supervisar el cumplimiento del nivel del gasto definido inicialmente para cada unidad ejecutora y comprometerse a mantener su ejecución dentro de los límites establecidos inicialmente en conjunto con la Gerencia General. Î Î Constituir el nexo con las gerencias del nivel central de ASSE. Evaluar a los Equipos de Gestión de las unidades ejecutoras de la región y proponer su designación o remoción de acuerdo a los resultados de la evaluación. El Directorio de ASSE delegó en la Gerencia General la designación de los coordinadores subregionales radicados en la región. Fueron propuestos por el director regional en consulta con el Equipo de Gestión Regional, lo que ha constituido una innovación como modalidad de elección. Su función es apoyar al director regional en la subregión correspondiente. El Equipo de Dirección Regional está constituido por la Dirección Regional, un adjunto y los coordinadores subregionales. Cuenta con apoyo de las gerencias y direcciones del nivel central de ASSE. Se tiende a que los procedimientos administrativos y de recursos humanos que tengan relación con toda la región o la subregión se realicen en alguna de las unidades ejecutoras tomando en cuenta las fortalezas relativas de los servicios administrativos en cada caso. A partir de este cambio en la dinámica institucional hacia un funcionamiento en redes, las direcciones regionales y las direcciones de Unidades Especializadas y de Salud Mental y Poblaciones Vulnerables, con la supervisión de la Gerencia Asistencial, han elaborado un Reglamento General de la RISS-R en cuyos capítulos se definen la constitución y los roles de los integrantes del Equipo de Gestión Regional: citación, quórum, actas y asuntos a tratar de las sesiones, así como las resoluciones adoptadas, sus reconsideraciones y comunicaciones. Está sujeto a aprobación en el momento actual. 105 Sección II - Capítulo 4 Reunión de Equipo de Gestión - Región Este. 2014 Ya no andábamos solos… Hay muchas vivencias que de alguna manera nos muestran y son parte del construir juntos. Comenzó en un abril en Minas, en la primera reunión regional, en la que por primera vez nos juntamos y se nos preguntó qué expectativas teníamos. Luego del tercer o cuarto expositor ya se había dicho cómo nos constituiríamos como grupo, quiénes serían nuestros coordinadores subregionales, cómo trabajaríamos, y al continuar la rueda ya hablábamos de cómo debería ser nuestro trabajo, a qué aspirábamos, qué procesos emprenderíamos, lo que nos parecía importante a cada uno… Así surgió la necesidad de mejorar nuestra comunicación y propusimos el tema de los celulares, la necesidad de tener nuestro sitio en internet para divulgar nuestros servicios, para estar más conectados. Cuando me tocó el turno me tuve que presentar porque había compañeros que no me conocían ni habían trabajado conmigo; me centré en cuál debería ser nuestra actitud 106 Hacia una nueva dinámica institucional al trabajar a nivel regional. Veníamos de una etapa, que fue breve, en la que el primer y segundo nivel quedaron muy distanciados. Manifesté que la actitud que nos llevaría a tener éxito era la de una gran generosidad con todas las cosas. Generosos con los compañeros, porque seguramente sus necesidades podrían ser mayores que las nuestras, pero lo más importante era que si no teníamos esa actitud, si no éramos realmente generosos, iba a ser muy difícil que pudiéramos siquiera hablar un idioma común. Debíamos estar preparados para lo que nos tocara recibir, pero muchísimo más para dar; debíamos estar dispuestos realmente a desprendernos de ciertas cosas, y esto significaba no solo desprenderse de algo que no se utilizaba, sino de aquello que aun siéndonos importante era mucho más importante para otros. Y por sobre todas las cosas debíamos poner en el centro de todas nuestras preocupaciones al usuario, y fundamentalmente al paciente. ¡Ese es quien nos necesita ya! Fue realmente bueno, creo que aquella reunión prendió en muchos de nosotros y creció en aquellos que lo sentíamos, porque sabíamos que nuestra actitud tendría eco, ya no andábamos solos… Ese es otro aspecto que abordamos; cuando alguno de nosotros tiene un problema, lo tenemos todos y también es mío; el problema del otro lo tenemos que abordar como propio, y esto nos ha dado muchas fortalezas. Fueron muchos los ejemplos que se dieron después: transferir vehículos, computadoras, otros recursos de una unidad ejecutora a otra. Redistribuir recursos humanos; a veces solamente con ceder transitoriamente alguna vacante alcanzaba para ayudar a otro a resolver una situación difícil. Allí en Minas, también resolvimos que nuestras reuniones serían mensuales, con participación de la máxima autoridad de cada unidad y que el local donde nos reuniríamos sería variable, recorreríamos todas las localidades donde estaban nuestras unidades. Simplemente para compartir el esfuerzo de trasladarnos para vernos, y a la vez compartir nuestros espacios de trabajo. Ya estamos pensando en resolver grandes problemáticas entre todos y dentro de la región, temas que nos afectan en común, necesidades en algunas áreas donde nos faltan recursos humanos. Son temas que solos no hemos podido resolver, pero que trataremos de resolver juntos, como el traslado de los pacientes —en lo cual ya hemos mejorado bastante—, aspectos que son directamente asistenciales y temas que de modo diverso afectan la asistencia: el manejo de los residuos hospitalarios, la generación de energía, etc. Hay mucho camino por recorrer. Juntos. Dr. Gustavo Amorín Solsona Director RAP-ASSE UE 044 Rocha Región Este Equipo de Gestión - Salud Mental y Poblaciones Vulnerables . 2014 107 Sección II - Capítulo 4 Reunión de Equipo de Gestión, Unidades Especializadas y Servicios de Apoyo, 2014. A efectos de generar condiciones para una gobernanza armónica de la RISS-R, se ha generado un espacio de intercambio semanal, denominado Gabinete Asistencial, en que los directores regionales articulan entre sí, con las Direcciones de Unidades Especializadas y de Salud Mental y Poblaciones Vulnerables, y con la Gerencia Asistencial. Para esa instancia se establece un orden del día, se comparte información institucional, se definen y validan planes de trabajo y se colectivizan experiencias colaborativas entre regiones y al interno de estas. La instancia del Gabinete Asistencial se ha ido transformando en un ámbito colectivo de conducción que, aunque incipiente, posibilita que cada región «mire-conozca» la realidad de las otras, comparta sus mejores prácticas y eventualmente incida sinérgicamente en las decisiones que se toman respecto a cada una de ellas. Planes de Gestión 2013-2014. Este ámbito de colectivización entre las regiones fue sustancial en el proceso de elaboración de los Planes de Gestión Regional (PGR) que resumen las principales características de la región y definen las líneas priorizadas de trabajo para el año 2014. Con el aporte de todas las unidades ejecutoras volcado en el ámbito de las reuniones de los Equipos de Gestión Regional, se ha recorrido un proceso participativo de elaboración de los PGR que se están ajustando y validando en los Gabinetes Asistenciales. El Plan de Gestión Regional incluye: Î Diagnóstico de situación, con datos generales sobre la región, población, recursos, principales indicadores asistenciales, información económica, principales sistemas de información y ejecución de programas asistenciales prioritarios. Î PGR propiamente dicho, con los objeti- vos priorizados para el año en curso, sus líneas de acción, indicadores y metas, las actividades relevantes para alcanzar esos objetivos con un cronograma, y pautas de monitoreo y evaluación del PGR. En su elaboración se tomaron en cuenta los aportes de los participantes en el curso de capacitación sobre RISS-R desarrollado en el año 2013,27 generados a partir de la identificación de los principales problemas de 27 Curso Gestión en Redes Integradas de Servicios de Salud (RISS). ASSE-OPS. Setiembre-octubre 2013. 108 Hacia una nueva dinámica institucional cada subregión y posibles iniciativas de mejora con base en los atributos de la RISS. La intersectorialidad: cuidar la salud con mirada integral Desarrollar el trabajo intersectorial para el abordaje de los determinantes sociales de la salud.28 El cuidado de la salud nos remite a su conceptualización asociada al curso de vida de las personas. Entendemos la salud como el desarrollo de las capacidades y las potencialidades biológicas, físicas, afectivas, intelectuales y sexuales desde el nacimiento hasta la adultez joven, y la conservación de esas potencialidades y capacidades el mayor tiempo posible en el adulto, gracias a los conocimientos de la sociedad y el desarrollo científico y tecnológico. (2) Los determinantes sociales de la salud y la población de ASSE Los determinantes sociales de la salud (DSS) son las condiciones sociales en las cuales viven y trabajan las personas. Se incluyen tanto las características específicas del contexto social que inciden en la salud como las vías por las cuales estas condiciones sociales se traducen en efectos en la salud en su sentido más amplio. (3) La desigualdad social es la condición por la cual las personas tienen un acceso desigual a los recursos, a los servicios y a las posiciones que valora la sociedad. Estos determinantes abren o cierran oportunidades en el desarrollo del potencial de salud de las personas a lo largo de su vida, y pueden desencadenar inequidad e injusticia. El acceso universal a servicios de salud de calidad no es suficiente; es necesario actuar también sobre 28 Objetivo estratégico de la dimensión Gobernanza y Estrategia. las condiciones culturales, ambientales, sociales y económicas que producen salud-enfermedad. Ello determina la necesidad de acciones intersectoriales en una perspectiva de matriz interinstitucional de protección social. Cuando se actúa oportunamente es posible prevenir o revertir los efectos negativos sobre la salud que generan la desigualdad y otros determinantes sociales. Las estrategias contra la inequidad dirigidas a las poblaciones más vulnerables, con una perspectiva de derechos, son las que redundan en mayor beneficio. La población usuaria de ASSE tiene aspectos vinculados a los DSS que la distinguen de la realidad de otros prestadores, ya que incluye a sectores de alta vulnerabilidad social, como se analizó en el capítulo 1. Recordemos que el 30 % de los usuarios están por debajo de la línea de pobreza y el 1,5 % se encuentra debajo de la línea de indigencia, mientras que en el sector privado prácticamente no se registra población en situación de indigencia y la pobreza alcanza solo al 4 % de sus afiliados. Asimismo entre quienes trabajan el 80 % son asalariados privados y trabajadores por cuenta propia con local o inversión, pero solo el 28 % aporta a la seguridad social. La máxima escolarización alcanzada en mayores de 24 años se concentra en primaria, mientras que solo un 3,3 % han alcanzado nivel universitario o similar. Predominan los hogares biparentales con hijos de ambos y hogares extendidos. En este contexto se debe tener presente que el bienestar de las personas no se reduce a la supervivencia (ausencia de enfermedad, buena nutrición) o al acceso a servicios básicos (agua potable, atención primaria en salud, otros); tampoco se reduce a una cuestión de ingresos. Incluye también categorías intangibles como justicia social, identidad, pertenencia, seguridad. De acuerdo con Amartya Sen, podemos insistir en que «el bienestar es una condición 109 Sección II - Capítulo 4 Movilización barrial interinstitucional “TODOS SOMOS MARCONI”. Montevideo. 2010. para que los ciudadanos logren el despliegue de las capacidades necesarias para disfrutar y participar de la vida social de manera digna y realizando sus propios objetivos».29 (4) La perspectiva integral de salud que orienta los lineamientos institucionales en ASSE lleva a desarrollar una política de alianzas con múltiples actores sociales y gubernamentales para generar respuestas ante esta realidad. Es sin duda un requerimiento particular y genera un diferencial en la dinámica institucional respecto de otros prestadores en el SNIS. Una herramienta para el abordaje de los determinantes sociales: la acción intersectorial Para lograr una mejora de la calidad de vida y resultados en salud, cuando existen DSS que provocan inequidad es necesario implementar estrategias conjuntas de abordaje, en una perspectiva de derechos, con múltiples coordinaciones que deben funcionar en tiempo y forma para asegurar el éxito de la intervención. 29 Sen, Amartya. Desarrollo y libertad. Editorial Planeta. Barcelona, 2000. 110 Hacia una nueva dinámica institucional A pesar de innumerables esfuerzos conjuntos en territorio de larga data, fruto de iniciativas individuales e institucionales, solo en los últimos años el Estado ha logrado formalmente abrir espacios fuertes de coordinación con todos los sectores (salud, educación, vivienda, desarrollo social, laboral, ambiental, etc.) para el abordaje intersectorial de las condiciones sociales de las poblaciones más vulnerables en nuestro país. Es en este marco que ASSE ha transitado una larga historia de prácticas, acuerdos y convenios con instituciones públicas de otros sectores, y actualmente sigue teniendo una participación muy activa en la elaboración de propuestas intersectoriales. Ha tenido un rol preponderante en la operativización de las iniciativas en el territorio con su trabajo en red, potenciado por la gran dispersión de sus servicios a lo largo y ancho del país, con muchas unidades asistenciales inmersas en poblaciones en situación de exclusión social. El abordaje conjunto de los diferentes sectores en forma coordinada logra una mejor protección de la población objetivo con mejores resulta- dos y optimización de los recursos del Estado. Es sin duda un proceso arduo, que implica aprendizajes, el involucramiento de actores en diferentes estamentos de las organizaciones, el diálogo de diferentes culturas institucionales, que no está exento de tensiones cuyo procesamiento también genera destrezas y acumulaciones en las instituciones y en el territorio. En el marco de las reformas iniciadas en 2005 en Uruguay, se asume la responsabilidad estatal sobre esta dimensión de la vida de los ciudadanos más vulnerables. Se articulan los procesos de reforma en diferentes sectores del Estado; se genera así una matriz de protección social que garantiza, en un marco de derecho, la equidad y la premisa de que los más desprotegidos sean los más privilegiados en el cuidado de su salud y de su vida. En las últimas décadas Uruguay ha adquirido compromisos internacionales de diverso tipo para contrarrestar los determinantes de la salud más negativos, que redundan en el menoscabo de los derechos de los ciudadanos y en especial en los de los niños, adolescentes y mujeres. A modo de ejemplo, el país se ha comprometido con los Objetivos de Desarrollo del Milenio (ODM ) acordados en la Organización de las Naciones Unidas; ASSE ha contribuido de forma relevante al logro de las metas propuestas y al suministro de información para su monitoreo. A la interna del país los ODM han comprometido a los diferentes sectores en abordajes conjuntos, como la Estrategia Nacional para la Infancia y la Adolescencia (ENIA) o dispositivos precursores de un Sistema Nacional de Cuidados. Trabajando por y con la gente. Una mirada desde el territorio Para abordar los DSS que dificultan a los sectores vulnerables de la población el ejercicio de sus derechos y la mejora de su calidad de vida, se ha recorrido un largo camino en el sector salud y particularmente en ASSE. La tarea conjunta con otros sectores en la labor cotidiana de los equipos de salud que trabajan muy cerca de la gente, en los barrios y en las áreas rurales, se ha dado siempre por la simple razón de la necesidad percibida. Es impensable que se aborde y atienda una familia y se hable de higiene cuando esta casi no dispone de agua potable y tiene muy cerca un basural endémico o una cañada contaminada. Allí se instala el desafío para los equipos de salud vinculado a tener una mirada amplia sobre la vida de la gente, una visión integradora de la salud y del impacto de los determinantes sociales. Así, los equipos realizan coordinaciones con otras instituciones u organizaciones para abordar temas que, sin ser los habituales en un concepto tradicional (y restringido) de salud, hoy día constituyen la esencia del bienestar de los ciudadanos. Muchas veces el objetivo de los equipos de salud no es solamente mejorar la salud, sino lograr una repercusión directa sobre uno o más de sus determinantes sociales. Enmarcar cuestiones de salud complejas en términos generales permite el trabajo intersectorial y la acción de la población desde su propia perspectiva, acciones e incidencia en la formulación de soluciones. Esta labor a nivel local, que con frecuencia facilita la participación activa de la población en la planificación comunitaria y en el desarrollo de programas, es vital para superar las inequidades en salud. 111 Sección II - Capítulo 4 Comunicación desde lo profundo Te cuento un poco la actividad que hacemos todos los días para que sientas el trabajo lindo que no sale a los medios masivos, pero sí se hace. En Bella Unión tenemos una captación del 100 % para el control en salud de los recién nacidos que nacen en el hospital, y realizamos la visita domiciliaria también al 100 % de los captados. Vamos un equipo conformado por los integrantes de Plan Aduana, partera y asistente social. Hacemos también las visitas de seguimiento a todos aquellos pacientes de riesgo. Actualmente, por el invierno, ideamos un plan para visitar a todos los chiquitos que viven en el barrio Las Láminas en situación de vulnerabilidad y mitigar las carencias para este invierno. Hemos detectado una casa en malas condiciones, nos contactamos con el MIDES, coordinamos la colocación de material aislante alrededor y esa vivienda quedó más calentita. Desde hace una semana estamos trabajando en un caso detectado por el centro de salud de una mamá con 14 hijos que vivía en lo profundo de una zona suburbana despoblada, embarazada de su decimoquinto hijo. Por tratarse de una situación de alto riesgo social, coordinamos una reunión con MIDES, el SOCAT y Desarrollo Social de la Intendencia, y en conjunto logramos acondicionar la vivienda, obtener ropas, alimentos y conseguimos que el adolescente que había abandonado el liceo por no tener cómo Desde el Estado se han implementado programas y estrategias que cada vez se acercan más a las personas y comunidades vulnerables, fomentando soluciones compartidas y consensuadas trabajando con y para la gente. Se destacan las iniciativas Nodos, Siete Zonas, Cercanías, Uruguay Crece Contigo, así como las Comisiones Intersectoriales Departamentales donde ASSE está representada por el director de cada RAP departamental como titular. 112 Hacia una nueva dinámica institucional recorrer 10 kilómetros para ir a estudiar retome los estudios. En el centro de salud están funcionando, desde hace poco, las salas de encuentro; pasamos de una captación de 60 % de los recién nacidos a 94 %; la semana que viene empezamos el espacio adolescente, hacemos todo el tiempo actividades educativas y académicas. Cuando nos visitaron las autoridades del MSP quedaron admiradas por la cartelería que tenemos. En un mes comenzamos los talleres de contención para padres de adictos y para adictos. Y podría contarles muchísimas cosas más que hacemos, diarias y silenciosas. La intención es comunicar que, aunque estemos lejos, damos todo por ASSE y que el compromiso es total, es un placer trabajar en salud pública, es un trabajo de hormiga pero que genera grandes cambios. Estoy realmente orgullosa de formar parte de esta gestión y pueden contar con mi pequeño apoyo, siempre. Valeria Celada Directora del Centro de Salud de Bella Unión, 2012 En setiembre de 2014, Valeria transmite con alegría que el adolescente que había retomado sus estudios cuenta hoy con una bicicleta para sus traslados, facilitada a través de la mesa intersectorial, y continúa estudiando, dos años después. Estas iniciativas se han generado para responder a demandas específicas y han permitido canalizar la experiencia acumulada de coordinación en territorio. Buscan generar las condiciones para el desarrollo de líneas programáticas articuladas con los servicios de salud, a fin de evitar los efectos negativos de fragmentación que conllevan los programas verticales. ASSE comparte ámbitos intersectoriales de coordinación informales, generalmente en te- rritorio, y otros más formalizados a partir de la firma de acuerdos, convenios o sustentados en ámbitos estables de reunión. En el Cuadro 1 se presentan algunos de los programas y áreas temáticas más relevantes de coordinación intersectorial, la mayoría con claro énfasis en la atención de salud y otros que se vinculan a sus determinantes. Cuadro 1. Participación institucional según áreas temáticas y programas-proyectos ÁREA TEMÁTICA PROGRAMA / PROYECTO INSTITUCIÓN/ES Promoción y protección de derechos Estrategia Nacional de Fortalecimiento de las Capacidades Familiares Cercanías ASSE, MIDES, MVOTMA, ANEP, INAU Adultos mayores INMAYORES ASSE, MIDES y otros Discapacidad PRONADIS ASSE, MIDES y otros Inclusión sociolaboral Uruguay Trabaja Jóvenes en Red ASSE, MIDES y otros Exclusión/vulnerabilidad social Niñez y embarazo Personas privadas de libertad ASSE, MIDES Siete Zonas ASSE, MIDES, MI, Intendencia de Montevideo, Ministerio de Turismo y Deporte, MVOTMA Personas en situación de calle ASSE, MIDES, intendencias TARARA PRADO ASSE, MIDES, BPS Ocupación de espacios públicos INTER-IN Embarazo y primera infancia Sistema de Responsabilidad Penal Adolescente (SIRPA) ASSE, MIDES, MI, Intendencias ASSE, MEC, INAU, MIDES ASSE, INAU, MIDES ASSE, INAU, MI, MIDES, MEC, MSP ASSE, Presidencia: Área de Políticas Territoriales: OPP, RIEPS Uruguay Crece Contigo Niños en situación de calle Menores infractores Sistema Integral de Protección a la Infancia y la Adolescencia contra la Violencia (SIPIAV) Programa de Apoyo a la reforma del sistema de justicia penal y a la mejora de las condiciones de vida y reinserción socioeconómica de las personas privadas de libertad ASSE, MIDES, INAU ASSE, MI ASSE, MSP, INAU, MIDES, ANEP, MI, Poder Judicial ASSE, Presidencia: OPP, MI, MSP, INAU Toma de muestras biológicas Servicios Periciales del Instituto Técnico Forense ASSE, Poder Judicial Contaminantes ambientales Proyecto Mercurio ASSE, MVOTMA Adicciones Ciudadela Dengue Abordaje intersectorial ante contingencia epidemia de dengue ASSE e integrantes del Sistema Nacional de Emergencia Gobierno electrónico Salud.uy ASSE, Presidencia: Agesic y otros Fortalecimiento de áreas rurales Uruguay Integra ASSE, Presidencia: Área de Políticas Territoriales y otros Fronteras de Uruguay Atención transfronteriza Proyecto Triangular Cooperación Financiera BrasilUruguay ASSE, MSP, UNOPS, GTZ (Alemania) y Ministerio de Salud El cuadro pone en evidencia el valor central de un modelo basado en la Atención Primaria de Salud ( APS ) que integra la intersectorialidad en una concepción de la salud como un derecho humano fundamental. ASSE ha transitado un cambio en su autopercepción ins- ASSE, MIDES, INAU, Intendencia de Montevideo, Poder Judicial, Junta Nacional de Drogas ASSE, MSP, Ministerio de Relaciones Exteriores de Brasil titucional superando la herencia del hospital de caridad que caracterizó los orígenes de los servicios públicos. Si bien es un proceso aún inconcluso, las prestaciones en salud y las coordinaciones interinstitucionales no se conciben como una acción compasiva hacia 113 Sección II - Capítulo 4 los necesitados y excluidos. La concepción de que estos esfuerzos tienen sentido como aseguramiento del ejercicio de derechos fundamentales por parte de la población ha venido ganando espacio institucional progresivamente. Participación social y el desafío de la democratización en salud Potenciar el relacionamiento y la participación de usuarios y trabajadores en el ejercicio responsable de deberes y derechos como forma de mejorar la calidad de la atención y las condiciones de trabajo.30 El modelo de atención impulsado por el SNIS tiene un fuerte componente de promoción de salud. Es un campo en el cual involucrar a las personas y las comunidades organizadas es imprescindible para la transformación de su entorno y sus condiciones de vida. En esta perspectiva, ASSE ha abordado diversas líneas de acción en educación para la salud que se basan en interfases entre los diferentes componentes del presente capítulo. A partir de las necesidades sentidas por la población se han generado espacios de educación para iniciar el análisis crítico de los determinantes de la salud e identificar distintos niveles de intervención: los modificables mediante el cambio de los estilos de vida, los transformables a partir de procesos comunitarios, los que deben ser objeto de intervención de políticas públicas intersectoriales, que deben ser exigidas en ámbitos de coordinación territorial de los organismos del Estado. La educación para la salud tiene uno de sus puntos críticos en el rol de los medios de co30 Objetivo estratégico de la dimensión Gobernanza y Estrategia. 114 Hacia una nueva dinámica institucional municación, y ASSE ha trabajado en el sentido de una política comunicacional dirigida a más de un millón de ciudadanos que son sus afiliados y configuran un tercio de la población del país. Esta línea de trabajo incipiente ha estado orientada a transmitir el reperfilamiento de ASSE en el marco del SNIS, y a temáticas de promoción y protección de la salud de la población. La estrategia de APS y el proceso de regionalización con lógica de redes convocan a la participación social y abren un campo relevante de procesos institucionales vinculados a la dinámica de las decisiones y la economía del poder en ASSE y en cada uno de sus estamentos organizacionales. Ello ha conllevado un fecundo proceso de democratización de la vida institucional. Profundización de los procesos de participación social en salud La salud y el acceso a los servicios de atención han sido un fuerte motor para la participación social desde hace décadas. Aun en el período de quiebre de la institucionalidad democrática en el país proliferaron múltiples formas de participación vinculadas a la salud que, a la vez que buscaban generar respuestas a problemáticas concretas de falta de acceso a servicios de salud, conformaban ámbitos de cultivo de las relaciones democráticas, de ejercicio de derechos y de resistencia a condiciones de vida indignas. El advenimiento de la recuperación democrática en el país facilitó la potenciación de múltiples formas de participación social en salud, en su mayoría fuera de los ámbitos oficiales del Estado, que generaron una rica experiencia de prácticas, sistematización de conocimientos y conceptualización de la participación social en el campo de la salud. El proceso de reforma del sector salud iniciado en 2005 y la instalación del SNIS crearon nuevos desafíos, ya que se instalaba un imperativo ético y político de abrir espacios de participación imbricados con la dinámica institucional nueva que se instalaba en el país; los consejos consultivos para el cambio con amplia convocatoria fueron una de sus expresiones. Las organizaciones de profesionales, particularmente el SMU y la FEMI, así como los gremios y sindicatos de la salud (FFSP, FUS) nucleados en el PIT-CNT habían aportado al diseño de la nueva institucionalidad. Más allá de los tradicionales y legítimos espacios de negociación sobre salario y condiciones de trabajo, estaba instalada una conversación con estos actores sociales sobre el rumbo, los alcances y aspectos operativos de la reforma, que desde el gobierno era necesario canalizar en la construcción de una política pública en salud. Es destacable el surgimiento en este contexto de los movimientos de usuarios con alcance nacional que configuraron espacios de organización, capacitación y articulación operativa y discursiva, con clara vocación de incidir en la agenda política e institucional del sector salud. La representación de usuarios y trabajadores en la JUNASA y en el Directorio de ASSE ha sido una muestra temprana de la voluntad gubernamental de abrir canales institucionalizados a la participación social. En ese proceso ASSE ha contribuido activamente de múltiples maneras. Aportó el bagaje generado en años por los vecinos organizados en torno a policlínicas y servicios públicos a lo largo de todo el país en comisiones de policlínicas barriales, promotores de salud en el medio rural, vecinos voluntarios. Los que habían sido activistas para mejorar la salud de sus comu- nidades y ampliar el acceso a servicios, nutrieron los movimientos de usuarios y las nuevas formas de participación que se abrieron en el marco del SNIS. Surgieron consejos consultivos en hospitales, comisiones de participación en centros de salud; se fortalecieron las redes territoriales con participación de usuarios; se generaron ámbitos de capacitación para la participación en los que se encontraron gestores, trabajadores y usuarios en busca de generar conocimientos y adquirir herramientas a partir de sus experiencias. A partir de esa trayectoria, hoy en ASSE se concibe la participación social como un proceso complejo que integra muchos componentes: empoderamiento y apropiación de los factores determinantes de la situación de salud de las comunidades; aprendizajes para comprender el entramado causal de la realidad e incidir en los procesos históricos y sociales condicionantes de la salud con intencionalidad transformadora; involucramiento en la toma de decisiones respecto de la identificación de problemas de salud, su priorización y el diseño de respuestas colectivas, interinstitucionales y comunitarias para abordarlos; control social de la gestión en sus aspectos de transferencia de información, rendición de cuentas, comunicación con la población y exposición transparente al escrutinio público. Esta concepción se reafirma desde una perspectiva de APS y su imperativo ineludible de participación de las personas y las comunidades en la mejora de sus condiciones de salud. En ocasiones se ha instalado una tensión entre diferentes concepciones de la participación y sus consiguientes correlatos en la práctica institucional que oscilan entre el control social y el cogobierno. 115 Sección II - Capítulo 4 En orden a la creación y el funcionamiento de las instancias de control social de la gestión de los servicios de salud, se ha trabajado en la construcción de una gama diversa de ámbitos de participación social en los espacios territoriales y los ámbitos institucionales. Por sobre los mecanismos de representación se ha fortalecido la participación directa de la población recogiendo ricas experiencias locales e innovando para gestar procesos más amplios. Las Comisiones de Participación y Consejos Consultivos en algunos hospitales, centros de salud y policlínicas han sido un valioso precedente. Asociados a un aumento de la presencia e involucramiento de actores sociales en la realidad de los servicios, han aparecido en los estamentos medios de la organización fenómenos vinculables a una dinámica de cogobierno, generalmente negada en el discurso pero instalada en algunas prácticas. Ello se ha plasmado en acciones para incidir en la designación de los equipos de gestión, la asimilación de participación con acceso a cargos de gestión y la integración de representantes de usuarios en comisiones de seguimiento de convenios entre ASSE y otras instituciones. En la actual administración se han desestimulado las iniciativas que se deslizan hacia una dinámica de cogobierno y se ha favorecido una lógica de participación centrada en el control social y la capacidad de generar propuestas. Los Consejos Honorarios Asesores de la RISS-R se orientan en esta línea. participación genuina en la red de servicios, con incidencia real en diferentes niveles de las instituciones y las comunidades. El logro de ese objetivo deberá encararse desde ángulos e instrumentos diversos e incorporando siempre a la población como un factor activo y protagónico en estos procesos. En el camino de la construcción de la RISS-R, la conducción de ASSE ha brindado particular atención a la participación social como un componente central en todo proceso de transformación del modelo de gestión y atención a la salud. Los Equipos de Gestión Regional han comenzado a implementar la convocatoria de los Consejos Consultivos Regionales, que se constituirán en un ámbito privilegiado para la definición de prioridades, evaluación de la marcha del Plan de Salud, impulso de acciones comunitarias en el campo de la promoción de salud y análisis conjunto de problemáticas emergentes. Estarán integrados por representantes de las distintas modalidades de organizaciones de usuarios de ASSE que existen en cada región. Ya funcionan decenas de consejos consultivos de unidades ejecutoras31 (hospitales departa- Actividad de promoción de salud en territorio Hacia los Consejos Consultivos Regionales El modelo de atención basado en una dinámica de redes requiere un cambio cultural que debe involucrar a los gestores, trabajadores y usuarios de las unidades asistenciales, para incidir en los estilos de vida, hábitos, modos de vincularse a los servicios. Resta sin duda transitar un largo camino para consolidar una 116 Hacia una nueva dinámica institucional 31 Hospitales departamentales de Lavalleja, Colonia, Salto, Paysandú, Río Negro, Cerro Largo, Treinta y Tres, Florida; hospitales de Bella Unión, Juan Lacaze; RAP de Treinta y Tres, Tacuarembó, Lavalleja (centros auxiliares de Batlle y Ordóñez y de Solís de Mataojo), Cerro Largo; centros auxiliares de Cardona, Tala, Nueva Palmira, entre otros (relevamiento realizado en diciembre de 2013). mentales, redes de atención primaria, centros auxiliares) integrados por direcciones, representantes de trabajadores y usuarios. Se sustentan en organizaciones ya existentes en las comunidades como las comisiones de salud de las policlínicas, Comisiones de Participación de centros de salud, comisiones honorarias de apoyo al hospital, movimientos de usuarios, etc. En los Consejos Consultivos Departamentales participarán representantes de los trabajadores médicos y no médicos de ASSE existentes en la región. En el caso de los usuarios, es condición para participar en el consejo consultivo tener cobertura formal de ASSE y estar vinculado a una organización social con base territorial o institucional en el ámbito de ASSE. El Consejo Consultivo Regional será convocado dos veces al año o en forma extraordinaria cuando el Equipo de Gestión lo considere necesario. Será coordinado por el director regional, con el apoyo de un director de unidad ejecutora por departamento. Las conclusiones, recomendaciones y sugerencias emanadas de cada sesión del Consejo serán transmitidas al Equipo de Gestión Regional y elevadas a la Gerencia General y al Directorio de ASSE. La Dirección Regional podrá implementar Consejos Consultivos Subregionales, preparatorios de los Consejos Consultivos Regionales, o a los efectos que las realidades locales requieran. Este espacio de participación abrirá nuevas posibilidades para acercar la gestión y la planificación de los servicios a las necesidades de las comunidades. Asimismo será una herramienta para que los diferentes actores vayan construyendo una visión amplia sobre la realidad y los requerimientos de la región, superando una mirada en ocasiones focalizada en preocupaciones puntuales o de corto alcance. Será una nueva instancia de aprendizaje conjunto para profundizar opciones de cambio centradas en una visión humanizada de la salud como derecho humano y operacionalizada en acciones concretas. Perspectivas, controversias y desafíos Es fundamental consolidar la alianza estratégica y operativa entre ASSE y organismos claves del MSP, como el Departamento de Planificación Estratégica en Salud (DPES) y la Digesa, así como otros organismos del Estado (MIDES, Codicen, ANEP, MI, entre otros) a efectos de sumar esfuerzos y articular las miradas, en función de las capacidades y los mandatos institucionales específicos, para continuar transformando sinérgicamente la realidad en beneficio de los ciudadanos. En este sentido resulta crucial actualizar y profundizar la voluntad política de la actual administración, manifestada en compromisos y adhesiones decididas, búsqueda de códigos compartidos, de conocimientos, de precisiones conceptuales, de construcción de sustentos orgánicos e institucionales. Teniendo en cuenta que ninguno de estos aspectos por sí solo resulta suficiente, se requiere una acción simultánea y sinérgica (ejemplo: 7 zonas). La construcción de la viabilidad de dinámica intersectorial no se puede considerar nunca como definitivamente alcanzada, sino que es necesario un proceso continuo de sostenimiento y adecuación, un esfuerzo teórico y práctico en el que se aprenda y crezca desde la experiencia. Pero con clara voluntad política y conducción estratégica. En el futuro inmediato es crucial para ASSE que el Estado defina quién y en qué ámbito institucional se debe brindar un conjunto de cuidados básicos a las poblaciones más vulnerables. 117 Sección II - Capítulo 4 En el campo de la participación social ASSE deberá afrontar el desafío de sostener institucionalmente el proceso de maduración de múltiples formas de participación local, llevándolas a una expresión que genere impacto y marque la agenda de las políticas institucionales a través de los Consejos Consultivos Regionales y Locales. Es un apasionante proceso en que el principal prestador estatal y el mayor del SNIS debe contribuir a la consolidación de un interlocutor social con el cual dialogar y negociar, asumiendo la alteridad de la lógica del usuario, el trabajador, la comunidad y la sociedad civil organizada. Este proceso también exige vocación política por la participación social y claridad en la conducción. Particularmente porque el «hasta dónde» y la legitimidad de los alcances de la participación de los actores sociales son materia discutida desde diversos ángulos. Las respuestas institucionales a estos asuntos controversiales deben sostenerse en una amplia base social activa, involucrada con la vida de las comunidades y con la realidad de ASSE, en relación dialógica con la gestión institucional. Gobernanza, intersectorialidad y participación social configuran un campo de tensiones desafiante para las opciones de profundización democrática de la institución. Asumirlas y transitarlas desde la conducción institucional y en los diferentes estamentos de la organización, particularmente en la base regional de la RISSR, será una contribución de ASSE a la construcción de ciudadanía en salud y a la transparencia y confiabilidad en los organismos del Estado. 118 Hacia una nueva dinámica institucional Referencias bibliográficas 1. REVESZ, B. (2006). «Gobernabilidad democrática, descentralización y desarrollo territorial local y regional». Artículo presentado en congreso internacional Gobernabilidad y Gobernanza de los Territorios en América Latina. Cochabamba. 2. MARTÍNEZ MARTÍN, F. (2006). Enfoque para el análisis y la investigación sobre Equidad. Inequidad en Salud. Revisión conceptual. Bogotá. Disponible en ‹http://www.saludcolombia. com/actual/documentos/Equidad%20Inequidad%20en%20Salud.pdf›. 3. OMS (2009). Subsanar las desigualdades en una generación: alcanzar la equidad sanitaria actuando sobre los determinantes sociales de la salud. Informe final de la Comisión sobre Determinantes Sociales de la Salud. OMS. Buenos Aires: Journal S. A. Disponible en ‹http://whqlibdoc.who.int/publications/2009/9789243563701_spa.pdf›. 4. SEN, A. (2000). Desarrollo y libertad. Barcelona: Planeta. Sección II - Capítulo 5 Jornada de Presentación Nacional del Plan de Implementación de Descentralización y Mejora de Procesos, transmitida a todo el país por Videoconferencia. Setiembre, 2014. 120 Hacia una nueva dinámica institucional Capítulo 5. Organización y gestión: mejorando la gestión para asegurar la calidad El aprendizaje en equipo es el proceso de alinear y desarrollar la capacidad del equipo para crear los resultados deseados por sus integrantes. Se construye sobre el desarrollo de una visión compartida. Peter Senge AUTORES: VICTORIA LAFLUF, ANA SOLLAZZO, ROSARIO BERTERRETCHE, ALICIA FERREIRA Introducción La especificidad de la gestión pública ha sido uno de los temas centrales de debate de las últimas décadas. Es posible encontrar un amplio abanico de posiciones con relación al tema, desde afirmar que la gestión pública es única y completamente distinta de la gestión aplicada en el ámbito privado hasta sostener que no es más que una modalidad menos eficiente que la gestión empresarial. Excluyendo las posiciones extremas, no puede negarse la existencia de condicionantes específicos en la gestión pública. (1) Es precisamente la naturaleza de las organizaciones públicas lo que determina esos condicionantes. Es decir que, si bien se enfrentan a retos similares a los que enfrentan las organizaciones privadas, es innegable que difieren en su propósito, en los valores que encierran, en los objetivos que persiguen y en los aportes que hacen a la sociedad. (2) De acuerdo a Peter Drucker, la diferencia fundamental entre las organizaciones públicas y las privadas o «comerciales» radica en la forma de obtención de sus ingresos. (3) Estas últimas obtienen sus ingresos al satisfacer al cliente, es decir, si ofrecen lo que este necesita y está dispuesto a comprar. La satisfacción del cliente es, por tanto, la base del rendimiento y de sus resultados. Las organizaciones públicas obtienen generalmente sus ingresos con cargo a un presupuesto, lo cual implica que son objeto de asignación con cargo a otros de tipo general que no están vinculados a lo que ellas hacen, sino a través de impuestos, tasas o tributos. Esto significa, ante todo, que la asignación presupuestal no se encuentra vinculada a la consecución de los objetivos u obtención de determinados resultados, sino a la intención de alcanzarlos. Todo lo antedicho puede generar que no se focalice la atención en el establecimiento de prioridades y por tanto en la concentración de 121 Sección II - Capítulo 5 esfuerzos, así como en la necesidad de generar cambios de rumbo respondiendo con un aumento de los esfuerzos, y en ocasiones del presupuesto, ante la falta de resultados. (4) La reacción ante estas dificultades ha sido acudir en grado creciente al ámbito de la empresa privada en busca de ejemplos. Durante la década de los 70, el management público se presentó como un conjunto de doctrinas de aplicación general y universal. Sin embargo, la naturaleza y especificidad de los problemas de las organizaciones públicas, así como la creciente complejidad y dinamismo de las sociedades actuales en las que operan las organizaciones públicas pusieron de manifiesto la imposibilidad de utilizar soluciones diseñadas para el sector privado. (5) La mejora de la gestión pública implica crear las capacidades para mejorar la calidad y la eficacia en la entrega de servicios públicos, para enfrentar de mejor manera demandas y tensiones cada vez más complejas y apremiantes, así como para rendir cuentas claras a la ciudadanía sobre la administración de los recursos públicos y la efectividad de las acciones. (6) La mejora de la gestión es entonces la expresión de una Administración Pública comprometida con el desarrollo económico, social y cultural, que se afianza en un entorno de instituciones, normas y formas de convivencia democráticas. Resulta fundamental, entonces, una gestión que se base en el establecimiento de objetivos y propósitos claros, en el establecimiento de prioridades, que rinda resultados y sea eficiente y abierta a la vez. (7) En este sentido, ASSE emprende en el año 2011 el proceso de Planificación Estratégica, que establece como eje central el proyecto de RISS-R, que comienza a implementar un cambio en la organización de los servicios, como 122 Hacia una nueva dinámica institucional se detalla en el capítulo 2. (8) Se hace necesario desarrollar una organización capaz de sostener eficientemente procesos asistenciales de calidad alineados con las políticas de carácter nacional y de la red territorial. Lo anterior implica conducir procesos de cambio que requieren determinadas condiciones institucionales así como una fuerte inversión en un liderazgo participativo capaz de generar un nuevo contexto organizacional. En el presente capítulo nos centraremos, como aspectos fundamentales de la descentralización —haciendo referencia a una forma o estrategia de gestión con el propósito de lograr una mayor eficacia y eficiencia institucional—, en la jerarquización de la mejora de la calidad en un sentido amplio, como también en el desarrollo de los sistemas de información integrales e integrados, de base poblacional, que incorporen las dimensiones asistenciales, de acceso, de calidad, de resultados, para facilitar la descentralización de la gestión administrativa de los procesos claves mejorando su eficiencia y control. Descentralización como herramienta para profundizar los cambios Construir la centralidad normativa sustentada en un diseño de procesos únicos que posibilite su descentralización operativa y control, habilitando centralmente políticas de estímulos locales. La naturaleza distintiva de las organizaciones públicas ya descrita cobra una especial significación en el sector salud, según el contexto socioeconómico y político en el que se encuentran inmersas. Durante las últimas décadas, en nuestro país y en consonancia con el conjunto de la región, los problemas más importantes de atención sanitaria se encontraban esencialmente en los niveles de cobertura de la población, en la calidad y cantidad de servicios que recibían los distintos segmentos de la población, con un incremento sostenido de los costos. En este contexto, la descentralización emerge como parte de una estrategia para mejorar la distribución de recursos —siempre limitados en la atención a la salud— así como una forma de organización más adecuada para implantar y desarrollar un nuevo paradigma que se apoye en la complementariedad entre los sectores público y privado. (9) La desconcentración es un concepto de organización espacial, en cambio la descentralización implica formas de administración de recursos. (10) Centralización y descentralización no serían conceptos antagónicos, sino que constituyen un proceso único, bidireccional y dinámico, y por ello es necesario definir los grados de descentralización que se aplicarán para el funcionamiento del sistema. En este sentido, Villar define como descentralización «la delegación de competencias y poderes de decisión del nivel central a los otros niveles de gobierno y administración de un Sistema, junto con la transferencia necesaria de los recursos que permitan ejercer efectivamente las competencias delegadas». En consonancia con el concepto anterior, en el presente capítulo se hace referencia a la descentralización como herramienta de mejora de la gestión en la prestación de servicios de salud, con un enfoque esencialmente territorial e integrador de servicios. Como se menciona en el capítulo 2, para poder cumplir sus cometidos y lograr el cambio del modelo de atención, ASSE debió enfrentar una serie de problemas estructurales y culturales presentes en la organización. Entre ellos, una cultura institucional burocrática, con escasa definición de procesos internos y alta dependencia del nivel central para resolver los temas asistenciales y administrativos, con gran lentitud y cierto grado de ineficiencia. A lo anterior se agrega una distribución presupuestal basada en el gasto histórico de las unidades ejecutoras y no en lo planificado de acuerdo a las necesidades de salud de la población. Como parte de su Planificación Estratégica y como forma de abordar los aspectos mencionados, ASSE definió entre sus objetivos estratégicos la adecuación de estructuras y el rediseño de procesos para habilitar la descentralización operativa manteniendo la centralidad normativa y el desarrollo de sistemas de gestión profesionales y sistemas de información integrados. La construcción de un sistema de distribución de recursos que tome en cuenta la población a asistir, la cartera de servicios y los costos de producción, incentivando la eficacia y la eficiencia, basada en una red planificada de servicios que incentive la sustentabilidad regional es otro de los aspectos centrales que se desarrollan en el capítulo 7. Se hace necesario desarrollar una organización capaz de sostener eficientemente los procesos sustantivos y de apoyo, alineados con las políticas de carácter nacional, con una lógica regional, como respuesta organizativa para seguir avanzando en el cambio de modelo de atención y en la descentralización de la gestión. En esta perspectiva, entonces, la descentralización se concibe como una herramienta en la implementación de la RISS-R en ASSE, que debe cumplir el objetivo de transferir al nivel local la toma de decisiones y los recursos necesarios con una base territorial definida y que implica el empoderamiento de las regiones, de sus gobiernos regionales, en la modalidad de Equipos de Gestión Regional y con una fuerte coordinación intersectorial y participación 123 Sección II - Capítulo 5 social. Se profundizan estos conceptos en el capítulo 4. (11) Como se mencionó anteriormente, además de la adecuación de la estructura organizacional, otro de los aspectos centrales es la generación de competencias en los niveles locales que faciliten la toma de decisiones descentralizadas en el marco del proyecto de regionalización. Uno de sus aspectos centrales es el rediseño de los procesos administrativos claves, enmarcado en la política de gestión de calidad impulsada por ASSE, enfocado en la mejora continua de sus procesos. La gestión por procesos analiza los flujos de trabajo tomando en cuenta los múltiples escenarios posibles, la participación de los diferentes colectivos y el carácter secuencial de las actividades, con el fin de abordar los procesos de forma integral, buscando mejorarlos en forma continua. En este sentido, en el año 2013, con la participación de todos los niveles jerárquicos de la institución y el apoyo técnico de la OPP, se definió el mapa de macroprocesos institucional y se realizó el relevamiento, documentación y rediseño de cuatro procesos de apoyo a descentralizar. (12) Cuadro 1. Mapa de macroprocesos institucional Los procesos administrativos prioritarios que fueron elegidos para rediseñar y descentralizar son: Procesos de recursos humanos: Î Cambio de unidad ejecutora asignada para cumplir funciones. Î Selección para el ingreso a la función pública. Î Contratación para la función pública. Î Î Inclusión o exclusión de mandos medios de funcionarios de unidades ejecutoras. Adquisición de mobiliario y equipamiento médico de bajo porte. Î Contratación de reparaciones edilicias correctivas y preventivas. 124 Hacia una nueva dinámica institucional Procesos de recursos materiales: Se implementaron durante el año 2013 planes piloto de los procesos rediseñados en 10 unidades ejecutoras de todo el país: RAP de Rocha, Hospital de Treinta y Tres, hospital de Artigas y de Paysandú, RAP Durazno y Hospital de Río Negro, Centro Hospitalario Pereira Rossell y Hospital Maciel, Hospital Vilardebó e Instituto Nacional del Cáncer, con una muy buena evaluación de los equipos participantes, así como de las gerencias a cargo. A fin de crear un equipo de trabajo con las competencias necesarias para la implementación de los planes piloto y desarrollar pos- teriormente la experiencia a nivel nacional, se realizó un curso de capacitación dictado por el LATU System Quality Austria (LSQA) denominado «Sistemas de Gestión Integrados». Actualmente se están reformulando algunos aspectos identificados en el proceso de evaluación, con especial énfasis en el establecimiento de los puntos de control. Se extenderán en el transcurso del año 2014 a todas las unidades ejecutoras de ASSE, junto con la segunda edición del curso del LSQA a nivel nacional. Construcción del mapa de macroprocesos institucional con el apoyo técnico AGEV-OPP. 125 Sección II - Capítulo 5 Vivencias de la descentralización La descentralización de procesos se inscribe en el marco del Plan Estratégico de ASSE, y los procesos descentralizados son una muestra de la mejora por la que está atravesando la mayor organización prestadora de salud en el país. A nuestro entender, existen diversas maneras de llevar a cabo los cambios dentro de una organización, y la que eligió ASSE en este camino fue la de convocar a representantes de todos los sectores involucrados de manera de capitalizar la experiencia escuchando las opiniones de quienes poco a poco se convirtieron en los garantes del rediseño. Se invirtieron horas de trabajo, de lectura, de pruebas, de encuentros, de capacitación y de experiencias, en las que se pudo mezclar la necesidad de aportar en la creación de una nueva estructura más moderna y dinámica con el contacto entre funcionarios de diferentes unidades ejecutoras, del nivel central y de distintos niveles de decisión gerencial. Promoviendo una suerte de apropiación de los centros asistenciales que los acogía y les otorgaba una razón más para creer en el proyecto. Comprobamos los efectos de ser guiados con responsabilidad habilitando un reposicionamiento en cuanto a nuestro compromiso con la institución en tanto la elaboración crecía en complejidad y demandaba mayor atención. Nos encontramos frente a procesos que ya conocíamos, pero que en la medida en que es consensuada su diagramación es sustentable en el tiempo y logra el «sello de calidad» propio porque se gesta en el compromiso colectivo. Descentralizando los procesos de recursos materiales y recursos humanos se nos permite acceder a recursos que son relevantes para la gestión diaria, agilitar y otorgar poder 126 Hacia una nueva dinámica institucional de decisión, crecer así en confianza basada en modelos que transversalizan la institución, fortalecer la red de ASSE, compartir criterios, homogeneizar la presencia de ASSE en el país, ya que pensamos las mencionadas acciones con la misma mirada, con un enfoque sistémico, humano y solidario. En la evaluación se destacaron algunos comentarios que fueron volcados al grupo y compartidos en su inmensa mayoría: «¡Lo hicimos posible!» «Ahora sí que se acortaron los plazos para contratar los recursos humanos.» «El mejor cambio es en el pago a los nuevos funcionarios, que en un mes ya cobran.» «Todos los procedimientos y procesos deben estar en este diseño.» «Cada unidad sabe cómo comprar y sabe qué necesita y cómo lo necesita.» «Es un pequeño gran paso.» «No estuvimos solos, siempre nos han acompañado.» En el marco de este proyecto además se llevó a cabo el curso de Gestión de Calidad, que sumado a todo lo anterior fue un fuerte elemento de capacitación en procesos y conocimientos en la mejora continua y la aplicación de esos conocimientos. El encuentro semanal durante cuatro meses fue poniendo de manifiesto el espíritu de equipo, la colaboración, la solidaridad, el intercambio de experiencias y de vivencias. Quizá sea este un mojón para seguir desarrollando otras experiencias, tomando lo aprendido como fortaleza y los desvíos como oportunidad de mejora para seguir creciendo como organización, creyendo en nuestros procesos como resultado de la experiencia del mejor e inigualable valor agregado de ASSE, el aporte de todos los funcionarios. ¡Porque ASSE somos todos! Silvia Canabé Administradora del INCA Analía Barbieri Adjunta Región Sur Entrega de certificados a los participantes de la primera edición del curso «Sistemas de Gestión Integrados», dictado por el LATU System Quality Austria. Setiembre, 2014. Otro aspecto considerado estratégico desde el punto de vista de la descentralización administrativa fue la implementación de un sistema integral de compras que contemplara las modalidades centralizada y descentralizada propiciando la eficacia y eficiencia, a la vez que asegurando la transparencia en todas las etapas del proceso. Para ello se diseñó y puso en práctica una Guía de Compras de ASSE, que uniformiza las etapas relacionadas con los procedimientos de compras descentralizados en todas las unidades ejecutoras, a la vez que instrumenta un sistema de planificación y control de la ejecución de los créditos mediante la presentación de programaciones anuales de compras por región, facilitando y mejorando el control de su ejecución durante el ejercicio, tanto a nivel de las unidades ejecutoras como en el nivel central de la institución. En materia de ejecución de obras, se definió un procedimiento único para todo el país para permitir el uso más eficiente de los recursos, una adecuada planificación financiera, así como la descentralización de los procedimientos administrativos relacionados. Esto implica el diseño y ejecución de un plan integral de obras y equipamiento que incluya las incorporaciones y el mantenimiento preventivo y correctivo. Se logró de esta forma ejecutar el 100 % de los recursos asignados en el presupuesto y obtener un uso más eficiente de los recursos disponibles en las Comisiones de Inversiones. En forma paralela, se pone en funcionamiento un sistema de contabilidad centralizado (Contaweb) que incorpora el registro contable de las Comisiones de Inversión de ASSE en las unidades ejecutoras, lo que facilita la ejecución descentralizada y permite un adecuado control del nivel central de la organización. Se implementó un Plan de Gestión de Transporte para optimizar el uso de los recursos, aumentar el número de unidades operativas, incorporar nuevas unidades y proceder al recambio y actualización de las existentes. En el marco de este plan se extendió la instalación y puesta en funcionamiento a toda la flota de vehículos de ASSE de un sistema de monitoreo y control centralizado de carga y consumo de combustible (Sisconve), y un sistema de ubicación y registro permanente de movimientos de la flota (GPS). 127 Sección II - Capítulo 5 Por último, se destaca la instalación en todas las unidades ejecutoras del Sistema de Gestión de Mantenimiento de los vehículos (Gemant), que permite una adecuada gestión descentralizada de la flota y paralelamente un adecuado control centralizado de esta. Se entiende por gestión de calidad aquel sistema de gestión profesional enfocado en la mejora continua de sus procesos y basado en principios de excelencia como son la orientación al usuario, la gestión por procesos, el desarrollo de las personas, el liderazgo, la planificación y la orientación a resultados. La calidad como sistema de gestión Desarrollar un programa de mejora de la gestión enfocada hacia la «gestión de calidad» de los servicios de ASSE.32 La continuidad asistencial, la coordinación entre niveles asistenciales, así como la orientación hacia los resultados constituyen elementos fundamentales dentro de este concepto de calidad. En el marco de la profesionalización de la gestión impulsada por ASSE, se creó el Programa de Gestión de Calidad con el propósito de sistematizar y promover las iniciativas de calidad que se desarrollan en la institución. Distintas instituciones nacionales especializadas en gestión de calidad han certificado, acreditado y premiado a centros asistenciales y servicios de apoyo de ASSE por sus avances en la implementación de sistemas de mejora continua. 32 Objetivo estratégico de la dimensión Organización y Gestión. Î Î Premio Nacional de Calidad, especialmente en el modelo para instituciones públicas denominado Premio Compromiso con la Gestión Pública, otorgado por el Instituto Nacional de Calidad. Premio a la Calidad en la Atención a la Ciudadanía, otorgado por la Oficina de ASSE realiza anualmente la Jornada de Gestión de Calidad con el propósito de difundir y reconocer a aquellos servicios que se han destacado por su contribución al desarrollo de la calidad institucional. En la jornada celebrada en diciembre 2013, se reconoció públicamente a los centros premiados por el Instituto Nacional de Calidad durante el año 2013 y a los servicios asisten- 128 Hacia una nueva dinámica institucional Planeamiento y Presupuesto (AGEVOPP). Î Certificaciones ISO, acreditaciones en Buenas Prácticas de Alimentación, otorgadas por el MSP. Î Acreditaciones de Laboratorios de Análisis Clínicos, otorgadas por el Organismo Uruguayo de Acreditación. ciales destacados por la implementación de las Buenas Prácticas de Alimentación del Lactante y Niño Pequeño, como se detalla en el capítulo 4. En el período 2010-2013 instituciones nacionales expertas en calidad han reconocido a servicios asistenciales y de apoyo de ASSE en distintas instancias de premiación, acreditación y certificación de calidad. Reconocimientos obtenidos por servicios de ASSE en gestión de calidad Instituto Nacional de Calidad Premio Compromiso con la Gestión Pública Edición 2013 Categoría Bronce: Hospital Español Dr. Juan José Crottogini: Î Unidad Multidisciplinaria del Dolor Î Servicio de Nefrología y Accesos Vasculares Î Oficina de Atención al Usuario Centro Hospitalario del Norte Gustavo Saint Bois Î Î Servicio de Farmacia Centro Oftalmológico Hospital Maciel: Î Servicio de Hematología y Trasplante de Progenitores Hematopoyéticos Centro Hospitalario del Norte Gustavo Saint Bois Î Servicio de Imagenología Hospital de Florida Dr. Raúl Amorín Cal Î Laboratorio de Análisis Clínicos Categoría Oro: Centro Auxiliar de Aiguá - RAP Maldonado Edición 2012 Categoría Plata: Hospital de Tacuarembó Î CTI de Adultos Î Unidad de Atención al Usuario Categoría Bronce: Hospital de Tacuarembó Categoría Plata: Î Banco de Leche Humana Hospital Español Dr. Juan José Crottogini Î Centro Oncológico del Norte Î Servicio de Hemoterapia Î Servicio de Emergencia Î Servicio de Farmacia Jornada de premiación del Instituto Nacional de Calidad: Premio Compromiso con la Gestión Pública. Edición 2013. Centro Oftalmológico y Servicio de Imagenología del Centro Hospitalario del Norte Gustavo Saint Bois. Jornada de premiación del Instituto Nacional de Calidad: Premio Compromiso con la Gestión Pública. Edición 2013. Servicio de Hematología y Transplante de Progenitores Hematopoyéticos del Hospital Maciel. 129 Sección II - Capítulo 5 Oficina de Planeamiento y Presupuesto, Área de Gestión y Evaluación del Estado AGEV-OPP Premio a la Calidad en la Atención a la Ciudadanía Organismo Uruguayo de Acreditación Centro acreditado en la norma ISO 15189 Î Hospital Florida: Laboratorio de Análisis Clínicos UNIT y Latu Sistemas Edición 2011-2012 Centros certificados en la norma ISO Ganadores del premio: Î Hospital Español Instituto Nacional del Cáncer - Laboratorio de Análisis Clínicos Î Centro Nacional de Afiliaciones Hospital de Tacuarembó Î Hospital de Tacuarembó Edición 2010 Ganador del premio: Î Hospital Maciel - Servicio de Medicina Paliativa Î Unidad de Atención al Usuario Î Servicio de Hemoterapia - Banco de Sangre Î Centro Oncológico Î CTI adultos Î Banco de Leche Materna Jornada de premiación del Instituto Nacional de Calidad: Premio Compromiso con la Gestión Pública. Edición 2013. Unidad Multidisciplinaria del Dolor, Servicio de Nefrología y Accesos Vasculares y Oficina de Atención al Usuario del Hospital Español. 130 Hacia una nueva dinámica institucional Jornada de premiación del Instituto Nacional de Calidad: Premio Compromiso con la Gestión Pública. Edición 2013. Centro Auxiliar de Aiguá, Red de Atención Primaria de Maldonado. Sistemas de información para la gestión integral incorporación de dimensiones asistenciales, de acceso, de calidad, de resultados, así como también dimensiones económico-financieras. Desarrollar sistemas de información integrados para la mejora de la gestión.33 En este sentido, ASSE se ha propuesto consolidar y desarrollar sistemas de gestión y de información que permitan la descentralización de la gestión administrativa de los procesos claves (gestión de procesos asistenciales, de recursos humanos, de pacientes, de camas, de agenda, de insumos, de prestaciones, de registros médicos, contable y financiera) a fin de mejorar su eficiencia y control. (16) Las TIC en las últimas décadas se han convertido en motor de cambio y de desarrollo social y económico. Presentan un gran potencial para contribuir a la reducción de desigualdades y superación de la pobreza, así como para garantizar derechos sociales, económicos y culturales. En el sector salud en particular, resultan claves para enfrentar estos desafíos. Se han identificado ocho dimensiones de contribución de las TIC en el ámbito sanitario: acceso, eficacia, eficiencia, calidad, seguridad, generación de conocimiento, impacto en la economía e integración. Los beneficios y externalidades positivas alcanzan a los pacientes y ciudadanos en general, a los profesionales de salud y al conjunto de la sociedad. (13) Hasta hace algunos años, dentro del sector salud y de las organizaciones sanitarias en general, no existía una política global en cuanto al uso e implantación de las tecnologías de la información, lo que tenía como resultado la proliferación de múltiples sistemas de información fragmentados, autónomos y heterogéneos entre sí (islas de información). (14) (15) En el contexto de la creación de la de RISSR de ASSE, los sistemas de información de la institución han adquirido una importancia fundamental. Resulta imprescindible contar con sistemas de información integrales e integrados, de base poblacional, que vinculen a todos los miembros de la red, de tal forma que sea posible desagregar información de acuerdo a subgrupos poblacionales, difundir información sobre el desempeño de la RISS para todos sus miembros (incluidos los usuarios) mediante la 33 Objetivo estratégico de la dimensión Organización y Gestión. En el contexto de modernización tecnológica institucional, surgen tecnologías emergentes que permiten perfeccionar los instrumentos de recolección, procesamiento, presentación y análisis de la información generada a partir de importantes volúmenes de datos. Estos adelantos tecnológicos permiten asimismo la conformación de sistemas de información integrados con otros organismos del Estado, que brindan información más integral (salud, políticas sociales, educación, vivienda, entre otros) y de esta manera posibilitan el diseño de políticas articuladas tendientes a lograr una mayor equidad social. Aplicativos y sistemas Históricamente ASSE contó con sistemas de información básicamente de tipo administrativo y no corporativo. Es recién a partir del año 2009 que comienzan a desarrollarse sistemas asistenciales y en el año 2011 se define una política de desarrollo de sistemas corporativos, tanto de gestión como asistenciales. Los sistemas asistenciales desarrollados en los últimos tres años son: Escritorio Clínico, Médico de Referencia, Gestión de Consultas Ambulatorias, Admisión Hospitalaria, Histo- 131 Sección II - Capítulo 5 Computadoras portátiles para el Sistema Informático de Escritorio Médico Basado en la Red Asistencial (Siembra). Jornada de capacitación en el uso del Sistema Informático de Escritorio Médico Basado en la Red Asistencial (Siembra). ria Clínica Electrónica de Emergencia, Egreso Hospitalario, Codificación de Egresos, PACS de Imagenología, Gestión de Demanda Quirúrgica, Descripciones Operatorias, Sistema de Registro de Anestesia, Coordinadora de CTI, WebFarma, Contaweb y Consulta del Padrón de Usuarios por SMS. (17) En la siguiente etapa, se extenderá la cobertura del programa al resto de los integrantes del equipo de salud de los servicios de primer nivel de atención a fin de facilitar el registro sistemático de todo el ámbito ambulatorio en la puerta de entrada al sistema, así como de los servicios hospitalarios. Esto permitirá a su vez transformar el Programa Siembra en la columna vertebral integradora de todo el registro de los episodios asistenciales de los usuarios de ASSE. En consonancia con el cambio de modelo de atención y como parte de la estrategia de fortalecimiento del primer nivel de atención, destacamos la creación del Programa Siembra (Sistema Informático de Escritorio Médico Basado en la Red Asistencial) con el objetivo de crear una historia clínica electrónica (HCE) única e integrada, que estandarice el registro de la información que surge de los procesos asistenciales, así como su integración y consolidación. Entre los años 2011 y 2013 ASSE prioriza la implementación del Programa Siembra en las unidades asistenciales del primer nivel de atención, dotando a los servicios de todo el país de conectividad y máquinas (fijas y portátiles), e integrando en una primera instancia a los profesionales médicos de medicina general, familiar y comunitaria, pediatría y geriatría. A diciembre de 2013 se habían capacitado 1112 profesionales del primer nivel de atención, los cuales llevaban ingresadas aproximadamente 200 000 consultas al sistema. 132 Hacia una nueva dinámica institucional Se considera fundamental profundizar la unificación de una historia clínica electrónica (HCE) para cada usuario, integrando todos los episodios asistenciales, lo que facilitará mantener la continuidad asistencial para mejorar sustancialmente la calidad de los servicios brindados. En este sentido, ASSE se encuentra trabajando intensamente en un proyecto de repositorio de datos clínicos que centralice la historia clínica de los pacientes de ASSE. El repositorio busca estandarizar y simplificar la forma en que los sistemas intercambian información clínica y lograr una arquitectura que permita disponer de una historia clínica interoperable, escalable, segura y portable. Otro aspecto fundamental es el desarrollo de la imagenología, con el objetivo general de lograr servicios de diagnóstico por imágenes integrados a un proceso de modernización de la atención a la salud que dé respuestas a las necesidades de los usuarios de ASSE en forma oportuna y con calidad en toda la red asistencial. Se han invertido 14 millones de dólares en la compra de equipos médicos e informáticos, capacitación y desarrollo de herramientas de gestión. Se ha renovado el equipamiento radiológico y se han adquirido equipos para la digitalización de imágenes mediante el sistema CR (Computed Radiography). El proyecto de digitalización abarca: 11 tomógrafos, 1 densitómetro, 2 resonadores magnéticos, 11 mamógrafos, 11 equipos de RX telecomandados, 26 equipos de RX convencional, 91 ecógrafos y 35 digitalizadores. Involucra a 31 hospitales de los 43 existentes. Fue instalado en cada hospital un digitalizador, un mini-PACS (Picture Archiving and Comunication System) para almacenamiento local, una estación de trabajo en el servicio de imagenología, y algunos servicios clínicos acceden también a la información a través de las estaciones de visualización (emergencia, block quirúrgico, CTI u otro). Desde febrero de 2013, están almacenadas 152 000 imágenes en línea en un PACS virtual central de ASSE. Se prevé que en cuatro años tendrá almacenados más de 2 500 000 estudios que interoperarán con el Escritorio Clínico. Otra forma de modernización tecnológica es la telemedicina, entendida como «el ejercicio de la medicina a distancia, cuyas intervenciones, diagnósticos, decisiones de tratamientos y recomendaciones están basados en datos, documentos y otra información transmitida a través de telecomunicación». En varios estudios se ha evidenciado su potencial como una tecnología social que permite incrementar el acceso y la calidad de los servicios de salud a bajo costo, particularmente en el caso de poblaciones de regiones rurales y aisladas. Permite gestionar cúmulos de información y conocimiento específicos en el corto plazo y tomar decisiones críticas y complejas en menor tiempo, lo que afecta positivamente el desarrollo de habilidades y conocimientos de los médicos y de todo el personal de salud. Desde el año 2012 se han iniciado en ASSE diversos proyectos de telemedicina enmarcados en la línea estratégica de modernización tecnológica. Entre ellos, se destacan: proyecto de teleimagenología, proyecto de teleultrasonografía, proyecto «Telemedicina rural de Cerro Largo», proyecto «Telemedicina de la Fundación Peluffo Giguens» y el proyecto «Telecardiología», actualmente en etapa de diseño, que se desarrollará en el ámbito de la RIEPS. Implementación de red de comunicación de datos Para poder avanzar en la informatización de la red asistencial de ASSE, así como para implantar los sistemas de uso corporativo asistencial y administrativo, es imprescindible contar con una infraestructura adecuada en materia de conectividad. Esta refiere tanto a la conexión de las unidades a la red de comunicaciones de ASSE como a la estructuración o reestruc- 133 Sección II - Capítulo 5 turación de la red interna de comunicación de datos de cada unidad asistencial. Ello ha requerido la realización de relevamientos de la situación actual de la red de cada unidad asistencial, y la elaboración de proyectos de estructuración de la red interna de comunicación ajustada a cada unidad y a cada servicio. Asimismo, en el correr del 2013 se trabajó en el desarrollo y construcción de diversos proyectos de data warehouse, utilizando tecnología de vanguardia en el análisis de la información como la herramienta open source Pentaho. Entre los proyectos implementados se encuentran: Î DataWarehouse de Recursos Humanos: analiza el número de cargos y los salarios de los recursos humanos de toda la institución, integrando datos de Comisión de Apoyo, Patronato y ASSE Central. Î DataWarehouse de Egresos Hospitalarios Codificados: permite extraer estadísticas de los egresos hospitalarios de ASSE en todo el país. Î DataWarehouse de Cápitas del Primer Nivel: es el primer sistema que permite el cruzamiento de la información de Escritorio Clínico, Médico de Referencia y Padrón de Usuarios para obtener la cantidad de adscripciones de los médicos, las consultas realizadas y las historias abiertas. Î DataWarehouse de Procedimientos Quirúrgicos: permite realizar reportes y consultas dinámicas de la cantidad de procedimientos quirúrgicos realizados en todas las unidades asistenciales del país. Î DataWarehouse de Usuarios de ASSE: con este cubo se analizan los distintos cuadros estadísticos de los usuarios afiliados de ASSE. Actualmente, son 196 las unidades conectadas. Se destaca que en 95 de estos casos el tipo de conexión es de alta velocidad (MPLS). En el último año, se han incorporado a la red de comunicaciones de ASSE 60 unidades de menor complejidad (policlínicas urbanas o rurales) por ADSL. Se continuará con la expansión de la red de comunicación de datos a nivel de las unidades asistenciales para fortalecer y expandir la red de comunicación interna de las unidades asistenciales actualmente conectadas a la red, así como para elaborar guías técnicas que permitan la unificación de criterios para la instalación futura de nuevos puestos de red. Mejora de la calidad de la información institucional En el transcurso de los últimos dos años, se mejoró la calidad de los datos institucionales, lo que mejoró los tiempos de procesamiento de información (usuarios, Sinadi, metas asistenciales, estudios imagenológicos, morbilidad hospitalaria) y la cobertura de los datos. En lo que respecta a la ley de información pública, ASSE ha mejorado enormemente la difusión de información institucional, tanto publicando y actualizando periódicamente las estadísticas disponibles en su portal web como respondiendo a solicitudes particulares del público en general. 134 Hacia una nueva dinámica institucional Se ha trabajado intensamente en la implementación de nuevos proyectos de recolección de datos, procesamiento, análisis y difusión oportuna de información institucional, a fin de contribuir a la evaluación de intervenciones institucionales (monitoreo del Plan Invierno y monitoreo del Plan Verano), así como para el seguimiento de patologías prevalentes (IAE), fortaleciendo los vínculos intrainstitucionales. Fortalecimiento de los sistemas de información y vínculos interinstitucionales Durante el transcurso del año 2013 se realizó la incorporación de ASSE al Consejo Asesor de la Red Salud Uy de la Agencia de Gobierno Electrónico y Sociedad de la Información y del Conocimiento (Agesic), ámbito creado con el fin de contar con el asesoramiento y participación de todos los actores claves del programa, así como lograr un adecuado nivel de coordinación interinstitucional e intersectorial entre las partes. Dicho Consejo cuenta con representantes de Agesic, Antel, ASSE, BPS, FNR, RIEPS, Hospital de Clínicas, SUEIIDISS, gremiales de prestadores integrales de salud, emergencias móviles, Udelar, usuarios y trabajadores del sector salud. Asimismo, en el último año ASSE marcó una presencia importante en el proyecto SIIAS (Sistema Integrado de Información del Área Social), generando una coordinación permanente con las instituciones participantes, y formuló proyectos conjuntos (caracterización de usuarios de ASSE). En el marco del proyecto ENDE (Estrategia Nacional de Desarrollo Estadístico), ASSE fortaleció su participación en el SEN (Sistema Estadístico Nacional), lo cual mejoró sustancialmente la calidad de los datos generados. Durante el transcurso del último año, ASSE ha ejecutado proyectos de transferencia tecnológica (por ejemplo el sistema de Descripciones Operatorias de ASSE fue compartido con el Hospital de Clínicas (Udelar) y el BSE) como una forma de contribuir a la mejora de los sistemas de información de otras instituciones y organismos del Estado. Por último, cabe destacar que todos los desarrollos mencionados requieren de una importante inversión en capacitación de los usuarios de los aplicativos, que incluye actividades presenciales y a distancia. En este sentido, se destaca que tan solo en el transcurso del año 2013 se capacitó a más de 3000 funcionarios de las áreas asistenciales y servicios de apoyo en la utilización de aplicativos y sus actualizaciones. Asimismo se está trabajando en el desarrollo de un área específica de diseño de políticas de seguridad de la información y en la actualización de la documentación de los sistemas y elaboración de manuales de procedimientos a fin de estandarizar los procesos que acompañan el uso de los aplicativos y así favorecer el proceso de descentralización. 135 Sección II - Capítulo 5 A modo de síntesis Es innegable la existencia de condicionantes específicos en la gestión pública, tanto en su propósito como en los valores que encierra y en los aportes que hace a la sociedad, lo que cobra mayor significación aún en el sector salud. La mejora de la gestión implica un gran desafío que conlleva la creación de capacidades para mejorar la calidad, la eficacia y la eficiencia en la entrega de servicios públicos. Con la conformación de la RISS-R, se comienza a implementar un cambio en la organización de los servicios y en el desarrollo de una organización capaz de sostener eficientemente los procesos asistenciales alineados con las políticas de carácter nacional y territorial. ASSE ha tomado ese desafío como una gran oportunidad para desarrollar herramientas y generar conocimientos que por un lado posicionan a la institución a la vanguardia del sector salud y por otro lado generan un beneficio para los usuarios del principal prestador público del país, al mejorar sustancialmente la calidad de la atención. tión: Acortar la brecha entre eficacia y efectividad». Ekonomiaz, n.º 60: 58-75. 5. METCALFE, L. (1993). «Gestión pública: de la imitación a la innovación». En Kooiman. 6. METCALFE, L. & RICHARDS, S. (1989). La modernización de la gestión pública. Madrid: Instituto Nacional de Administración Pública. 7. SÁNCHEZ ALBAVERA, F. (2003). Planificación estratégica y gestión pública por objetivos. Instituto Latinoamericano y del Caribe de Planificación Económica y Social-ILPES. 8. AGEV/OPP. (2012). Proceso de Planificación Estratégica de ASSE. Informe final. 9. FINOT, I. (2001). Descentralización en América Latina: teoría y práctica. Serie: Gestión Pública, n.º 12. Instituto Latinoamericano y del Caribe de Planificación Económica y Social ( ILPES ). Naciones Unidas. Cepal. [online] Santiago de Chile, mayo de 2001. [Citado 201401-29], p 16. 10. VILLAR, H. & FERREIRA, C. (2005). Descentralización en salud. Sistemas departamentales de atención. Montevideo: Sindicato Médico del Uruguay, pp. 25-34. 11. OPS (2010). Redes integradas de servicios de salud: conceptos, opciones de política y hoja de ruta para su implementación en las Américas. Washington D. C.: OPS. Referencias bibliográficas 12. ASSE-AGEV-OPP (2013). Proyecto de mejora de procesos. Informe de cierre. 1. ECHEVARRÍA, K. & MENDOZA, X. (1999). La especificidad de la gestión pública: el concepto de management público. ¿De burócratas a gerentes? Losada i Madorrán (ed.). Washington D. C.: Banco Interamericano de Desarrollo. 13. GONZÁLEZ BERNALDO DE QUIRÓS, F. & Luna, D. (2012). Incorporación de tecnologías de la información y de las comunicaciones en el Hospital Italiano de Buenos Aires. Cepal, 1-149. 2. LOSADA, C. & DOVE, S. (1999). Gestión Pública y Capacidad Institucional. ¿De Burócratas a Gerentes? Losada i Madorrán (ed.). Washington D. C.: Banco Interamericano de Desarrollo. 3. DRUCKER, P. (1981). Gestión dinámica. La dirección de la institución de servicios públicos. Editorial Hispano Europea. 4. ORTÚN, V. (2006). «De la evaluación a la ges- 136 Hacia una nueva dinámica institucional 14. MALDONADO, J.; ROBLES, M.; CANO, C. & CRESPO, P. Integración de sistemas de información hospitalarios: utilización de estándar de arquitectura de historia clínica electrónica. ENV13606 del CEN /TC251. Grup Informática Médica del BET-Univ Politécnica Val. 1-8. 15. BERTERECHE, R. & RAFFAELE, E. (2007). Relevamiento de Sistemas de Información del MSP. Digesa-MSP, 42. 16. ASSE (2013). Objetivos estratégicos de la Dirección de Sistemas de Información de ASSE. Documento interno ASSE, 1-2. turación de la red de comunicación de datos. Informe actividades realizadas en el año 2013. Documento interno ASSE, 1-2. 17. ASSE (2013). Dirección de Sistemas de Información de ASSE. Informe 2012 y planificación 2013-2014. Documento interno ASSE, 1-32. 19. DE ORTÚZAR, M. (2009). «Igualdad de acceso a la telesanidad en zonas rurales y aisladas: propuesta de un marco normativo integral de acceso y distribución». rev.latinoam.boiet.; 9 18. MAGNÍFICO, G.; & BALERIO, L. (2013). Estruc- (1): 76-93. 137 Sección II - Capítulo 6 138 Hacia una nueva dinámica institucional Capítulo 6. El desarrollo del capital humano en ASSE Si sigues haciendo lo que siempre has hecho, seguirás obteniendo los mismos resultados... John Maxwell AUTORES: ELIZABETH ORTEGA, SANDRA CAQUÍAS, CECILIA GREIF Introducción Las personas que trabajan en las organizaciones son su capital más importante. Las características y modalidades de las tareas que realizan, así como las relaciones que establecen entre sí y con otros agentes constituyen un entramado de dificultades y oportunidades tanto personales como profesionales que se deben tener en cuenta cuando se planifican estrategias de desarrollo humano. En las últimas décadas hemos asistido a un nuevo enfoque de la gestión humana, al que se le adjudica un papel fundamental en el logro de los resultados organizacionales. La Administración Pública ha asumido el compromiso de gestión de los recursos humanos con esta perspectiva, integrando la definición de una estructura clara de funciones, la identificación de roles y la capacitación, teniendo en cuenta el cuadro general de competencias necesarias para los nuevos escenarios que se plantean. ASSE, dentro de la complejidad de su estructura y de la propia de las organizaciones de salud, está haciendo los esfuerzos necesarios para alinearse con ese compromiso. La opción de ASSE de organizarse en una RISS-R le ha establecido una serie de desafíos en el campo de los recursos humanos. Teniendo en cuenta esos desafíos, en este capítulo se analizarán los objetivos que tuvieron un mayor desarrollo dentro de la dimensión Desarrollo del Capital Humano del Plan Estratégico. Éstos refieren al establecimiento de una política de gestión que promueve el desarrollo humano y profesional de las personas, la definición de los procesos de capacitación que tienden a formar a los recursos humanos en las nuevas competencias, propias de la organización en redes, así como el papel central desempeñado por ASSE como campo de formación de los recursos humanos de todo el sistema de salud. 139 Sección II - Capítulo 6 Los recursos humanos necesarios para avanzar en la nueva dinámica institucional ASSE, como nuevo servicio descentralizado Con la descentralización del MSP, en 2007, ASSE se transformó en uno de los organismos públicos con mayor cantidad de recursos humanos del país. dentro de la Administración Pública, ha definido su Plan Estratégico con objetivos institucionales precisos acordes con los del SNIS. A diciembre de 2013, ASSE contaba con un padrón de más de 30.000 contratos en diversas modalidades. Como fue referido, el eje del Plan Estratégico es la construcción de una RISS-R que potencie la coordinación de los servicios para lograr la equidad y la continuidad asistencial mejorando la eficiencia de la gestión mediante la descentralización de los procesos. En ese marco, la gestión de los recursos humanos es un elemento fundamental, que conlleva el desafío de la adecuación constante a las necesidades de la nueva dinámica en clave de red e implica pensar y repensar su disponibilidad y competencias considerando las necesidades de salud de la población en su territorio. El cambio fundamental que trajo consigo la descentralización respecto del MSP aportó una serie de oportunidades en la gestión de los recursos humanos. En ese sentido, «las RISS requieren un conjunto de habilidades y líneas de responsabilidades distintas a las requeridas por los servicios de salud tradicionales».(1) Ello se podría traducir en diferentes modalidades de desarrollo de las tareas, la presencia de equipos de salud, la interacción permanente de los profesionales y la planificación de los servicios considerando la complejidad de la red. La complejidad: un desafío para la gestión Para avanzar en esta nueva dinámica, se hace necesario contar con recursos humanos que tengan competencias para impulsar el cambio de modelo de atención que, como ya fuera explicitado, se constituye en uno de sus ámbitos de abordaje privilegiados. También se hace necesario mejorar las competencias de los equipos de gestión ya que deberán incorporar las prácticas definidas institucionalmente en la perspectiva de la descentralización de la gestión de los procesos tanto administrativos como asistenciales. 140 Hacia una nueva dinámica institucional En ese sentido, entonces, la transformación en un organismo descentralizado ha implicado un largo camino de cambios y readecuaciones que se han venido transitando y que se deben reorientar según los lineamientos de la nueva forma organizativa: la de redes integradas de servicios de salud. Establecer una política de gestión que promueva el desarrollo humano y profesional de las personas y la adecuación de sus competencias, utilizando mecanismos que aseguren la transparencia y equidad de oportunidades.34 El contexto institucional de ASSE respecto de la gestión de sus recursos humanos está condicionado por complejidades que trascienden al organismo y que resultan en permanentes desafíos y oportunidades. ASSE asume una política de Estado y la aplica en el marco de un SNIS que incluye a 34 Objetivo estratégico de la dimensión Desarrollo de Capital Humano. los trabajadores en su máximo órgano de conducción. Sus representantes están incluidos como actores tanto en la JUNASA como en el Directorio de ASSE. Este componente enmarca un aspecto fundamental que ha sido el modelo de relacionamiento con los recursos humanos del organismo mediante la apuesta de ASSE a la negociación colectiva. No debe perderse de vista que el instrumento de la negociación colectiva en el ámbito público es de corta historia; fue el último instituto en ser aceptado en el ámbito de los funcionarios públicos (después de los sindicatos y la huelga). Desde 2008 a la fecha, ASSE ha avanzado en la construcción de un ámbito de relacionamiento con sus trabajadores; y ha tomado como premisa la consolidación del convenio colectivo como instrumento de adecuación salarial y de mejoramiento de las condiciones de trabajo. Con la finalidad de organizar la matriz de cargos de la institución, las funciones y los salarios, en el año 2008 se celebraron dos convenios colectivos marco, uno con el sector no médico y otro con el sector médico, que fueron el puntapié inicial de un nuevo sistema de relaciones laborales de ASSE: la normatización mediante convenios colectivos con contenido general o específico. Estas particularidades, sumadas a la forma de agremiación de los colectivos que trabajan en ASSE, han sido motivo de diversas controversias, en muchos casos aún no saldadas y que repercuten notoriamente en el «ambiente negocial», por lo que toma especial significación la obligación legal y natural de la negociación de buena fe. La multiplicidad de sindicatos, de ramas y de empresas que existen en la organización dificulta fijar las reglas de juego básicas en el ámbito negocial, lo que deja entrever muchas veces una representatividad objetiva que difiere de la representatividad subjetiva y que dificulta la resolución de los conflictos y la determinación de los sujetos negociales a la hora de suscribir convenios. En general, el vínculo con los trabajadores por intermedio de las organizaciones que los representan ha permitido un relacionamiento permanente, con beneficios para la administración en cuanto a la prevención de conflictos, y para los trabajadores en general, al encontrar un espacio donde plantear los acuerdos y las discrepancias, con el respaldo de una ley de negociación colectiva en el sector público (ley 18508). El resultado de este relacionamiento puede medirse en el número de convenios colectivos alcanzados desde la descentralización de 141 Sección II - Capítulo 6 ASSE a la fecha y en la variedad de objetivos de estos, que se visualizan tanto en el incremento de la masa salarial como en la mejora de las condiciones de trabajo. Cuadro 1. Convenios colectivos 2008-20013 Convenio Fecha firma Convenio Médico 30/05/2008 Acuerdo Cirujanos Vasculares Hospital Maciel 01/08/2008 Preacuerdo Médico 06/10/2010 Acuerdo por VAQ 07/07/2010 Tema general Reestructura funcional y equiparación salarial de los profesionales médicos y odontólogos. *Sala de Operaciones *Retenes *Traumatólogo *Contratos Regularización médicos de primer nivel y pago variable de segundo nivel Liquidación de VAQ Cobertura de anestesia en Hospitales – Lista de espera – 27/12/2010 Situación de guardias de emergencia y urgencia de los hospitales del área metropolitana de ASSE 24/05/2011 Especificación de artículos de Ley de Presupuesto sobre la acuerdos del 6/10/10 y retribución médica acordados en los preacuerdos Preacuerdo MSAQ 24/10/2011 *Emergencia Sanitaria *UCAF *VAQ *Complemento por traslado *Complemento G3 *Equiparación salarial *Nocturnidad VPN 24/10/2011 Compromiso Gestión VPN Régimen de trabajo – Condiciones de trabajo – Necesidades de RRHH en AQ Memorándum de Ejecución de los pre 21/12/2010 142 Hacia una nueva dinámica institucional Cuadro 1. Convenios colectivos 2008-20013 (continuación) Convenio Fecha firma Tema general Convenio FFSP 01/10/2008 *Comisión restructura ASSE *Presupuestación *Adecuación interna salarial *Complementos funcionales *Incentivos Vilardebó *Ausentismo *Licencias Comisión interna Hospital Vilardebó 29/12/2008 Modificación de régimen de descanso 29/12/2008 * Adecuación salarial *Complementos funcionales Adecuación Quimicos y Lic en Enf. Personal de Radiología e Imagenología - Horario de trabajo y Remuneración 02/06/2010 Hemoterapia 01/12/2010 Técnicos radioterapeutas 13/01/2011 Apuntes para un Acuerdo con la FFSP Adecuación salarial de choferes y enfermeros de 105 06/04/2011 Reorganización de RRHH Adecuación salarial de choferes y enfermeros de 105 25/05/2011 Adecuación salarial de choferes y enfermeros de 105 Enfermería Domiciliaria 26/09/2011 Instrumentistas Pasteur 05/12/2011 Acta preacuerdo Tercerizadas 21/09/2012 Enf. Dom. Pasarán a pertenecer a la UE 105 Funciones y carga horaria de Aux. Enf Instrumentistas Pasteur CAN: Creación de Comisión de Alto Nivel por destercerización de serviciosalimentación y área cerrada Informaticos 19/07/2013 Restructura Informáticos Preacuerdo destercerización 17/12/2013 Remuneración trabajadores contratados s/ Ley 17556 Horarios de Trabajo y Remuneración del personal de Radiología e Imagenología Reestructura salarial Homologación de situación salarial técnicos radioterapeutas con trabajadores de radioterapia 143 Sección II - Capítulo 6 Otro aspecto que se destaca es que ASSE debe brindar atención sanitaria en todo el país, lo cual lo transforma en un prestador único dentro del sistema, y ello repercute en sus relaciones laborales. El régimen retributivo y de condiciones de trabajo es diferente en Montevideo y en el interior, sobre todo en los prestadores privados, lo cual se suma a que muchos de los profesionales que desempeñan su trabajo en el interior viven en Montevideo y trabajan además en la capital, tanto para prestadores públicos como para prestadores privados. En ese sentido, un elemento fundamental es la complejidad del mercado de trabajo en el sistema de salud. En un sistema con diferentes empleadores que compiten por los recursos humanos, las características de las modalidades contractuales y de salario se vuelven factores determinantes. Por tanto se destaca la necesidad, por momentos imperiosa, de adecuar su estructura de derecho público al ámbito en el que se encuentra: la competencia por los mismos recursos humanos con el resto del sistema de salud. Otro factor asociado es el multiempleo de los trabajadores de la salud. El trabajador multiempleado tiene una condición diferente y particular en el marco de las relaciones laborales: tiene más de un estatuto jurídico en la jornada laboral, con regímenes distintos respecto a licencias, beneficios sociales, seguros de enfermedad e inclusive condiciones salariales, lo cual se traduce en tensiones particulares. 144 Hacia una nueva dinámica institucional Así, las diferencias en las modalidades de trabajo, particulares en el interior del país (como la preponderancia del trabajo de retén o a disposición), son un claro ejemplo de necesidad de adecuación normativa a la realidad de un organismo público en el que la forma de trabajo establecida estatutariamente solo prevé el trabajo presencial. Por otra parte, estos trabajadores suelen además tener un vínculo con el prestador privado de la localidad del interior, lo que hace todo un desafío para ASSE sostener la cobertura brindada por esos profesionales, muchas veces escasos. Se destaca también la existencia de distintos financiadores de los recursos humanos en ASSE. En esa realidad, en la que la forma de agremiación de los trabajadores tampoco tiene una definición «tradicional», se encuentra un organismo recientemente descentralizado con una estructura en la que sus recursos humanos son financiados por distintas personas jurídicas (ASSE, Comisión de Apoyo de los Programas Asistenciales de ASSE y Patronato del Psicópata, principalmente, agregándose además trabajadores tercerizados y contratos por comisiones de apoyo locales a los hospitales). En este sentido, se comenzó la tarea de formalizar los procedimientos con el fin de regu- larizar los diferentes formatos de contratación que estaban establecidos previamente. tación a los cambios y alto compromiso con el proceso descentralizador. Tienen el rol de «acompañar» el proceso brindando herramientas para su concreción en territorio (en cada unidad ejecutora o región). En este aspecto, el desafío está centrado en la capacitación integral de las personas que conformarán estos equipos para que funcionen en un rol ejecutivo de la gestión en recursos humanos y sean reproductores de conocimiento y generadores de mejora continua. Como si esto de por sí no lo hiciera complejo desde el punto de vista funcional, se agrega la existencia de servicios enteros asistenciales dependientes de la Udelar (cátedras docentes). La gestión de esta complejidad implica un desafío para la Administración, que ha decidido implementar los cambios necesarios para adaptarse al nuevo modelo organizativo de la RISS-R. Las herramientas adecuadas para el cambio El camino hacia el modelo de RISS-R implica, en principio, encontrar las herramientas adecuadas para alcanzar los objetivos planteados. Esas herramientas tienen que ver con la estructura formal, la forma de relacionamiento y la capacitación necesaria de los recursos humanos, entre otros cambios. Para ello, ASSE ha formalizado algunos avances, y se trabaja en forma continua para alcanzar otros, acompañando el curso del proceso. Los avances realizados se pueden sintetizar de la siguiente manera: Î Adecuación de la estructura gerencial. En 2012 el Directorio decide la creación de una Gerencia de Recursos Humanos con dependencia directa de la Gerencia General. La participación en la alta gerencia de este órgano asesor y de apoyo es fundamental para el establecimiento y cumplimiento de políticas de recursos humanos y permite la alineación de estas con el Plan Estratégico Institucional. Î Equipos de trabajo como referentes regionales. Configuran un objetivo a mediano plazo, y el avance actual se visualiza en la figura de los «referentes regionales», personas con perfil adecuado de adap- Î La descentralización como herramienta. Históricamente ASSE como órgano desconcentrado del MSP desarrolló una gestión de los recursos humanos en forma centralizada. A partir de la creación de ASSE como organismo descentralizado, en 2007, se comienza a transitar un camino de análisis de los procedimientos administrativos que poco a poco fue delineando y evidenciando la necesidad de reorientar la gestión para cumplir con los requerimientos asistenciales en forma eficiente y oportuna. En ese sentido, la Gerencia de Recursos Humanos comenzó la tarea de transferir la gestión de algunos procesos administrativos a las unidades ejecutoras. Acompañando la conformación efectiva de las redes integradas, se planificó el proceso descentralizador, definiendo procedimientos administrativos claves para la administración y la gestión de los recursos humanos. Así, se comenzó por el procedimiento relativo al llamado a concursos y el de ingreso a la Administración en algunas unidades ejecutoras definidas para implementar un plan piloto. El camino recorrido con esta tarea ha sido evaluado como exitoso, al cumplir con el objetivo 145 Sección II - Capítulo 6 de facilitar la gestión respetando las disposiciones legales establecidas. a los organismos de contralor es sin duda una responsabilidad central del organismo. El éxito, además, puede medirse por la amplia receptividad en todos los niveles de la organización, situación que propició descentralizar otros procesos que facilitan el trabajo cotidiano, tales como la gestión de las vacantes y la contratación de suplentes. Acompañando los cambios en la estructura organizativa, también se avanza en transformaciones en la gestión de los recursos humanos. Actualmente ASSE se encuentra en ese proceso, que implica transferir las herramientas para la tarea cotidiana y para la toma de decisión en el propio territorio donde se debe resolver una situación asistencial. Esto significa la «desburocratización» de los procesos para transformarlos en efectivos y eficaces. Significa que la respuesta se genera en el mismo lugar donde está la necesidad. Significa «resolutividad» en tiempo y forma, acompañando los tiempos de actividad asistencial, que son el objetivo de la organización. Sin embargo, la ley 18161 define a ASSE como un organismo descentralizado de la actividad pública. Este «estatus» obliga al cumplimiento de las disposiciones normativas que se aplican en todos los órdenes de la actividad pública, pero sobre todo en la gestión administrativa y de los recursos humanos. ASSE mantiene una «centralidad normativa» en lo que refiere a la aplicación de estándares para la gestión del capital humano para garantizar la unificación de los criterios esenciales para el cumplimiento de su misión y el cumplimiento de las normas que lo rigen. Esta centralidad tiene dos frentes de gestión que son fundamentales: uno tiene que ver con el cumplimiento de la norma en lo que refiere a las condiciones de trabajo, estructura de cargos, funciones, derechos y obligaciones de los trabajadores; el otro refiere a la financiación para el sistema retributivo, el cual se enmarca en el Presupuesto Nacional. En este sentido, la rendición de cuentas en lo que refiere al uso del «Rubro 0» (retribuciones personales) frente 146 Hacia una nueva dinámica institucional Los procesos de capacitación de los recursos humanos en ASSE Definir un plan de capacitación y adecuación de competencias alineado a la estrategia de las Redes Integradas de Servicios de Salud.35 La capacitación de los recursos humanos desde el punto de vista institucional se presenta en toda su complejidad en las grandes organizaciones que nuclean una serie de profesionales, técnicos y administrativos que hacen posible el cumplimiento de sus objetivos. Esa complejidad se acentúa cuando se viven profundos procesos de cambio. Se puede afirmar con Sisternas que «la capacitación ha sido definida como un proceso intencional y sistemático para transmitir conocimiento, desarrollar capacidades y transformar actitudes. La finalidad última de la capacitación es cambiar los comportamientos».(2) Cabe aclarar que el cambio de esas prácticas no solo individuales, sino de los propios equipos, en el campo de la salud se hace imprescindible. Y cuando se habla de esos aspectos se habla necesariamente de cambios en las competencias (3) individuales y de los equipos. En el campo de la salud la capacitación permanente de las personas que en él trabajan se ha transformado en una de las estrategias más utilizadas para mejorar la calidad de la atención brindada. Los desafíos frente a las demandas sociales por un mayor nivel de resolutividad y de calidad en las prestaciones, así como un me35 Objetivo estratégico de la dimensión Desarrollo del Capital Humano. jor relacionamiento entre los diversos actores que se desempeñan en ese campo colocan a la capacitación en un lugar central respecto de la adecuada respuesta a tales desafíos. A pesar de ello es necesario reconocer que esas respuestas no se pueden reducir al ámbito de la capacitación. Deben necesariamente apoyarse en nuevas formas de gestionar las organizaciones y los servicios y sumarse a ellas. Se pueden enumerar una serie de elementos que forman parte del impulso que han tenido en los últimos años los procesos de capacitación permanente en el campo de la salud. Ellos se refieren fundamentalmente a los avances en la tecnología en salud, las transformaciones estructurales en las organizaciones, las innovaciones procedentes del uso cada vez más generalizado de las TIC en los sistemas de salud y otros factores que hacen que la formación permanente de los funcionarios sea indispensable. En particular, el campo de la salud es uno de los que más se han visto afectados por la incorporación de nueva tecnología, lo cual hace necesario que los profesionales de las diferentes áreas mantengan un nivel de formación que permita optimizar los resultados que beneficien a los usuarios. Si analizamos la complejidad de la estructura de ASSE, el número y la distribución de sus servicios en todo el territorio nacional, el número de sus recursos humanos, la variedad de perfiles profesionales y técnicos, la diversidad de procedimientos que se realizan en sus servicios, así como la incorporación permanente de nueva tecnología diagnóstica y de tratamiento, es posible percibir el enorme desafío de pensar un sistema de capacitación permanente que dé respuesta a las necesidades organizacionales y a las expectativas individuales de sus funcionarios. En ese marco, en ASSE gran parte de la formación que habilita al desempeño de las funciones es considerada al ingreso del funcionario a la institución mediante los concursos que se han implementado para todos los cargos. Por otro lado, la relación permanente con las instituciones formadoras de recursos humanos en el campo de la salud, tal como se verá en el siguiente ítem, constituye un factor positivo al momento de concretar las actividades de capacitación. En general, las actividades vinculadas a la capacitación, además de un proceso de aprendizaje, constituyen un elemento importante de motivación, de socialización y de establecimiento de vínculos de esta organización extendida en el territorio. En ese sentido se considera que la capacitación debe desarrollarse en forma ininterrumpida a lo largo de la vida laboral de las personas una vez que estas están insertas en la institución. Ello debe apuntar a un mejoramiento de las prácticas tanto asistenciales como administrativas que se desarrollan en los servicios y debe contribuir a mejorar la calidad de las prestaciones. En ese sentido el desafío es garantizar la puesta en práctica de lo aprendido en forma individual y en equipo. Ello requiere que esos aprendizajes sean valorados por la institución y que se brinden los entornos favorables para su puesta en práctica. Una de las líneas que es necesario priorizar es la capacitación de los propios equipos directivos, en la medida en que ellos deberán apoyar los procesos de formación que se produzcan en la organización. Los avances realizados La División Capacitación se crea en 2007 en el ámbito de la Dirección de Recursos Humanos de ASSE con la finalidad principal de mejorar la calidad de los servicios de salud que 147 Sección II - Capítulo 6 útiles para el logro de los objetivos, se delinean y definen en forma conjunta los procedimientos escritos vinculados a las áreas de adquisiciones, jurídica y económico-financiera. brinda la institución a través de la construcción de un sistema de capacitación integral de los integrantes de sus equipos de salud y de sus equipos de gestión. A partir de 2010, como Programa de Capacitación pasa a integrar la Dirección de Desarrollo Institucional de ASSE y reorienta sus actividades hacia el apoyo de las líneas estratégicas fijadas por el organismo. • Cursos desarrollados en el marco del establecimiento de la Meta de Capacitación-Metas Asistenciales establecidas por el MSP. En términos generales, en el transcurso del período considerado se han ensayado varias modalidades de implementación de los procesos de capacitación: • Cursos diseñados, organizados y dictados por el Programa de Capacitación de ASSE, como el de «Enfermedades No Transmisibles. Una mirada desde la APS». Externos: por medio de instituciones formadoras de recursos humanos de salud: tal es el caso del Diploma de Posgrado en Gestión de Servicios de Salud dictado por la Facultad de Ciencias Económicas en convenio con la Facultad de Medicina de la Udelar, los cursos realizados en la Escuela Nacional de Administración Pública de la Oficina Nacional de Servicio Civil en coordinación con la Escuela Andaluza de Salud Pública, el Proyecto de Cooperación con el Gobierno Italiano y OPS, el Tribunal de Cuentas, el MSP y otros organismos nacionales y extranjeros. • Cursos que se desarrollan en las unidades ejecutoras de ASSE en todo el país, que abarcan un número importante de funcionarios. Î Î Internos: • Diseñados y dictados por el Área Programática de ASSE: Área de Niñez y Adolescencia, Mujer y Género, Salud Bucal, Adulto Mayor; por la Gerencia de Recursos Humanos; por la Gerencia Administrativa; Dirección de Sistemas de Información y otros. • Jornadas y talleres regionales de la Gerencia Administrativa con los Equipos de Gestión de las Unidades Ejecutoras, en los cuales se discuten e intercambian opiniones y experiencias directamente vinculadas a la gestión diaria de toda la organización, se difunden herramientas 148 Hacia una nueva dinámica institucional Los avances que se han obtenido desde la creación del Programa de Capacitación de ASSE son relevantes: se ha constituido un equipo profesional permanente a nivel central, se ha consolidado la presencia de tutores formados a nivel departamental, se equipó una sala de capacitación central y más de 60 distribuidas en todo el país y se instaló una plataforma virtual de aprendizaje propia (PAASSE). A partir de 2012, el cometido principal del Programa de Capacitación se reformuló para dar respuesta a los objetivos del Plan Estratégico de ASSE. Por ello se incorpora el concepto de redes integradas de servicios de salud a los objetivos del Programa de Capacitación: «contribuir a mejorar la atención brindada a los usuarios de ASSE, reorientando la capacitación de los recursos humanos hacia el cambio de modelo de atención, la profesionalización de la gestión y la conformación de redes asistenciales, buscando adecuar sus competencias para el logro de los objetivos estratégicos definidos en el Plan Estratégico institucional». Se visualiza esta orientación estratégica como una oportunidad de contribuir al cambio cul- tural, aportando a la difusión, la capacitación y el desarrollo conceptual, para la adquisición, por los equipos de salud, de las competencias necesarias que requiere trabajar como red de servicios de salud. Para el logro de los objetivos se hace necesario formar a los integrantes de los equipos de salud para la diversidad de competencias, el trabajo en equipo y colaborativo, entendiendo que ello contribuye a ajustar las competencias de los equipos de trabajo a las necesidades de las redes. En el cuadro se observan los datos de funcionarios de ASSE capacitados en los dos ejes priorizados. Cuadro 2. Número de trabajadores capacitados por el Programa de Capacitación de ASSE según tipo de capacitación (2007-2013) Año 2007 2008 2009 2010 2011 2012 2013 TOTAL Asistencial 874 501 1443 1160 456 2534 1392 8.360 Gestión 426 929 918 263 587 1154 1588 5.865 Total 1300 1430 2361 1423 1043 3688 2980 14.225 Fuente: Elaboración propia. Curso RISS La primera edición del Curso de Gestión en Redes Integradas de Servicios de Salud fue organizada por ASSE y OPS y se desarrolló entre los meses de setiembre y diciembre de 2013. El curso estuvo dirigido a integrantes de equipos de gestión de ASSE de todo el país con cargos de media y alta responsabilidad. Con una modalidad semipresencial, se desarrolló combinando actividades presenciales por subregión y a distancia a través de la Plataforma de Aprendizaje de ASSE (PAASSE). plementación de Redes Integradas de Servicios de Salud y sus atributos esenciales, contribuyendo a la integración orgánica y funcional de sus servicios, en el marco de la nueva estructura organizacional (RISS-R )». Los trabajos grupales elaborados como requisito para la aprobación del curso permitieron concluir que los conceptos relativos a las RISS fueron incorporados y aplicados a las realidades regionales. Fueron 99 los participantes que aprobaron el curso. En el mes de julio de 2014 dio inicio la segunda edición de este curso, que se encuentra en pleno proceso de ejecución. Tuvo como objetivo «Capacitar a los integrantes de equipos de gestión de ASSE en los componentes estratégicos para la im- 149 Sección II - Capítulo 6 Algunos de los testimonios de los participantes: ractuando, para poder lograr la sinergia tan necesaria. «¡Hola a tod@s! He terminado la encuesta, me tomé mi tiempo y espero haber reflejado lo que visualizo de la red, me quedé pensando mucho sobre desde dónde partimos y hacia dónde vamos y el gran cambio de paradigma que esto implica. Considero que no debemos de perder el eje histórico político del proceso dado que esto será fundamental para controlar las ansiedades y frustraciones. Es una organización muy grande y compleja que maneja en su cultura la unidad ejecutora como concepto y ello conlleva que la unidades deban ser más que la suma y percibirse como parte del todo inte- Lo más difícil en una organización es el cambio cultural, pero ello no debe transformarse en la excusa que boicotee las acciones transformadoras. Curso Enfermedades no Transmisibles: Una mirada desde la APS ción de un nuevo enfoque de las enfermedades no transmisibles enmarcado en el cambio de modelo de atención. En total se capacitaron en este curso 1072 integrantes de los equipos de salud del primer nivel de atención de ASSE distribuidos en todo el país. Esta instancia debe ser valorada por nosotros desde el pienso y la acción generando un verdadero rizoma vinculante. Mi expectativa está puesta en la capitalización de todo lo que aquí se genere para operativizar procesos desde el pienso colectivo». Lorena Saavedra Directora de la RAP San José Desde el año 2009 el Programa de Capacitación gestiona el Subcomponente 2.3 del Programa de Prevención de Enfermedades no Transmisibles (PPENT): Construcción de Capacidad para Capacitar. Se pueden destacar como avances realizados mediante este Programa: Î Se consolidó el equipo central de capacitación de ASSE. Î Se han desarrollado cinco ediciones del curso Enfermedades no Transmisibles. Una mirada desde la APS, que tuvo como objetivo brindar a los equipos de salud del primer nivel de atención de ASSE herramientas para la construc- 150 Hacia una nueva dinámica institucional Î Se instaló y equipó la sala de capacitación de ASSE en el Edificio Libertad, lo que ha permitido desarrollar actividades de capacitación en forma permanente. Î Se equiparon 60 salas de capacitación distribuidas en todo el país. Î Se instaló la Plataforma de Aprendizaje de ASSE (PAASSE). Formación en gestión A partir del año 2007 ASSE inicia un proceso de capacitación en gestión mediante un convenio con la Udelar. Ello ha permitido formar en el Diploma de Posgrado de Gestión en Servicios de Salud, dictado por la Facultad de Ciencias Económicas y la Facultad de Medicina, a 144 in- ASSE como campo de práctica y formación de recursos humanos en salud Trabajar coordinadamente con el MSP e instituciones educativas para la formación de los recursos humanos necesarios para la adecuada implementación del SNIS.36 ASSE cumple un rol clave en la formación de los recursos humanos en el campo de la salud. Junto con el Hospital de Clínicas, es el principal campo de práctica para la formación de todos los profesionales, técnicos y auxiliares en nuestro país. Cada año pasan por sus servicios más de 7000 estudiantes de carreras vinculadas al área de la salud. Esta realidad tiene una tradición histórica que se remonta a la propia creación de los servicios públicos de salud y de las instituciones formadoras, como fuera destacado en la sección I. Esta alianza estratégica es una de las principales fortalezas de los servicios de ASSE como contribución a la mejora de la calidad de atención de la salud de todos los uruguayos. 36 Objetivo estratégico de la dimensión Desarrollo del Capital Humano. tegrantes de los equipos de gestión de los servicios asistenciales de todo el país y de las direcciones centrales de ASSE. Por otra parte, a partir del año 2013, en una iniciativa conjunta de MSP, BPS, Udelar y OPS/OMS, se han desarrollado dos ediciones del módulo básico Sistemas y Servicios de Salud y Protección Social, en el que participaron 44 integrantes de equipos de alta dirección de ASSE. Hace posible a su vez contar con los profesionales de mayor prestigio académico del país al servicio de sus usuarios. Por ese motivo figura entre los objetivos del Plan Estratégico de ASSE «trabajar coordinadamente con el MSP e instituciones educativas para la formación de los recursos humanos necesarios para la adecuada implementación del SNIS». Se forman en los servicios de salud de ASSE, además de los estudiantes de la carrera de Doctor en Medicina, los estudiantes de 11 carreras de Tecnología Médica, las licenciaturas de Facultad de Enfermería, Facultad de Psicología, Facultad de Ciencias Sociales y otras. Anualmente más de 650 practicantes cursan su internado obligatorio en centros asistenciales de ASSE, entre ellos médicos, parteras, licenciados en Enfermería y en Psicología. En la modalidad de residencia cursan en ASSE, anualmente, más de 450 médicos en diversas especialidades. La formación de especialistas en la modalidad de posgrado mayoritariamente se realiza en ASSE y en el Hospital de Clínicas, allí se desarrollan las más de 50 especialidades de la Escuela de Graduados de la Facultad de Medicina. 151 Sección II - Capítulo 6 Programa de Residencias Médicas El régimen de Residencias Médicas es el sistema de capacitación progresiva que vincula funcionalmente a los recién egresados con un centro docente asistencial debidamente acreditado, de carácter público o privado, en el que actúa en forma intensiva bajo la orientación y supervisión del personal superior estable del centro en lo asistencial y del personal superior docente en la formación académica. Allí cumplirá el programa de formación de especialistas a los efectos de obtener el título correspondiente. En el año 2013 ASSE financió el 57 % del total de cargos y el 43 % restante fue financiado por otros organismos, entre los que se encuentran la Facultad de Medicina, IAMC, Sanidad Policial, Sanidad Militar, etc. Gráfico 1. Número de cargos de residentes según organismo financiador (año 2013) Es gestionado por la Comisión Nacional de Residencias Médicas, integrada por representantes de la Facultad de Medicina, el Hospital de Clínicas, el MSP, las facultades de Medicina privadas habilitadas, las instituciones de asistencia médica colectiva (IAMC), los médicos residentes y un representante de ASSE. Se accede a los cargos de residentes mediante un concurso de oposición entre los egresados de las facultades de Medicina que no tengan más de tres años de recibidos a la fecha de inscripción en el concurso. Una vez ingresados, los médicos residentes realizan su especialización a lo largo de tres años de desempeño en los servicios (si bien en algunas especialidades se cursan en cuatro, cinco y seis años). Su régimen laboral es de 48 horas semanales y perciben por ello una remuneración a cargo de la institución participante en el programa. (2) Desde el inicio de la formación médica de posgrado de la Facultad de Medicina, en la década de 1950, los servicios públicos y en particular los de ASSE han sido un campo de práctica privilegiado en la formación de especialistas. 152 Hacia una nueva dinámica institucional Fuente: Elaboración propia. El compromiso de ASSE con la formación de recursos humanos en salud, en particular de médicos especialistas, acompasa las necesidades del SNIS y hace posible su consolidación. En esta etapa ASSE está centrando sus esfuerzos en el análisis y propuesta de distribución de los cargos de médicos residentes en el territorio, a fin de impulsar el ejercicio de la residencia en departamentos del interior del país, en forma conjunta y sinérgica con la Facultad de Medicina y el Programa de Formación de Recursos Humanos para la Salud. Internado de Medicina Internado de Enfermería El ciclo Internado Obligatorio es el último año de la carrera de Doctor en Medicina. El Internado de Enfermería refiere a la práctica que desarrollan en los servicios de ASSE los estudiantes del último semestre de la carrera Licenciatura de Enfermería de la Udelar. Para acceder a este el estudiante, una vez finalizados los cursos y aprobados los exámenes correspondientes, se presenta a una prueba de carácter no eliminatorio (desde 2009). El ordenamiento que resulta de la prueba se realiza tomando en cuenta la escolaridad (50 %) y el puntaje de la prueba (50 %). El ciclo comprende cuatro rotaciones de tres meses cada una. ASSE participa en la coordinación del ciclo, en conjunto con el Departamento de Educación Médica de la Facultad de Medicina, estudiantes y egresados. ASSE es el principal campo de práctica, con una oferta de casi 300 lugares de rotación, de los cuales más de 230 son pagos. Internado de Obstetra Partera El artículo 459 de la ley 18362 faculta a ASSE a extender el régimen de internado a todas las profesiones que lo exijan dentro de la formación curricular. En ese marco se crea con vigencia al 6 de octubre de 2008 el Internado Obligatorio de la Escuela de Parteras con carácter rentado. Se denomina Practicante interno al estudiante de la Escuela de Parteras de la Facultad de Medicina que cursa el último año de su carrera mediante la realización del Internado Obligatorio. ASSE fija las plazas asignadas cuyo número no será inferior a 40. La duración es de un año. Se establece un concurso obligatorio para acceder al internado y un orden prelatorio de acuerdo al puntaje. En 2013 ingresaron 32 internos nuevos y hubo ocho prórrogas. La ley 17296, artículo 370, formaliza el Internado de estudiantes de Enfermería en los Servicios de ASSE, reglamentado mediante el decreto del Poder Ejecutivo del 8 de febrero del 2003. A partir de ese año se viene desarrollando el internado anualmente de manera ininterrumpida, realizando de forma conjunta la evaluación entre los servicios que han participado: Artigas, Rivera, Tacuarembó, Paysandú, Salto, Flores, Florida, Soriano, Colonia, San José, Maldonado, Rocha, Canelones y Montevideo. Hasta el momento han sido 70 las plazas anuales habilitadas para ser financiadas por ASSE. En los servicios importa la actuación de los internos y así lo expresan solicitando su participación en él. Los objetivos docentes-asistenciales están definidos para ambas partes: se armonizan los procesos académicos, administrativos y asistenciales. Los servicios de ASSE en ese proceso de enseñanza-aprendizaje de la Atención de Enfermería renuevan habilidades, destrezas, conocimientos, conductas o valores como resultado del intercambio con los estudiantes y con el personal docente que acompaña el proceso de aprendizaje teórico y práctico. Internado de Psicología A fines del año 2007 se acuerda el interés de elaborar una propuesta para la creación de un Programa de Residencias para Psicólogos y un Programa de Practicantados para estu- 153 Sección II - Capítulo 6 diantes avanzados de la Facultad de Psicología de la Udelar en el campo de la Salud. Es así que se firma el Convenio ASSE-Facultad de Psicología de la Udelar en 2009 y comienzan a funcionar ambos programas en el año 2010, con un cupo de 36 practicantes y 18 residentes de Psicología. El objetivo de estos programas implica aunar esfuerzos para la formación de recursos humanos en salud, específicamente psicólogos, con los niveles de calidad y actualización requeridos por la sociedad uruguaya y de acuerdo a los principios rectores del SNIS. De igual modo, la producción de conocimientos psicológicos en el campo de la salud que contribuyan a mejorar la calidad de vida de la población uruguaya. Han transitado por estos programas 108 practicantes y 18 residentes; este año se incorporaron 6 residentes más y 36 practicantes. En cada servicio de ASSE tanto residentes como practicantes cuentan con un licenciado en Psicología, funcionario de la institución integrado, en la mayoría de los casos, al Equipo de Salud Mental correspondiente, que se desempeña como referente a fin de cumplir con lo acordado en el convenio. Actualmente se cuenta con 36 referentes de ASSE los cuales cumplen funciones vinculadas al seguimiento y orientación técnica del practicante o residente en el desempeño de sus actividades. de los propios licenciados en Psicología y estudiantes involucrados en el proceso. Se han priorizado, de acuerdo a los lineamientos del SNIS, básicamente las actividades del primer nivel de atención, tales como promoción y protección de la salud, diagnóstico precoz y tratamiento oportuno, recuperación. También han transitado por otros niveles de atención como rehabilitación, tratamientos de dificultades de aprendizaje en preescolares y escolares de la primera infancia y algunas de las prestaciones exigidas por el SNIS en otros niveles de atención. El Programa para la Formación y Fortalecimiento de los Recursos Humanos de los Prestadores Públicos de Servicios de Salud El programa para la Formación y Fortalecimiento de los Recursos Humanos de los Prestadores Públicos de Servicios de Salud (FRHS) fue creado por la ley de Rendición de Cuentas del ejercicio 2007, promulgada el 6 de octubre de 2008. Culminó así una etapa de varios meses de negociación y acuerdos entre Facultad de Medicina, ASSE y el sistema político. Aparte de las leyes que dan forma y financian el programa FRHS, este se rige por un convenio entre la Udelar y ASSE, de fecha 5 de diciembre de 2008, celebrado para «establecer la modalidad de gestión, administración y ejecución de los recursos asignados al Programa FRHS en el Artículo 487 de la Ley n.º 18362». Existe un Comité de Coordinación Interinstitucional integrado por dos representantes de ASSE nombrados por el Directorio y dos representantes de Facultad de Psicología cuyas funciones son regular y evaluar el seguimiento del convenio y definir los destinos de los recursos en la red asistencial de ASSE. Esta ley define como finalidad: «dotar a la Administración de los Servicios de Salud del Estado de la formación de los recursos humanos que esta requiera para la cobertura de sus necesidades asistenciales». En estos años de funcionamiento se han realizado evaluaciones altamente positivas, tanto por parte de ASSE como de Facultad de Psicología y El convenio entre Udelar-Facultad de Medicina y ASSE, de fecha 5 de diciembre de 2008, celebrado al amparo del convenio marco entre 154 Hacia una nueva dinámica institucional y a las demandas del sistema de salud, en coordinación con la Escuela de Graduados y la Comisión Técnica de Residencias Médicas. MSP-ASSE y Udelar-Facultad de Medicina del 9 de diciembre de 1998, establece «la modalidad de gestión, administración y ejecución de los recursos asignados al Programa», constituyendo, a estos efectos, una Unidad de Gestión y Coordinación integrada por representantes del Consejo de la Facultad de Medicina y del Directorio de ASSE, encargada de la organización y dirección del programa y la administración de los recursos a él destinados. El artículo 733 de la ley 18719 de Presupuesto Nacional período 2010-2014, promulgada el 27 de diciembre de 2010, ratifica y da continuidad al programa FRHS asignando un incremento presupuestal que agrega, mediante un acuerdo establecido entre la Facultad de Medicina y ASSE, la ejecución de una remuneración por la actividad asistencial de los docentes de la facultad (subprograma UDA-FMED). Î Elaborar y aplicar mecanismos de evaluación del programa y sus subprogramas según lineamientos, objetivos e indicadores acordados que regulen las actividades académicas y asistenciales. Î Contribuir a la realización de un diagnóstico de necesidades de recursos humanos para el SNIS, fortaleciendo áreas imprescindibles que garanticen su puesta en marcha, mejorando aspectos vinculados Los principales objetivos del programa son: Î Fortalecer aquellas disciplinas de la carrera de Medicina y de las escuelas centrales para el cambio de modelo de atención del SNIS, así como las actualmente demandadas por el sistema tales como Urología, Anestesia, Traumatología, Oftalmología, Otorrinolaringología, Cirugía Vascular, Medicina Familiar y Comunitaria, Neurocirugía, Cirugía Pediátrica y todas aquellas que necesariamente deben apoyar y acompañar el desarrollo de estas. Î Promover el desarrollo sostenido y progresivo de las UDA como ámbitos de interacción óptima de los recursos de ambas partes para cumplir con la atención a la salud, la enseñanza de grado, la formación de posgrado, la extensión y la investigación. Î Apoyar el desarrollo del Programa de Residencias Médicas en número y perfiles acordes al nuevo modelo de atención 155 Sección II - Capítulo 6 a la formación de los recursos humanos que impactan en la cobertura, niveles de resolutividad y calidad asistencial. Esta propuesta pretende ser la base de una nueva institucionalidad: áreas o ámbitos de eficacia, eficiencia y calidad, con un modelo de gestión descentralizado, insertas en la estructura asistencial de todo el sistema público de salud, favoreciendo y consolidando la integración efectiva con los servicios docentes de la Facultad de Medicina. El subprograma UDA es por lo tanto un objetivo estratégico para ASSE y Facultad de Medicina, que se propone como una innovación organizacional y una alternativa a las tradicionales formas de vinculación interinstitucional. Dicho con otras palabras, una interfase necesaria de discusión, análisis y evaluación entre los «formadores de recursos humanos» y los «efecto- Prioridades definidas En función de la necesidad de fortalecimiento de la enseñanza de grado en la carrera de Doctor en Medicina: 1) Medicina Familiar y Comunitaria res» si se quiere dar garantías de calidad asistencial a la población. Se han definido por la Unidad de Gestión y Coordinación lineamientos estratégicos para el presente período: priorizar la descentralización de la enseñanza y la asistencia; fortalecer el subprograma UDA-FMED; incorporar todos los docentes con tareas asistenciales; firmar los Compromisos de Gestión con los Servicios Docentes Clínicos de la Facultad de Medicina; dar continuidad a los proyectos UDA que se enmarquen en las líneas priorizadas y cuenten con buena evaluación; generar nuevos emprendimientos que se enmarquen en las líneas estratégicas definidas. 7) Imagenología En función de la necesidad de fortalecimiento de la enseñanza de grado en carreras no médicas de la Facultad de Medicina: 2) Pediatría 1) Imagenología 3) Ginecotocología 2) Hemoterapia En función de la necesidad de fortalecimiento de la formación de especialistas: 3) Fonoaudiología 4) Instrumentación Quirúrgica 1) Pediatría, Neonatología, CTI Pediátrico 5) Psicomotricidad 2) Anestesiología 6) Obstetricia 3) Traumatología y Ortopedia 7) Fisioterapia 4) Urología 8) Radioterapia 5) Ginecotocología 9) Registros Médicos 6) Oftalmología 156 Hacia una nueva dinámica institucional Componentes del Programa Subprograma UDA: Constituye proyectos específicos, con objetivos docentes y asistenciales que implican un compromiso adicional a las actividades y carga horaria habituales de los servicios, con una determinada estructura de recursos humanos y mecanismos de gestión particulares, que potencian los mecanismos propios de los servicios docentes y las unidades ejecutoras. Subprograma UDA-FMED: Dirigido a docentes de servicios de Facultad de Medicina con participación directa en el proceso asistencial de usuarios de ASSE. de Residencias Médicas a fin de establecer las necesidades en cuanto a la plataforma docente para el apoyo a la formación de residentes con su financiación a través del programa y en caso de ser necesario el financiamiento de cargos de residentes para las especialidades consideradas críticas. A modo de ejemplo, ante la necesidad de la formación de Especialistas en Anestesiología se amplió la plataforma docente de la cátedra a casi el doble de horas, lo que permitió aumentar el número de egresados de esta disciplina así como mejorar la asistencia y cobertura. Subprograma Residencias: Se ha establecido un ámbito de coordinación entre la Unidad de Gestión y Coordinación del Programa, la Escuela de Graduados y la Comisión Nacional 157 Sección II - Capítulo 6 Situación actual Referencias bibliográficas El programa FRHS contaba con más de 1400 personas vinculadas en sus diversas formas de contratación: (1) OPS/OMS (2010). «La renovación de la Atención Primaria de Salud en las Américas». n.º 4: Redes Integradas de Servicios de Salud. Conceptos, opciones de política y hoja de ruta para su implementación en las Américas. Washington D. C.: OPS/OMS, 46. Subprograma UDA 66 UDA en funciones con 654 integrantes contratados. 327 integrantes de UDA contratados al 31 de diciembre de 2013 Subprograma UDA-FMED 73 clínicas y servicios docentes con 817 docentes contratados. En suma, el Programa para la Formación de Recursos Humanos, a través del subprograma UDA-Facultad de Medicina, ha logrado aumentar la plataforma docente mediante el pago complementario por la tarea asistencial que realizan los docentes así como mediante extensiones horarias de la tarea docente que realizan funcionarios de ASSE. Esta estrategia ha permitido mejorar la docencia de pregrado y posgrado y también la asistencia a los usuarios de ASSE. De esta forma se han podido establecer estrategias para la formación de especialidades críticas para el país tanto médicas como de las licenciaturas de la Escuela Universitaria de Tecnología Médica. 158 Hacia una nueva dinámica institucional (2) Sisternas, J. Los recursos humanos en las administraciones públicas: un enfoque de gestión, p. 315. (3) Irigoin, M. & Vargas, F. (2002). Competencia laboral. Manual de conceptos, métodos y aplicaciones en el sector Salud. Montevideo: OPS/ OMS-OIT/Cinterfor. Se agradece especialmente la contribución a este capítulo de María Miralles, Juan Trillo, Gabriela Novoa, Pablo De Santa Ana y Rosario Grove. Sección II - Capítulo 7 160 Hacia una nueva dinámica institucional Capítulo 7. Recursos y necesidades de la red AUTORES: NATALIA PATISSON, GABRIEL REGALADO, PABLO DE SANTA ANA, ANA SOLLAZZO, HÉCTOR GARBARINO Los objetivos no son un destino, son una dirección. No son órdenes, son compromisos. No determinan el futuro; son medios para movilizar los recursos y la energía capaces de crear el futuro. Peter Druker De un presupuesto histórico a un presupuesto asociado a población asignada Introducción El presupuesto destinado a ASSE estuvo hasta el año 2007 incluido en el presupuesto del MSP, inciso 12 del Presupuesto Nacional, y ha sido modificado anualmente mediante las leyes de rendición de cuentas. En el año 2007, a partir de la ley 18161, ASSE toma el carácter de servicio descentralizado, y su presupuesto pasa a conformar el inciso 29 del Presupuesto Nacional. En la mencionada ley se describen los recursos mediante los cuales se financiará a ASSE: Î Con el producido de sus proventos. Î Con las donaciones o legados que reciba. Î Con un Fondo de Mejoramiento y Ampliación de Servicios que ASSE proyectará y enviará al Poder Ejecutivo dentro de los tres meses siguientes a la instalación de su Directorio. Î Con las asignaciones que resulten de su presupuesto, que se elaborará y tramitará según las reglas del artículo 220 y concordantes de la Constitución de la República. Î Con los aportes que se establezcan en función de la población atendida por ASSE. Î Con las cantidades que puedan corresponder por integrar el Seguro Nacional de Salud previsto en el artículo 265 de la ley 17930, de 19 de diciembre de 2005. Se estima que en promedio el gasto total en salud del país entre los años 2008 y 2012 representó 8,66 % del producto interno bruto (PIB).37 El gasto realizado por ASSE para brindar cobertura a todos sus usuarios, aproximadamente 1.200.000 durante el quinquenio, fue una quinta parte de ese porcentaje. 37 Dato extraído de información estadística de la OMS. 161 Sección II - Capítulo 7 En adelante, se describirá brevemente la estructura de ejecución presupuestal vigente en ASSE, teniendo en cuenta la participación y evolución de los principales rubros de gastos que la componen. Luego se describirá el nuevo modelo de asignación presupuestal en el que se está trabajando desde el año 2013, para finalizar con los desafíos que enfrentará la institución para su implementación. La ejecución presupuestal pesos a 21.163.532.359 pesos en términos corrientes. Esto representa un crecimiento del 79,13 %, correspondiente a un incremento de 41,2 % si se consideran pesos constantes del 2013. Por otra parte, como muestra el gráfico 1, el incremento del presupuesto de ASSE acompañó el desempeño favorable del producto interno bruto del país en el período considerado. En el año 2013, el presupuesto de la institución representaba aproximadamente el 1,8 % del PIB. El crédito anual otorgado a ASSE entre los años 2008 y 2013 ha pasado de 10.257.779.232 Evolución del PIB y el presupuesto de ASSE. - Período 2008-2013. Valores a precios 2013 Fuente: Elaboración propia con base en información de la Gerencia Administrativa y el BCU. El aumento de presupuesto en la institución para el período considerado fue acompañado de un incremento en el nivel de gasto, tanto del destinado a remuneraciones como del desti- 162 Hacia una nueva dinámica institucional nado a gastos de funcionamiento. La siguiente tabla muestra la evolución de los principales rubros, a valores 2013. Tabla 1. Evolución de los principales rubros de gasto a valores 2013 Año Remuneraciones (en miles de $) Suministros (en miles de $) Funcionamiento (en miles de $) Otros (en miles de $) Total (en miles de $) 2008 7.864.298 558.211 4.439.743 1.431.844 14.294.096 2009 9.882.449 571.833 4.882.745 992.564 16.329.590 2010 11.310.980 574.866 5.189.564 766.802 17.842.212 2011 12.038.489 583.074 5.676.097 930.848 19.228.508 2012 12.499.648 560.021 6.250.823 1.081.337 20.391.829 2013 13.164.429 554.953 6.778.184 792.304 21.289.870 Fuente: Elaboración propia. Puede observarse que, a valores 2013, el presupuesto destinado a remuneraciones se incrementó un 68 %. Por otra parte, queda evidenciado el peso de este rubro, que representa aproximadamente el 62 % del presupuesto total de la institución. En cuanto a los gastos de funcionamiento, estos se han incrementado un 53 % entre 2008 y 2013, también en términos constantes, por lo que representaron en el 2013 más del 31 % del presupuesto total de ASSE. Se presenta a continuación una breve descripción de la evolución en los principales subrubros incluidos en gastos de funcionamiento (medicamentos, estudios, CTI, reactivos, MMQ y traslados). La evolución del gasto en funcionamiento a lo largo del período esconde un desarrollo desigual de los subrubros que lo componen. Evolución de los principales rubros de gasto en el período 2008-2013 en miles de pesos a valores del 2013 Fuente: Elaboración propia. 163 Sección II - Capítulo 7 En el gráfico se muestra la evolución de los principales rubros de gasto (en el eje secundario se mide en miles de pesos la evolución del rubro medicamentos, mientras que en el eje primario se miden el resto de los rubros). Se evidencia una clara evolución al alza en los medicamentos y los estudios. En el caso de los estudios, al igual que en los traslados, el incremento fue superior al 100 %. En cuanto al gasto en CTI, el incremento entre períodos fue de 82 % en términos reales. En materia de inversiones, se han destinado importantes sumas de dinero a nuevas obras así como a la refacción de locales. Durante el período 2010-2013 se invirtieron más de 2600 millones de pesos a valores 2013, que permitieron realizar un conjunto importante de obras en todo el país. Hacia una nueva asignación presupuestal Definir e implantar un sistema de distribución de recursos basado en una red planificada de servicios que incentive la sustentabilidad regional con eficacia y eficiencia.38 La organización interna del presupuesto de ASSE sigue hasta el día de hoy un criterio de asignación considerado «histórico». Esto significa que el crédito anual se distribuye entre el total de unidades ejecutoras de acuerdo al presupuesto recibido el año anterior ajustado por el índice de precios al consumo (IPC) correspondiente. En estos últimos años se ha avanzado mediante la instrumentación de las programaciones anuales de gastos de funcionamiento (compras y contrataciones), por unidad ejecutora y región. Se han instrumentado mecanismos 38 Objetivo estratégico de la dimensión Recursos. 164 Hacia una nueva dinámica institucional y procedimientos de análisis de las ejecuciones realizadas rubro por rubro, a los efectos de presupuestar antes de su ejecución los gastos previstos, ya sea para mantener los niveles asistenciales mejorando la asignación de los recursos disponibles, o en su caso realizar las mejoras o incorporaciones necesarias para una mejor atención de nuestros usuarios, de forma de utilizar más eficientemente los aumentos presupuestales obtenidos. Esto nos ha permitido contar con mayor información y previsibilidad respecto a los créditos, lo que nos permite anticiparnos a las necesidades económicas, reasignar mejor los créditos con una visión regional y asegurar el logro de nuestros objetivos asistenciales. Paralelamente, en el marco de la conformación de la RISS-R por ASSE, se comenzó a trabajar en una propuesta de asignación de recursos a las unidades ejecutoras que se base en criterios definidos de forma precisa y que cuenten con el respaldo de un trabajo de análisis cuantitativo y cualitativo. Entre los principales objetivos de la planificación de la red asistencial se encuentra la adecuación de los recursos a las necesidades de cada región. Se deben tener en cuenta las necesidades de los usuarios pertenecientes a cada región y los recursos con los que se cuenta para hacer frente a esas necesidades. Para ello se debe considerar la dotación de recursos de cada región, recursos humanos, recursos económicos, infraestructura, equipamiento, etc., de modo tal de asegurar la accesibilidad y continuidad en la atención de todos los usuarios. Esta planificación de recursos fue plasmada a través de la realización de Planes Regionales por cada Equipo de Gestión Regional. En este sentido, y contribuyendo a la Planificación Estratégica llevada adelante por la institución, se realizó un revelamiento de pres- taciones que concluyó en la determinación de la Cartera de Servicios de ASSE. ASSE se encuentra actualmente en un período de transición en el cual se pretende pasar de la actual asignación histórica de presupuesto entre las distintas unidades ejecutoras a una distribución asociada a la población asignada a cada región. Esta nueva asignación presupuestal incluye la consideración de dos criterios de riesgo, y para ello son tenidas en cuenta las variables sexo y edad de la población objetivo. Con el nuevo presupuesto asignado por población, cada región deberá hacer frente a las necesidades de salud de sus usuarios con recursos propios o contratados a otra región o a terceros. Cada usuario de ASSE podrá satisfacer sus necesidades sanitarias en cualquiera de los puntos de atención del país sin importar a qué región pertenezca. Un modelo regional de presupuestación y la evaluación de la gestión Como se señaló en el apartado anterior, la distribución interna del presupuesto de ASSE se ha realizado sobre la base de criterios «históricos». Esto implica que la cantidad de dinero que reciben las unidades ejecutoras se modifica únicamente mediante los mecanismos de ajuste automático, inflación del ejercicio anterior y asignaciones específicas para cubrir los gastos al final de cada año. No hay modificaciones surgidas de una corrección en la ponderación de cada unidad ejecutora con respecto al presupuesto total. Este tipo de distribución, que se consolidó luego de varios años, incidía de forma negativa en el desempeño administrativo y económico de la organización, generando, entre otras cosas, un desencuentro entre las necesidades de salud de la población en el territorio y la distribu- ción del dinero entre las unidades ejecutoras. Por otro lado, no se realizaba un correcto seguimiento de la evolución del gasto de las unidades ejecutoras, situación que implicó tener que recurrir frecuentemente al otorgamiento de refuerzos presupuestales a las unidades ejecutoras que lo demandaban. A este contexto se le debe agregar un crecimiento de la población usuaria de ASSE sin una previa planificación de la dotación de recursos necesaria para brindar una adecuada atención. Luego de tantos años de distribuciones presupuestales basadas en criterios «históricos» se tornó indispensable repensar el sistema para ajustarlo a una debida planificación, redefinir los objetivos que se desean alcanzar a partir del nuevo criterio de distribución y fortalecer aspectos tales como el seguimiento y control de la ejecución presupuestal por las unidades ejecutoras. Finalmente, es deseable que el mecanismo de distribución prevea incentivos para la correcta y eficiente ejecución de recursos por las unidades ejecutoras. A fin de poder avanzar en estos puntos, se trabajó en el año 2013 junto con el MEF en una propuesta de distribución presupuestal basada en criterios distintos de los considerados «históricos». La nueva propuesta fue acompañada de un análisis detallado de los fundamentos sobre los que se sustentarán el sistema de distribución, los principales aspectos que se deberán tener en cuenta a la hora de su implementación, haciendo especial énfasis en los puntos críticos que enfrentará la gestión, así como un cronograma de actividades que se debería seguir hasta la implementación definitiva del nuevo modelo. Por un lado, y en línea con una decisión estratégica de ASSE, se definió utilizar como base un criterio regional. Esto implicó tomar las cuatro regiones definidas oportunamente por la institución para comenzar a desarrollar 165 Sección II - Capítulo 7 la propuesta a partir de ese marco. Otra de las bases del nuevo modelo de distribución es la consideración del riesgo mediante las variables sexo y edad de la población adscrita a cada región para la adjudicación de recursos. Si bien con este nuevo modelo se propuso modificar los criterios que sustentan el sistema de reparto de créditos entre las unidades ejecutoras, se asumió desde un principio que se trabajaba con un presupuesto global dado. Esto significa que no existirá un aumento presupuestal sino que el presupuesto existente se tendrá que adecuar a los requerimientos reales de cada unidad ejecutora para garantizar la cobertura de todos los usuarios de ASSE. Esto implica que las modificaciones presupuestales que surgen del nuevo planteo se basan principalmente en transferencias de crédito entre las regiones. Una vez definidos estos criterios base, se procedió a avanzar sobre nuevas definiciones que comenzaron a dar forma al nuevo modelo de asignación. Por un lado se definió cuál era el presupuesto de la institución que sería distribuido entre las regiones. Respecto a este punto, se recurrió a otro de los principios que serían orientadores del nuevo modelo: cada región será responsable por la cobertura del PIAS de sus usuarios. El PIAS es el manual de procedimientos al que tienen derecho los usuarios establecido en la normativa del MSP y exigido a todos los prestadores de servicios de salud que conforman el sistema. Es decir que la región actúa como garante de sus usuarios para el acceso a las prestaciones, ya sea con servicios propios, a través de otra unidad ejecutora de ASSE o de la derivación a un tercero. Por lo tanto el presupuesto de las regiones está directamente asociado con el nivel de crédito necesario para brindar 166 Hacia una nueva dinámica institucional la atención del PIAS a los usuarios. Finalmente, y en concordancia con el criterio adoptado, se decidió excluir del presupuesto a distribuir mediante una estimación el crédito destinado a cubrir las prestaciones que no están incorporadas en el PIAS. El presupuesto de las prestaciones no PIAS se seguirá manejando a nivel central. Luego de definido el presupuesto entre las regiones, se diseñó la forma en que se distribuiría entre estas. Siguiendo unas de las bases del nuevo modelo, se decidió ajustar el presupuesto regional tomando como base el riesgo de los usuarios de la región. Para ello se utilizó la metodología de cápitas relativas que define la JUNASA para ajustar el pago a los prestadores del SNIS. Este sistema permite asignar un valor económico específico a cada grupo de usuarios según su rango; el presupuesto total de la región queda así determinado por la sumatoria de grupos. La asignación asociada al riesgo del usuario, así como la responsabilidad por el acceso a la cobertura PIAS contienen un incentivo que obliga a las regiones a realizar un manejo de los fondos orientado por la responsabilidad y la prudencia a fin de poder cumplir con las obligaciones contraídas dentro de la restricción presupuestal que implica el nivel de créditos que recibe de la región. El esquema presupuestal propuesto lleva implícita una definición importante para el funcionamiento del sistema: el dinero sigue al usuario. Esto quiere decir que el presupuesto de las regiones quedará determinado en función del número de usuarios que tengan, así como por su sexo y edad. En caso de un usuario determinado migre hacia otra región, la cuota parte del presupuesto de la región destinada a su cobertura también migrará, incrementando el presupuesto de la nueva región de residencia. Otro aspecto clave contenido en el modelo refiere al manejo presupuestal de las regiones. Como ya se mencionó, uno de los aspectos centrales del modelo radica en la responsabilidad que tendrán las regiones en asegurar el acceso de toda su población usuaria a las prestaciones definidas en el PIAS. Esto implica que muchas veces las regiones deberán derivar sus pacientes a otras regiones o contratar servicios a terceros; así, serán responsables por el traspaso de créditos o el pago de las correspondientes facturas, según corresponda. Esta situación es una obligación para la región que deriva, a la vez que un derecho para la región receptora del paciente. De la interacción entre las dos regiones involucradas, así como de la natural contraposición de intereses económicos Nuevo modelo de asignación presupuestal, experiencia piloto en la región Este La experiencia piloto vinculada a un nuevo modelo de asignación de presupuestos que se lleva en nuestra región Este en el año 2014 ha generado mucha receptividad y entusiasmo en los equipos de gestión de las unidades ejecutoras, principalmente en aquellos interesados en la gestión basada en resultados. El compromiso es tal que cuenta con el seguimiento directo de los directores y gerentes financieros, que participan en las instancias de intercambio planteadas por el nivel central y se comprometen con el objetivo final mediante la producción surgida de la situación de intercambio, surge un incentivo implícito del sistema que se orienta en la dirección de alcanzar situaciones de eficiencia en el manejo presupuestal de las regiones. Para recorrer la transición de un modelo de asignación presupuestal a otro y sobre la base de las principales líneas de trabajo surgidas del trabajo de consultoría con el MEF, se comenzó a desarrollar una experiencia piloto en la región Este (departamentos de Maldonado, Lavalleja, Rocha, Treinta y Tres y Cerro Largo). En la experiencia piloto se busca trabajar sobre las condiciones y herramientas básicas necesarias para poder llegar al nuevo modelo de asignación presupuestal. de información necesaria para el desarrollo de la experiencia piloto. Las unidades ejecutoras están brindando su mayor esfuerzo para poder acceder a la información necesaria para llevar adelante el cambio de modelo propuesto. A partir de esta instancia se han logrado los primeros avances, no solo en el proceso de mejora de la gestión con el que todas las unidades ejecutoras de la región están comprometidas, sino también con relación al importante proceso de descentralización que se está impulsando en la organización. Lic. Inés López Coordinadora subregional, región Este 167 Sección II - Capítulo 7 Plan de acción, hoja de ruta, principales desafíos La aplicación de un nuevo modelo de distribución implica enfrentar importantes desafíos, tanto desde el punto de vista asistencial como desde el administrativo. Se necesita superar algunos de estos desafíos para que el modelo propuesto sea implementado con éxito y poder asegurar su sustentabilidad. Existen desafíos identificados en puntos fundamentales, ya que sobre ellos descansa la lógica del nuevo sistema de distribución que se propone. Estos se enmarcan en un proyecto de mayor alcance definido en los objetivos planteados en el Plan Estratégico de ASSE para este período. Se pueden identifican seis grandes áreas de interés para desarrollar en función del modelo propuesto: Usuarios El modelo se basa en asignar crédito a las regiones en función de su número de usuarios ajustado por riesgo. Se cuenta con el Padrón de Usuarios de ASSE como herramienta para la identificación del departamento de residencia de los usuarios y por lo tanto de la región a la que le corresponde su cobertura. En ese sentido, se está trabajando en mejorar dos grandes áreas: 1) los mecanismos de actualización del padrón, y 2) la mejora de la accesibilidad al padrón por las unidades asistenciales. Prestaciones asistenciales Para un correcto funcionamiento de la red deben estar definidas las prestaciones que brindará cada región, y en qué lugar se realizarán. También deben estar definidas aquellas prestaciones que por su complejidad, frecuencia o costo deben centralizarse y por lo tanto no se encontrarán disponibles en todas las regiones. Se realizó un diseño uniforme de cartera de 168 Hacia una nueva dinámica institucional servicios que sigue una base regional, al igual que el relevamiento de las prestaciones basadas en el PIAS a nivel nacional. En ese sentido el desafío es contar con un sistema que permita la consulta y actualización de la disponibilidad de prestaciones siguiendo los criterios que establezca la institución, al igual que la mejora del proceso de referenciacontrarreferencia para estas. Presupuesto Si bien está definido en el modelo cómo distribuir el presupuesto entre las diferentes regiones, el mayor desafío que está planteado es la distribución a la interna de las regiones. En ese sentido, durante el año 2014 se está trabajando en la identificación del gasto real de cada unidad ejecutora dentro de cada región, lo que servirá para recabar la información que permita realizar una propuesta de distribución interna en las regiones. Este nuevo diseño de distribución se deberá implementar durante el año 2015. En este sentido también se están mejorando las formas de registro de las prestaciones asistenciales para poder asociar el usuario a ellas, a fin de ajustar las cuentas corrientes entre las regiones y realizar la transferencia de créditos cuando corresponda. Los precios de intercambio de las prestaciones se encuentran en proceso de definición; para ello se utilizan precios de mercado como referencia. Se plantea el desafío de avanzar en un sistema de costos único para todas las unidades de ASSE, lo cual representaría un importante avance en la calidad de la información generada. Actualmente esto no es un requisito indispensable para la puesta en marcha del modelo previsto. Gobernanza El nuevo diseño organizativo tiende a modificar la dinámica de interacción histórica entre las unidades ejecutoras y el nivel central de ASSE. En ese sentido se plantea el desafío de consolidar no solo la Dirección Regional, sino el rol del Equipo de Gestión Regional. Las tareas y responsabilidades del Equipo de Gestión Regional, al igual que las de la Dirección Regional, se encuentran ya definidas; entre ellas se destaca la tarea de formulación, cumplimiento y evaluación del Plan de Gestión Regional. Plan que debe tener en cuenta cómo dar respuesta a las principales necesidades de atención de salud de la población a cargo, abogando por el uso racional y eficiente de los recursos asignados. Recursos humanos asistenciales claves (Gestión de Consulta Externa, Sistema de Descripción Operatoria, Sistema de Egresos Hospitalarios, Sistema Informático de Escritorio Médico Basado en la Red Asistencial-Siembra, WebFarma, etc.) que actualmente se encuentran operativos. Es muy importante que ASSE pueda expandir estos sistemas a todas las unidades ejecutoras, o al menos a la mayor parte de ellas en una primera etapa, para poder recabar la información necesaria el correcto funcionamiento y control de la red. Independientemente de los puntos por mejorar, ASSE como institución tomó las definiciones necesarias para llevar adelante el cambio organizacional: definió las regiones de salud y su funcionamiento, y posee la capacidad para comenzar a introducir cambios en el modelo actual de financiamiento para lograr en el mediano plazo un financiamiento regional basado en el modelo planteado. Actualmente se están estimando los recursos humanos para dar cobertura las necesidades de la población utilizando la nueva forma de organización como referencia. Reflexiones finales En el mediano y largo plazo, se plantean varios desafíos que deben resolverse, principalmente aquellos vinculados a la gestión y la planificación, que no son ajenos al resto de las instituciones del sector. Entre estos se encuentran los incentivos que deberá definir la institución para lograr, entre otros objetivos, captar profesionales especializados en el interior del país. En los últimos años ASSE ha enfrentado el desafío de modernizar la gestión con un doble objetivo: por un lado mejorar la eficiencia a fin de realizar una utilización óptima de los recursos que le son asignados por la sociedad, y por otro lado continuar mejorando de forma sostenida el proceso asistencial de cara a su población usuaria. Sistemas de información Para el funcionamiento de una Red Integrada de Servicios de Salud, así como para el modelo de financiamiento propuesto es importante contar con sistemas de información que permitan identificar y seguir al paciente en su paso por la red, y que sirvan como herramienta para mejorar el proceso de referenciacontrarreferencia de este. En ese sentido ASSE cuenta con sistemas corporativos en áreas Los cinco puntos en los que se resumen los principales desafíos de la organización de cara al futuro son los grandes trazos en los que la organización está concentrando un monto de trabajo muy importante con compromiso y dedicación. En los avances registrados en cada uno de los puntos mencionados se esconde el trabajo dedicado y comprometido de distintas partes de la organización; unidades ejecutoras, equipos de gestión, etc. Este trabajo sostenido en el tiempo permitirá alcanzar los 169 Sección II - Capítulo 7 objetivos estratégicos fijados por la institución, para así avanzar en la consolidación de cambios orientados a la profesionalización de su gestión y a la concreción de la Red de Servicios de Salud de ASSE en beneficio de toda la organización y de la sociedad en su conjunto. Referencias bibliográficas Como se ha mencionado en este capítulo, se ha trabajado intensamente en la definición de las líneas principales que permitan cumplir con el objetivo de modernizar la gestión de ASSE. Y si bien hay mucho trabajo por delante, cuando se vuelve la mirada sobre lo ya realizado pueden verse avances sustanciales que permiten reafirmar el compromiso y la responsabilidad de toda la organización en relación al futuro. Plan Estratégico de ASSE 2011-2014. Documento interno. 170 Hacia una nueva dinámica institucional Ley 18161 de creación de ASSE como servicio descentralizado, del 29 de julio de 2007. Disponible en ‹http://www.parlamento.gub.uy/leyes/ AccesoTextoLey.asp?Ley=18161&Anchor=›, consultada el 17 de abril de 2014. Consultoría MEF-ASSE. Informes de consultoría marzo 2013-diciembre 2013. Sección II - Capítulo 3 172 Hacia una nueva dinámica institucional Sección III Pensando y proyectando el futuro 173 Sección III 174 Hacia una nueva dinámica institucional Sección III. ASSE en la perspectiva del desarrollo y los desafíos de la gestión AUTORES: ENRIQUE SOTO, ALICIA FERREIRA Los desafíos se encuentran más bien en la capacidad de promover cambios paradigmáticos que logren implementar políticas en torno a una reconceptualización de la salud, como parte integrante del desarrollo económico y social, transformándola en un indicador valórico y ético de la modernidad. JAIME LLAMBÍAS-WOLF, 2003 El contexto El Uruguay presenta una situación particular por su contexto de crecimiento económico ininterrumpido e inédito del PIB. En el año 2004 la pobreza alcanzaba al 40 % y la indigencia al 4,7 % de la población; en 2013 la pobreza se encontraba en 11,5 % y la indigencia en 0,5 %. La desigualdad medida con el índice Gini ha mostrado un descenso significativo en el período 2002-2008 y una atenuación entre los años 2008-2012. Los avances logrados en la distribución del ingreso se basaron en un conjunto de medidas vinculadas a las políticas sociales que acompañaron a las políticas económicas. La salud constituye un factor fundamental como generador del desarrollo social, pero también es la razón de ser de las políticas que buscan satisfacer las condiciones para que cada individuo pueda cumplir su rol en la sociedad. Esta doble condición del concepto de salud, en lo social y lo individual, ubica a las políticas de salud en el centro de las estrategias de gobierno. La salud, como el conjunto de las políticas sociales, no puede interpretarse como un área anexa o subordinada. Es un eslabón más del que depende el desarrollo del país. A partir de 2005 se han producido cambios sustanciales en las políticas de salud. Se ha construido una nueva institucionalidad que ha marcado el rumbo hacia la transformación sanitaria en una perspectiva de mayor equidad y solidaridad. Las políticas de salud tienen su principal impacto en el diseño de los sistemas de salud, los que a su vez son consecuencia de las políticas que se adoptan. Sobre los sistemas de salud actúan factores que los hacen inestables (demográficos, epidemiológicos, sociales, económicos), con el riesgo de que alteren la dinámica de los procesos, con resultados que repercuten espe175 Sección III cialmente en los sectores de la población más vulnerables, aumentando la deuda social. Esta preocupación ha estado en la base de una larga discusión entre quienes defendían los sistemas basados en la seguridad social (Bismark) y quienes defendían sistemas nacionales de salud sustentados en impuestos (Beveridge). La evolución de la medicina y la economía en las últimas décadas nos deja como enseñanza que aquellos sistemas con mayor énfasis en los aspectos de accesibilidad universal e igualitaria alcanzan mejores resultados en el desarrollo humano. Estos sistemas suelen albergar un sector público sólido, con capacidad de liderazgo, con la autonomía y los recursos necesarios. La nueva institucionalidad en nuestro país en la última década ha logrado mejoras sustanciales en aspectos medulares de las políticas de salud. Son incuestionables los avances en la equidad de la financiación del sistema, en el acceso a los servicios, en el impulso de las políticas que tienden a desarrollar el primer nivel y la prevención. El avance de estos y otros factores es posible en un contexto de estabilidad. A su vez, la estabilidad depende de la interrelación con el resto de las políticas, en especial las vinculadas a las áreas económica y social. Por lo tanto, los éxitos alcanzados en materia de salud son consecuencia de un conjunto de acciones que vinculan a diferentes áreas de la política nacional y del esfuerzo de la sociedad en su conjunto. Este camino de transformación de la salud y de consolidación de la institucionalidad requiere cambiar el paradigma de los servicios que brinda el sector público. Este proceso, aún en tránsito, conduce a reubicar al principal prestador del Estado en una perspectiva de liderazgo. Es indispensable tener presente el punto de partida del sector salud comparándolo con el 176 Hacia una nueva dinámica institucional período anterior a la reforma. Un análisis de la evolución del sector público evidencia los progresos registrados en la oferta de servicios, la infraestructura, el equipamiento, la regularización de los contratos laborales y la recuperación salarial de sus funcionarios. Esta transformación ha sido posible por los esfuerzos en planificación, definición de objetivos y confección de planes estratégicos. Dilemas para la proyección de un nuevo modelo de organización ¿ASSE es un prestador más? De acuerdo a lo que establece la ley 18211, ASSE forma parte del SNIS. Las leyes que regulan el funcionamiento del sistema de salud están orientadas hacia la integralidad y complementación, no hacen referencia a las diferencias entre los prestadores públicos y privados. Por lo tanto ASSE, al ser el mayor prestador de salud del Estado y tener bajo su responsabilidad la asistencia de aproximadamente un tercio de la población, se constituye en una de las piedras angulares del sistema. Es fácilmente demostrable que ASSE no es un prestador más. No es posible asimilar las exigencias y el funcionamiento de los prestadores privados a las responsabilidades y objetivos de ASSE. Como punto de partida para este análisis, cabe mencionar lo explicitado por el artículo 44 de la Constitución de la República. Allí se establece: «El Estado legislará en todas las cuestiones relacionadas con la salud e higiene públicas, procurando el perfeccionamiento físico, moral y social de todos los habitantes del país», y se agrega: «Todos los habitantes tienen el deber de cuidar su salud, así como el de asistirse en caso de enfermedad», y finaliza: «El Estado proporcionará gratuitamente los medios de prevención y de asistencia tan solo a los indigentes o carentes de recursos suficientes». Es decir que se establece «un piso» mínimo que obliga al Estado a brindar cuidados asistenciales. Esta concepción original fue superada por el marco normativo con la instrumentación de la reforma del sistema de salud hacia una visión integradora e igualitaria de la sociedad. ASSE cumple un rol esencial en la conforma- ción de las políticas asistenciales y funcionamiento del sistema desde varios puntos de vista. Uno de ellos está vinculado a la formación de los recursos humanos que se volcarán al mercado de trabajo de la salud, tanto en el sector público como en el privado. En 2014 la población objetivo de ASSE se acercaba a 1.300.000. Esta cifra tiende a estabilizarse en los últimos años, con una leve tendencia al crecimiento en los dos últimos. salud. ASSE debe realizar una erogación superior a la de los otros prestadores, no vinculada directamente a la inversión en prestaciones asistenciales, lo cual acentúa la desventajosa relación del gasto entre un usuario del sector público y otro del sector privado. El aporte patronal que realiza ASSE por encima del que realizan las IAMC es del 20,375 %, aproximadamente unos 50 millones de dólares anuales. También existe diferencia entre los aportes que realiza ASSE con relación a otras empresas del Estado: ASSE realiza una erogación de 12,875 % por encima de estas, lo cual representa unos 32 millones de dólares. Creemos conveniente analizar la posibilidad de realizar ajustes en el régimen tributario para permitirle a ASSE destinar mayor cantidad de recursos a sus fines específicos. ASSE está regulada por la normativa vigente La población usuaria de ASSE se encuentra distribuida en todo el país, con características demográficas y socioeconómicas que en su conjunto constituyen uno de los principales factores diferenciales con el sector privado. desde la función rectora del MSP, y por otros organismos encargados de la regulación administrativa de las empresas del Estado (Tribunal de Cuentas). ASSE debe rendir cuentas ante el Parlamento de cada uno de sus actos. Pero también ASSE asume una función social en el área asistencial que está dentro de sus competencias y responsabilidades. La instrumentación de programas focalizados con fuerte contenido social: la atención del adulto mayor en todas las etapas asistenciales, la atención a las personas privadas de libertad, la contribución a los programas nacionales de prevención y tratamiento de la drogodependencia, la atención a los pacientes psiquiátricos y la cooperación en la resolución de la problemática de las personas en situación de calle. Por lo expuesto, concluimos que ASSE no es un prestador más. Su universo es diferente, así como la normativa que regula su funcionamiento y las condicionantes que posee para su desarrollo. En otro orden existen también diferencias con relación a los aportes patronales a la seguridad social entre los diferentes prestadores de Î La estabilidad del sistema. Los sistemas en desarrollo incorporan herramientas orientadas a la previsibilidad, con la finalidad de lograr cierta estabilidad como factor esencial de la planificación. Resulta difícil planificar sobre situaciones inestables; ello obliga al diseño de escenarios múltiples e incrementa los márgenes de error. Por lo tanto, la estabilidad de 177 Sección III los sistemas de salud es una aspiración fuera de discusión. Esa estabilidad está directamente relacionada con la capacidad de previsibilidad. Ambos conceptos están ligados al desarrollo sustentable y equitativo. Por sus dimensiones y por las resoluciones que se toman con respecto a asse o que asse misma toma, esta es una pieza clave en la estabilidad y sostenibilidad del sistema. Î Î Î Î ASSE debería integrar la JUNASA. Los cometidos de la JUNASA son de tal significación que resulta necesario que el mayor prestador de salud participe en sus resoluciones. La participación social. La representación social en asse ha sido motivo de discusión, desde su rol específico hasta la forma de elegir a quienes deben representar a los trabajadores y usuarios. Ambos aspectos trascienden las responsabilidades propias de asse, no obstante es necesario tener en cuenta el valor del control social como factor de equilibrio en la toma de decisiones y la experiencia que han desarrollado asse y otros organismos públicos en cuanto a la «participación», a los efectos de recoger los aspectos positivos que enriquecen a las organizaciones en su conjunto. Avanzar en los grados de autonomía. La ley 18161 ha significado un notorio avance en el proceso de desarrollo de los servicios públicos de salud. La separación de la función rectora de la asistencial ha constituido una pieza clave en este proceso. Uno de los aspectos sobre los cuales cabe reflexionar radica en la autonomía necesaria para su desarrollo. Si bien es- 178 Hacia una nueva dinámica institucional tán fuera de discusión las características de servicio social que posee asse, la ley 18211 también le confiere aspectos por los cuales debería, en cierta forma, asimilarse a la autonomía que poseen los prestadores privados. La Constitución de la República es clara en lo que tiene que ver con la incorporación de asse como organismo del artículo 220 de la Constitución. Pero a partir de la ley 18211 es posible interpretar que es un organismo del artículo 221 de la Constitución, lo cual contribuiría a avanzar en mayor autonomía presupuestal. Î Equidad en la financiación. Es fundamental avanzar en la disminución de la brecha del gasto por usuario por año en todo el sistema, que en 2013 alcanzó el 21 %, además de analizar el régimen de aportes patronales, como fue señalado, y ajustar el financiamiento a las características sociodemográficas y al rol social que cumple asse. Î Continuar desarrollando una gestión transformadora. Construir una red de servicios que supere la fragmentación, que se complemente con otros prestadores públicos de la rieps y con los prestadores privados requiere una normativa más flexible. Î Las organizaciones son generadoras de conocimiento, que debe ser aprovechado para estimular y desarrollar las diferentes áreas. Profesionalizar la gestión implica aplicar herramientas de administración y gestión en todos los procesos, evaluarlos y realizar las correcciones ne- cesarias. Para transitar este camino es necesario desandar otros. Î Î Política comunicacional. La comunicación tiene una función esencial para asse. Es necesario comunicar los servicios a la comunidad, los avances y su contribución a las políticas públicas de prevención. También es esencial transmitir a la población y a quienes tienen responsabilidad en la decisión de las políticas públicas los elementos fundamentales para comprender y valorar adecuadamente sus resultados. De lo contrario, se corre el riesgo de la simplificación desinformada y de la repetición de conceptos equivocados. La ética en la gestión. Como lo expresa Daniel Callahan, (1) uno de los más autorizados exponentes del ámbito disciplinario de la bioética, se deben distinguir al menos cinco formas: clínica, normativa, regulatoria, fundamental y cultural. Todas las formas sugeridas por Daniel Callahan deben instrumentarse y trabajarse en un proceso continuo integrado a la cultura organizacional. Los desafíos en la gestión El compromiso con la gestión en los diferentes niveles de la organización se ha asumido como un objetivo esencial. Algunos autores han señalado que las transformaciones que se han observado en este siglo en las instituciones de salud forman parte de lo que se denominó «la gestión de cuarta generación». (2) Los componentes incluidos en este concepto son la gestión de calidad que pone el acento tanto en los procesos como en los productos, el trabajo en equipo y el uso de pruebas científicas (administración basada en la evidencia) en la toma de decisiones. La complejidad en la estructura y los procesos de toda la red de servicios de ASSE plantea el desafío de progresar hacia la integración de las unidades de atención, al tiempo que requiere utilizar el instrumento «descentralización» de forma tal que se mantenga la eficiencia en todos los niveles para alcanzar la equidad en la prestación de salud. La organización en RISS-R establece claramente la población cubierta por cada región de salud y permite utilizar parámetros objetivos para brindar una atención centrada en el usuario y asegurar así el acceso y la continuidad en la asistencia. Además de las particularidades como organismo descentralizado del MSP, ASSE comparte las características de todos los servicios de atención a la salud: el gran porcentaje de profesionales con alta calificación en la atención directa a las personas, la cultura médica de autonomía en la toma de decisiones, la dinámica de la relación entre necesidades de salud y oferta de servicios y la alta diversidad de funciones clínicas, industriales y administrativas. (3) Por ello, quienes desempeñan funciones de gestión deben tener formación curricular o destrezas para cumplir la función. ASSE ha invertido en capacitación específica en todos los niveles de la organización. Actualmente, el 77 % de los integrantes de los equipos de gestión están formados en gestión de salud. ASSE contiene en su estructura y organización tres características que impactan en la estrategia y modalidad con las que se debe enfocar la gestión: a) es una institución del Estado, b) es un organismo público y c) es un prestador de atención a la salud. La administración de 179 Sección III un servicio de salud estatal y público requiere conocimientos específicos. En la segunda mitad del siglo XX se pregonaban la economía, eficiencia y eficacia de los servicios privados, pretendiendo trasladar las experiencias exitosas del sector privado al sector público sin mediar ningún tipo de adecuación a las características del Estado. A fines del siglo pasado y comienzos de este, la lógica basada en «valores colectivos» y la «colaboración interinstitucional», imprescindible en la gestión pública, se instaló en los procesos de reforma de la salud. (4) Pero los gerentes y directores deben asumir el rol de «directivos públicos» (5) actuando sobre la gestión estratégica, la gestión del «entorno político» y la gestión operativa. Con el marco normativo de servicio público se debe hacer el máximo esfuerzo para brindar la mejor atención a los usuarios. El hecho de ser un organismo del Estado implica que no siempre se debe medir el retorno de las inversiones en obras, en recursos, como se mide en empresas privadas. Así como UTE lleva la energía a lugares distantes de nuestro país aunque no sea redituable en términos financieros, ASSE tiene una enorme red de servicios con una distribución en territorio que con la mirada de otra organización puede no resultar eficiente. El equipo de salud de ASSE llega a poblaciones de pocos habitantes, del medio rural, adonde las instituciones privadas no llegan. Y es que en el orden de lo público la eficiencia tiene que ir unida a la justicia, y por tanto a la equidad, a diferencia de lo que ocurre en el orden de lo privado. (6) La formación en administración de servicios de salud permite entender cómo funcionan las organizaciones que brindan atención a la salud, cuáles son los criterios asumidos en las 180 Hacia una nueva dinámica institucional decisiones clínicas y los principios de economía de la salud. Implica conocer cómo adoptar e instrumentar guías de práctica clínica y sistemas de soporte a las decisiones como herramientas que aportan a la mejora de la calidad de atención. La gestión de la red requiere un sistema de información integrado, un cuadro de mando con diferentes niveles, que constituye uno de los grandes desafíos. El núcleo de los sistemas de información está constituido por la historia clínica electrónica (HCE) de cada persona que forma parte de las prioridades de la Dirección de Sistemas de Información de ASSE. Fortalecer y consolidar los convenios de complementación, tanto en el marco de la RIEPS como en el ámbito privado, es otro de los desafíos fundamentales de la gestión. Pero el principal desafío es mantener el ritmo de avance en la consolidación de las RISS-R, cumplir los objetivos que se establecieron en el Plan Estratégico, y que ello impacte realmente en la atención de las personas, que los usuarios sientan que acceden a los servicios de ASSE sin problema, que no tienen que esperar más de lo apropiado según su nivel de gravedad, que tienen los exámenes, los medicamentos, los tratamientos en general en un tiempo oportuno y que en todos los servicios reciben un trato humanizado. Para ello es fundamental profundizar en las líneas de desarrollo humano, definir la carrera funcional y la formación continua del personal clínico y administrativo, así como el funcionamiento a pleno del sistema de información integrado. Y que todo esto ocurra con una gestión transparente, con procedimientos de control rigurosos, con los más altos niveles de eficiencia. Referencias bibliográficas 1. CALLAHAN, D. & JENNINGS, B. (2002). «Ethics and Public Health: Forging a Strong Relationship». American Journal of Public Health, vol. 92, n.° 2. February 2002: 169-176. 2. JOINER, B. (1994). Fourth generation Management. The new business consciousness. Nueva York: McGraw-Hill. 3. OPS (2001). La transformación de la gestión de hospitales en América Latina y el Caribe. Washington D. C. ción EPG. Escuela de Postgrado de la UPC, n.° 16, octubre de 2011. 5. LONGO, F. (2002). «El desarrollo de competencias directivas en los sistemas públicos: una prioridad del fortalecimiento institucional». VII Congreso Internacional del CLAD sobre la Reforma del Estado y la Administración Pública. Lisboa, 8-11 de octubre de 2002. 6. GRACIA, D. (2000). «Ética de la eficiencia». En Amor, J. R.; Ferrando, I. & Ruiz, J. (eds.). Ética y gestión sanitaria. Univ. Pontifica Comillas. 4. IPANAQUE LUYO, P. J. & CALLE DÁVILA, M. C. (2011). «La gerencia pública moderna en la reforma del sector salud». Cuaderno de Investiga- 181 Hacia una nueva dinámica institucional Hacia una nueva dinámica institucional - 2010-2014 2010-2014 www.asse.com.uy