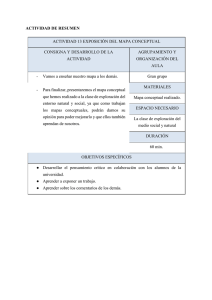
LA HISTORIA CLINICA EN PSIQUIATRIA
Anuncio

LA HISTORIA CLINICA EN PSIQUIATRIA 1. Introducción. 2. Anamnesis psiquiátrica. 3. Exploración física y psicopatológica. 4. Pruebas complementarias. 5. Orientación diagnóstica y pronóstica. 6. Orientación terapéutica. 7. Evolución y epicrisis. 1) INTRODUCCIÓN: Podemos definir la historia clínica como aquel documento elaborado, a través de la relación médico-paciente y demás agentes terapéuticos, con la finalidad de extraer datos que indiquen el área y las características de la dolencia del paciente. La evaluación del paciente con trastornos psiquiátricos va a depender fundamentalmente de la entrevista clínica en la que, además de establecer el marco de relación médico-paciente y del proceso terapéutico, se procede a la elaboración de una historia clínica que ha de incorporar, al menos, una exploración del estado mental del paciente, una formulación diagnóstica y un planteamiento terapéutico y pronóstico. La historia clínica psiquiátrica tiene varias partes: una narrativa, otra crítica y una última reflexiva. La anamnesis y la exploración del estado mental forman parte de la primera, y en ambas se encontrarán datos objetivos, aportados por la familia y el enfermo, y datos subjetivos, transcritos entre comillas con las propias palabras del paciente. La parte crítica de la historia clínica hace referencia al diagnóstico global, al pronóstico y al tratamiento. La parte reflexiva razona los contenidos anteriores. El curso evolutivo y la epicrisis deben concluir el documento. Uno de los instrumentos más útiles de los que dispone el médico es la capacidad para entrevistar a sus enfermos de forma eficaz. Un entrevistador hábil es capaz de obtener la información necesaria para comprender y tratar al paciente, a la vez que aumenta el conocimiento que el propio paciente tiene de su enfermedad y la colaboración y cumplimiento de las indicaciones del médico. El médico quiere que el paciente abandone la entrevista sintiéndose comprendido y respetado, y con el convencimiento de que toda la información pertinente y de relevancia ha sido transmitida a una persona con conocimientos y capaz de una escucha empática. Podemos remarcar los objetivos más relevantes de una entrevista clínica: 1 ⇒ Establecer una relación empática con el paciente. ⇒ Obtener una historia clínica completa que recoja toda la información necesaria para el diagnóstico. ⇒ Detectar actitudes y sentimientos del paciente ante la enfermedad. ⇒ Observar el comportamiento no verbal del paciente (tono de voz, postura, gestos, movimientos, expresión facial, etc.). ⇒ Explorar el estado mental. ⇒ Realizar una formulación diagnóstica que tome en consideración los factores etiológicos implicados en cada caso. ⇒ Valorar la gravedad del paciente y las repercusiones de su trastorno sobre su vida cotidiana (a nivel familiar, social, laboral, etc.). ⇒ Establecer una alianza terapéutica con el paciente y elaborar el plan de manejo y tratamiento. Diversos autores proponen numerosas recomendaciones para llevar a cabo de manera adecuada una entrevista: ⇒ Ambiente adecuado, tranquilo y confortable. ⇒ Saludo y presentación personal del médico. ⇒ Dar muestras de empatía, sensibilidad y respeto. ⇒ Mirar directamente al paciente y evitar tomar excesivas notas. ⇒ No emitir críticas ni juicios de valor moralizantes. ⇒ Controlar respuestas de enojo ante comentarios críticos del paciente. ⇒ Prestar atención a la comunicación no verbal. ⇒ Utilizar un lenguaje adecuado al nivel educativo del enfermo. ⇒ Fijar límites con firmeza cuando sea preciso. ⇒ No infravalorar los síntomas somáticos inexplicados. ⇒ Tolerar el silencio. ⇒ Asegurar la confidencialidad. ⇒ No mostrar pesimismo. Se han discutido mucho las ventajas e inconvenientes de distintos tipos de entrevista. La entrevista dirigida, estructurada o semiestructurada, obtiene toda la información deseada, pero puede sugerir respuestas y molestar al paciente al no dejarle expresar libremente su propia valoración y opiniones sobre lo que le ocurre. Puede ser muy útil en pacientes muy pasivos o con poca capacidad de introspección. La entrevista libre, espontánea, suele ser preferida por muchos pacientes, ya que les hace sentirse más cómodos y confiados. Sin embargo puede 2 dificultar la obtención de datos fundamentales y facilita la recolección de información irrelevante. La entrevista ideal comenzaría con preguntas abiertas, se iría haciendo más específica y terminaría con preguntas directas sobre aspectos concretos. Es preciso señalar que en nuestro campo la entrevista con la familia del enfermo es, a menudo, absolutamente imprescindible. La entrevista familiar no sólo nos aporta información sobre los síntomas, conductas y evolución del paciente, sino que también nos permite valorar sus actitudes, apoyo o rechazo hacia el paciente, y obtener información relativa a factores desencadenantes o mantenedores de la enfermedad. Es evidente que existen situaciones especiales, como las que se dan en los servicios de urgencias o en la práctica de interconsulta psiquiátrica, que requieren modificar las características de la entrevista. Los apartados de la historia clínica psiquiátrica son: • • Anamnesis: - Motivo principal de consulta. - Datos de filiación. - Antecedentes familiares psiquiátricos. - Antecedentes personales o psicobiografía. - Antecedentes patológicos: no psiquiátricos y psiquiátricos. - Enfermedad actual. Exploración: - Exploración física. - Exploración del estado mental o psicopatológica. • Pruebas complementarias. • Orientación diagnóstica y pronóstica. • Orientación terapéutica. • Evolución y epicrisis. 2) ANAMNESIS PSIQUIATRICA: Se trata del instrumento más importante de la práctica psiquiátrica, junto con la exploración psicopatológica, para orientar el diagnóstico y el tratamiento. a) Motivo principal de consulta: Se debe anotar en pocas palabras el motivo por el que se desea que visitemos al enfermo. Siempre que sea posible se debe describir con las propias palabras del paciente. b) Datos de filiación: Incluyen el nombre y apellidos, la edad, el domicilio, la lengua materna, el estado civil, la raza, el nivel cultural y educativo, la profesión y situación laboral y socioeconómica. Esta primera toma de datos nos da información sobre el nivel 3 de colaboración y voluntad de respuesta del paciente, y nos ayuda a valorar el nivel de funcionamiento global del paciente. c) Antecedentes familiares psiquiátricos: Confeccionar el árbol genealógico, en el que se hará constar el número de hermanos e hijos, la edad, las enfermedades médicas en cada miembro de la familia y las causas y edades de los fallecimientos. Con este diagrama obtenemos una visión rápida y sintética de la composición de la familia del paciente y de sus diferentes relaciones de parentesco. Es fundamental recoger los antecedentes familiares psiquiátricos, preguntando directa y detalladamente sobre conductas suicidas, trastornos psiquiátricos, tratamientos psicofarmacológicos, ingresos psiquiátricos, hábitos tóxicos. También es interesante comentar la valoración que hace el paciente sobre su ambiente familiar, las relaciones afectivas entre sus miembros y la situación económica. d) Antecedentes personales o psicobiografía: Es importante que el paciente nos aporte información sobre su historia personal, incluyendo sus vivencias subjetivas ante las diversas circunstancias de su vida. Los aspectos más destacables serían: ⇒ Embarazo, parto, lactancia y desarrollo psicomotor. ⇒ Infancia: relaciones familiares y sociales, escolaridad (rendimiento, comportamiento), acontecimientos vitales, trastornos del lenguaje, terrores nocturnos, pesadillas, enuresis, encopresis, tics, etc. ⇒ Adolescencia: escolaridad, trastornos de conducta, problemas emocionales, identidad sexual, relaciones familiares y sociales, adaptación y resultados escolares. ⇒ Edad adulta: acontecimientos vitales, situación familiar, historia profesional y laboral, actividades de ocio, relaciones sociales, historia sexual. ⇒ Personalidad premórbida: El paciente debe describir con sus propias palabras los rasgos de su carácter y temperamento (extroversión-introversión, optimismopesimismo, dependencia, inseguridad, pasividad, perfeccionismo, hipocondriasis, tolerancia a la frustración, autoestima, etc.) intentando diferenciarlos de su estado actual. En ocasiones se deben perfilar los rasgos del paciente utilizando tests o entrevistas adecuadas (MMPI, Millon, u otras), aunque sólo nos aportarán información sobre los rasgos de personalidad actual, sin poder separar la influencia del estado psicopatológico del paciente. ⇒ Adaptación previa: Es importante conocer la adaptación global del paciente durante el año previo al inicio de la enfermedad, considerando generalmente la mejor situación alcanzada. 4 e) Antecedentes patológicos: ⇒ No psiquiátricos: En este apartado se recogerá la historia y el estado médico del paciente, haciendo constar la existencia de enfermedades somáticas, hospitalizaciones, alergias, tratamientos habituales y tratamientos actuales, estado somático actual, etc. Es muy importante profundizar en la historia de consumo de tóxicos, preguntando detalladamente sobre cada uno de ellos. ⇒ Psiquiátricos: Se deben describir los episodios previos que hayan requerido atención o tratamiento psiquiátrico o psicológico, haciendo constar su diagnóstico, duración, los tratamientos realizados, los ingresos hospitalarios y las consecuencias que tuvieron. Si se trata de una enfermedad mental crónica, se describe el tipo de enfermedad, el curso evolutivo, los episodios de agudización y las épocas asintomáticas, el grado de incapacidad, los tratamientos recibidos, y su tolerancia y eficacia, el grado actual de actividad de la enfermedad, los últimos tratamiento prescritos, etc. f) Historia de la enfermedad actual: Pretendemos conocer aspectos como: ⇒ Precipitantes: Circunstancias o acontecimientos vitales que han intervenido o han coincidido con el inicio del cuadro actual (intervenciones, accidentes, pérdidas, etc.). ⇒ Síntomas y signos: Clínica referida por el paciente, su orden de aparición (Ej.: cuadro iniciado en forma de síntomas depresivos a los que se suman síntomas paranoides secundarios, o cuadro paranoide primario con sintomatología depresiva reactiva), su intensidad y relación que existe entre ellos. Evolución del cuadro desde sus pródromos, duración, fluctuaciones de la clínica y estado actual. ⇒ Consecuencias y efectos de la enfermedad: Cambios en el estilo de vida, hábitos y costumbres del paciente. Repercusión sobre su capacidad e independencia, sobre su familia y entorno próximo. Repercusión del cuadro psiquiátrico sobre sus posibles enfermedades somáticas, el cumplimiento terapéutico, etc. ⇒ Tratamientos e ingresos: Es importante obtener información detallada sobre los tratamientos recibidos (dosis, duración, efectos indeseables, cumplimentación), los ingresos hospitalarios, necesidad de acudir a servicios de urgencias. 3) EXPLORACIÓN: a) Exploración física: Habitualmente el psiquiatra no realiza una exploración física completa, pero es importante considerar que en determinadas situaciones (Servicios de urgencias, interconsulta hospitalaria, etc.) será necesario tener en cuenta el estado físico del paciente (Sdr. febril, sdr. anémico, etc.). Es conveniente conocer y saber realizar una exploración neurológica detallada, ya que hay muchos síntomas psiquiátricos que harán obligado realizar el diagnóstico diferencial con patologías neurológicas. 5 b) Exploración del estado mental o psicopatológica: Este es uno de los núcleos fundamentales de la historia clínica psiquiátrica, y supone el examen de los signos y síntomas psicopatológicos, cuya agrupación da lugar a síndromes. Puede ser realizada por cualquier médico, y para ello se debe conocer la técnica de exploración y el lenguaje psiquiátrico. La exploración no se limita a una observación pasiva sino que, al mismo tiempo, se interviene activamente, observando las reacciones del paciente ante nuestra presencia, nuestros gestos y nuestras preguntas. La exploración requiere seguir una sistemática ordenada, pero flexible de las siguientes áreas: ⇒ Apariencia, actitud y conducta. ⇒ Conciencia: nivel de vigilancia, campo de la conciencia, el yo psíquico y corporal. ⇒ Orientación: temporal, espacial, autopsíquica. ⇒ Memoria: aprendizaje, reproducción inmediata y lejana, reconocimiento inmediato. ⇒ Atención: excitabilidad, fatigabilidad, movilidad, estabilidad. ⇒ Psicomotricidad: nivel de actividad, posición y actitud, gestos, marcha, reacciones. ⇒ Lenguaje: curso y ritmo, semántica, lectura, escritura, praxis, prosodia, automatismos. ⇒ Afectividad: humor, reacciones afectivas, irradiación afectiva, lenguaje afectivo. ⇒ Sensopercepción: anomalías de la percepción, características, percepciones alteradas. ⇒ Pensamiento: forma, fluidez, continuidad, contenido (ideas delirantes), fantasía. ⇒ Voluntad: impulsos volitivos, sugestionabilidad. ⇒ Inteligencia: abstracción, cálculo, habilidades visuoespaciales. ⇒ Sueño: insomnio o hipersomnia, alteraciones del sueño y del despertar. ⇒ Conducta sexual: disfunciones sexuales, identidad sexual. ⇒ Alimentación: alteraciones cuantitativas y cualitativas. ⇒ Capacidad de juicio e introspección: grado de conciencia y comprensión de su enfermedad, entendimiento de la situación. 4) PRUEBAS COMPLEMENTARIAS: El uso de diferentes pruebas diagnósticas en el estudio de los trastornos psiquiátricos se ha incrementado en las últimas décadas, quizá por el progresivo auge del empleo de tratamientos biológicos en psiquiatría y el acercamiento de esta especialidad al resto de las disciplinas médicas. Un uso correcto y adecuado de los diferentes medios diagnósticos puede ser necesario por los siguientes factores: ⇒ La obligación de detectar cualquier trastorno orgánico subyacente que puede explicar la clínica psiquiátrica o bien agravarla. 6 ⇒ La necesidad de monitorizar y controlar los posibles efectos de la intervención psicofarmacológica sobre el paciente. ⇒ Los enfermos psiquiátricos con patología orgánica concurrente presentan un incremento de la mortalidad y la morbilidad secundaria al proceso orgánico. a) En ocasiones, la correcta anamnesis y una cuidadosa historia clínica son suficientes para que se despierte una sospecha de una probable enfermedad orgánica subyacente o concurrente a la sintomatología psiquiátrica. Sin embargo la anamnesis no siempre nos permite detectar algún tipo de alteración, por lo que es conveniente realizar una batería de pruebas complementarias que faciliten la detección de enfermedades o alteraciones en ausencia de manifestaciones clínicas. En general se recomienda una serie de pruebas analíticas y diagnósticas breve, que se verá ampliada en aquellos casos que presenten signos o síntomas concretos sugestivos de una enfermedad determinada: ⇒ Hemograma completo (recuento y fórmula leucocitarios, recuento de hematíes y plaquetas, hematocrito y hemoglobina, índices eritrocíticos (VCM, HCM, CHCM). ⇒ Bioquímica (sodio, potasio, calcio y fósforo, glucosa, proteínas, creatinina, nitrógeno uréico en sangre, función hepática, fosfatasa alcalina). ⇒ Función tiroidea (TSH, T4). ⇒ Análisis de orina. En casos en los que se sospechen otras patologías orgánicas, se realizan estudios analíticos más específicos: ⇒ Exploración de las glándulas suprarrenales (cortisol plasmático, test de supresión de dexametasona, catecolaminas plasmáticas, catecolaminas urinarias y sus metabolitos). ⇒ Exploración más detallada de la función tiroidea (concentración sérica de T3 libre, prueba de estimulación con hormona liberadora de TSH, anticuerpos antiperoxidasa y antitiroglobulina). ⇒ Pruebas serológicas ante sospecha de etiología infecciosa (Treponema palido, Borrelia burgdorferi, Brucella, VIH, hepatitis vírica, virus Epstein-Barr, CMV). ⇒ Pruebas serológicas ante sospecha de enfermedad autoinmune (LES, síndromes paraneoplásicos). b) Determinación de los niveles plasmáticos de psicofármacos: Es un método útil para la monitorización del tratamiento. Se hace especialmente útil en determinadas situaciones: ⇒ Cuando los niveles tóxicos y terapéuticos del psicofármaco sean muy próximos, como por ejemplo el Litio, la carbamacepina, el valproato. 7 ⇒ En los pacientes en que se sospeche un abandono del tratamiento. ⇒ En pacientes que presenten efectos secundarios a dosis muy inferiores a las terapéuticas. ⇒ En pacientes susceptibles de presentar efectos secundarios (ancianos, enfermedad orgánica concomitante). c) Otras exploraciones complementarias: En los pacientes en los que tenemos la sospecha de otras patologías orgánicas subyacentes podemos utilizar otras pruebas diagnósticas, como: radiografía de tórax, electrocardiografía, examen del líquido cefalorraquídeo, EEG, potenciales evocados, polisomnografía. d) Neuroimagen: Las técnicas de neuroimagen son un método para lograr información sobre el SNC, y están adquiriendo una gran importancia en el estudio de las enfermedades psiquiátricas. Podemos diferenciar entre: ⇒ Neuroimagen estructural: nos permite obtener información sobre la estructura cerebral (Radiografía craneal, tomografía computarizada o TC, resonancia magnética o RM). ⇒ Neuroimagen funcional: nos proporciona directamente una visión del funcionamiento del cerebro humano in vivo. Se incluyen las técnicas de PET, SPECT, resonancia espectroscópica y resonancia funcional, que aportan datos sobre estructuras corticales y subcorticales (flujo sanguíneo, metabolismo cerebral, monitorización farmacológica). Conviene recordar que también disponemos de instrumentos de evaluación psiquiátrica y psicológica, que pueden completar el estudio del paciente y ampliar la información de la historia clínica. Entre ellos estarían incluidos los tests de inteligencia, tests de personalidad, pruebas de evaluación de deterioro de las funciones superiores y las técnicas de evaluación conductual. 5) ORIENTACIÓN DIAGNOSTICA Y PRONOSTICA: Con la información recogida será posible configurar un cuadro clínico susceptible de un determinado diagnóstico. El médico deberá razonar los argumentos que le conducen a ese diagnóstico apoyándolo en los datos que aparecen en el historial clínico de su paciente. En determinados casos pueden concurrir uno o más diagnósticos. Una vez establecido el diagnóstico, se realizará una orientación pronóstica, teniendo en cuenta las posibilidades terapéuticas, y el conocimiento adecuado de los posibles factores de mantenimiento. En muchos casos y cuando se trata de procesos recurrentes habrá que prestar especial atención al riesgo de recaídas y a la prevención de las mismas. 8 6) ORIENTACIÓN TERAPEUTICA: El plan de manejo y tratamiento debe contemplar todas aquellas intervenciones terapéuticas farmacológicas, psicológicas, sociales, educativas y rehabilitadoras que el paciente precise, orientadas a la resolución de los distintos problemas que presente. También hay que tener en cuenta aquellas intervenciones que incluyan a otros miembros de la familia o a la pareja (terapia familiar, grupos psicoeducativos, etc.). Se anotará el tratamiento administrado al paciente, así como las razones en las que se apoya tal indicación. Es preciso establecer desde el principio los objetivos del tratamiento (curación, mejoría, adaptación a situaciones de cronicidad, etc.). 7) EVOLUCION Y EPICRISIS: Se irá registrando la evolución durante las sucesivas entrevistas, así como los cambios de medicación, de diagnóstico y de pronóstico si los hubiera. Por último cuando se dé el alta médica, realizaremos una valoración general del caso desde su inicio, pasando por el curso y la evolución, hasta el momento del alta, denominada epicrisis. Este es un buen momento para analizar posibles errores diagnósticos, la confirmación o no del pronóstico, la eficacia y tolerancia de determinadas medicaciones, etc. 9