Proloterapia y PRP en lesiones de cadera
Anuncio

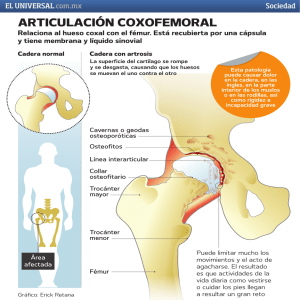
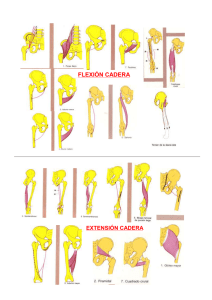
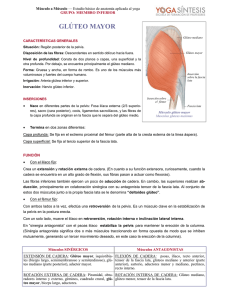
Dr. Gonzalo Yamauchi Quintian [email protected] www.prolosalud.com Reconocer la anatomía de la cadera. Conocer los diferentes diagnósticos de dolor en cadera. Evaluar los diferentes métodos diagnósticos. Como realizar los distintos tratamientos para las distintas patologías. Indicaciones de proloterapia y PRP. Cintura lumbo-pélvica: Articulación sacroiliaca (anfiartrosis sostenida por los ligamentos sacroilíacos anteriores y posteriores) Articulación coxofemoral (Enartrosis) Sínfisis pubiana Flexores: Psoas-iliaco, pectíneo, recto femoral y tensor fascia lata. Extensores: Semimembranoso, semitendinoso, bíceps femoral y glúteo mayor. Abducción: Glúteo medio, glúteo menor, sartorio, piramidal, tensor de la fascia lata. Aductores: Aductores medio, menor y mayor, recto interno y pectíneo. Rotación interna: Glúteo medio, glúteo menor y tensor de fascia lata. Rotación externa: Obturadores interno y externo, piramidal, cuadrado femoral y glúteo mayor. Artrosis de cadera • Una de las primeras causas de consulta en cadera • Degeneración del cartílago articular, habitualmente por fricción y por cargas aumentadas en la articulación. • El dolor se manifiesta habitualmente en la ingle con irradiación a la rodilla, también se puede sentir dolor en cara posterior cuando los ligamentos están afectados. • El primer movimiento que se afecta es la rotación interna, el dolor puede llegar a ser invalidante y hacer renguear al paciente. • Al examen físico limitación de la rotación interna, externa o flexión. • Ver la marcha del paciente y angulaciones. • El diagnóstico se realiza al examen físico y con una radiografía pelvis frente y ambas caderas. • Se puede solicitar TAC si existen deformaciones óseas importantes y RMI para osteonecrosis y se puede solicitar medición de cartílago articular. • Defectos en la formación ósea de la cadera. • Existen dos tipos: • Cam (deformación del cuello femoral) más frecuente en hombres jóvenes que realizan actividad física. • Pincer (deformación del acetábulo) más frecuente en mujeres. • Generalmente es mixta. • Lesión del fibrocartílago que une el acetábulo con la cabeza femoral. • Es un importante estabilizador de la cadera, es más frecuente en deportistas (artes marciales y atletismo) como en bailarines profesionales (tango). • Se produce por microtraumatismos o por lesiones de fricción femoro-acetabular. • Los síntomas pueden ser en ingle, lateral o confundirse con dolor lumbar, habitualmente duele los primeros pasos luego de estar en estático. • El diagnóstico de certeza es con artroresonancia de cadera para evaluar cartílago. • • • • • Disminución de la irrigación sanguínea. Lleva a microfracturas y colapso óseo. Factores predisponentes: Alcohol, diabetes, corticoides, etc. Imposibilidad de descargar el peso sobre la cadera. Disminución de la movilidad en todo los movimientos. • Diagnóstico con radiografía, a veces para corroborar resonancia magnética o centellograma óseo. • Si no hay colapso articular se sugiere muletas (evitar el apoyo) por 6 meses. Si hay colapso y depende la edad del paciente se podría indicar la cirugía. • • Difícil diferenciar del dolor articular. • Existen maniobras semiológicas pero son de baja sensibilidad y especificidad. • En movilidad pasiva se evalúan: - Ligamento Iliofemoral (extensión y rotación externa) - Ligamento pubofemoral (extensión y abducción) - Ligamento isquiofemoral (rotación interna) • Patología degenerativa tendinosa de la inserción distal de los glúteos menor, medio y piramidal. • Muy frecuentes en mujeres de edad media (30-50). • El principal dolor es nocturno al apoyarse sobre ese lado, luego al subir escaleras y por último al caminar. • Habitualmente puede generar bursitis. • El paracetamol y el tramadol a largo plazo demostraron mejorar la funcionalidad y la intensidad del dolor a largo plazo (cochrane) • Terapia física. • Acupuntura demostró mejoría del manejo del dolor luego de 26 semanas (Cochrane). • Ejercicios dentro del agua (Cochrane) • Proloterapia • Plasma rico en plaquetas • Inyecciones subcutáneas perineurales • Abordaje anterior • Abordaje posterior • Abordaje lateral • Articulación y Labrum • Tendones distales y proximales. Se trazan dos líneas, una vertical que pasa por la espina iliaca antero superior y otra por el borde superior de la sínfisis pubiana. Controlar que la arteria femoral esta interno a este punto (3cm) y se coloca la aguja en forma vertical. • Paciente de costado con la cadera hacia arriba. • Colocar una almohada entre las piernas. • Marcar en la línea media 2 cm por arriba del borde del trocánter. Profundizar hasta entrar a la articulación Se puede realizar con el paciente con piernas extendidas o en 90 grados. Depende el tendón a inyectar es donde uno orienta la mayor cantidad de liquido. Entre 0.5 – 1 cc por punto. Entrar 1 dedo por detrás del trocánter mayor. Infiltración para avanzados. • En mi experiencia, el plasma rico en plaquetas es más efectiva en patología articular (NOA, artrosis) y labrum. • La proloterapia es la primera elección en inyecciones de patologías tendinosas. Am J Sports Med. 2016 Mar;44(3):664-71. doi: 10.1177/0363546515620383. Epub 2016 Jan 21. Ultrasound-Guided Injection of Platelet-Rich Plasma and Hyaluronic Acid, Separately and in Combination, for Hip Osteoarthritis: A Randomized Controlled Study. Dallari D1, Stagni C2, Rani N2, Sabbioni G2, Pelotti P3, Torricelli P4, Tschon M4, Giavaresi G4. 111 pacientes en 3 grupos PRP, PRP y HA, HA solo El grupo PRP mostro mejorías estadísticamente significativas a los 3, 6 y 12 meses comparado a los otros 3 grupos. Rheumatology (Oxford). 2012 Jan;51(1):144-50. doi: 10.1093/rheumatology/ker303. Epub 2011 Nov 10. Ultrasound-guided platelet-rich plasma injections for the treatment of osteoarthritis of the hip. Sánchez M1, Guadilla J, Fiz N, Andia I.