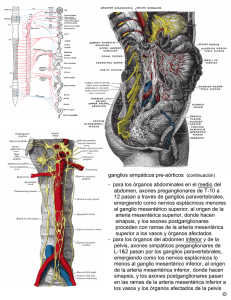
TCMD en la evaluación de la vasculatura mesentérica: anatomía
Anuncio

TCMD en la evaluación de la vasculatura mesentérica: anatomía normal y hallazgos patológicos. Poster no.: S-0634 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: V. Taboada Rodriguez, A. C. Caldera Díaz, A. M. Rocha Garcia, A. Rojas Jiménez, E. Vázquez Fernández, P. Rodríguez Fernández; Vigo/ES Palabras clave: Abdomen, TC-Angiografía DOI: 10.1594/seram2012/S-0634 Cualquier información contenida en este archivo PDF se genera automáticamente a partir del material digital presentado a EPOS por parte de terceros en forma de presentaciones científicas. Referencias a nombres, marcas, productos o servicios de terceros o enlaces de hipertexto a sitios de terceros o información se proveen solo como una conveniencia a usted y no constituye o implica respaldo por parte de SERAM, patrocinio o recomendación del tercero, la información, el producto o servicio. SERAM no se hace responsable por el contenido de estas páginas y no hace ninguna representación con respecto al contenido o exactitud del material en este archivo. De acuerdo con las regulaciones de derechos de autor, cualquier uso no autorizado del material o partes del mismo, así como la reproducción o la distribución múltiple con cualquier método de reproducción/publicación tradicional o electrónico es estrictamente prohibido. Usted acepta defender, indemnizar y mantener indemne SERAM de y contra cualquier y todo reclamo, daños, costos y gastos, incluyendo honorarios de abogados, que surja de o es relacionada con su uso de estas páginas. Tenga en cuenta: Los enlaces a películas, presentaciones ppt y cualquier otros archivos multimedia no están disponibles en la versión en PDF de las presentaciones. Página 1 de 24 Objetivo docente Describir la anatomía y los principales hallazgos radiológicos de la patología vascular mesentérica mediante el TCMD y la aplicación de técnicas de postprocesado de imágenes (MPR, MIP y VR). Revisión del tema La circulación mesentérica recibe aproximadamente el 25 % del gasto cardíaco en condiciones de reposo. Por consiguiente, es una de las áreas circulatorias regionales más grandes del organismo. Diversas patologías que afectan a la circulación mesentérica (aneurismas, disección, trombosis, síndrome de la arteria mesentérica superior e isquemia etc.) producen manifestaciones clínicas y cambios fisiopatológicos distintos que exigen un diagnóstico rápido y un tratamiento enérgico. La introducción de la tomografía computarizada multidetector (TCMD) y la aplicación de técnicas de postprocesado de imágenes permiten la elaboración de mapas vasculares y una evaluación más precisa de las distintas entidades. TCMD Es una técnica diagnóstica no invasiva de gran resolución espacial y temporal que permite estudiar prácticamente cualquier órgano. Para obtener una imagen detallada y precisa de los vasos mesentéricos hay que tener especial cuidado con la técnica. MDCT tiene que proporcionar alta resolución, colimación submilimétrica y gran velocidad. La elección de los parámetros técnicos dependerá de las características del equipo. Cuantas más filas de detectores menor será la colimación y mejor la resolución en el eje z. El sistema arterial como el sistema venoso deben ser evaluados, por lo que se realizará el MDCT en dos fases: arterial y venosa. Se administran 100-120 ml de contraste no iónico por un catéter periférico colocado en la fosa antecubital a un a tasa de velocidad de 4ml/s. Se obtienen imágenes desde el diafragma a la sínfisis púbica. La adquisición arterial es obtenida a los 25-30s después del inicio de la inyección y la fase venosa es obtenida a los 50-60 s después del inicio de la inyección. Página 2 de 24 Se utiliza agua como contraste oral para observar mejor el realce de la pared intestinal. Una vez adquiridas las imágenes, se transfieren a una estación de trabajo. Cuando estudiamos un paciente por sospecha de patología vascular mesentérica es de gran ayuda el uso combinado de técnicas de postprocesado: reconstrucción multiplanar (MPR), máxima intensidad del píxel (MIP) y rendering volumétrico (VR), realizando un análisis de las principales ramas: • • • • • • • Arteria mesentérica superior: debido a su anatomía, la visión sagital es útil para la valoración de su tronco principal Fig. 1 on page 8. Tronco celíaco: se observa adecuadamente en proyecciones axiales y sagitales. Arteria hepática y esplénica: en proyecciones axiales y coronales Fig. 2 on page 9. Ramas yeyunales e ileales: se visualizan mejor en los planos coronales Fig. 3 on page 11. Arteria mesentérica inferior: se requiere una proyección oblicua sagital o coronal. Visualización del árbol vascular: puede realizarse con proyecciones MIP y VR siendo este último recomendable ya que conserva toda la información contenida en la imagen y permite crear modelos propios adaptados a la patología y los parámetros técnicos utilizados Fig. 4 on page 11 . También se pueden ver variantes anatómicas. Revisión de la cavidad abdominal: necesita el análisis MPR (multiplanares en axial, coronal y sagital), que permite analizar el estado de la pared de las asas y los posibles diagnósticos alternativos. REVISIÓN DE LA PRINCIPAL PATOLOGÍA 1. 2. 3. 4. 5. 6. 7. Aneurismas Disección aórtica Síndrome de arteria mesentérica superior Síndrome del ligamento arcuato Isquemia mesentérica aguda Isquemia mesentérica crónica Otros 1. Aneurismas Los aneurismas de las arterias viscerales son raros, pero clínicamente importantes, debido a su alta incidencia de ruptura y hemorragia, con una tasa de mortalidad del 20-75% dependiendo de su localización. La distribución de los aneurismas es la siguiente: aneurismas esplénicos (60%), hepáticos (20%), arteria mesentérica superior Página 3 de 24 (AMS) (5,5%), tronco celíaco (4%), pancreáticos (2%) y arteria gastroduodenal (1,5%) Fig. 5 on page 12 . En el pasado la angiografía era la técnica de referencia para la detección de la patología vascular. Hoy, técnicas no invasivas, como el TCMD y la resonancia magnética (MR), están siendo utilizadas en lugar de la angiografía. TCMD permite confirmar el diagnóstico, delimitar los vasos que lo irrigan, revelar la presencia de otros aneurismas y mostrar variantes anatómicas. Los grandes aneurismas son fáciles de detectar en las imágenes axiales, sin embargo los más pequeños son mejor detectados mediante el uso del MPR e imágenes 3D (VR). El tipo de tratamiento depende de su localización, tamaño, tipo de aneurisma y situación clínica del paciente. Además, esta técnica proporciona información anatómica 3D que es necesaria tanto para la cirugía como el tratamiento endovascular. 2. Disección arterial La disección arterial se define como una separación longitudinal espontánea de las capas de la pared íntima y adventicia. La disección espontánea de las arterias viscerales es rara, siendo más frecuente la de la arteria mesentérica superior. La historia natural es impredecible, pero la resolución espontánea, la oclusión definitiva de la arteria visceral, la formación de un aneurisma o la ruptura pueden ocurrir. La disección de la AMS es sintomática con más frecuencia que la del tronco celíaco Fig. 6 on page 12 . Por otro lado, en la disección aórtica puede ser envuelto el tronco celíaco y la arteria mesentérica superior. La sangre entra en la capa media a través de la rotura intimal, dando lugar a una luz verdadera y una luz falsa separadas por un flap. El flap de la disección puede extenderse en la porción proximal de los vasos y por lo tanto puede disminuir el flujo de sangre. Esta situación se ve mejor utilizando las imágenes en 3D ya que son útiles para ver el flap y su curso. 3. Síndrome de arteria mesentérica superior Página 4 de 24 El síndrome de la arteria mesentérica superior es una rara entidad en la que observamos un estrechamiento del espacio entre la aorta y la AMS, dando lugar a la compresión y/ u obstrucción de la 3ª porción del duodeno. Las mujeres son afectadas más frecuentemente. Los síntomas clásicos son dolor abdominal intermitente, disconfort postpandrial, náuseas, vómitos y pérdida de peso. La técnica diagnóstica clásica es el tránsito esofagogastroduodenal, pero los hallazgos son inespecíficos y con frecuencia no diagnósticos. El desarrollo del MDCT permite el estudio detallado de la relación de la aorta y sus ramas. Podemos observar de forma directa la compresión de la 3º porción duodenal y en MPR sagital y recontrucciones en 3D podemos medir la distancia y ángulo aorta/AMS. Las medidas normales son: distancia aorta/AMS 10-28mm y ángulo aorta/AMS: 25º-60º. Las medidas que definen la patología son: distancia aorta/AMS 2-8mm y ángulo aorta/AMS: 6º-22º Fig. 7 on page 13 . 4. Síndrome del ligamento arcuato El síndrome del ligamento arcuato fue descrito en 1963 por Harjola. El ligamento arcuato es una banda fibrosa que une la crura a ambos lados del hiato aórtico. Generalmente el ligamento cruza por encima del origen del tronco celíaco. Sin embargo, en el 10-24% de la población el ligamento cruza más inferiormente sobre la porción proximal del tronco celíaco, causando una característica identación y provocando en algunos pacientes compresión del eje celíaco Fig. 8 on page 14 . Anteriormente su diagnóstico se realizaba mediante angiografía pero ahora puede ser hecho mediante el TCMD. Para una completa evaluación mediante TCMD en pacientes con sospecha de este síndrome, las imágenes con 3D son necesarias, ya que los hallazgos característicos de este síndrome no pueden sólo ser apreciados con las imágenes en axial. Típicamente, el plano sagital es óptimo para ver la porción proximal del tronco celíaco y en muchos casos las imágenes en 3D también permiten identificar el ligamento arcuato. En pacientes con síndrome del ligamento arcuato, TCMD muestra un característico estrechamiento del tronco celíaco con forma de gancho y dilatación postestenótica asociada o colaterales Fig. 9 on page 15 . Página 5 de 24 5. Isquemia mesentérica aguda La isquemia mesentérica aguda es debida a una abrupta reducción del flujo arterial o venoso al intestino. Esta entidad se asocia a una alta tasa de morbilidad y mortalidad. Existen 4 causas principales de isquemia mesentérica aguda: émbolo en AMS, trombo en AMS, trombo venoso mesentérico e isquemia mesentérica no oclusiva Se pueden observar signos vasculares e intestinales. Signos vasculares de la isquemia mesentérica aguda • Embolia arterial de la arteria mesentérica superior Se observa una masa de partes blandas intraarterial localizada en el tronco principal o, más frecuentemente en una bifurcación vascular, aumentando discretamente el tamaño del diámetro vascular. La gravedad del episodio es mayor cuanto más proximal se localice el émbolo. • Trombosis arterial de la arteria mesentérica superior y sus ramas Se visualiza un trombo con una densidad de partes blandas asociado a lesiones ateroesclerosas difusas de las arterias viscerales, con una localización proximal en los primeros centímetros de la arteria mesentérica superior o en sus ramas. Es importante evaluar la permeabilidad del árbol arterial distal a la oclusión: el flujo retrógrado a través de canales colaterales es el mecanismo de defensa que ayuda a mantener la viabilidad de las asas intestinales Fig. 10 on page 17 y Fig. 11 on page 17 . • Trombosis venosa de las venas mesentéricas Se observa un trombo normalmente en la vena mesentérica superior. La fase arterial no es útil para el diagnóstico ya que la opacificación de la vena mesentérica superior es parcial, con mezcla de sangre opacificada y no opacificada de da lugar a defectos que simulan un trombo. El trombo venoso al igual que el arterial puede aumentar el diámetro del vaso si es de instauración reciente Fig. 12 on page 18 . • Isquemia mesentérica no oclusiva Se produce en pacientes con hipotensión o shock cardiogénico. Los hallazgos radiológicos pueden ser sutiles. Por ejemplo, la arteria y vena mesentérica se pueden ver de menor calibre y observarse un retraso en la opacificación de las venas mesentéricas. Y las asas intestinales están frecuentemente dilatadas y con líquido en su interior. Signos intestinales de la isquemia mesentérica aguda Página 6 de 24 • Dilatación o íleo intestinal • Alteraciones en el patrón de realce de la pared del asa Las paredes intestinales realzan tras la administración de contraste intravenoso. El realce normal de la pared refleja la viabilidad del intestino y es un signo de buen pronóstico. El aumento del realce releja aumento de la presión capilar o ingurgitación venoso y el asa aún es viable. La ausencia de realce indica que el asa no es viable. • Engrosamiento de la pared del asa Se debe a edema o hemorragia submucosa y se relaciona con isquemia reversible Fig. 13 on page 19 . • Aire extraluminal Se observan burbujas aéreas o tractos lineales en la pared o en el sistema venoso. Son signos tardíos y específicos de necrosis transmural del asa. • Otros signos de necrosis intestinal Neumoperitoneo o aire libre en la cavidad peritoneal. Ascitis. Edema mesentérico. 6. Isquemia mesentérica crónica Signos vasculares de la isquemia mesentérica crónica • Estenosis vasculares de los vasos viscerales mesentéricos En un contexto de arterioesclerosis generalizada es el signo fundamental. En la mayoría de los casos existen estenosis en dos de los tres vasos mesentéricos principales y en el 95% de los casos está afectada la arteria mesentérica superior. La demostración de las estenosis requiere recontrucciones VR o MIP de las fases arteriales Fig. 14 on page 20 . • Colateralidad Es la clave principal para el diagnóstico. La proyección coronal en el análisis volumétrico muestra la mayoría de las rutas colaterales. La ruta colateral principal dependerá de la localización de las estenosis arteriales: Página 7 de 24 a) La estenosis del tronco celíaco y de la arteria mesentérica superior desarrollan colaterales por la arcada pancreaticoduodenal. b) La estenosis de las arterias mesentérica inferior y mesentérica superior por la arcada de Riolano y la arteria cólica marginal de Drummomd. • Anomalías en las asas intestinales Sólo se presenta cuando la situación se agrava y se produce una isquemia aguda. 7. Otros Se puede observar otro tipo de patología vascular, como por ejemplo: formación de pseudoaneurismas secundara a pancreatitis Fig. 15 on page 20, laceraciones secundarias a cirugías Fig. 16 on page 21 o traumatismos Fig. 17 on page 22 ... Images for this section: Página 8 de 24 Fig. 1: MIP y VR sagitales. Se visualiza adecuadamente la salida del tronco celíaco y la arteria mesentérica superior. Página 9 de 24 Fig. 2: VR coronal. Se observan adecuadamente la arteria hepática y esplénica, la arteria mesentérica superior y sus ramas, y la arteria mesentérica inferior. Página 10 de 24 Fig. 3: VR coronal. Se visualizan las ramas yeyunales e ileales adecuadamente. Página 11 de 24 Fig. 4: VR coronal. Se observan dos modelos distintos de imágenes 3D. Anatomía vascular mesentérica normal (derecha) y variante anatómica de la normalidad (izquierda), visualizándose que la arteria esplénica y la arteria hepática salen directamente de la aorta y la presencia de un bypass aorto-bifemoral. Fig. 5: Varón de 67 años que presenta dolor abdominal agudo y descenso del hematocrito. MIP axial y VR coronal. Se observa un hematoma peripancreático secundario a la ruptura de aneurismas pancreático-duodenales (flechas azules). Página 12 de 24 Fig. 6: Varón de 81 años que presenta vómitos, náuseas y dolor abdominal agudo. MPR axial. Se observa disección focal del segmento proximal de la arteria celíaca. Página 13 de 24 Fig. 7: Mujer de 27 años que presenta pérdida de peso de meses de evolución y dolor abdominal postpandrial. Síndrome de la arteria mesentérica superior. MPR axial y MIP sagital. Se observa estrechamiento del espacio entre la aorta y la AMS, la compresión del duodeno a dicho nivel (derecha) y el ángulo aorta/AMS de 15,8º (izquierda). Página 14 de 24 Fig. 8: Esquema de la relación entre el tronco celíaco y el ligamento arcuato. El ligamento arcuato cruza por encima del origen del tronco celíaco (derecha) pero en el 10-24% de la población el ligamento cruza más inferiormente, sobre la porción proximal del tronco celíaco (izquierda). Página 15 de 24 Página 16 de 24 Fig. 9: Varón 58 años que presenta dolor abdominal. VR sagital. Se observa estrechamiento del tronco celíaco con forma de gancho y dilatación postestenótica del mismo. Fig. 10: Varón de 47 años con bacteriemia por S. epidermidis de origen no filiado tras bypass aortobifemoral complicado con isquemia intestinal postquirúrgica. MPR axial, coronal y sagital (imagen superior derecha e inferiores). MIP sagital (imagen superior izquierda). A 5cm del origen de la AMS e inmediatamente distal al origen de la a. cólica media se observa un trombo blando (flecha amarilla) con flujo retrógrado distal a través de una arcada de Riolano bien desarrollada. Página 17 de 24 Fig. 11: VR plano coronal oblicuas (continuación fig 10.) Se observa con gran claridad a 5cm del origen de la AMS e inmediatamente distal al origen de la a. cólica media el trombo (flecha verde). Página 18 de 24 Fig. 12: Varón de 79 años que presenta dolor en flanco izquierdo y distensión abdominal. Trombosis venosa aguda. TC abdominal con CIV en fase venosa. MPR coronal. Se observa un defecto de replección en la vena mesentérica superior con signos de trombosis aguda: aumento de tamaño y edema de la grasa. MIP oblicuo. Se visualiza el trombo en la vena mesentérica superior y engrosamiento de la pared de un asa de yeyuno en relación con isquemia intestinal segmentaria. Fig. 13: Mujer de 78 años que presenta dolor abdominal agudo. Isquemia mesentérica aguda en el seno de una isquemia mesentérica crónica. TC abdominal con CIV en fase arterial. MPR sagital. Se observa un trombo blando en el origen de la AMS ya conocido Página 19 de 24 e importante enfermedad ateromatosa de aorta y sus ramas. VR coronal. Se visualiza gran desarrollo de colaterales. MPR coronal se observa engrosamiento y realce del colon derecho con contenido líquido en su interior. Fig. 14: Mujer 75 años que presenta dolor en hemiabdomen inferior. MPR axial (imagen superior) se observa estenosis en el origen de la arteria mesentérica superior. MPR axial (imagen inferior) se visualiza estenosis en el origen de la arteria mesentérica inferior. VR 3D. Se observa importante ateromatosis aórtica y estenosis en el origen de la arteria mesentérica superior e inferior. Página 20 de 24 Fig. 15: Varón 47 años con hepatopatía crónica etílica y pancreatitis crónica. Pseudoaneurisma esplénico postpancreatitis. MPR axial (imagen superior derecha) y 3D coronal (imagen inferior derecha e imagen izquierda. Se visualiza a nivel del hilio esplénico una colección heterogénea en contacto con la arteria esplénica en relación con pseudonaneurisma El páncreas es de tamaño normal y densidad homogénea con dos pequeñas colecciones a nivel de cabeza y proceso uncinado pancreático (no mostradas). Flecha azul: pseudoaneurisma y flecha amarilla: arteria esplénica filiforme. Página 21 de 24 Fig. 16: Mujer de 56 años que presenta anemización después de una cirugía intestinal. MPR axial y MIP sagital. Se visualiza una colección heterogénea con áreas de alta densidad en relación con sangrado activo de un vaso de intestino delgado a nivel de la FID, confirmado mediante arteriografía. Página 22 de 24 Fig. 17: Varón de 74 años que sufre traumatismo abdominal cerrado tras una caída desde 3 metros de altura. Laceración venosa. MPR axial. Se observa un gran hematoma retroperitoneal izquierdo y un hematoma en el interior de la vaina de la vena porta y de la vena mesentérica superior (flecha azul). MIP coronal. No se visualiza un completo teñido de la vena esplénica (flecha amarilla) en su confluencia con la vena porta existiendo además un hematoma en el interior de la vaina de la vena porta y de la vena mesentérica superior; estos hallazgos sugieren la existencia de una laceración venosa a nivel de dicha confluencia. Página 23 de 24 Conclusiones La patología mesentérica es una causa frecuente de abdomen agudo y clínica abdominal inespecífica. El TCMD tiene un papel cada vez mayor en la evaluación clínica. El radiólogo debe estar familiarizado con las herramientas diagnósticas y la interpretación de las imágenes para el correcto manejo de los pacientes. Página 24 de 24