polipos adenomatosos
Anuncio
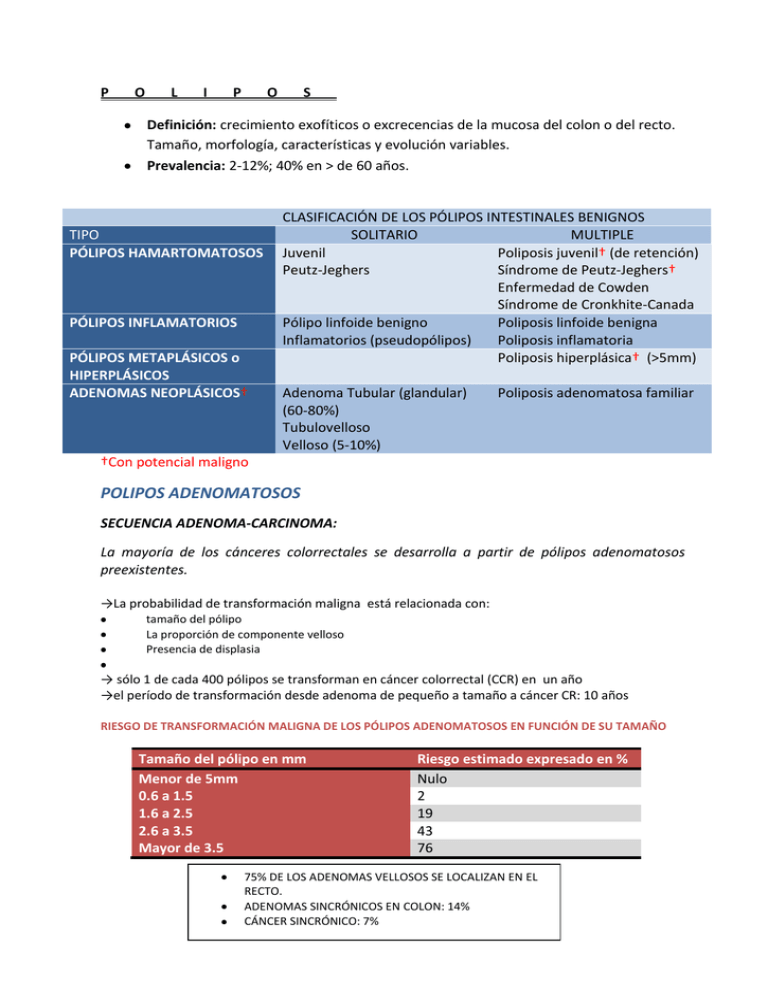
P O L I P O S Definición: crecimiento exofíticos o excrecencias de la mucosa del colon o del recto. Tamaño, morfología, características y evolución variables. Prevalencia: 2-12%; 40% en > de 60 años. TIPO PÓLIPOS HAMARTOMATOSOS PÓLIPOS INFLAMATORIOS PÓLIPOS METAPLÁSICOS o HIPERPLÁSICOS ADENOMAS NEOPLÁSICOS† CLASIFICACIÓN DE LOS PÓLIPOS INTESTINALES BENIGNOS SOLITARIO MULTIPLE Juvenil Poliposis juvenil† (de retención) Peutz-Jeghers Síndrome de Peutz-Jeghers† Enfermedad de Cowden Síndrome de Cronkhite-Canada Pólipo linfoide benigno Poliposis linfoide benigna Inflamatorios (pseudopólipos) Poliposis inflamatoria Poliposis hiperplásica† (>5mm) Adenoma Tubular (glandular) (60-80%) Tubulovelloso Velloso (5-10%) Poliposis adenomatosa familiar †Con potencial maligno POLIPOS ADENOMATOSOS SECUENCIA ADENOMA-CARCINOMA: La mayoría de los cánceres colorrectales se desarrolla a partir de pólipos adenomatosos preexistentes. →La probabilidad de transformación maligna está relacionada con: tamaño del pólipo La proporción de componente velloso Presencia de displasia → sólo 1 de cada 400 pólipos se transforman en cáncer colorrectal (CCR) en un año →el período de transformación desde adenoma de pequeño a tamaño a cáncer CR: 10 años RIESGO DE TRANSFORMACIÓN MALIGNA DE LOS PÓLIPOS ADENOMATOSOS EN FUNCIÓN DE SU TAMAÑO Tamaño del pólipo en mm Menor de 5mm 0.6 a 1.5 1.6 a 2.5 2.6 a 3.5 Mayor de 3.5 Riesgo estimado expresado en % Nulo 2 19 43 76 75% DE LOS ADENOMAS VELLOSOS SE LOCALIZAN EN EL RECTO. ADENOMAS SINCRÓNICOS EN COLON: 14% CÁNCER SINCRÓNICO: 7% CÁNCER EN PÓLIPOS Carcinoma “in situ”= lesión en la cual las células neoplásicas se encuentran contenidas en la mucosa SIN penetrar la muscularis mucosae. Sinónimos: displasia grave, carcinoma no invasor, carcinoma intramucoso y carcinoma intraepitelial. Tratamiento: polipectomía endoscópica (siempre que se extirpe en su totalidad ) Pólipo Maligno: adenomas que contiene focos de adenocarcinoma que penetra la muscularis mucosae. POLIPOS VELLOSOS Incidencia cáncer invasor: 2.6-5%; >5 cm:40% Grados de Atipia: leve 60% Moderada 30% Severa 10% CLASIFICACIÓN DE HAGGIT PARA DETERMINAR EL RIESGO DE INVASIÓN EN LA PARED DEL COLON Y EN LOS GANGLIOS LINFÁTICOS DESPUÉS DE POLIPECTOMÍA Riesgo % de cáncer residual en pared de intestino o en los ganglios lifáticos Nivel 0 Nivel 1 Nivel 2 Nivel 3 Nivel 4 Por arriba de la muscularis mucosae (carcinoma in situ) Invade la muscularis mucosae pero está limitada a la cabeza del pólipo Invade el cuello del pólipo Invade la raíz del cuello (cualquier parte) Invade la submucosa de la pared intestinal por debajo del pólipo y por encima de la muscularis propia Nulo 1% 12-25% Todos los pólipos sésiles con cáncer invasor corresponden por definición al nivel 4 de Haggit Esquema de la estructura de un adenoma velloso con un foco de carcinoma invasor en superficie. Otras características que influyen en el riesgo de Metástasis ganglionares en pacientes con pólipos malignos extirpados endoscópicamente son: El grado de diferenciación La presencia de invasión linfovascular La localización del pólipo en el tercio inferior del recto. En pólipos sésiles, la invasión a nivel de Sm3 es un factor de riesgo independiente para las metástasis ganglionares. OPCIONES TERAPÉUTICAS PARA EL MANEJO DE LOS PÓLIPOS COLORRECTALES Todos los pólipos deben ser considerados candidatos a extirpación. La resección sólo debe considerarse adecuada si el tumor se extirpa en una sola pieza y los márgenes de resección están libres de tumor. Utilidad del marcaje con tinta china. TRATAMIENTO: 1. POLIPECTOMÍA COMPLETA: en pólipos pediculados con Ca. Invasor nivel O, 1,2 y 3 de Haggitt. Precisan un seguimiento periódico. 2. RESECCIÓN QUIRÚRGICA: los que comprometan nivel 4 de Haggit, sm3 si margen de resección < 2 mm los pólipos sésiles los que presenten factores de riesgo histológicos en los que los márgenes no se pueden comprobar COLON • POLIPECTOMÍA ENDOSCÓPICA: 70%. Valor del tatuaje. • COLOTOMÍA Y EXTIRPACIÓN • COLECTOMÍA SEGMENTARIA RECTO • POLIPECTOMÍA ENDOSCÓPICA. Valor de la ecoendoscopia. • POLIPECTOMÍA POR TEM • ABORDAJE POR VÍA POSTERIOR • RESECCIÓN ANTERIOR • AMPUTACIÓN ABDOMINOPERINEAL SEGUIMIENTO Y RECIDIVAS TRAS RESECCIÓN DE PÓLIPOS COLORRECTALES FACTORES DE RIESGO DE RECIDIVAS Historia previa de pólipos 2.3 veces más Localización rectal vs cólica 18% vs 2% Tamaño >4cm vs <4cm 14 veces más Displasia leve/moderada vs grave 8% vs 16% Coagulación vs escisión 10 veces más Escisión vs. resección 20 veces más Margen afecto vs no afecto 43% vs 3% SEGUIMIENTO PÓLIPOS COLORRECTALES Recomendaciones según guía de la AEC, 2000. TRAS POLIPECTOMÍA ENDOSCÓPICA COMPLETA TRAS RESECCIÓN QUIRÚRGICA INCOMPLETA 1er. añor: c/ 3-6 meses 2º año: c/612 meses REPETIR A LOS 3 AÑOS (-) CADA 5 AÑOS (+) NUEVA POLIPECTOMÍA RESECAR por ENDOSCOPIA o CIRUGÍA ANTES DE 3 MESES 3-5 a: anual Resto: c/5 años Protocolo “H.Doce de Octubre”. REV ESP PATOL. 2004; Volumen 37, nº1 POLIPOS HAMARTOMATOSOS Son protuberancias de la mucosa gastrointestinal, que se caracterizan por presentar un epitelio normal cubriendo la capa adyacente de músculo liso, con apariencia de “ramificacioens”, simulando un patrón de invasión a la submucosa. Esta pseudoinvasión no se considera maligna, ya que no presenta atipia celular. a. Pólipos juveniles: mayor frecuencia en edad pediátrica. Suelen ser de gran tamaño. Su síntoma más frecuente es el sangrado. Pueden sufrir autoamputación. Pueden producir invaginación. b. Poliposis Juvenil: poco frecuente. Cientos de pólipos distribuidos por todo el colon, incluso intestino delgado y/o estómago. En el 20% existen malformaciones asociadas (macrocefalia, labio leporino, paladar hendido, porfiria, malformaciones cardiacas, del sistema nervioso…) Potencial maligno. Riesgo transformación maligna cercana 50% Mutaciones de dos genes: SMAD4/DPC4 (cromosoma 18q21) y el BMPR1A/ALK3(cromosoma 10q21-22). TTo: proctocolectomía, con anastomosis ileo-rectal. Seguimiento de familiares de primer grado.. c. Síndrome de Peutz-Jeghers: forma familiar (Autosómico dominante; mutación del gen STK11), y forma esporádica. Se caracteriza por la presencia de pólipos hamartomatosos en el tubo digestivo, asociado a la presencia de manchas melanocíticas en la mucosa bucal y labial. El compromiso del intestino delgado es una constante en este síndrome . el compromiso del estómago, colon y recto son variables. Los síntomas más frecuentes son dolor abdominal, sangrado digestivo y obstrucción intestinal. Son pacientes que presentan mayor riesgo de de desarrollar cáncer tanto digestivos (pancreáticos 36%, estómago 26%, I.Delgado 13%) como extradigestivos (mama- 50%-, ovario -21%-, cuello, testicular). El CCR en los pólipos de Peutz-Jeghers se puede presentar ya sea por malignización hamartomatosa, o por la malignización de pólipos adenomatosos acompañantes (39%). Tratamiento: Todos los pólipos > de 5 mm deben extirparse endoscópicamente. Todo pólipo mayor de 15 mm en el delgado debe ser extirpado quirúrgicamente. d. Síndrome de Cronkhite-Canada: poliposis difusa del tubo digestivo asociado a alopecia, pigmentación cutáneas y atrofia de las uñas. Se presenta a los 70. No es hereditaria. Síntomas principales: diarrea, enteropatía perdedora de proteínas, vómitos, pérdida de peso y desnutrición. El desarrollo de cáncer en este tipo de pólipos es raro. La resección intestinal se reserva para casos con complicaciones. e. Enfermedad de Cowden: hamartomas endo, ecto y mesodérmicos. Herencia autosómica dominante (cromosoma 10 gen PTEN). 60% desarrollan pólipos gastrointestinales. Los pólipos colónicos en esta entidad son pequeños. Se creen que no malignizan. Se debe realizar control endoscópico. El pronóstico lo marca el riesgo de desarrollar tumores extradigestivos (mama, endometrio, tiroides, principalmente). El 50% presentan retardo mental. f. Síndrome de Ruvalcaba-Myhre-Smith: pólipos en colon y lengua, macrocefalia, retardo intelectual, características dismórficas y lesiones pigmentadas en pene. POLIPOS INFLAMATORIOS a. Pseudopólipos: se observan islotes de mucosa normal junto con mucosa con proceso inflamatorio. Entidades: colitis ulcerosa, enf. De Crohn, colitis amebiana, colitis isquémica… Carecen de potencial maligno. b. Pólipos linfoideos: crecimientos de folículos linfáticos. Más frecuentes en el recto. Los criterios diagnósticos fueron establecidos por Dawson y Morson, según los cuales, el tejido linfático debe estar completamente dentro de la mucosa y submucosa y sin existir invasión a la capa muscular. POLIPOS HIPERPLÁSICOS o metaplásicos. Su prevalencia oscila entre el 5 y el 11 % en estudios autópsicos y del 30 al 70 % en revisiones endoscópicas. Habitualmente son pequeños (2-5 mm), múltiples y distribuidos en el recto-sigma, su aspecto es indistinguible del de los adenomas. Se incluyen dentro del grupo de los pólipos no neoplásicos. Pero su papel y evolución no está bien definido. La poliposis hiperplásica es una entidad que se define como la presencia de 5 o más pólipos proximales al sigma, de los cuales dos son mayores de 10 mm de diámetro, en un individuo con un familiar de primer grado con pólipos hiperplásicos o individuos con más de 30 pólipos hiperplásicos distribuidos por todo el colon (algunos autores consideran el número crítico en 20). Esta entidad debe considerarse potencialmente premaligna ya que en más del 50 % de los casos pueden evolucionar a cáncer colorrectal (CCR). PÓLIPOS MIXTOS Recientemente se han descrito los adenomas mixtos que pueden ser pólipos mixtos hiperplásicosadenomatosos (PMHA) y adenomas aserrados. Los primeros tienen potencial de malignización, se identifican mutaciones K-ras, contienen displasia y pueden tener focos de adenocarcinoma. Los adenomas aserrados mantienen una histología similar a la de los pólipos hiperplásicos pero con incremento en la concentración de células epiteliales de aspecto aserrado o dentado, presencia de displasia, susceptibilidad a la metilación del ADN (hMLH1) y presencia de mutaciones BRAF. Podrían ser responsables del 12-15 % de de los adenocarcinomas esporádicos con inestabilidad de microsatélites con hipermetilación del promotor hMLH1.