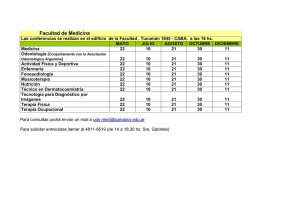
Efectividad de la terapia manual en el manejo del dolor en
Anuncio

Curso de adaptación al grado en Fisioterapia Facultad de Ciencias de la Salud Universidad de Jaén Facultad de Ciencias de la Salud Trabajo Fin de Grado Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular Alumno: Manuel Carlos Calahorro Ureña Tutor: Prof. Dña. Raquel González Dpto.: Área de fisioterapia Junio, 2014 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Resumen Abstract Introducción: El dolor es la principal causa que motiva la Introduction: Pain is the main cause behind the medical consulta médica. El trastorno temporomandibular (TTM) es consultation. Temporomandibular disease (TMD) is a group un o of clinical conditions (painful or disfunctional) that affects disfuncionales) que afectan a la musculatura masticatoria the masticatory muscles and/or the temporomandibular y/o a las articulaciones temporomandibulares (y/o joints (and/or associated structures) or both and belongs to estructuras asociadas) o a ambas y que pertenece a un a craniofacial pain problems subgroup. Its prevalence is very subgrupo de problemas de dolor craneofacial. Su high, and it appears more frequently in women than in men. prevalencia es muy alta, apareciendo con más frecuencia en Among the procedures for the resolution of this pain, we find mujeres que en hombres. Entre los procedimientos para la the manual therapy, which has been demonstrated by resolución de este dolor, se encuentra la terapia manual, la several authors as an effective method in the treatment of cual ha sido demostrada por varios autores como un método this disease development. Objective: To evaluate the eficaz en el tratamiento del dolor que se produce en el effectiveness of manual therapy, as a single technique or desarrollo de este trastorno. Objetivo: Evaluar la efectividad combined with other techniques for pain reduction. de la terapia manual, como técnica única o combinada con Methods: The databases consulted were Pubmed (Medline), otras técnicas para la reducción del dolor. Métodos: Las Scopus and PEDro. Prospective RCTs have been chosen, with bases de datos consultadas han sido Pubmed (MedLine), sample size of 30 subjects (human) or higher, in which there Scopus y PEDro. Se han escogido ECAs de tipo prospectivo, are, at least two groups, and those who apply manual con tamaño muestral de 30 individuos (humanos) o superior, therapy as a treatment technique. Also in the study should en los que existan, al menos dos grupos, y en los que se be measured pain as a variable. Has been excluded those aplique terapia manual como técnica de tratamiento. studies that did not compare the results obtained in both Además en el estudio debe medir como variable el dolor. Se groups, written in a different language that are not English excluirán aquellos estudios que no comparen los resultados or Spanish, not yet made (study protocols) and scored less obtenidos en ambos grupos, redactados en otro idioma than 5/10 on the PEDro scale. Has been excluded those diferente al inglés o español, no realizados (protocolos de articles not found in full text. Results: We have collected a estudio) y con puntuación inferior a 5/10 en la escala PEDro. total of 10 studies after application of inclusion and Se excluirán los artículos no encontrados a texto completo. exclusion criteria. They studied the effectiveness of manual Resultados: Se han reunido un total de 10 estudios tras la therapy versus other therapies or versus placebo for the aplicación de los criterios de inclusión y exclusión. En ellos se treatment of symptoms such as pain. Conclusion: We have estudia la efectividad de la terapia manual frente a otras demonstrated the effectiveness of manual therapy in the terapias o frente a un placebo para el tratamiento de treatment of pain in the TMD in, at least, 9 articles. conjunto de condiciones clínicas (dolorosas síntomas como el dolor. Conclusión: Se ha demostrado la eficacia de la terapia manual en el tratamiento del dolor en el TTM en, al menos, 9 estudios. Palabras clave: “terapia manual”; temporomandibular”; “TTM”; “dolor crónico”. 1 “trastorno Keywords: “manual therapy”; disease”; “TTM”; “chronic pain”. “temporomandibular Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. INTRODUCCIÓN: El dolor es frecuentemente el principal motivo de consulta médica en nuestro país. La IASP (International Association for the Study of Pain), define el dolor como “una experiencia sensorial y emocional desagradable asociada con una lesión presente o potencial o descrita en términos de la misma”. Como condición subjetiva, el dolor puede ser clasificado de muchas y muy diversas formas abarcando muchos ámbitos (duración, intensidad, región…). Es por ello que en 1994, debido a la necesidad de organizar la identificación y diagnóstico del dolor, la IASP crea una clasificación de acuerdo a unas características concretas: región del cuerpo que presenta dolor, sistema que causa el dolor, duración y recorrido del dolor, intensidad y tiempo de instauración, y etiología.1 En cuanto al trastorno temporomandibular (TTM) lo definiremos como un conjunto de condiciones clínicas (dolorosas o disfuncionales) que afectan a la musculatura masticatoria y/o a las articulaciones temporomandibulares (y/o estructuras asociadas) o a ambas y que pertenece a un subgrupo de problemas de dolor craneofacial. La prevalencia de este trastorno es más alta en mujeres que en hombres, en una relación entre 4-1 y 7-1, entre los 20 y los 50 años. Entre un 40 y un 75% de la población presenta al menos un signo detectable relacionado con TTM y entre un 26 y un 33%, un síntoma relacionado con el TTM, de los cuales solo el 10% presentaba síntomas lo suficientemente graves para acudir a tratamiento. Los síntomas se resuelven espontáneamente en el 40% de los casos. Las desviaciones o chasquidos que pueden aparecen durante la apertura se producen en aproximadamente la mitad de la población asintomática.2 Entre los síntomas más comunes se encuentra el dolor facial unilateral, localizado comúnmente en la articulación, mandíbula y músculos masticatorios, pudiendo irradiarse hacia el oído, la región periorbitaria y temporal y con frecuencia al cuello. El dolor se suele describir como un dolor sordo y constante que empeora en determinados momentos del día. El inicio del trastorno puede ser agudo con síntomas moderados y de duración limitada, con ataques de dolor más severo, a modo de cuchillada, que suelen producirse con los movimientos de la mandíbula. También se puede desarrollar un cuadro de dolor crónico con dolor persistente asociado a factores psicosociales. El dolor puede estar presente a diario o de forma intermitente. Por norma general los pacientes suelen tener intervalos asintomáticos.3 1 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Algunos de los signos que con más frecuencia nos ayudarán a distinguir éste trastorno es la aparición de movimientos mandibulares limitados o dolorosos al realizar acciones como hablar, masticar o morder. Además, el paciente, suele referir sensación de bloqueo de la mandíbula, con dificultad o incapacidad para la apertura (más frecuente) o bloqueo al cierre. Estos síntomas suelen empeorar por la mañana, particularmente en pacientes con parafunciones, bastante frecuentes, de apriete dentario nocturno (bruxismo). Por último, cabe comentar la presentación de desviaciones de la mandíbula hacia el lado afectado, asociado a chasquidos articular que suelen presentar.3 La etiología de este trastorno fue descrita en 1934 por James Costen, quien atribuyó la causa a la mala oclusión y a la alteración en el posicionamiento articular. En la actualidad la revisión de los factores etiológicos (biomédicos, psicológicos y psicosociales) responsables del desarrollo de un TTM, no aportan ninguna conclusión de la existencia de una única causa como factor responsable del desarrollo de un TTM. La causa se considera actualmente multifactorial, con factores biológicos, conductuales, medioambientales, sociales, emocionales y cognitivos, que exclusivamente o una combinación de ellos, contribuyen al desarrollo de los signos y síntomas del TTM.4 Entre los posibles factores de riesgo del TTM podemos encontrar: 1) Factores oclusales como la calidad y cantidad de las piezas dentales y las fuerzas intraorales que pueden dar lugar a mordidas profundas o abiertas. Un estudio con un seguimiento de 9 años muestra que los sujetos con arcos dentales más cortos (pérdida de piezas posteriores) tienen una prevalencia, severidad y fluctuación de los síntomas y signos de TTM, comparados con sujetos con arcos dentales completos.5 Para el tratamiento de estas alteraciones oclusales, no hay ninguna evidencia en los ensayos clínicos aleatorizados, donde el ajuste oclusal trate o prevenga los TTM. Por tanto, los ajustes oclusales no deben ser recomendados para el manejo o prevención de los TTM.6 2) Las parafunciones son definidas como aquellas conductas motoras o actividades musculares que no tienen una finalidad funcional. Al hábito involuntario de apretar o rechinar las estructuras dentales sin propósitos funcionales se denomina bruxismo y por tanto, corresponde a una parafunción.7 Se ha descrito presente en un tercio de la población mundial y en un 6 a 8% de los sujetos de edad medía. 2 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. No existe predilección por ningún sexo, disminuye con la edad y 1 de cada 5 pacientes con bruxismo tiene síntomas de dolor orofacial, al parecer, no hay asociación con el TTM crónico en aquellos sujetos que realizan apriete dentario, pero en aquellos que unen el apriete al deslizamiento parece existir cierta asociación. El bruxismo está fuertemente relacionado con la disfunción de los músculos masticatorios y no tanto con los trastornos discales ni patologías articulares. Existen dos formas de tratar este factor de riesgo: Tratamiento con placa de estabilización (PE): La PE es una placa de acrílico dura que proporciona una oclusión ideal temporal y removible. Pretende disminuir la actividad muscular anormal produciendo un “equilibrio neuromuscular”. No hay pruebas suficientes a favor o en contra del uso del tratamiento con PE si los comparamos con otras intervenciones activas (acupuntura, biofeedback, ejercicios u otras placas).Aunque hay pruebas débiles que sugieren que el uso de la PE puede ser beneficioso para reducir la intensidad del dolor en reposo y a la palpación si se compara con sujetos que no reciben ningún tratamiento (esperar y ver).8 Tratamiento conductual: Estos pretenden modificar las formas de reacción del individuo y de su entorno: Reducir toda actividad durante la segunda mitad de la tarde, descansar 60’ o 90’ antes de dormir, no intentar resolver conflictos o discutir intensamente antes de dormir, aplicar técnicas de relajación durante el día y antes de dormir, optimizar la forma física evitando ejercicios extremos en la 2ª mitad de la tarde, evitar el consumo de alcohol y bebidas estimulantes, así como comidas copiosas antes de dormir, no fumar en la 2ª mitad de la tarde, ya que la nicotina aumenta el tono muscular y aligera el sueño o tener un ambiente de sueño favorable y tranquilo, con una temperatura ambiente de 18º C son algunas de las recomendaciones que se suelen dar a estos pacientes. Además del bruxismo es muy frecuente la parafunción lingual, cuyo tratamiento se realiza sobre todo con técnicas de reeducación muscular. 3) Los traumatismos son un factor relevante ya que un 45% de los pacientes con TTM sufrieron un traumatismo facial o cervical antes del inicio de los síntomas. 3 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Algunos traumatismos como el latigazo cervical (whiplash) demuestran una asociación baja con los TTM, sugiriendo que el latigazo cervical, por sí solo, no es un factor de riesgo de importante para el desarrollo de un TTM. Estos traumatismos pueden surgir además por una entubación endotraqueal o colisiones en la realización de actividades deportivas.9, 10 4) La hiperlaxitud congénita benigna es otro de los factores que se ha demostrado que puede estar implicado en el TTM. 5) Algunos factores psicológicos como el estrés, la personalidad o la depresión han sido estudiados por psicólogos y se ha demostrado que los pacientes con TTM crónico padecen rasgos y alteraciones psicológicas similares a aquellos que sufren otros cuadros de dolor musculoesquelético crónico (cefalea tensional, dolor lumbar…). Existe evidencia suficiente que permite asociar factores psicológicos y psicosociales a los TTM, pero existe poca evidencia de que por sí solos sean factores etiológicos.11 6) Los factores de edad y género influyen en la aparición de los TTM ya que las mujeres, concretamente entre 20 y 50 años, tienen más riesgo de padecer un cuadro de TTM crónico, debido a factores hormonales, constitucionales, psicosociales, etc. Por ejemplo, el riesgo de TTM es un 30% mayor en mujeres que reciben tratamiento hormonal postmenopausia y, aproximadamente, un 20% en mujeres que utilizan anticonceptivos orales. Un factor clave es el papel de las hormonas en la inflamación y la evidencia de que las mujeres tienen una mayor respuesta inflamatoria ya que se pueden ver alteradas las vías que participan en la modulación del dolor.12 7) Los factores genéticos están implicados directamente con la hiperlaxitud congénita benigna, entre otros. 8) Patologías sistémicas13 Entre las que podemos englobar a las infecciones por proximidad (otitis, mastoiditis, parotiditis o rinosinusopatías); las infecciones sistémicas (sífilis, tuberculosis o neumonía); las enfermedades sistémicas (procesos tumorales, fibromialgia, artritis reumatoide o esclerosis múltiple) y alteraciones intraarticulares (del complejo cóndilo-disco, desplazamientos discales anteriores, luxaciones con o sin reducción, capsulitis, retrodiscitis, etc.) 4 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Antes de preocuparnos por la selección del mejor tratamiento, es importante detenernos y reflexionar sobre la prevención de los TTM, donde es fundamental el diagnóstico precoz y el control de los factores que se atribuyen a estos. Siempre se ha de individualizar y personalizar cada caso, pero en líneas generales y en función de dichos factores, tenemos las siguientes opciones: tratamientos de ortodoncia en caso de maloclusiones dentarias, evitar pérdidas de los primeros molares permanentes, control de las interferencias oclusales en revisiones periódicas y al concluir cualquier tratamiento estomatológico, control del bruxismo con placas de descarga nocturna, así como del estrés, ansiedad, depresión con psicoterapia, relajación, tratamiento psiquiátrico y farmacológico, estudio y tratamiento de las alteraciones del sueño y modificación de los hábitos posturales.14 En aquellos pacientes en que los TTM ya estén instaurados, se recomiendan las siguientes indicaciones: evitar las aperturas muy amplias de la boca, así como protruir la mandíbula, masticar chicle, morderse las uñas, debe colocarse poca cantidad de comida en la boca para masticar, tener una higiene bucal adecuada, masticar por los 2 lados de la boca (mantener el mismo lado habitual de masticación), realizar ejercicios de relajación muscular, eliminar hábitos orales como fumar en pipa, no respirar por la boca, no apretar o rechinar los dientes, evitar posiciones incorrectas del tronco, el cuello y la cabeza, evitar malposición o pérdida de los dientes. En caso de que esto último ocurra, rehabilitar lo más pronto posible.14, 15, 16 Cuanto antes se produzca la recuperación de la función normal de la boca, menores serán las repercusiones. Si dejamos que evolucionen estas alteraciones, más serias y difíciles de recuperar serán las lesiones.15, 16 El tratamiento de los TTM es variado y a un mismo paciente pueden aplicarse varias terapias. Por esta razón, se considera que el tratamiento es multimodal, dando lugar a tratamientos combinados. En ocasiones con una sola terapia es suficiente.17 En la mayoría de los casos, los primeros esfuerzos están encaminados al alivio del dolor y el restablecimiento de la afección. Se debe trabajar sobre la base de la rehabilitación, es decir, restaurar la función normal de los músculos masticatorios y de la ATM, y lograr una correcta relación entre la oclusión y articulación, además del control de hábitos perniciosos.18 Se utiliza la terapia de soporte, que incluye varias opciones: medicamentosa, fisioterapia, psicoterapia, laserterapia, acupuntura, magnetoterapia, entre otras.17 5 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Terapia farmacológica: El tratamiento masivo con fármacos no es solución absoluta, sino que por el contrario, provoca y aumenta el peligro de reacciones alérgicas y disfunciones básicas. El mejor medio consiste en las amplias posibilidades de la fisioterapia por sus formas diferentes de actuar y por los resultados obtenidos.19 Dentro de los fármacos más utilizados tenemos los anestésicos locales, analgésicos, antiinflamatorios no esteroideos (sedantes, ansiolíticos, antidepresivos y relajantes musculares) e inyecciones de corticoides intrarticulares.20 Fisioterapia: Entre cuyas herramientas más utilizadas se encuentra la cinesiterapia21, definida como el conjunto de procedimientos dirigidos a la protección y recuperación de las funciones de estructuras móviles, mediante el empleo de movimientos pasivos y activos e indicada para la conservación y aumento de la amplitud del movimiento articular, corrección de defectos posturales y actitudes viciosas ya instauradas, recuperación de propiedades específicas de los músculos (trofismo, fuerza contráctil, resistencia a la fatiga), relajamiento muscular, estabilidad articular, alivio del dolor, mejorar las condiciones circulatorias, mejorar la percepción y propiocepción corporal. Otra técnica a utilizar es la mecanoterapia21, en la que se utilizan aparatos protésicos o no para limitar o ampliar los movimientos mandibulares. Pueden usarse conos enrollables, los cuales poseen anillos en espiral, mayores en la base que van disminuyendo en tamaño hacia la cúspide, con un apoyo para ser manipulado con el objetivo de forzar una abertura de las arcadas dentarias. También pueden usarse pinzas de la ropa o depresores linguales en tamaños crecientes unidos por bandas adhesivas. Existen además automovilizadores y guías sagitales. La masoterapia21 emplea un conjunto de manipulaciones terapéuticas en tejidos conjuntivos, basadas en movimientos y presión, adaptados a la región a tratar. Está indicada en períodos subagudos, postraumáticos osteoarticulares, musculares, luxaciones, sinovitis, en condiciones inflamatorias subagudas y crónicas de las articulaciones y músculos, en enfermedades vasculares periféricas y del sistema nervioso (neuritis y neuralgia) y en cicatrices y contracturas. 6 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Está contraindicado en traumatismos agudos de huesos, articulaciones y músculos, afecciones inflamatorias y erosivas de la piel, casos de fiebre, tumores y trombosis, estadíos agudos de neuritis y neuralgias, parálisis (existen técnicas específicas para la parálisis facial), y en enfermedades del sistema nervioso central con liberación extrapiramidal o piramidal. Una técnica muy utilizada es la electroterapia21 donde utilizamos ondas electromagnéticas (ultrasónicas o corrientes eléctricas continuas, alternas, sinusoidales o exponenciales), con la finalidad de obtener relajación muscular y mejorar las condiciones circulatorias e inflamatorias. Esta mejoría nos proporcionará contracciones musculares de gran valor en la ejecución de los ejercicios musculares. Los ultrasonidos21 son una forma de termoterapia profunda. Tienen el inconveniente de requerir maquinaria y profesionales específicos.22, 23 No debe ser aplicado en ojos u oídos, en diátesis hemorrágicas, neoplasia, zonas con infecciones bacterianas, procesos supurativos o fases inflamatorias agudas ni zonas isquémicas. No debe haber presencia de metal en la zona de aplicación.21 Las ondas cortas21 utilizan la corriente de diatermia (calor profundo) a través de ondas de alta frecuencia. Por ser una corriente de alta frecuencia no estimula nervios sensitivos o motores, y no existe ningún tipo de sensación desagradable ni contracciones musculares. La corriente es uniformemente alternada, sin peligro de quemadura química. La intensidad de la corriente debe ser la suficiente para dar calor a los tejidos. La utilidad y aplicación de la diatermia pulsátil en el dolor de la articulación se muestran en los resultados obtenidos en una investigación24 donde está contraindicada en casos de hemorragia, tromboflebitis, pérdida de la sensibilidad cutánea, tumores, radioterapia. No debe haber presencia de metal en las zonas de aplicación. Los rayos infrarrojos21son ondas electromagnéticas emitidas por un material incandescente. Cuanto mayor sea la temperatura del cuerpo emisor, menor será la amplitud de los rayos emitidos. Cuando los tejidos absorben los rayos infrarrojos penetran hasta las capas más profundas de la dermis o hasta tejidos subcutáneos. Los rayos infrarrojos más largos son absorbidos en la epidermis superficial. No deben ser aplicados en regiones con flujos arteriales deficientes, ni en zonas con riesgo de hemorragias. No es aconsejable una aplicación en regiones con sensibilidad cutánea anómala o donde se haya aplicado otro tipo de tratamiento radioactivo. 7 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Los TENS (estimulación eléctrica nerviosa transcutánea)21, 25generan pulsos bifásicos cuadrados de duración muy reducida (µseg) y de frecuencia variable entre 2 y 200 Hz. La estimulación eléctrica transcutánea de las fibras alfa A mielinizadas, de acuerdo con la teoría de la compuerta, ocasiona una inhibición de la transmisión de los impulsos dolorosos transmitidos por las fibras delta (A) y por las fibras C no mielinizadas a nivel de la sustancia gelatinosa del asta posterior de la médula espinal y en niveles superiores del sistema nervioso central. Por otro lado, basado en la teoría del opiáceo endógeno, la liberación de endorfinas produce analgesia al unirse con receptores específicos del sistema nervioso central.23 Contraindicado en pieles con pérdida de la sensibilidad cutánea y en pacientes con marcapasos. No debe haber presencia de metales en zonas de aplicación.21 Las corrientes diadinámicas26utilizan ondas de baja frecuencia y de impulsos semisinusoidales. Esta corriente tiene una acción calmante manifiesta y algunos autores comparan su acción con la de la novocaína, considerándolas como "corrientes periféricamente anestésicas". Las corrientes galvánicas26también llamadas corrientes continuas. Producen calor, disociación, iontoforesis, endósmosis y cambio en la excitabilidad y conductibilidad del tejido tratado. Tiene acción estimulante, bactericida y antiinflamatoria, produce hiperemia, vasodilatación, aumenta el tono muscular y es analgésico. Ambas corrientes (diatérmicas y galvánicas) se han utilizado con éxito en neuralgias, mialgias, artritis, periartritis, poliartritis, atrofias musculares y articulares, espóndilo artrosis, tendosinovitis, bursitis, epicondilitis, traumatismos, trastornos vasculares, parálisis, herpes zóster, polineuritis, poliomielitis, etc. Es decir, son ampliamente utilizadas por las especialidades médicas, sin embargo, son subutilizadas por la práctica estomatológica. La laserterapia es utilizada con resultados espectaculares en Estomatología.27 El láser blando terapéutico o también llamado de baja potencia, puede ser utilizado en casos de inflamación, dolor, trastornos inmunitarios o de regeneración tisular. Tiene importante acción analgésica y bioestimulante.28 Debemos ser muy cuidadosos en decidir la terapia en enfermos portadores de procesos anarcoproliferativos y no debe ser aplicado en mujeres embarazadas, ya que estudios en animales han demostrado teratogenicidad.29 La termoterapia21, 23, 29 generalmente consiste en el empleo del calor con finalidades terapéuticas; es uno de los métodos más divulgados y recomendados por los autores revisados y uno de los más antiguos de la fisioterapia, con un número enorme de formas de aplicación. La 8 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. mayoría de los autores coinciden en el empleo de estas medidas terapéuticas de forma coadyuvante con otras, tales como la terapia oclusal, estando indicadas en casos de tensión muscular aumentada, crisis álgidas, procesos crónicos, problemas articulares, espasmo muscular. Contraindicada en procesos agudos e infecciosos en actividad, y en alteraciones neurológicas. Puede aplicarse tanto con medidas de electroterapia como los ultrasonidos o la onda microonda o corta como con “hot packs” o toallas con agua tibia. La crioterapia21, 29, 30consiste en el empleo de bajas temperaturas con finalidades terapéuticas. Se aplica través de compresas de hielo triturado, por la inmersión en agua a 0 0C21 o a través de agentes de rápida evaporación (spray criogénicos, éter etílico, pulverizaciones de cloruro de etilo, etc.).21,23 Indicado en limitaciones articulares postraumáticas y posoperatorias, estados degenerativos (por ejemplo: artritis reumatoide), parestesias y parálisis faciales, relajamiento de espasmo muscular, musculatura hipotónica, lesiones del sistema nervioso central y médula espinal, procesos dolorosos, agudos y subagudos, tumefacción reciente sobre la ATM afectada. Contraindicada en casos de hipersensibilidad al frío, circulación deficiente, infecciones renales y urinarias, enfermedades vasculares periféricas y contracturas acompañadas de graves deficiencias. Psicoterapia: Al comprobar poca mejoría en la fisioterapia y terapéutica con aparatos, se hace necesario consultar a terapistas, psicólogos clínicos y/o remisión al psiquiatra si los problemas del paciente son más complicados.31, 32 Muchos autores han obtenido buenos resultados al aplicar la terapia de relajación por el mecanismo de retroalimentación en pacientes con TTM.30 Otros hacen alusión al uso de la hipnosis33, 34 y a la autosugestión22 en la disminución del dolor y el aumento de la actividad funcional de la ATM y en la liberación del estrés. El tratamiento por práctica masiva y el condicionamiento aversivo son otras de las alternativas.23, 35 Acupuntura: El papel de la acupuntura es de destacar en el tratamiento de los TTM. Puede constituir un tratamiento de apoyo para aliviar la sintomatología dolorosa y al mismo tiempo, un tratamiento definitivo cuando el estímulo doloroso profundo es realmente la etiología del problema.36 9 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Punción seca: Que consiste en un método invasivo en el cual se inserta una aguja de acupuntura dentro de la piel y el músculo para tratar puntos gatillos miofasciales definidos como focos hiperirritables dentro de una banda tensa de músculo esquelético, dolorosos a la compresión y que pueden provocar un dolor característico, disfunción motora y fenómenos autonómicos. El objetivo de éste trabajo es comprobar la eficacia de distintos métodos de tratamiento en el manejo del dolor asociado a los trastornos temporomandibulares. MATERIALES Y MÉTODOS: Materiales: La búsqueda y elaboración de ésta revisión, fue llevada a cabo por una persona. Para recopilar la información, se utilizó un ordenador portátil Lenovo G500 con sistema operativo Windows 8.1. Procedimiento: Se ha realizado una búsqueda bibliográfica entre Abril y Mayo de 2014, en la que se ha marcado como objetivo la búsqueda de artículos en los que se realizasen técnicas de terapia manual en pacientes que experimentasen síntomas de dolor en la articulación temporomandibular. Las bases de datos utilizadas fueron: Scopus (Sciverse), PubMed (Medline) y PEDro. Se ha accedido a las bases de datos desde el servicio “biblioteca” de la página web de la Universidad de Jaén. Los descriptores usados fueron: “temporomandibular joint disorder”, “pain” y “manual therapy” unidos por el operador booleano “AND” en las bases de datos Pubmed y PEDro. En Scopus se introdujo el primer descriptor, y más tarde se utilizó la herramienta “Search within results” dentro de la base de datos para introducir el segundo y posteriormente el tercer descriptor. Esto aumentó el número de resultados en comparación con la introducción de los tres descriptores unidos por “AND”. Dentro de cada base de datos, en los resultados obtenidos, se ha acotado a los últimos 10 años la búsqueda. Y se han excluido todos aquellos estudios que no se basen en ensayos clínicos, quedando fuera revisiones, manuales, discusiones, meta-análisis, etc. Nos quedan un total de 27 artículos. Ver diagrama 1. 10 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Criterios de inclusión: 1. Ensayos clínicos aleatorizados. Los artículos recogidos deberían basarse en ensayos clínicos experimentales en los que la asignación de grupos de sujetos fuese aleatorizada. 2. Muestra superior o igual a 30 (n≥30). Se incluyó un número considerable de muestra. 3. Realizado en humanos. 4. Muestra dividida en dos o más grupos. 5. Dolor como variable estudiada. Que debe ser medida cuantitativamente (SFMPQ, EVA…) o en términos de presión (UDP) en ambos grupos. 6. Tratamiento realizado con terapia manual (sola o combinada), utilizada en cualquiera de sus formas (manipulación, tratamiento miofascial, movilizaciones…) Criterios de exclusión: 1. Estudios pertenecientes al campo de la odontología. 2. Estudios que no comparasen los datos obtenidos en ambos grupos. 3. Estudios realizados en un idioma diferente al inglés o el español. 4. Protocolos de estudio (estudios no realizados). 5. Puntuación igual o inferior a 4/10 en la escala PEDro. 6. Artículos no encontrados a texto completo. Ver tabla 2. La calidad metodológica de los ensayos clínicos ha sido valorada a través de la escala PEDro. Esta escala posee 11 criterios y se otorga un punto por cada uno de los 11 criterios cumplidos claramente. El punto para el primer ítem no se incluye en la puntuación total por lo que el ratio de esta escala para valorar la calidad metodológica va de 0 a 10 puntos. El primer criterio influye en la validez externa (aplicabilidad o generalización del estudio) y se cumple si el artículo describe la fuente de obtención de los sujetos y un listado de los criterios que tienen que cumplir para que puedan ser incluidos en el estudio. Los criterios del 2 al 9 valoran la validez interna y los últimos dos criterios (10 y 11) revelan si la información estadística del estudio es suficiente para realizar una correcta interpretación de los resultados. 11 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Una buena calidad para los ensayos clínicos fue definida para puntuaciones en un rango de 6-8 puntos; una calidad media para puntuaciones de 4-6 puntos y una calidad pobre para puntuaciones de 3 puntos o menos. En esta revisión se excluyen aquellos estudios con una puntuación igual o inferior a 4.37 Tras varias semanas de búsqueda bibliográfica y después de filtrar los artículos obtenidos, conseguimos quedarnos con 10 artículos que cumplen los criterios especificados. RESULTADOS: En este apartado trataremos los estudios escogidos resaltando principalmente el diseño del estudio (selección de muestra, asignación de grupos…), el procedimiento aplicado, las variables medidas, y los resultados. Más adelante haremos una síntesis de resultados y una discusión en la que mencionaremos los puntos fuertes y débiles de los estudios así como las principales limitaciones que han encontrado los investigadores al realizar el estudio. De la misma manera realizaremos tanto una tabla de los artículos con los criterios que cumplen en la escala PEDro y su puntuación (Tabla 3), como otra recopilando los principales datos de los estudios y sus resultados (Tablas 4a, 4b y 4c). · El primer estudio que trataremos es de 201338. Como se ha comentado anteriormente, las cefaleas crónicas, pueden ser el resultado de un trastorno temporomandibular, por eso, en este ensayo clínico aleatorizado (ECA) se cogieron a 32 pacientes con dolor craneocefálico crónico de origen miofascial, definiendo este dolor, como un dolor localizado en los músculos masticatorios y cervicales, y se dividieron aleatoriamente en dos grupos de 16 personas; En un grupo se recibió un tratamiento mediante movilizaciones anteroposteriores de la región cervical alta, grupo experimental, y, en el otro, un tratamiento simulado o placebo, grupo placebo. Los pacientes fueron escogidos siguiendo los siguientes criterios: 1) Un primer diagnóstico de dolor miofascial, definido por Axis I en la clasificación de Axis Ia y Axis Ib (según la Research Diagnostic Criteria for Temporomandibular Disorders), en función de si el paciente experimentaba dolor con o sin limitación en la apertura de la boca; 2) Dolor bilateral que afectase a los músculos maseteros, temporal, trapecio superior y suboccipitales; 12 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. 3) Dolor de, al menos, 3 meses de duración; 4) Un dolor de, al menos, 3 sobre 10 de media semanal en una escala visual analógica (EVA); 5) Dolor de cuello y/u hombro con síntomas provocados por movimientos o posiciones del cuello; 6) Una puntuación mayor o igual a 15 en el NDI (Neck Disability Index) y, 7) Una presencia de puntos gatillo bilaterales, en los músculos maseteros, temporal, trapecio superior y suboccipitales, de acuerdo con los siguientes criterios: 1. Presencia de una banda tensa palpable en el mundo esquelético; 2. Presencia un punto hipersensible dentro de la banda tensa; 3. Respuesta de espasmo local provocado por la palpación de la banda tensa y 4. Reproducción del dolor referido en respuesta a la compresión de los puntos gatillo. Tras ser examinados por un fisioterapeuta con 7 años de experiencia en el manejo de trastornos craneofaciales y cervicales, se excluyeron a los pacientes que tenían signos, síntomas o un historial de las siguientes dolencias: 1) Desplazamiento del disco intra-articular temporomandibular, osteoartrosis u osteoartritis de la articulación temporomandibular, de acuerdo con las categorías II y III de la Research Diagnostic Criteria for Temporomandibular Disorders; 2) Historial de trastornos traumáticos, como contusiones, fracturas o latigazos; 3) Presencia de enfermedades de carácter sistémico, como fibromialgia, lupus eritematoso sistémico o artritis psoriásica; 4) Trastornos neurológicos (ej. Neuralgia del trigémino); 5) Diagnóstico médico de algún dolor de cabeza primario tipo migraña o tensional; 6) Dolor de cuello unilateral; 7) Cirugía de la columna cervical; 8) Diagnóstico clínico de una radiculopatía o mielopatía cervical; 9) Historial de tratamiento fisioterápico anterior en la región cervical. Cada participante, además, recibió una explicación del objetivo del tratamiento antes de firmar un consentimiento informado. Procedimiento: El experimento consistió en 3 sesiones de tratamiento. Cada paciente recibió 3 sesiones cada 2 semanas. El grupo experimental, recibió un tratamiento mediante movilizaciones anteroposteriores en la región cervical alta (C0-C3). El paciente fue colocado en una posición de decúbito supino con una posición neutra de la columna cervical, mientras el fisioterapeuta sostenía la región occipital del paciente con una mano para estabilizar y mantener la posición de las estructuras de la región cervical superior. La fuerza fue aplicada en dirección posterior sobre la frente del paciente con la otra mano del fisioterapeuta. La movilización se aplicó con un ritmo de una oscilación cada dos segundos (0.5 Hz) controlada mediante un metrónomo digital. 13 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. El tiempo total de la movilización fue de 6 minutos; sin embargo, las movilizaciones se sucedieron en 3 intervalos de 2 minutos con un tiempo de descanso entre ellas de 30 segundos. El grupo placebo, recibió una simulación de tratamiento (placebo) en la cual, el fisioterapeuta, mantuvo los mismos contactos sobre la región occipital y frontal del paciente en decúbito supino, durante 3 intervalos de 2 minutos con 30 segundos de descanso entre intervalos, con la excepción de que no realizó movilizaciones. En ambos grupos, el tratamiento fue realizado por el mismo fisioterapeuta y, los pacientes recibieron la misma orden: “Un fisioterapeuta le realizará una técnica aplicada al cuello con una mano situada en la parte posterior de su cuello y la otra sobre su frente. El objetivo del tratamiento será la obtención de cambios en su dolor cervical y craneofacial.” Variables: Los pacientes se sometieron a 3 cuestionarios que evaluaron su estado psicofísico: BDI (Beck Depression Inventory), STAI (State-Trait Anxiety Inventory) y el NDI (Neck Disability Index). Por otro lado, también se midió el dolor mediante una Escala Visual Analógica (EVA) de 100mm y mediante un algómetro (umbral de dolor a la presión). También se midieron parámetros del estado del sistema nervioso simpático, tales como el pulso, frecuencia respiratoria o la temperatura de la piel entre otros. Ya que en la revisión, el objetivo es sólo la variable dolor, obviaremos el resto de variables medidas. El dolor se midió 3 veces antes del tratamiento y 3 veces tras el tratamiento mediante la EVA, mientras que el umbral de dolor a la presión, fue medido una vez antes del tratamiento en la primera sesión y en las otras dos sesiones sólo fue medido 5 minutos tras el tratamiento, aplicando el algómetro sobre: 2 puntos gatillo situados bilateralmente en el músculo masetero (M1 y M2); 2 puntos gatillo situados bilateralmente en el músculo temporal (T1 y T2); en los músculos suboccipitales; en la articulación zigoapofisaria de C5 y en el trapecio superior. Con el algómetro se siguió un protocolo de 3 mediciones separadas por 30 segundos en las que se hizo una media para tener un valor más exacto del umbral de dolor a la presión (ICC=0.91, 95% CI, 0.82-0.97). La aplicación del algómetro fue perpendicular a la piel y se pidió al paciente que levantará la mano, cuando la presión pasara a ser una experiencia dolorosa. Resultados: Se observó una diferencia significativa en el dolor en el grupo experimental (P<0.001), pero no en el grupo placebo (P=0.3). A parte, hubo diferencias significativas a lo largo del tiempo entre las tres medidas que se tomaron (P<0.001). 14 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Los pacientes incluidos en el grupo de tratamiento, experimentaron una mejora en la EVA de 29.13mm entre la primera medida antes del tratamiento y la última medida tomada tras el tratamiento de la tercera sesión. En el caso del umbral del dolor a la presión, también se encontraron diferencias significativas (P<0.001) para el grupo experimental pero no para el grupo placebo (P>0.05) a lo largo del tiempo. · Por otra parte, en 201139, encontramos otro estudio en el que se escogieron 67 pacientes que tras pasar una serie de criterios de inclusión (diagnosticados con dolor de cabeza cervicogénico, por un neurólogo, de acuerdo con la International Classification of Diagnostic Criteria of Headache (ICDH, 2004) de más de 3 meses de duración y que no hayan recibido previamente un tratamiento para el trastorno temporomandibular; también debían reunir una puntuación mayor de 15 puntos en el Neck Disability Index (NDI)), dieron lugar a 43 pacientes con dolor de 15 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. cabeza cervicogénico. Para estar seguros de que los pacientes podían ser tratados con terapia física orofacial, los pacientes, debían presentar al menos uno de los siguientes cuatro signos del TTM: chasquidos articulares; desviación de la mandíbula durante la apertura de la boca; presencia de dolor muscular extraoral en un mínimo de dos puntos gatillo en el masetero o en el temporal y la aparición de dolor durante la apertura pasiva de la mandíbula. Además, los pacientes no debían haber recibido ningún tipo de tratamiento ortodóntico ni haber experimentado dolor neuropático en la región craneal durante los tres años anteriores. Los pacientes fueron asignados aleatoriamente en dos grupos, un grupo (G1 o grupo experimental), formado por 22, pacientes que recibió terapia manual en la zona orofacial (puntos gatillo, estiramientos, movilizaciones…) y otro grupo (G2 o grupo de atención habitual), con 21 pacientes, que recibió terapia manual aplicada a la zona cervical. Procedimiento: Antes del tratamiento, se realizó a todos los pacientes un examen orofacial, ejecutado por el fisioterapeuta que iba a tratarles para formular las pautas del tratamiento. Las técnicas de tratamiento en el G1 consistieron en movimientos accesorios (traslación) de la región temporomandibular y / o técnicas aplicadas a los músculos masticatorios, como el tratamiento de los puntos gatillo y el estiramiento muscular. También se incluyeron los movimientos activos y pasivos que facilitan la función óptima del tejido nervioso craneal así como ejercicios de coordinación y ejercicios en casa. Las técnicas utilizadas dependieron de las decisiones clínicas de los terapeutas. El terapeuta podía también, cuando creyera necesario, optar por un tratamiento neuromusculoesquelético adicional aplicado a la región cervical. Por otra parte, el G2 continuó su tratamiento de la región cráneo-cervical y el terapeuta seleccionó la técnica y el tratamiento o el tipo de ejercicio que él o ella consideró que era beneficioso para el paciente en ese momento. La duración del tratamiento fue de un máximo de 30 minutos y el intervalo de tratamiento dependía de la decisión de los terapeutas. Se realizaron seis tratamientos que tenían que concluir después de un plazo de entre 21 y 42 días. Además, cabe mencionar que hubo 5 abandonos, 2 en el G1 (grupo experimental) y 3 en el G2 (grupo de atención habitual). Variables: Las variables medidas fueron: el dolor con una escala de color analógica, el uso de la Graded Chronic Pain Status (GCPS) y mediante un algómetro digital, que se aplicó en 12 puntos del masetero y el temporal; la función del cuello con el Neck Disability Index (NDI); la magnitud de los problemas craneomandibulares mediante el cuestionario Conti; 16 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. la presencia o no de ruido articular en la articulación temporomandibular mediante un estetoscopio y medidas de la apertura y la desviación mandibulares. Un investigador cegado, llevó a cabo tres mediciones, de la siguiente manera: una antes del primer tratamiento, una segunda después de seis sesiones de tratamiento en un período de tiempo de entre 4 y 6 semanas, y, una última, después de seis meses (periodo de seguimiento). Resultados: El grupo que recibió técnicas de terapia manual temporomandibular adicional (G1) mostró disminución de la intensidad del dolor de cabeza y un aumento de la función del cuello después del período de tratamiento de manera significativa (p<0.001). Estas mejoras persistieron durante el período libre de tratamiento (seguimiento) y no se observaron en el grupo de atención habitual (G2). Esta tendencia también se refleja en los cuestionarios y los signos clínicos temporomandibulares. Según estas observaciones, podemos decir que el tratamiento de la región temporomandibular tiene efectos beneficiosos para los pacientes con dolores de cabeza cervicogénicos, incluso a largo plazo. · El siguiente estudio es de 201340 y compara la efectividad a corto plazo de la fisioterapia en domicilio con la terapia manual aplicada junto a la fisioterapia en domicilio en el manejo del dolor en pacientes con trastorno temporomandibular. En éste estudio se cuenta con 40 pacientes diagnosticados de TTM asignados aleatoriamente en 2 grupos: un grupo de fisioterapia en domicilio (n=20) y un segundo grupo al que se aplicó terapia manual junto con fisioterapia en domicilio (n=20). 17 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Los pacientes se seleccionaron teniendo en cuenta los siguientes criterios de inclusión: 1) Se incluyó a sujetos con diagnóstico de TTM de carácter miogénico de acuerdo a las categorías Ia y Ib de la RDC / TTM. Además de un diagnóstico de dolor miofascial bilateral, en el que se requiere la presencia de dolor a la palpación de al menos tres de 12 puntos musculares; estos puntos están presentes en el temporal (vientres anterior, medial y posterior) y los músculos maseteros (vientre profundo y las secciones inferior y anterior del vientre más superficial); 2) Se incluyó a sujetos con un diagnóstico de desplazamiento anterior del disco con reducción según categoría IIa de la RDC / TTM. La presencia de un chasquido doloroso, crepitación o dolor en apertura y cierre con una reproducibilidad de al menos dos de tres intentos consecutivos, la eliminación de un sonido de clic en movimientos de apertura y cierre desde una posición de protrusión de la mandíbula y el dolor en la ATM durante la prueba de compresión fueron los criterios de inclusión adicionales para los pacientes con un desplazamiento anterior del disco con reducción; 3) Fueron incluidos sujetos con dolor que no estaba relacionado con un traumatismo agudo, inflamación activa o infección en los músculos masticatorios de la ATM durante al menos tres meses. También fueron excluidos los sujetos que presentaban cualquiera de los siguientes signos o síntomas: 1) El desplazamiento del disco sin reducción; 2) Artritis temporomandibular según categorías IIb y III de la RDC / TTM; 3) Una historia de dolor crónico de la ATM, de patología clínica o una cirugía anterior en relación con el sistema masticatorio o la columna cervical; 4) Antecedentes de tratamiento de TTM dentro de los tres meses anteriores al estudio; 5) Trastornos neurológicos o psiquiátricos que puedan interferir con el procedimiento y la ingesta de algún medicamento que afecte al sistema músculo-esquelético. Procedimiento: Después de la evaluación inicial, los ejercicios que tenían que realizar a domicilio se explicaron a todos los sujetos por el mismo fisioterapeuta que realizaba las evaluaciones de referencia. El grupo 1 o grupo de fisioterapia en domicilio comprendía 20 sujetos que recibieron sólo fisioterapia en su domicilio, que comprendía temas como la educación relativa a la presunta etiología del dolor, asesoramiento ergonómico, ejercicios de respiración, técnicas de relajación, ejercicios de corrección de la postura y ejercicios mandibulares activos y estiramientos musculares repetitivos asistidos, abriendo y cerrando la boca, ejercicios de deslizamiento medial y lateral y ejercicios de resistencia. 18 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. El grupo 2 o grupo terapia manual en conjunción con la fisioterapia en casa también comprendía 20 sujetos que recibieron terapia manual y fisioterapia en domicilio siendo el tratamiento el mismo que el prescrito para el grupo de tratamiento anterior. La terapia manual incluía la movilización de tejidos blandos (masaje y fricción profunda intra y extraoral de los músculos que aparecían como dolorosos en el examen clínico), la movilización de la articulación temporomandibular (tracción hacia caudal y ventro-caudal, deslizamientos ventrales y mediolaterales), estabilización de la articulación temporomandibular (ejercicios isométricos suaves contra resistencia), ejercicios de coordinación (movimientos de apertura y cierre mandibulares guiados), la movilización de la columna cervical (tracción y deslizamientos) y relajación post- isométrica y técnicas de estiramiento para los músculos masticatorios y los músculos del cuello. La terapia manual fue administrada por un fisioterapeuta que estaba clínicamente experimentado en TTM y terapia manual y no participó en el reclutamiento de los sujetos, la asignación de grupos, la recolección de datos o la evaluación del tratamiento manual. Todos los sujetos recibieron terapia manual tres veces a la semana durante un período de cuatro semanas de tratamiento. Cada sesión de tratamiento duró 30 minutos y fue adaptado individualmente a las necesidades de cada sujeto. Los sujetos en ambos grupos fueron instruidos para continuar la terapia física en el domicilio durante cuatro semanas, incluso si sufrieron una mejora del dolor. Variables: Se midió la intensidad del dolor en reposo y bajo estrés y el rango de apertura máxima mandibular libre de dolor mediante una escala visual analógica (EVA). Se hizo una primera medida de estas variables antes de iniciar el tratamiento, primero, se midió el dolor en reposo, y después el dolor bajo estrés (pidiendo a los pacientes que mordieran un objeto y mantuvieran la mordida durante 60 segundos), también se midió el rango de apertura máximo libre de dolor. Tras las cuatro semanas de tratamiento, se volvieron a realizar las mismas medidas por el mismo examinador. Resultados: En ambos grupos, el dolor en estrés decreció y el rango de apertura libre de dolor aumentó, significativamente (P<0.001), a lo largo del tiempo. El estudio sugiere que el tratamiento combinado de terapia manual más terapia física en domicilio, tiene un efecto clínico significativo en el dolor y en el rango de apertura libre de dolor de la ATM en pacientes con TTM. A continuación se presenta la tabla de variaciones del dolor según las escalas visuales analógicas, en reposo y bajo estrés. 19 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Y la tabla de variaciones del rango de apertura máximo libre de dolor. · El siguiente estudio es de 201441, en él, se cogieron a 32 mujeres, entre 64, que no pasaron los criterios de inclusión-exclusión, para evaluar el efecto sobre el dolor, en mujeres con TTM, de las manipulaciones torácicas superiores (T1). Fueron divididas en dos grupos de 16 participantes cada uno, en un grupo experimental (G1) al que se aplicaron las manipulaciones y un grupo placebo (G2). Los criterios de inclusión fueron los siguientes: 1) Sexo femenino; 2) Entre 18 y 40 años de edad; 3) Diagnosticadas de dolor muscular de origen miofascial (Ia) o dolor miofascial con limitación de la apertura de la mandíbula (Ib) de acuerdo con la Research Diagnostic Criteria for Temporomandibular Disorders (RDC/TMD); 4) Quejas de dolor o fatiga en los músculos masticatorios durante las actividades funcionales de al menos 6 meses de duración; 5) Diagnóstico de dolor en el cuello en función del índice de discapacidad del cuello (Neck Disability Index (NDI)); 6) Y que presentaran un índice de masa corporal inferior a 25 kg/m2. Además, las mujeres con diagnósticos simultáneos de desplazamiento del disco con reducción (IIa), desplazamiento del disco sin reducción y con el rango de movimiento limitado (IIb), desplazamiento del disco sin reducción y sin rango de movimiento limitado (IIc), y/o artralgia (IIIa) también fueron incluidas en este estudio. 20 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Los criterios de exclusión fueron: 1) La falta de dientes (excepto los terceros molares); 2) El uso de prótesis dentarias completas o parciales; 3) Presencia de alguna enfermedad neuromuscular sistémica; 4) Tratamiento actual de TTM; 5) Presencia de bandera roja por: tumor maligno, enfermedad inflamatoria o infección que contraindique el uso de terapia manual; 6) Historial de latigazo cervical previo, cirugía de la columna cervical y que no haya sufrido manipulaciones del raquis en el mes anterior; 7) El diagnóstico de la artrosis (IIIb) o artrosis (IIIc) basado en la RDC/TMD. Procedimiento: La técnica de la manipulación torácica superior se aplicó al segmento vertebral T1 en el grupo experimental. El voluntario fue instruido para colocarse en una posición de decúbito supino y entrelazar las manos detrás de su cuello. El terapeuta coloca una mano estabilizadora en forma de pistola en el segmento inferior al que va a ser manipulado (T2), empujando los brazos de los voluntarios hacia abajo para flexionar la columna torácica superior, como se muestra en las figuras 1A y B. En esta posición previa a la manipulación, al voluntario se le pidió inhalar profundamente y que luego exhalara. Durante la exhalación, el terapeuta realiza un empuje a gran velocidad y de baja amplitud en dirección posterosuperior. Cuando se escuchó la cavitación después del primer intento, el voluntario se evaluó inmediatamente después de aplicársele la técnica; sin embargo, si no se oyó ninguna cavitación, el voluntario se reposicionó y la manipulación se repitió en el mismo segmento. Si no hubo cavitación acústica después del segundo intento, el segmento se consideró manipulado. Los voluntarios del grupo placebo fueron colocados en la misma posición, con la excepción de que la mano del terapeuta estaba abierta y no en forma de pistola. Una vez en posición, el voluntario fue instruido para inhalar profundamente, y después de un ciclo respiratorio profundo, la “manipulación” se consideró realizada. 21 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Todas las evaluaciones se realizaron antes e inmediatamente después del procedimiento, así como después de 48-72 horas. Variables: Todos los voluntarios fueron sometidos a una evaluación del dolor en los músculos de la masticación (masetero y temporal) y la articulación temporomandibular utilizando un algómetro y la escala analógica visual antes e inmediatamente después del procedimiento, así como después de 48-72 horas. Resultados: No hay diferencias significativas entre el pre y el post-tratamiento y tampoco entre ambos grupos (P>0.05). · El siguiente estudio a tratar es de 201242 y en él, se estudia la eficacia de la terapia miofascial intraoral en el manejo del dolor en pacientes con TTM crónico comparada con la eficacia del uso de terapia miofascial intraoral utilizada junto con medidas ergonómicas (autocuidados y educación de la postura) y con el no-tratamiento, durante un año. Para ello, se escogieron a 93 pacientes siguiendo los siguientes criterios principales de inclusión: 1) Una restricción de edad entre 18 y 50 años; 2) Una historia cotidiana de dolor periauricular con o sin sonidos articulares de al menos 3 meses de duración; 3) La participación voluntaria en el estudio y la voluntad de contribuir a largo plazo en el seguimiento de los datos. Algunos criterios de inclusión secundarios utilizaron como vehículo los criterios diagnósticos de investigación para los trastornos temporomandibulares (RDC/TTM), escogiendo sólo a los pacientes que tuvieran un origen miogénico en el trastorno temporomandibular y un grado de, al menos, 3 sobre 10 en el nivel de dolor crónico. Los criterios de exclusión principales seleccionados por un recepcionista incluyen: 1) Haber asistido anteriormente a la clínica del autor principal; 2) Participantes sin dientes; 3) Antecedentes de neoplasia en los últimos 5 años; 22 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. 4) Otras contraindicaciones físicas como la presencia de artritis inflamatoria, fracturas, dislocaciones o la inestabilidad de la mandíbula o del cuello; 5) Enfermedades metabólicas (tales como la enfermedad de Cushing, la gota o la osteoporosis); 6) Enfermedades del tejido conectivo y enfermedades reumáticas (tales como lupus eritematoso sistémico o esclerodermia) y 7) Trastornos hematológicos (como la anemia o leucemia). Un criterio de exclusión secundario fue el hallazgo de una depresión severa en la evaluación de los criterios diagnósticos de investigación en el ámbito psicosocial. Los 93 pacientes fueron divididos en grupos de 31 personas: un primer grupo (G1) al que se aplicó terapia miofascial intraoral; un segundo grupo (G2) al que se trató con una conjunción de terapia miofascial intraoral y medidas ergonómicas y un último grupo (G3) al no se le aplicó ningún tipo de tratamiento. Procedimiento: A los participantes del grupo de control se les informó de que después de un período de seguimiento de los síntomas de 1 año, serían elegibles para el tratamiento. Fueron cegados a su estado de control durante ese tiempo. Los grupos de intervención recibieron los mismos protocolos de tratamiento. El grupo fue sometido a 2 sesiones de tratamiento con terapia miofascial intraoral por semana durante 5 semanas. Cada sesión de tratamiento duró aproximadamente 10-15 minutos y las intervenciones fueron realizadas por el autor principal. Las técnicas utilizadas fueron las siguientes en orden secuencial: 1. Liberación intraoral del temporal: el terapeuta se coloca homolateral a la parte que se está tratando. Con el uso de guantes, se realiza un contacto con el índice de la mano en dirección caudal hacia la apófisis coronoides de la mandíbula, se aplica una débil presión hacia posterior y caudal dentro de la tolerancia al dolor del paciente. El índice y los dedos medios aplican una presión superior longitudinal a lo largo de las fibras del músculo temporal en movimiento de anterior a posterior de forma gradual. Se pide a los pacientes que abran gradualmente la boca a su amplitud máxima. Esta técnica fue elegida debido a la implicación del músculo temporal en diversos síndromes dolorosos craneofaciales. 2. Técnica intraoral para el pterigoideo medial y lateral: el practicante está sentado ya sea homolateral o contralateral al lado que se está tratando. 23 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Un dedo índice enguantado se introduce a lo largo de la pared lateral de la faringe, detrás del último molar. Una presión hacia posterior y craneal se aplica a los tejidos de la faringe que recubren los orígenes pterigoideos derivados de la placa pterigoidea lateral del esfenoides. Hay que tener cuidado para evitar el contacto directo con el hamulus. El contacto se mantiene durante 5 segundos. La elección de esta técnica se basa en la participación del pterigoideo en condiciones degenerativas crónicas de la articulación temporomandibular y la influencia directa del pterigoideo lateral, en particular en la posición del disco. La hipertrofia de los pterigoideos también se ha demostrado que pueden irritar o comprimir el nervio auriculotemporal. La palpación individual de los orígenes del pterigoideo medial y lateral se ha descrito en la literatura. Sin embargo, la proximidad de sus orígenes intraoralmente palpables en la placa pterigoidea lateral, la sensibilidad general de los tejidos de la faringe y la tendencia a restringir la apertura y el acceso limitado en pacientes con TTM da lugar a una diferenciación palpatoria complicada en muchos casos y, por lo tanto, se describen en conjunto. 3. Técnica intraoral del ganglio esfenopalatino: se introduce el quinto dedo enguantado de la mano caudal lentamente a lo largo de la superficie vestibular de los dientes ligeramente ocluidos. Se le pide al paciente que apriete brevemente sus dientes, y al relajar el practicante coloca poco a poco su dedo detrás de la superficie lingual del masetero y pterigoideo medial. Este proceso se repite hasta que la punta del dedo está tan cerca de la cara anterior de la fosa infratemporal/esfenopalatina como es cómodo para el paciente. Se le pide al paciente que levante la cabeza de la mesa, empujando hacia el contacto. De este modo, la fuerza excesiva por el practicante está marcada por una respuesta de aprehensión del paciente. Después de 3 repeticiones, el paciente se relaja, descansando su cabeza hacia atrás en el reposacabezas, y la presión bucal, suave, se aplica ahora en el masetero y pterigoideo medial con la punta del dedo del médico antes de ser sacado suavemente de la cavidad bucal. El nombre de esta técnica se basa en su efecto neurológico parasimpático (estimulación del ganglio esfenopalatino, que da lugar a un aumento de la circulación cerebral), con textos que sugieren que el lagrimeo del ojo ipsilateral indica una aplicación digital de éxito. Existe una ausencia de evidencia que apoye esto. Sin embargo, el uso potencial del estiramiento miofascial en el masetero, pterigoideo(s) y músculos temporales, comúnmente encontradas en la experiencia clínica del autor principal, era la razón de la inclusión de esta técnica. 24 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. A los participantes del grupo 2 o grupo de terapia combinada se les dio una charla corta con guion por el practicante durante 2 minutos a la conclusión de cada uno de las primeras 4 visitas sobre temas como la anatomía básica de la ATM, biomecánica, desplazamiento del disco y la disfunción, el papel de factores psicoemocionales en TTM sobre todo en relación con actividad parafuncional y ejercicios mandibulares para ser realizados en casa dos veces al día (mañana y noche) como se detalla a continuación : 1. Modificación de una técnica quiropráctica autoadministrada conocida en el plan de estudios de la Universidad Macquarie como "Técnica de mordida cruzada con presión en el cuerpo del cóndilo mandibular": El paciente se aplica un contacto tenar o pisiforme al cóndilo de un lado de la mandíbula, mientras que se aplica la eminencia tenar de la otra mano a la rama del otro lado. Ambas manos ejercen presión sobre sus contactos mientras el paciente abre y cierra la boca 5 veces. Los contactos se invierten y se repite a la inversa. 2. Estiramientos para la relajación postisométrica a la laterotrusión y apertura: El paciente aplica un contacto en el lado derecho de la barbilla con el talón de su mano derecha. Una resistencia isométrica se aplica a la barbilla durante 10 segundos en una dirección medial mientras el paciente desliza la mandibula lateralmente en contra de su propia mano. El mentón es entonces deslizado contralateralmente de forma progresiva, y luego el procedimiento se repite desde ese punto. Progresando en esta manera, la barbilla continúa hacia su límite máximo de deslizamiento. A continuación se repite el mismo procedimiento en el otro lado, y luego se aplica a la apertura de la mandíbula, con el paciente ahora resistiendo el cierre de la mandíbula ahuecando la barbilla con sus manos. A los pacientes se les anima a realizar estos 2 ejercicios delante de un espejo, para asegurar la estabilidad y la neutralidad de la posición de la cabeza en el espacio durante los ejercicios. Variables: Se midieron: el dolor de la mandíbula en reposo, al abrir y al apretar los dientes (escala de 11 puntos), el rango de apertura interincisivo (mm) y el informe global de cambio (escala de 7 puntos). Se midieron al comienzo, a las 6 semanas, a los 6 meses y al año. Resultados: Tras un año de seguimiento, se pudo concluir que el tratamiento presenta diferencias significativas (P<0.05) frente al grupo control en todos los parámetros que se midieron. Al igual que el grupo de tratamiento combinado, también presenta diferencias significativas sobre el grupo que sólo realiza la terapia miofascial intraoral. 25 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. · Otro estudio publicado en 201243 nos compara la eficacia a corto plazo entre inyecciones de toxina botulínica y el tratamiento miofascial en el dolor de los músculos de la mandíbula en pacientes con TTM. En este estudio se escogieron 30 pacientes y se dividieron, aleatoriamente, en dos grupos de 15 personas; a un grupo (G1) se le aplicó inyecciones de toxina botulínica y al otro (G2) se le aplicó una terapia manual miofascial. Se seleccionaron en torno a los siguientes criterios de inclusión: 1) Diagnóstico de dolor temporomandibular de origen miofascial (RDC/TTM) y 2) Tener o no una limitación de la apertura de la mandibula y presencia de dolor bilateral de una duración de al menos 6 meses. La presencia de otros síntomas en la zona temporomandibular pertenecientes a un diagnóstico de artralgia y/u osteoartritis, fue un criterio de exclusión. Procedimiento: Los pacientes incluidos en el grupo 1 (inyección botulínica) se sometieron a una sola sesión de múltiples inyecciones de toxina botulínica en el temporal y los músculos maseteros. Las inyecciones se realizaron por el mismo experto, utilizando una aguja 30G 0,7 mm y con el pleno respeto de las normas vigentes para la esterilidad. Se inyectó un total de unas 150U de la toxina botulínica (Dysport, Ipsen, Ltd., Reino Unido) por cada lado tratado. Se pidió a los pacientes que apretaran las mandíbulas para identificar correctamente el músculo a inyectar, para después realizar múltiples inyecciones en el área más prominente de los músculos, con una cubierta de inyección, en promedio, a dos centímetros de la superficie de la cutánea por encima del tejido múscular. Se realizaron un mínimo de 5 inyecciones siguiendo un patrón en forma de pirámide inversa en los músculos maseteros y, siguiendo un patrón de tablero de ajedrez para los músculos temporales. Los pacientes incluidos en el grupo 2 (terapia manual miofascial) se sometieron a una sesión múltiple de tratamiento de manipulación fascial. Es una técnica en la que se ejerce una presión digital profunda sobre puntos centrales de coordinación específicos definidos por el método y seleccionado de acuerdo a un examen clínico preciso. Los terapeutas utilizaron los codos, nudillos o dedos para ejercer presión sobre las áreas musculares descritas. Cada paciente fue sometido a tres (± 1) sesión de 50 minutos de manipulación fascial semanal, para dar lugar a un total de 150 (± 50) minutos en un lapso de dos a cuatro semanas. Un mismo terapeuta con más de cinco años de experiencia utilizando la técnica, realizó todas las sesiones de manipulación fascial. La elección del número de sitios y los lugares específicos para la manipulación fue realizada por el operador en base a un análisis de las necesidades de cada paciente. 26 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Variables: Dolor (EVA) y rango de apertura, protrusión y diducciones a ambos lados (mm). Las mediciones se realizaron antes de comenzar el tratamiento, una hora después de la última de sesión de tratamiento y tras los tres meses que duró el estudio. Resultados: Ambos tratamientos parecen ser igualmente efectivos y, al parecer, las diferencias entre ambos tratamientos tras los tres meses de seguimiento no son clínicamente relevantes para el estudio. · En 201044 tenemos un estudio cuyo objetivo es demostrar la efectividad de la terapia manual osteopática en el tratamiento del TTM en comparación con la terapia conservadora convencional. Para ello, se seleccionó una muestra de 50 pacientes en cuanto a unos criterios de inclusión: 1) Entre 18 y 50 años; 2) Diagnosticados de TTM; 3) Valor de referencia en el Índice Temporomandibular (ITM), basado en la puntuación de la funcionalidad de la mandíbula, la musculatura de la mandíbula y la calidad de la articulación de la ATM, de ≥0.08 ± 0.10 y un mínimo de 40 mm en la escala visual de dolor; y unos criterios de exclusión: 1) Historia efectos adversos con el tratamiento osteopático; 2) Estar bajo tratamiento con ortodoncia o en tratamiento para el TTM; 3) Haber participado previamente en un tratamiento para el TTM; 4) El uso regular de analgésicos o fármacos anti-inflamatorios; 5) El uso de prótesis dental; 6) La presencia de cualquier otra condición de dolor orofacial; 7) Presencia de trastornos neurológicos o psiquiátricos y 8) Padecer algún tipo de trastorno inflamatorio sistémico. Los pacientes fueron divididos en 2 grupos de 25 personas de forma aleatoria, pudiendo formar parte de un primer grupo (G1), al que se aplicó una serie de técnicas osteopáticas, o de un segundo grupo (G2) al que se aplicó técnicas de fisioterapia convencional. 27 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Procedimiento: El primer grupo recibió sesiones de fisioterapia osteopática, realizadas por un doctor en osteopatía, de entre 15 y 25 minutos mediante técnicas de liberación miofascial, manipulaciones de alta velocidad, terapia cráneo-sacra, técnicas de músculo-energía, etc. aplicadas a las regiones cervical y mandibular. Este tratamiento fue diseñado para reducir el dolor y las restricciones de los ligamentos de la ATM (ligamentos estilomandibulares y esfenomandibulares y ligamento colateral lateral) y reentrenar el control neuromuscular de la postura y el equilibrio. El grupo restante recibió técnicas de estiramiento muscular, terapias con frío y calor, electroterapia, etc. de parte de un especialista en gnatología. Los participantes de ambos grupos podían tomar medicamentos no-esteroideos y/o relajantes musculares, si eran prescritos por su médicos. Los tratamientos en ambos grupos se realizaron cada dos semanas, durante los 8 meses que duró el tratamiento. Variables: Dolor (EVA), evaluación clínica (índice temporomandibular) y medidas del rango de máxima apertura mandibular y movimiento rotacional cervical sobre el axis. Se midieron antes de comenzar los tratamientos y dos veces durante el tratamiento, una a las 24 semanas y otra, al finalizar el tratamiento a las 32 semanas. Resultados: Ambos grupos obtuvieron una mejoría del dolor. Los mejores resultados se obtuvieron en el grupo que se sometió a terapia manual osteopática, pero no hubo diferencias significativas en cuanto al valor de la intensidad del dolor medida mediante una EVA comparada en ambos grupos. 28 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. · Otro estudio a tratar es el que encontramos en 201245, cuyo objetivo es medir la eficacia de la terapia física junto con el uso de medidas ergonómicas en el manejo del dolor y la función de la mandíbula, durante un año, en pacientes con TTM. En este estudio, se cogieron a 49 pacientes que fueron divididos de forma aleatoria en dos grupos; uno de 23 personas al que se aplicó fisioterapia manual junto con medidas ergonómicas (G1) y otro de 26 personas al que sólo se dieron sólo una serie de consejos ergónomicos (G2). Para la selección de los pacientes se siguieron los siguientes criterios de inclusión: 1) Desplazamiento discal sin reducción con o sin limitación del movimiento de apertura de la ATM (IIb o IIc) basado en la RDC/TTM; 2) Intensidad del dolor de la menos 35mm en la escala visual analógica (EVA) y los pacientes fueron excluidos si su historial médico mencionó alguna clase de trauma orofacial, enfermedades sistémicas, trastornos cervicales (con quejas de dolor o patrones de referencia de dolor provocado durante los movimientos de la columna cervical), trastornos neurológicos, el abuso de drogas o alcohol y el uso de antidepresivos o medicamentos hormonales. Los participantes no debían haber recibido tratamiento para los síntomas del TTM en los dos últimos meses y todos fueron informados sobre el estudio de forma oral y por escrito. Procedimiento: En todos los días de evaluación, todos los pacientes fueron ampliamente informados sobre la función normal de la mandíbula y sobre el uso excesivo, mal uso o la realización de parafunciones podría aumentar o provocar un aumento de sus quejas. Además, recibieron instrucciones de mantener los músculos de la mandíbula relajados y de evitar contactos dentarios no funcionales y la apertura de la boca excesiva. Las instrucciones fueron dadas verbalmente por un investigador de una manera estándar. Además, todos los pacientes recibieron un folleto para reforzar y volver a leer estas instrucciones en casa. Los pacientes asignados al grupo de terapia manual tenían 9 sesiones de tratamiento realizadas en un período de 6 semanas (dos veces por semana durante 3 semanas y una vez por semana durante las últimas 3 semanas). Variables: Dolor (cuestionario de dolor de McGill, EVA y algómetro, aplicado a los vientres musculares del masetero y temporal) y apertura máxima activa y pasiva de la ATM (medida con regla desde los espacios interincisivos superior e inferior). Se tomaron medidas al comienzo del estudio y tras 3, 6, 12, 26 y 52 semanas de tratamiento. 29 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Resultados: Ambos grupos experimentaron mejoría, pero no se halló ninguna diferencia significativa entre ambos. · El siguiente estudio es de 201346, y su objetivo es comparar la efectividad del tratamiento autónomo en casa con la terapia manual aplicada junto al tratamiento autónomo en casa en pacientes con TTM. Se escogieron 40 pacientes que fueron divididos en dos grupos de 20 pacientes cada uno; un grupo (G1) al que se aplicó terapia manual junto a terapia autónoma en casa y otro grupo al que se aplicó terapia autónoma en casa (G2), cabe decir que a ambos grupos se dieron consejos posturales y medidas ergonómicas. Los criterios de inclusión para el estudio fueron: 1) Presencia de dolor miofascial temporomandibular; 2) Desplazamiento anterior del disco con reducción; 3) Dolor muscular en la región temporomandibular de una duración de más de un mes; 4) Síntomas de al menos 3 meses de duración; 5) Evidencia de disfunción postural; 6) Niveles similares de dolor inicial y 7) El consentimiento informado y la posibilidad de asistir a las clínicas para el tratamiento y la evaluación. Los criterios de exclusión fueron: 1) Desplazamiento anterior del disco sin reducción; 2) Dolor artrogénico; 3) Haber recibido otros tratamientos para el TTM en los 3 últimos meses; 4) Trastornos neurológicos o psiquiátricos; 5) Cirugía de columna cervical y/o temporomandibular y 6) Antecedentes de abuso de medicamentos analgésicos o abuso de la medicación actual. El estudio tuvo una duración de 4 semanas. Procedimiento: La terapia de ejercicios a domicilio incluyó la educación del paciente, el automasaje y estiramiento de los músculos de la masticación y el cuello, ejercicios de movimiento de la mandíbula activos y ejercicios de coordinación para la ATM, la cabeza y la formación en la corrección de la postura general y ejercicios de fortalecimiento. Cada sesión fue de 30 minutos y se asignaron tres tratamientos por semana autónomos. La terapia manual incluye terapia a domicilio, masaje de fricción profunda y técnicas de liberación miofascial de músculos masticadores y del cuello, la apertura guiada y movimientos de cierre de la articulación temporomandibular (ATM), la distracción conjunta, anterior y/o deslizamiento lateral para estirar la cápsula de la articulación temporomandibular para ejercicios de estabilización y de coordinación cóndilo-disco para la ATM, ejercicios de tensión isométrica suave ejercida contra resistencia y la movilización de la columna cervical. Se programaron sesiones de tratamiento de 30 minutos tres veces por semana. 30 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Todos los pacientes completaron el programa de tratamiento. Variables: Dolor en reposo y en estrés (EVA) y posición de la cabeza (goniómetro). Todas las medidas se tomaron al inicio del tratamiento y a la conclusión del mismo tras 4 semanas. Resultados: Los pacientes de ambos grupos experimentaron mejoras significativas (p<0.05). Al comparar ambos grupos, se demuestra que el grupo de terapia manual + terapia autónoma en casa presenta cambios significativos en las medidas de los parámetros del estudio. · El último estudio que evaluaremos es de 201047, y su objetivo es investigar el efecto inmediato en el umbral del dolor a la presión en “puntos gatillo” de los músculos masetero y temporal y el rango de apertura activa de la mandíbula tras el uso de una manipulación de la articulación atlanto-occipital o el uso de técnicas de inhibición para los músculos suboccipitales. Para ello se escogieron a 122 pacientes a los que se dividió en 3 grupos de forma aleatoria; un grupo con 41 pacientes al que se aplicó una manipulación atlanto-occipital (G1); un segundo grupo con 41 pacientes al que se aplicó una técnica de inhibición para los suboccipitales (G2); y un último grupo con 40 participantes al que no se hizo nada (G3 o grupo control). Se utilizaron los siguientes criterios de inclusión a la hora de seleccionar a los pacientes para el estudio: 1) La presencia de una banda tensa palpable dentro del músculo esquelético; 2) La presencia de una zona hipersensible en la banda tensa; 3) Una respuesta de espasmo local provocado por la palpación de la banda tensa y 4) Una reproducción de dolor referido distante del “punto gatillo” en respuesta a la compresión. Los criterios de exclusión fueron: 1) Cualquier contraindicación a la manipulación cervical; 2) Un diagnóstico de fibromialgia; 3) Una historia de trauma de cuello; 4) Una historia de cualquier cirugía en la región orofacial o cervical; 5) Una historia de dolor de cuello crónico; 6) Una historia de TTM previa; 7) Haber recibido un tratamiento para el dolor miofascial en la región cervical, en el mes previo al estudio y 8) Una prueba de la extensión-rotación positiva. Aunque éste estudio excluye a los pacientes que padezcan un TTM, es interesante su inclusión dentro de ésta revisión. Procedimiento: La manipulación se realizó de la siguiente manera: el sujeto, colocado en posición supina y la cabeza girada a un lado. Con los dedos medio y anular de la mano craneal, el terapeuta contacta con la apófisis mastoides. Con la palma de la mano craneal, el terapeuta contacta con la línea de la mandíbula de los sujetos y la mejilla. Ambos antebrazos del terapeuta se colocan en un plano paralelo con el sujeto, es decir, alineado con el eje vertical del cuerpo 31 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. del sujeto. Una ligera tracción en la dirección craneal se introduce con ambas manos. Cuando la tensión articular es percibida por el terapeuta, se realiza un movimiento de alta velocidad y baja amplitud en la dirección de la tracción con una fuerza de rotación suave. Si no hay sonido de cavitación audible en el primer intento de manipulación, el terapeuta reposiciona de nuevo y lleva a cabo una segunda manipulación. Un máximo de 2 intentos de manipulación fueron realizados con cada paciente. Para la técnica de inhibición suboccipital, el paciente se colocaba en decúbito supino, mientras que el terapeuta estaba sentado a la cabeza con los codos apoyados en la superficie de la mesa. El terapeuta coloca las dos manos detrás de la cabeza del sujeto, con las palmas hacia arriba, los dedos flexionados y las yemas de los dedos colocadas en el arco posterior del atlas, para permitir que el occipucio pueda descansar en la palma de las manos. Se aplica una fuerza con las yemas de los dedos sobre el atlas en dirección cenital con una ligera fuerza en dirección craneal durante 2 minutos. 32 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. El grupo de control no recibió ningún tipo de tratamiento o el procedimiento simulado manual. Variables: Dolor (algómetro, aplicado a puntos gatillo del masetero y del temporal) y rango de apertura indoloro máximo de la ATM (mediante una regla que mide la distancia entre el espacio interincisivo superior e inferior). Ambas medidas se tomaron antes y dos minutos después del tratamiento. Resultados: Ambos tratamientos (manipulación y técnica inhibitoria) presentan efectos inmediatos que aumentan los umbrales del dolor en los “puntos gatillo” musculares y aumentan también el rango de apertura mandibular. De todas formas, los efectos no fueron suficientemente significativos. 33 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. SÍNTESIS DE RESULTADOS: De los 10 estudios analizados, en 9 (90%) la terapia manual presenta buenos resultados en cuanto a la mejora de la intensidad del dolor, los umbrales de dolor a la presión y otras variables. En uno41, no se encontraron diferencias significativas entre el pre y el post-tratamiento. En 4 de los estudios38, 40, 42, 46 (40%), la mejoría encontrada en la intensidad del dolor a lo largo de las mediciones en el grupo en el que se aplicaba terapia manual (ya fuese sola o combinada), era estadísticamente significativa (p<0.05) en al menos una escala. En 5 de los estudios39, 43, 44, 45, 47 (50%) se encontraron mejorías de la intensidad del dolor, aunque ésta mejoría no resultó ser significativa. En 5 de los 10 estudios (50%) donde se comparaba la terapia manual (sola o combinada) frente a otras terapias o placebo, la terapia manual demostró ser significativamente más eficaz que la terapia con la que se comparaba. Dentro de esos 6 estudios, en 3 se demostró mejor que el placebo38, 42, 47 y en el resto40, 46 demostró ser mejor combinada con la fisioterapia a domicilio que ésta última por si sola. En 4 (40%) no se demostró que ninguna técnica fuese significativamente más eficaz que otra. Dentro de esos 4, en uno41 (manipulación) se demostró igual que el placebo; en otro43 (tratamiento miofascial) se demostró igual que las inyecciones de toxina botulínica; en otro44 (terapia manual osteopática) se demostró igual que la fisioterapia conservadora y en el último45 se demostró igual de eficaz combinada con medidas ergonómicas que las medidas ergonómicas por si solas. En un estudio39 se compararon técnicas como la terapia manual en la región orofacial y la terapia manual a nivel cervical, resultando ser la primera más eficaz que la segunda. En otro47 la terapia manual resultó ser mejor el grupo control o placebo, aunque las dos técnicas que se compararon con este tercer grupo, resultaron ser igualmente eficaces, no resultando ninguna mejor que otra (inhibición de la musculatura suboccipital y manipulación de la región atlanto-occipital). 34 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. DISCUSIÓN El objetivo de esta revisión es demostrar la efectividad de la terapia manual en el tratamiento del dolor en el trastorno temporomandibular. Como hemos visto en el epígrafe anterior, todos los estudios demostraron la hipótesis de estudio de esta revisión, aunque bien es cierto que se encontraron algunas limitaciones o algunos detalles de interés a discutir que nos inclinan a sugerir nuevos estudios. LIMITACIONES Y SESGOS DE LOS ESTUDIOS CIEGO: Como comentan Schultz K.F y Grimes D.A48, el ciego no sólo se limita a ocultar a participantes, investigadores y examinadores los grupos de tratamiento, sino que es uno de los principales métodos para evitar sesgos como la aprensión, la motivación de mejora o los comportamientos favorables o desfavorables. Asimismo, señalan que un estudio debe aclarar quien o quienes han sido cegados y de qué manera. De esta forma encontramos que 2 estudios38, 41 cegaron a la muestra y ninguno de los dos explica cómo se ha realizado el ciego. No hay ningún estudio que ciegue a los terapeutas. Esta clase de ciego es muy difícil de realizar, ya que el fisioterapeuta sabe en todo momento la técnica que está realizando y si la está realizando o no. Por otro lado, hay 8 estudios que logran un ciego de evaluadores. MUESTRA: Otra limitación que mencionan algunos estudios, es el reducido tamaño muestral o la pérdida de sujetos durante el estudio. 3 de los 10 estudios38, 41, 43 tienen al menos, en uno de sus grupos de tratamiento, una muestra inferior a 20. CARENCIA DE GRUPO CONTROL Y DE SEGUIMIENTO A LARGO PLAZO: Además, otra de las principales limitaciones que señalan algunos estudios39, 40, 43, 44, 46 es la carencia de un grupo control que les ayude a evaluar si los efectos que produce el tratamiento son realmente más significativos que la evolución normal de la patología. También, otros estudios resaltan la necesidad de obtener un seguimiento a largo plazo para demostrar la efectividad de esta técnica en un periodo de tiempo superior. Ya que en algunos estudios41, 47 aquí analizados sólo miden la eficacia post-tratamiento (72 horas y 5 minutos tras el tratamiento, respectivamente) y no realizan un seguimiento de mayor duración para comprobar si los efectos se mantienen en el tiempo. 35 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. DETALLES DISCUTIBLES: Un detalle que puede derivar a sesgar los resultados es el no control de la toma de medicamentos por parte de los sujetos. Si bien es cierto que en algún estudio nos aclaran que se permitió a los pacientes la toma de medicamentos44, no nos aclara si esa variable estaba controlada o no. Esta variable puede influir altamente en la capacidad de mejoría de ambos sujetos, ya sean placebo (u otra técnica) o terapia manual, evitando que los datos obtenidos sean claramente objetivos. Debemos contar con la imposibilidad de realizar un estudio ideal, en el que una muestra poblacional a estudiar no se vea afectada por factores ambientales, sin recurrir al aislamiento absoluto (en cuyo caso también estaríamos modificando factores psico-sociales, que seguro, repercutirían en la percepción del dolor). DATOS DE INTERÉS Se ha comprobado en esta revisión que un tratamiento multidisciplinar, con el uso de diversos modos de tratamiento, es siempre la mejor elección. En todos los estudios en los que se compara la terapia manual complementada con terapia autónoma en el domicilio, con medidas ergonómicas, etc. frente a grupos en los que sólo se usa una única modalidad terapéutica, la terapia combinada obtiene mejores resultados; por tanto, éste debe ser un detalle a tener en cuenta a la hora de escoger cualquier tratamiento. PUNTOS FUERTES DE ESTA REVISIÓN Tras la lectura de algunas revisiones, se decidió realizar este estudio debido a la falta de revisiones que enfocasen su objetivo en la valoración de la efectividad de la terapia manual en la modificación del dolor. Son varias y muy bien detalladas las revisiones que ayudan como guía clínica, como por ejemplo en la realizada por Kallamir, A., MChiro, Pollard, H. et al49 en 2007, en las que se detalla y explica información relevante sobre el trastorno temporomandibular, la terapia manual y diferentes tipos de aplicarla (actuación sobre tejidos blandos, manipulación, movilizaciones…) pero en pocas se analizan ECAs para profundizar sobre la eficacia en el tratamiento del dolor comparada o, incluso, complementada con otras técnicas más conocidas. Por ello, esta revisión está destinada a la valoración de esta clase de tratamiento como modificadora del dolor. LIMITACIONES DE ESTA REVISIÓN La principal limitación de esta revisión es que la variable requerida es un factor subjetivo. Cada persona siente de forma diferente el dolor, y por supuesto, cada persona considera de forma diferente la intensidad del dolor. Otro de los aspectos importantes que quizás limita esta revisión, es que no en todos los estudios se miden las variables con la misma escala. 36 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Así encontramos estudios que utilizan escalas de intensidad del dolor como la EVA, ITM (Índice Temporomandibular), Cuestionario McHill, Escala de 11 puntos, etc. Ni siquiera hay un método de valoración común entre todos los estudios para el dolor (algunos evalúan la intensidad del dolor, otros el UDP (Umbral de Dolor por Presión) y otro ambas dos). Sería una opción acertada elaborar una revisión en la que se limitase la elección de estudios a aquellos que midan la intensidad del dolor, y que más concretamente lo hagan con una escala determinada. También sería de gran interés la realización de más estudios que evalúen de forma aislada la terapia manual en comparación con un grupo control, placebo o con otras técnicas, ya que la mayoría de estudios encontrados añaden una segunda terapia para estandarizar y mantener una constante en todos los grupos, pero que no permite evaluar la eficacia real de la terapia manual por sí sola. CONFLICTO DE INTERESES El autor de esta revisión declara no haber tenido conflicto de intereses. CONCLUSIÓN Para concluir esta revisión, destacaremos que la terapia manual ha demostrado ser un método eficaz y que implica un coste muy bajo o, casi nulo, para el tratamiento del dolor en el trastorno temporomandibular. En la mayoría de estudios analizados se han demostrado sus efectos a corto y medio plazo. En alguno además, ha demostrado tener un efecto más o menos significativo a largo plazo. Se requieren más estudios para corroborar estos datos. 37 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Diagrama 1. Diagrama de flujo de la búsqueda en las bases de datos y la aplicación de los filtros, con los resultados obtenidos. 38 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. ESTUDIOS EXCLUIDOS CRITERIO DE EXCLUSIÓN Hoglund LT, Scott BW. (2012) No es un ECA. de-la-Llave-Rincón AI, Puentedura EJ, Fernández-de-las-Peñas C. (2011) No hay tratamiento específico de la ATM. Shin B-C, Ha C-H, Song Y-S et al. (2007) No es un ECA. Cleland J, Palmer J. (2004) No es un ECA. Ficnar T, Middelberg C, Rademacher B et al. (2013) 3/10 en escala PEDro. Furto ES, Cleland JA, Whitman JM et al. (2006) No es un ECA. Kalamir A, MChiro, Pollard H et al. (2007) No es un ECA. von Piekartz H, Hall T. (2013) No evalúa el dolor con ninguna escala. Monaco A, Cozzolino V, Cattaneo R et al. (2008) No evalúa el dolor, sólo aspectos de movimiento. Knutson G.A, Jacob M. (2008) No es un ECA. Yuasa H, Kino K, Kubota E et al. (2013) No es un ECA. Nijs J, Van Houdenhove B, Oostendorp RAB. (2010) No es un ECA. Ismail F, Demling A, Heßling K et al. (2007) No es un ECA. La Touche R, París-Alemany A, Fernándezde-las-Peñas C et al. (2009) No es un ECA. Rosted P, Bundgaard M, Pedersen AM. (2006) Pertenece al campo de la odontología. Ferrario VF, Tartaglia GM, Luraghi FE et al. (2007) No evalúa el dolor. Yilmaz M, Vayvada H, Menderes A et al. (2007) No es un ECA. Tabla 2. Recopilación de los estudios obtenidos de las bases de datos que han sido excluidos y el criterio por el que se ha realizado su exclusión. 39 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Estudio · La Touche R, París-Alemany A, Mannheimer JS et al.38 · von Piekartz H, Lüdtke K.39 · Tuncer AB, Ergun N, Abidin AH et al.40 · Packer AC, Pires PF, Dibai-Filho AV et al.41 · Kalamir A, Bonello R, Graham P et al.42 · Guarda-Nardini L, Stecco A, Stecco C et al.43 · Cuccia AM, Caradonna C, Annunziata V et al.44 · Craane B, Dijkstra PU, Stappaerts K et al.45 · Tuncer A, Ergun N, Karahan S.46 · Oliveira-Campelo NM, RubensRebelatto J, Martín-Vallejo FJ et al.47 1 2 3 4 5 6 7 8 9 10 11 TOTAL 1 1 1 1 1 1 0 0 0 1 1 1 1 0 0 0 0 0 1 1 1 1 1 1 0 0 0 1 1 1 1 1 1 7 6 6 1 1 1 1 1 0 1 1 0 1 1 8 1 1 0 1 0 0 1 1 1 1 1 7 1 1 0 1 0 0 0 1 0 1 1 5 1 1 0 0 0 0 1 1 0 1 1 5 1 1 1 1 1 0 1 1 0 0 0 0 1 0 1 1 1 0 1 1 1 1 8 5 1 1 0 1 0 0 1 1 0 1 1 6 Tabla 3. Puntuación de los estudios seleccionados según escala PEDro. Criterios: 1.- Especificación de los criterios de elección de los participantes (este criterio influye en la validez externa, pero no en la validez interna del ensayo. Ha sido incluido en la escala PEDro para que todos los ítems de la escala Delphi estén representados en la escala PEDro. Este ítem no se utiliza para calcular la puntuación PEDro); 2.- Asignación aleatoria a grupos; 3.Asignación enmascarada; 4.- Similitud de grupos; 5.- Sujetos cegados; 6.- Terapeutas cegados; 7.- Examinadores cegados; 8.- Seguimiento adecuado; 9.- Análisis de intención a tratar; 10.Comparación entre grupos; 11.- Medidas puntuales y variabilidad.37 40 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Tabla 4a. Recopilación y resumen de todos los artículos analizados. 41 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Tabla 4b. Recopilación y resumen de todos los artículos analizados. 42 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Tabla 4c. Recopilación y resumen de todos los artículos analizados 43 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. Bibliografía: 1. Merskey H, Bogduk N. Classification of Chronic Pain. 2 ed. Seattle: International Association for the Study of Pain. 1994; ISBN 0-931092-05-1. 3 & 4. 2. American Academy of Orofacial Pain (AAOP) Guidelines. 3. Scrivani SJ, Keith DA, Kaban LB. Temporomandibular Disorders. The New England journal of medicine. 2008; 359(25):2693-2705. 4. Oral K, Bal Kucuk B, Ebeoglu B et al. Etiology of temporomandibular disorder pain. Agri. 2009; 21(3):89-94. 5. Witter DJ. Signs and symptoms related to temporomandibular disorders-Follow-up of subjects with shortened and complete dental arches. J Dent. 2007; 35(6):521-527. 6. Koh H, Robinson P. Occlusal adjustment for treating and preventing temporomandibular joint disorders. 2003; Cochrane Database of Systematic Reviews, Issue 1. 7. Frugone Zambra R, Rodríguez C. Bruxismo (en español). Av. Odontoestomatol [online]. 2003; vol.19, n.3 [citado 2010-01-06]:123-130. ISSN 0213-1285. 8. Al-Ani MZ. Stabilisation splint therapy for temporomandibular pain dysfunction syndrome. 2003; Cochrane Reviews. 9. Kasch H. Temporomandibular disorders after whiplash injury: a controlled, prospective study. J Orofac Pain. Spring 2002; 16(2):118-128. 10. Fernández CE. The relationship of whiplash injury and temporomandibular disorders: a narrative literature review. J Chiropr Med. December 2009; 8(4):171186. 44 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. 11. Glaros A. The role of parafunctions, emotions and stress in predicting facial pain. J Am Dent Assoc. April 2005; 136(4):451-458. 12. Manson JE. Pain: sex differences and implications for treatment. Metabolism. October 2010; 59 Suppl. 1:16-20. 13. Oral K. Etiology of temporomandibular disorder pain. Agri. July 2009; 21(3):89-94. 14. Prevención disfunción de ATM. [en línea] [La plata. Buenos aires. Argentina] [fecha de acceso 23 mayo 2003]; disponible en: http://www.odontocat.com/odontocat prevención disfunción de ATM.htm. 15. Mesa JL. Página Web del Dr. José Larena Avellaneda Mesa y Dental World. [en línea] [fecha de acceso 23 mayo 2003]; disponible en: http://www. Odontored.d/odontowebs.htm. 16. Disfunción del sistema masticatorio. Unidad de cirugía oral y maxilofacial. [en línea] [fecha de acceso 23 mayo 2003]; disponible en: http://www.unav.es/maxilofacial/ATM.htm. 17. Okeson JP. Oclusión y afecciones temporomandibulares. 1995; 3 ed. Madrid: Mosby Doyman Libros. 18. Díaz JM, Yau V. Tratamiento del síndrome de disfunción muscular y la articulación temporomandibular en adolescentes. Rev Cubana Estomatol. l995; 7(2):237. 19. Brown KS, Bottomiy WK. The utilization and mechanism of action of triayclic antidepressants in the treatment of chronic facial pain. Anesth Pro. 1990; 37:223. 20. Aguilar M. Trastornos de la ATM. [en línea] [fecha de acceso 23 mayo 2003]; disponible en: http://www.ciof.com.ar/articulo-central.htm. 45 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. 21. Signar de Mello JB, Santos Livraria. Tratamento das disfuncoes craniomandibulares ATM. Sao Paulo: LTDA. 1995; p. 183-204. 22. Gay C. Patología disfuncional de la articulación temporomandibular. Universidad de Barcelona. 1996; p. 117-153. 23. Puesta al día. Alternativas terapéuticas del bruxismo. Tratamiento oclusal. [en línea] [fecha de acceso 23 mayo 2003]; disponible en: http//:www.marcono.com/discover how to relieve pain with TMJ Therapy. Htm. 24. Rodríguez E. Patología de la ATM. [en línea] [fecha de acceso mayo 2003]; disponible en: http://www.eduardo vazquez.net/es/temporomandibular.htm. 25. Luposello M, Montgomery N, Clendening M. Effect of transcutaneous electrical nervers stiulation (TENS) a painful and nonpaiful the mal stimuli. J Dent Res. 1990; 69:295. 26. Almagro S, De Los Santos L, Lorán L. Corrientes diadinámicas y galvánicas en el tratamiento de la disfunción temporomandibular. Rev Cubana Estomatol. 1998; 35(3):73-79. 27. Jiménez V. El láser en el tratamiento de las disfunciones de la ATM. Rev Actual Estomatol (España). 1996; 46(355):35- 40. 28. Lemus I, García O, Toledo B. Láser en periodoncia. Medicentro. 2002; 6(3). 29. Díaz FJ, Naw V. Tratamiento del síndrome de la articulación temporomandibular. Rev Cubana Estomatol. 1990; 27:2. 30. Velásquez H. Tratamiento de los desórdenes temporomandibulares. Acta Clin Odontol. 1991; 14(27):21-25. 31. Hirschhaut M. Desórdenes temporomandibulares y dolor facial crónico. Acta Odontol Venez. 1998; 36(3):85-90. 46 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. 32. Siutti O. Historia del dolor. Rev FOUBA. 1995; 15(39):142-143. 33. Simón EP, Lewis DM. Medical hypnosis for temporomandibular disorders: Treatment efficacy and medical utilization actiome. Oral Surg. Oral Med Oral Pathol Oral Endod. 2000; 90(1):54-63. 34. Lu DP, Lu GP. Clinical management of needle phobia patients requiring acupuncture therapy. Acupunt Electrother Res. 1999; 24(3-4):189-201. 35. Recio C. Bruxismo en niños. [en línea] [fecha de acceso mayo 2003]; disponible en: http://www.rodriguezrecio.com/bruxismo.html. 36. Rosa BJ. Disfunçoes temporomandibulares [en línea] [fecha de acceso mayo 2003]; disponible en: http://www.wgate.com.brl. 37. Escala de PEDro. [en línea] [fecha de acceso junio 2014]; disponible en: http://www.pedro.org.au/spanish/downloads/pedro-scale/ 38. La Touche R, París-Alemany A, Mannheimer JS. et al. Does mobilization of the upper cervical spine affect pain sensitivity and autonomic nervous system function in patients with cervico-craniofacial pain? A randomized-controlled trial. Clinical Journal of Pain. 2013; 29:205-215. 39. von Piekartz H, Lüdtke K. Effect of Treatment of Temporomandibular Disorders (TMD) in Patients with Cervicogenic Headache: A Single-Blind, Randomized Controlled Study. Journal of craniomandibular practice. 2011; 29(1):43-56. 40. Tuncer AB, Ergun N, Abidin AH et al. Effectiveness of manual therapy and home physical therapy in patients with temporomandibular disorders: A randomized controlled trial. Journal of Bodywork and Movement Therapies. 2013; 17:302-308. 47 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. 41. Packer AC, Pires PF, Dibai-Filho AV et al. Effects of upper thoracic manipulation on pressure pain sensitivity in women with temporomandibular disorder: a randomized, double-blind, clinical trial. American Journal of Physical Medicine and Rehabilitation. 2014; 93:160-168. 42. Kalamir A, Bonello R, Graham P et al. Intraoral myofascial therapy for chronic miogenous temporomandibular disorder: A randomized controlled trial. Journal of Manipulative and Physiological Therapeutics. 2012; 35:26-37. 43. Guarda-Nardini L, Stecco A, Stecco C et al. Journal of Craniomandibular Practice. April 2012; 30(2):95-102. 44. Cuccia AM, Caradonna C, Annunziata V et al. Journal of Bodywork and Movement Therapies. 2010; 14:179-184. 45. Craane B, Dijkstra PU, Stappaerts K et al. Randomized controlled trial on physical therapy for TMJ closed lock. Journal of dental research. 2012; 91(4):364-369. 46. Tuncer A, Ergun N, Karahan S. Temporomandibular disorders treatment: comparison of home exercise and manual therapy. Fizyoterapi Rehabilitasyon. 2013; 24(1):09-16. 47. Oliveira-Campelo NM, Rubens-Rebelatto J, Martín-Vallejo FJ et al. The immediate effects of atlanto-occipital joint manipulation and suboccipital muscle inhibition technique on active mouth opening and pressure pain sensitivity over latent myofascial trigger points in the masticatory muscles. Journal of orthopaedic and sports physical therapy. 2010; 40(5):310-317. 48. Schulz KF, Grimes DA. Blinding in randomised trials: hiding who got what. Lancet. 2002; 359:696-700. 48 Efectividad de la terapia manual en el manejo del dolor en el trastorno temporomandibular. Calahorro Ureña, M.C. 49. Kalamir A, MChiro, Pollard H et al. Manual therapy for temporomandibular disorders: A review of the literature. Journal of Bodywork and Movement Therapies. 2007; 11:84-90. 49