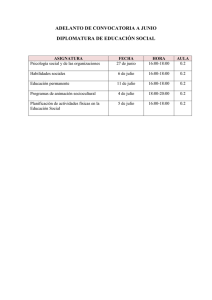
Dificultades para acceder y utilizar la cobertura de
Anuncio

Dificultades para acceder y utilizar la cobertura de atención formal, que redunda en una atención episódica y despersonalizada en un Centro del 1°Nivel de Atención. ATENCIÓN SALTO. URUGUAY . DIPLOMATURA EN GESTIÓN DE SERVICIOS DE SALUD Dra. Pamela Bacci. [email protected] INTRODUCCIÓN. La Constitución de la OMS afirma que “el goce del grado máximo de salud que se pueda lograr es uno de los derechos fundamentales de todo ser humano.” El derecho a la salud incluye el acceso oportuno, aceptable y asequible a servicios de atención de salud de calidad suficiente. No obstante, unos 100 millones de personas de todo el mundo son empujadas cada año a vivir por debajo del umbral de pobreza como consecuencia de los gastos sanitarios. Los grupos vulnerables y marginados de las sociedades suelen tener que soportar una proporción excesiva de los problemas sanitarios. La cobertura sanitaria universal es un medio adecuado para promover el derecho a la salud. El derecho al “grado máximo de salud que se pueda lograr” exige un conjunto de criterios sociales que propicien la salud de todas las personas, entre ellos la disponibilidad de servicios de salud, condiciones de trabajo seguras, vivienda adecuada y alimentos nutritivos. El goce del derecho a la salud está estrechamente relacionado con el de otros derechos humanos tales como los derechos a la alimentación, la vivienda, el trabajo, la educación, la no discriminación, el acceso a la información y la participación. El derecho a la salud abarca libertades y derechos. Entre las libertades se incluye el derecho de las personas de controlar su salud y su cuerpo (por ejemplo, derechos sexuales y reproductivos) sin injerencias (por ejemplo, torturas y tratamientos y experimentos médicos no consensuados). Los derechos incluyen el derecho de acceso a un sistema de protección de la salud que ofrezca a todas las personas las mismas oportunidades de disfrutar del grado máximo de salud que se pueda alcanzar. Las políticas y programas de salud pueden promover o violar los derechos humanos, en particular el derecho a la salud, en función de la manera en que se formulen y se apliquen. La adopción de medidas orientadas a respetar y proteger los derechos humanos afianza la responsabilidad del sector sanitario respecto de la salud de cada persona. Poblaciones desfavorecidas y derecho a la salud Los grupos sociales vulnerables y marginados suelen tener menos probabilidades de disfrutar del derecho a la salud. Tres de las enfermedades transmisibles más mortíferas (paludismo, VIH/sida y tuberculosis) afectan desproporcionadamente a las poblaciones más pobres del mundo e imponen una carga tremenda a las economías de los países en desarrollo. Por otra parte, la carga de morbilidad por enfermedades no transmisibles, que DIPLOMATURA EN SISTEMAS Y SERVICIOS DE SALUD. [email protected] pág. 1 con frecuencia se piensa que afectan a países de altos ingresos, está aumentando desproporcionadamente en los países y las poblaciones de bajos ingresos.1 CONTEXTUALIZACIÓN DEL PROBLEMA La reforma de la salud en Uruguay ha pretendido contribuir al fortalecimiento de la relación del crecimiento económico con el desarrollo social, para lo cual es imprescindible un nuevo pacto social que garantice la atención en salud de todos los uruguayos. Se trata de la construcción de un sistema que racionalice servicios, ahorre costos, mejore la justicia social el acceso a las prestaciones y desarrolle la eficacia del sistema, estimulando la integración y la complementación, enfrentando la inercia de Instituciones que estimulan más la competencia que la complementariedad. Desde ésta visión, no hay dudas de que la salud es un componente central dentro de las políticas sociales. Las políticas de salud hacen la vida de las personas, no solo porque la protegen de la enfermedad, sino porque las ampara frente a la pesada carga económica que supone la enfermedad. La forma en que se organiza un sistema de salud explica las posibilidades de acceso a una atención de calidad, y por tanto un rango fundamental en la organización de un Estado de Bienestar. Para el PNUDE (2008: 19-20), el desarrollo social del Uruguay “… sería insuficientemente explicado si no se tomaran en cuenta la dimensión política y la trayectoria democrática de este país. La interacción entre políticas de integración social, un sistema de partidos precozmente institucionalizado y organizaciones robustas que representaban los intereses de los trabajadores dio como resultado un país que se conoció a sí mismo cono país modelo”. Esto ha sido así…porque el desarrollo económico ha ido de la mano de las políticas de bienestar instauradas tempranamente”. El objetivo del Sistema Nacional Integrado de Salud (SNIS) y el Seguro Nacional de Salud (SNS) es “universalizar el acceso a la salud, dar justicia en el mismo, equidad en el gasto y el financiamiento de ésta, calidad asistencial y devolver la sustentabilidad al sistema” El SNIS plantea tres modificaciones sustanciales al anterior sistema: nuevo modelo de atención, nuevo modelo de gestión y nuevo modelo de financiación. Conformación del Seguro Nacional de Salud (SNS).2 1 http://www.who.int/mediacentre/factsheets/fs323/es/ DIPLOMATURA EN SISTEMAS Y SERVICIOS DE SALUD. [email protected] pág. 2 USUARIOS Pago por ingreso BRINDAN ATENCION INTEGRAL Fondo Nacional de Salud INSTITUCIONES Integrado al Sistema Nacional de Salud Público Aporte del Estado Pago por: Aporte de los Hogares Cápita, Edad, Sexo Aporte de las Empresas Composición del sector de servicios de atención médica El sistema de salud uruguayo se encuentra fuertemente fragmentando en cuanto a la oferta de servicios de salud. A efectos de una mejor exposición se presentarán los principales agentes que actúan en el sistema, agrupándolos según pertenezcan al subsector público o privado. El cuadro siguiente muestra la cobertura del sistema de salud. Estos son datos representativos de todo el país y muestran la cobertura poblacional, según la declaración de dónde se atienden habitualmente. Cuadro 2.1 - Porcentajes de cobertura poblacional de salud, según utilización de servicios. Instituciones Públicas MSP -ASSE Hospital de Clínicas Sanidad Policial Sanidad Militar Policlínica Municipal BPS Instituciones Privadas IMAC3 Seguro Privado Parcial Seguro Privado Qgico Seguro Privado Integral Otro Montevideo 38,4 26,3 0,5 2,5 4,5 3,8 0,8 57,6 55,1 0,6 0,1 1,8 0,8 Interior 59,2 50,5 0,1 3,7 3,7 1,3 0,8 37,5 35,6 1,6 0,0 0,3 0,9 Rural y - 5000 hab 58,9 53,1 0,1 1,5 1,5 1,4 0,8 38,3 37,1 1 0,0 0,2 1,0 Total 50,8 40,6 0,3 4,1 4,1 2,3 0,9 45,7 43,6 1,2 0,0 0,9 0,8 2 Presentación de la Ministra de Salud Pública Dra. María Julia Muñoz. 24-04-07. 3 IMAC: Instituciones Médicas de Asistencia Colectiva. DIPLOMATURA EN SISTEMAS Y SERVICIOS DE SALUD. [email protected] pág. 3 No se atiende Total 3,2 100,0 2,4 100,0 1,8 100,0 2,7 100,0 El subsector Público La principal red de servicios a nivel nacional es la de la Administración de Servicios de Salud del Estado (ASSE), prestando asistencia en todos los niveles de atención. En términos generales, toda la población tiene derecho a recibir atención por parte de ASSE, aunque solamente aquella que certifica condición de carencia de recursos puede acceder de forma gratuita. La red de ASSE posee servicios en todo el país, contando en el año 2006 con: • 48 hospitales generales • 11 hospitales especializados • 170 policlínicas • 27 centros de salud ASSE atendía en este año a la mitad de la población del país, contando con importantes recursos de infraestructura. Sin embargo, las carencias en términos de recursos humanos y presupuestales redundan en tiempos de espera prolongados para las consultas y en mayores tiempos de estadía en internación.4 Unidad Básica Asistencial 1 El Centro de Salud que será nuestro objeto de análisis se denomina UBA 1 (Unidad Básica Asistencial), integra el 1º Nivel de Atención y se encuentra ubicada en el Departamento de Salto, a 498 km hacia el norte de la ciudad de Montevideo, perteneciente al cuarto departamento de país por densidad demográfica. La cantidad de población que brinda cobertura la UBA 1 asciende a 22.165 habitantes y 5675 habitantes que integran su zona de influencia. Discriminado ésta población por sexo, lo integran 11.264 mujeres y 10.901 hombres, que habitan en 17 barrios de la ciudad de Salto. Los problemas de gestión y sanitarios que presenta ésta unidad asistencial se encuentran contemplados por iguales o similares problemas que se identifican a lo largo de todo el sistema sanitario del Uruguay: • Estancamiento y pérdida de dinamismo en la evolución de los indicadores de salud de la población, junto a una nueva estructura epidemiológica de riesgos. • Predominio de un modelo de atención centrado en un enfoque curativo y asistencialista. 4 La Construcción del Sistema Nacional Integrado de Salud. M. Muñoz, M. Fernández Galeano, D. Olesquer. Ministerio de Salud Pública, 2009. DIPLOMATURA EN SISTEMAS Y SERVICIOS DE SALUD. [email protected] pág. 4 • Situación de multi empleo del personal de la salud, que conspira contra la calidad de la atención. • Crisis sostenida del sistema mutual, en los aspectos asistenciales y de financiamiento. • Dificultad para acceder y utilizar la cobertura de atención formal, que redunda en una atención episódica y despersonalizada. • Deficiente organización del sistema de financiamiento y una distribución inequitativa de los recursos de salud disponibles. • Crisis de confianza de los usuarios en el sistema y en los equipos de salud. • Débil desarrollo del rol Rector del Ministerio de Salud sobre el sistema de salud De éstos problemas abordaré para el análisis el problema de la accesibilidad al servicio de salud que se encuentra contemplado en las dificultades para acceder y utilizar la cobertura de atención formal, que redunda en una atención episódica y despersonalizada. El sistema de salud ya no responde a las necesidades de la población uruguaya. La transformación demográfica, epidemiológica y social que se ha experimentado, termina por definir un nuevo perfil de necesidades. Fenómenos como el aumento de la expectativa de vida y reducción de la fecundidad se traducen en una estructura poblacional envejecida, en la cual predominan las patologías de tipo crónico degenerativas. Pero además de ello, el fuerte proceso de desigualdad económica y social vivido en las últimas décadas, determina que grandes sectores de la sociedad hoy vivan por debajo de la línea de pobreza. Es en estos sectores, fuertemente desprotegidos, donde se ubican las altas tasas de mortalidad infantil. Por tanto, en la sociedad uruguaya conviven dos lógicas bien diferenciadas. Por un lado, un importante y creciente contingente poblacional, en el cual predominan enfermedades crónicas, tales como la hipertensión y diabetes. Por otro lado, segmentos importantes de población con dificultad para hacer valer sus derechos sociales, de acceso al trabajo, la vivienda digna y la alimentación. En estos sectores es donde se sustenta la natalidad del Uruguay, y es en estos sectores donde se producen las mayores tasas de mortalidad infantil. Por tanto, se identifica una nueva estructura de riesgos, que está profundamente determinada por factores sociales. Los estilos de vida no saludables, tales como el sedentarismo o la nutrición inadecuada, pero también los riesgos sanitarios asociados a las situaciones de exclusión social. Estos aspectos requieren de una respuesta diferente por parte del sistema de salud. Requieren de un abordaje de equipos de salud multidisciplinarios, que hagan énfasis en la educación y la promoción en salud. Pero exigen también que el sistema de salud sea capaz de incorporar a enormes sectores de la población que están excluidos de la atención, debido a factores económicos y culturales. Ante ésta realidad de los servicios de salud el usuario se encuentra además con serias dificultades para acceder a determinados servicios sanitarios causado por la rémora en DIPLOMATURA EN SISTEMAS Y SERVICIOS DE SALUD. [email protected] pág. 5 accesibilidad para las consultas de algunas especialidades médicas, como por ejemplo la ginecológica, la oftalmología y médicos de familia o también llamados de referencia, que el SNIS les atribuye y pauta la actividad médica fijándole una cápita de población a atender, y haciendo además que sean el inicio y sostén del proceso de atención sanitaria (algunas especialidades médicas solo se accede si se hace mediante una consulta realizada por su médico de referencia o familia) Los usuarios perciben la limitación en la accesibilidad a su médico de referencia o familia, cuando al requerir la asistencia se les presenta una rémora para obtener un número para la consulta entre 45 y 60 días. Expresan la inaccesibilidad mediante la utilización de los servicios de la Oficina de Atención al Usuario de la organización, en la propia consulta con su médico, en la Dirección Técnica y en la Asociación de Usuarios de los Servicios de Salud. En algunas oportunidades también lo han realizado utilizando los medios de prensa oral y escrita donde además de plasmar el problema de la accesibilidad lo utilizan como presión ante las autoridades sanitarias. La dificultad en la accesibilidad también genera presiones a los médicos de las especialidades mencionadas en el momento de realizar su consulta por parte de los usuarios que demandan ser atendidos y por la Dirección Técnica Médica que le habilita más números, por lo que el médico atiende a una mayor cantidad de usuarios por el mismo salario, y la DTM no les reconoce el derecho a una paga diferencial por los usuarios atendidos fuera del laudo médico para la actividad en policlínica del 1° Nivel de Atención. La Dirección ha realizado un diagnostico situacional donde ha contemplado la rémora por especialidad (en algunas oscila entre 45 a 90 días), la cantidad de especialistas destinados a solucionar el problema, la oferta de las horas médicas dependiendo de la especialidad médica y la demanda de atención. Siendo ésta la responsable de buscar alternativas de solución entablando escenarios de negociación para la toma de decisiones. Intervenciones a implementar para el abordaje y solución del problema. 1.- Recopilación de datos, donde se contemple, la oferta en horas de las especialidades médicas que generan el conflicto. Identificación y cuantificación de la población de afiliados que demandan las consultas, marco regulatorio del trabajo médico, normativa del SNIS (en relación a la accesibilidad de determinadas especialidades). 2.- Establecer escenarios de intercambio con los médicos de las especialidades involucradas, donde puedan plantear la visión del problema, alternativas de solución. Estas reuniones deben de convocarse desde la Dirección Técnica y deben de estar presente los coordinadores médicos o jefes de las especialidades en cuestión. En ésta reunión se utilizará la herramienta para la generación de ideas (tormenta de ideas y análisis por afinidades) DIPLOMATURA EN SISTEMAS Y SERVICIOS DE SALUD. [email protected] pág. 6 3.- Tabulación de las inquietudes y quejas presentadas por los usuarios. Poner en conocimiento a la Dirección de las mismas. 4.- Reunión con los funcionarios que reciben las quejas de los afiliados y de los médicos. Una vez reunida ésta información se podrá hacer un análisis de los escenarios con sus tendencias y la construcción de los mismos. Aquí se tendrá en cuenta los actores, sus dinámicas y relaciones, el ambiente interno y externo, tanto el análisis de situación actual como el de sus tendencias futuras de acuerdo a aspectos históricos como de estado actual. Rémora de consultas médicas. Definir la oferta, conocer la demanda Incorporación de una fuerte población de afiliados a través del SNIS. Falta de profesionales e infraestructura edilicia para responder a la nueva demanda. Falta de previsión ante un nuevo escenario Recopilación de datos. Análisis del escenario. Asignar prioridades Definir las soluciones Implementar las soluciones, realizar seguimiento y evaluar resultados DIPLOMATURA EN SISTEMAS Y SERVICIOS DE SALUD. [email protected] pág. 7 Ofertas de horas atención de médico ginecólogo, oftalmólogo o de familia Si/ No SI NO Horas médicas acorde a la demanda Horas médicas no son acordes a la demanda Usuarios satisfechos con el servicio Rémora en las consultas Alternativas de solución Adjudicación de más horas de policlínica de ginecología, oftalmología y médico de familia Incorporación de nuevos profesionales Usuarios satisfechos con el servicio DIPLOMATURA EN SISTEMAS Y SERVICIOS DE SALUD. [email protected] pág. 8 Las viabilidades de las intervenciones a implementar se pueden evaluar mediante un análisis FODA. FORTALEZA Equipo médico comprometido. Formación de profesionales competentes. Disposición al trabajo en equipo e interdisciplinario. Reglamentación del trabajo médico. Reglamentación de los deberes y derechos de los usuarios. Definición de los tiempos de espera y la accesibilidad de algunas especialidades médica a través del SNIS. DEBILIDADES Insuficientes horas de policlínica lo que limita la accesibilidad a algunas especialidades médicas. Existencia de rémora en la atención. Oferta de horas de policlínica no acordes a la demanda. Usuarios insatisfechos a la hora de demandar atención con algunos médicos especialistas. OPORTUNIDADES Brindar una atención médica enfocada en la calidad, con niveles de excelencia. Participación madura de los usuarios en la mejora de los procesos asistenciales. AMENAZAS Aumento de la población de afiliados a través del SNIS DIPLOMATURA EN SISTEMAS Y SERVICIOS DE SALUD. [email protected] pág. 9 BIBLIOGRAFIA Y FUENTES CONSULTADAS.Muñoz, M J, Fernandez M, Olesker D, Basso J. La Construcción del Sistema Nacional Integrado de Salud 2005 – 2009. Uruguay Saludable. Ministerio de Salud Pública. PIT-CNT (2001). 7mo Congreso del PIT-CNT. Hacia la construcción de un Sistema Nacional de Salud. Disponible en: www.pitcnt.org.uy Presidencia (2005). Discurso del Presidente Tabaré Vázquez en la Asamblea de antiguos alumnos de la IEMM, Escuela de Negocios de la Universidad de Montevideo. 20 de Abril de 2005. Disponible en: www.presidencia.gub.uy Mintzberg,H. Resumen de Diseño de Organizaciones Eficientes. Panavox Computer Systems. Nicolas H Kosciuk comp. 17 de marzo de 2006. Báscolo, E. La interacción entre investigación y los procesos de implementación de las políticas de salud en América Latina. Dossier. Testa, M. Decidir en Salud. ¿Quién?, ¿Cómo? Y ¿Por qué?. Salud Colectiva, Buenos Aires, 3(3) 247257, setiembre – diciembre, 2007. Testa, M. Pensar en Salud. Lugar Editorial S.A. 1989 Yavich, N. Marcos Conceptuales, dominios y dimensiones de evaluación de sistemas de servicios de salud. Material elaborado para el Módulo “Evaluación de sistemas y servicios de salud basados en la APS”. Abril de 2015. Yavich, N. Nociones básicas de evaluación. Material elaborado para el Módulo “Evaluación de sistemas y servicios de salud basados en la APS”. Abril de 2015 Yavich, N. Planificación de una evaluación. Material elaborado para el Módulo “Evaluación de sistemas y servicios de salud basados en la APS”. Abril de 2015. Plazzotta F, Otero P, Campos F, Pedernera F, Navas H, Martínez M, Landoni M, Gómez A, Luna D, Soriano E, González Bernaldo de Quiros F. Estrategias para agilizar la atención ambulatoria: Integración de los sistemas de información. 8mo Simposio de Informática en Salud - 34 JAIIO – 2005. Capacita Salud. Diplomatura en Gestión de Sistemas y Servicios de Salud. VDG_S8. Calidad de los Servicios de Salud. Torres Morales, A. http://capacitasalud.com/campus/course/view.php?id=202 http://www. presidencia.gub.uy http://www.pitcnt.org.uy DIPLOMATURA EN SISTEMAS Y SERVICIOS DE SALUD. [email protected] pág. 10 http://www.gerenciasalud.com http://www.bvs.sld.cu/revistas/hih/vol24_2_08/hih09208.htm DIPLOMATURA EN SISTEMAS Y SERVICIOS DE SALUD. [email protected] pág. 11