Enfoque racional del tratamiento deproblemas de salud mental
Anuncio

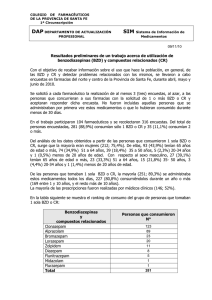
CURSO DE POST GRADO PARA EL USO RACIONAL DEL MEDICAMENTO Programa Remediar RED DE INTERCAMBIO DOCENTE Plataforma Virtual ENFOQUE RACIONAL DEL TRATAMIENTO DE PROBLEMAS DE SALUD MENTAL FRECUENTES EN APS 27 de mayo de 2007 Centro Universitario de Farmacología (CUFAR) - Centro Colaborador OPS/OMS Facultad de Ciencias Médicas Universidad Nacional de La Plata AUTORES Y EQUIPO DOCENTE Héctor Buschiazzo Soledad Carlson Eliseo Ferrari Juan Fraguela Perla M. de Buschiazzo Martín Urtasun Centro Universitario de Farmacología (CUFAR) - Centro Colaborador OPS/OMS Facultad de Ciencias Médicas Universidad Nacional de La Plata 2da. PARTE: INSOMNIO ASPECTOS RELEVANTES PARA SU TRATAMIENTO Centro Universitario de Farmacología (CUFAR) - Centro Colaborador OPS/OMS Facultad de Ciencias Médicas Universidad Nacional de La Plata OBJETIVOS Para el tratamiento del insomnio: 1- Jerarquizar el rol de las medidas no farmacológicas 2- Analizar y aplicar las evidencias científicas disponibles. Centro Universitario de Farmacología (CUFAR) - Centro Colaborador OPS/OMS Facultad de Ciencias Médicas Universidad Nacional de La Plata PROBLEMA DE SALUD El Sr. Mateo, de 38 años, en buen estado de salud, es un empleado administrativo, casado con 4 hijos. No toma ningún medicamento En la visita de hoy refiere que en los últimos 15 días presenta dificultad para dormirse, dando vueltas en la cama durante 2 a 3 hs antes de poder conciliar el sueño. Presenta cierto cansancio diurno lo cual lo torna irritable y disminuye su rendimiento intelectual. En los últimos meses han despedido a varios compañeros en la empresa donde él trabaja. DEFINICION DEL PROBLEMA EPIDEMIOLOGIA • Mundialmente: Entre el 10-15% de los adultos sufre de insomnio crónico Un 25-35% presenta insomnio transitorio u ocasional • España: Entre el 20-40% sufren de insomnio. El 17%, de forma grave. DEFINICION DEL PROBLEMA DIAGNOSTICO (I) Percepción de que se duerme poco o mal por una de las siguientes causas: • Dificultad para quedarse dormido. • Despertarse con frecuencia durante la noche y tener dificultad para volver a dormirse. • Despertar demasiado temprano por las mañanas. • Sueño no reparador. DEFINICION DEL PROBLEMA DIAGNOSTICO (II) El insomnio tiene una serie de repercusiones sobre el período vigil del día siguiente que afecta de manera importante al sujeto. Entre las más frecuentes se encuentran las siguientes: • Falta de capacidad de atención y concentración • Alteración de la memoria • Irritabilidad o mal humor • Somnolencia y cansancio excesivo • Incremento de la probabilidad de padecer un siniestro (tráfico, laboral) DEFINICION DEL PROBLEMA CLASIFICACION Según su duración: • Transitorio: Duración < 1 semana. Insomnios circunstanciales o por estrés, que desaparecen sin dejar secuelas. • De corta duración: De 1-3 semana. Situacional o ambiental o por enfermed. intercurrentes que interfieren con el sueño. • Crónico: > 3 semana, implica peor pronóstico y suele ser de naturaleza idiopática o secundaria a enfermed. crónicas entre las que se destacan los trastornos psiquiátricos DEFINICION DEL PROBLEMA DIAGNOSTICOS DIFERENCIALES Factores médicos que puedan afectar al sueño: Estrés, depresión, apnea del sueño, asma nocturna, angina, disnea, reflujo gastroesofágico, nicturia, dolor, abuso y dependencia de tóxicos (cafeína, alcohol, nicotina) Uso de fármacos que puedan afectar al sueño: Retirada de BZD, fcos simpaticomiméticos, corticosteroides, agonistas B2, teofilina, ISRS, bloq B, estatinas, algunos antiparkinsonianos, hormonas tiroideas DEFINICION DEL PROBLEMA El presente caso clínico corresponde a: • Insomnio de corta duración OBJETIVOS TERAPEUTICOS INSOMNIO • Acortar el tiempo de latencia del sueño • Normalizar la duración del mismo • Conseguir un sueño reparador ESTRATEGIAS TERAPEUTICAS NO FARMACOLOGICAS FARMACOLOGICAS AMBAS DERIVACION ESTRATEGIASNO TERAPEUTICAS INTERVENCION FARMACOLOGICA PARA EL INSOMNIO Eficacia Metaanálisis, 59 estudios, 2.102 ptes Objetivo: Evaluar la eficacia y durabilidad de los tratamientos psicológicos en el manejo clínico del insomnio crónico. Resultados: Las intervenciones psicológicas que incluían 5 hs de terapia, produjeron cambios en 2 de las 4 medidas de sueño examinadas. El tamaños del efecto fue de 0.88 p/ la latencia de sueño y 0.65 p/ la duración de los despertares nocturnos. El control de estímulos y la restricción del sueño fueron los más eficaces, mientras que la educación para la higiene del sueño no fue eficaz cuando se utilizó aisladamente. Las mejorías clínicas se mantuvieron a los 6 meses. Conclusión: Intervenciones no farmacológicas produjeron cambios confiables y duraderos del modelo de sueño del paciente con insomnio crónico Morin CM, et al. Nonpharmacological interventions for insomnia: a meta-analysis of treatment efficacy. AM J Psychiatry 1994;151:1172-80 ESTRATEGIAS TERAPEUTICAS NO FARMACOLOGICAS HIGIENE DEL SUEÑO • Mantener horarios regulares, al acostarse y levantarse, incluyendo los fines de semana; evitar siestas • Realizar ejercicio suave o moderado (caminar, nadar) durante el día, preferentemente al mediodía o media tarde. • Evitar la nicotina, la cafeína, el ejercicio físico intenso en las hs previas a dormir, las cenas pesadas (cenar en forma ligera) y el exceso de alcohol , como mínimo dos hs antes de acostarse. ESTRATEGIAS TERAPEUTICAS NO FARMACOLOGICAS CONTROL DE ESTIMULOS • Asegurar buenas condiciones ambientales para dormir:la habitación, la luz, el ruido, la temperatura, la cama • No utilizar la cama para leer, ver TV. Si tras acostarse no se consigue conciliar el sueño, levantarse, salir de la habitación y volver a acostarse al cabo de 5-10 minutos. INTERVENCIONES COGNITIVO-CONDUCTALES PARA LOS TRASTORNOS DEL SUEÑO EN ADULTO > 60 AÑOS Eficacia Las Terapias Cognitivo-conductuales (TCC) para los trast del Sueño intentan mejorar el sueño mediante: •cambio de hábitos deficientes del sueño • promoción de mejores prácticas de higiene del sueño • desafío de pensamientos, actitudes y creencias negativos sobre el sueño. Los resultados indican : •eficacia para el insomnio de mantenimiento •un efecto leve en los adultos mayores Montgomery P, et al. Intervenciones cognitivo-conductuales para los trastornos del sueño en adultos > 60 años. En: La Biblioteca Cochrane Plus, número 1, 2007. ESTRATEGIAS TERAPEUTICAS FARMACOLOGICAS Medicamentos disponibles en Argentina Grupos Fármacos farmacológicos BZD Anti depresivos Hipnóticos No BZD (Z) Ejemplos de marcas comerciales Analizados en los problemas de: Pánico y ansiedad Analizados en el problema de depresión Zopiclona Foltran, Insomnium, Imovane Zolpidem Dormilon, Nocte, Somit, Zolodorm Zaleplon Hegon, Hipnodem Otros medicamentos para insomnio disponibles en Argentina * sin eficacia y seguridad comprobadas Fármacos Melatonina Valeriana Ejemplos de marcas comerciales Armonil noche, Buenas noches, melatol Armonil, Nervisatis, ZZ top * Son de venta libre USO CRÓNICO DE HIPNÓTICOS En USA 2/3 de las prescripciones de hipnóticos terminan en uso crónico (promedio de 5 o más años). 2 grandes estudios prospectivos reportan que el uso de hipnóticos (especialmente si uso es diario) está asociado a mayor probabilidad de muerte. No mejoran el funcionamiento diario. Disminuyen la capacidad cognitiva y la memoria. Aumentan el riesgo de accidentes. Promueven cambios desfavorables de personalidad. Kripke DF. Chronic Hipnotics use: deadly risks; doubtful benefit. Review.Sleep Med Rev. 2000 Consumo de BZD Entre el 5-33% de la población anciana de EEUU e Inglaterra ha recibido la prescripción de un medicamento para los trastornos del sueño En Canadá las 5 BZD promovidas p/ hipnosis constituyeron un gasto de 40 millones de $ (1993) En España , el uso de BZD es muy alto Uso de BZD en las 2 semanas anteriores : 12.79 % > 16 años. (Inst.Nac.Estadísticas y el Ministerio de la Salud ) En Finlandia el 6 % de la población, usaba BZD cada año. 1995/1996 : el 2.6 % de la población usó ansioliticos y el 2.8 % usó Hipnóticos. De los sujetos que usaron ansioliticos, el 44 % lo hacía con regularidad Jennifer Glass,et al. Sedative hypnotics in older people with insomnia:meta-analysis of risks and benefits. BMJ 2005;331:1169- Prevalencia de uso crónico de BDZ en Argentina Uso crónico de BZD en pacientes ambulatorios. Estudio multicéntrico GAPURMED (1999) Centros participantes y coordinadores Pcia Bs. As y Capital Federal: Dres Castiglione y P.M. Buschiazzo - Córdoba: C. Roiter Corrientes y Chaco: M Valsecia Tierra del Fuego: M Urtasun Estudio de utilización de Benzodiacepinas en el nivel ambulatorio . VI Reunión DURG-LA San José . Costa Rica 4-5 setiembre 2000 Uso crónico de BZD en pacientes ambulatorios. Estudio multicéntrico GAPURMED (1999) Objetivo principal: Detectar prevalencia de uso crónico de BZD En pacientes ambulatorios Objetivos 2rios: Identificar motivos de la prescripción, BZD mas utilizadas, asociación con patrones de consumo otros medicamentos, y factores socioeconómicos-culturales básicos potenciales determinantes. Uso crónico: en forma sostenida más de 3 meses Autoconsumo: no tiene indicación del profesional en los últimos 3 meses Estudio multicéntrico sobre consumo ambulatorio de BZD en Argentina VI Reunión DURG-LA San José . Costa Rica 4-5 setiembre 2000 Uso crónico de BZD en pacientes ambulatorios. Estudio multicéntrico GAPURMED (1999) RESULTADOS: * Uso en ambulatorio: 22.0% ( IC 95% 19.2-24.8) (812 encuestas) * Alprazolam, lorazepam, bromazepam y clonazepam: 75% de los casos * Junto a flunitrazepam y diazepam son el 90% de los casos * El 46% de los usuarios toma otro medicamento * El 50% de ellos toma un antidepresivo Estudio multicéntrico sobre consumo ambulatorio de BZD en Argentina VI Reunión DURG-LA San José . Costa Rica 4-5 setiembre 2000 Ranking de Ventas de BZD Año 2006 (COFA) Alprazolam (4°),Clonazepam(10º), Bromazepam (18º) y Lorazepam (24°) están entre los 25 medicamentos más vendidos en el país. ( °) Lugar en el ranking del mercado Criterios de selección: Perfil farmacológico Tabla de análisis de multiatributo Grupos fcológicos BZD PFC Ver en pánico Hipnóticos-Z Efectos agonistas sobre los recep de BZD gaba A Antidepresivos Ver en depresión Eficacia Seguridad Conveniencia Costo Criterios de selección: ZOLPIDEM VS TTO. NO FARMACOLOGICO EN EL INSOMNIO PRIMARIO CRONICO A LARGO PLAZO OBJETIVO: Eficacia Evaluar la eficacia clínica de la terapia conductual y fcológica, solas y en combinación, contra placebo, en el insomnio crónico METODO: ECC 63 pacientes jóvenes y de edad media. 12 meses Variables: latencia del sueño, eficiencia del sueño, tiempo total de sueño, medidas objetivas y funcionamiento diario RESULTADOS: La TCC es la intervención más efectiva y mantiene su eficacia a largo plazo (12 meses). La combinación de trats no aumenta la eficacia. La fármacoterapia induce sólo una mejoría moderada mientras el fármaco es usado, volviendo al basal al discontinuarlo. CONCLUSION: TCC es más eficaz que el Zolpidem a largo plazo y no hay ↑ de la eficacia con el trat combinado. Jacobs GD, et al. Cognitive Behavior Therapy and pharmacotherapy for Insomnia: randomiZed controlled trial and direct comparision. Arch Int.Med, Sept 2004. Eficacia HIPNÓTICOS VS TTO. NO FARMACOLOGICO EN EL INSOMNIO PRIMARIO CRONICO A CORTO PLAZO OBJETIVO: Evaluar la eficacia de los hipnóticos y los trat conductuales en el insomnio primario crónico. METODO: Inclusión estudios prospectivos que evaluaran la eficacia de (Zopiclona, Zolpidem, Zaleplón) y trat conductuales (control de estímulos y restricción de sueño) en insomnio 1rio. crónico. 21 estudios, 470 sujetos. RESULTADOS:Sin diferencias en número de despertares, tiempo total de sueño, calidad del sueño. Menor latencia del sueño con los tratamientos conductuales. CONCLUSION: Los hipnóticos y los trat conductuales tienen similar eficacia a corto plazo en el insomnio primario crónico. M.Smith, et al. Comparative Meta-Analysis of Pharmacotherapy and Behavior Therapy for Persistant Insomnia. AJP, Jan2002. Criterios de selección: Eficacia BZD para el insomnio: Metaanálisis OBJETIVO: Metaanálisis, 89 ECCR, 2.672 ptes Repasar las ventajas y riesgos asociados con el empleo de BZD p/ tratar el insomnio en adultos RESULTADOS: Comparado con placebo, BZD ↓ la latencia de sueño 4 min (no significativo) y ↑ la duración total del sueño en 1 h (signif.). Se produjo una ↓ de la latencia del sueño de 14 min Los ptes con BZD tuvieron > efectos adversos: somnolencia, vértigo y mareos, ↓ de la función cognoscitiva, daño de la memoria presente Zopiclona: No fué superior a BZD en cualquier resultado CONCLUSION: El empleo de BZD en el trat del insomnio está asociado a un ↑ de la duración de sueño, a expensas de efectos adversos. Sería de mucho valor evaluar la eficacia de los no farmacológicos. Holbrook A, et al. Meta-analysis of benzodiazepine use in the treatment of insomnia. CMAJ 2000;162(2):225-33 Criterios de selección: Eficacia MELATONINA Revisión de los datos disponibles para el tratamiento de insomnio primario: Los suplementos pueden ser eficaces para reducir el período de latencia del sueño. No parece afectar el tiempo de sueño efectivo, Parecieran ser seguros cuando se usan durante períodos cortos de tiempo y a dosis altas. No se conoce su seguridad administrados durante períodos prolongados. Pobre evidencia sobre eficacia y seguridad para el insomnio primario Anónimo. Melatonin supplements. JAMA 2005;293:921 Eficacia para los objetivos terapéuticos planteados en insomnio Eficacia Estrategias Transit. No farmacol, BZD Hipnóticos –Z Antidepresivos Corta durac +++ +++ +++ ++ +++ ++ + + Seguridad crónico + /++ + +++ Conveniencia Costo Criterios de selección: Fcos BZD Eficacia Riesgo Confusión, ataxia, amnesia, vértigo, disartria, caídas, falta de coordinación motora, sedación al día siguiente, desinhibición. Tolerancia creciente al efecto hipnótico Efecto rebote de insomnio ante la supresión. Cambios en la libido, retención urinaria, incontinencia. Reacciones en la piel. Conveniencia Costo Criterios de selección: Fármacos Eficacia Zolpidem Riesgo 2001: se recibieron 72 notificaciones que describían 170 efect adv asociados a su uso. De ellas, 56 describían uno o más efecto adverso neuropsiquiátrico, (dosis/d 10 mg, y un 70% tras la 1era. dosis). Ellas fueron:alucinaciones visuales ocurrieron en las primeras horas de tomar el fco. Náuseas, confusión, depresión, amnesia, mareo, cefalea, somnolencia, despersonalización, agitación, ansiedad, sonambulismo. Grandes sobredosis no causan depresión respiratoria WHO Drug Information 2002;16:25-6 WHO Drug Information 2007;26 Conve niencia Costo Hipnóticos sedantes en el anciano c/ insomnio: meta-analisis sobre beneficios y riesgos (cont) OBJETIVOS: Cuantificar y comparar los beneficios potenciales y riesgos (eventos adversos y deterioro psicomotor al día siguiente) del trat a corto plazo con hipnóticos sedantes en ancianos con insomnio. METODO: 24 ECCR ( 2.417 ptes) Ptes de 60 años o mayores con insomnio y sin otros trast psiquiátricos o psicológicos. RESULTADOS: El uso de sedantes vs placebo, mejoró la calidad del sueño (tamaño del efecto 0,14 P < 0,05), ↑ el tiempo total de sueño (media a 25 min P<0,001) y ↓ el Nº de veces que los ptes se despertaron durante la noche (0,63 P<0,001). Los efect adv fueron más frecuentes con los sedantes que con placebo: Cognitivos: 4,78 veces + frecuentes (IC 95% 1,47 a 15,47 P<0,01); los Psicomotores: 2,61 veces + frecuentes (IC 95% 1,12 a 6,09 P<0,05) y fatiga diurna: 3,82 veces + frecuentes (IC 95% 1,88 a 7,80 P<0,01). Jennifer Glass,et al. Sedative hypnotics in older people with insomnia:meta-analysis of risks and benefits. BMJ 2005;331:1169-75 Hipnóticos sedantes en el anciano c/ insomnio: meta-analisis sobre beneficios y riesgos CONCLUSIONES: Las mejorías en el sueño con el uso de sedantes fueron estadísticamente significativa, pero la magnitud del efecto es pequeña. El ↑ del riesgo de efect adv es estadísticamente significativa y puede ser clínicamente relevante en ancianos con riesgo de caídas y deterioro cognitivo. Jennifer Glass,et al. Sedative hypnotics in older people with insomnia:meta-analysis of risks and benefits. BMJ 2005;331:1169-75 Parámetros a evaluar en el tratamiento del insomnio: • Calidad de vida • Latencia del sueño • Número de despertares • Duración total del sueño • Calidad reparadora del sueño • Sensación de frescura al despertar • Nivel de alerta o somnolencia diurna • Cansancio diurno ESTRATEGIAS TERAPEUTICAS FARMACOLOGICAS INSOMNIO Principios básicos*: • Utilizar dosis bajas • Discontinuar la medicación gradualmente • Prescribir medicación para periodos cortos; limitar su uso a no más de 2-4 semanas • El uso intermitente es más adecuado • Discutir con el paciente los posibles riesgos (abuso, dependencia, tolerancia) • Alertar a los pacientes del posible efecto rebote tras el cese del tratamiento • Realizar seguimiento del paciente para asegurar la retirada del medicamento * Kupfer, D, et al. Management of insomnia. 1997 NEJM; 336:341-46 CONCLUSIONES Los trat farmacológicos son una de las áreas de inversión en la investigación de los trast del sueño y se ofrecen medicamentos cada vez más específicos para diferentes tipos, incluyendo el insomnio. Los efectos de habituación, dependencia psicológica e insomnio iatrogénico por el uso continuado de algunos hipnóticos plantean un problema grave. CONCLUSIONES Con frecuencia el énfasis que hacen los profesionales en la medicación hipnótica puede simplemente reflejar la falta de información general sobre las causas del insomnio. De acuerdo a las evidencias, las medidas No farmacológicas deben ser las primeras estrategias terapéuticas para indicar en pacientes con insomnio Faltan más estudios sobre eficacia y seguridad que comparen a las BZD vs Hipnóticos no BZD Se pueden despertar cuando quieran...