Neurología
Anuncio

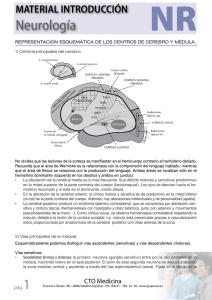
MATERIAL INTRODUCCIÓN Neurología NR REPRESENTACIÓN ESQUEMÁTICA DE LOS CENTROS DE CEREBRO Y MÉDULA. 1) Centros principales del cerebro. No olvides que las lesiones de la corteza se manifiestan en el hemicuerpo contrario al hemisferio dañado. Recuerda que el área de Wernicke es la relacionada con la comprensión del lenguaje hablado, mientras que el área de Broca se relaciona con la producción del lenguaje. Ambas áreas se localizan sólo en el hemisferio dominante (izquierdo en los diestros y ambos en zurdos). • La afectación de la cerebral media es lo más frecuente. Sus déficits motores y sensitivos predominan en la mitad superior de la parte contraria del cuerpo (faciobraquial). Los ojos se desvían hacia el hemisferio lesionado y si éste es el dominante, existe afasia. • En la afectación de la cerebral anterior, la clínica motora y sensitiva es de predominio en la mitad inferior (crural) de la parte contraria del cuerpo. Además, hay alteraciones intelectuales y de personalidad (apatía). • La cerebral posterior produce un síndrome talámico contralateral, que se caracteriza por afectación sensitiva y motora típicas (hemianestesia con hiperpatía y dolor talámico, junto con asterixis y movimientos pseudoatetoides de la mano ...). Como clínica visual, se observa hemianopsia contralateral respetando la mácula, debida a la lesión de la corteza occipital. La mácula está preservada gracias a vascularización extra, proporcionada por anastomosis de la cerebral posterior con otras arterias de la zona. 2) Vías principales de la médula. Esquemáticamente podemos distinguir vías ascendentes (sensitivas) y vías descendentes (motoras). Vías sensitivas: • Sensibilidad térmica y dolorosa: la primera neurona (ganglio sensitivo) entra por la raíz posterior en la médula, haciendo relevo en el asta posterior. El axón de esta segunda neurona se decusa cruzando la zona medular central y asciende a través del haz espinotalámico lateral. Fíjate en el dibujo pág. 1 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es MATERIAL INTRODUCCIÓN Neurología • NR de la página siguiente. Es fácil comprender que, la lesión de dicho haz producirá anestesia termoalgésica por debajo y en el hemicuerpo contralateral. Sensibilidad vibratoria, posicional y propioceptiva: es la sensibilidad que informa al cerebro de la posición de las articulaciones, tensión de los músculos, etc. y es esencial para mantener la postura y el equilibrio. Las fibras ascienden en la médula por los cordones posteriores sin hacer relevo ni decusarse, por lo que su lesión a nivel medular producirá hipoestesia propioceptiva homolateral. Al llegar al bulbo raquídeo, hacen relevo en los núcleos gracilis y cuneatus, se decusan y se unen a las de la sensibilidad termoalgésica para formar el lemnisco medial. Así llegan al tálamo, que es la estación donde se reúne toda la información sensitiva del hemicuerpo contralateral (incluida la cara) para ser enviada a la corteza, donde la información se hace consciente. Además de esta sensibilidad consciente, existe una información inconsciente que llega al cerebelo a través de los haces espinocerebelosos Vías motoras: El 90% descienden, habiéndose decusado previamente en el bulbo, formando parte del cordón lateral de la médula. El 10% restante no se decusa y forma el haz corticoespinal anterior. • Vías ascendentes: pág. 2 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es MATERIAL INTRODUCCIÓN Neurología • NR Vías descendentes: AFECTACIÓN DE PRIMERA Y SEGUNDA MOTONEURONA. La neurona motora superior, o primera, es la presidenta de la organización, por eso sus decisiones afectan a un mayor número de fibras musculares, pero se ha apalancado en el puesto y lo único que quiere es que la motoneurona inferior no le ponga mucho en evidencia trabajando tanto, ni le salga tan caro tanta hora extra que la 2ª motoneurona, que es muy trabajadora, quiere hacer (envía fibras inhibidoras). Por tanto la lesión de la 1ª motoneurona o “vaga”, libera a la 2ª de la inhibición a la que le sometía. Por eso se producen fenómenos relacionados con aumento del trabajo de la motoneurona inferior. Aumenta el tono muscular (rigidez en hoja de navaja), aparece el Babinski y los reflejos están aumentados. Por el contrario, la afectación de la 2ª motoneurona hace que la motoneurona vaga, la primera, tome el mando, y por eso el reflejo plantar es flexor, el tono muscular disminuye, y los reflejos están reducidos o abolidos. pág. 3 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es MATERIAL INTRODUCCIÓN Neurología NR Fisiopatología del sistema extrapiramidal. Los componentes del sistema extrapiramidal son: • El caudado y el putamen, que constituyen el estriado. • Globus palidus externo e interno, o lateral y medial. • Núcleo subtalámico. • Sustancia negra. Este sistema funciona como una especie de aparato acoplado al sistema que manda los impulsos motores desde la corteza a la médula (sistema corticoespinal), y lo que hace es controlar movimientos complejos. O sea, que si no existiera este sistema, los movimientos que realizamos serían tan toscos y bruscos que no seríamos capaces de hacer cosas tan aparentemente normales como conducir, jugar al fútbol o al baloncesto... pág. 4 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es MATERIAL INTRODUCCIÓN Neurología NR Aunque este esquema evidentemente no es tan simple y, por tanto, es falso, te puede servir para entender un poco más el funcionamiento de este complejo sistema. La sustancia negra sería como una especie de moderador de un debate, unas veces estimularía y otras inhibiría al estriado, para conseguir que la inhibición o freno que ejerce el estriado sobre la corteza motora sea la justa. Podrías compararlo con la monta de un caballo. El estriado sería el bocado y las riendas que frenan al caballo y la sustancia negra serían las manos del jinete que a veces aprietan y otras veces sueltan las riendas. El caballo sería la corteza motora. Cuando se lesiona el estriado desaparece el freno, y la corteza puede campar a sus anchas excitando a diestro y siniestro, el caballo se desboca, y se produce el corea. Por el contrario, cuando la sustancia negra es la lesionada desaparece el moderador del debate, y las ideas negativas dominan el mismo. El jinete desaparece y deja las riendas tirantes atadas a la silla del caballo, con lo cual se produce una inhibición importante que es lo típico del Parkinson (rigidez, acinesia). pág. 5 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es MATERIAL INTRODUCCIÓN Neurología NR RASGOS CLÍNICOS TÍPICOS DEL PACIENTE CON ENFERMEDAD DE PARKINSON, COREA DE HUNTINGTON Y ENFERMEDAD DE WILSON. 1) Enfermedad de Parkinson: Afecta más a varones de unos 55 años. Tiene un marcador AP que son los cuerpos de Lewy. Recuerda que en las fases finales de la enfermedad se observa demencia y depresión. Las estructuras que determinan cada tipo de sintomatología se piensa que son: • Acinesia y rigidez: afectación de la sustancia negra, en su porción compacta. • Clínica autonómica: columnas intermediolaterales y ganglios simpáticos y parasimpáticos. • Déficits cognitivos: afectación de núcleo de Meynert, locus coeruleus y probablemente afectación neocortical directa. • Fenómenos de congelación: defectos noradrenérgicos. • Temblor: no se conoce. 2) Enfermedad de Huntington. De herencia autosómica dominante ligada al Cr 4. Aparece a los 40 años. En la AP hay pérdida neuronal en el estriado (atrofia de caudado con dilatación de ventrículos laterales) y córtex. pág. 6 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es MATERIAL INTRODUCCIÓN Neurología NR 3) Enfermedad de Wilson. De herencia autosómica recesiva. Gen localizado en el cromosoma 13. Se trata de una alteración en el metabolismo del cobre, que se deposita en hígado, ganglios de la base, túbulos renales, córnea y tejido óseo. pág. 7 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es MATERIAL INTRODUCCIÓN Neurología NR Recuerda que esta enfermedad se puede presentar de 3 modos: • Con clínica neurológica entre la 2ª- 3ª década. • Con clínica psiquiátrica. • Como enfermedad hepática, que es la forma más común en la infancia (antes de los 20 años). FISIOPATOLOGÍA DE LA PLACA MOTORA. La transmisión del impulso nervioso desde el nervio al músculo en la placa motora se realiza del siguiente modo. En la neurona, pero especialmente en la terminación, existen canales de calcio, que es un ion predominantemente extracelular. En reposo esos canales no son permeables, pero cuando la neurona se excita esos canales, que son sensibles al voltaje se abren permitiendo la entrada de calcio. El aumento de calcio en la terminal es lo que hace que se fundan las vesículas con la membrana de la terminal. pág. 8 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es MATERIAL INTRODUCCIÓN Neurología NR En las vesículas hay acetilcolina (Ach) que es el neurotransmisor de la placa motora. Esa acetilcolina se une a receptores que se han descrito como nicotínicos. Finalmente, recuerda que la acetilcolina es degradada por la acetilcolinesterasa para que no se perpetúe la estimulación producida por la misma. Los trastornos de la placa motora provocarán debilidad y fatiga precoz del músculo. La alteración se puede situar en dos puntos: • Trastorno PRESINÁPTICO por disminución de la liberación de Ach mediada por el calcio: esto ocurre en el Eaton-Lambert y en el botulismo. La liberación de Ach es menor desde el primer momento, por lo que el primer potencial está disminuido. Al estimular lentamente el nervio (estimulación repetitiva a 2 Hz), las respuestas son cada vez más pequeñas (patrón decremental). Sin embargo, al incrementar los estímulos a la neurona (estimulación repetitiva a 20 Hz), hacemos saltar el tapón, los canales de calcio se abren y la Ach almacenada se libera, produciendo respuestas cada vez mayores (patrón incremental). Recuerda también que, en estos trastornos presinápticos, hay clínica autonómica y reducción de los reflejos osteotendinosos. pág. 9 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es NR MATERIAL INTRODUCCIÓN Neurología - Trastorno POSTSINAPTICO por afectación de los receptores nicotínicos mediante anticuerpos: es el caso de la miastenia gravis, en la cual los receptores ya no están con los brazos abiertos esperando la Ach. Aquí el primer potencial es normal, pues se libera Ach en abundancia y parte se cuela a través del obstáculo hasta los receptores (desplaza a los Ac). Al estimular repetidamente, tanto lenta como rápidamente ,la respuesta es cada vez menor (decremental), pues la Ach se va acabando y, aunque sería suficiente en condiciones normales, aquí no llega para burlar el bloqueo de los receptores. Veamos las diferencias esquematizadas en una tabla. Miastenia Gravis Sd. de Eaton- Lambert Sexo Mujer Hombre Patogenia Anticuerpos antirreceptor nicotínico Anticuerpos contra canales de calcio voltaje dependientes presinápticos Bloqueo liberación de acetilcolina mediada por calcio Liberación de acetilcolina de la terminal Normal ↓ ↓ Primer potencial Normal ↓ ↓ Estimulación repetitiva Botulismo Baja frecuencia 2Hz ↓ ↓ ↓ Alta frecuencia 20Hz ↓ ↑↑ ↑ NEUROPATÍAS. En la fibra nerviosa podemos distinguir dos componentes: el axón y la vaina de mielina. El axón es una prolongación de la neurona que contiene una pequeña cantidad de citoplasma. Los intercambios de iones entre este citoplasma y el intersticio son los responsables de la despolarización de la membrana y, por tanto, de la producción del potencial de acción. La mielina actúa como una vaina aislante discontinua que envuelve el axón y sólo permite la producción de potenciales en las zonas sin aislante (nodos pág. 10 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es MATERIAL INTRODUCCIÓN Neurología NR de Ranvier), lo que se denomina conducción saltatoria. Con ello se reduce el consumo de energía en la transmisión de los impulsos y aumenta la velocidad de conducción. De esta base fisiológica se desprende que cuando se lesiona predominantemente el axón (neuropatías axonales) disminuye la amplitud del potencial de acción y se conserva la velocidad de conducción. En cambio, en las neuropatías desmielinizantes se observa disminución de la velocidad de conducción nerviosa y aumento de las latencias distales. Como regla general, recuerda que las neuropatías de origen tóxico o metabólico suelen ser axonales. Las neuropatías desmielinizantes más típicas son las de patogenia autoinmune, como el síndrome de Guillain-Barré. Asimismo, la distribución más típica de los síntomas es distal y simétrica en miembros inferiores. Si comparamos la fibra nerviosa con una carretera, la fibra mielinizada sería una autopista de cinco carriles por la que circulan vehículos a gran velocidad. En la neuropatía axonal, la autopista sería de sólo dos carriles, por lo que circularían menos vehículos, aunque a gran velocidad. En cambio, en la neuropatía desmielinizante la autopista de cinco carriles estaría sin asfaltar y llena de baches, por lo que podrían circular muchos vehículos, pero a menor velocidad. FISIOPATOLOGÍA DEL LCR. El LCR se produce en los plexos coroideos (representados como grifos en nuestro dibujo) a partir de una “filtración” muy especial de la sangre. Se debe a la existencia de una “barrera” sangre-LCR (recuerda que existe otra, sangre-tejido cerebral, llamada barrera hematoencefálica). Estas barreras son muy permeables al agua, O2, CO2 y la mayoría de sustancias liposolubles (alcohol, la mayoría de anestésicos,...), son ligeramente permeables a los electrólitos (sodio, cloruro y potasio) y casi impermeables a proteínas plasmáticas y moléculas orgánicas de gran tamaño (total que a veces es un lío conseguir concentraciones adecuadas de sustancias que nos interesan en LCR y cerebro, por ejemplo de antibióticos no liposolubles). La circulación del LCR la tienes descrita en el dibujo y finalmente se reabsorbe por las vellosidades aracnoideas (esas pequeñas tuberías de nuestro dibujo) que llevan el líquido hasta los senos venosos. La presión normal de este sistema del líquido cefalorraquídeo es de 13 cm de H2O (10 mmHg), aunque puede variar entre 7 y 18 cm de H2O. Se puede producir un aumento de la presión por dos causas fundamentales: • Un “atasco” que se produce habitualmente en el acueducto de Silvio, que sería como una zona en la que una autopista de 4 carriles pasase a ser sólo de 1 carril. Esta obstrucción se puede deber a que ese tramo de carretera ni siquiera esté construida (estenosis del acueducto de Silvio antes del nacimiento) o bien que alguna situación exterior (una manifestación, una obra que invade la calzada, en definitiva un proceso “expansivo”) comprime desde fuera ese paso estrecho, estrechándolo aún más. Estas situaciones se conocen como hidrocefalia obstructiva o no comunicante; existe un “stop” en el sistema de conducción del LCR y se acumula líquido dentro del sistema ventricular. • Una obstrucción de las vellosidades aracnoideas. Se acumula líquido, dentro y fuera del cerebro, o sea, en el sistema ventricular y en el espacio subaracnoideo, y esta situación se conoce como hidrocefalia comunicante o no obstructiva. pág. 11 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es MATERIAL INTRODUCCIÓN Neurología NR En el caso de la hidrocefalia obstructiva sólo aumentará el LCR en el interior de los ventrículos cerebrales, mientras que en la no obstructiva aumentará en el sistema ventricular y en el espacio subaracnoideo. Serían causa de ésta última, las meningitis y la hemorragia subaracnoidea. ALGUNOS SÍNTOMAS NEUROLÓGICOS DE INTERÉS - - - - - - - - pág. ADIADOCOCINESIA: incapacidad para hacer movimientos alternativos rápidos (enroscar una bombilla). En lesión de hemisferios cerebelosos. Recuerda que los síntomas cerebelosos son ipsilaterales, pues sus vías se cruzan dos veces. AFASIA: defecto en la emisión o comprensión del lenguaje. Por daño en hemisferio cerebral dominante. AGEUSIA: ausencia de sentido del gusto. En relación con los pares craneales VII y IX. AGNOSIA: el problema estriba en que no se reconoce un estímulo sensitivo, a pesar de percibirlo. Es un defecto de la sensibilidad secundaria, de asociación. Puede ser táctil, visual o auditiva, localizándose la lesión en áreas de asociación (próximas a las áreas primarias) de los lóbulos parietal, occipital o temporal, respectivamente. AGRAFOESTESIA: tipo de agnosia táctil, en la que el sujeto no reconoce la escritura sobre su piel. ALESTESIA: en relación con la corteza visual del hemisferio no dominante, los objetos que vemos se desplazan de un lado a otro del campo visual. AMAUROSIS: ceguera completa. ANESTESIA: es la ausencia completa de un tipo de sensibilidad. La hipoestesia consiste en percibir el estímulo con menor intensidad, al contrario que en la hiperestesia. La parestesia es la aparición de sensación sin que haya habido estímulo (los hormigueos que todos hemos tenido). 12 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es MATERIAL INTRODUCCIÓN Neurología - - - - - - - - - - - - - - - - - - - - - pág. NR ANALGESIA: se trata de la ausencia de sensibilidad dolorosa o anestesia del dolor. En la hiperalgesia, el dolor aparece ante estímulos de menor intensidad (umbral disminuido). La hiperpatía se produce cuando hay que pinchar al paciente más fuerte de lo habitual para que aparezca dolor; eso sí, una vez duele, le hace gritar (sensación desproporcionada). ANOSMIA: ausencia de olfato. ANOSOGNOSIA: no reconocimiento de su déficit. Por ejemplo, no se da cuenta de que no puede mover su pierna. Se relaciona con lesiones en hemisferio no dominante. APRAXIA: aquí el paciente es incapaz de realizar acciones motoras que requieran una cierta organización (vestirse, comer con tenedor, encender un cigarrillo). Ejemplo típico sería la demencia tipo Alzheimer. APSELAFESIA: falta o pérdida del sentido del tacto superficial (éste no hace falta que te lo aprendas, es una curiosidad). ASINERGIA: descomposición de los movimientos en sus secuencias. Para que te hagas una idea, acuérdate de cómo se mueven los robots. Es otro síntoma cerebeloso. ASOMATOGNOSIA: suele acompañar a la anosognosia. Ahora el paciente dice que su pierna es de otra persona, que no es suya. ASTEREOGNOSIA: agnosia táctil consistente en que el paciente es incapaz de saber qué tiene en la mano (una moneda, por ejemplo), mediante el tacto. ATAXIA: torpeza, incoordinación. La ataxia de miembros aparece con lesión de hemisferios cerebelosos. La ataxia de tronco (el borracho que se tambalea) se relaciona con daño en vermis. ATOPOGNOSIA: otro tipo de agnosia táctil, con incapacidad para saber localizar el estímulo (el paciente sabe que le hemos rascado pero no dónde). CLONUS: al provocar un reflejo, obtenemos sacudidas inagotables. Indica lesión piramidal y acompaña al Babinski. COMA: pérdida de conciencia, sensibilidad y función motora, con preservación de funciones vegetativas. Recuerda la importancia de pupilas, patrón respiratorio, movimientos oculares y posturas reflejas para localizar la lesión responsable. DERMATOMA: territorio correspondiente a una raíz sensitiva. DIPLOPIA: visión doble de un objeto. Aparece en lesiones de pares oculomotores (III, IV o VI). DISARTRIA: mala articulación de las palabras. En lesión de hemisferios cerebelosos. DISCRONOMETRIA: incapacidad para iniciar o terminar un movimiento en el momento adecuado. También de origen cerebeloso. DISLEXIA: alteración en la lectura. Por daño del lóbulo parietal dominante. DISMETRIA: problema en el control de la amplitud del movimiento, pasándose de largo o quedándose corto al intentar coger un vaso. Por supuesto, de origen cerebeloso. DISPROSODIA: alteración del ritmo e inflexiones del habla. Un ejemplo sería el lenguaje monótono del parkinsoniano. METAMORFOPSIA: ahora el paciente ve los objetos distorsionados en forma y tamaño. Es una visión como la de los espejos de las ferias, derivada de lesiones en lóbulo occipital no dominante, al igual que otros fenómenos visuales raros como la alestesia o la polinopsia. PARESIA: falta de fuerza en los movimientos. Si no logra desplazamiento se denomina parálisis o plejía. La hemiparesia se refiere a la mitad derecha o izquierda (hemicuerpo), con defecto en miembro superior e inferior y, a veces, de la mitad de la cara. 13 CTO Medicina Francisco Silvela 106 • 28002 Madrid (España) • Tfn: (34) 91 - 782- 43- 30 • www.grupocto.es