Trastornos de las glándulas suprarrenales
Anuncio

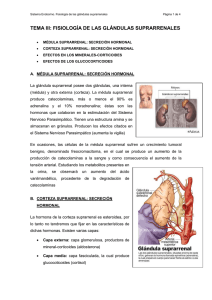
Trastornos de las glándulas suprarrenales El cuerpo tiene dos glándulas suprarrenales, en el extremo de cada riñón. La parte interna (médula) de las glándulas suprarrenales secreta hormonas como la adrenalina, que afecta a la presión arterial, la frecuencia cardíaca, la sudación y otras actividades reguladas por el sistema nervioso simpático. La parte externa (corteza) secreta muchas hormonas diferentes, incluyendo los corticosteroides (hormonas con características similares a la cortisona), andrógenos (hormonas masculinas) y los mineralocorticoides, que controlan la presión arterial y los valores de sal y potasio del organismo. Las glándulas suprarrenales forman parte de un sistema complejo que produce hormonas interactuantes. El hipotálamo secreta una hormona liberadora de corticotropina, que hace que la hipófisis secrete corticotropina, que es, a su vez, la encargada de regular la producción de corticosteroides. Estas glándulas pueden dejar de funcionar cuando la hipófisis o el hipotálamo no son capaces de producir las cantidades requeridas de las hormonas. La producción deficiente o excesiva de cualquier hormona suprarrenal puede causar enfermedades graves. Hipofunción de las glándulas suprarrenales La enfermedad de Addison (insuficiencia corticosuprarrenal) se produce cuando las glándulas su-prarrenales secretan cantidades insuficientes de corticosteroides. La enfermedad de Addison afecta a aproximadamente 4 de cada 100 000 personas. La enfermedad aparece a cualquier edad y afecta por igual a varones y a mujeres. En el 30 por ciento de los casos, las glándulas suprarrenales son destruidas por un cáncer, por la amiloidosis, por infecciones como la tuberculosis, o por otras enfermedades. En el 70 por ciento restante, la causa no se conoce a ciencia cierta, pero se sospecha que las glándulas son destruidas por una reacción autoinmune. La hipofunción de las glándulas suprarrenales también se produce en las personas que toman corticosteroides como la prednisona. La dosis de corticosteroides se disminuirá lentamente antes de interrumpir por completo su administración. Cuando los corticosteroides se interrumpen bruscamente, después de haberlos tomado durante un mes o más, las glándulas suprarrenales son incapaces de producir sus propios corticosteroides en cantidades suficientes durante varias semanas o incluso meses, dependiendo de la dosis de corticosteroides administrada y la duración del tratamiento. Otros fármacos como el ketoconazol, administrado para tratar las infecciones producidas por hongos, pueden también obstruir la producción natural de corticosteroides y provocar una insuficiencia corticosuprarrenal. El déficit de corticosteroides es causa de muchos trastornos. Por ejemplo, cuando faltan, el organismo excreta grandes cantidades de sodio, retiene el potasio y, en consecuencia, los valores de sodio en sangre son bajos y los de potasio elevados. Los riñones no son capaces de concentrar la orina, de modo que cuando un paciente con una deficiencia de corticosteroides bebe demasiada agua o pierde demasiado sodio, disminuye la concentración en sangre de sodio. Por último, la incapacidad de concentrar la orina provoca una micción excesiva y deshidratación. Una deshidratación grave y una baja concentración de sodio en sangre reducen el volumen circulatorio y pueden terminar en shock. Además, este trastorno también contribuye a generar una extrema sensibilidad a la insulina, una hormona presente en la sangre y, debido a ello, las concentraciones de azúcar en sangre pueden descender peligrosamente. A partir de tal deficiencia el cuerpo no puede transformar las proteínas en hidratos de carbono, combatir las infecciones ni hacer que las heridas cicatricen correctamente. Los músculos se debilitan, incluso el corazón también se debilita, siendo incapaz de bombear la sangre de forma adecuada. Para compensar el déficit de corticosteroides, la hipófisis produce más adrenocorticotropina (la hormona que normalmente estimula las glándulas suprarrenales). Dado que también la adrenocorticotropina afecta a la producción de melanina, los pacientes que padecen la enfermedad de Addison con frecuencia acusan una pigmentación oscura de la piel y del revestimiento interno de la boca, por lo general en forma de manchas. Los de piel oscura pueden incluso acusar pigmentación excesiva, aunque la alteración sea difícil de reconocer. La hiperpigmentación no se produce cuando la insuficiencia adrenal es consecuencia de una hipofunción hipofisaria o del hipotálamo, afecciones en las que el problema básico es una deficiencia de adrenocorticotropina. Síntomas Poco después de contraer la enfermedad de Addison, el individuo afectado se siente débil, cansado y mareado cuando se incorpora después de haber estado sentado o acostado. La piel se oscurece adquiriendo un tono similar al bronceado, que aparece tanto en las zonas expuestas al sol como en las no expuestas. Así mismo, se observan pecas negras sobre la frente, la cara y los hombros, y una coloración azul oscuro alrededor de los pezones, los labios, la boca, el recto, el escroto o la vagina. En la mayoría de los casos se produce una pérdida de peso, deshidratación, pérdida del apetito, dolores musculares, náuseas, vómitos, diarrea e intolerancia al frío. A menos que la enfermedad sea grave, los síntomas sólo se manifiestan durante los períodos de estrés. Si no se trata la enfermedad pueden aparecer dolores abdominales intensos, profundo debilitamiento, presión arterial muy baja, insuficiencia renal y shock, sobre todo cuando el organismo está sujeto al estrés debido a heridas, cirugía o infecciones graves. La muerte puede sobrevenir rápidamente. Diagnóstico Debido a que los síntomas se inician lentamente y son sutiles, y dado que ningún análisis de laboratorio es definitivo, es frecuente que la enfermedad de Addison pase desapercibida. A veces, un estado de estrés intenso debido a sucesos como un accidente, una operación o una enfermedad grave, hace más evidentes los síntomas y desencadena una crisis. Los análisis de sangre pueden mostrar una carencia de corticosteroides, especialmente de cortisol, así como un valor bajo de sodio y uno alto de potasio. Las medidas de la función renal como la determinación de urea y creatinina en sangre, generalmente indican que los riñones no están trabajando correctamente. Los valores de corticosteroides, controlados después de una inyección de adrenocorticotropina (una prueba de estimulación), son útiles para distinguir la insuficiencia suprarrenal de la insuficiencia hipofisaria. Como última opción, una inyección de hormona que libera adrenocorticotropina revela si la causa del problema es la insuficiencia del hipotálamo. Tratamiento Independientemente de la causa, la enfermedad de Addison puede ser mortal y debe ser tratada, en primer lugar, con prednisona oral. Sin embargo, en casos muy graves se administra desde el principio cortisol por vía intravenosa y a continuación comprimidos de prednisona. La mayoría de los pacientes que sufre la enfermedad de Addison también necesitan tomar 1 o 2 comprimidos diarios de fludrocortisona, con el fin de normalizar la excreción de sodio y potasio. La administración de la fludrocortisona puede finalmente reducirse o suspenderse en algunas personas. Sin embargo, necesitarán tomar prednisona a diario durante el resto de la vida. Pueden necesitarse dosis mayores cuando el cuerpo está sometido a estrés como consecuencia de una enfermedad. Aunque el tratamiento deba continuar de por vida, las perspectivas de una duración media de la vida normal son excelentes. Cuidados de enfermería en la enfermedad de Addison Se medirán los signos vitales. Se valorará la energía física y el estado emocional. Se aconsejará una dieta con un contenido de proteínas y sal normal o elevado, y una hidratación adecuada. Se fija la dosis basal de cortisol y se le orienta a cambiar la dosis durante situaciones de tensión o estrés excesivos, para ello debe conocer los signos de exceso o insuficiencia de la dosis pues él mismo controlará su propia medicación. Hiperfunción de las glándulas suprarrenales Las glándulas suprarrenales pueden producir una cantidad excesiva de una o más hormonas. La causa de estas alteraciones reside en las mismas glándulas o en una sobrestimulación de la hipófisis. Los síntomas y el tratamiento dependen de cuáles sean las hormonas que se producen en una cantidad excesiva (esteroides androgénicos, corticosteroides o aldosterona). Hiperproducción de esteroides androgénicos La hiperproducción de esteroides androgénicos (testosterona y hormonas similares) es un trastorno que causa virilización, es decir, el desarrollo de características masculinas exageradas, ya sea en los varones o en las mujeres. La hiperproducción moderada de andrógenos es frecuente, y tiene como único efecto un aumento del crecimiento del cabello (hirsutismo). La verdadera enfermedad virilizante es rara y sólo afecta de una a dos mujeres de cada 100 000. La incidencia de la enfermedad de virilización en los varones es prácticamente imposible de cuantificar. Síntomas Las señales de virilización incluyen vellosidad en la cara y el cuerpo, calvicie, acné, voz grave y aumento de la musculatura. En las mujeres, el útero se contrae, el clítoris se agranda, las mamas se reducen de tamaño y se interrumpe la menstruación normal. A veces, varones y mujeres experimentan un incremento del deseo sexual. Diagnóstico La combinación de las alteraciones del cuerpo hace que sea relativamente fácil reconocer la virilización. Con una prueba se puede determinar la cantidad de esteroides androgénicos presentes en la orina. Si el valor es elevado, la prueba de supresión con dexametasona es útil para detectar si el problema es un cáncer, un tumor no cancerígeno (adenoma) o una dilatación de las porciones de la corteza suprarrenal que producen hormonas (hiperplasia suprarrenal). En esta prueba, el corticosteroide dexametasona se administra por vía oral. Si el problema es la hiperplasia adrenal, la dexametasona impide que las glándulas suprarrenales produzcan esteroides androgénicos. Si es un adenoma o un cáncer de las glándulas suprarrenales, la dexametasona reduce la producción de esteroide androgénico sólo parcialmente o no la reduce en absoluto. El médico puede también solicitar una tomografía computadorizada (TC) o una resonancia magnética (RM) para obtener una imagen de las glándulas suprarrenales. Tratamiento Los adenomas y las formas de cáncer suprarrenal que producen andrógenos se tratan mediante la extirpación quirúrgica de la glándula suprarrenal. Para la hiperplasia suprarrenal, las pequeñas cantidades de corticosteroides, como la dexametasona, reducen la producción de esteroides androgénicos, aunque estos fármacos también pueden causar los síntomas del síndrome de Cushing cuando se suministra una dosis demasiado elevada. Hiperproducción de corticosteroides La sobrexposición a los corticosteroides (ya sea por la hiperproducción de las glándulas suprarrenales como por su administración en cantidades excesivas) da como resultado el síndrome de Cushing. Una anomalía en la hipófisis, como un tumor, puede hacer que ésta produzca grandes cantidades de adrenocorticotropina, la hormona que controla las glándulas suprarrenales. Los tumores hipofisarios que producen demasiada adrenocorticotropina aparecen en 6 personas de cada millón. Un carcinoma de células pequeñas en el pulmón y algunos otros tumores fuera de la hipófisis también pueden secretar adrenocorticotropina (una situación denominada síndrome de producción ectópica de adrenocorticotropina). Ésta es la causa más frecuente de un funcionamiento adrenocortical excesivo y se observa en el 10 por ciento de las personas con carcinoma de células pequeñas de pulmón, un tipo frecuente de tumor. A veces la glándula suprarrenal produce un exceso de corticosteroides, aun cuando los valores de adrenocorticotropina sean bajos; en general, ello sucede cuando un tumor benigno (adenoma) se desarrolla en la glándula suprarrenal. Los tumores benignos de la corteza suprarrenal son muy comunes, afectando al 50 por ciento de las personas hacia los 70 años de edad. Sólo una pequeña fracción de estos tumores benignos es activa y la incidencia de los adenomas causantes de la enfermedad es de 2 casos por cada millón de personas. Los tumores cancerosos de la corteza suprarrenal son también frecuentes, pero son muy raras las formas de cáncer que causan enfermedades endocrinas. Síntomas Debido a que los corticosteroides alteran la cantidad y la distribución de la grasa del cuerpo, un paciente con el síndrome de Cushing tiene la cara grande y redonda (cara de luna llena) y excesiva grasa en el torso y especialmente en la espalda (“joroba de búfalo”); los dedos, las manos y los pies son delgados en proporción al tronco engrosado. Los músculos pierden su volumen y se produce una notable debilidad; la piel es fina, se magulla con facilidad y tarda en sanar tras una herida o una contusión. Por último, se observan sobre el abdomen estrías de color púrpura que parecen marcas de elásticos. Los valores altos de corticosteroides elevan la presión arterial, debilitan los huesos (osteoporosis) y disminuyen la resistencia a las infecciones. Así mismo, aumentan el riesgo de que se desarrollen cálculos renales y diabetes; además, se manifiestan trastornos mentales como depresión y alucinaciones. Las mujeres con el síndrome de Cushing tienen por lo general ciclos menstruales irregulares. Los niños que sufren esta dolencia crecen con lentitud y alcanzan escasa estatura. En algunos casos, las glándulas suprarrenales también producen grandes cantidades de esteroides androgénicos, lo cual incrementa el vello facial y corporal, provoca calvicie y aumenta el deseo sexual. Diagnóstico Cuando el médico sospecha el síndrome de Cushing después de observar los síntomas, requiere la medición del valor sanguíneo de cortisol, la principal hormona corticosteroide. Normalmente, los valores de cortisol son elevados por la mañana y disminuyen durante el día. Las personas con síndrome de Cushing tienen concentraciones de cortisol muy altas por la mañana, que disminuyen durante el día como cabría esperar. Es de utilidad medir el cortisol en la orina porque los análisis realizados con intervalos de pocas horas indican la cantidad que se ha producido durante ese intervalo. Si los valores de cortisol son altos, es recomendable practicar una prueba de supresión con dexametasona, que se basa en su capacidad de inhibir la secreción de la hipófisis, y, por tanto, de reducir la estimulación de la glándula suprarrenal. Primero se determina el cortisol en orina; a continuación se administra la dexametasona y se miden las concentraciones de cortisol en una nueva muestra de orina. Si el síndrome de Cushing es causado por estimulación de la hipófisis, el valor de cortisol desciende; si el origen del trastorno es una estimulación por adrenocorticotropina de un origen distinto a la hipófisis, o bien un tumor adrenal, el valor urinario de cortisol seguirá siendo elevado. Los resultados de una prueba de supresión con dexametasona no son muy precisos. Por tanto, se requieren otras pruebas de laboratorio para determinar la causa precisa del síndrome. Dichas pruebas incluyen tomografía computadorizada (TC) o una resonancia magnética (RM) de la hipófisis o de las glándulas suprarrenales, así como una radiografía del tórax o una TC de los pulmones. Tratamiento El tratamiento está dirigido a la hipófisis o las glándulas suprarrenales, según cuál sea la causa del trastorno. Se emplea cirugía o radioterapia para extirpar o destruir el tumor hipofisario. Los adenomas de la glándula suprarrenal con frecuencia se extirpan quirúrgicamente. Si estos tratamientos no son eficaces o si no se halla ningún tumor, a veces deben extraerse ambas glándulas suprarrenales. Cuando se extirpan ambas glándulas suprarrenales, o en algunos pacientes con extirpación parcial de dichas glándulas, deben administrarse corticosteroides durante toda la vida. El síndrome de Nelson se desarrolla en un 5 a 10 por ciento de los casos en los que se extirpan las glándulas suprarrenales. En este trastorno la hipófisis se agranda, produce grandes cantidades de adrenocorticotropina y otras hormonas como la melanocítica beta (hormona estimuladora, que oscurece la piel). Si fuera necesario, el síndrome de Nelson se trata con irradiación o extirpación quirúrgica de la hipófisis. Cuidados de enfermería el el síndrome de Cushing Para paliar el exceso del catabolismo proteínico se administrará una dieta rica en proteínas, con restricción calórica y en sodio, y con complementos de potasio. El enfermo es consciente del cambio en su aspecto físico y la alteración de sus funciones sexuales, lo cual provoca alteraciones de la conducta como ansiedad, depresión, hostilidad y culpa que trataremos de mitigar. Hiperproducción de aldosterona La hiperproducción de aldosterona (hiperaldosteronismo) por parte de las glándulas suprarrenales es una enfermedad que modifica la concentración sanguínea de sodio, potasio, bicarbonato y cloro y, en consecuencia, produce hipertensión, causa debilidad y, en raras ocasiones, períodos de parálisis. La aldosterona, una hormona producida y secretada por las glándulas suprarrenales, transmite información al riñón para que excrete menos sodio y más potasio. Su secreción se halla regulada, en parte por la adrenocorticotropina de la hipófisis y en parte por un mecanismo de control en los riñones (el sistema renina-angiotensina-aldosterona). La renina es una enzima producida en los riñones que controla la activación de la hormona angiotensina, que estimula a su vez las glándulas suprarrenales para producir aldosterona. La causa del hiperaldosteronismo puede ser un tumor (por lo general no canceroso) en la glándula suprarrenal (el denominado síndrome de Conn), o bien otras enfermedades. Por ejemplo, las glándulas suprarrenales secretan grandes cantidades de aldosterona si la presión arterial es muy elevada o si se obstruye la arteria que transporta la sangre a los riñones. Síntomas Los valores elevados de aldosterona pueden conducir a una disminución de la concentración de potasio, causando debilidad, hormigueo, espasmos musculares y parálisis. El sistema nervioso, por su parte, también sufre alteraciones. Algunas personas experimentan una sensación de sed y orinan con frecuencia, y se producen cambios de la personalidad. Los síntomas del hiperaldosteronismo también se asocian a la costumbre de comer regaliz, que contiene una sustancia química muy similar a la aldosterona. En raras ocasiones, las personas que comen una gran cantidad de caramelos con sabor a regaliz desarrollan todos los síntomas de hiperaldosteronismo. Diagnóstico y tratamiento Si el médico sospecha que tanto la hipertensión como los síntomas relacionados están causados por el hiperaldosteronismo, puede medir los valores sanguíneos de sodio, potasio y aldosterona. Si estos últimos son elevados, puede prescribir espironolactona, un fármaco que bloquea la acción de la aldosterona, con el objeto de que se recuperen los valores normales. Por lo general, no se necesitarán pruebas complementarias. Cuando la producción de aldosterona es elevada, se examinan las glándulas suprarrenales para detectar un posible adenoma o un cáncer. Así mismo, son útiles la tomografía computadorizada (TC) o la resonancia magnética (RM), pero con frecuencia se debe practicar una cirugía exploratoria. Si se localiza un tumor, debe ser extirpado. Después de la extirpación de un adenoma simple, la presión arterial se estabiliza y en un 70 por ciento de los casos desaparecen los demás síntomas. Si no se encuentra ningún tumor y si la glándula entera es hiperactiva, no se logra controlar la hipertensión con la extirpación parcial de las glándulas suprarrenales, mientras que la extirpación completa lleva a una insuficiencia adrenal, lo que implica tratar al paciente durante el resto de la vida. Sin embargo, la espironolactona habitualmente controla los síntomas y existen fármacos para regular la hipertensión. En raras ocasiones, deben extirparse ambas glándulas suprarrenales. Cuidados de enfermería en el hiperaldosteronismo Se explorarán con regularidad los signos vitales, la ingesta y la excreción, el peso diario y los ruidos cardiacos y pulmonares. Se mantendrá una dieta rica en potasio y pobre en sodio. Feocromocitoma Un feocromocitoma es un tumor que se origina en las células cromafines de la glándula suprarrenal y causa una secreción excesiva de catecolaminas, hormonas poderosas que provocan hipertensión y otros síntomas. En aproximadamente el 20 por ciento de los casos de feocromocitomas las células cromafines crecen fuera de su ubicación normal en las glándulas suprarrenales. Sólo el 5 por ciento de los que crecen dentro de las glándulas suprarrenales son cancerígenos, pero, en los que crecen fuera, son cancerígenos el 30 por ciento. Los feocromocitomas se presentan en menos de 1 de cada 1 000 personas. Se manifiestan en varones o mujeres de cualquier edad, pero son más frecuentes entre los 30 y los 60 años. Los feocromocitomas son muy pequeños. En raras ocasiones causan síntomas por compresión u obstrucción y, por lo general, no se detectan en el examen físico. Sin embargo, incluso un pequeño feocromocitoma puede producir una cantidad sustancial de catecolaminas, y síntomas consiguientes. Las catecolaminas incluyen hormonas como la adrenalina, la noradrenalina, la dopamina, y la dopa, que aumentan la presión arterial. También desencadenan otros síntomas asociados con situaciones de riesgo que provocan ataques de pánico. Algunas personas con feocromocitoma padecen una afección hereditaria rara, la neoplasia endocrina múltiple, que las predispone a desarrollar tumores en varias glándulas endocrinas, como el tiroides, las paratiroides y las glándulas suprarrenales. Los feocromocitomas también aparecen en los pacientes que sufren la enfermedad de von Hippel-Lindau, en la que los vasos sanguíneos crecen anómalamente y forman tumores benignos (hemangiomas), y en los que padecen neurofibromatosis (enfermedad de Von Recklinghausen), que se caracteriza por el crecimiento de tumores carnosos sobre los nervios. Síntomas El síntoma principal del feocromocitoma es la hipertensión, que puede ser muy importante. La hipertensión es persistente en casi el 50 por ciento de los casos con esta afección. En el resto, ésta y los demás síntomas van y vienen, algunas veces desencadenados por la presión sobre el tumor, los masajes, los fármacos (como anestésicos y bloqueadores beta), los traumas emocionales y, en raras ocasiones, por la micción. Otros síntomas comprenden uno o más de los siguientes: frecuencia cardíaca acelerada y palpitaciones, sudación excesiva, ligeros mareos al levantarse, respiración rápida, acaloramiento, piel fría y húmeda, dolores de cabeza intensos, dolor de pecho y estómago, náuseas, vómitos, trastornos visuales, hormigueo en los dedos, estreñimiento y una sensación extraña de desastre inminente. Cuando estos síntomas aparecen de repente e intensamente, las personas experimentan un ataque de pánico. Diagnóstico Es difícil de confirmar porque casi la mitad de los pacientes no muestran más síntomas que una hipertensión persistente. Sin embargo, cuando la hipertensión se manifiesta en un paciente joven, es intermitente o se asocia a otros síntomas de feocromocitoma, se deben efectuar ciertas pruebas de laboratorio. Por ejemplo, el valor de ciertas catecolaminas se puede medir en las muestras de orina. Las pruebas como la tomografía computadorizada (TC) o la resonancia magnética (RM) facilitan la localización del feocromocitoma. También puede ser de utilidad la gammagrafía, técnica que utiliza la inyección de sustancias químicas radiactivas que se acumulan en los feocromocitomas; la localización de dichas sustancias radiactivas se realiza gracias a una cámara especial. Tratamiento Por lo general, el mejor tratamiento es la extirpación del feocromocitoma. Sin embargo, la cirugía con frecuencia se pospone hasta que el médico pueda controlar, con fármacos, la secreción tumoral de catecolaminas, dado que sus valores elevados pueden ser peligrosos durante la intervención quirúrgica. La fenoxibenzamina y el propranolol se administran juntos, siendo además frecuentemente necesarios la metirosina u otros fármacos adicionales para controlar la presión arterial. Si el feocromocitoma es un cáncer que se ha extendido, puede retrasar su crecimiento la quimioterapia con ciclofosfamida, vincristina y dacarbazina. Los efectos peligrosos del exceso de catecolaminas secretadas por el tumor se frenarán con la administración continuada de fenoxibenzamina y propranolol. Cuidados de enfermería en el feocromocitoma La enfermera debe realizar con gran apoyo emocional los controles neurológicos, de la presión arterial y la auscultación cardiaca. Se le darán al paciente instrucciones preoperatorias sobre la intervención quirúrgica, la medicación por vía IV y los sistemas de control hemodinámico. Se le demostrará la forma de toser, respirar profundamente, y hacer ejercicio con las piernas, etc. Se ayudará al enfermo a encontrar métodos para restablecer sus actividades y vida diaria, proporcionándole la información sobre dieta, ejercicio físico, fármacos, etc