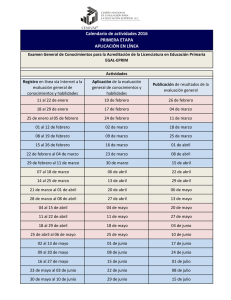
Desarrollo de incentivos para la Acreditación de los
Anuncio

Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Desarrollo de Incentivos para la Acreditación de Establecimientos de Salud de la Republica del Perú Hinostroza Atahualpa Alejandro Arturo Abril 2006 OPS Perú PE/CNT/0600029.001 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú INDICE Capitulo I: Experiencia de la Acreditación en el Perú .............................................................. 1 Revisión del Marco de la Acreditación en Salud .................................................................. 1 Garantía de la Calidad ...................................................................................................... 1 La Acreditación en Salud .................................................................................................. 2 El Proceso de acreditación ............................................................................................... 2 Los estándares de calidad de la acreditación ................................................................... 2 Mejoramiento continuo de la calidad y la acreditación MCC ............................................ 3 La atención centrada en el usuario ................................................................................... 3 Componente del sistema de gestión de la calidad en salud ............................................ 3 Revisión de la Experiencia de la Acreditación en el Perú .................................................... 4 Antecedentes .................................................................................................................... 4 El modelo de acreditación implementado ......................................................................... 4 El proceso desarrollado .................................................................................................... 5 Revisión de la Experiencia internacional, ............................................................................ 6 Aspectos importantes del desempeño hasta el año 2005 ................................................ 6 Valoración de la experiencia de la acreditación al año 2005 ............................................... 7 Lecciones aprendidas, .......................................................................................................... 9 Proceso de acreditación en la actualidad ........................................................................... 10 Estrategias clave del rediseño de la acreditación: .......................................................... 10 Capitulo II: Escenario para el desarrollo de Incentivos de la Acreditación ............................ 11 Entorno macro del sector salud .......................................................................................... 11 Reforma y crecimiento no inclusivo, con descentralización y pobreza .......................... 11 La reforma del sistema de salud en el Perú,, .................................................................. 12 Financiamiento del sistema de salud .............................................................................. 12 Organización del sistema de salud ................................................................................. 13 Provisión de los servicios de salud ................................................................................. 13 Los actores, del sistema de salud y del proceso de acreditación ................................... 16 Actores funcionales del proceso de acreditación ........................................................... 19 Macroprocesos relacionados con la Reforma y la Acreditación ..................................... 22 La gobernanza de los sistemas de salud ....................................................................... 24 Perspectivas en los actores ................................................................................................ 24 Salud como derecho público tutelar,, .............................................................................. 24 Ciudadanos con derechos y gestores del desarrollo, ..................................................... 25 Proveedores Integrados .................................................................................................. 25 El escenario económico normativo para el desarrollo y desempeño de los incentivos ......... 26 Contexto económico ........................................................................................................... 27 El mercado de servicios de salud, y los incentivos ......................................................... 27 Las particularidades de la producción de los servicios de salud: ................................... 27 Las fallas del mercado de Salud ..................................................................................... 28 La incertidumbre y la información en el mercado ........................................................... 30 La baja competitividad de los servicios de salud ............................................................ 30 La Regulación y el rol del gobierno en los mercados: ........................................................ 31 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 ii Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Capitulo III: El Desarrollo de Incentivos para la Acreditación ................................................ 32 El desarrollo del Sistema de Incentivos para la Acreditación............................................. 32 Definición ........................................................................................................................ 32 Tipos de incentivos ......................................................................................................... 33 Diseño de Incentivos para el Sector Salud. ....................................................................... 35 Principios en el diseño de los incentivos ........................................................................ 35 Criterios para el desarrollo de un sistema de incentivos ................................................ 37 Valoración de los mecanismos existentes en nuestro medio ............................................ 38 Experiencias dentro del sector........................................................................................ 38 Experiencias fuera del sector .......................................................................................... 39 Análisis de los mecanismos existentes en calidad en salud .......................................... 39 Rasgos específicos de los mecanismos existentes........................................................ 40 Capitulo IV: Sistema de Incentivos para la acreditación ........................................................ 44 Bono de Acreditación ............................................................................................................. 44 Componentes: ................................................................................................................. 45 Componente de Estructura del Bono de Acreditación .................................................... 46 Financiamiento del Bono de Acreditación ...................................................................... 52 Disponibilidad de los dispositivos del bono: ................................................................... 54 Beneficios que produciría el Bono de Acreditación ........................................................ 54 Beneficios en los actores ............................................................................................... 55 Incentivos y Ganancias del bono de acreditación .......................................................... 56 Componente normativo del Bono Acreditación .............................................................. 62 Medidas necesarias para incentivar la acreditación ........................................................... 67 1º) Aprobar la norma de acreditación en el marco del sistema de gestión de la calidad en salud .............................................................................................................. 67 2º) Evidenciar las ventajas del proceso de acreditación ............................................ 68 3º) Eliminar las barreras encontradas en el proceso previo ...................................... 72 4º) Fortalecer alianzas con los facilitadores de los Incentivos ................................... 73 5º) Regular el rol rector descentralizado y los subsectores ....................................... 74 6º) Fortalecer las capacidades de los prestadores de salud ..................................... 75 a) Desarrollar el modelo de los prestadores de salud .............................................. 75 b) Desarrollar capacidades sanitarias, sociales y ciudadanas ................................. 75 c) Fortalecer las capacidades estructurales de los prestadores .............................. 76 d) Fortalecer la rentabilidad social y desarrollar ciudadanía: ................................... 77 Desarrollar un marco de Regulación junto a los incentivos ............................................... 78 Importancia de la regulación ........................................................................................... 78 El marco regulatorio ........................................................................................................ 79 Patron y modalidades del proceso regulatorio ............................................................... 79 Los instrumentos de la regulación .................................................................................. 81 Modelos de regulación .................................................................................................... 82 Áreas críticas de regulación del sector salud ................................................................. 82 Aspectos específicos de regulación en salud ................................................................. 84 Mecanismos de interacción de actores del sistema de salud. ....................................... 87 Instrumentos normativos para la regulación ................................................................... 90 Experiencia nacional ....................................................................................................... 91 Bibliografia .............................................................................................................................. 92 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 iii Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Capitulo I: Experiencia de la Acreditación en el Perú Revisión del Marco de la Acreditación en Salud1 El desarrollo del proceso de la Acreditación en nuestro medio ha sido considerado como un primer momento de la reforma de salud que se pone a disposición de los usuarios para asegurar los servicios de salud dentro de un nuevo modelo de atención. El cual no debe suscribirse a una visión sobredimensionada de los procesos de atención, sino considerarlo como que es un componente necesario para la prestación de servicios de salud con calidad. En ese sentido contribuye al desarrollo del sistema de salud, al establecer un nivel garantizado de los servicios de salud a suministrar a los usuarios. Al permitir coberturar en forma suficiente las necesidades de atención de salud, que los usuarios traen según los riesgos existentes en nuestra realidad, ante un escenario caracterizado por los escasos recursos públicos disponibles. Este nuevo contexto se ve fortalecido en medio de procesos que vienen redefiniendo al sector, dentro del macroproceso de reforma del Estado y del Sector Salud, como son el aseguramiento público y la descentralización sectorial. Garantía de la Calidad2 Comprende acciones que se realizan para regular y consolidar el desempeño sanitario, en forma continua y cíclica, para que la atención prestada sea más efectiva y segura posible, orientada siempre a la satisfacción del usuario y en el marco de la normas del sistema. Implica asegurar que se genere, mantenga y mejore la calidad en los servicios de salud mediante procesos tales como: - Acreditación de los prestadores de salud Auditoría de la Calidad de Atención en Salud Evaluación de la Tecnología Sanitaria Mejoramiento Continuo de la Calidad Reconoce los avances en calidad en la práctica de las instituciones del sector, constatando la experticia significativa en el desarrollo de estos procesos. Para ello, se utilizará el mínimo de recursos necesarios, con el nivel más bajo de riesgo de lesiones adicionales o incapacidades consecuentes al tratamiento; obteniéndose la máxima satisfacción por los servicios recibidos, independientemente de que el nivel de atención sea primario, secundario o terciario, en un sistema local de salud” Donabedian apuntó que: “el termino garantía de calidad puede ser engañoso, ya que no siempre es posible garantizar un nivel dado de calidad. La conservación de la calidad o, mas optimistamente, la mejoría de la calidad son metas mas realistas”. Es una estrategia práctica de la gestión de la calidad que busca maximizar esfuerzos e intenciones del sistema de salud, como resultado del proceso de atención, para lo cual desarrolla instrumentos que enfatizan en lo siguiente: - Búsqueda de la conformidad en procesos y productos. Énfasis en el diseño de procesos y productos. Reconoce la necesidad de documentar las responsabilidades del proceso. 1 OPS: La garantía de calidad - Acreditación de hospitales para América latina y el caribe. Paganini y Moraes. Organización Panamericana de la Salud y Federación Latinoamericana de Hospitales. Enero 1992 2 R.M. Nº 768-2001-SA/DM, “Sistema de Gestión de la Calidad en Salud” Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 1 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú La Acreditación en Salud3 Es el proceso de evaluación externa periódica que tiene como propósito promover acciones de mejoramiento continuo de la calidad de atención y el desarrollo armónico de los servicios de un prestador de salud; se basa en la comparación del desempeño del prestador de salud con una serie de estándares óptimos y factibles de alcanzar, conocidos por los actores clave de la atención de la salud y formulados de manera consensuada con representantes involucrados en el quehacer de salud; y que se enfoca en la evaluación de elementos de estructura, de una amplia gama de procesos y de algunos resultados priorizados. Tiene como finalidad garantizar a los usuarios y al sistema de salud, que los prestadores de salud cuentan con los recursos y capacidades para brindar una atención de salud con calidad4, para así poder contribuir a mitigar las fallas atribuibles a los servicios de salud. Se trata de que los prestadores de salud opten por una entrega estandarizada de servicios de salud. Que en sus diversos componentes brinden garantías explícitas a los usuarios para que puedan utilizar los servicios con confianza y seguridad. La acreditación genera al prestador de salud una calificación que de manera pública evidencia la seguridad de los servicios de salud que esta brinda a los usuarios. El Proceso de acreditación Promueve el uso de buenas prácticas, apoya la competitividad de los prestadores de salud y proporciona información clara a los usuarios para que tomen decisiones adecuadas e informadas basadas en el conocimiento de los servicios de salud de calidad garantizados y se atiendan en los servicios de salud de los prestadores acreditados. Estimula que el prestador se someta a procesos de mejoramiento continuo de la calidad en todas sus funciones y procesos; el subproceso clave de la acreditación, es la evaluación 5, que facilita evidencia de como se encuentra el prestador ante los estándares de calidad definidos por el Sistema de Salud. La evaluación como función central de la acreditación, debe garantizar la transparencia y la credibilidad del proceso por la calidad técnica e instrumental, para que la medición permita la solidez de los resultados. Tiene tres fases: (1) la autoevaluación; (2) la evaluación por pares; (3) la evaluación externa. La autoevaluación, realizada por evaluadores internos y competentes; la evaluación por pares, realizada por evaluadores de una entidad similar a la evaluada; y la evaluación externa, mediante evaluadores externos especializados, que emite un Informe Técnico que se envía al Consejo Sectorial de Acreditación en Salud, nacional y/o regional, para que confiera la acreditación con una vigencia de dos años. Los estándares de calidad de la acreditación Son diseñados para fomentar el mejoramiento continuo de la calidad y, deben ajustarse periódicamente, para estar de acuerdo al escenario y a los actores de la acreditación. Tiene un alcance integral centrado en el prestador de salud y están basados en el enfoque de procesos, para permitir el mejoramiento continuo de dichos procesos y funciones evaluados. Los estándares se expresan en el instrumento de acreditación y guían la evaluación de los determinantes de la prestación de la salud que influye en la calidad de la atención de salud. Su aplicación está a cargo de equipos técnicos calificados de evaluadores previamente formados, controlados y evaluados, quienes realizan la evaluación, en sus distintas y continuas fases, de acuerdo a una metodología y periodicidad determinadas, a fin de permitir una evaluación continua de la calidad. 3 Garantía de la Calidad Acreditación de Hospitales Nydya Guardia Aguirre Anales de la Facultad de Medicina Universidad Nacional Mayor de San Marcos. 1999 Vol. 57, Nº 4 - 1996 4 Donabedian Avedis. La Calidad de la Atención Médica, La prensa Mexicana S.A. de C.V, México D.F. 1984 5 OPS-CINTEFOR. Irigoín María, Vargas Fernando. Competencia laboral en el sector salud. Capitulo 1: Evaluación basada en competencias. 2002. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 2 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Mejoramiento continuo de la calidad y la acreditación MCC Tiene como blanco la evaluación y gestión de los procesos, como herramienta de garantía de la calidad, representa el esfuerzo deliberado, sistemático y organizado de un equipo de trabajo para alcanzar mejores resultados en la atención a los usuarios. Utiliza métodos estadísticos y gerenciales para reducir la ineficacia, la duplicidad y el trabajo innecesario. La metodología de mejoramiento continuo, implica el desarrollo de un proceso permanente, a partir de la aplicación de los instrumentos de garantía de la calidad ya referidos 6. Este proceso puede ser monitoreado y dirigido desde el nivel nacional, pero debe sostenerse en el mayor involucramiento, experticia y madurez de los niveles regionales y locales 7 en un marco de una cultura de la calidad. La atención centrada en el usuario Todas las estrategias y mecanismos que se desarrollan en salud deben promover el desarrollo de la ciudadanía, mediante el contacto del usuario, para que la organización cumpla con las necesidades y supere las expectativas de éste. Para el éxito en la implementación del MCC es fundamental la orientación de la organización hacia los usuarios. Esta transición de los prestadores de servicios de atención de salud hacia el enfoque de satisfacer a sus usuarios, implica un compromiso continuo de la organización para hablar con ellos, entenderlos, traducir esas necesidades en productos y servicios y finalmente verificar si los resultados de la atención cumplieron con dichas expectativas. Componente del sistema de gestión de la calidad en salud8 Las políticas de salud han considerado como una de sus prioridades el mejoramiento de la calidad de la atención en salud reconociéndola como un derecho ciudadano. El MINSA, cuenta con un Sistema de Gestión de la Calidad en Salud vigente, que direcciona, articula e integra los esfuerzos que se desarrollan para el mejoramiento de la calidad en salud, con participación de los actores, en especial las unidades prestadoras. Constituye el marco de desarrollo de la calidad y del proceso de la acreditación de salud como una de las principales estrategias para la garantía y mejoramiento de la calidad. Su finalidad es garantizar a los usuarios y al sistema de salud, que los prestadores de salud cuentan con recursos y capacidades para brindar servicios de salud con confianza, seguridad y calidad. El Sistema establece que la calidad es un valor explícito de la cultura organizacional de las instituciones de salud. Contempla metodología y herramientas de la calidad desarrolladas en forma conjunta con usuarios, instituciones y sociedad, y existan las evidencias de mejoras sustanciales en la atención, percibidas con satisfacción por todos los actores. Ha establecido políticas de calidad relacionadas a las personas, a los trabajadores, a las unidades prestadoras de salud, a la sociedad y al Estado. En su desarrollo, comprende cuatro componentes: planificación, organización, garantía y mejoramiento e información para la calidad. 6 OPS-OMS Programas de Garantía de Calidad de la atención de salud. 31a sesión, 1998. Subcomité de planificación y programación del comité ejecutivo. 7 Tomado del documento de Sistema de Gestión de la Calidad en Salud, Perú, anexo R.M. Nº 768-2001-SA/DM. 8 Ibidem. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 3 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Revisión de la Experiencia de la Acreditación en el Perú9 Antecedentes El proceso de acreditación se inicia en el país, en junio de 1993, cuando el Ministerio de Salud, nombra la Comisión Interinstitucional Sectorial para la Acreditación de Hospitales (CISAH), conformada por diversas instituciones del sector. Una tarea desarrollada por esta comisión fue la elaboración de los instrumentos de acreditación: el Manual y Guía para la Acreditación de Hospitales aprobados mediante Resolución Ministerial de Salud el año 1996. Las normas y procedimientos aprobados definieron la autoridad que acredita, su carácter y periodicidad; asimismo establecieron las fases obligatorias, previas para la acreditación por el Ministerio de Salud. En total fueron nueve los hospitales, que superaron el proceso utilizando los instrumentos vigentes desde el año 1996. El modelo de acreditación implementado La Acreditación en el Perú a pesar de ser de origen público; en su concepción tuvo una orientación mercantilista, liberal que propugnaba el desarrollo del mercado de servicios de salud, en forma autónoma de la autoridad sanitaria. Consideraba esencial la existencia del marco competitivo para el mejoramiento del sistema, básicamente por dos aspectos: la mejora de la eficiencia y calidad de la atención. Se asumía que un marco competitivo ideal10,11 un producto de calidad determina el comportamiento del mercado, y que si se acompaña del mejor precio logrará captar una mayor porción de la demanda. Estimulaba el desarrollo de la competencia en el sector salud como incentivo intrínseco, que reconoce que los prestadores (públicos y privados) buscan recursos en el mercado de servicios de salud. A pesar de que entendía que el mercado de servicios de salud es un mercado imperfecto, y que es necesario contrarrestar o compensar las fallas del mercado, mediante normas o reglas necesarias a establecer por la autoridad reguladora, que debía acompañarla con la capacidad de vigilancia, para controlar la actividad y sancionar las malas prácticas, esto no fue desarrollado por la fragmentación en la condución del proceso de acreditación. Otro aspecto sustantivo consistía en incluir la presencia de un agente externo como tercer actor, a cargo del subproceso de evaluación externa y de la calificación de los prestadores de salud. En este modelo aplicado no se considero la fragmentación y segmentación del sector salud, ni la diversidad de las redes de los prestadores de servicios de salud, incluso dentro del mismo subsector público. Esta actitud tampoco entendió la situación de pobreza individual, social e institucional que venia afectando a la población y al país, y que influía de manera significativa en las capacidades institucionales de los prestadores de salud en todos los niveles de atención y complejidad, debido a los escasos recursos para invertir en el subsector público MINSA12. Además de sobredimensionar las capacidades de la demanda, cuya población que atiende se encuentra debajo de la línea de pobreza, como dinamizador del mercado de salud y como fuente de recursos del subsector público MINSA 13. 9 Carbajal, Cosavalente y Santos. Compendio de la propuesta de acreditación de servicios de salud. Actualización de la norma de Acreditación de Hospitales. Producto 2. febrero 2006. Perú. Consultoría MINSA. 10 Arrow, K. La incertidumbre y el análisis del bienestar de las prestaciones médicas, American Economic Review 1963.Development and operation policy, HRO Working Papers. 11 Si el marco competitivo funciona, produce efectos en términos de eficiencia y calidad, y los agentes toman, las acciones necesarias para reducir costos sin afectar la calidad fijada. El agente que no mejore costos incurre en pérdidas porque no puede transmitirlas pues el precio está dado, estos son axiomas habituales del comportamiento del consumidor ó del productor, que corresponden al segundo teorema de la economía del bienestar. Restricciones al comercio de servicios de salud. Rangel Palomino Alejandra. Documento 267, septiembre 2004. Archivos de Economía, Dirección de Estudios Económicos, Departamento Nacional de Planeación. Colombia 12 Tema que además no era prioritario, hasta que el Banco Mundial, promueve la necesidad de invertir en salud, es estrictamente necesaria para lograr mejoras sostenibles en la lucha contra la pobreza. 13 Ley General de Salud, N° 26842, titulo preliminar, artículo VIII. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 4 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú El proceso desarrollado14 La Acreditación en el Perú se caracterizó por su origen público, su pobre desempeño, marginal al sector, sin compromiso de la autoridad sanitaria, y con escasos beneficios reales para los actores beneficiarios del proceso. Orientado a hospitales de alta complejidad, ajenos a los prestadores de salud que pertenecen a la red pública del Ministerio de Salud. Es un acto de regulación sanitaria, que el Estado ha implementado en las entidades que proveen servicios de salud. Esta función rectora, es competencia del gobierno 15, y es ejercida mediante la Autoridad Sanitaria. Su propósito es definir e implementar las acciones públicas para satisfacer y garantizar, en el marco del modelo de desarrollo nacional adoptado, las necesidades y aspiraciones en salud del conjunto de los actores sociales 16. Durante ese proceso solo el 1.9% de los hospitales lograron acreditar, y algunos hospitales públicos realizaron la autoevaluación inicial y elaboraron un plan de mejoramiento continuo de la calidad. Entre los que lograron acreditar, ellos superaron la evaluación externa realizada por un Organismo de Certificación Autorizado, OCA 17, que emitía un certificado de conformidades, que luego servía como sustento para la emisión de la Resolución Ministerial de Acreditación a cargo del Ministerio de Salud. Encontramos que la lógica de mercado que orientaba al proceso, termino por subordinar las evaluaciones externas realizadas. Resultados del proceso - Baja cobertura del proceso, 1.9% de todos los prestadores hospitalarios 18, en total fueron nueve, varios hospitales del MINSA realizaron la primera fase de autoevaluación. Hospitales Acreditados: Hospital Nacional del Sur- EsSalud Arequipa Hospital de Yanahuara- EsSalud Arequipa Hospital Central FAP - Hospitales Autoevaluados: Hospital Rebagliati Hospital Sergio Bernales Hospital Cayetano Heredia Hospital Regional de Chimbote Hospital Regional de Arequipa Alta deserción de los acreditados. Solo un tercio de los acreditados continuo hasta la tercera acreditación, estos hospitales pertenecen a la Southern Perú Corporation. En la segunda vez 64% del total de acreditados abandonaron y en la tercera vez 25% del total de los quedaron. Una evidencia de que algo sucedía en el proceso, su marginalidad, su desinterés y su alejamiento del proceso Tabla 1: Cobertura del proceso de acreditación en el Perú, años 2000-2005 Acreditados primera vez segunda vez tercera vez Número 09 04 03 % 100 36 33.3 Fuente: Expedientes Acreditación DECS-MINSA - Alta deserción de los organismos certificadores, comenzaron siete con autorización del INDECOPI, de las cuales dos fueron “preferidas” por los prestadores, y en el año 2005, solo queda una autorizada para funcionar. 14 Carbajal, Cosavalente y Santos. Sistematización y Compendio de la propuesta de acreditación de servicios de salud. Actualización de la norma de Acreditación de Hospitales. Producto 1 y 2. febrero 2006. Perú. MINSA. 15 Ley General de Salud (Ley Nº 26842). Lima, julio de 1997. 16 OPS. Marco conceptual e instrumento metodológico de la función rectora de la autoridad sanitaria nacional. 2004, p.7 17 Las OCAs se encontraban reguladas y vigiladas por el INDECOPI, quienes tenían la competencia de autorizar su funcionamiento sujeto a condiciones previamente reguladas. 18 Desde la primera Resolución Ministerial de Acreditación para la Clínica Ricardo Palma de Lima, y la última para los Hospitales de EsSalud, el 2001, existían 483 hospitales en el sector salud en el Perú. Fuente: MINSA, Oficina General de Estadística e Informática. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 5 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Resumen de la evolución de las Ocas, años 1997-2005 Ocas Autorizados por INDECOPI Contratadas por prestadores Autorizada en la actualidad Número 07 02 01 Fuente: INDECOPI - Inexistencia de registro de control de desempeño de las certificadoras por INDECOPI - Inexistencia de registro MINSA de experiencias de autoevaluación, no existe una base de datos en el sector salud que las contenga. Debido a que no se asignaron funciones clave del proceso de acreditación del sistema de salud. Revisión de la Experiencia internacional19, 20 Entre la experiencia internacional relevante encontramos que la acreditación en salud ha acompañado la mayor parte de los procesos de reforma de los sistemas de salud, como mecanismo de garantía de la calidad de los servicios de salud que se debe brindar a los usuarios. En esta revisión podemos encontrar que el proceso de acreditación, ha sido el proceso pionero de la calidad en salud, y que al afianzar mecanismos regulatorios del proceso de prestación de los servicios de salud, esta ha traído consigo otros elementos, que posteriormente han adquirido dimensiones propias y posibilitado avanzar hacia sistemas de gestión de la calidad o sistemas integrales de gestión orientados a la calidad. Estas experiencias han permitido el desarrollo de las metodologías y herramientas de la calidad, como las de mejoramiento continuo de la calidad tanto en la prestación de los servicios como en la gestión sanitaria. Aspectos importantes del desempeño hasta el año 2005 Nivel nacional (1) Respaldo contradictorio del sector afecta la credibilidad del proceso: la acreditación generó motivos sinérgicas con la calidad y fue usada como ventaja competitiva, que se vio afectada por el respaldo sectorial para los que no cumplieron con el proceso; caso EPS. (2) Marginación del MINSA afecta la sostenibilidad técnica del proceso: las funciones operativas relacionadas con la sostenibilidad técnica del proceso no fueron oficialmente asignadas dentro del MINSA; (3) Orientación hospitalaria limita los alcances del proceso: La construcción del proceso fue altamente participativo desde sus inicios y centrado en el nivel hospitalario. (4) Escasez de incentivos extrínsecos diferenciados afecta el proceso: la escasez de incentivos extrínsecos diferenciados –disponibles en un subsector- fue un determinante de la baja aceptabilidad por parte de los prestadores. (5) Agente lucrativo con mercado reducido afecta calidad del proceso: la inclusión de un tercer actor privado lucrativo para la evaluación externa originó distorsión del proceso por la gran variabilidad de los precios y por la calidad de las evaluaciones realizadas. 19 Carbajal, et al. Op.citada. CGH, CCHSA, Qualimed. Proyecto Garantía de la Calidad. Reporte Final Revisión Internacional de Experiencias de Acreditación de Organizaciones de Prestación de Servicios de Salud, 2000 20 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 6 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Nivel Internacional (1) Mejor regulación estatal y sectorial, mejora la acreditación: Se ha encontrado que cuando más elementos regulados hay es mejor el resultado del proceso de acreditación. En los procesos autorregulados que el desempeño ha sido variable. (2) Competencia con incentivos, mejora la acreditación: En lugares donde los prestadores compiten por recursos, la presencia de incentivos 21 mejora el desempeño de la acreditación: los resultados son mayores. (3) Fragmentación a pesar de los incentivos, afecta la acreditación: la fragmentación de los sistemas de salud, con la existencia de múltiples criterios de asignación de recursos, afecta el impacto de los incentivos no mejorando la acreditación. (4) Mejor capacidad del agente22, mejora la acreditación: la efectividad mejora cuando las funciones de acreditación están concentradas en un agente, y dispone del financiamiento necesario del sistema de salud reformado. (5) Descentralización sin normatividad adecuada, afecta la acreditación: el desempeño es pobre en sistemas descentralizados de salud por la legislación inespecífica, la acción gremial, se encuentra baja cobertura; numerosos evaluadores, procesos y estándares, con costos de evaluación muy variables. (6) Manejo de Estándares en función de los prestadores, afecta la acreditación. Valoración de la experiencia de la acreditación al año 2005 El escaso desempeño del proceso de acreditación de la republica del Perú, fue ocasionado por las propias condiciones del sector salud, por la falta de mecanismos económicos financieros y de mercado, por los escasos recursos para pagar por el proceso, el mismo que no garantizaba mayores ventajas comparativas en relación a quienes no acreditaban. Este aspecto esta relacionado a la pobre evaluación del escenario previo a la acreditación. En países con baja regulación e informalidad, el marco competitivo no es ideal y los agentes buscan maximizar su utilidad, independiente de su efecto sobre la calidad y la eficiencia. Los actores del proceso expresaron que el motivo para acogerse al proceso de acreditación hospitalaria fue la oportunidad de contar con una norma y la necesidad de sentir la medición como punto de encuentro o apertura a otros procesos de garantía y mejora de calidad. El error radico en que al surgir la norma, se le sobrecargo de mecanismos de regulación relacionadas a temas de habilitación y categorización, afectando los estándares de calidad. Este proceso anterior resultó engorroso y centrado en la verificación de conformidades de infraestructura, equipamiento, documentación y disponibilidad de recursos humanos. Cuando este proceso se inició era la única herramienta vigente, para garantizar la calidad de la atención de la salud y no existía un sistema nacional de gestión de calidad. Estimuló como iniciativa las autoevaluaciones, los procesos de mejora continua que determinaron al cambio organizacional; al inicio hubo rechazo a las mediciones y a los evaluadores, debido al desconocimiento de los objetivos de la evaluación en la población hospitalaria por falta de información y sensibilización previa. 21 En estos países se utilizaron como incentivos la mejor asignación desde el financiador o de prestigio para captar la mayor preferencia de los usuarios, y en ciertos casos la forma mixta. No se revisaron los aspectos como equidad y la fragmentación del sistema de salud. Op. Citada CGH, CCHSA, Qualimed. Proyecto Garantía de la Calidad. 22 El tercer actor funciona mejor si además cuenta con mejor disposición de recursos, como es el caso de los países con alto gasto per cápita en salud. En esas experiencias el tercer actor es entendido como una agencia, y tiene todas las funciones del proceso de acreditación. Carbajal, Cosavalente y Santos. Sistematización y compendio de la propuesta de acreditación de servicios de salud. Actualización de la norma de Acreditación de Hospitales. Producto 1 y 2. febrero 2006. Perú. MINSA. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 7 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Facilitadores Proceso Acreditación de Barreras MCC 1.9% Hospitales acreditados 0.66% pasaron la 3ª. Acreditación 2/7 fueron las OCAS utilizadas 1/7 de las OCAs siguen vigentes Cultura de Calidad Facilitadores Flujo marginal del cambio del proceso de Acreditación: 1997-2005 El sector privado utilizó al inicio la condición de acreditado como ventaja competitiva en los contratos de servicios incentivados por la norma de las EPS que expresaba que era necesario estar acreditado para establecer relaciones contractuales con las EPS 23. La posterior emisión de la Constancia de Cumplimiento de Criterios Mínimos, evidenció la falta de compromiso sectorial y mostró que la acreditación no era obligatoria para contratar con las EPS. Este cambio afectó las oportunidades de los organismos certificadores frente al reducido mercado de prestadores 24, y este respondio con gran variabilidad en los precios de las evaluaciones externas. Esta situación terminó por mellar la imagen de los servicios prestados por los certificadores; para que luego de negociaciones con los prestadores redujeran más los precios, afectando al final la calidad técnica del subproceso (ausencia de evaluadores pares, evaluadores únicos, etc.). Como se puede apreciar, el proceso de acreditación como proceso de cambio, tuvo muchos desaciertos y errores que principalmente radican en la valoración inadecuada de la situación de salud y de la realidad nacional, y la implementación descontextualizada de una estrategia de garantía de la calidad. En medio de un proceso de reforma liberal, ideologizado y en un entorno sanitario centrado en implementar acciones sanitarias relacionadas a la salud colectiva. En ese entonces la salud pública individual se encontraba bajo el proceso en perspectiva del aseguramiento público, que también afectaba la adecuada relación entre los actores del sistema en relación al mercado e incluso la misma actitud proliberal del Estado frente al mercado de servicios de salud que oscilaba entre intervenir y regularla, esperar que las organizaciones sanitarias se autorregulen, o dejar a que las fuerzas del mercado encontraran su equilibrio y se regularan entre si. 23 Ley Nº 26790 de Modernización de la Seguridad Social en Salud y DS. N° 009-97 SA, que aprueba el Reglamento de la Ley Nº 26790 Instituciones creadas como “las empresas e instituciones públicas o privadas distintas del IPSS, cuyo fin es prestar servicios de salud, con infraestructura propia y de terceros”. Art. 13°. 24 En 1999, de 465 instituciones hospitalarias, 113 pertenecen al MINSA. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 8 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Lecciones aprendidas25,26 Todos reconocen que el MINSA como órgano rector, regulador y normativo debe asumir el liderazgo del proceso, para constituirse en el centro del desarrollo de la experiencia a nivel nacional. Constituye una fuente importante el documento de Carbajal et al 27, donde se recogen las lecciones aprendidas y las implicancias para el proceso de acreditación en el Perú. La experiencia vivida a nivel nacional e internacional mostrada nos permite extraer una serie de lecciones aprendidas del contexto, caracterizado por la baja operatividad del proceso de acreditación, que se debió a: (1) Ausencia de puertas de entrada al sistema de salud en el país. Se debe evaluar la necesidad de generar puertas de entrada en el subsistema público, para que permita madurar el proceso de acreditación. (2) La autoridad sanitaria debe promover incentivos diferenciados: resulta útil en sistemas fragmentados y deben ser promovidos por la autoridad sanitaria. Los incentivos deben ser para que los prestadores que acrediten, diferenciados en el Seguro Integral de Salud, el Seguro Obligatorio de Accidentes de Tránsito, para el sistema de EPS y de EsSalud. Los prestadores no cuentan con recursos para costear evaluaciones externas si no existen incentivos sistémicos disponibles, sostenibles para la aceptabilidad del proceso. (3) El diseño de incentivos debe contemplar la competencia, y la fragmentación: cuando los prestadores compiten por recursos, el desarrollo de incentivos mejora el desempeño de la acreditación, por la mejor asignación financiera, la preferencia de los usuarios, o de forma mixta; cuando hay fragmentación es necesario uniformizar los criterios de asignación de recursos entre los actores del subsector público. (4) Considerar tercer actor no lucrativo debe ser una posibilidad abierta al futuro: Un actor con una lógica de mercado, en un mercado reducido no facilita la operatividad; se debe vislumbrar que sea no lucrativo, con competencias y capacidades necesarias para la calidad, operatividad y la efectividad de la evaluación del proceso de acreditación. (5) Sistema público de acreditación dependiente de la autoridad sanitaria: El rol, financiamiento y la estructura de un sistema público, dependiente de la autoridad sanitaria, representa menores costos y más posibilidades de desarrollo del proceso de acreditación. (6) Actualizar la norma sobre acreditación al nuevo contexto: Es preciso contar con instrumentos legales, coherentes y de aplicación única para mejorar el desempeño y poder cumplir con el propósito del sistema de acreditación. Los estándares deben tener en cuenta los modelos de gestión/atención existentes en el sistema de salud. (7) Liderazgo del sector contribuye a la sostenibilidad del proceso: la acreditación debe ser acompañada del liderazgo del sector; y las funciones clave relacionadas con la sostenibilidad técnica del proceso deben ser asignadas dentro del MINSA. (8) Mejorar la regulación sectorial para mejorar la acreditación: la autoridad sanitaria, debe ejercer su rol en la regulación para que mejore el desempeño de la acreditación. 25 Carbajal, et al Op. Citada Producto 2. febrero 2006. Perú. Consultoría MINSA. CGH, CCHSA, Qualimed. Proyecto Garantía de la Calidad. Reporte Final Revisión Internacional de Experiencias de Acreditación de Organizaciones de Prestación de Servicios de Salud, 2000 27 Carbajal, et al Op. Citada Producto 1. febrero 2006. Perú. Consultoría MINSA. 26 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 9 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Proceso de acreditación en la actualidad28 La experiencia revisada demuestra que la acreditación es un proceso dinámico en evolución que se adapta a la realidad de salud donde se implementa. Asume los siguientes principios: (1) alcance universal –todos los niveles de atención y complejidad, tanto públicos como privados, debe demostrar a la sociedad capacidades óptimas de calidad; (2) aplicación nacional –proceso único se maneja en los distintos niveles de autoridad sanitaria según competencias y funciones; (3) gradual – como proceso dinámico debe someterse a ajustes periódicos que expresen una adecuada interrelación con los diversos agentes del sistema de salud. Debe desarrollarse en el marco de la descentralización, con funciones, responsabilidades y roles explícitos que aseguren compromisos, integridad y autonomía, que posibilite la sostenibilidad del proceso en el tiempo. En la actualidad el proceso se encuentra en fase de validación, y viene asumiendo el reto de evaluar en condiciones controladas el desarrollo del proceso, para ver los ajustes necesarios frente a las variables del nuevo escenario sanitario, originado por la descentralización. El proceso, debe ser dinámico, flexible y estructurado, estar en constante revisión para facilitar las adaptaciones necesarias para su posterior desarrollo. Debe contemplar las siguientes características: (1) proceso único, de aplicación nacional; (2) modelo público con funciones compartidas; (3) delegación de funciones a entes sectoriales; y, (4) estándares diferenciados: de aplicación única y específica. Estrategias clave del rediseño de la acreditación: 1. establecer a nivel sectorial y descentralizado un órgano especializado de acreditación, que confiera la acreditación; que promueva la participación social en todas las fases. 2. Gestionar que el IDREH fortalezca la función de desarrollo de capacidades en los prestadores acreditados; 3. El proceso operativo debe realizarse por redes y microrredes de salud del primer nivel de atención; con dos tipos de estándar para todos los niveles de complejidad: genéricos y específicos; y los niveles de calificación y la condición de “acreditado” esta condicionado al cumplimiento de los estándares y al tiempo de absolución fijado. 4. en relación al subproceso evaluación, estas deben - incluir la autoevaluación, en los Planes Operativos Anuales-POA, en forma obligatoria para todos los prestadores públicos; - incluir la evaluación por pares, como segunda fase, voluntario, a cargo de evaluadores contratados por la autoridad sanitaria nacional y descentralizada; - trasladar la evaluación externa, como tercera fase, de carácter voluntario, a agrupaciones de evaluadores expertos; 5. posibilitar el financiamiento público del proceso, manejado en un Fondo Intangible cuyo uso y destinos estén regulados previamente; se debe a la vez contribuir con el financiamiento de incentivos explícitos, tanto intrínsecos como extrínsecos, para los prestadores de servicios de salud que acrediten 6. instituir el manejo de la información del proceso: la reserva de los resultados de la autoevaluación y la evaluación por pares –compartida con fines institucionales; y, el uso público de la evaluación externa que termina en la acreditación; 28 Carbajal, et al op. Citada Producto 4 y 5. febrero 2006. Perú. Consultoría MINSA. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 10 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Capitulo II: Escenario para el desarrollo de Incentivos de la Acreditación Entorno macro del sector salud Reforma y crecimiento no inclusivo, con descentralización y pobreza El desempeño económico del país, ha sido bueno desde el punto de vista macroeconómico con más de 56 meses de crecimiento económico y baja inflación, expresado en el aumento del PBI real por habitante, que paso de US$ 2.050 (el 2001), hasta US$ 2.670 en el año 200529. Hasta 2006, el crecimiento económico ha sido sostenido y se sustentó en la disciplina fiscal y monetaria, el crecimiento de las exportaciones de 7,000 millones US$ el 2001 hasta 16,500 millones US$ el 2005; el incremento de la recaudación tributaria a 13.8% en mayo del 200530, y el discreto crecimiento de la inversión social. La política social del gobierno mostró una tendencia creciente del gasto social del PBI desde 3,9% en el año 1993, al 7,9% en el año 2000 (US$ 91,3 a 180,2 per cápita). Entre 1997 y el 2000, la concentración del ingreso, expresada por la razón entre el ingreso del quintil superior y el quintil inferior de la población, aumentó de 4,9 a 7,8. Mientras que a partir del 2001 la razón existente entre los ingresos del quintil superior e inferior de la población se redujo de 23.95 veces a 22.18 veces en el 2004. Persiste los problemas de desigualdad y estratificación ocasionados por una de sus causas que es la falta de empleo adecuado; a fines del año 2001 el 7,8% de la PEA estaba desempleada, 47,6% subempleada y 44,6% adecuadamente empleada. La pobreza nacional se ha reducido en 5.84% a predominio de la pobreza extrema que se ha reducido en 21.31%, y el incremento de la pobreza no extrema en 6.58%, de las zonas urbanas de Lima y Callao. Los mapas de pobreza elaborados en los últimos años muestran que la personas en pobreza se concentran en regiones y provincias mayoritariamente rurales de la sierra y selva del país. Evolución de la pobreza nacional Población en pobreza 1991 2001 2004 Pobreza nacional 57,4% 54,8% 51.6% Pobreza 30,6% 30,4% 32,4% Pobreza extrema nacional 26,8% 24,4% 19.2% Fuente: INEI. ENAHO 2001-2002, 2003 y 2004 En el Perú se encuentra en marcha el proceso de descentralización, que ya cuenta con el marco normativo tanto a nivel nacional, regional y local. En esta fase de implementación ya se han constituido las regiones, inicialmente abordados como ex departamentos, que deben posteriormente constituirse en macro regiones o regiones propiamente dichas. Coordinadas por la Presidencia del Consejo de Ministros – PCM, mediante el Consejo Nacional de Descentralización - CND, se viene realizando el proceso de transferencia y desarrollo de capacidades y competencias regionales, que tiene un cronograma concreto. En el sector salud, este proceso descentralización se encuentra en desarrollo y ya se han trasladado varias competencias sectoriales a nivel descentralizado a las direcciones regionales de salud, sobre todo de aquellas que se realizan a nivel dentro de las regiones. 29 30 Crecer y Construir. Kuczynski Pedro Pablo. Editorial EPENSA. Perú.2006. Cap.IV Energía y Minas. Pp 80 Crecer y Construir. Op. Cit pp 40 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 11 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú La reforma del sistema de salud en el Perú31,32,33 La reforma ha sido pensada como un proceso político en que los actores tienen un peso central. En la actualidad hay experiencias para caracterizar el proceso de reforma desde la perspectiva de sus actores, con indicadores de gobernanza 34 tomando como trazadores la descentralización, los cambios en el financiamiento, y en la capacidad de influencia en la conducción de políticas y programas de salud pública. A partir de 1995, se vienen implementando olas de reformas en el Estado y el sector Salud. En el sector se desarrolló en el Ministerio de Salud (MINSA) y en menor medida en el sistema de seguridad social. En 1997 se promulga la Ley General de Salud, que reconoce al Estado la responsabilidad de proveer servicios de salud pública y promover las condiciones que garanticen una adecuada cobertura de salud a la población en términos de seguridad, oportunidad y calidad, así como intervenir en la provisión de servicios de atención médica según principios de equidad, y promover el aseguramiento universal y progresivo de la población 35 para lo que se publica la Ley de Modernización de la Seguridad Social en Salud36, cambiando en 1999, por razones políticas la denominacióndel Instituto Peruano de Seguridad Social (IPSS) al de Seguro Social de Salud (ESSALUD). El 2001, se realiza una evaluación nacional del desempeño del sector salud y de las necesidades de su reforma, que recoge sus propuestas en el Informe Final 2001; que luego daría origen a los “Lineamientos de política sectorial 37 periodo 2002-2012 y a los principios esenciales del plan estratégico sectorial del quinquenio agosto 2001-julio 2006”. Estos lineamientos disponen (a) La creación del sistema nacional coordinado y descentralizado de salud, (b) La extensión y universalización del aseguramiento en salud, (c) La promoción de la salud y la prevención de la enfermedad, (d) El desarrollo de los recursos humanos con respeto y dignidad, (e) El desarrollo de un nuevo modelo de atención integral en salud, (f) El financiamiento interno y externo orientado a los sectores más pobres de la sociedad, (g) El suministro y uso racional de medicamentos, (h) La democratización de la salud, (i) La modernización del MINSA y (j) El fortalecimiento de su rol de conducción sectorial. Al año 2006 se ha modificado por segunda vez en este gobierno la organización y funciones del Ministerio de Salud, en el marco de la descentralización que redefine el ámbito, competencia, finalidad y organización del Ministerio y de sus órganos y organismos descentralizados, nacionales y regionales y sus órganos desconcentrados. Financiamiento del sistema de salud El gasto total en salud del Perú fluctúa entre 4,6% y 4,8% del PBI, por debajo del promedio latinoamericano de 7,3%, y con un nivel similar a los países del sub-Sahara y norte de África. Se estima en alrededor de US$ 2,523 millones, cantidad significativa para un país con las restricciones económicas como el Perú 38. 31 Indicadores de Gobernanza en el sistema de salud de México a partir de la reforma. Arredondo López y Emanuel Orozco Núñez. Centro de Investigación en Sistemas de Salud, Instituto Nacional de Salud Pública, México. 2004 32 Un nuevo informe de la OMS reclama un enfoque nuevo e innovador de las investigaciones sobre sistemas de salud. Noviembre 2004. Ginebra OMS 33 Carbajal, et al op. Citada. febrero 2006. Perú. Consultoría MINSA. 34 La gobernanza estudia las políticas de salud e identifica los mecanismos que permiten transformar los principios bajo los cuales se articula la sociedad civil para atender de manera incluyente las prioridades en salud con una organización descentralizada y participativa. Baris E. Reforming health care in Canadá: current issues. Salud Pública de México 1998; 40:276-280. 35 Ley General de Salud, Ley Nº 26842, en el titulo preliminar. 36 Ley de Modernización de la Seguridad Social en Salud flexibilizó el monopolio público en la provisión de la atención médica de los asegurados al Seguro Social de Salud, permitiendo la libertad de afiliación de los asegurados a proveedores privados denominados Entidades Prestadoras de Servicios de Salud para atenciones de capa simple o de baja complejidad. Este cambio se debió a la posible candidatura de Castañeda a la presidencia, que al frente del IPSS, realizó una gestión eficiente y moderna, logrando una alta aceptación entre los asegurados. 37 Ministerio de Salud: Lineamientos de política sectorial para el período 2002 – 2012 y principios fundamentales para el plan estratégico sectorial, 2001 – 2006. Lima, 2001. 38 Guzmán, A. Análisis Comparativo de Modelos de Aseguramiento Público y Propuesta de un Sistema Solidario de Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 12 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Este gasto es regresivo, y afecta en mayor medida a la población por debajo de la línea de la pobreza. Del total del gasto en salud, sólo el 23% corresponde al gasto público que equivale al 2,8% del PBI. El mayor gasto está dado por los hogares con el 39% 39; de este "gasto de bolsillo" cerca de un 50% se destina a la compra directa en farmacias y otro tanto es asumido al cuidado en el hogar y en la atención de los enfermos. El gasto público es poco eficiente al estar fragmentado en una serie de instituciones que conforman cuatro subsistemas de salud que interactúan muy débilmente entre sí, permitiendo que existan a la vez personas no atendidas y capacidad instalada ociosa. La distribución del gasto público en salud según institución prestadora expresa el valor diferenciado de la salud: el MINSA gasta el 27,9% para el 65% de la población, ESSALUD el 25,1% para el 27% y el sector privado el 18,6%40 para el 6% de la demanda atendida. Organización del sistema de salud El sistema de salud en el Perú es un sistema fragmentado y segmentado en diversos subsectores de salud, que han desarrollado estructuras funcionales organizadas para la satisfacción de las necesidades de salud de su población adscrita. Estos subsectores regulan, dirigen y gestionan sus instituciones, asignan el financiamiento disponible, brindan prestaciones de salud según esquemas de cada modelo de atención, y dan cuenta de su desempeño dentro de los límites de institución. La función de rectoría, la desarrolla el órgano rector del sector, que es el Ministerio de Salud (MINSA), todas las demás la realizan los subsectores. El sistema de salud está caracterizado por la profunda falta de integración entre los actores de los diferentes subsectores41. En realidad no encontramos un solo sistema de salud, sino cuatro sistemas sanitarios, que han avanzado en el proceso de reconocimiento de la rectoría y la articulación. En particular el actual sistema de servicios de salud, no ha podido demostrar su efectividad para toda la sociedad, en la mejora del estado de salud nacional y regional, pero encontramos una cierta eficacia en el uso de los recursos, habiendo mejorado la equidad en el acceso y en el financiamiento y en la cobertura de atención de las personas afiliadas al aseguramiento público de salud. Es aún un tema pendiente el desarrollo de la calidad y de los diferentes mecanismos de garantía; el modelo de atención en proceso de desarrollo y el modelo de gestión sanitaria. Por un lado, el Ministerio de Salud; por otro, el Ministerio de Trabajo con EsSalud, luego el Ministerio de Defensa con las sanidades del Ejército, Marina y Aviación, y por último, el Ministerio del Interior con la sanidad de la Policía, todas con sus propios sistemas administrativos. A ello hay que agregar a los gobiernos regionales que tendrán a su cargo los establecimientos del sector salud de su región. Esta segmentación además de cuadruplicar las inversiones, genera conflicto y desorden normativo, genera subsidios cruzados e incrementar la inequidad, no permite contar con un solo fondo público que permita diversificar el riesgo, y de esa manera ordenar la cobertura y ser menos onerosa para el tesoro público que coberturas institucionales para poblaciones pequeñas. Provisión de los servicios de salud El Ministerio de Salud atiende a la población más necesitada que no cuenta con seguro social; Essalud da cobertura a los trabajadores del sector formal y sus dependientes; y las sanidades de las Fuerzas Armadas y la Policía Nacional atienden a sus trabajadores y familiares directos. Además, funciona el subsector privado, donde se concentra menos del Seguridad Social en Salud. ForoSalud, CIES, 2003, Lima. 39 MINSA-OPS. Base de Datos de Cuentas Nacionales en Salud 1995-2000. 40 Petrera, Margarita. Financiamiento en salud. En: Arroyo, J (ed.): La salud peruana en el siglo XXI, CIES, 2002, pp. 87-139. 41 Madies, C.V. et al. Aseguramiento y cobertura: dos temas críticos en las reformas del sector de la salud. Revista Panamericana de Salud Pública, 8(1/2), 2000. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 13 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú 4% de la población total. La desarticulación del sector público 42 genera múltiples problemas de inequidad, ineficiencia y duplicidad. Cada subsector está constituido por un grupo de instituciones que tiene un modo distinto de entender y manejar este contexto, por lo que proponer mecanismos específicos para cada actor es complejo, por la diferencia lógica operativa. Esta situación incide en estos procesos de cambio43, en la funcionalidad del sistema de salud y en los resultados de la inequidad del acceso y calidad de los servicios de salud. Lugar de Atención para quienes consultaron 44 Lugar de Atención Porcentaje Quintil de ingreso I II III IV (más pobre) TOTAL 100.0% 100.0% 100.0% 100.0% 100.0% MINSA 52.1% 67.4% 57.2% 59.9% 47.8% ESSALUD 17.9% 11.7% 15.0% 18.4% 20.8% FFAA / PN 1.0% 0.5% -1.1% 1.3% Privado con fines de lucro* 10.0% 0.4% 7.5% 3.3% 11.9% Privado sin fines de lucro** 3.9% 7.7% 4.7% 3.5% 4.0% Farmacia/ botica 9.5% 9.0% 11.2% 8.4% 9.0% Vivienda particular 4.2% 3.0% 2.9% 4.6% 4.0% Otros 1.3% 0.4% 1.6% 0.8% 1.1% V (más rico) 100.0% 39.5% 20.0% 1.5% 19.5% 1.9% 9.9% 5.5% 2.3% Fuente: MINSA/OPS: Base de datos del estudio de utilización de servicios de salud en el Perú, 1985 2000. *Privado con fines de lucro: clínica o consultorio particular. **Privado sin fines de lucro: centro o puesto de salud de parroquias, ONG o comunitario. Subsector Público El subsector público comprende el MINSA, la seguridad social (EsSalud) y la sanidad de fuerzas armadas y policía nacional; concentra 51 % de hospitales, 69% de centros y el 99% de los puestos de salud. Son varios subsistemas con escasa coordinación funcional 45. Este subsistema público atiende al 80% de los usuarios que acuden a los servicios de salud. Las instituciones del subsector público organizan sus servicios por niveles de complejidad. Sin embargo, su funcionamiento presenta varios problemas: (i) el primer nivel no constituye siempre la entrada al sistema de salud, especialmente en las áreas urbanas; (ii) no existen adecuados mecanismos de referencia entre los diferentes niveles de complejidad; (iii) los establecimientos no comparten recursos ni se articulan para trabajar como redes, lo cual es más crítico en el caso de los servicios de urgencias; y (iv) existe desequilibrio en la asignación de recursos entre los diferentes niveles de complejidad. Los servicios especializados en el subsector público están organizados por niveles de complejidad según las redes de servicios con las que cuentan cada institución. En el caso del MINSA, existen Institutos Especializados de referencia nacional, los cuales, en el caso de oftalmología y rehabilitación, deberían cumplir función de rectora para la especialidad. Los pacientes son referidos de centros de menor complejidad tecnológica ubicados en las diferentes regiones del país. Existe una mayor concentración de los servicios especializados en la capital del país, donde además se da una mayor presencia de los servicios especializados del sector privado. 42 Informe: muchos y caóticos servicios tienen a la salud en cama. El Comercio, 21- 11- 2005. Perú. OPS-USAID. Monitoreo y análisis de los procesos de cambio de los sistemas de salud en la sub-región de Centroamérica y el Caribe español. Agosto 2005 44 Informe Final de Comisión de Alto Nivel encargada de reiniciar el proceso de organización del sistema nacional de salud Resolución Ministerial Nº 463-2001-SA/DM. Enero 2002. 45 OPS. La Salud en las Américas. Edición 2002. v2. Washington, DC. 2002. 43 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 14 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú 1) El subsector público MINSA Comprende la mayoría de los establecimientos de salud de la red de servicios de salud pública. Dispuesta a nivel nacional cuenta con establecimientos de baja complejidad en cada circunscripción geográfica. El proceso de reforma del sector ha avanzado hacia la separación de roles y funciones del Ministerio de salud, y ha permitido que el organismo central se centre en el rol rector, que comprende el ejercicio de la autoridad sanitaria, la regulación, articulación y normatividad de la atención del sistema de servicios de salud nacional. El componente de prestación ha pasado a manos de las Direcciones Regionales de Salud, excepto los hospitales e institutos especializados nacionales. 2) El subsector público Seguridad social46 Cuenta con 321 establecimientos de salud, de mediana y alta complejidad. Es una entidad dedicada a la atención de personas y familiares con seguro social, no administra planes mínimos de atención. Brinda un "plan abierto" que limita el acceso a la protección del aseguramiento en salud. Presenta brechas económicas, una cobertura en descenso por la informalidad, evasión; y falta de planes de aseguramiento para hacer factible su financiamiento, según el estudio financiero-actuarial realizado por la OIT el 2005 47. 3) El subsector público Sanidad Comprende 158 establecimientos de salud de baja y mediana complejidad que atiende a la población de trabajadores y familiares. Es un subsistema fragmentado en cuatro sanidades, cuentan con fondos públicos asignados para la población policial-militar, y funcionan en forma desarticulada, que brindan servicios recuperativos de baja y mediana complejidad. Dependen de dos ministerios de Defensa (sanidades del ejercito, naval y aérea), y el ministerio del Interior (sanidad policial). Subsector Privado 1) El subsector privado (lucrativo): Este grupo es heterogéneo y generalmente incluye actores y/o entidades que no representan los intereses del conjunto de los prestadores, debido principalmente a la gran diversidad de intereses existentes entre los prestadores de salud como ONG, instituciones de gran capital y de tecnología moderna, hospitales, clínicas generales, entre otras. Ese subsector cuenta con el 11% restante de los establecimientos de salud, que se ubican en capitales principales de provincia o ciudades intermedias urbanas, además no se encuentran organizados en redes de servicios de salud privados. 2) El subsector privado no estatal48 (ONG –sociedad civil) Está conformado por organizaciones orientadas hacia el interés público; al funcionamiento no lucrativo. La evidencia disponible no permite evaluar las ventajas o desventajas de trabajar con ONG49 en la atención pública, aunque se esté experimentando la iniciativa estatal de financiar instituciones privadas para la prestación de ciertos servicios de salud, que permite el uso de los recursos humanos y físicos existentes y para así lograr una mayor eficacia en la asignación de recursos, tanto en la atención primaria como en los demás niveles. También se incluye los diferentes mecanismos de participación popular y de cogestión, que consiste en la ampliación del espacio público mediante la gestión, evaluación y control de los servicios públicos. Se avizora al ciudadano no solo como consumidor, sino como decisor con valores en la gestión pública50 46 La descentralización en perspectiva Willem Assies. México 2001 Durán, F. Estudio financiero-actuarial y de la gestión de EsSalud Perú: análisis y recomendaciones técnicas. OIT, Oficina subregional para los Países Andinos, Lima, 2005. 48 Assies Oc. México 2001 49 CEPAL. Protección social y sistemas de salud. Capitulo III. Febrero 2006. 50 CLAD. Bresser Pereira y Cunill Grau. Una Nueva Gestión Pública para América Latina. Octubre 1998. 47 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 15 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Los actores51,52 del sistema de salud y del proceso de acreditación Se encuentran como participantes en las negociaciones, pertenecen a diferentes grupos con intereses heterogéneos. Identifican y perciben en su entorno los impactos derivados de la implementación de las estrategias sanitarias. Las relaciones entre los actores del sistema, son básicamente entre usuario, financiador y prestador, y están determinadas por los objetivos que persiguen. La mayoría están vinculados al liderazgo en sus instituciones, constituido por líderes sectoriales en base a los actores clave: i) tomadores de decisiones, del sector público y privado; ii) técnicos de alto nivel, que generan conocimiento para la toma de decisiones y que gestionan programas y establecimientos; y iii) personas influyentes por su accionar académico o liderazgo de organizaciones del sector. 1. 2. 3. 4. Usuarios: a) Individuales; b) Líderes comunitarios; y c) Redes sociales Proveedores: a) subsectores; b) prestadores de salud y c) proveedores profesionales Gestores a) sectorial MINSA; b) Gobierno nacional y c) gobierno regional Financiadores: Ciudadano Prestadores Usuarios Lideres Comunitarios Redes sociales REFORMA DE SALUD PRIVADOS MINSA ESSALUD Aseguradoras MEF SANIDAD Financiadores Gestores Gobierno regional MINSA Gobierno nacional Figura. Mapa de actores53 Elaboración propia 1ª Dimensión: Usuarios Los usuarios del sistema de salud pueden ser agrupados por su capacidad de acceder, negociar y presionar en un nivel individual y colectivo. Así mismo, la condición del usuario varía si accede a un sistema de aseguramiento en salud. Las asociaciones de usuarios y organizaciones civiles van incrementando su rol de vigilancia y control por el respeto de los derechos humanos en salud. En el sector privado, el ciudadano se encuentra mejor informado y ejerce más sus derechos y realiza un mayor ejercicio de su capacidad de decisión en relación a la libre elección entre los prestadores del subsector privado. Entendemos a los individuos, como los ciudadanos, mujeres, niños o pacientes que acuden a los servicios en forma regular. 51 Maingon, Thais, 1997. Proceso de privatización en los servicios de salud en América Latina y el Caribe: Estudio de casos. Población y cambio social, Revista Latinoamericana de Población, l:1-29 52 Entre los actores están los Ministros de otras carteras, el Ministro de Salud, los Gerentes de la Seguridad Social, los médicos y demás trabajadores de la salud, los empresarios vinculados al sector, los prestadores y los usuarios. Informe final. Encuesta del BID a actores clave del sector salud en América Latina y el Caribe. Nota técnica de la Estrategia de salud del Banco marzo 2005. Banco Interamericano de Desarrollo. 53 Op. Citada Indicadores de Gobernanza en el sistema de salud de México a partir de la reforma. México. 2004 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 16 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú El MINSA viene trabajando por el desarrollo de una ciudadanía transformadora, que se asuma sus derechos en salud, y que participe, oriente, tome decisiones, gestione y abogue por la sostenibilidad social de la acreditación. Nivel Individual Nivel Colectivo Usuarios EsSalud 16.4% Asegurados 42.6% No Asegurados 57,3 Planes universales Sanidad 1.5% Planes mínimos (APS) Privado 1.4% Planes contingenciales SIS 19.4% SOAT 100% 1) Individuos Los usuarios no constituyen una entidad organizada y representada institucionalmente, debido a que la heterogeneidad de intereses es marcada. Se diferencian no sólo por su poder de compra sino también por su sexo, edad y estado de salud que hace más difícil su acción como un solo actor. No reconocen y presentan dificultades en entender los mecanismos de coordinación entre los niveles de gobierno y entre los ministerios o los diferentes gobiernos locales 54. Algunos aspectos más importantes están en el ámbito de la participación social, cuyo defecto más inmediato se refirió a la falta de coordinación entre la ciudadanía y las dependencias del gobierno y organismos civiles. A la vez incluimos a las formas colectivas, organizadas en organizaciones de base, redes locales y redes ciudadanas de cooperación, vigilancia y control que interactúan y permiten el desarrollo transparente de los servicios de salud y de la ejecución del gasto público. 2) Lideres comunitarios Son los representantes de los usuarios y se expresan, mediante las organizaciones de la sociedad civil y en los diferentes niveles de la sociedad civil como las organizaciones de base, redes de salud, sindicatos, comunidades, barrios, etc. Entre estos encontramos a líderes de centros en las áreas de la salud, líderes de asociaciones de usuarios o de consejos comunitarios de salud, de sindicatos de trabajadores de salud, de organizaciones no gubernamentales (ONG), activas en temas de salud y figuras claves (curas, agencias de cooperación multilateral y bilateral activas en el país, etc.). 2ª. Dimensión: Instituciones Prestadores Nos encontramos con diferentes instituciones que garantizan funciones claves dentro del sistema de salud, entre ellas los prestadores de servicios de salud, los financiadores, y los reguladores y gestores. En la actualidad vienen siendo afectados por la transferencia de funciones y de poder de decisión a nivel regional y local a los gobiernos regionales con agenda hasta el año 2009 para el subsector público adscrito al MINSA. Otro aspecto lo constituye el fortalecimiento institucional de la Defensoría del Pueblo en su rol de protección y vigilancia de los derechos humanos en salud y la presencia de las defensorías en salud. 54 Op. Citada Indicadores de Gobernanza en el sistema de salud de México a partir de la reforma. México. 2004 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 17 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Reguladores / Administradores Instituciones Prestadores MINSA DIRESA Gerencia ESSALUD Gerencia Departamental Gerencia RED MINSA MINSA MINSA ESSALUD ESSALUD ESSALUD SANIDAD SANIDAD SANIDAD PRIVADOS PRIVADOS PRIVADOS SEPS Controladores Defensoría del Pueblo Prestadores de servicios de salud: Integrada por la red de establecimientos de salud, con que cuentan los diferentes subsectores público y privado. Todos los subsectores están organizados en redes de atención de salud según complejidad, y difieren en su disponibilidad, cartera de servicios, capacidad resolutiva, y distribución. La mayor red pertenece al MINSA, y cuenta con prestadores en todos los niveles de atención y complejidad, pero presenta deficiencias en sus capacidades institucionales. Le sigue la red de ESSALUD, pero concentrada en los niveles de complejidad mediana y alta; la red de la Sanidad Policial/Militar, es escasa y se dsitribuye de acuerdo a la mayor concentración de sus usuarios y familiares. Los servicios de salud privados, no tienen organizado una red de servicios, excepto algunas clínicas, aunque existen servicios en todos los niveles de atención y complejidad pero predominantemente en zonas urbanas. Los prestadores de servicios de salud, en particular los del subsector público carecen de recursos económicos suficientes para financiar este proceso de evaluación externa. Existe un crecimiento desmesurado de la oferta de servicios, que agrava más la fragmentación sectorial, que tiene como temas resaltantes la atención de salud de calidad y la rentabilidad técnica, social y económica de los servicios que brinda; el desarrollo de mecanismos de gestión de la calidad, estimulando los procesos de “benchmarking” que contribuya con el desarrollo del modelo de atención integral del MINSA, que afirme la migración de modelo individual a institucional (estandarización de la atención). Estos procesos de cambio se han enfocado básicamente en el sector público y el seguro social, más no en el sector privado. Proveedores profesionales: En nuestro país los recursos humanos en salud constituyen un actor principal a la hora de defender las condiciones de trabajo y de la remuneración. Se hallan representados en tres tipos de organizaciones: los colegios profesionales de la salud, los sindicatos y las federaciones gremiales. Entre ellos existen grupos de contacto, entre médicos del sector público y privado y el resto de los trabajadores del sector. Algunos médicos del sector público, mantienen una práctica "liberal", y por lo tanto se encuentran más próximos, en cuanto a intereses, al sector privado empresarial. Generalmente es común encontrar prácticas médicas combinadas. Controladores o defensoría de los derechos humanos en salud Se observa una situación de escaso desarrollo a predominio de los procesos de protección y vigilancia legal, por el incremento de denuncias de casos de demandas legales por eventos indeseables. Falta articular estratégicamente una red entre las distintas defensorías relacionadas a este tema, que ha pesar de cierta coordinación intrasectorial o extrasectorial, no han superado sus propios linderos para consolidar una normativa y mecanismos únicos de acción frente a los mismos casos (defensoría del pueblo, defensoría de salud, defensoría del asegurado, defensoría Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 18 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú del niño y adolescente, etc.). Aun falta desarrollar la vigilancia ciudadana y el control social, articulado al proceso de protección y vigilancia de los derechos humanos en salud. A nivel macro encontramos que el modelo de vigilancia liderada por la Defensoría del Pueblo es el más avanzado, y debe contemplar el desarrollo del sistema de vigilancia de los derechos humanos en salud a nivel nacional, que debe tener una expresión en el sistema nacional coordinado y descentralizado de salud. A nivel institucional la vigilancia se encuentra a cargo de la defensoría de la Dirección Gerencia central de los actores del subsector público. En el nivel meso, la vigilancia de salud se da en el nivel descentralizado de la defensoría del pueblo y faltando por implementar en las direcciones regionales de salud, vigilancia y control de derechos humanos en salud a nivel descentralizado. Hay que incrementar las Defensorías en Salud en todos los hospitales regionales y nacionales. En el nivel micro, encontramos que la defensoría no existe propiamente, siendo lo más cercano las defensorías del niño y del adolescente de los gobiernos locales. Actores funcionales del proceso de acreditación Actores USUARIOS Funciones Individuales Colectivos PROVEEDORES Prestadores Subsector Controladores GESTORES Autoridad sanitaria Regulador Gestión Subsector Certificador Evaluadores FINANCIADORES Aseguradoras Presupuesto MEF Hogares Competencia Demanda Personas Lideres Organizaciones Redes Responsable Pacientes Ciudadanos Comunitarios de base Temáticas Desarrollo Multisectoriales de salud MINSA ESSALUD SANIDAD PRIVADO TODOS MINSA ESSALUD Redes de atención Redes de atención Redes incompletas de atención Establecimientos Defensoría del Pueblo Defensoría de Salud Defensoría del Asegurado Nacional y descentralizada Legislativo Sectorial ESSALUD MINSA ESSALUD SANIDAD PRIVADO Nacional y descentralizada Autoevaluación Evaluación por pares Evaluación Externa MINSA DIRESA Comisiones del congreso MINSA - DIRESA G. General, G. departamental MINSA DIRESA - DISA G. General – G. Departamental Dirección Salud, Departamental Múltiples Comisión Sectorial Aseguramiento SIS, Seguro Público MINSA ESSALUD, Seguro de Salud SOAT, Seguro de Accidentes EPS, Seguro Privado de Salud Todos los públicos Privados Asignación Público de bolsillo Evaluador interno Prestador acreditado Evaluador Externo Elaboración propia Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 19 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Reguladores No existe un subsistema regulatorio, que aborde y desarrolle el marco jurídico, regulatorio y legal de la salud pública en el país, salvo para situaciones de coyuntura y algunos aspectos que se han afianzado en los últimos años en el MINSA. Encontramos que los organismos y agentes del subsistema regulatorio de salud lo comprenden: las comisiones del congreso (Salud y Seguridad Social), que se encargan de la regulación de políticas del sector, las comisiones del Sistema nacional coordinado y descentralizado de salud, los Consejos Regionales de Salud que asumen función asesora. Autoridad Sanitaria y Regulador del proceso de acreditación Como Autoridad y rector del sistema se encuentra el Ministerio de salud, y en ella quien tiene competencia sobre el proceso de acreditación es la Dirección de Calidad en Salud de la Dirección General de Salud de las Personas. Existe un margen de regulación de nivel institucional en la Gerencia General de EsSalud, en la Dirección Nacional de la Sanidad; y en un nivel meso descentralizado en las Direcciones Regionales de Salud del Ministerio de Salud; y en un nivel micro en las Direcciones de Red, en el marco de los establecimientos de salud a su cargo. El subsector privado, está sujeto a la fragmentación del rol regulador entre la Superintendencia de Entidades Prestadores de Salud, relacionado a las prestadoras de salud; y la Dirección de Servicios de Salud de la Dirección General de Salud de las Personas, para los demás establecimientos de salud privados. La Comisión Sectorial de Acreditación, asume este rol a nivel nacional y en forma regional y descentralizada en las funciones técnicas del proceso de acreditación como la certificación; y mediante la Dirección de Calidad en Salud en las funciones de dirección como la regulación, vigilancia y control; y las de naturaleza administrativa y gerencial, como proyectos y manejo del soporte del proceso de acreditación. Se encarga de gobernar el proceso de acreditación, y se financia a través de una tasa o derecho de acreditación; y de las multas o multas y sanciones en caso de no acreditar en su momento. A todo nivel entendemos que también se involucran los gobiernos sean estos nacionales, regionales y locales según el ámbito de su competencia; y el gobierno sectorial sea este nacional o descentralizada regional. Ellos participan, fomentan y apoyan a los prestadores y financiadores para que apoyen a una prestación de servicios de salud garantizada, que mejore la salud de la población. Además aportan con la difusión de la imagen corporativa de servicios de calidad, que favorezca el desarrollo del prestigio de los servicios acreditados. Evaluadores: Comprende a los organismos de certificación o evaluación externa, que realiza la última fase del proceso de acreditación, y se financian por el pago de sus servicios de evaluación autorizada por la autoridad de acreditación. Es recomendable que sean financiados de manera pública, mediante contratos en paquetes de servicios a realizar a nivel nacional. Durante el proceso encontramos otros subprocesos necesarios para la acreditación, como la autoevaluación, recomendable que se realice en forma regular incluido en su POA, y financiado por un rubro de Asignación por garantía de la calidad. Es necesario que el proceso de mejora continua que se desencadene también cuente con el financiamiento regular mediante la implementación de macroproyectos y microproyectos de mejora continua de la calidad. También hay que considerar que en la segunda fase se debe realizar la evaluación por pares, y si fuera posible la asistencia técnica en el proceso de adecuación y fortalecimiento de los servicios que pongan en consonancia los servicios, con los procesos y resultados para garantizar la atención de calidad en el prestador. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 20 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Gestores No podemos decir que exista un modelo de gestión sanitaria para todo el sistema de salud, y los diferentes subsectores de salud, lo que podemos expresar es que predomina una fuerte orientación hacia la gestión basada en resultados promovida como modelo de Gestión pública por el Gobierno y el MEF. Cada subsector público mantiene sus procesos organizacionales, operativos y de gestión sanitaria en forma independiente. Existe una corriente generalizada a nivel de los establecimientos de alta complejidad de orientado hacia la Gestión de la calidad. A nivel macro encontramos que el modelo predominante de Gestión es estratégico a nivel nacional está a cargo del Ministro(a), la Alta Dirección y el SECCOR del sistema nacional coordinado y descentralizado de salud, dependiendo de ella los organismos públicos descentralizados y las direcciones regionales de salud. A nivel institucional la gestión se encuentra a cargo de la Dirección Nacional o Gerencia central de los actores del subsector público. En el nivel meso, la gestión sanitaria descansa en las direcciones regionales de salud, que esta a cargo de la conducción vigilancia y control del sistema de salud a nivel descentralizado, en particular del subsector público MINSA. No existe mecanismos de coordinación, articulación e integración sectorial a nivel desecentralizado, ni existen mecanismos orientados al fortalecimiento de la gestión de los cuidados de salud, en los niveles descentralizados. En el nivel micro, encontramos que la gestión reposa en las direcciones de Red, y los diferentes establecimientos de salud de la red prestadora de servicios de salud pública. No podemos concluir que se esté desarrollando un modelo de gestión sanitaria basada en el desarrollo de las funciones clinico asistenciales a este nivel. Conducción Técnica Sectorial: Este grupo en su mayoría está conformado por técnicos y funcionarios vinculados al sector con una heterogeneidad de intereses, que se pueden constatar en la práctica por las situaciones de negociación constante, particularmente en función del financiamiento y los modos de prestación de servicios. Considera integrantes de las comisiones de salud del poder legislativo, y otros representantes de las universidades y decanos de escuelas de medicina, enfermería, salud pública, nutrición, odontología y farmacia. 3ª Dimensión: Financiadores (aseguradores) Comprende a los diferentes sistemas de financiamiento del sector salud, como ya hemos expresado anteriormente el subsector público se financia mediante los recursos públicos asignados directamente a los presupuestos históricos y por partidas, y mediante mecanismos contributivos cubriendo el aseguramiento público, según cobertura de afiliados. Tenemos al Seguro integral de salud, al SOAT, ESSALUD, Sanidad, que en su mayor parte tienen cobertura sobre planes de atención diferenciados por acceso, ingresos, y usuarios. Las principales diferencias se observan en los criterios de asignación, para el presupuesto histórico y por partidas de todos los subsectores, excepto en el subsector privado. Existen condiciones relacionadas al financiamiento de la salud que están relacionadas con el subsidio a la demanda, que permitiría mejores condiciones de negociación y capacidades reguladoras para impulsar mecanismos a favor de la sostenibilidad de la acreditación. La migración del “pago por acto” a nuevas formas de pago, se encuentran en fase de validación; así como las variaciones en los instrumentos de contratación condicionado a la categorización de la capacidad resolutiva demuestra que se puede orientar hacia la garantía de la calidad. Existen otras experiencias relacionadas a ligar financiamiento al buen desempeño, como los CAR (MEF-Hospitales); y el reconocimiento de la red pública como proveedores de servicios de salud del Seguro Obligatorio de Accidentes de Tránsito. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 21 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú En el subsector privado encontramos el desarrollo de nuevos mecanismos de pago y de contratación de servicios en el aseguramiento privado-EPS, aun no existen mecanismos para la contratación de la red pública por las aseguradoras privadas para los planes contingenciales. Estos cambios en el mercado del aseguramiento privado se dan por las preferencias de aseguradoras, en detrimento de las empresas promotoras de salud. Se está observando el nacimiento de pólizas de responsabilidad institucional/individual. SIS Subsidio a la demanda EPS SOAT Financiadores (aseguradores) MINSA Subsidio a la oferta ESSALUD SANIDAD Macroprocesos relacionados con la Reforma y la Acreditación Aseguramiento en salud55 El Perú presenta un sistema de seguridad social integrado por tres aseguradoras que son el Ministerio de Salud en la modalidad del seguro integral de salud, las entidades prestadoras de salud y ESSalud. Sin embargo se habla de cuatro tipos de aseguramiento de salud, (i) el Seguro Social, (ii) la Sanidad de las Fuerzas Armadas y la Policía Nacional, (iii) los seguros privados y últimamente (iv) el Seguro Integral de Salud. En 1998 los fondos provenientes de los hogares y empleadores para seguros de salud representaron 1,4% del PBI, siendo el 36% del total del financiamiento en salud y el 40% del gasto privado en salud con fines de lucro. De este monto, la Seguridad Social manejó el 82% y el aseguramiento privado el 18% restante. El Seguro Social de salud se financia con el 9% del aporte mensual de sus trabajadores y el volumen de aportantes depende de la evolución del empleo del sector formal de la economía56. El seguro de las Fuerzas Armadas, se financia con fondos del tesoro público. Los seguros privados de salud suelen ser mayormente contratados por los empleadores. A tres años de operación las Entidades Prestadoras de Salud (EPS), representa menos del 5% del total de asegurados del Seguro Social, sin representar un aumento en la cobertura de asegurados. La descentralización de los servicios del sector salud El sector salud viene transitando en la descentralización regional, y se ha avanzado en la transferencia de capacidades sanitarias que viene propiciando el desarrollo acelerado de las 55 Esto referido a la existencia de un fondo para la sanidad tanto de las fuerzas policiales, como las fuerzas armadas, pero que no es gestionada ni estructurada en planes como un seguro propiamente. Análisis de la Situación Perú, Programa Especial de Análisis de Salud OPS/OMS Perú. 2002 56 La creciente informalización, la flexibilización laboral y el escaso incremento de las remuneraciones reales llevaron a una reducción del aseguramiento en salud, de 37,7% en 1994 a 23,5% en 1997. El paulatino incremento de las primas de los seguros de salud privados alimentó este fenómeno de modo que en 1997, 86,5% de asegurados estaba afiliado al Seguro Social y 6,8% sólo disponía de aseguramiento privado. Adicionalmente, un 2,5% contaba con doble aseguramiento por el Seguro Social y un seguro privado. En diciembre del 2001 la población afiliada al Seguro Social llegó a 6.974.038 personas, un 3% mayor que en el 2000. Análisis de la Situación Perú, Programa Especial de Análisis de Salud OPS/OMS Perú. 2002 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 22 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú nuevas competencias regionales, y en la perspectiva de un Estado descentralizado. Se reconoce las competencias en materia de salud pública a los Gobiernos Regionales, entendida como una de las competencias compartidas 57. Las funciones se definen en el artículo 49, en los incisos c, g, y, h. Siendo mas relevante, el inciso h que precisa la función de “supervisar y fiscalizar los servicios de salud públicos y privados”58, considerada en el Plan de transferencias sectorial, quinquenio 2005-2009, con la facultad de “otorgar la acreditación de establecimientos de salud públicos y privados en su ámbito conforme a normativa nacional”. La función compartida de regulación sectorial entre los niveles de gobierno nacional y regional está orientada a establecer reglas para la oferta en el sector salud, y así garantizar condiciones óptimas de entrega de servicios de salud. Mapa de las funciones de la acreditación Nacional Confiere o niega la acreditación Revisa la coherencia de la normatividad Determina el alcance del proceso Define aspectos a ser regulados Aprueba y negocia incentivos Define proceso /periodicidad Define estándares genéricos y específicos Regional Confiere o niega la acreditación Informa sobre la coherencia de la norma Revisa e informa temas a ser regulados Propone, aprueba y negocia incentivos Controla reglas para evaluadores Realiza acciones de control de evaluadores Control a la información de Otorga certificados de los acreditados acreditación Realiza acciones de Realiza acciones de mercadeo social mercadeo social Evalúa evaluadores Decide la continuidad de la condición 58 Función similar al regional Negocia incentivos Negocia incentivos Controla reglas para evaluadores Función similar al regional Sociedad Civil Participa en la Comisión de Acreditación Informa sobre eventos adversos Función similar al provincial Controla reglas para evaluadores Realiza acciones de control de evaluadores Recibe información de eventos adversos /estándares Contrata evaluadores externos Forma evaluadores 57 Distrital Función similar al regional Define y regula Propone estándares estándares específicos específicos locales regionales Define procedimientos Define reglas para evaluadores Publica resultados Provincial Propone acciones de mejoramiento continuo Controla la implementación de las recomendaciones /condiciones iniciales Informa sobre mantenimiento de condiciones Según el artículo 36° de la Ley Orgánica de Bases de la Descentralización Nº 27833. Ley Nº 27867, Ley Orgánica de Gobiernos Regionales. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 23 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú El sector salud atiende la prestación de servicios, pero no concerta las voluntades colectivas plasmadas en políticas públicas, debido a que su organización se centra en la gobernanza, o sea la gestión de sus aparatos proveedores, y no aborda la gobernabilidad, o la relación Estado-sociedad. La gobernanza de los sistemas de salud El sistema nacional coordinado y descentralizado (SNCDS, Ley Nº 27813) no ha resuelto la segmentación, y no ha conducido el proceso de descentralización sectorial y, por último, limita la participación y concertación con la sociedad civil. Es una estructura inefectiva en el proceso de desarrollo hacia un sistema de salud descentralizado. Una experiencia significativa en el desarrollo de la gobernanza la constituyen los consejos locales de administración de salud (CLAS), en quienes hay que fortalecer los mecanismos de control social, concertación, negociación y cogestión de los establecimientos de salud. Evolucionando hacia un enfoque integrador de la salud, compatible con el desarrollo local. Un problema común suele ser la falta de interacciones entre actores políticos y agentes económicos. Es importante señalar que se encuentran capacidades limitadas de gestión de los recursos a nivel de las regiones, así como estrechos márgenes de participación social. El grado de filiación política de las regiones influye en cierta medida en la conducción de los servicios y la participación social, aunque existen dinámicas locales orientadas al establecimiento de oportunidades para fortalecer las capacidades de gestión. A pesar de ello se han sentado las bases para dotar de una mayor institucionalidad a los actores, en el marco jurídico que norma la política de salud; en la necesidad de ampliar la participación social, y para mejorar el financiamiento de los sistemas descentralizados de salud. Perspectivas en los actores Los niveles de gobernanza entre los actores del actual sistema de salud, constituyen uno de los mayores espacios a replantear en el proceso de evaluación, monitoreo y ajuste de la reforma de salud. Se requiere promover la participación de proveedores, usuarios y líderes comunitarios y ONGs, puesto que en ello estriba un mayor fortalecimiento de la salud y con ello de la conducción exitosa de los objetivos de la reforma y una contribución del sistema de salud a la gobernabilidad en el país. Salud como derecho público tutelar59,60,61 Entender la salud como un bien público, de carácter central para el despliegue de las capacidades de las personas, en la medida de que contribuye en forma directa e indirecta hacia el mantenimiento y desarrollo del capital humano, necesario para el desarrollo de la sociedad y las naciones. Esta apuesta por garantizar el derecho a la salud ya ha venido siendo declarada y promovida por la OMS, la ONU, y reconocida por la mayoría de los estados, y como tal se incluye en la constitución del Perú. Este derecho a la salud contribuye también ha garantizar el ejercicio pleno de la libertad de las personas, en la medida que la pobreza y las necesidades de salud limitan el disfrute o las posibilidades de desarrollo individual y social. Es indispensable promover un cambio sustancial en la actual cultura de salud del país, transformándola en otra más comprehensiva, en la cual las personas, las familias, las comunidades, las instituciones y el Estado reconozcan y pongan en vigencia los derechos ciudadanos en salud, y asuman sus 59 Forosalud-CIES. Hacia una Reforma Sanitaria por el derecho a la salud. Perú. Febrero 2005. OPS-OMS. Bolis Mónica. El Marco Regulatorio y la construcción de la solidaridad en salud. 2003 OPS/OMS. Ampliación de la protección social en materia de salud: iniciativa conjunta OPS-OIT. Tema 26ª. Conferencia Sanitaria Panamericana, 54ª. Sesión del Comité Regional, Washington, D.C., septiembre 2002. 60 61 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 24 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú responsabilidades en el cuidado de ésta; es decir, se dirijan hacia el empoderamiento de la ciudadanía en salud. Ciudadanos con derechos y gestores del desarrollo62,63 El desarrollo de experiencias de presupuesto concertado y participativo, ha permitido mejorar la capacidad de decisión real sobre los asuntos públicos y de control del estado. De esta manera una diversidad de organizaciones populares participan en el debate sobre las prioridades de la gestión local, lo que hace factible una “inversión de prioridades” a favor de “las mayorías”. Este presupuesto concertado entre gobierno local y organizaciones de base, garantiza la legitimidad de la propuesta y limita los cambios en la estructura por parte el gobierno local. Existen también otros mecanismos complementarios como Mesas de concertación, consejos sectoriales, comisiones de control de obras, núcleos ejecutores, etc. Otro tema relacionado es la experiencia que proviene de los mismos sectores populares en la gestión de los programas sociales. Otro tema relacionado es la preocupación respecto a la transparencia en la gestión pública y el profesionalismo de los funcionarios. Proveedores Integrados64 En los últimos años, se observa una tendencia a abandonar la promoción de la competencia en el sector salud e introducir políticas que favorezcan la colaboración entre proveedores de salud como vía para mejorar la eficiencia del sistema y la continuidad de la atención. En varios países se han desarrollado experiencias de integración de prestadores para proporcionar el continuo asistencial a una población definida, pero principalmente en Estados Unidos, país con un sistema de salud segmentado y en Cataluña, con un sistema de salud muy diferente con diversificación en la titularidad de la provisión, han surgido gradualmente organizaciones sanitarias integradas. En el Perú con un sistema de salud fragmentado tenemos la experiencia en La Libertad dentro del subsector público MINSA. Los cinco aspectos críticos para la coordinación son: a) la visión compartida de objetivos y estrategias; b) mecanismos que aumenten la comunicación entre profesionales implicados en los procesos de atención; c) una cultura común con valores orientados hacia el trabajo en equipo, la colaboración y resultados; d) líderazgo que promuevan la integración mediante estrategias que fomenten el aprendizaje; y e) sistema de asignación de recursos que alinee los incentivos de los servicios de salud con los objetivos globales de la red. Constituyen características claves, la amplitud y profundidad de la integración; agrupación geográfica y producción de servicios; y relación interorganizacional. La evaluación de desempeño toma en cuenta el logro de las estrategias globales y los resultados de eficiencia y coordinación asistencial. Se evalúan dos tipos de coordinación asistencial: coordinación de la información a través de la red, medida por el nivel de acceso a la información pertinente y la coordinación de la gestión de la atención, medida por el nivel de seguimiento longitudinal a lo largo del sistema. La evaluación de la eficiencia se refiere a la eficiencia técnica, evaluada a través de medidas intermedias, y eficiencia asignativa. 62 La descentralización en perspectiva Willem Assies. México 2001 Forosalud-CIES. Oc. 64 Organizaciones sanitarias integradas en Cataluña: una guía para el análisis. Vázquez Navarrete, ML; Vargas Lorenzo I y Farré Calpe J. Consorci Hospitalari de Cataluña. XXV Jornadas de economía de la salud Barcelona, julio 2005 Economía de la salud ¿Dónde estamos 25 años después? 63 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 25 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú El escenario económico normativo para el desarrollo y desempeño de los incentivos El sector salud es un escenario muy complejo en el que se contraponen actores y competencias65. Los actores tienen visiones propias en su mayor parte, asimétricas o conflictivas. El sistema de salud está fragmentado y segmentado en el mercado de aseguramiento y de prestación de salud. En un lado, están las personas, que necesitan acceder a la máxima cobertura en función de sus necesidades de salud, del otro lado están los prestadores de servicios de salud, mayoritariamente públicos, con enormes brechas de recursos. Sobre ellos se encuentra el Estado, con una situación particular, debido a la función que debe asumir como rector del sistema altamente fragmentado, en donde es a la vez financiador, prestador y regulador, público y privado. Segmentación Fragmentación Prestador Privado Subsector Privado Subsector público Seguro social Subsector público Sanidad Subsector público MINSA Quintil de mayor ingreso Quintil ingreso de alto Quintil de ingreso mediano Quintil en pobreza menor ingreso Quintil en pobreza extrema Asegurador ESSALUD Prestador MINSA EPS Prestador Sanidad SIS Prestador ESSALUD SOAT Elaboración propia Los cambios que ha traído la reforma liberal han intensificado la inequidad, al mercantilizar y estratificar el acceso a los servicios de salud. Las medidas implementadas de mercado en los mecanismos públicos y los esquemas de seguridad social, además de los mecanismos consumo, competencia e individuación, han resultado en más inequidad e ineficiencia. Debido a que el mercado de servicios de salud, es un mercado imperfecto, con grandes fallas, que traslada los efectos a los usuarios; que en su mayoría por su situación de pobreza y exclusión social no pueden cubrir las intervenciones sanitarias, quedando desprotegidas, generando la precariedad del estado de su salud y repercutiendo a su vez en una mayor carga de atención salud individual en los servicios públicos MINSA. Esta situación revela una responsabilidad del Estado al formular políticas de regulación pública en salud para garantizar a las personas y a la sociedad, un mayor acceso y disfrute de los beneficios de la salud pública 66, para mejorar la equidad, y garantizar la accesibilidad a los servicios básicos para todos las personas. Al asumir sistemas integrados de salud, que brinden servicios integrados y responsables de los resultados en la población a su cargo. 65 Musgrove, Philip. Un fundamento conceptual para el rol público y privado en la salud. Revista de Análisis Económico, Vol. 11 Nº 2 pp. 9-36 (noviembre 1996). 66 Salvador Juárez Adauta. Ética y salud en el marco de la globalización. México. 2002 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 26 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Contexto económico El mercado de servicios de salud67,68 y los incentivos El mercado de servicios de salud es caracterizado por muchas fallas y particularidades, derivadas de la incertidumbre y la información asimétrica existente entre prestadores y usuarios que limitan la posibilidad de realizar asignaciones eficientes y afectan que los beneficios en los usuarios coincida con la función de bienestar social. Un servicio de salud es el producto de una serie de acciones, con una duración y localización definida, resultado de la interacción entre diferentes tipos de servicios de salud con las personas; que busca una mejora de sus condiciones de salud. La oferta no es acumulable en el tiempo y su estructura final se configura en el momento en que es demandada. Por esta razón, la oferta de servicios de salud más que una producción en sí, es un resultado de la interacción con los usuarios. Aunque es una actividad intangible, incorpora diferentes combinaciones de productos y servicios según las necesidades del usuario, las características del sistema 69 y del prestador directo del servicio. Efecto de la segmentación Efecto Subsector público MINSA Descreme Concentra población más pobre y de mayor vulnerabilidad Selección Concentración de adversa la población más enferma y con mayores riesgos preexistentes Sobredemanda Lista de espera, hacia el sector insuficiencia de público recursos, mala atención Menos recursos Falta de para el sector suministros, público bajos salarios, mala atención Subsector público Sanidad Concentra población militar policial de ingresos medios Concentración de enfermedades profesionales y accidentes laborales Subutilización o utilización inadecuada de recursos e instalaciones Subutilización de recursos e instalaciones Subsector público Seguro social Concentración de la población trabajadora de ingresos medios Concentración de enfermedades profesionales y accidentes laborales Subutilización o utilización inadecuada de recursos e instalaciones Subutilización de recursos e instalaciones Subsector privado Concentración de la población más joven y más rica Concentración de la población más sana y con menores riesgos preexistentes Subutilización de servicios e instalaciones Subutilización de recursos, servicios e instalaciones Las particularidades de la producción de los servicios de salud: Uno de los principales problemas de la industria de la salud 70, es la información asimétrica que se da entre el proveedor y el usuario del servicio. El usuario, desconoce la complejidad de su enfermedad y los tratamientos disponibles, y no dispone del tiempo necesario para analizar la información antes de tomar sus decisiones de consumo71, por lo que debe confiar en la veracidad del informe sanitario, que puede ser dictado estratégicamente 72. La información asimétrica, le otorga al prestador de salud poder de mercado y de negociación, en tanto éste tiene libertad de establecer el precio, mientras que el usuario tiene poca capacidad para elegir. La ineficiencia se agrava por la incertidumbre financiera a la que 67 Alejandra Rangel Palomino. oc. Katz et al, Mercados de la Salud: morfología, comportamiento y regulación, Revista CEPAL 54, Diciembre 1994. 69 Estrategias de Producción y Mercadeo para los servicios de salud. CEJA. Bogota. 2001. Las principales características de los servicios de salud son: ser simultáneo, variable, y requerir la participación activa del demandante en la producción. 70 Arrow, K. La incertidumbre y el análisis del bienestar de las prestaciones médicas, American Economic Review 1963.Development and operation policy, HRO Working Papers. 71 Cutler, David M. “Health care and the public sector”. National bureau of economic research. Cambridge, February 2002. Pág. 26 72 Experimental analisys of reputacional incentives in a self regulates organization. Nuñez J.. Department of Economics, University of Chile, Chile. 2004 68 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 27 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú están sujetos los usuarios por la imposibilidad de determinar cuánto será su gasto en salud73. El mercado de servicios de salud también presenta externalidades negativas, ya que los problemas de salud de una persona pueden incidir en los de otra. Las fallas del mercado de Salud Las principales fallas del mercado se dan en términos de asimetria e incertidumbre, algunos incluyen la presencia de bienes públicos que reproducen externalidades, o los potenciales bienes meritorios o tutelares que requieren que el Estado asuma una intervención inmediata; y en otros casos incluyen también la presencia de los monopolios naturales. En este sentido solo incluiremos los más importantes aspectos que repercuten en el imperfecto o incompleto mercado de servicios de salud. Cuando el mercado no es competitivo, los beneficios de los usuarios son reemplazados por beneficios para los productores, como ganancias extraordinarias 74. Se ha probado que tanto el mercado de aseguramiento de salud, como el mercado de provisión de servicios de salud, tienen desviaciones de los principios de una economía de mercado, que la teoría neoclásica asume como absoluta. Para que la competencia en el mercado de salud pueda generar beneficios en satisfacción del usuario, debe operar bajo condiciones ideales y básicas 75. El usuario debe disponer de información de las características de calidad y precio de los servicios que va ha requerir; para que pueda ejercer su libertad de decisión debe contar con los recursos suficientes para que pueda optar por los mejores servicios que requiera; y que estos servicios de salud esten disponibles y no representarles una condición que afecte sus capacidades presentes y futuras; y que ningún agente económico tenga el poder de controlar los precios, y existan suficientes agentes en dicha condición. En ese caso el mercado será competitivo y se reproducirán los beneficios en los usuarios en términos de satisfacción de sus necesidades. a) Asimetría en el acceso a la libre elección en el mercado de servicios 76: permite a los agentes diferenciar y segmentar las posibilidades, al preferir la prestación de los servicios en zonas de mayor capacidad adquisitiva. En este sentido la pobreza social e individual, actúa como un mecanismo que restringe el acceso y la libre elección de adquirir los servicios en los planes, o prestadores que deseara, debido a la incapacidad de solventarlas. b) Asimetría de información en los mercados de aseguramiento: permite a los agentes obtener ganancias utilizando estrategias como la selección de riesgos, la segmentación del mercado, la diferenciación del producto, la imposición de límites de cobertura o de impedimentos para la afiliación, o creación de barreras de entrada, lo que lleva a ineficiencias e inequidad en el sistema de salud. Esto genera problemas indeseables como: - La selección adversa, cuando el usuario contrata planes que cubran sus mayores necesidades, aun a costa de un conflicto con el proveedor, pues, deberá garantizar una atención de calidad en usuarios más enfermos. - La selección de riesgos, o descreme, en la cual los proveedores buscan a los individuos con mejores condiciones de salud y evitan aquellos con precarias condiciones, para que no generen un mayor gasto en la provisión del servicio. - Ambos comportamientos amenazan la estabilidad del mercado, ya que, como resultado de la selección adversa, algunos proveedores podrían incurrir en gastos excesivos para atender a sus pacientes. 73 Arrow, K. oc. 1963. Los agentes del mercado tal vez tengan objetivos distintos, pero hay un criterio que determina la sobrevivencia en el mercado: la utilidad no puede ser negativa. Tirole Jean. La teoría de la firma. La Teoría de la organización industrial, pp 15-60. Ariel, Barcelona 1990. 75 Rice, Thomas. The Economics of Health Reconsidered. Chicago: Health Administration Press, 2003. 2a. edición. 76 Musgrove oc. 74 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 28 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú c) Asimetría de información en el mercado de provisión de servicios de salud: Los usuarios en su mayoría carece del conocimiento médico para tomar decisiones sobre qué servicios de salud debe recibir. Por ello delega la decisión al médico, quien, también tiene intereses económicos o de satisfacción personal o de minimización de riesgo, además de sus juicios morales o éticos, que pueden inducir al paciente a que consuma servicios cuyo beneficio no se justifica, lo que afecta seriamente la calidad del servicio. d) Presencia de un poder monopólico: por las barreras de entrada al mercado generadas por altos costos de inversión requeridos en ciertos servicios, la presencia de economías de escala y, en ocasiones, por concesiones de carácter político. e) Presencia de pobreza mayoritaria en el país77: Situación predominante en nuestro medio, afecta el desempeño de los mercados de aseguramiento, y de servicios de salud provocando que un sector de la sociedad tenga que ser subsidiada para reducir su mayor riesgo y menor posibilidad asumir su atención. La salud como bien público78,79 La teoría económica ha fijado criterios para clasificar los bienes y servicios entre públicos y privados, se utilizan dos criterios para identificar el carácter público y privado de los bienes y servicios: el principio de no exclusión y el consumo rival. Como los bienes públicos no presentan rivalidad en el consumo, no cuesta nada que otra persona más disfrute de sus beneficios, y por la característica primordial de cualquier servicio privado: el consumo individual de un bien rivaliza con el que pretenda hacer otra persona del mismo servicio. Además existe un criterio adicional que ayuda a definir de modo más racional para su provisión social e individual: los derechos de propiedad. El principio de exclusión propio de los bienes privados garantiza la protección del derecho de propiedad, que permitirá, en principio, que el intercambio de dichos bienes y servicios se pueda realizar de forma más eficiente mediante el dispositivo de los precios. En el campo general de la atención a la salud, es posible destacar como bienes o servicios públicos, entre otros, los siguientes: el control sanitario y epidemiológico, la protección ambiental y de alimentos, la información sobre acciones de promoción de la salud y protección de las enfermedades, la investigación científica, etc. Las Externalidades Las externalidades pueden definirse como la expresión de un fenómeno natural y social producido por las interacciones propias del mundo que habitamos los seres vivos. Por ejemplo, se podría pensar en los efectos, positivos o negativos, que recibe un individuo o un sistema natural, pero que son ajenos o externos a su propia voluntad. De un lado, se argumenta que los bienes y servicios privados puros se caracterizan por no tener costos ni beneficios externos. Y del otro, se asevera que los bienes públicos puros son considerados como un caso extremo de las externalidades. La primera es que las externalidades son propiedad exclusiva de los bienes públicos. Esta afirmación no se condice con ciertos casos donde, sin perder su carácter privado, algunos servicios de atención en salud emiten importantes externalidades positivas. Aunque existen algunas actividades médicas privadas con casi nulas externalidades (por ejemplo, una diálisis renal, una apendicitis, un trasplante de órganos, etc.). La segunda afirmación se refiere a que una vez definido el carácter Musgrove, oc. Ante ello es contundente: “Si bien la distinción entre bienes públicos y privados es fundamental, no define por sí misma el límite apropiado entre acción privada o estatal. Más aún, la frontera entre los bienes públicos y los privados no está precisamente definida, porque algunas intervenciones proveen externalidades sustanciales”. 78 Musgrove, oc. 79 Stiglitz Joseph. La economía del sector público. 2ª. Edición Madrid. Antoni Bosh. 1988. Un ejemplo clásico del bien público puro es la defensa nacional: una vez creados los dispositivos de seguridad territorial, no es posible excluir a persona alguna de protección en caso de una agresión externa; además, el costo que implica la protección de una persona adicional es prácticamente nulo (el costo marginal es cero) 77 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 29 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú público o privado de los bienes y servicios, se infiere, casi automáticamente, que el tipo de intervención es pública y privada, respectivamente. La incertidumbre y la información en el mercado Los servicios se pueden clasificar de acuerdo a si es posible obtener información sobre la calidad de los servicios antes de utilizarlos (bien de búsqueda), después de utilizarlos (bien de experiencia), o nunca (bien de confianza) 80. Algunas características de la calidad en salud pueden ser evaluadas antes, como el número de camas por habitación (bienes de búsqueda). La calidad interpersonal de un profesional se conoce después de la consulta. Para los bienes de experiencia, el prestigio proporciona conocimiento sobre la calidad de los servicios de salud. Ciertos aspectos de la calidad de los servicios nunca se pueden observar (bien de confianza), como la calidad técnica de algunos servicios. Existen dos formas de aminorar el problema de información sobre la calidad de los servicios: (a) utilizar indicadores de calidad, que asocian características observables de un agente a características no observables. Relacionar la universidad de la cual egresó un médico con su grado de calidad técnica. (b) definir un nivel mínimo de calidad que se debe cumplir a través de estándares para atenuar las dificultades en obtener información sobre la calidad de los bienes de confianza. Cuando la calidad puede ser percibida por el usuario antes de adquirir el servicio una merma en la calidad afectará las ventas y por tanto la utilidad del prestador. Sin embargo, cuando la posibilidad de compra posterior es remota, o comprobar el nivel de calidad obtenido requiere de un tiempo largo, o existen mecanismos legales de vigilancia y control débiles o cuando la calidad no es verificable, el agente tendrá el incentivo de reducir la calidad al mínimo, ya que se reduce la posibilidad de ser sancionado, ya sea por el mercado o por la vía legal. La baja competitividad de los servicios de salud El mercado de servicios de salud tiene como particularidades la dificultad para determinar la calidad de los servicios y la combinación81 de un producto heterogéneo con preferencias heterogéneas, que hacen que aún en mercados competitivos, este producto tenga poder en el mercado y contribuya a que se llegue a resultados ineficientes. Además la competencia por diferenciación de servicios a la que llegan los prestadores no siempre es óptima, y en general no es conveniente para los usuarios en mercados con diferenciación significativa. La competencia y el marco competitivo en el mercado de los servicios de salud es mínima por la existencia de monopolios naturales, del subsector público; y por la conducta olipolica del subsector privado, que busca la maximización de la ganancia 82. Por ello la competitividad de los servicios de salud es baja debido a las escasas necesidades que tienen los prestadores para mantener ventajas comparativas que le permitan alcanzar, sostener y mejorar una determinada posición en el mercado. El desarrollo un nivel adecuado de competitividad de los prestadores de salud, se logra mediante un largo proceso de aprendizaje de gestión estratégica frente al entorno y mediante la negociación colectiva que configura la dinámica constante entre usuarios, la competencia y el mercado, y por último, el gobierno y la sociedad en general. La dificultad para medir la calidad de los servicios aún después de ser provistos, se explica porque los resultados de las atenciones de salud son contingentes, y dependen, tanto del procedimiento mismo, como de la respuesta del paciente. 80 Nuñez J. et al. op. citada Satterthwaite, M. A. (1979). “Consumer information, equilibrium industry price, and the number of sellers”. Bell Journal of Economics. Cap. 10, Pág. 483-502. Citado en: Handbook of Health Economcis. 82 Tirole oc. 81 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 30 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú La Regulación83 y el rol del gobierno en los mercados: La intervención del gobierno se justifica, para garantizar primordialmente el bienestar de la sociedad, por ello la intervención del gobierno como regulador frente a un mercado imperfecto que tienen fallas que van en contra del bienestar de las personas. En la práctica, la forma de intervenir difiere en la forma de proveer este servicio, pero dicha intervención puede tener efectos no deseables para el sector salud. En teoría, el objetivo de la regulación pública es maximizar el bienestar de toda la sociedad a través de la solución de los problemas de mercado. No obstante, es importante considerar que los riesgos de regular no sólo se derivan de las fallas particulares de cada mercado; los procesos de regulación son en sí mismos susceptibles de fallos y la intervención solo debe llevarse a cabo cuando los beneficios superen los costos. Entre las principales fallas del proceso84 en el ejercicio de la función reguladora se asocian a la función normativa y de fiscalización, se encuentra la captura del regulador, a problemas de información y la consistencia temporal de las decisiones. Adicionalmente, hay otras posibles fallas del gobierno debido a que algunos sectores presentan rápidos cambios tecnológicos que no permiten la adaptación rápida de las reglas a estos casos. Además, la presencia de externalidades sobre otros sectores, los efectos dinámicos de la regulación sobre la inversión y las dificultades de implementación de las reglas, hacen que en algunos casos la mejor opción sea la no intervención del gobierno en algunos mercados85. Pese a los costos de la regulación, el papel central de la salud en el bienestar de la sociedad justifica la intervención del gobierno en el mercado de estos servicios. Sin embargo, desde un punto de vista comercial, son precisamente las cargas administrativas y las reglas al interior de los países, las que tradicionalmente han constituido barreras a la entrada de prestadores de servicios y a la innovación 86. Jaramillo Vidales Paula. “¿Qué es el sector servicios, como se regula, como se comercia y cual es su impacto en la economía” Archivos de Economía, Documento 254. Mayo 2004. Departamento Nacional de Planeación. Dirección de Estudios Económicos. Colombia. 84 Grupo de economia de la salud-GES. Año 2 Nº 6. La regulación en el sistema de salud colombiano. Observatorio de la seguridad social. Medellín, Diciembre 2002 85 Findlay, et al. “Discussion of Introduction to the regulation of services” in Achieving better regulation of services, Productivity Commission and Australian National University. Canberra, June 2000. Australia. 86 Nicoletti, Giuseppe. Regulation in services: OECD patterns and economic implications, OECD, Economics Department. Working Paper No. 287. Paris, Francia. February 2001. 83 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 31 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Capitulo III: El Desarrollo de Incentivos para la Acreditación Los Incentivos son mecanismos de estímulo que una gestión por resultados espera promover para obtener un desempeño deseado, y debido a su tendencia ha deteriorarse o deformarse deben ser vigilados y mediados por instrumentos de control. Son también mecanismos que buscan que una acción se ejecute, y en el caso de la calidad, que permita que se mejoren los procesos, funciones y resultados clave que influyen en el desempeño de calidad de los prestadores de salud. Para la acreditación, deben cumplir con el rol de ser el elemento facilitador que permita el mayor uso del proceso mismo, enmarcado en el sistema de gestión de la calidad en salud, y subordinado al proceso de acreditación. El desarrollo del Sistema de Incentivos para la Acreditación En todos los sistemas de salud existen esquemas de incentivos, la mayor parte en forma de capacitación, estos mecanismos se utilizan para modular comportamientos o patrones de desempeño, orientado en este caso a la mayor eficacia del proceso de la acrediración. El uso irracional de los incentivos, en especial los incentivos económicos puede producir un efecto negativo o "perverso" al propiciar corrupción y el mal uso de los recursos, sino va acompañada de la normatividad reguladora adecuada. Cuando no se establecen incentivos explícitos y los prestadores de servicios de salud pugnan por obtener recursos, lo que acontece es una deformación del proceso de atención de la salud motivada hacia la mayor captación de recursos del imperfecto mercado, donde la oferta recurre a una mayor variabilidad de los servicios que dispone y los orienta hacia los usuarios que tienen mejor capacidad de pago, afectando la calidad de las prestaciones de aquellos que reciben una atención coberturada por el seguro integral de salud. Esta perversión del sistema, trae consigo entonces una mayor inequidad y vuelve ineficiente al sistema, al provocar además que los prestadores de servicios de salud se concentren en resolver sus problemas de insuficientes capacidades mediante el establecimiento de mecanismos alternativos para obtener recursos adicionales, como son la articulación a los grupos de poder, la formación de grupos de interes, y otras formas mecanismos de articulación social y política a lo que recurren como incentivos perversos que deforman el fin social de la atención de salud pública. Definición Un incentivo es un estímulo que, al aplicarse incita o provoca una acción y que puede significar un beneficio o castigo. Los incentivos permiten cierto grado de libertad para que los actores o agentes elijan si emprenden una acción o no, siendo un elemento motriz de la acción misma, contribuyendo a darle una direccionalidad a favor de la acción. Es claro que los incentivos pueden tener un carácter positivo –cuando premian a quien muestra el comportamiento deseado– o negativo cuando castigan a quien se desvía de dicho comportamiento Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 32 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Tipos de incentivos87 Los incentivos que se utilizan usualmente para obtener comportamientos relacionados a la calidad en los sistemas de salud son básicamente, de dos tipos: incentivos económicos e incentivos de reconocimiento. Los incentivos económicos son la forma más perversa, pero su efectividad logra mejorar la productividad y motiva a los médicos a dedicar más tiempo a la atención de los pacientes. Los incentivos de reconocimiento, son valorados como mecanismos de recompensa orientados al logro y prestigio de ser instituciones que sobresalen y muestran a la sociedad y a los usuarios que aseguran servicios de alta calidad. Incentivos Económicos88 Es uno de los mecanismos mas frecuentes que se utilizan en los servicios de salud para obtener el comportamiento deseado. Son sistemas de pago, que estimulan un cierto tipo de comportamiento del proveedor, en términos de eficiencia y calidad al que se denomina poder del esquema de incentivos. Son mecanismos de alto poder, en la medida que traduce en comportamientos auto adaptable. Los riesgos se generan en torno a procesos débiles, que no orientan los contenidos técnicos esperados. Se sustentan en las brechas de recursos que tienen los diferentes prestadores de servicios de salud, y que motiva el comportamiento competitivo, el descreme, y la manipulación de precios en condiciones de servicios oligopólicos. Este mecanismo busca compensar la precariedad de los usuarios individuales en una economía de mercado para desarrollar las capacidades funcionales de los prestadores que influyen en la atención. a) Los mecanismos de pago de los sistemas de seguros, utilizados como sistemas de pagos por las prestaciones realizadas por los servicios de salud, en los asegurados, se realizan en forma prospectiva, retrospectiva o mixta. En nuestro medio se vienen utilizando como parte de los reembolsos de los sistemas de aseguramiento, o como pagos realizados por las atenciones de salud dadas a usuarios de otro subsector de salud. b) Devolución del pago de la evaluación del proceso de la acreditación, utilizado como mecanismo económico que permitirá el desarrollo del proceso de acreditación en su fase de evaluación. c) Contratar servicios preferenciales con los seguros. Debería ser un requisito que los prestadores cuenten con un nivel básico de garantía de la calidad como mecanismo de certificación de los servicios de salud seguros, como, debiera ser un requisito de mercado. d) Mejora de la competencia, por considerarlos como un valor agregado de los prestadores, que puede ser considerado como tener una ventaja competitiva sobre los demás prestadores de salud y estimular una competencia sana. Algunos diferencian, entre los incentivos económicos, aquellos de tipo financiero que pueden influir en forma directa en la calidad de la atención. En nuestro medio estos son: e) Los convenios de administración por resultados, que son mecanismos de mejora de la eficiencia y calidad en el uso de la asignación presupuestal de las unidades ejecutoras de los servicios de salud. 87 Estrategias de incentivos para mejorar la calidad, ICAS. Proyecto Salud con Calidad. Módulos especiales Modelo de Garantía de Calidad para Latinoamérica: Guía de Capacitación e Implementación 88 Programa de asignación familiar, proyecto BID/PRAF/ fase II. incentivos para la calidad en salud, Tegucigalpa 2000. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 33 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú f) Salarios conectados ó bonificaciones o pagos periódicos por desempeño en medidas de calidad, lo cual se denomina “pago por desempeño”. g) Devolución tributaria, de los tasas o impuestos imponibles sujeta por estar afecta al régimen general, que se realiza en las entidades benéficas llámense organismos no gubernamentales o organismos de cooperación al desarrollo. h) Asignación de garantía de la calidad de proyectos de mejora continua, que busca establecer la asignación en presupuesto de una cobertura financiera para la realización de planes, programas y macroproyectos de mejora continua de la calidad. i) Multas o sanciones, son mecanismos que buscan acentuar la necesidad de acceder al proceso de garantía de calidad, y que castigan a los establecimientos de salud, que no quieren acceder al proceso, o que abandonan el proceso. Además sirve para financiar los otros mecanismos que requieren de fuente segura y fluida de financiamiento. Incentivos de reconocimiento o prestigio89 Son comunes los incentivos basados en el prestigio, como los reconocimientos públicos y certificados para aquellos que ofrecen mejor calidad. Contribuye a desarrollar estrategias asociadas a la calidad, y que buscan estimular la formación de grupos de calidad, y en el proceso formar círculos de excelencia, que a la vez desarrollen el sistema de gestión de la calidad en salud. Es un incentivo de carácter dinámico, que motiva cómo conseguir mejores ganancias en el futuro. Es un mecanismo de naturaleza meritoria, y son de potencia variada de acuerdo a los dispositivos involucrados. Se sustenta en la capacidad de reconocer que la calidad es un valor deseado dentro de los prestadores de salud, y que ser parte de los procesos que reconozcan ese valor los eleva a niveles de más altos de desempeño. a. Los premios de la calidad, son mecanismos de reconocimiento social de la gestión integral realizada en torno a la calidad de la atención de salud. Mediadas y acentuadas por la formación de círculos ó grupos de la calidad o de excelencia. b. Promoción del reconocimiento social, constituyen incentivos de mejora de la imagen corporativa de los prestadores de salud, permiten una mayor aceptación por el público usuario. Esta puede ser de naturaleza institucional y del personal profesional que realiza coaching. c. Promover la rentabilidad de la calidad, al obtener un mejor precio en relación al costo (pago diferencial por calidad): o ventaja comparativa o por un mayor volumen de usuarios (incentivo de ventas): o por prestigio o reconocimiento social. d. Otros premios: Venta de tecnología, galardones, recompensas, homenajes, distinciones, medallas, títulos. Los reconocimientos como premios, tales como, la capacitación, simbólicos, pecuniarios, difusión de los logros en la pagina web del MINSA, tanto del equipo de gestión de la calidad como del usuario en general, con una periodicidad semestral y con un horario asignado para ejercer esta función. 89 La calidad del servicio sólo es percibido por el usuario después de recibirlo o cuando la calidad del servicio es muy difícil de conocer, el prestador no tiene incentivos para ofrecer calidad. La provisión de calidad por parte del prestador dependerá de su afán de mantener un reconocimiento corporativo o prestigio que, si se deteriora, puede afectar sus atenciones en el futuro. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 34 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Diseño de Incentivos para el Sector Salud. Se entiende como incentivos para gestión de la calidad: al sistema que permita, estimule y retribuya una buena atención a la salud y que desaliente al mismo tiempo comportamientos inadecuados de cualquier índole, ya sea por parte de los médicos, de los usuarios o de los administradores90. Es importante que los incentivos estén bien diseñados, y se considere a los financiadores con quienes deben ser alineados, para que al implementarlos se genere, mantenga, y promueva la confianza entre los actores del sistema. Implica que, los incentivos económicos, que definen la motricidad del sistema, deben ir acompañados con incentivos de reconocimiento e incluso incentivos negativos, asociados con la posibilidad de sanciones. A pesar de que los incentivos de reconocimiento conllevan un incentivo económico intrínseco, su aplicación debe considerarse en forma aparte, ya que la relación entre el prestigio y la retribución económica generalmente es mediata. El diseño creativo y el esfuerzo para evaluar su eficacia deben facilitar las bases para entender como utilizar los incentivos para la mejora continua de la calidad de la atención de salud91. Se recomienda que los incentivos generen una cultura de calidad, que evidencien la racionalidad económica del proceso, contribuyan al prestigio y reconocimiento al buen desempeño. Además debe estar asociado al proceso de participación de las organizaciones de la sociedad civil en nuestro medio, por la presencia de un rico tejido social, que ha permitido que se lleven procesos que requieren ingentes recursos del Estado, por el aporte solidario, y control social de recursos y acciones públicas, que han actuado como mecanismo de retroalimentación y control del proceso. Lo mismo ocurre, aunque en sentido inverso, con la aplicación de los incentivos negativos. Debe expresar que los incentivos son medios, y que su disposición se sujeta a las finalidades del proceso de acreditación. Que busca articular los mecanismos existentes para mejorar la capacidad sinérgica entre los dispositivos existentes, y asumir que la acreditación del prestador es el paso a un mejor nivel con mayor valor, que expresa las ventajas comparativas de la atención de salud de alta calidad. Principios en el diseño de los incentivos92 Un sistema de incentivos para la acreditación en salud debe considerar los siguientes principios en su diseño, para que faciliten la toma de decisiones. 1) La información: determinante en toda medición del desempeño para que facilite reducir el error que se estima del esfuerzo empleado. Debe sistematizarse los errores de estimación del esfuerzo para excluirla como factor determinante de pago, como factores aleatorios fuera del control del agente. 2) Intensidad del incentivo. La intensidad óptima depende: - Del incremento del beneficio creado por el esfuerzo adicional. - De la precisión con que se evalúan las actividades deseadas. En situaciones de poca precisión en las variables de medición deben utilizarse incentivos débiles. En los prestadores de salud, el carácter complejo de medir los resultados constituye uno de los problemas principales para el diseño de incentivos de alta intensidad. 90 Donabedian, A. The quality of care: how can it be assessed? JAMA 1988; 260: 1743-1748 Principios para la construcción de los programas de Pago-por-Desempeño Joint Commission on Accreditation of Healthcare Organizations 2006. 92 Motivación, incentivos y retribuciones de los médicos de Atención Primaria del Sistema Nacional de Salud 2005. José Martín Martín en Revista de Administración Sanitaria Siglo XXI en Vol. 3, Núm. 1 p. 111 - 130 91 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 35 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú - Grado de temor al riesgo del agente. A mayor grado de temor al riesgo los incentivos deberían ser de menor intensidad. Este criterio es relevante en el diseño de incentivos en los prestadores de salud pública. En este caso, incentivos de alta intensidad podrían ser conflictivos e incluso estériles. - De la capacidad de respuesta del agente a los incentivos. A mayor capacidad de decisión la intensidad debe ser mayor. Esto es favorable para incentivos en los equipos de salud. La gran autonomía que tienen los profesionales de salud implica que pueden ser sensibles a estímulos de alta intensidad, debido a su alta capacidad de respuesta. 3) Intensidad de la vigilancia: Cuando se planee que el pago del agente sea altamente sensible a su acción, la intensidad de la vigilancia debe ser mayor. Un sistema de incentivos de alta intensidad debe ir asociado a sistemas de información, auditoría y vigilancia y control muy desarrollados. El diseño de incentivos de alta intensidad debe complementarse con sistemas de vigilancia igualmente potentes. 4) Igualdad de las compensaciones: Si la asignación del tiempo o la atención a actividades diferentes no puede ser vigilada y controlada, entonces la actividad con menor rendimiento marginal no recibirá tiempo o atención alguna. Este principio puede ser apremiante en temas relacionados con la calidad asistencial o de la prevención y promoción de la salud difícilmente cuantificables. Los prestadores distribuirán su tiempo efectivo entre las actividades que mayor rendimiento marginal les produzcan, con absoluta independencia de los objetivos del sector. 5) Incentivos intertemporales: el efecto Rachet: Es la tendencia a incrementar los objetivos a lo largo del tiempo. Si se obtiene un resultado alto en un período, en el siguiente, basándose en el principio de información se le exigirá un mejor resultado, ya que la intensidad del incentivo es mayor si se incluye la información del ejercicio anterior. En el caso de que si un centro de salud consigue ahorrar en el objetivo gastos de personal (motivación e incentivos), al ejercicio siguiente podría recibir un objetivo más ajustado, es decir, menos presupuesto para dicha acción. Esta situación puede resolverse si las partes se comprometen a mantener los incentivos sin utilizar los resultados del primer período para ajustar los estándares de acción del segundo. 6) Compromiso y prestigio: La capacidad que tenga la dirección de una organización para implicarse y adquirir compromisos creíbles en relación al sistema de incentivos es esencial para el éxito de cualquier modelo que se desarrolle. Con frecuencia surgen problemas de compromiso derivados de la falta o pérdida de reputación en relación con la aplicación del modelo de incentivos. Esta limitación es doble, tanto referida a los derechos residuales de decisión delegados (no inmiscuirse), como al respeto al conjunto de reglas que configuran el sistema de incentivos establecido. Los incentivos para romper las limitaciones de la discrecionalidad implícitas en cualquier modelo son intensos y multicausales, puede inducir a comportamientos oportunistas, que hagan que se altere o manipule los resultados para adecuarlos a su visión. 7) Amenazas y sanciones creíbles: Las comisiones económicas asociadas a un mayor esfuerzo pueden no motivar a ciertos sujetos a mejorar su rendimiento. Si la organización no dispone de mecanismos eficaces para identificar comportamientos oportunistas y aplicar sanciones incluyendo el despido, el desarrollo óptimo de un sistema de incentivos explícito puede verse seriamente afectado. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 36 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Criterios para el desarrollo de un sistema de incentivos93 1. Se debe incluir una mezcla de incentivos financieros y no financieros (tales como intensidad diferenciada de la negligencia; reducción de cargas administrativas y reguladoras; reconocimiento público del desempeño) que se diseñan para alcanzar las metas del proceso. - El tipo y magnitud de los incentivos se deben adaptar a los cambios deseados del comportamiento. Deben ser suficientes para conducir comportamientos deseados en la constante atención de alta calidad de salud. - Una escala desplazable se debe establecer para permitir el reconocimiento de gradaciones en la calidad de la atención, incluyendo la entrega del servicio. - La estructura de la recompensa debe considerar las características únicas de la misión de la organización prestadora. 2. Se deben promover la red del cambio significativo, y la disposición del atención de alta calidad segura, como una responsabilidad compartida de salud. - Deben reconocer conductores sistémicos de la calidad en el prestador, en unidades y en grupos amplios y estimular la mejora en los niveles agregados. - Deben apoyar acercamientos del equipo a la práctica, así como la integración de servicios, a la gerencia total de la enfermedad, y a la continuidad del cuidado. - Deben estimular la alineación entre el médico y las metas del prestador, a la vez que recompensen las contribuciones específicas de cada uno al desempeño total. 3. En el marco de evaluación y de recompensa se debe diseñar estratégicamente para facilitar el cambio del comportamiento y el logro de metas del desempeño dentro de períodos definidos. Para lograr esto, los prestadores deben recibir la retroalimentación oportuna del desempeño y ser previstos por la oportunidad de diálogo cuando lo requiera. Las recompensas deben seguir de cerca al logro del desempeño. 4. Las evaluaciones deben incluir el sistema del pago y los incentivos construidos en el diseño, para evaluar sus efectos sobre la realización de mejoras en calidad, incluyendo cualquier consecuencia involuntaria. Cuando sea apropiado, los umbrales del desempeño y los incentivos se deben reajustar. 93 Principios para la construcción de los programas de Pago-por-Desempeño Joint Commission on Accreditation of Healthcare Organizations 2006. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 37 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Valoración de los mecanismos existentes en nuestro medio Existen mecanismos de reconocimiento, económico financieros, que se vienen utilizando en el sector, en forma fragmentada, sin contemplar el valor de la acreditación, ni asumir la normatividad existente. Estos mecanismos se han desarrollado en la implementación de programas sociales, laborales, económico productivas, dirigidas a mejorar la eficiencia, la equidad, la efectividad o el desempeño del personal dentro de los servicios sociales públicos o en las redes de salud, y en otros casos proceden de experiencias ajenas al sector salud. Estas experiencias se pueden clasificar de acuerdo a su origen en: Experiencias dentro del sector 1. Reconocimientos a la calidad: muy comunes en el sector salud, que se ha involucrado a los desempeños de calidad, o los acuerdos de gestión. 2. CAR: Ligado al uso de los recursos disponibles que se asignan anualmente mediante el presupuesto, y que son controlados por intermedio del MEF, la contraloría y el equipo que se implementa ad-hoc para el caso. Mecanismos que pueden ser considerados incentivos potenciales Mecanismos CAR Reembolso de Seguros Intercambio de servicios Reembolso SOAT Exoneración IGV/Renta Apoyo en Inversiones Asistencia Técnica Capacitación promoción y mercadeo Captación de ingresos MINSA Algunos SIS SI SI NO NO NO SI NO SI ESSALUD SANIDAD PRIVADOS SI SI SI NO NO NO SI NO SI SI SI NO NO NO NO NO NO NO EPS NO SI NO NO NO NO SI SI Fuente: elaboración propia 3. Reembolso de Seguros: mecanismo de pago por la prestación de servicios de salud brindados a la población asegurada, sea público o privado. Puede ser por producción de servicios o per cápita. 4. Convenio de intercambio de servicios: mecanismos de pago, por servicios que se brindan a los usuarios que proceden de un subsector diferente al cual es atendido. 5. Contrataciones con EPS: contemplado por la ley, que permite a los prestadores acreditados realizar contrataciones con las EPS, en forma preferente. 6. Asignación PAAG: relacionado a los recursos asignados en relación a las intervenciones sanitarias que son prevalentes en la zona, y están asociados a indicadores sanitarios. 7. Resultados en la demanda: sobre todo las experiencias internacionales, que se han asociado a la mejora de resultados sanitarios en la demanda. 8. Productividad o AETAS: muy popular, se viene utilizando como mecanismo de incremento de las remuneraciones del personal de salud, por mayor número de horas aportadas. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 38 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Experiencias fuera del sector 9. Exoneración tributaria para organismos benéficos: muy en uso en las organizaciones benéficas denominadas organizaciones no gubernamentales de desarrollo. 10. Prestamos con carácter revolvente, muy utilizado por las entidades dedicadas a la promoción de la actividad económica productiva como la pequeña y micro empresa, o los fondos rotatorios de FONCODES. Análisis de los mecanismos existentes en calidad en salud En la actualidad la acreditación se ha convertido en un proceso de naturaleza marginal, que no es apetecida por los prestadores de salud, ni por los proveedores de los servicios de salud en general. Esto se debe a que en la experiencia implementada en nuestro país, la acreditación no se ha convertido en la demostración de la excelencia del servicio de salud. Debido a que no le garantiza a los prestadores acreditados mejorar su posicionamiento dentro del mercado de los servicios de salud, y menos le brinda una ventaja comparativa frente a los otros prestadores no se acreditados. Es mas en algunos casos se han convertido en un factor de sobrecostos operativos, ya que una vez acreditado, es sujeto recibe mayor control por los organismos regulatorios de la autoridad sanitaria para mantenerse en el mismo nivel de acreditación, convirtiéndose en un factor que desincentiva el ingreso al proceso de acreditación. Como se puede apreciar encontramos que solo algunos establecimientos de salud de alta complejidad han superado el proceso y están acreditados, hasta la fecha, dentro de ellas los Hospitales de Southern que han contado con la existencia de incentivos de la empresa, y el marco regulatorio para su cumplimiento obligatorio. Este proceso por sus características, complejidad y estar centrada en la infraestructura era prácticamente insuperable por los establecimientos del Ministerio de Salud. Otro aspecto importante radica en la poca utilidad del proceso de acreditación, como forma de mejorar el posicionamiento de los establecimientos de salud acreditados, debido a que en si mismo no constituye un elemento de ventaja comparativa sobre los otros establecimientos de salud no acreditados del mismo nivel de atención y de complejidad, ni le otorga ventajas adicionales en relación al mismo sistema sanitario. Solo constituye una suerte de reconocimiento moral, o de naturaleza publicitaria, que carece de otros efectos tanto en el sistema, como ante la misma sociedad. Esta situación, se da por la gran diferencia que existe entre los mismos establecimientos de salud del mismo nivel de categorización y entre los establecimientos de salud urbanos de la costa, y aquellos de las principales ciudades de provincia, y entre aquellos puestos de salud en las mismas ciudades. Podemos encontrar que si existieran dos establecimientos de salud de igual nivel de atención y de complejidad; y similar cartera de servicios, en su proceso de producción pueden tener desempeño similar, y en su proceso de financiamiento pueden llegar a ser similares ó disímiles, incluso en caso de estar brindando servicios de salud dirigidos a pacientes asegurados del Seguro Integral de Salud. Encontrarnos a veces con la paradoja de que los establecimientos de salud no acreditados pueden llegar a producir un mayor número de servicios de salud que los establecimientos acreditados, esto debido a que la acreditación constituye un proceso formal, y que cualquier modificación de la cartera de servicios, debe ser informado a los órganos reguladores, mientras que en el caso de los no acreditados, su informalidad hace que pueda variar su cartera de servicios sin nadie que lo regule, lo vigile y lo premie o sancione. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 39 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Esta curiosa situación derivada, revela la falta de regulación del sistema 94, y la falta del ejercicio de la autoridad sanitaria, entendida como la ausencia de un órgano y una política reguladora rectora de Estado y Sectorial, que contribuya a la prestación de servicios de salud con calidad, garantía y seguridad de manera intencionada por parte del Ministerio de Salud. Estos aspectos deben ser contemplados en esta nueva etapa, en que se quieren garantizar servicios de salud de calidad, que respondan a las necesidades de los usuarios; a través del órgano rector, como la sociedad en su conjunto representada por la ciudadanía y sus agentes deben estar comprometidos en el desarrollo de los servicios de salud acreditados en un horizonte de mediano y largo plazo. El supuesto de entrada de que el financiamiento de la acreditación debería salir de los prestadores que anhelaban acreditarse, fue trasladado en la práctica a los usuarios, en la medida del mayor posicionamiento del establecimiento, y a la inexistencia de un marco competitivo ideal en el mercado de servicios de salud. Algo que no consideraron en países como el nuestro, es que la red de servicios de salud pública en su mayor parte cobertura a la población que se encuentra en exclusión social, debajo de la línea de pobreza por las condiciones de pobreza. A la vez que la mayoría de los prestadores de salud no cuentan con los recursos suficientes que permitan asegurar una suficiente cartera de servicios de salud, y una capacidad resolutiva de los servicios de salud, que posibilite garantizar la entrega garantizada de paquetes básicos de salud a la población asignada. El proceso de acreditación debe constituirse en una oportunidad de afirmar el desarrollo de los servicios de salud del país, en la cual se debe considerar que los principales servicios en ser involcrados en el proceso de acreditación deben ser los servicios de salud pública, sean estos de la Red de servicios del Ministerio de Salud, la Seguridad Social de salud, o las Fuerzas Armadas o Fuerzas Policiales, inclusive los servicios de salud municipales. Es necesario establecer que los agentes que realizarán el proceso deben ser parte de las instancias técnicas del órgano rector, quienes a través de la red de gestión implementen este proceso según las particularidades del sistema sanitario regional y local. Hay que considerar como un aspecto esencial la falta de mecanismos que incentiven la adopción y desarrollo del proceso de acreditación, evidenciando que no había diferencias en los beneficios del proceso, a pesar de que le permitan a los servicios de salud publicitar las ventajas comparativas desde el punto de vista técnico, social y económico - financiero. Esto a la vez le permitiría a los establecimientos de salud acreditados contar con argumentos sólidos en favor del proceso, y a la vez le estimularía a brindar servicios de salud garantizada, segura, equitativa y acreditada y de calidad. Rasgos específicos de los mecanismos existentes La competencia como incentivo. En el sector público la competencia como incentivo es menos aceptada y hasta evitada. Cuando un agente obtiene un cambio positivo, como resultado de producir servicios de calidad, se generará un incentivo para que dicho agente utilice esta estrategia para aumentar su rentabilidad. En los demas sectores comerciales e industriales se promueve la competencia como una panacea que se supone ordenará y proporcionará a cada usuario los bienes o servicios de mejor calidad y mejor precio, en forma “natural”. 94 USAID-OPS-PHR Plus-Quality Insurance Project-MSH. 2005. Informe LACRSS No. 64. Maximización de la calidad de la atención en la reforma del sector salud: la función de las estrategias de garantía de calidad. Proyecto de garantía de calidad. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 40 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Esta visión romántica de la competencia, ha traido una serie de problemas en varios países en desarrollo como la acentuación de la inequidad y la ineficiencia en el intento de desarrollar mecanismos de mercado en el sector salud, debido a las fallas de mercado antes mencionado. Si los usuarios valoran la calidad, aquellos proveedores que ofrezcan servicios de alta calidad serán recompensados por un aumento en el volumen de ingresos generado por sus servicios. Esto permite que el agente pueda, además, mantener el precio promedio del mercado, lo cual le da una ventaja competitiva. Esto es parcialmente cierto en la medida que en paises heterogéneos, con alta pobreza, la mayor parte de la población se encuentra excluida de los beneficios de la competencia; y los prestadores de salud privados y públicos que buscan capturar una porción de la demanda con capacidad de pago no desarrollan mecanismos de competencia, sino que realizan comunmente prácticas de concertación de precios, o de aceptación de escalas de precios, que limitan el acceso a los usuarios que no cuentan con los medios suficientes. Reembolsos por Seguros. Constituye una modalidad de pago, y de financiamiento de los establecimientos de salud, que consiste en rembolsar la producción de los servicios de salud, y es casi en forma exclusiva por la producción de atenciones de salud, acorde a la cartera de servicios de salud que presta el establecimiento de salud. Viene realizando funciones de calidad que le corresponden a la instancia técnica reguladora del proceso de prestación: como la supervisión del prestador, y la regulación de la gestión sanitaria. En la actualidad desde enero del 2006, se viene probando en la Dirección de Salud Lima Este, la modalidad de pago por capitación. En el subsector publico, se vienen realizando reembolsos por atención de asegurados SIS en los casos del MINSA95. En los servicios de salud se viene fortaleciendo este mecanismo de pago por atención de paciente asegurado públicamente. En EsSALUD se desconoce si se utilizan mecanismos similares, o si son utilizados otros mecanismos de producción histórica o proyectada por producción o capitación. Funcionan como mecanismo de pago prospectivo por proyección poblacional constituye de por si el financiamiento presupuestal de los establecimientos de salud, que les permite el despliegue de su plan operativo anual. Es común observar que la transferencia del Seguro integral de Salud, viene contribuyendo entre 30 al 50% del total de los ingresos que captan los establecimientos de salud de mediana y alta complejidad. Mientras que en los establecimientos de salud y las redes de atención primaria encontramos que la captación de sus ingresos mediante las atenciones de pacientes afiliados por el SIS, llega a constituir cerca del 90% (alrededor del 80-95%), del total de ingresos de la red de servicios de salud. En los reembolsos por el SOAT, la otra modalidad de seguros, en caso de accidentes de transito, nos encontramos con una realidad eminentemente centrada en las ciudades intermedias o enclaves con flujo de transporte vehicular, canalizada en los establecimientos de salud de mediana y alta complejidad, no teniendo potencialidad para utilizarla como un remanente, que dinamice a la red de servicios de salud. La modalidad de pago es por atenciones de pacientes accidentados, o sea por producción y no ha evolucionado a pagos o transferencias regulares por producción histórica. Se desconoce si las fuerzas armadas y las fuerzas policiales utilizan mecanismos de pago o de reembolso. En el caso del sector privado, ellos utilizan mecanismos de pago de reembolso, mediados por las empresas prestadoras de salud o EPS, que se encuentran supervisadas por la SEPS. 95 Aunque se desconoce las modalidades reales de asignación de recursos, en ESSALUD Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 41 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Convenio de Administración por Resultados. Es un mecanismo de gestión, relativo al uso eficiente de los recursos para garantizar la optimización del presupuesto disponible, en especial destinado a los gastos logísticos y de servicios, exceptuando los gastos de personal, las obligaciones sociales y tributarias. Este mecanismo o incentivo de gestión por resultados puede ser utilizado por las unidades ejecutoras, y el margen de disponible es variable, constituyendo en la práctica un incremento o Bono Anual por la efectividad en la gestión. Puede ser utilizado por todos los proveedores y sus redes de servicios de salud, incluso el mismo sector privado, aunque su desempeño esperado siempre es mayor que el real, se observa una tendencia a la mejora y al desarrollo organizacional de quienes participan, como es el caso del Hospital San José del Callao. Tiene mecanismos explícitos y sujetos al control gubernamental por el MEF y la contraloría, que permita desarrollar la gestión administrativa y gestión sanitaria de la red de servicios de salud. Mejora el saldo disponible de los recursos asignados, se viene implementando mediante las diferentes directivas sean del MEF y manejo gerencial profesional de los servicios de salud. En la actualidad existe una experiencia muy rica en relación a los Convenios de Administración por Resultados, que Economía y finanzas viene promoviendo con las diferentes unidades ejecutoras que las han suscrito. Con la finalidad el mejorar la gestión de recursos, y cuyo ahorro o saldo a favor sea redistribuido a favor de la institución (sean en personal, en bienes o servicios u otros). Devolución o exoneración tributaria. Existe la experiencia que procede del sector no público, de las llamadas organizaciones no gubernamentales de desarrollo, que luego de un trámite ante la SUNAT, y demostrar que son perceptoras de recursos del exterior, y que realizan acciones benéficas hacia la sociedad, quedan exoneradas del IGV. Comprende temas relacionados a la promoción del mercado, no existe política de fomento de la inversión en el sector ni orientados al desarrollo de la calidad del sector. Convenio de intercambio de servicios: mecanismos de pago, por servicios que se brindan a los usuarios que proceden de un subsector diferente al cual es atendido. Se viene realizando entre MINSA y ESSALUD desde 1999, y se han suscrito convenios específicos de Intercambio de Prestaciones (Tacna, Huanuco, y Huancavelica, Loreto, Ucayali), que el 2004 se han ampliado a Amazonas, Apurímac, Ayacucho, Cusco, Ancash, La Libertad. Los prestadores se encuentran con una desactualizada acreditación de asegurados EsSalud, hay dificultad en el acceso a medios informáticos que optimicen los procesos de información y acreditación. Existe Inoportunidad en los pagos por las prestaciones realizadas. La política tarifaria y el catalogo de servicios MINSA favorece el desarrollo de estos mecanismos de intercambio, para la difusión de los alcances y beneficios, permite el acceso a las prestaciones de salud a las poblaciones donde EsSalud no tiene oferta. Fortalece a los establecimientos con suficiente personal y equipos para soportar incremento de demanda tengan oportunidad de cimentar su capacidad de oferta vía convenios interinstitucionales. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 42 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Contrataciones con EPS96: contemplado por la ley, que permite a los prestadores acreditados realizar contrataciones con las EPS, en forma preferente. El tema de la calidad si bien lo vienen desarrollando en forma regular, por la intensa labor de auditoría que realizan las EPS para el garantizar el rembolso, no es clara la actitud frente a la acreditación. Aunque la clínica emblemática la Ricardo Palma, constituye el lider, tanto en prestaciones, como en el proceso de acreditación previo, y se conoce que viene certificando sus servicios de acuerdo a las normas ISO, siendo la única en el país. Las EPS vienen cumpliendo básicamente un rol financiador, aunque participan también, en menor medida, en la provisión. Para las prestaciones, trabajan con centros privados, ofreciendo una amplia diversidad a sus asegurados. Bajo el contexto de reajuste de tarifas y de planes completos, las EPS cuentan con pocas oportunidades de incrementar su mercado de seguir ofreciendo los servicios que actualmente comercializan. A pesar de que las EPS ingresaron al mercado con tarifas reducidas, bajos copagos y de la existencia del subsidio intra-empresa, sólo el 3% de asegurados regulares pudo acceder a los planes ofrecidos. Las EPS se están focalizando en los asegurados a quienes se dirige su principal producto (planes regulares), están reajustando sus tarifas y están buscando reducir sus costos de prestaciones. Ante este comportamiento de la oferta, la demanda se está reajustando gradualmente hacia sus niveles de equilibrio, bajo las condiciones actuales (marco legal, portafolio de productos y costos de atención). Por tanto, si no hay cambios significativos en estas variables, las EPS difícilmente superarán su grado de penetración actual. Otros mecanismos existentes: Asignación PAAG: relacionado a los recursos asignados en relación a las intervenciones sanitarias que son prevalentes en la zona, y están asociados a indicadores sanitarios. Productividad o AETAS: muy popular, se viene utilizando como mecanismo de incremento de las remuneraciones del personal de salud, por mayor número de horas aportadas. Capacitación: No es sustantivo, debe ser parte de una política general de Recursos Humanos, en convenio con las Instituciones de Formación Superior 96 Apoyo Consultora. Análisis del sector salud. 2001. Informe preparado para Superintendencia de Entidades Prestadoras de Salud. Perú. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 43 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Capitulo IV: Sistema de Incentivos para la acreditación El desarrollo de todo sistema de incentivos pasa por definir los mecanismos que van ha constribuir con el desarrollo del proceso de acreditación, y que para el caso se han articulado en el denominado Bono de Acreditación. Bono de Acreditación Es un conjunto de mecanismos articulados que tienen efectividad probada en estimular procesos de calidad, que se otorgaría a los establecimientos prestadores de salud, una vez superado el proceso de acreditación. Tiene por finalidad modular positivamente el proceso de acreditación para los prestadores de servicios de salud, haciendolo viable y sostenible. Como conglomerado de dispositivos de gestión integral en la actualidad son direccionadas hacia la mejora de la calidad del sistema de salud. Exoneración tributaria Devolución proceso CAR Económicos Posibles Intercambio servicios Coaching Prestigio Reembolso Seguros Económicos Disponibles Reconocimiento BONO DE ACREDITACION El Bono de acreditación, se caracterizará por ser suficiente para ser idóneo flexible, único y diverso de acuerdo al tipo de prestador a quienes se otorgue, en este caso considerará el nivel de complejidad, el tipo de actor del subsector, el subsector público ó privado, y misión social de la institución acreditada. Comprende una serie de mecanismos diversos que se vienen implementando de manera rigurosa y eficiente en el sector aunque en forma desarticulada, algunos en calidad de pilotos; mientras otros responden al espíritu emprendedor de las organizaciones sanitarias, en especial del sector público. Estos mecanismos ya existen en la práctica como hemos mencionado en el capítulo anterior y cuentan con los instrumentos de regulación específicos desarrollados por los propios actores de financiamiento, que actuan como principales en la relación con el prestador de servicios de salud, que actua como agente. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 44 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Bono de Acreditación por tipo de mecanismos Denominación Modalidades Nombre genérico Reembolso de SIS Mecanismos de Seguros pago ESSALUD EPS (privados) Económicos SOAT Financieros Intercambio de MINSA-ESSALUD prestaciones MINSA-SANIDAD MINSA-EPS Convenio por MEF-DNPP Presupuesto resultados histórico Devolución del Fondo Acreditación Asignación de GC proceso Exoneración MEF-SUNAT Devolución de IGV tributaria Reconocimiento Prestigio Genérica y específica Asignación de GC social Coaching Específica Asignación de GC Sanciones Multas Genérica Sanción por no calidad Fuente: Elaboración propia Mecanismos En todos los casos los recursos que financian dichos mecanismos existentes provienen de fondos públicos, que se generan mediante diferentes mecanismos tributarios de captación de ingresos y que luego se distribuye a las instituciones, quienes administran dichos recursos para generar resultados en mejora de la salud de la población adscrita. En el caso de los mecanismos de reconocimiento, la captación de recursos han procedido en las experiencias existentes via proyectos con la cooperación internacional. En muchos casos no han contado con el liderazgo efectivo del órgano rector y el compromiso tangible del Estado, representado en el Ministerio de Salud. Otro aspecto débil corresponde a la ausencia de representación de la ciudadanía, de sus organizaciones de base, de los agentes de la sociedad y del mercado en todos los momentos del proceso. Componentes: El bono de acredtiación comprende los mecanismos que le permitan a los establecimientos de salud contar con ventajas comparativas en todo momento, que les permitirá asumir y consolidar el proceso de acreditación y el posterior desarrollo de la gestión institucional de la calidad. Asimismo tendrán componentes operativos, de soporte, que le facilite la flexibilidad en la asignación, el uso y evaluación mediante el seguimiento y la asistencia técnica pertinente. Debe contemplar la normativa de utilización, para delimitar las condiciones de uso y los mecanismos de vigilancia y control del bono. Componentes del Bono de acreditación: Componente de Estructura del Incentivo 1. Mecanismos económico financieros: 2. Mecanismos de reconocimiento 3. Sanciones por la no acreditación Componente normativo 1. Directiva sobre incentivos para la acreditación 2. Convenio de compromiso Componente operativo 1. calificación y entrega de los bonos 2. vigilancia y control de los bonos 3. gestión de la información de los bonos Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 45 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Componente de Estructura del Bono de Acreditación Comprende los mecanismos que actuarán como moduladores del comportamiento proactivo ante el proceso de acreditación, y como facilitador del desarrollo de una cultura de calidad, enmarcada en el sistema de gestión de la calidad. Es el componente esencial de estimulo que se pondrá a disposición de los prestadores de salud en los diversos momentos del proceso de la acreditación. Comprende mecanismos económico financieros, de reconocimiento y sanciones que buscan encauzar a los prestadores de servicios de salud, en los procesos de calidad, que mejore la atención de salud de las personas, garantizandole la seguridad, confianza y equidad en el uso de los servicios de salud públicos y privados en nuestro país. Esto constituiría otro modo de construir niveles de reconocimiento de los prestadores de salud que se mantienen y siguen acreditados, que posibilitaría otra entrada a los círculos de la calidad y de la excelencia en salud. Que conjuntamente con la premiación al liderazgo por la cultura de la calidad, y los premios de reconocimiento al liderazgo ciudadano y social por la calidad, derivaría en un nuevo ciclo de desarrollo de la acreditación y de la gestión de la calidad en salud. Mecanismos Económicos Financieros: Son mecanismos existentes, y que se vienen desarrollando en forma desarticulada, y que comparten entre si el desarrollo de la efectividad de la gestión sanitaria e integral de los prestadores de salud. Son mecanismos orientados al desarrollo de la garantía de la calidad de la atención de salud, que están destinados en el corto plazo a mejorar la capacidad económica financiera de los establecimientos de salud acreditados, o de la red de establecimientos de salud acreditados. Esto les permitiría a la red y a los establecimientos de salud disponer de los recursos necesarios para afrontar el fortalecimiento y desarrollo de las capacidades institucionales sean la capacidad resolutiva, de referencia y de gestión sanitaria e integral de los establecimientos de salud acreditados. Los establecimientos de salud una vez acreditados, deben recibir un trato diferenciado y preferencial por todas las instancias, oficinas y direcciones generales del órgano rector en sus diferentes niveles, con el objeto de evidenciar el reconocimiento del nuevo estatus obtenido por el establecimiento de salud acreditado. 1.1. Reembolso de seguros: El desarrollo del proceso de aseguramiento viene afianzándose desde el sector público, y el énfasis en fortalecer mecanismos de mercado para su financiamiento, operación y prestación ha sido dejado de lado en beneficio de la acción de los agentes del sector público. Este proceso ha ido de la mano con la mejora progresiva del Agente financiador, en este caso del agente intermediador y evaluador de las prestaciones realizadas a los beneficiarios del aseguramiento público en salud. En relación al reembolso de seguros, este constituye un mecanismo de pago que se viene realizando por la prestación de las atenciones de salud brindadas a los pacientes o usuarios cubiertos por el seguro público de salud. En la actualidad este reembolso tiene recarga en la función del reconocimiento de las atenciones, que sobrecarga y supera la labor mediada de la supervisión médica, y afecta la oportunidad de los pagos, y los montos a desembolsar. Esta situación tiene como una de las causas las deficiencias existentes en la calidad técnica y humana en las atenciones brindadas por los establecimientos de salud. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 46 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Se ha visto que los establecimientos de salud han venido desarrollando sus diferentes procedimientos, instrumentos y herramientas administrativas en relación a la necesidad de recursos que reciben por los diferentes organismos sectoriales que asignan o transfieren recursos a dichos establecimientos de salud. Los seguros deben apoyar a los establecimientos de salud acreditados y promoverán el reembolso integro de toda la producción, manteniendo durante el primer año posterior a la acreditación, el muestreo de la calificación debe ser aleatoria de la producción, permitiendo al establecimiento de salud la mejora del recupero y la capacitación para su adecuada sustentación. Los seguros promoverán en cada nivel de acreditación, la excelencia en la gestión de la calidad con la suscripción de la CBPA y CBPGS. En el caso de EsSalud, se buscará mejorar o dimensionar la asignación presupuestaria per cápita, el mismo que promoverá el estudio del reembolso potencial de los establecimientos de salud o la red de establecimientos de salud de EsSalud. Otro de los aspectos a contemplar radica en relación a estimular el intercambio de servicios MINSA, EsSalud. En el caso de las Sanidades militares y la Sanidad Policial, se recomienda que se constituye la unidad de seguros, para mejorar el reembolso prospectivo, en todo caso sería más práctico que el Seguro Integral de Salud o EsSalud o en forma conjunta ambas gerencias de operaciones y financieras desarrollan este proceso de soporte técnico y desarrollen la operatividad en el subsector público. En el caso del subsector Privado, se estimulará que los EPS realicen las transferencias prospectivas según el público afiliado a los establecimientos de salud acreditados. Esto debe permitir dinamizar el mercado de servicios de servicios de salud privados, al mismo tiempo que mejorará el impacto del proceso de aseguramiento privado, que reducirá el costo de los servicios de salud privados (de las primas de atención de salud). En los Privados, es necesaria que se modifique la normatividad o se de la libertad a la SEPS de fortalecer el mercado de servicios de salud y el aseguramiento privado, en relación a la operatividad de las EPS, y facilite el financiamiento de los establecimientos de salud privados acreditados. Este mecanismo de por si generaría en los privados un movimiento hacia el proceso de acreditación. Los principales cuestionamientos se darían por las gerencias financieras de las EPS o agentes financiadores de seguros, debido al riesgo del mal uso de los recursos por los establecimientos de salud. Pero su siniestralidad y mal uso y deformación quedaría fuera de lugar si se recibe el soporte técnico de los seguros públicos, en la mejora de su normativa, recogiendo y sistematizando su experiencia basada en nuestra realidad. 1.2. Convenio de administración por resultados: Los Convenios de Administración por resultados constituye uno de los mecanismos con gran poder por su ocmplejidad, y capacidad de estimular varios procesos institucionales no solo vinculados al proceso de atención, sino también a todos los procesos de soporte, en especial a los procesos logísiticos. Ganando los prestadores ordenamiento, desarrollo institucional, prestigio, predictibilidad y prospectiva, debido a que dentro de los subprocesos involucrados se cpntempla tanto la gestión estratégica, como al buen manejo de los recursos públicos en forma transparente. Los establecimientos de salud acreditados se suscribirán automáticamente al CAR del Ministerio de Economía y Finanzas, y recibirán el soporte técnico tanto del MEF, como de las oficinas de planeamiento y presupuesto de la institución. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 47 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú La implementación del CAR, en el sector se adecuará a los nuevos roles y desarrollo de las capacidades que contempla el proceso de descentralización del Estado y contará con el soporte de aquellas organizaciones de salud que ya vienen navegando en el proceso, en este caso del Hospital San José del Callao, que permitiría la sistematización de la mejor directiva de manejo del CAR en el sector salud. Cada subsector deberá emitir una directiva de desarrollo institucional basado en la gestión por resultados o gestión sanitaria integral. En el caso del subsector privado será opcional según el nivel de complejidad, y estará regido por los procedimientos que contempla la empresa privada de responsabilidad social. Estos mecanismos se implementarían en un lapso de diez años, luego del cual sería obligatorio para todas las empresas sanitarias que operan en el sector privado, la SEPS tendría la obligación de liderar y adecuar las normas que permitan el desarrollo del subsector. 1.3. Convenio de intercambio de servicios97 Serían suscritos en forma obligatoria por todos los establecimientos de salud y las redes de establecimientos de salud acreditados sean públicas o privadas. En el subsector público puede ser implementada de manera inmediata, con la aprobación del catalogo de servicios y del tarifario único del sector salud. Favorece el acceso a las prestaciones de salud a las poblaciones donde EsSalud no tiene oferta, y contribuye a fortalecer a los establecimientos de salud con capacidad resolutiva suficiente para soportar el incremento de la demanda por los convenios interinstitucionales. En el caso del subsector privado, para que se pueda implementar es necesario que las gerencias financieras y de operaciones de los seguros modifiquen la normatividad existente que permita que se pueda rembolsar a los establecimientos de salud privados por la prestación de los servicios de salud realizados a pacientes asegurados sean estos asegurados públicos o privados. En el caso especifico de las referencias o la existencia de servicios exclusivos de complejidad que no posean los servicios públicos, o servicios de alto impacto sanitario que no posea la red de servicios de salud local. Deberá evaluarse a mediano plazo en zonas urbanas la posibilidad de la libre elección de la atención entre los establecimientos de salud privados acreditados, y su reembolso por los seguros. 1.4. Devolución de los costos del proceso: Los órganos de gobierno deben considerar que los costos del proceso son altos para el común de los establecimientos de salud, sean estos públicos o privados y debe contemplar la generación de mecanismos de devolución de los costos del proceso, una vez acreditado el establecimiento, como incentivo real a aquellos que lo asuman. Al inicio se puede considerar la formación de un fondo revolvente, que se puede poner en garantía a los organismos financieros que luego se facilitaría en condiciones muy blandas a los establecimientos de salud que busquen acreditarse, para su posterior pago a mediano plazo, acorde a la duración del proceso. Sin embargo durante la vigencia del proceso los órganos de gobierno deberán asistir técnicamente a los establecimientos de salud acreditados para que evidencie su mejora. Este mecanismo sería la forma más idónea para el subsector privado. 97 Propuesta por el MINSA en el tercer encuentro con los directores regionales de salud, en relación a la transferencia de competencias sectoriales a las direcciones regionales de salud. RVM Nº 296-2004- SA /VM Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 48 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú En un segundo lugar, los órganos sectoriales con el apoyo de la cooperación internacional gestionarán la captación de los fondos necesarios, para que contribuyan con el proceso y permitan a los establecimientos de salud superar esta etapa debido a la pobreza de sus usuarios, y en el caso necesario para los establecimientos privados de naturaleza social, que a la vez acrediten la existencia de buenas practicas de atención o de gestión institucional. 1.5. Exoneración tributaria Considerando la naturaleza social de los establecimientos de salud sean estos públicos o privados, y a la vez asumiendo que estos van ha contribuir con el proceso de inversión en capital humano que redunde en beneficio del desarrollo de una sociedad sana y saludable, es que este mecanismo se justifica. En ese sentido el Estado y los órganos de gobierno, contribuirían con el desarrollo humano al permitir que los establecimientos de salud puedan reutilizar el IGV que debieran transferir al fisco. Esta tasa que puede ser en tramos según el tiempo acreditado, permitiría que los establecimientos de salud acreditados realmente puedan contar con recursos adicionales que permitan mejoras en sus bienes y servicios locales y a la vez fortalezcan sus capacidades institucionales. Quedaría excluido el uso de estos recursos en pagos por productividad o asignación por movilidad local, y debieran ser sustentados en indicadores de alto impacto sanitario con excelencia en la atención, sino no debiera siquiera intentarse. Otros mecanismos económicos Otros mecanismos serían para desencadenar procesos de calidad orientados a la excelencia de los prestadores de salud, que vuelven ha acreditar, y que en el proceso de atención ha mejorado, y los indicadores de calidad mantienen una tendencia favorable, se pueden crear los reconocimientos a la Excelencia en la calidad de salud, que generaría un circulo de establecimientos de salud por la excelencia. Mecanismos Exoneración tributaria Estabilidad tributaria Buenas prácticas de soporte administrativa Tipo Institución benéfica que promueve el desarrollo humano En los tributos municipales o provinciales o regionales Logística y adquisiciones Economía y programación Reconocimientos Financiamiento Plazo Premio por circulo de SUNAT-MEF calidad Mediano Premio por calidad Mediano Gobierno local Premio por circulo de Sectorial calidad Premio por circulo de Sectorial calidad Mediano Mediano Mecanismos de reconocimiento social Son mecanismos que facilitarán los gobiernos sean estos nacionales, regionales y locales y estarán dirigidos a fortalecer la ventaja comparativa, y el mismo proceso de acreditación. Para lo cual los órganos de gobierno contribuirán tanto al posicionamiento del proceso de acreditación en general como al de los establecimientos de salud acreditados, además de posibilitar que los establecimientos de salud puedan iniciar el proceso mismo, incluso debieran contemplar mecanismos de naturaleza tributaria que incentiven la decisión de los establecimientos que busquen acreditarse. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 49 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú 1.6. Fortalecer el prestigio del prestador acreditado Garantía de capacidad resolutiva y de cartera de servicios, buenas prácticas de atención y satisfacción de usuarios. Se basa en el reconocimiento a la capacidad institucional de satisfacer adecuadamente los problemas y necesidades de salud de los usuarios. Juega principalmente en torno a la capacidad del manejo clínico y de soporte diagnóstico (atención intermedia), que tiene que ver con el equipamiento y tecnología del prestador de salud. Son mecanismos gerenciales que pondrán los órganos de gobierno, que tienen por finalidad mejorar la imagen institucional de los establecimientos de salud acreditados, facilitando el acceso y uso de los medios para esta finalidad. Evidenciará aspectos de mercadeo social, que contemplará el apoyo decisivo por parte de los órganos de gobierno en cada ámbito. Los gobiernos deben involucrarse en la medida de la ganancia de una mejor prestación de los servicios de salud acreditados, generen un mayor número de usuarios satisfechos con la atención de salud, y una reducción de los eventos catastróficos o daños o por negligencias. Además estimulara la confianza en los servicios públicos, reduciendo el impacto final en el gasto de bolsillo. Al mejorar el posicionamiento, por la labor de los órganos de gobierno, en la difusión de las ventajas comparativas y la de la capacidad resolutiva de los establecimientos de salud acreditados. Esta labor es sinérgica con la mejora de la capacidad de captación de ingresos, que a la vez contribuye con la mejora de la rentabilidad económica financiera ya descritos con anterioridad. El uso del marketing por los establecimientos de salud, debe ser apoyado técnicamente por las áreas económico productivas de los órganos de gobierno, y así fortalecer el entendimiento del mercado y de la demanda que acude a los servicios de salud, para de esa manera desarrollar la red de prestadores de salud de acuerdo a la naturaleza de necesidades de salud de la población o usuarios potenciales de la localidad atendida. Pueden utilizarse mecanismos de benchmarking, o de referenciación en caso de experiencias positivas de desarrollo del reconocimiento corporativo o el prestigio no solo del prestador sino de la institución, o subsector involucrado. Es posible implementar premios a la cultura de la excelencia otorgados por la autoridad sanitaria a los subsectores, las regiones, que lideren el proceso, en relación a la capacidad de involucrarse, protagonizar y mejorar el proceso de acreditación a nivel regional y nacional. Estos reconocimientos pueden acompañarse del Ranking de establecimientos de salud acreditados. 1.7. Posicionar a los coaching En el caso de los expertos que hayan participado en la evaluación y acreditación de sus establecimientos de salud, estos deben ser considerados de manera inmediata como potenciales evaluadores pares de los establecimientos de salud por acreditar, y la autoridad sanitaria debe fomentar, publicitar y contribuir a que se consoliden como especialistas en mecanismos de garantía de la calidad. Además se debe convocar a las instituciones de formación superior para que los coaching, cuenten con las facilidades para contribuir al desarrollo de nuevos agentes de cambio, de manera que se posibilite la presencia de capital humano especializado en la gestión y desarrollo de la calidad en salud. En cierta medida la premiación de los coaching, junto con la premiación a los subsectores que lideran el proceso, permitiría generar un ciclo virtuoso de competitividad y cooperación entre los establecimientos de salud, lo que contribuirá con mostrar una imponente imagen tangible, de las instituciones que se encuentran comprometidas por mejorar la calidad de la atención de salud. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 50 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Otros mecanismos de reconocimiento: Otros mecanismos serían reconocimientos a la excelencia de los prestadores de salud, que vuelven ha acreditar, y que en el proceso de atención ha mejorado, y los indicadores de calidad mantienen una tendencia favorable, se pueden crear los reconocimientos a la Excelencia en la calidad de salud, que generaría un circulo de establecimientos de salud por la excelencia. Mecanismos Tipo Liderazgo Reconocimiento institucional de la calidad Mejora de los Asistencia técnica: ingresos Gerencia Mejora de Inversiones Capacidades sanitarias Capital Humano Mejora de Abogacía capacidades sociales Cogestión Reconocimientos Financiamiento Plazo Premio por cultura de Sectorial excelencia Corto Premio por circulo de Sectorial: IDREH, calidad DGSP: DSS, DGS; Subsectores Premio por circulo de Sectorial: PARSalud, calidad PRONIEM, IDREH Premio por circulo de Sectorial: PARSalud, calidad IDREH, DGSP Premio excelencia en Sectorial: DGPS, la atención IDREH Premio excelencia en Sectorial: DGPS, la atención IDREH Mediano Mediano Mediano Largo Largo Sanciones pecuniarias Es necesario que el sistema de incentivos que se suministre a los prestadores de salud que acrediten, mantenga la opción de las sanciones o multas a los establecimientos de salud públicos o privados a la vez que no busquen acreditarse tengan un desempeño riesgoso para los usuarios y la sociedad. También se pueden incluir ha aquellos prestadores que habiendo iniciado el proceso, lo abandonen sin una causa justificada. Estas situaciones y otras que se consideren deben considerar la magnitud de afectación de la imagen del proceso de acreditación, provocado por estos establecimientos. Estos ingresos se utilizarían para mejorar la vigilancia de los prestadores acreditados, y para que contribuya a la formación del fondo de acreditación. Estas sanciones serían conocidos como rechazos de no calidad de los prestadores de salud, y se implementarían inicialmente como recomendaciones en los casos de exposición al peligro por prácticas inadecuadas, atención no calificada con publicidad engañosa, elevados eventos adversos y por negligencias o impericias. Las determinaciones de servicios seguros, equitativos y de calidad es necesario que se reconozca entre los prestadores, y que el cuidado de la satisfacción de los usuarios tanto externo como interno es crucial para el desarrollo de una cultura de excelencia en salud. Por ello las sanciones o castigos constituyen deméritos de la no calidad, y su expresión busca establecer un estándar de aceptación, por debajo del cual el usuario y la sociedad ponen en peligro su integridad, su salud y su propia vida. Otros mecanismos Estarían orientados a establecer gradualmente el reconocimiento precoz de quejas, reclamos y otras insatisfacciones de los usuarios que permita al prestador ir mejorando progresivamente. Se sugiere que su implementación sea acorde a la realidad local y del establecimiento, y que se contraste con indicadores de practicas de riesgo, letalidades neonatales, infecciones intahospitalarias, tasa de demanda inducida, riesgo moral en asegurados que permita detectar precozmente las prácticas indeseables. Rechazos calidad de no Sanciones pecuniarias Alejandro Arturo Hinostroza Atahualpa Deméritos de atención Institucional peligrosa OPS PE/CNT/0600029.001 Corto 51 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Financiamiento del Bono de Acreditación Global del Bono El financiamiento del Bono de Acreditación es factible y viable por las siguentes consideraciones, en primer lugar por que la mayor parte de los dispositivos a utilizar en el bono ya son preexistentes, y cuentan con la asignación y los recursos disponibles por parte de los actores financiadores del dispositivo. En segundo lugar los mecanismos por implementar son practicamente de bajo costo, excepto aquellos derivados de los costos del proceso tanto de las fases, como de la adecuación y proceso de mejora, que se espera que cuente con un proyecto de garantía de calidad orientada a la excelencia de los servicios de salud; y en tercer lugar se sustenta en la necesidad de ir más alla al disponer la creación de una partida específica para la calidad y la garantía de la calidad, en donde se pueden desde ya incluir el financiamiento de la autoevaluación y la consiguiente plan de mejoramiento continuo; el financiamiento de la evaluación por pares con el plan de mejora, y la evlauación externa que se espera que lo financie sectorialmente el MINSA con la cooperación internacional. Hay que considerar que los recursos liberados van ha permitir desencadenar la mejora sostenible de procesos en forma gradual y por niveles, asegurando primero la cartera de servicios básicos que componen la atención de los pacientes asegurados; y de los principales daños y problemas de salud atendidos en los prestadores. Para luego garantizar una capacidad resolutiva suficiente para los usuarios adscritos de las localidades a quienes atiende el prestador de salud. Para el caso de los reconocimientos, estos deben provenir del mismo proyecto de garantía de la calidad, en la que se involucren a los diferentes organos de gobierno sean nacional, regional y local. Especifico En forma específica los recursos deben provenir de las siguientes opciones: (1) Convenio por Resultados con el MEF; (2) Previsión presupuestal; (3) Proyectos; y, (4) ONG. Ser de carácter mixto (público y privado) y que los establecimientos de salud, para que asuman los gastos que genere el proceso de acreditación desde la decisión hasta la reevaluación externa. En el subsector público el Estado debe facilitar los mecanismos, de uso de los recursos y que las DIRESAS gestionen ante sus Gobiernos Regionales, planes financiados que contemplen la acreditación como un proceso de mejora de la calidad, obligatoria. Todo esto debe estar respaldado por una Norma nacional y adecuada a la realidad Regional o Local. En el sector privado el financiamiento debe ser realizado por cada establecimiento de salud y en caso del que el sector público debe contar con una partida presupuestal. De otro lado se debe contemplar el presupuesto para las labores de supervisión que podría ser otorgado por el Estado y de los establecimientos privados. Es esencial que todas las instituciones, sean de la red del subsector público del MINSA, de la Red de ESSALUD, de la Red de la Sanidad, que realizan prestación de servicios de salud, así como los organismos de gestión sanitaria, dispongan la asignación presupuestal de una partida específica relacionada al proceso de Garantía de la Calidad. El monto que se asigne regularmente, a nivel presupuestal y que se debe consignar no debe ser menor al 1%o del presupuesto que tenga proyectado la institución. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 52 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Estará a cargo del Sector, de los Gobiernos y de las mismas Instituciones. - Sectorial: Seguros públicos y privados; Gobierno Central: MEF: Asignación presupuestal, Exoneración IGV Gobierno Regional: Asignación para la Garantía de la Calidad Subsectores e instituciones: Asignación para la Garantía de la Calidad Bono de acreditación por fuente de financiamiento modalidad Denominación Fuente de financiamiento 1° Difusión y General del Asignación de Gobierno publicidad de la proceso garantía de calidad Nacional PCM imagen Gobierno Específico para de salud corporativa del los acreditados Regional y establecimiento Gobiernos locales 2° Exoneración En la segunda Premio por circulo Gobierno tributaria acreditación de excelencia Nacional SUNAT 3° Devolución del En todas los Premio por Gobierno proceso procesos excelencia sectorial y susbsectores 4° Reembolso de SIS Pago oportuno por Gobierno seguros excelencia Nacional MEF SOAT Pago por Fondos SOAT excelencia en salud Seguro social Asignación por MEF fondos de garantía de calidad ESSALUD Sanidad Asignación por Fondos garantía de calidad Sanidad Intercambio de Pago por garantía Fondos de servicios de calidad seguros 5° Convenio de Acreditados que Premio por MEF Gestión por sean ejecutoras excelencia y Presupuesto resultados eficiencia 9° Mejora de Autoevaluación Asignación por Institucional capacidades garantía de calidad para la Mejora continua Asignación por Sector regional acreditación de la calidad garantía de calidad y PARSalud Evaluación por Asignación por Sector regional pares garantía de calidad y PARSalud 10° Prestigio Evaluadores Asignación por Sector regional institucional por pares con garantía de calidad y PARSalud coaching reconocimiento Fuente: elaboración propia Mecanismos Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 Temporalida d Corto plazo Mediano plazo Corto plazo Corto plazo Corto plazo Corto plazo Corto plazo Corto plazo Corto plazo Corto plazo Corto plazo Corto plazo Corto plazo 53 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Disponibilidad de los dispositivos del bono: 1. Inmediata: estos mecanismos se encuentran disponibles de forma inmediata dentro del sector salud, y en el caso del aseguramiento vienen siendo utilizados por los prestadores de los subsectores público MINSA, ESSALUD, SANIDAD y del subsector Privado quienes además ya conocen su operatividad; en el caso del Convenio por resultados esta se viene suscribiendo por los diferentes actores sean de gobierno nacional, regional y local; mientras que en el caso de los convenios de intercambio de servicios esta se ha venido suscitando entre el MINSA y ESSALUD. 2. Mediata: estos mecanismos requieren la voluntad para su implementación permita a los establecimientos de salud acreditados cuenten con las ventajas comparativas, los reconocimientos y recursos necesarios para resaltar el valor de calidad que la acreditación aportaría al sistema de salud, y en especial a la sociedad y todos los usuarios. a) Consensuadas: Dentro de estos tendríamos una serie de mecanismos como los reconocimientos, cuya implementación es de carácter consensual, y puede concordarse de forma inmediata como es el caso del posicionamiento y publicidad de los establecimientos de salud acreditados y del prestigio tipo coaching; y el posible financiamiento del proceso de evaluación o devolución del proceso. Quedando otras modalidades de reconocimientos como los premios de calidad, las capacitaciones, la entrega de bienes, etc. b) Por consensuar: Entre estos mecanismos encontramos a un grupo de dispositivos tributarios que ya se encuentran disponibles para un sector de organismos que desarrollan actividades benéficas y contribuyen al desarrollo de la sociedad, en segundo lugar permitiría afianzar mecanismos que posibilitarían la mejora de la competitividad de los prestadores de salud, y su actitud cooperadora para construir redes sectoriales de atención de salud, en los lugares donde se promueva la existencia de la cooperación entre prestadores publico privado. Beneficios que produciría el Bono de Acreditación La implementación del bono de acreditación tiene como su principal finalidad ser un elemento facilitador, que agilice el proceso de acreditación y garantice su viabilidad operativa. Estos beneficios están en relación directa a los diferentes mecanismos que se encuentran en juego, y que en conjunto producirían cambios en los actores y relaciones dentro del sistema de salud. Estos beneficios contribuirían a que los prestadores cuenten con mayores recursos disponibles y cuenten con ventajas comparativas reales, que le permitan a los prestadores afianzar su desarrollo, asociado a la acreditación de la calidad en salud. Esta nueva circunstancia permitiría que los servicios de salud que se brinden estén dentro de una cartera garantizada, estandarizada, y que posibilite el desarrollo de una capacidad resolutiva que impacte en la realidad adscrita. Traduciéndose en primer lugar en una mayor cobertura de prestadores acreditados, y en segundo lugar una alta tasa de permanencia y de adhesividad al proceso y otros mecanismos de calidad que se implemente en un futuro. La promoción y mercadeo social de los establecimientos de salud acreditados, les permitiría ganar mayor cuota de mercado. Campaña agresiva de uso de los servicios de salud acreditados. Búsqueda de apoyo político para obtener los recursos necesarios para el reembolso del proceso, y un marco de exoneración tributaria por componente de desarrollo de capital humano. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 54 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Beneficios en los actores Desde su origen estas Instituciones estuvieron orientadas a la atención de universos poblacionales diferentes, lo que ha determinado que su articulación funcional sea una tarea sumamente compleja, las diversas instituciones prestadoras de salud operan como sistemas de salud independientes, con comportamientos cerrados, duplicando esfuerzos, compitiendo innecesariamente entre sí y en algunos casos evadiendo responsabilidades, lo que explica los vacíos de cobertura, así como los problemas de ciertos grupos de población en el acceso a los servicios de salud. Ello ocurre debido a que la sustentación doctrinaria de las instituciones es desigual y sus bases jurídicas lo autorizan para formular y desarrollar sus políticas de salud, cumplir sus propios fines y disponer de sus recursos humanos, financieros y tecnológicos, en forma autónoma. Se desprende de lo expresado que el subsector público evidencia limitaciones tanto para la coordinación funcional interna, como para la articulación con el subsector no público, lo que dificulta el logro de su misión social Beneficios del Bono de Acreditación Denominación Modalidades Económicos financieros 1° Reembolso de SIS Seguros ESSALUD EPS (privados) 2° 3° 4° 5º SOAT Intercambio de MINSAprestaciones ESSALUD MINSASANIDAD MINSA-EPS Convenio por MEF-DNPP resultados Devolución del Auto proceso evaluación Evaluación por pares Evaluación externa Exoneración MEF-SUNAT tributaria Reconocimiento social 6º Prestigio 7º Coaching Genérica específica Específica Beneficios Prestador Beneficios Financiador Beneficios Sistema Mejora volumen y oportunidad de los recursos No aplicable Mejora rendimiento económico del prestador Similar al SIS Da servicios para usuarios de otros subsectores Reduce supervisión y auditoria y tiempo de evaluación No aplicable Reduce costos de procesos de sustentación Similar a EPS Aumento de atenciones mejora de la cobertura Garantiza seguridad del servicio de salud a los usuarios No aplicable Mayores recursos para los servicios acreditados Ahorro y mejora el gasto del disponible Asegura la continuidad del proceso Efectividad y eficiencia en gestión Mejora la efectividad del proceso Mejora eficiencia y calidad del sistema Mejora efectividad del proceso de acreditación Mejora continuidad de la atención de salud de los usuarios Mejora Mejora eficiencia y Mejora de seguridad disponibilidad de calidad de la y reduce eventos recursos logísticos institución adversos en usuarios y Aumenta demanda de usuarios por atención de calidad Aumenta demanda de servicios de asistencia técnica Alejandro Arturo Hinostroza Atahualpa Mejora percepción Mejora confianza y por los usuarios credibilidad en el sistema de salud Prestigio por mejor Aumenta apoyo para imagen del sector los prestadores en salud proceso OPS PE/CNT/0600029.001 55 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Incentivos y Ganancias del bono de acreditación Serán suficientes para que después de su acceso, les permita afrontar el proceso de acreditación y el posterior desarrollo institucional de las capacidades de los establecimientos de salud acreditados. Hay que considerar que los Actores deben evidenciar que los beneficios son superiores a la posible inversión y esfuerzo que realicen los gestores de los establecimientos de salud participantes. Incentivos y ganancias del bono de acreditación Incentivos 1° Modalidades Ganancias Prestador Ganancias Financiador Ganancias Sistema Ahorro. Reduce gasto en el control de la auditoría médica Ahorro y 2 - 5% ingresos solvencia. SIS del Reduce gastos establecimiento operativos y mejora costos de oportunidad ESSALUD EPS (privados) Ahorro y liquidez. Reduce el gasto en recupero de prestaciones rechazadas No aplicable Incrementa ingresos No aplicable No aplicable Fortalecimiento % ingresos del de los servicios mercado privado acreditados SOAT Similar al SIS No aplicable Reduce gasto en control de auditoría médica Similar a EPS MINSAESSALUD MINSASANIDAD MINSA-EPS Nuevos ingresos prestados Económicos financieros Reembolso SIS de Seguros 2° Intercambio de prestaciones 3° Convenio por MEF-DNPP resultados 4° Devolución del proceso 5º Exoneración tributaria Auto evaluación Evaluación por pares Evaluación externa MEF-SUNAT 6º Reconocimiento social Prestigio Genérica específica 7º Coaching Específica Ganancias económicas 1%º ingresos Reduce gasto Menores por atención complicaciones oportuna por atención tardía, o por falta de atención Ahorro Eficiencia del Mejora gerencia logístico gasto y control de las gubernamental prestadores Cobertura de Reduce Sistema de financiamiento oportunidad y salud con del proceso termino del garantía de proceso calidad 0.5 a 1% 2 a 5% gastos logísticos y prestigio 0.5 a 1%º 1%º 1%º Mejora disponibilidad de recursos logísticos Mejora eficiencia eficacia de institución Libera recursos 18% y logísticos para logístico la fortalecer la institución y Aumenta Mejora ingresos por percepción por mayor los usuarios demanda de usuarios Aumenta Prestigio por demanda de mejor imagen servicios de del sector salud asistencia técnica gasto Mejora Inestimable confianza, credibilidad y satisfacción del usuario Aumenta apoyo 1 a 5%º para los prestadores en proceso Constituyen los principales actores: el subsector público MINSA, el subsector público EsSALUD, el subsector público Sanidad Fuerzas Armadas y el subsector público Sanidad Policiales, y del subsector privado lucrativo y no lucrativo, las clínicas y establecimientos de primer nivel. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 56 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Ganancia subsector público MINSA Sector público: desarrollo de las capacidades resolutivas y de impacto sanitario, que satisfaga las necesidades de salud de la población o ciudadanía a quienes atiende. Bajas incidencias de las tasas de letalidad, de epidemias, de rechazo, de deterioro de los insumos, o de gestión. Hay que contemplar que el proceso organizacional del sector público, tiende a consolidarse en redes de atención integral de baja y mediana complejidad. Mayor disponibilidad de recursos recaudados en forma directa, que permitiría consolidar los procesos de desarrollo institucional. Presencia de soporte técnico centrado en la excelencia sanitaria durante el proceso, mientras que se encuentre como establecimiento acreditado. Denominación 1° Modalidades Económicos financieros Reembolso de SIS Seguros SOAT 2° 3° 4° 5º Intercambio de MINSAprestaciones ESSALUD MINSASANIDAD Convenio por MEF-DNPP resultados del Auto evaluación Evaluación por pares Evaluación externa Exoneración MEF-SUNAT tributaria Reconocimiento social Prestigio Genérica específica 7º Coaching Específica Beneficios Financiador Beneficios Sistema Ahorro y liquidez. Reduce el gasto en recupero de rechazos Ahorro. Reduce gasto en el control de la auditoría médica Similar al SIS Similar a EPS Prestador con 2 - 5% ingresos recursos SIS del disponibles establecimiento para fortalecimiento de servicios 1%º ingresos Ganancias económicas Nuevos ingresos Reduce gasto Menores prestados por atención complicaciones oportuna 0.5 a 1% Ahorro logístico 2 a 5% gastos logísticos y prestigio 0.5 a 1%º del Mejora gerencia y control de las prestadores Cobertura de Reduce Sistema de financiamiento oportunidad y salud con del proceso termino del garantía de proceso calidad Devolución proceso 6º Beneficios Prestador Eficiencia gasto 1%º 1%º Mejora Mejora Libera recursos 18% disponibilidad de eficiencia y logísticos para logístico recursos eficacia de la la institución institución gasto y Mejora ingresos Mejora Mayor Inestimable por demanda de percepción por confianza, usuarios los usuarios credibilidad del usuario Mayor demanda Prestigio por Aumenta apoyo 1 a 5%º de servicios de mejor imagen para los asistencia del sector salud prestadores en técnica proceso Bono de Acreditación del subsector publico MINSA 1. Reembolso Seguros: SIS, SOAT, convenio de intercambio de servicios 2. intercambio de prestaciones 3. Mejora de la eficiencia del Gasto: CAR 4. Devolución o financiamiento del proceso 5. Exoneración tributaria 6. Prestigio y coaching: Difusión y publicidad Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 57 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Ganancia: subsector público EsSALUD Parte de la red publica de prestación de servicios de salud que atiende a la población asegurada. Se debe estimular la mayor utilización de los servicios de salud acreditados y la institución debe apostar por el fortalecimiento de las capacidades resolutivas y de impacto sanitario de los establecimientos de salud acreditados. MINSA debe garantizar el soporte técnico centrado en la excelencia sanitaria después del acceso, durante el proceso, y mientras que se encuentre como establecimiento acreditado. EsSALUD debe apoyar el proceso de acreditación apostando por la promoción y mercadeo de los establecimientos de salud acreditados. Denominación 1° Modalidades Económicos financieros Reembolso de SIS Seguros EPS (privados) SOAT 2° 3° 4° 5º Coaching Específica Ganancias económicas No aplicable Incrementa ingresos No aplicable Reduce gasto en control de auditoría médica Similar a EPS No aplicable Fortalecimiento de los servicios acreditados No aplicable % ingresos del mercado privado 1%º ingresos Reduce gasto Menores por atención complicaciones oportuna por atención tardía, o por falta de atención Ahorro Eficiencia del Mejora gerencia logístico gasto y control de las gubernamental prestadores Cobertura de Reduce Sistema de financiamiento oportunidad y salud con del proceso termino del garantía de proceso calidad del Auto evaluación Evaluación por pares Evaluación externa Exoneración MEF-SUNAT tributaria 7º Beneficios Sistema Nuevos ingresos prestados Devolución proceso Reconocimiento social Prestigio Genérica específica Beneficios Financiador Similar al SIS Intercambio de MINSAprestaciones ESSALUD MINSASANIDAD ESSALUDEPS Convenio por MEF-DNPP resultados 6º Beneficios Prestador 0.5 a 1% 2 a 5% gastos logísticos y prestigio 0.5 a 1%º 1%º 1%º Mejora disponibilidad de recursos logísticos Mejora Libera recursos 18% gasto eficiencia y logísticos para logístico eficacia de la fortalecer la institución institución y Aumenta Mejora ingresos por percepción por mayor los usuarios demanda de usuarios Mayor Prestigio por demanda de mejor imagen servicios de del sector salud asistencia técnica Mejora Inestimable confianza, credibilidad y satisfacción del usuario Aumenta apoyo 1 a 5%º para los prestadores en proceso Bono de Acreditación del subsector publico ESSALUD 1. Reembolso Seguros: SOAT, convenio de intercambio de servicios 2. Mejora de la eficiencia del Gasto: CAR 3. Intercambio de prestaciones 4. Devolución o financiamiento del proceso 5. Exoneración tributaria 6. Prestigio y Coaching: Difusión y publicidad Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 58 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Ganancia: subsector público Sanidad Parte de la red de prestación de servicios de salud que atiende a la población de las fuerzas armadas o fuerzas policiales. Las FFAA/FFPP deben apoyar el proceso de acreditación apostando por la promoción y mercadeo de los establecimientos de salud acreditados. Se debe estimular la mayor utilización de los servicios de salud acreditados y la institución debe apostar por el fortalecimiento de las capacidades resolutivas y de impacto sanitario de los establecimientos de salud acreditados. Denominación 1° 2° Económicos financieros Reembolso de SOAT Seguros SIS ESSALUD Intercambio de SANIDAD prestaciones MINSA SANIDAD ESSALUD SANIDAD EPS 3° Convenio resultados 4° Devolución proceso 5º Modalidades por MEF-DNPP Reconocimiento social Prestigio Genérica específica 7º Coaching Beneficios Financiador Mejora ingresos y liquidez. Reduce gastos en recupero de prestaciones rechazadas No aplicable No aplicable Nuevos ingresos prestados. Mejora imagen por continuidad de atención de usuarios Ahorro logístico Ahorro. Reduce gasto en el control de la auditoría médica Beneficios Sistema Solvencia del prestador. Mejor calidad de la atención; del gasto y costos de oportunidad No aplicable No aplicable No aplicable No aplicable Reduce gasto Menores por atención complicaciones oportuna por atención tardía, o por falta de atención Eficiencia del gasto gubernamental Cobertura de Reduce financiamiento oportunidad y del proceso termino del proceso del Auto evaluación Evaluación por pares Evaluación externa Exoneración MEF-SUNAT tributaria 6º Beneficios Prestador Mejora gerencia y control de las prestadores Sistema de salud con garantía de calidad Ganancias económicas % ingresos del establecimiento No aplicable No aplicable 0.5 a 1% 2 a 5% gastos logísticos y prestigio 0.5 a 1%º 1%º 1%º Mejora disponibilidad de recursos logísticos Mejora Libera recursos 18% eficiencia y logísticos para logístico eficacia de la fortalecer la institución institución gasto y Mejora ingresos demanda usuarios Específica Mejora Mayor Inestimable por percepción por confianza, de los usuarios credibilidad y satisfacción del usuario Crea Prestigio por Aumenta apoyo 1 a 5%º demanda de mejor imagen para los servicios de del sector salud prestadores en asistencia proceso técnica Bono de Acreditación del subsector publico SANIDAD 1. Reembolso Seguros: SOAT 2. Intercambio de prestaciones 3. Mejora de la eficiencia del Gasto: CAR 4. Devolución o financiamiento del proceso 5. Exoneración tributaria 6. Prestigio y coaching: Difusión y publicidad Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 59 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Ganancias: subsector PRIVADO (lucrativo y no lucrativo) Parte de la red privada de prestación de servicios de salud que atiende a la población en general. La SEPS debe apoyar el proceso de acreditación apostando por la promoción y mercadeo de los establecimientos de salud acreditados. Se debe estimular la mayor utilización de los servicios de salud acreditados y la institución debe apostar por el fortalecimiento de las capacidades resolutivas y de impacto sanitario de los establecimientos de salud acreditados. Denominación 1° Modalidades Económicos financieros Reembolso de EPS Seguros (privados) SOAT 2° 4° 5º ESSALUD Sanidad Intercambio de Privadosprestaciones ESSALUD PrivadosSANIDAD PrivadosMINSA Devolución del Auto proceso evaluación Evaluación por pares Evaluación externa Exoneración MEF-SUNAT tributaria 6º Reconocimiento social Prestigio Genérica específica 7º Coaching Específica Beneficios Prestador Beneficios Financiador Beneficios Sistema Ganancias económicas Incrementa ingresos y liquidez. Reduce gastos en recupero de prestaciones rechazadas Similar a EPS Ahorro. Reduce gasto en el control de la auditoría médica Solvencia del % ingresos del prestador. mercado Mejor calidad privado de la atención; del gasto y costos de oportunidad Similar a EPS No aplicable No aplicable Nuevos ingresos prestados No aplicable No aplicable Garantizar atención oportuna de usuarios Garantía para financiamiento del proceso, o fondo revolvente Inversión e incremento de los fondos colocados Seguridad en la atención SOAT No aplicable No aplicable Menores complicaciones por atención tardía, o por falta de atención Sistema de salud con garantía de calidad Mejora disponibilidad de recursos logísticos Mejora Libera recursos 18% gasto eficiencia y logísticos para logístico eficacia de la fortalecer la institución institución 1%º ingresos No aplicable No aplicable 0.5 a 1% 0.5 a 1%º 1%º 1%º y Aumenta Mejora ingresos por percepción mayor por los demanda de usuarios usuarios Aumenta Prestigio por demanda de mejor imagen servicios de del sector asistencia salud técnica Mejora Inestimable confianza, credibilidad y satisfacción del usuario Aumenta apoyo 1 a 5%º para los prestadores en proceso Bono de Acreditación para el subsector PRIVADO 1. Reembolso Seguros: SOAT, EPS 2. Intercambio de prestaciones 3. Devolución o financiamiento del proceso 4. Exoneración tributaria 5. Prestigio y coaching: Difusión y publicidad Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 60 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Ganancias en los actores del proceso de acreditación Los diferentes actores que participan en el proceso de acreditación, requieren de un conjunto de esfuerzos, voluntades, normas y recursos para sacar adelante el proceso. En ese contexto el Bono de acreditación está a su disposición para que ellos fortalezcan el sistema de gestión de la calidad, el modelo y el proceso de acreditación, para que los efectos del instrumento Bono de Acreditación, se constituya en una herramienta dinamizadora, que acentúe el efecto y el alcance del proceso de acreditación y no se convierta en un nuevo mecanismo perverso, que produzca la deformación de los servicios de salud, por la situación de brecha financiera que tienen los prestadores de salud públicos o privados a nivel nacional. Como se puede apreciar la Comisión Sectorial de Acreditación, los evaluadores, los gestores, los financiadores y los Usuarios no requieren incentivos específicos para el proceso de acreditación. Ellos están como principales y clientes internos del proceso, que actúan en algunos como facilitadores del proceso, y que requieren establecer consensos para facilitar el desarrollo del proceso de calidad en los servicios de salud. Actores Sin incentivos Con incentivos Prestigio Prestigio Públicos Prestigio Privado Prestigio Prestador MINSA ESSALUD SANIDAD PRIVADOS Prestigio Financiador Proceso No existe Mecanismos Económicos Desarticulado, acceso desigual Tributarios No existe Difusión No existe Prestigio y seguridad en la atención Prestigio y mayor demanda Prestigio y recursos disponibles para mejor desempeño Cobertura del proceso Sinergia y efectividad de recursos Mayores recursos disponibles Prestigio y mayor demanda Externo Prestigio prestigio mayor demanda de evaluación externa Pares Prestigio Prestigio y demanda de otros prestadores Individuales Pocos prestadores acreditados Atención segura y de calidad Colectivos No aplicable Mayor participación control social Comisión Sectorial Acreditación Subsectores Evaluador Usuarios Rasgo principal Nacional de Descentralizado Alejandro Arturo Hinostroza Atahualpa Ganancias incentivos No requiere y por Cooperación y seguridad en el sistema Competencia y mayores beneficios Rentabilidad económica, técnica y social por prestigio y recursos disponibles Rentabilidad social Mejor desempeño de recursos existentes Rentabilidad física de los servicios acreditados Rentabilidad social por mejor imagen de los servicios acreditados Rentabilidad económica por mayor demanda de servicios de evaluación externa Coaching y capacidad de reproducción formativa Satisfacción por seguridad y garantía de la atención Sostenibilidad social OPS PE/CNT/0600029.001 61 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Componente normativo del Bono Acreditación Directiva del Bono de Acreditación 1. Finalidad del Bono de Acreditación: Contribuir a la mejorar la cobertura de acreditación de los prestadores de salud de la república del Perú. Fortalecer el proceso de acreditación y del sistema de gestión de la calidad en salud. 2. Objetivos instrumentales del Bono de Acreditación: La estructura base del Bono de Acreditación estaría dada por la asignación del Seguro (reconocimiento integro de la producción de los servicios brindados a la población atendida, o por población capitada), y por el CAR (para utilizar el disponible en mejoras de personal o de bienes y servicios que requiera el establecimiento). Se debe considerar el desarrollo de la asistencia técnica del órgano rector, en los procesos de mejora de la capacidad resolutiva y de los procesos de mejora continua de los servicios. Entre los objetivos instrumentales tenemos: 1. Mejorar el reconocimiento y prestigio social de los prestadores de salud acreditados 2. Mejorar la rentabilidad y solvencia económica financiera 3. Mejorar la rentabilidad técnica social con la participación de la sociedad Prestador de salud acreditado 1. 2. 3. 4. Reconocimiento social Solvencia económica Alto impacto sanitario Participación sociedad 3. Mecanismos principales 1° 2° 3° 4° 5° 6° 7° Difusión y publicidad de la imagen corporativa del establecimiento de salud Exoneración tributaria Devolución del proceso Reembolso de seguros Convenio de Gestión por resultados Convenio de Intercambio de Servicios Difusión del Prestigio institucional por coaching Otros mecanismos 1° Mejora de los ingresos 2° Mejora de Capacidades sanitarias 3° Mejora de capacidades sociales 4° Mejora de capacidades para la acreditación 4. Sanciones por el uso inadecuado 5. Seguimiento, monitoreo y evaluación del Bono de Acreditación - Sistema de Gestión de información de los mecanismos involucrados Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 62 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú 6. Acciones complementarias 1. Elaborar Directiva de incentivos para la acreditación 2. Gestión gubernamental para la acreditación 3. Coordinación intrasectorial, intersectorial y descentralizada 4. Fondo de financiamiento de la acreditación e incentivos 5. Directiva presupuestal de Asignación para la garantía de la calidad 6. Plan de desarrollo de la excelencia en la atención de salud 7. Directiva de desarrollo de ciudadanía en salud Elaboración de Convenio de Gestión Cuando se busca ligar una recompensa o castigo al resultado de la acción del agente. Los incentivos son necesarios cuando los agentes tienen la posibilidad de manipular los resultados del contrato porque existe asimetría de información entre las partes y hay conflicto de intereses. Los incentivos son un complemento de la regulación. El diseño de los incentivos estará determinado por los objetivos, por la forma en que la actuación de los agentes afecta los objetivos y por las posibilidades estratégicas de los agentes. El diseño de estos convenios de gestión, se hará de acuerdo con la directiva para el desarrollo de incentivos para la acreditación de los establecimientos de salud. En ella se contemplaran las relaciones principal agente, involucrando en representación al Ministerio de Salud a la Dirección de Calidad en Salud, que es el llamado a coordinar con el soporte de la Dirección de Gestión Sanitaria, este proceso de regulación de mercado y de fortalecimiento de los prestadores de servicios de salud. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 63 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Componente operativo Estructura operativa del Bono de Acreditación Conducción Técnica sectorial A cargo de los técnicos y funcionarios de la Dirección de Calidad en Salud, que se encargarán principalmente del proceso de acreditación, y que se contemplará la presencia de áreas dedicadas a la labor de gestión de la calidad. Es necesario mencionar que no se requiere una conducción y un equipo diferente para los bonos de acreditación, ya que debe ser parte del mismo proceso de acreditación, como componente del sistema de gestión de la calidad, como una unidad funcional que trabaje coordinadamente con el apoyo de otras Direcciones como Gestión Sanitaria y Servicios de Salud, para las funciones de gestión de recursos e información que requiere el bono de acreditación; como en el rol de vigilancia y control de los prestadores en proceso y acreditados. 1. calificación y entrega de los bonos 2. vigilancia y control de los bonos 3. gestión de la información de los bonos A nivel descentralizado y en las instituciones de los subsectores, se aprovechará la existencia o conformación de la unidad de calidad, para que desarrolle las actividades de garantía de la calidad. Estos realizaran sus actividades en forma coordinada con el equipo sectorial. Momento de otorgar los incentivos Previa a la acreditación Facilitaría el inicio del proceso, pero no asegura su culminación. Posible riesgo de requerir recursos de manera continua, otros de los riesgos consiste en el consumo cada vez mayor para superar esta fase de evaluación. - fondo revolvente, que financie la evaluación. El Sector debe considerar la necesidad de financiar el proceso, aunque sea mediante mecanismos revolventes, que sean sujetos a devolución en el largo plazo, o mediante un mecanismo de reconocimiento de pago del proceso en los casos de acreditación realizada. - Posible financiamiento de microproyectos de mejora continua y de asistencia técnica, - Mecanismos de reconocimiento por coaching en acreditación de prestadores de salud Posterior a la acreditación Ya descrito como el Bono de Acreditación. Contribuye a hacer apetecible el proceso de acreditación, y garantiza su uso una vez pasado el proceso. Posible riesgo de mal uso de los recursos económicos, y deformación del proceso. Mecanismos posibles: económicos financieros y de reconocimiento. En ese sentido el Estado debe evaluar la posibilidad de la exoneración del IGV de los establecimientos que acrediten a partir de la segunda vez, y por un lapso de una década; Establecer el seguimiento mediante el uso de indicadores trazadores y centinela Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 64 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Modalidades de entrega del Bono de Acreditación Si bien se ha considerado un solo tipo de Bono de Acreditación para todos los establecimientos de salud que acrediten, en la práctica el bono tendrá variantes dependiendo del momento en que se otorga, o si se entrega a un establecimiento de salud que pertenece a la red prestadora de servicios de salud de una institución o subsector. Estas variaciones se ajustarán por el equipo técnico de calidad, que harán las veces de gestor técnico del proceso de acreditación. A la vez que reconocerá las características del establecimiento de salud acreditado, calificando sus potencialidades y priorizando con ellas los mecanismos que puede afrontar de manera exitosa, para no ser superado por el voluntarismo y luego caer en la ineficacia de los recursos que tiene a disposición. Esta suerte de menú de ingredientes, que se otorgarían a los prestadores de salud acreditados contribuiría a orientar su fortalecimiento y desarrollo de los servicios de salud, en consonancia con las necesidades de la población y el liderazgo ciudadano y social. Esto en la práctica convertiría el Bono de Acreditación en una variedad que se adaptaría a los diferentes escenarios existentes de subsectores, de redes de prestadores, de regiones descentralizadas, de prestadores y de establecimientos de salud que se pueden encontrar en nuestra diversa realidad que tiene el país. Premio Nacional y descentralizada a la Calidad Es necesario que se reconozca y se premie a nivel nacional y en cada nivel descentralizado a las diferentes instituciones que cuentan con establecimientos de salud, para ir generando un ambiente y un clima propicio para el desarrollo de una cultura de la calidad en salud. al mismo tiempo poder ir fortaleciendo los diferentes modalidades de reconocimiento, acorde a los logros o énfasis obtenidos. Entre ellos tenemos, los siguientes: 1. 2. 3. 4. 5. Premio al liderazgo sectorial de la acreditación en salud Premio al liderazgo ciudadano y social orientado a la acreditación Premio a la excelencia de la calidad Premio a la cultura de la calidad Premio círculos de la calidad Bono de Acreditación por Actores Bono modalidad MINSA 1. 2. 3. 4. 5. 6. 7. 8. 9. Reembolso Seguros SIS, Reembolso Seguros SOAT, Convenio de intercambio de servicios Mejora de la eficiencia del Gasto: CAR Devolución del proceso Exoneración Tributaria Reconocimiento del prestigio Reconocimiento del coaching Sanciones de no calidad Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 65 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Bono modalidad ESSALUD 1. 2. 3. 4. 5. 6. 7. 8. Reembolso Seguros: SOAT, Convenio de intercambio de servicios Mejora de la eficiencia del Gasto: CAR Devolución del proceso Exoneración Tributaria Reconocimiento del prestigio Reconocimiento del coaching Sanciones de no calidad Bono modalidad SANIDAD 1. 2. 3. 4. 5. 6. 7. 8. Reembolso Seguros SOAT Convenio de intercambio de servicios Mejora de la eficiencia del Gasto: CAR Devolución del proceso Exoneración Tributaria Reconocimiento del prestigio Reconocimiento del coaching Sanciones de no calidad Bono modalidad PRIVADOS 1. 2. 3. 4. 5. 6. 7. 8. Reembolso Seguros: EPS Reembolso Seguros SOAT Convenio de intercambio de servicios Devolución del proceso Exoneración Tributaria Reconocimiento del prestigio Reconocimiento del coaching Sanciones de no calidad Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 66 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Medidas necesarias para incentivar la acreditación La acreditación de servicios de salud es un mecanismo de evaluación de la calidad que influye en la modelación de la atención de la salud, y que, en el actual contexto de descentralización del poder en el Estado peruano, es una iniciativa que debe fortalecerse debido a los cambios que se producen en la nación, lo cual debe estar reflejado en la regulación de la mayor cantidad posible de elementos de este proceso. El proceso de acreditación se encuentra en pleno proceso de rediseño y validación, por ello debe contemplar algunos aspectos fundamentales para que la utilidad y beneficios del proceso se hagan evidentes, mejorando no solo las condiciones sanitarias que influyen en la atención de salud de calidad, sino que también en la percepción objetiva y subjetiva de que están apostando por el proceso clave del desarrollo sanitario, tanto por las mejoras en la atención, como en la satisfacción del usuario, con la reducción de los eventos adversos, con en el desarrollo del prestigio y reconocimiento social del prestador de salud, por parte de los usuarios y de la sociedad. 1º) Aprobar la norma de acreditación en el marco del sistema de gestión de la calidad en salud El Ministerio de Salud del Perú viene desarrollando una serie de actos de regulación de alcance sectorial, que involucra a los prestadores de salud, en virtud a la Ley General de Salud. La norma de acreditación encarna una expresión de la responsabilidad social de regular la protección de la salud, en términos de disponibilidad, accesibilidad, aceptabilidad y seguridad de los servicios de salud que reciben los usuarios, como ciudadanos con derechos sociales en un Estado de Derecho. Es una norma orientada a desarrollar, implementar y mediante evaluaciones verificar la capacidad de los prestadores para brindar servicios de salud de calidad. En este proceso participan como actores organismos sectoriales como Reguladores, Financiadores y Prestadores, que deben velar porque los servicios de salud se entreguen a los usuarios de manera estandarizada, con garantía explícita, verificable y certificadas por un evaluador. Que acredite la conformidad de que las actividades asistenciales, administrativas y de gestión del establecimiento se manejan bajo atributos que pueden ser percibidos, y por el cual la sociedad exige que cuente con la garantía pública, de que esos servicios de salud garantizan la atención de salud con confianza y seguridad para los usuarios. Desde la sociedad, la ciudadanía es el usuario actor esencial de cualquier proceso de prestación de servicios con financiamiento público que se les brinda, para lo cual exige atenciones de salud segura y de calidad, y que al percibirlas las expresan en satisfacción, confianza, prestigio del establecimiento o denuncias o reclamos por las atenciones deficientes o los eventos adversos. a) Quedan pendientes aspectos clave como el financiamiento que requiere la voluntad y negociación para reorientar recursos hacia un fondo intangible que garantice la sostenibilidad financiera de la acreditación, que posibilite el desarrollo de la institucionalidad98 del sistema de acreditación pública. 98 Se refiere a las normas y mecanismos de cumplimiento, formales e informales, que se requiere para operar alguna iniciativa. Tomado de Finot, Iván, p. 70, ILPES/CEPAL. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 67 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú b) Los mecanismos de incentivos que fomenten la inclusión al proceso de acreditación, y evidencien los beneficios en los prestadores acreditados, en prestigio y rentabilidad económica, social y técnica. Esta en proceso la validación de la norma y los instrumentos para ver si los aspectos regulados contribuyen en forma suficiente para una óptima operatividad del sistema, verificar el nivel de comunicabilidad, y si el nivel de involucramiento de los actores sociales está expresado adecuadamente en la norma. 2º) Evidenciar las ventajas del proceso de acreditación A partir de la revisión de las diferentes experiencias nacionales e internacionales, se han podido identificar una serie de beneficios generados por el proceso de acreditación, dentro de estos tenemos: Permite evaluar la calidad de los servicios Aumenta la comunicación y colaboración en toda la organización Permite la promoción y el desarrollo de la gestión para la calidad en salud Optimización del uso y rendimiento de los recursos Fortalecimiento de los procesos de autoevaluación institucional Mejora continua de los procesos de atención en salud Mayor preocupación e interés por la satisfacción del usuario Una observación importante es que el impacto de las estrategias de garantía de calidad es insignificante en un país en donde no existen procesos de acreditación. Trabajar en un establecimiento de salud acreditado y participar en las actividades relacionadas para la evaluación mejora la motivación en el personal. Contar con ese reconocimiento mejora la imagen y credibilidad ante los usuarios de los servicios de salud y la comunidad en general, facilitando trabajar en los procesos de mejoramiento continuamente de salud. El personal siente que está trabajando para una meta común, que es mejorar la atención de salud de calidad al usuario. El difundir la condición de establecimiento acreditado, contribuye a destacar el reconocimiento externo de desarrollar un proceso de mejoramiento continuo hacia la excelencia. La acreditación contribuye al cambio planificado y progresivo de los servicios de salud. El proceso de acreditación constituye un aporte para la construcción de políticas de salud, a partir de la acumulación de información sobre los éxitos y fracasos, que resulta valiosa para la investigación de los servicios de salud, además de promover la difusión del conocimiento dentro del país sobre la salud y la gestión en los servicios de salud. Recoger la experiencia mundial99 Una de las reflexiones más importantes es que el impacto de las estrategias de garantía de calidad es insignificante en donde no existen procesos de acreditación. Es decir, aquellos prestadores que ya tienen interés en la calidad de los servicios prestados desarrollarán cierta actividad en el campo de la garantía de calidad. Es esencial que un proceso de acreditación incluya a todos los prestadores del país, y como parte del proceso, se implante otros componentes de garantía de calidad. 99 La garantía de calidad - Acreditación de hospitales para América Latina y el caribe. Paganini y Moraes. Organización Panamericana de la Salud y Federación Latinoamericana de Hospitales. Enero 1992. pp. 16-18 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 68 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú La ventaja más importante de los procesos de acreditación no deriva de la evaluación misma, sino del período preparatorio y del período posterior a la evaluación. Además, estos procesos producen dudas que los prestadores no están dispuestos a enfrentar. Sin embargo, los procesos de acreditación obligan a los prestadores a tomar una determinación. Es por esta razón que los procesos de acreditación exigen que dentro de cada hospital haya un comité en ejercicio y actividades del grupo profesional. Los procesos de acreditación mejoran la moral y la confianza en el personal. Trabajar en un hospital acreditado y participar en las actividades relacionadas con la acreditación motiva al personal. Eleva el nivel del debate sobre salud en el país y sobre las políticas del sistema en los prestadores. Produce un acervo informativo sobre los éxitos y fracasos del sistema de salud. Que puede ser de gran utilidad en el campo de la investigación de los servicios de salud. Puede decirse que los procesos de acreditación tienen beneficios epistemológicos. La situación económica del sector salud en países de América Latina y el Caribe es seria; sin embargo, estos procesos pueden ser llevados a cabo con una infraestructura nacional muy pequeña. El personal de proceso de acreditación en Australia consiste en solo ocho personas, incluyendo al personal secretarial. Lo que se requiere es liderazgo para iniciar esos procesos. Aquellos interesados en emular a otros países en cuanto a la promoción de procesos de acreditación avanzados, deben tener en cuenta que la acreditación es un tema político. Esta relación resulta apropiada con respecto al cumplimiento de los procesos de acreditación. Si el proceso de acreditación de un hospital recibe cobertura mediante los medios de comunicación obviamente otros prestadores querrán participar en un proceso similar. También hay coincidencia sobre la ventaja fundamental de estos procesos. En un mundo donde, tanto los medios de comunicación como la opinión pública, quisieran afrentar el trabajo de los prestadores y de los servicios profesionales, los procesos de acreditación demuestran a la comunidad y al gobierno que estamos preocupados por la calidad de nuestras instituciones y por nuestro trabajo profesional. Los procesos de acreditación son una declaración pública de que, quienes formamos parte de los servicios de salud, nos preocupa la calidad de los servicios que prestamos. Asimilar la experiencia nacional El proceso de acreditación, como componente del sistema de gestión de la calidad en salud, contribuye con el sistema de salud en su condición de parte esencial de la estrategia de garantía y mejoramiento de la calidad; y aporta beneficios directos sobre los usuarios de los servicios de salud. Entonces los primeros beneficios es darle seguridad y confianza en torno a los servicios de salud acreditados del sistema nacional y descentralizado de salud. Los beneficios pueden ser expresados de distinto modo, que tiene que ver con la forma en que los actores perciben las mejoras, posterior al proceso de ser acreditado (en procesos, funciones y resultados), en la atención de salud por el prestador de salud. El usuario quiere una atención de salud que le satisfaga, y le permite distinguir el servicio que desea. Creando una relación de confianza entre el prestador y el usuario, la cual hace que el prestador responda a las necesidades del usuario relacionados con aspectos sanitarios, sociales y éticos. La utilidad radica en que garantiza que resuelve el problema de salud del usuario, indicando que la atención de salud cumple con las normas que él prestador se comprometió a cumplir. De este criterio, la acreditación para los usuarios, es una herramienta de seguridad en la prestación de salud. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 69 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú A su vez los usuarios, al reconocer que los servicios de salud les dan la seguridad por ser de calidad, desarrollan confianza en los prestadores de salud acreditados, contribuyendo al reconocimiento social o al prestigio del prestador de salud. Esta confianza en los servicios que brinda el prestador de salud acreditado, va ha estimular el consumo de los servicios de salud a través de la cartera de servicios acreditada, que va ha afirmar la ventaja comparativa inicial, frente a los otros prestadores de salud, del mismo nivel de atención, y complejidad. El proceso de acreditación, fomenta el uso de buenas prácticas, afianza la competitividad de los establecimientos de salud y proporciona información clara a los usuarios, de manera que puedan tomar decisiones basadas en los resultados de la acreditación y decidir en que establecimientos desean atenderse, para requerir la provisión de paquetes de atención integral de salud del sistema nacional de salud. - Desarrollar buenas prácticas en la atención de los establecimientos de salud Fomentar la competitividad de los establecimientos de salud Dar información clara a los usuarios para decisiones basadas en la acreditación Mejora continua de la calidad con participación de los usuarios Implementa estándares de calidad en la atención de salud Fortalecer la capacidad reguladora de la autoridad sanitaria Los beneficiarios del proceso Ha permitido entender que el rol rector del MINSA, no debe ser ajeno a estos procesos y debe afianzarse en el liderazgo sectorial y público, de manera coherente con el proceso de acreditación. El reconocimiento de los subsectores de la necesidad de mejorar la calidad de cada subsector y del sistema de salud. Ante lo cual los distintos actores han venido asumiendo roles protagónicos como es el caso de EsSalud, o el mismo MINSA. La presencia agentes externos como actores evaluadores, las Organismos de Acreditación Autorizado, OCA100, que emitía un certificado de conformidades, como sustento para la emisión de la Resolución Ministerial de Acreditación a cargo del Ministerio de Salud. El sector prestador privado utilizó al comienzo la condición de acreditado como una ventaja competitiva en los contratos con las aseguradoras, incentivados por la norma de las EPS101,102. Al mejorar la calidad garantizada de los servicios de salud, esta mejora también en la percepción de todos los actores y agentes de la sociedad, que permiten contribuir al mayor reconocimiento social y el desarrollo del prestigio de los prestadores de salud. Este efecto sobre la sociedad facilita también la confianza institucional, y su mayor disposición para adquirir los servicios de estos establecimientos de salud. Otro de los beneficios derivados de la acreditación, radica en el desarrollo progresivo de la responsabilidad social y técnica de los servicios de salud, como contraparte del reconocimiento social y a través de ello contribuye al desarrollo del sistema de salud. 100 Las Ocas se encontraban reguladas y vigiladas por el INDECOPI, quienes tenían la competencia de autorizar su funcionamiento sujeto a condiciones previamente reguladas. 101 Ley Nº 26790 de Modernización de la Seguridad Social en Salud de 1997. Art. 13°. 102 DS. Nº 009-97 SA, que aprueba el Reglamento de la Ley Nº 26790. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 70 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Como se puede apreciar estos beneficios guardan relación con el mejor reconocimiento institucional, o imagen corporativa, reconociendo sus capacidades, limitaciones y oportunidades para su posterior desarrollo, asumiendo las estrategias de calidad como el elemento central que direcciona el proceso de atención de salud. Los prestadores autoevaluados reconocen que la acreditación se integre a la gestión y que los sistemas de evaluación sean procesos participativos. Es destacable la incorporación a la cultura de calidad, los beneficios de la autoevaluación, de los procesos de mejora continua de la calidad en la dinámica hospitalaria y la incorporación de estos esfuerzos dentro de un marco de gestión o garantía de calidad. Facilitando que ciertos hospitales iniciaron el desarrollo de otras estrategias de calidad como la implementación de procesos de auditoría, los grupos de mejora continua, las evaluaciones de satisfacción al usuario, la elaboración y aplicación de guías de práctica clínica, protocolos, encuestas, etc. Esa condición cultural ha permitido que ha pesar de que el proceso nacional de acreditación se estancara en la práctica se mantuviera presente en casi todos los hospitales públicos, incorporándose a su propia dinámica. Desarrollar capital humano especializado asociado a temas de calidad en salud, que ha posibilitado el desarrollo de otras herramientas de garantía de calidad como es su incorporación a temas formativos de reproducción social de postgrado en el caso de los profesionales de salud. Valoración de los beneficios obtenidos del proceso A pesar de que la cantidad de establecimientos acreditados y autoevaluados ha sido escasa, la experiencia es valiosa debido a que son únicos en haber afrontado un proceso de garantía de calidad, que los obliga a la formalización de sus actividades, servicios y productos que brinda a la población. El proceso ha sido considerado como un acto voluntario de los prestadores de salud que deseen acreditarse, tercerizado y costoso en su evaluación externa, que debían ser cubiertos por los interesados en la medida que se afirmaría una imagen, y una capacidad institucional que la demanda se encargaría de consumirla y reafirmarla. Este aspecto discrecional, y desfinanciado no ha servido para estimular su entrada al proceso, ni para asumir acciones del proceso de mejora, ni de adecuación y adaptación de su capacidad de desarrollo institucional orientado a la garantía de la calidad. Entre las principales deficiencias del proceso, ha sido el limitado poder para evaluar la calidad de atención, la falta de continuidad política, la falta del rol rector del MINSA, la falta de políticas de reconocimiento, falta de metodología, monitoreo, y la reducción del compromiso del personal involucrado. No ha servido como ventaja comparativa que evidencie como fortaleza su capacidad resolutiva institucional, para su posicionamiento del prestador de salud público o privado dentro del mercado de servicios de salud. No se establecieron los alcances del proceso, ni se ha definido que hacer con aquellos que no pueden acceder o no quiere acceder, esto ha traído como consecuencia que se pierda el interés en la acreditación de los prestadores de salud. No se ha contemplado que la mayor parte de los establecimientos de salud existentes pertenecen al sector público, y que cuentan con recursos muy limitados para enfrentar el proceso, encontrándose incluso en una delicada situación económica y financiera. Tampoco el MINSA, ni las regiones han afrontado el tema porque conocen que los instrumentos disponibles tenían un sesgo relativo a la categorización y habilitación, y no incluye las relativas a los procesos, la disponibilidad de recursos humanos, ni a Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 71 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú las capacidades sanitarias sean resolutivas o de impacto sanitario. Este reconocimiento de la precariedad del MINSA de poder pasar su propia evaluación, determinó que la norma se marginalice, y pierda su capacidad reguladora y de garantía de la calidad. 3º) Eliminar las barreras encontradas en el proceso previo Externas Voluntariedad POA PMCC Evaluación pares Adecuación Evaluación Evaluación Externa Regulación Barreras Incentivos sistémicos Fragmentación Segmentación Percepción de beneficios del proceso Internas Cultura organizacional Descentralización sectorial Percepción de liderazgo y apoyo al proceso Figura: Barreras del proceso de acreditación Como puede apreciarse muchas de las barreras encontradas en el proceso de acreditación tienen que ver con consideraciones situacionales del escenario, de los actores que deben ser evaluadas previamente al dimensionar adecuadamente tanto a los actores, en sus capacidades como en las relaciones existentes, y en su disponibilidad de los recursos necesarios para garantizar superar el subproceso de evaluación, que era inalcanzable para algunos prestadores de salud. Otro grupo de barreras están relacionadas a la falta de incentivos extrínsecos del sistema que premie a los prestadores acreditados, para reforzar la imagen favorable del proceso, y permita mejorar las virtudes intrínsecas de todo proceso de garantía de la calidad en salud. Esta falta de recursos, y de prospectiva estratégica ha contribuido a que no se incorpore ni se recoja las inquietudes y acciones que pueden aportar los usuarios como ciudadanos, o como actores sociales que acentúen el desarrollo del proceso y la propia sostenibilidad social en la medida de que su involucramiento puede hacer factible la gestión de recursos para todo proceso de garantía de la calidad que los beneficia directamente a ellos. Encontramos que existen un grupo de barreras relacionadas a las creencias o aspectos ideológicos de quienes afrontaron el proceso, y de quienes condujeron frente al resto de Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 72 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú los usuarios potenciales, como los trabajadores y profesionales de la salud. Encontramos que el MINSA y sus organismos no asumió de manera comprometida este proceso, debido también a la convicción de que una herramienta de esta naturaleza si bien es necesaria, no contaba con los recursos suficientes para adecuar a sus establecimientos para superar la evaluación. Esto ha facilitado que exista una postura de elite, que pretendía elitizar mas la salud, y si ha esto agregamos la visión mercantilizada, podemos entender porque el proceso derivo en marginal. Barreras Internas en el proceso de Acreditación (I) Previas al Proceso 1. Toma de decisiones / Discrecionalidad del proceso. (II) Durante el Proceso 1. Disponibilidad de recursos para realizar auto evaluación (x POA) 2. Disponibilidad de recursos para mejora continua calidad. 3. Disponibilidad de recursos para realizar evaluación por pares. 4. Disponibilidad de recursos para realizar evaluación externa. 5. Disponibilidad de recursos para adecuación del prestador. (III) Posterior al Proceso 1. Toma de decisiones para la mejora continua servicios. 2. Mejora imagen social (prestigio).v 3. Desarrollo de la cartera de servicios. (IV) Relacionadas al Proceso 1. Percepción de los beneficios del proceso. 2. Percepción del Liderazgo y apoyo del proceso. Barreras Externas al Proceso de Acreditación. (V) Sistémica 1. Regulación (TD) normativo de otros procesos. 2. Incentivos sistémicos. 3. Cultura organizacional. 4. Fragmentación (rectoría). 5. Segmentación (rectorías) 6. Descentralización sectorial (rectora). (VI) Contexto Nacional 1. Participación de la sociedad civil. 2. Protagonismo de Agentes. 4º) Fortalecer alianzas con los facilitadores de los Incentivos Encontramos entre los posibles agentes facilitadores al principal, que en este caso se presenta en varias formas, como Autoridad Sanitaria y Regulador del proceso, como gestores de las instituciones, como parte de las entidades financiadoras, y como usuario de los servicios de salud. Todos ellos deben estar completamente sensibilizados e involucrados para que puedan contribuir y acentuar el desarrollo del proceso de acreditación. Además cuentan con mecanismos que permiten promover un patrón de comportamiento en los establecimientos de salud prestadores de servicios de salud. En el caso de la autoridad sanitaria, cuenta con el marco normativo y regulador que dispone el comportamiento de los prestadores de salud, y dirige el sistema mediante las Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 73 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú normas sobre acreditación, y pretende promover su incorporación activa mediante el uso de indicadores tanto intrínsecos como extrínsecos. Los gestores pueden constituir un elemento facilitador si entiende su trascendencia en el manejo adecuado de los recursos. Respecto a los financiadores, estas instancias pueden contribuir a modelar desempeños deseados y ya lo vienen realizando mediante los diferentes mecanismos ya existentes. Los usuarios, al participar pueden determinar no solo la mejora continua de los procesos, sino su propia sostenibilidad social. En ese sentido debemos considerar, a los trabajadores de los establecimientos como posibles facilitadores, que al inicio son renuentes debido a las dificultades propias de todo proceso de cambio y de desarrollo organizacional, como lo constituye todo proceso orientado a la calidad. Las posibles acciones disponibles para los agentes están dadas por su entorno y por su capacidad de respuesta a este entorno. Se ha descrito cómo el marco competitivo general, las regulaciones y la información componen el entorno de los agentes. Tanto la competencia como las regulaciones delimitan las pautas de acción posibles (hacen probable que el incentivo induzca la acción deseada). La información facilita la competencia y la capacidad de hacer cumplir las regulaciones, para potenciar la influencia de los incentivos. 5º) Regular el rol rector descentralizado y los subsectores En la actualidad, es patente que la presencia de subsectores de salud que funcionan en forma desarticulada no contribuye a la efectividad del sistema nacional descentralizado, ni permite la integración ni el desarrollo de los servicios de salud. Se debe contemplar en agenda la regulación de la fragmentación del sistema de salud, y que esta debe ser en debate público, con participación de los involucrados y la sociedad en su conjunto. Por lo pronto para facilitar que la acreditación tenga los mismos efectos en todos los subsectores se debe disponer que su alcance sea obligatorio, y que los principales mecanismos de asignación económico financieras sean similares entre los subsectores, para que permita su compatibilidad, comparabilidad y su posterior integración. Lo mismo debe revisarse en cuanto a los nuevos roles que vienen surgiendo del proceso de la descentralización, en donde deben surgir los órganos rectores descentralizados, que asuman los roles de autoridad sanitaria, regulación, vigilancia y coordinación del sistema descentralizado, y no solo como dirección regional de los servicios públicos MINSA. Segmentación Subsector Privado Subsector público Seguro social Subsector público Sanidad Subsector público MINSA Fragmentació n Quintil de mayor ingreso Quintil de ingreso alto Quintil de ingreso mediano Asegurador ESSALUD Prestador MINSA EPS Prestador Sanidad SIS Quintil en pobreza menor ingreso Prestador Privado Prestador ESSALUD SOAT Quintil en pobreza extrema Regulación Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 74 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú 6º) Fortalecer las capacidades de los prestadores de salud Estas condiciones deben apuntalarse para mejorar las capacidades de los prestadores de servicios de salud, que constituyen el sujeto intermedio del proceso. Para ello se debe asumir las lecciones del proceso anterior para rediseñar de manera participativa con los actores los cambios necesarios que debe tener el nuevo proceso de acreditación, para que sea útil al sistema de salud y al desarrollo de los prestadores de salud, beneficiando al usuario que acude por una atención de salud de calidad. En segundo lugar debe contemplar la apuesta necesaria por el desarrollo de los servicios de salud que buscan acreditarse, asumiendo de manera comprometida que estos servicios requieren el apoyo técnico sostenido para el desarrollo de sus capacidades institucionales que redunden en la mejora de la atención, en la producción de los servicios y en el manejo económico de los prestadores de salud. Esta apuesta debe ser orientada a marcar la diferencia entre el proceso por desarrollo de servicios de excelencia, y la prestación insegura y de baja calidad que se suministra en la actualidad. En tercer lugar es necesario remarcar que los roles en el desarrollo del sistema de salud, y de los prestadores pasa por afianzar el papel de los usuarios de los servicios, como ciudadano informado con derechos sociales, cívicos y políticos que recogiendo la experiencia previa en nuestro país en el sector y en la sociedad asuma de manera individual, colectiva y mixta la participación, involucramiento, empoderamiento, en la toma de decisiones, de gestión compartida, y permita la transparencia, la vigilancia ciudadana, la rendición de cuentas, la defensa y abogacía por procesos de calidad que van ha redundar en la mejora de su propia satisfacción en la atención de salud. a) Desarrollar el modelo de los prestadores de salud Es necesario ir trazando el rumbo que los prestadores de salud deben transitar, en ese sentido se debe realizar el estudio del modelo de prestación de servicios de salud que se requiere en el actual proceso de descentralización. Este nuevo contexto contribuye al desarrollo de los procesos de atención integral de los prestadores de salud, y de estructura como la categorización y la habilitación de los servicios de salud en condiciones de fácil y difícil accesibilidad. A la vez que favorecerá el desarrollo del modelo de prestación de servicios de salud, que sean compatibles, no solo en la habilitación, la categorización y la acreditación sino en el funcionamiento de modelos similares de prestación entre los subsectores públicos, y también rija para los prestadores del subsector privado. Es una oportunidad el poder contribuir al desarrollo del establecimiento de salud acreditado, en especial a la mejora tecnológica. Para lo cual se requiere fortalecer las capacidades institucionales que influyen en la capacidad resolutiva a mediano y largo plazo. Estos mecanismos tienen que ver con la maduración de los establecimientos y la sostenibilidad técnica de los procesos asociados a los procesos de atención y al impacto sanitario. b) Desarrollar capacidades sanitarias, sociales y ciudadanas En realidad el desarrollo de capacidades institucionales, actúa como procesos de cambio de largo plazo, en aquellos casos que se pretende moldear un patrón de comportamiento deseado, se buscan fortalecer aquellos aspectos que contribuyen a mejorar la capacidad de adecuación y manejo de las situaciones que enfrenta continuamente el prestador. Contempla la presencia activa de la ciudadanía y el desarrollo de un rol activo en la toma de decisiones en todas las fases del proceso a través de al promoción de la salud para el desarrollo de las capacidades saludables del establecimiento de salud acreditado. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 75 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Desarrollo de normatividad restrictiva en relación al proceso de acreditación. En realidad todos los incentivos anteriores contemplan la posibilidad de visualizar la diferencia a favor de los establecimientos de salud acreditados. No sería prudente establecer como un tipo de incentivos negativos, como las multas o las sanciones en caso de no acreditar, o superar los tiempos de realización del proceso. En este momento afectarían la imagen del proceso y de la medida estimuladora. c) Fortalecer las capacidades estructurales de los prestadores Los prestadores de salud, tanto públicos como privados tienen algunas deficiencias, insuficiencias y excesos, dado sobre todo con la cartera de servicios y procedimientos que buscan asegurar, con la finalidad de brindar servicios al mayor número de usuarios que en realidad pueden satisfacer. En el caso de la calidad de los servicios de salud, la producción de servicios guarda relación con los elementos estructurales como son la planta física y el equipamiento, así como las propias capacidades del personal que brinda los servicios de salud. Estos aspectos son comúnmente abordados por la propia institucionalidad de la red de prestadores, que lo asumen de acuerdo a su disponibilidad de recursos para posibilitar el desarrollo ulterior del prestador. Esta asimetría ocasionada entre la cartera de servicios y las capacidades institucionales y sanitarias, son parte del proceso de desarrollo de las capacidades institucionales de los prestadores de salud que se debe mejorar en la agenda de mediano y largo plazo del sistema de salud nacional y descentralizado. Para ello el órgano rector y las instancias técnicas de los subsectores deben conducir y asistir técnicamente y brindar el soporte necesario a los prestadores de salud acreditados, para estimular su desarrollo de acuerdo a las necesidades de la población y la ciudadanía local, y que sirvan de referente a los demás prestadores del mismo nivel de complejidad y de atención, para que opten por la acreditación. Las estrategias de desarrollo de capacidades sanitarias y gerenciales para lograr mejorar la eficiencia y calidad en la prestación de los servicios públicos de salud, deben estar dirigidos a los profesionales y todo el personal de salud con responsabilidades en la atención y servicios para que reciban algún tipo de estímulo para que mejoren su desempeño, mantengan la motivación por superar la calidad que ofrecen y en general para que promuevan cambios y decisiones orientados a brindar un servicio que llene de satisfacción a los clientes, no sólo por la calidad técnica, si no por el trato, el orden y la limpieza de los lugares de atención. i) Están basados centralmente en la asistencia técnica, el fortalecimiento y el desarrollo de las capacidades de los prestadores de salud acreditados, sean estas capacidades institucionales: resolutiva y de gestión sanitaria con alto impacto, centrados en el desarrollo de un sistema de gestión de la calidad. Busca mejorar a mediano plazo las capacidades institucionales de los prestadores de salud, centradas en la excelencia. ii) Se debe mejorar la capacidad de inversiones de los prestadores de salud, con la conducción técnica de la DGSP y el apoyo técnico del PRONIEM y el IDREH para el desarrollo de las capacidades en inversiones, que permita la elaboración de perfiles de preinversión y la mejora de las gestiones de inversiones de los prestadores de salud sean estos públicos o privados. iii) Además los prestadores acreditados y las UPIS deben promover la captación de recursos regionales y locales para los proyectos de inversión. En el caso de los prestadores acreditados del subsector privado la SEPS, buscará establecer relaciones con las fuentes de financiamiento privadas. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 76 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú iv) En el caso de los prestadores de salud que no cuenten con Plan Estratégico ni con un Plan de desarrollo, el apoyo técnico desarrollará primero estas capacidades prospectivas o estratégicas, buscando articular las necesidades de atención de los servicios de salud en zonas donde predominen la demanda de los quintiles no pobres, o en situación de pobreza no extrema. v) Hay que desarrollar capital humano institucional, en aspectos sanitarios y gerenciales para contribuir al alto impacto sanitario con excelencia en salud. Este proceso será conducido de acuerdo al proceso de descentralización, e implementado durante la vigencia de la acreditación. vi) Se debe mejorar la capacidad de incrementar los ingresos con el apoyo técnico, hay que sistematizar las mejores experiencias de las Clínicas de los hospitales públicos, para que se diseñe una directiva que se implemente en los lugares con problemas de captación de recursos. En algunos casos se agregará el soporte más adecuado para el estudio de mercado y de la demanda en la red. vii) En los privados se buscará que la mejora de los ingresos se acompañe de una mejora de la capacidad resolutiva, y no solo de la cartera de servicios, y la SEPS debe además facilitar la asistencia técnica según el requerimiento expreso de los prestadores de salud acreditados. d) Fortalecer la rentabilidad social y desarrollar ciudadanía: En la actualidad, no se contempla un proceso de cambio orientado a la calidad sin considerar los roles de la sociedad y de la ciudadanía como elementos inmersos y decisores del proceso de atención de salud. Esta circunstancia posibilita que los servicios de salud se puedan adecuar a los usuarios que residen en su ámbito. Estos mecanismos contemplarían la necesaria participación de la sociedad en el proceso mismo de la acreditación, y transparencia y rendición de cuentas pública de los recursos que se obtengan del proceso. a) Desarrollar la abogacía de la acreditación: se debe buscar obtener de parte de la sociedad, sus agentes y los ciudadanos en general los recursos necesarios para el proceso mismo, a la vez que posibilitaría el desarrollo de una cultura por la garantía de la calidad de la atención de los usuarios de los servicios de salud, sean estos de los subsectores públicos o privados. Además que se involucraría a la sociedad en su conjunto en la búsqueda de servicios de salud mas equitativos, humanizados y centrados en el desarrollo de la sociedad. Esta debe a la vez evidenciar que los resultados del proceso van ha ser superiores largamente a la inversión en los diferentes mecanismos propuestos, como la satisfacción de los usuarios, la reducción de efectos catastróficos, los daños y procesos de corrupción en el sector salud. b) Desarrollar la cogestión, y el monitoreo social: Este aspecto busca que los prestadores no le teman a la participación y toma de decisiones conjunta de los usuarios de los prestadores de salud publica, en particular mejora el proceso al obligar al trabajo transparente y con el conocimiento de la ciudadanía, sus organizaciones y sus agentes en beneficio del mismo proceso, dándole no solo la transparencia y legitimidad, sino afianzando su sostenibilidad social. Lo que a su vez contribuiría con la responsabilidad social de los prestadores de salud, y no permitiría su deformación en empresas rentables que solo buscan mejorar sus ingresos y su manejo gerencial, sin importarles su impacto sanitario. Facilitando que la población empoderada pueda contribuir con aquellos aspectos relativos a las observaciones del proceso, para que la ciudadanía y la sociedad en su conjunto hagan que sus gobiernos locales, regionales y nacionales se involucren en el proceso de desarrollo de sus instituciones de salud, que contribuyan en el desarrollo humano sostenible. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 77 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Desarrollar un marco de Regulación junto a los incentivos Las transformaciones producidas en el escenario de la salud hacen que la regulación 103 adquiera un papel cada vez más importante como medio para fortalecer el liderazgo sectorial en salud, lograr la cohesión entre actores e intereses y garantizar la equidad en el acceso. El sector presenta una situación especial por el proceso de descentralización del subsector público que transfiere a las regiones responsabilidades en materia de servicios de salud. Esta situación genera responsabilidad para el Estado al formular políticas públicas de regulación para equilibrar los intereses de los diferentes grupos de la sociedad. Si la salud se considera como un bien público, se crea la necesidad de garantizar que se encuentre al alcance de todos, esto agrega entornos especiales a la regulación de la salud, debido a que el disfrute de la salud genera externalidades positivas que exceden los beneficios individuales y, en tal carácter, deben estar disponibles para todos. Es necesario contar con normas que ordenen la acción de los agentes y compensen las fallas de mercado; se creen garantías que cubran las asimetrías que surgen por el debilitamiento de los principios de solidaridad o equidad. Muchas veces, los intereses sociales no siempre coinciden con los privados – caso de bienes públicos y externalidades – en ese caso se ha planteado que el Estado debe corregir estas imperfecciones. La mayor preocupación está en las justificaciones microeconómicas para la intervención del Estado en el mercado. Estas se generan con las llamadas “fallas de mercado”, las cuales son desviaciones de los tres supuestos fundamentales de la competencia perfecta: i) tanto productores como usuarios en una economía de mercado son tomadores de precios; ii) no hay bienes públicos ni externalidades en el consumo ni en la producción; y iii) hay un mercado para cada bien104. Un rol del Estado consiste en reducir el abuso de poder de mercado, en particular cuando existiendo más de una firma, éstas se coluden para acrecentar su poder dominante en el mercado. Aún cuando muchos países han optado por un modelo económico de libre mercado, el rol del Estado no desaparece, precisamente por la necesidad de corregir las fallas de mercado. Aunque el rol del Estado es de menor alcance, la propia eficiencia económica demanda un Estado altamente diligente en propiciar el funcionamiento adecuado del mercado. Existe el peligro que los países sostengan sólo monopolios legales si es que las autoridades no son capaces de seguir una política de promoción de la competencia 105. Importancia de la regulación106 La regulación constituye una expresión de la responsabilidad del Estado de ordenar y sistematizar una realidad. El marco jurídico tiene especial importancia en el complejo escenario de la salud donde se debe cubrir una diversidad de actores y relaciones, otorgándoles un espacio y determinando sus funciones y poder. En este caso, la regulación es el uso, por el estado, de su “poder de autoridad 107,108 que actúa como modulador frente a las situaciones de desacuerdos entre oferta y demanda. 103 Alejandro Ferreiro, Eduardo Saavedra, Gustavo Zuleta. Marco conceptual para la regulación de seguros de salud. Serie de Estudios Económico Sociales. Banco Interamericano de Desarrollo. Mayo 2004. Chile. 104 Ver la definición formal del Primer teorema fundamental del Bienestar en Mas-Colell, Whinston y Green (1995). 105 Contrariamente a la creencia creciente en círculos no-académicos que la regulación estatal podría ser superada por la autorregulación que las propias empresas se impusieran, estudios recientes muestran que sólo bajo condiciones muy particulares la autorregulación podría ser un mecanismo eficaz para impedir el abuso del poder de mercado, pero siempre que estuviese acompañado de regulación estatal. Experimental analisys of reputacional incentives in a self regulates organization. Nuñez J.. Department of Economics, University of Chile, Chile. 2004 106 Terence R. Lee y Andrei S. Jouravlev. La regulación de la prestación privada de servicios de agua potable y alcantarillado. Nº 65, Revista de la CEPAL. 1998. pp 155-168. Agosto 1998. Bolis Monica, Marco Jurídico para la regulación del financiamiento y aseguramiento del sector salud. OPS-OMS. 107 Eslava Rincón, Julia Isabel: Documento Técnico ASS/726B.00. Regulación e Incentivos en la reforma de salud; Santafé de Bogotá, julio 2000. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 78 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Como interfase en la relación público-privada, busca contribuir a corregir las asimetrías que existen, eliminando condiciones de selección de riesgos y garantizando que los contratos contengan información suficiente con base en las cuales sustentar sus decisiones, además de crear incentivos para los prestadores, debe prevenir la competencia imperfecta entre prestadores. Esta intervención regulatoria del Estado tiene tres ámbitos. La primera es ser el facilitador o promotor de las transacciones de los agentes económicos. La segunda es ser corrector de las fallas del mercado. Para al final intervenir en ámbitos que el mercado ignora, como la redistribución de los ingresos u otras consideraciones de tipo social. El marco regulatorio En general la regulación consiste en “cualquier intento por los gobiernos para intervenir en la actuación de los ciudadanos, las corporaciones o los gobernantes” para compensar las fallas del mercado, mediante mecanismos como: la regulación de precios, las franquicias, los estándares de calidad, la asignación directa de recursos, la provisión de subsidios y la promoción de la libre competencia. En el mercado de servicios las instituciones deben operar en un marco legal claro, con estatutos, subordinado a procedimientos y restricciones presupuestales. Este enfoque demuestra que es asumido como “el juego estratégico donde las organizaciones reguladas y los grupos interesados pugnan para lograr beneficios 109. 1. La regulación pública de los mercados: brinda reglas que regulan las transacciones en el mercado, no limitadas a las formas tradicionales de dirección y control. 2. El marco institucional para las reglas y acciones específicas de corto plazo. 3. La implementación de reglas de carácter público: Se realiza por medio de: - Leyes específicas: las leyes de contratos de responsabilidad y de propiedad. - Mecanismos que involucran la participación pública como la privada: la presencia de agencias regulatorias que recogen quejas o reportes de infracciones y vigilan la información sobre las violaciones de estándares de calidad de los servicios o las reglas de seguridad en el lugar de trabajo suministradas por otros agentes público-privados, los usuarios o los propios prestadores en competencia. - Establecimiento de incentivos, multas o sanciones económicas: para alentar o desincentivar como las multas muy altas, que a la vez incrementan los recursos destinados para hacer cumplir las leyes. Patron y modalidades del proceso regulatorio110 La teoría de la regulación recoge la crítica a la visión del estado como agente benefactor y, propone desarrollar sistemas de incentivos que de forma endógena induzcan un comportamiento acorde con los objetivos de interés común. La función del regulador es, construir sistemas de incentivos sobre la base de la modelación de los comportamientos posibles de los actores para anticipar el resultado que la competencia habría generado, pero que, por las imperfecciones del mercado, no puede lograrlo. La regulación pública es un campo que “incluye gran parte de la economía y transacciones internacionales, amplios sectores, del trabajo, la agricultura y economía de tierras y economía del bienestar”, y entonces adiciona la teoría de contratos, responsabilidad, y propiedad. “Puede este arreglo de políticas públicas ser visto como un sujeto simple?” Es necesario decir que el alcance de la regulación, como un sujeto que es propuesto por que es muy amplia y general. Stigler, G.J., “The Theory Economic Regulación”, Bell Journal of Economics, 2, Spring, 1971. 109 Carlos Stark. Regulación, Agencias Reguladoras e Innovación de la Gestión Pública en América Latina. 2000 110 Rivera Urrutia, Eugenio. Teorías de la regulación en la perspectiva de las políticas públicas. Vol XIII, N° 2. II Semestre. pp. 309-372. CIDE. Revista Gestión y Política Pública. México 2004. 108 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 79 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Los procesos de regulación de la salud no tienen un patrón uniforme, todos convergen en necesidades de regulación que han quedado insatisfechas. Hay que corregir las asimetrías producidas por los diferentes regímenes, tutelar la calidad y amplitud de las carteras de servicios, y definir derechos y obligaciones de las instituciones del sistema. Un rasgo particular en la experiencia de las políticas de regulación de salud es la creación de agencias que sirven de nexo entre el Estado, los prestadores, y los usuarios, para el control de las relaciones entre ellos. Las políticas de regulación 111, involucran a los actores políticos buscando fines políticos. Define un subsistema regulatorio conformado por las agencias gubernamentales, comisiones del congreso y grupos de interés 112. - La participación de los grupos de interés en la formulación e implementación de la política regulatoria, en todo momento, por medio de las agencias regulatorias. - El aporte público mediante las presiones o cabildeo (lobby) y la toma de decisiones legislativas, que establecen y supervisan la actividad de la agencia regulatoria. - Son hechas bajo el supuesto del interés público, ante los conflictos de grupo en la lucha por el control y acceso a políticas que determinan la distribución de recursos y posiciones de poder. Es deseable asumir una postura realista (los reguladores actúan como mediadores de los intereses en conflicto). - Los reguladores actúan como agentes ante los usuarios y como principal ante los grupos de interés; el objeto es generar consenso en la toma de decisiones legislativas, administrativas y judiciales, incluso si fueran favores especiales concedidos. Menu de la regulación en salud113 Son básicamente cuatro justificaciones principales que fundamentan la política regulatoria en este mercado y en todas ellas aparece la regulación como respuesta a algún fenómeno económico-social en particular: como respuesta a fallas del mercado de seguros de salud; como instrumento de las políticas sanitarias; como instrumento de equidad; y, como respuesta a un derecho/deber social. A este conjunto de políticas, típicamente se les conoce como bases de la regulación del mercado de servicios de salud asociado al aseguramiento. 1. Regulación como respuesta a las fallas del mercado de salud La actual teoría económica de la regulación estatal, explica su fundamento en la necesidad de corregir fallas de mercado. Asimismo, exige que los beneficios resulten superiores a los costos sociales de la regulación. Pero no resulta fácil por que el mercado de salud, como el de las prestaciones de salud, está caracterizado por particularidades que lo alejan de los supuestos de un mercado competitivo, tales como la presencia de la incertidumbre, las asimetrías de información, el riesgo moral, la selección adversa, el rol inductor de la demanda, el carácter de bien meritorio de la salud y la subsecuente obligación pública de asegurar cobertura, etc. En efecto, la regulación apunta a corregir asimetrías de información, en especial aquellas normas que fuerzan a demandar una determinada cobertura en salud o impone resguardos a la calidad de las prestaciones de salud que se otorgue. Otras, ya desde la perspectiva de la regulación de las relaciones contractuales, encuentra su sustento en la necesidad de corregir las asimetrías entre las partes, particularmente en lo referido a evitar cláusulas abusivas, o imponer cláusulas obligatorias, en los contratos de afiliación 111 Mitnick, B.M. The Political Economy of Regulation, New York: Columbia University Press, 1980. Eslava Rincón, Julia Isabel: oc.. 113 Alejandro Ferreiro, Eduardo Saavedra, Gustavo Zuleta. Oc. 112 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 80 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú que suelen ser el instrumento que expresa el conjunto de derechos y obligaciones que vincula a asegurador con el afiliado 114. Finalmente, el involucramiento público activo en la regulación orientada a favorecer la mayor cobertura y mejor funcionamiento de los servicios de salud reside, básicamente, en el carácter de bien meritorio del acceso a las prestaciones de salud y su traducción a la categoría de derecho social consagrado en la mayoría de las naciones. No obstante, esta misma noción de bien meritorio obliga a trascender a la noción estrictamente económica de la “demanda” para considerar el concepto social de “necesidad”. En definitiva, las sociedades se ordenan para satisfacer las necesidades de acceso a la salud, y no sólo aquella que se acompaña de capacidad de pago. Superado el concepto de demanda, se superan también la relación clásica de oferta y demanda y el análisis del fundamento de la regulación circunscrito meramente a las fallas de mercado. 2. La regulación como instrumento de las políticas sanitarias La regulación de los servicios de salud debe resultar consistente con los objetivos que se tuvieron a la vista al establecer el aseguramiento. A lo anterior responde la configuración de planes mínimos, coberturas garantizadas respecto de determinadas prestaciones, normas de promoción y acceso, en ocasiones gratuitas, a prestaciones preventivas, demostrando que la regulación de contenidos de la oferta de seguros de salud debiese resultar en un instrumento consistente con las políticas y prioridades sanitarias de una sociedad determinada. 3. La regulación como instrumento de equidad La regulación apunta a garantizar el acceso a mínimos de cobertura con prescindencia de la capacidad de pago. Otra vez cobra relevancia la distinción entre demanda y necesidad. Así y como en la mayoría de los mercados la demanda es la relevante, tratándose de bienes meritorios o derechos sociales la necesidad debe ser satisfecha. A tal objetivo obedecen los mecanismos de subsidios cruzados deseables que operan en los sistemas de compensación de riesgos, y mediante los cuáles la contribución de quienes tienen mayor capacidad de pago y menor riesgo relativo, ayuda a financiar las primas de quienes están en la situación inversa. 4. La regulación como respuesta a un derecho/deber social En otro ámbito, la regulación pública apunta a extender la cobertura de la protección de salud y a verificar que la obligatoriedad del aseguramiento se cumpla cabalmente. En suma, tratándose de afiliación obligatoria, la regulación debe suplir lo que en otros mercados resulta de la interacción espontánea entre la oferta y la demanda, obligando la vinculación entre afiliados asegurados y aseguradores. Los instrumentos de la regulación Son mecanismos por el cual el Estado y las autoridades públicas ejercen poder para introducir cambios en la sociedad. Se orientan a resolver problemas específicos o globales, eliminar las causas o atenuar o reprimir ciertas conductas. Es esencial la “fuerza” coercitiva de la regulación, mayor que los medios económicos, la regulación no permite realizar la acción porque infringe la norma, mientras que los medios económicos permiten realizarla a un costo. La distinción entre instrumentos regulatorios y económicos hace considerando al destinatario fundamental y objetivo del instrumento. 114 Los contratos de afiliación, pues son redactados unilateralmente por el asegurador. Frente a ellos, el legislador suele adoptar resguardos en prevención de cláusulas abusivas, las que se entenderán nulas. Por otro lado, se suelen incorporar obligatoriamente en esos contratos ciertas cláusulas protectoras de la parte más débil. En consecuencia, la suma de la unilateralidad de la redacción, y de la asimetría de poder e información de entre las partes contratantes suele determinar un activo involucramiento público en el contenido contractual. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 81 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Son clasificadas por dos tendencias, una precisa que son cinco: 1) regulaciones; 2) incentivos financieros; 3) creación de bienes y servicios; 4) normas; y 5) persuasión y propaganda; que se combinan para el logro de ciertos fines 115. La otra las clasifica en tres grupos: 1) regulaciones, 2) incentivos, 3) información, basada en el signo de obligatoriedad. 1. Las regulaciones se expresan mediante normas o directivas, dispositivos de mando y control o como restricciones. El objeto de la regulación es la acción (hacer o no hacer). 2. Los incentivos son instrumentos que implican impartir o retirar recursos (monetarios o no monetarios) y hacen que resulte más factible realizar una acción. A diferencia de las regulaciones, no implican obligatoriedad y no prescriben ni prohíben acciones. Se pactan sobre acciones ya reguladas, pueden ser complementarios a las regulaciones. 3. La información, esencial para el ejercicio de control gubernamental. Puede ser sobre los instrumentos políticos, a diferencia de la información como instrumento político. Modelos de regulación Se identifican según quien ejerza el rol de principal. La comprensión de los problemas de incentivos se enfatiza sobre esos juegos y provee lecciones sobre el diseño de un régimen regulatorio. Existen cuatro modelos: tecnocrático, autorregulación, mercado y democrático. La mezcla de los métodos refleja las prioridades establecidas por una sociedad. 1. En el modelo tecnocrático dirigido por un grupo “experto” dominante en las instituciones. Se basa en análisis normativos efectuados con experiencia, encargados de estructurar, supervisar y evaluar las actividades desarrolladas dentro del respectivo contexto regulado (sistemas de salud, educativo, ambiental, entre otros). Implica la intervención del Estado en el funcionamiento del sistema, para racionalizar y limitar los cambios de metas políticas derivadas del proceder irracional de sus agentes. 2. El modelo de autorregulación profesional. El control se ejerce a través de códigos éticos rigurosos para evitar la sobre o la subutilización de servicios. Es más claro en el caso del sistema de salud, donde los médicos actúan como agentes de los pacientes y tienen un poder de control del uso y de la información sobre las necesidades de éstos. 3. El modelo de mercado. Las reglas se establecen conforme al juego de oferta y demanda, supeditados a restricciones. Este tipo de regulación conduce a lo que se denomina una asignación de recursos ajustada al óptimo de Pareto, en el sentido de que resulta imposible modificarla sin penalizar, al menos, a un agente económico. 4. El modelo democrático: Este modelo vincula la población al proceso de formular las necesidades, los problemas, las prioridades y soluciones a la gestión del sistema. Cada ciudadano posee el derecho y la responsabilidad de influir en las decisiones y acciones políticas de la sociedad. Áreas críticas de regulación del sector salud Las áreas críticas de la regulación de los servicios de salud pueden analizarse desde la dinámica de interacción entre usuarios, prestadores y financiadores. - La sustentabilidad del sistema tiene que ver con la expansión de los contratos de gestión acompañados del fortalecimiento de la capacidad reguladora del Estado, como mecanismo más eficiente de regulación para garantizar la equidad en el acceso 116. Esto reduciría el desplazamiento al sector privado de los recursos de salud, en ese escenario 115 Eslava Rincón, Julia Isabel: oc. En el caso de los Estados Unidos, por ejemplo, las agencias federales –Department of Health and Human Services, Department of Labor, Office of Personnel Management y Department of Defense—establecen reglas para gobernar la compra de planes de salud privados (American Association of Health Plans, 1998). 116 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 82 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú la oferta privada tiene dos opciones: la afiliación individual a planes prepagados, muy improbable por el deterioro creciente de las condiciones económicas, y la compra pública de servicios. - El financiamiento público por las asimetrías existentes del sistema, cuando no hay posibilidad de elegir ó el usuario solo accede a un plan institucional con carteras básicas o cuando este, adolece de restricciones, por la estratificación de planes de salud por ingresos del trabajador. Resulta difícil que una norma particular resuelva problemas de inequidad que surge de la propia morfología del sistema117. Esta situación se podría subsanar mediante propuestas de sistemas universales de aseguramiento. En relación a los usuarios, la Comisión Clinton, 1994; identificó los siguientes principios: - Acceso a información: Los usuarios y afiliados tienen el derecho a recibir información fidedigna sobre los beneficios del plan al cual suscriben. - Continuidad del servicio: Los nuevos suscriptores en tratamiento de males crónicos que cambian de plan, deben continuar su tratamiento con su anterior red de prestadores. - Red adecuada de prestadores: Cada plan debe ofrecer suficiente complejo de servicios. - Acceso a atención de urgencia: Acceso a atención de emergencia cuando existan síntomas que, a juicio de cualquier persona, deban ser objeto de este tipo de atención. - Prohibir cláusulas de limitación de información (gag clauses): Los planes no deben prohibir información sobre opciones de tratamiento, ni influenciarlos a no hacerlo. - Derecho de apelación: Los afiliados deben tener acceso a instancias imparciales de apelación en el caso en que se denieguen sus derechos. - Posibilidad de elegir planes: Con carácter de obligatoriedad. Sobre los prestadores, ha identificado lo siguiente (Ross, 1999): - La necesidad debe ser determinada por el prestador que atiende el caso. Preserva la autonomía de decisión del prestador. El asegurador solo paga la cuenta. - Los planes no pueden diferenciar entre prestadores de igual calidad y condición. - El profesional que atiende el caso es el único capacitado para tomar la decisión en cuanto al tiempo de internamiento. - La posibilidad de optar por redes alternativas y atención integrada y coordinada debe ser obligatoria. - Los planes no deben diferenciar reembolsos basado en la especialidad: un psicólogo debe ser reembolsado de la misma manera que un psiquiatra. - Deben estar prohibidos los pagos dirigidos a crear incentivos que limiten los servicios. - Deberían mencionarse los incentivos que podrían surgir de otras áreas de regulación que no son específicas de salud como, por ejemplo, los de carácter tributario. 117 Uno de los mecanismos más efectivos en este sentido se encuentra articulado en la legislación canadiense. El incumplimiento por parte de las provincias de alguno de los cinco principios fundamentales que condicionan el acceso a la atención, genera la pérdida de los recursos federales (Arboleda-Flores y Stuart, 2000). Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 83 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Aspectos específicos de regulación en salud Las responsabilidades mínimas que todo Estado debe regular en forma básica para resolver los conflictos en el mercado de aseguramiento de la salud son básicamente seis: i) regular los planes de salud, y establecer una cobertura mínima, ii) regular los contratos de afiliación, iii) permitir la compensación de riesgos, iv) controlar la calidad de los prestadores, v) facilitar las políticas preventivas en salud y, vi) generar ciudadanía en salud. Regular planes de salud básicas El acceso a un seguro de salud sólo es consistente si se acompaña de una cobertura mínima adecuada a la carga nosológica de la población. 118 Se debe así, maximizar el rendimiento del gasto en salud de modo que los recursos gastados tengan el mayor impacto posible en la reducción de la carga de morbimortalidad de la población: a) Las exclusiones La priorización si bien es esencial, debe contemplar en el núcleo del plan básico de salud la cobertura de los principales problemas de salud de la población, para que la prima a pagar tenga el impacto esperado, y se mejore la potencia de equidad de estos sistemas de seguridad social. b) Configurar planes de salud dinámicos La necesidad de adaptación y evolución de los planes en forma dinámica deben corresponder a la realidad de salud de los usuarios, y se deben contar con sistemas de actualización del plan de salud; por las siguientes consideraciones por la escasez de recursos de la sociedad; por la evolución de las respuestas frente a la variación de las prioridades sanitarias y; por los cambios en la costo - efectividad de ciertos tratamientos. En ese sentido, el plan de salud debe tener la flexibilidad necesaria para extender la cobertura hacia aquel tipo de innovaciones médicas más costo-efectivas. Regular los contratos de afiliación La regulación tendrá el rol de distribuir en los contenidos contractuales posibles en tres categorías: lo prohibido, lo permitido y lo obligado. Así, la regulación de los contratos de salud, dispondrá la prohibición de determinadas cláusulas, tales como la expulsión unilateral por parte del seguro salvo causales justificada, la incorporación de exclusiones, restricciones de cobertura no justificadas, etc. Buena parte de la regulación de los contratos de salud proviene de la defensa necesaria de los derechos del asegurado enfrentado a una contraparte en condiciones de inferioridad por la asimetría y la capacidad negociadora. Sistemas de compensación de riesgos Los sistemas de ajuste de riesgo deben considerar predominantemente variables demográficas, tales como el sexo y la edad, dado que de ellos depende fundamentalmente la expectativa de riesgo actuarial de los usuarios. Recientemente, en Estados Unidos se han comenzado a utilizar variables diagnósticas que, a partir del gasto pasado y los diagnósticos de los usuarios, predicen con bastante certeza los niveles de gasto futuro. La importancia de la utilización de sistemas de compensación de riesgos se manifiesta en los siguientes ámbitos asociados: 118 En el Perú ha sido muy común en el gobierno 85-90, que se hayan realizado extensiones de cobertura, sin poder satisfacerlos, o anunciar la inclusión de grupos de beneficiarios sin contar con los recursos para garantizarlos como fue durante el Seguro Materno Escolar de Fujimori, o durante los primeros años del Gobierno de Toledo. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 84 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú a) Transferencia capitada de los seguros a los prestadores Los modelos de salud que intentan controlar costos, promover la responsabilidad por la atención integral del usuario y favorecer la prevención, suelen operar mediante la transferencia a los prestadores de unidades de pago capitadas ajustadas al riesgo de los usuarios, cuya responsabilidad en el cuidado de salud asume la red prestadora de salud. Requiere la utilización de indicadores de gasto o ajustes de riesgo precisos, para evitar la asignación ineficiente de recursos y el daño a la calidad de las prestaciones o a la sustentabilidad de los prestadores derivados de una cápita insuficiente. b) Reducir incentivos para la selección de riesgo o descreme de mercado Hay que regular las prácticas indeseables orientadas a seleccionar riesgos, para que el asegurador sea indiferente el riesgo del usuario que contrata, ya sea porque su riesgo individual este dentro de la prima que reciba, o porque los mayores gastos esperados por diagnósticos complejos sean compensados en forma posterior mediante mecanismos de reaseguro de gastos catastróficos. Por ello se debe reducir el uso de montos fijos predefinidos ex-ante, y no según el comportamiento efectivo, ex-post, y que se expresan en pagos per cápita, tiene efectos notables sobre la estructura de incentivos de los actores y exige un esfuerzo notable de los reguladores para impedir que las prestaciones otorgadas sea la variable de ajuste que afecte la atención del usuario y se transforme en pérdida de calidad, pertinencia y oportunidad de la atención recibida. c) Regular la conformidad social de la competencia Reconocer que es socialmente inaceptable que cada individuo aporte al sistema en función de su capacidad de pago y que los aseguradores reciban primas equivalentes a los riesgos que asuman, ya que alienta la discriminación y segmentación de la sociedad, se transforma en un tema esencial de inequidad, que los sistemas de solidaridad como los seguros de salud, no pueden trasladar. Es más, el pago de primas ajustadas al riesgo individual del asegurado suele calificarse por la gente como una discriminación inaceptable119. Control de calidad de los prestadores La espiral insostenible de costos a la que conduce la combinación de la demanda inducida por la oferta y la baja sensibilidad a precio de la demanda cuando ésta se favorece por la cobertura de seguros, ha generado, una mutación de la forma a través de la cual los seguros de salud intentan asumir el riesgo que los costos de la recuperación de la salud imponen a sus clientes o asegurados. Los seguros de salud han buscado trasladar parte del riesgo a los prestadores, a través de sistemas de pago desacoplados de la cantidad y precio de las prestaciones efectivamente otorgadas a los usuarios. La medición de la calidad de la atención de salud utilizando la medicina basada en la evidencia configura una doble garantía: para los seguros de salud, como para los prestadores, constituye una defensa frente a las distorsiones que los mecanismos de pago utilizados pueden generar en la calidad y cantidad de las prestaciones otorgadas. 119 En Chile, el intento de que las mujeres en edad fértil y las personas de la tercera edad paguen primas muy superiores al promedio de la población es, precisamente, “discriminación”. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 85 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú a) Calidad de los prestadores Resulta fundamental la aplicación de sistemas de acreditación, tanto de establecimientos, como de profesionales de la salud. Ante esto es forzoso que los reguladores tienen que aplicar sistemas de garantía de la calidad de las prestaciones. Así, el control de calidad de los sistemas de salud implica verificar la utilización de procedimientos seguros de toma de decisiones diagnósticas y terapéuticas. b) Calidad de los procedimientos y los resultados En el ámbito de los procesos, cobra relevancia la utilización de guías prácticas y protocolos basados en la evidencia acumulada acerca del costo-efectividad de las prestaciones diagnósticas y curativas. La medición de resultados de la atención de salud que trascienda el análisis de determinadas patologías obliga a analizar la evolución en el tiempo de la salud de las personas que pertenecen a un plan o modelo de salud, versus lo que ocurriría en escenarios alternativos. Incentivos a la prevención Si las personas no aprecian los esfuerzos por promover hábitos de vida saludables, el gasto desplegado en esta materia resultará “contraproducente” si se le compara con el impacto alternativo de gastar esos recursos en mejorar coberturas que las personas valoren más. Es rol del Estado procurar que la población esté debidamente informada de las bondades de una vida sana, en términos de su calidad de vida; así como procurar modificar estilos de vida reñidos con tal práctica: a) Contratos de largo plazo Mientras mayor sea la permanencia del vínculo contractual entre asegurado y asegurador, mayor será el incentivo de este último para promover hábitos de vida saludables y prevenir la enfermedad, toda vez que la menor siniestralidad esperada irá en directo beneficio del asegurador. Es cierto que forzar la extensión de los contratos, en la medida en que genera afiliados temporalmente cautivos, supone un eventual trade off entre calidad de servicio y promoción de salud. b) Propagación de sistemas de salud gerenciada En modelos de salud gerenciada la utilidad del prestador reside en la diferencia positiva entre el pago capitado y el gasto efectivamente incurrido. Si los mecanismos de regulación de la calidad operan de modo eficiente previniendo disminuciones infundadas de la calidad y prestaciones recibidas, entonces la red prestadora – también dependiendo del horizonte de permanencia de los usuarios tendrá un claro incentivo para prevenir en salud y mantener un seguimiento permanente del estado de salud de su población a cargo. Generar ciudadanía en salud No hay mejor fiscalizador que un usuario bien informado de sus derechos y del modo de ejercerlos. Con esta política, se generarán estímulos permanentes a la mejoría de la cobertura en los seguros de salud y la calidad en los proveedores de atenciones médicas. Existe información relevante que debe estar disponible para su procesamiento y difusión a los usuarios. En rigor, el Estado sólo será consistente con la opción de haber abierto mercados en competencia en el ámbito del aseguramiento, si adopta medidas para ofrecer al usuario mediciones fiables, relevantes y comparativas acerca de la calidad de los prestadores, favoreciendo el juego de premios y castigos óptimo que resulta de la operación de usuarios debidamente informados. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 86 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Mecanismos de interacción de actores del sistema de salud. En general existen por mandato legal, los mecanismos de interacción del sistema de salud, por ejemplo: la organización y funcionamiento de los Consejos Nacionales de Salud, la conformación de los consejos municipales de salud y otras formas. Relación Principal y Agente120 En todo sistema, la relación que se da entre actores que asumen responsabilidades que el sistema necesita para garantizar sus resultados, produce el surgimiento de relaciones de jerarquía, de especialización, de vigilancia y control y de contradicción de acuerdo a las ganancias que puedan obtener cada uno de ellos. Esto genera una la relación “principalagente” que pone énfasis en los mecanismos de control. Esta relación asimétrica pone al agente en condiciones para actuar contra los intereses del principal. Para superar esos problemas de asimetría se buscan diseños institucionales que promuevan un mayor control por parte del principal y/o una mejor rendición de cuentas (accountability) de los agentes Los contratos que crean incentivos en base a información imperfecta se denominan como teoría de la agencia121. Esta teoría analiza la relación contractual entre dos actores: un principal y un agente, donde el primero contrata al segundo para que realice una tarea o servicio. Según esta teoría no existe el contrato perfecto pero se puede llegar al mejor acuerdo posible si el principal genera incentivos de manera que la mejor opción para el agente sea alinear lo más posible sus metas con las del principal. Relación entre los agentes econòmicos Proveedor u organización de proveedores Usuario - beneficiario Asimetría de información y relación de agencia Financiador √ Diferentes objetivos √ Intereses contrapuestos Una relación principal-agente122 significa, que el Ministerio de Salud (principal) delega ciertas funciones como la producción de servicios en el Sistema Regional de Salud (agente). Con el fin de comprometerlo efectivamente en la realización del servicio o la función y se establecen objetivos y compromisos de ambas partes. 120 La descentralización en perspectiva Willem Assies. México 2001 Mecanismos de pago a prestadores en el sistema de salud: incentivos, resultados e impacto organizacional en países en desarrollo Agosto de 1998 Preparado por: Daniel Maceira, M.S. Consultor Abt Associates Inc. PHR Plus. 122 Tomado de Convenios de Gestión en el Sector Salud. Cartilla de políticas. Resumen Ejecutivo. Socios en salud PHR Plus. Perú. Agosto 2004. 121 Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 87 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Muchas veces, el principal puede tener intereses distintos y hasta contradictorios con el agente, o incluso con otros principales (Ministro de Salud, Cooperación Técnica, Comisión del Congreso). Frente a este escenario, la función del Ministro (principal) radica en asegurar la coherencia entre los objetivos del sistema con la de cada actor, que se convierte en fundamental, y requiere monitorear el desempeño del Sistema de Servicios de Salud y de sus directivos. Sin embargo, la asimetría de información (el director tiene más información que el Ministro sobre el desempeño de su servicio) constituye el problema medular de estas relaciones principal- agente. Los dilemas que surgen a raíz de los distintos objetivos y beneficios perseguidos pueden generar desconfianza, malos manejos y conflictos políticos. En un sistema de salud fragmentado y en proceso de delegación por descentralización según la naturaleza y propósito, las diversas agencias públicas de salud se organizan en subsectores con distintos tipos institucionales, y con diversos grados de independencia. La mayoría (el ministerio o los sistemas de servicios regionales) tienen una relación de jerarquía directa con el Ministro, mientras que otras (hospitales e institutos) pueden llegar a ser entidades legalmente separadas. La complejidad de relaciones que se albergan en el ámbito de la salud, y la característica especial de su condición de bien público hacen necesario fortalecer la capacidad del Estado en la regulación del tema para garantizar que el mercado funcione de manera consistente con los principios de equidad de las políticas nacionales de salud. Junto a este factor se encuentran los problemas de la equidad y solidaridad, al generarse mecanismos que establecen opciones cuyos beneficios están muy vinculados al nivel distributivo de ubicación de los usuarios. De otro lado destacan elementos relativos a la posición de los usuarios frente a los financiadores, a los prestadores y las relaciones entre sí. En este complejo tejido debe responderse en conjunto entre los interesados y el Estado como garante del equilibrio social. Paradigma estructura-conducta-rendimiento en los mercados de servicios de salud Esta idea constituye el paradigma de estructura-conducta-rendimiento, sustentada por la perspectiva de la teoría de la organización industrial, que utiliza como marco de referencia para estudiar la conducta del mercado en un sentido amplio. De acuerdo con este enfoque, la estructura del mercado (es decir, la cantidad de prestadores y su participación en el mercado, el grado de diferenciación de los servicios y la subcontratación, así como las características del sector privado) determina una conducta de la oferta (fijación de precios, inversiones en capital e investigación y desarrollo, métodos publicitarios), que, a su vez, afectan el rendimiento del mercado (efectividad, eficacia en función de los costos, ganancias, equidad en la prestación de servicios). Las condiciones sanitarias básicas, tales como los patrones epidemiológicos y la ubicación de los insumos, influyen simultáneamente en la estructura del mercado y la conducta del prestador. Paradigma estructura-conducta-rendimiento en los mercados de cuidado de la salud Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 88 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Condiciones básicas Oferta Infraestructura física de asistencia médica Tecnología Disponibilidad de información Sindicalización y dotación del capital humano Ubicación geográfica, acceso Infraestructura de agua potable y condiciones de salubridad Marco legal: certificación, revalidación Demanda Índice de crecimiento poblacional Cambios en los patrones epidemiológicos Elasticidad con respecto al precio, habilidad y capacidad de pago Ubicación geográfica y concurrencia a canales de información Patrones de consumo Estructura del mercado Política pública Cantidad de proveedores de atención de salud y ubicación de los usuarios Diferenciación de producto, diferencias de calidad en la prestación pública y privada Características del sector privado: Seguros de salud vs. Mercados atomizados; ONG Barreras a la entrada (legal, relacionadas con la escala, etc.) Estructura de costos Integración vertical y horizontal entre prestadores Impuestos y subsidios Provisión de información Estándares de calidad Controles de precios Reglamentación y antitrust Conducta Conducta para la fijación de precios y calidad; Competencia vs. Colusión Estrategia de producto y publicidad; especialización de los prestadores de atención de salud Inversión en planta o subcontratación; cambios en la integración vertical y horizontal Diversificación vs. Absorción de los riesgos dentro de la cadena de prestación Skimming y Creaming; selección de pacientes de acuerdo al riesgo Investigación e innovación Riesgo moral Tácticas legales Rendimiento Eficiencia productiva y asignativa de recursos Eficacia en función de los costos (costo-efectividad) Equidad en la prestación de servicios de asistencia médica Modificado de Scherer & Ross (1990) Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 89 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Instrumentos normativos para la regulación Los Convenios de Gestión en el Sector Salud123 Los contratos se pueden clasificar, en términos generales, en contratos clásicos 124 y contratos relacionales. Un convenio de gestión, contiene de manera explícita las expectativas de las partes, y surge como solución a dificultades conocidas, siempre que se consideren los siguientes retos para que no afecten el logro deseado: i) la tendencia de los gobiernos a no revelar totalmente sus objetivos debido a que éstos traen costos políticos; ii) la asimetría de información puede llevar a que los gobiernos formulen objetivos y metas no acordes a las capacidades reales de los ministerios y agencias; iii) los agentes tienden a establecer metas fácilmente alcanzables; iv) muchas veces no se crean buenos sistemas de incentivos que puedan subsanar las fallas mencionadas arriba. Los contratos relacionales son instrumentos que descansan más en la confianza y buena disposición de las partes, antes que en la especificación exacta de los resultados perseguidos. Su existencia deriva de situaciones en que los bienes o servicios transados no se pueden definir con precisión (típicamente en salud y educación), y/o en situaciones en que las partes están interesadas en establecer una relación de largo plazo por lo que renuncian a establecer una relación puramente legalista. Estos convenios, son ampliamente usados en arreglos institucionales en los que los contratantes están relacionados y/o son mutuamente dependientes. En este caso, la Autoridad sanitaria puede valerse de incentivos (esquema de compensación, las ventas, el prestigio, las sanciones) que inciten al prestador para tomar las acciones correctas. En el incentivo busca ligar una recompensa o castigo al resultado de 123 Fortalecimiento de los sistemas de salud en los países en desarrollo OMS, 56ª Asamblea Mundial de la Salud A56/22. Punto 14.13 del orden del día abril de 2003. 124 Los contratos clásicos son típicamente usados en las transacciones entre privados, y las disputas son resueltas en los tribunales. Son legalmente exigibles y resultan apropiados cuando los costos para precisar las características del bien o servicio transado, las condiciones para dar por cumplido el contrato y las sanciones en el caso de incumplimiento, son bajos. Por lo general, se usan en los casos en que las partes son entidades legalmente separadas. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 90 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú la acción del agente. Los incentivos son necesarios cuando los agentes tienen la posibilidad de manipular los resultados del contrato porque existe asimetría de información entre las partes y hay conflicto de intereses. Los incentivos son un complemento de la regulación. El diseño de los incentivos estará determinado por los objetivos, por la forma en que la actuación de los agentes afecta los objetivos y por las posibilidades estratégicas de los agentes. 1) Tipo de acuerdos contractuales que se pueden concertar para aprovechar al máximo el potencial del sector privado. Haciendo hincapié en la necesidad de una rectoría eficaz del Estado con respecto a tales acuerdos. 2) Diversos estudios han puesto de manifiesto gran variedad de situaciones en las que se utilizan acuerdos contractuales para lograr una gama de objetivos en la prestación de servicios de salud. a) delegación de responsabilidades; se trata de situaciones en las que los actores prefieren delegar, por contrato, su responsabilidad a otros agentes que actuarán en nombre de ellos. Fundamentalmente, estos acuerdos consisten en autorizaciones para la prestación de servicios públicos y el establecimiento de vínculos con las autoridades encargadas de la supervisión. b) compra de servicios; se conciertan en situaciones en las que quienes controlan los recursos financieros prefieren comprar la prestación de servicios en lugar de destinar los fondos a suministrar ellos mismos los servicios. Con frecuencia, este tipo de experiencias ha consistido en la simple contratación de servicios para actividades de carácter no médico: mantenimiento de edificios, abastecimiento de comidas para pacientes o servicios de lavandería para los hospitales. Cada vez es más frecuente que estos acuerdos abarquen la gestión de los establecimientos, la realización de actividades sanitarias (lucha contra la tuberculosis o la lepra, lucha contra las enfermedades de la infancia o lucha contra la malnutrición) o incluso las relaciones entre los prestadores de servicios de salud y las compañías de seguro médico. c) cooperación; se aplican en situaciones en las que, tras haberse determinado dónde existen posibilidades de sinergia, los asociados colaboran para lograr un objetivo común. Este tipo de acuerdo puede aplicarse a las relaciones entre centros asistenciales, redes de atención de salud y acuerdos concertados en el marco de un sistema de salud local sobre mecanismos tales como la planificación estratégica o enfoques de alcance sectorial. Experiencia nacional En el Ministerio de Salud, existe una gran experiencia en cuanto al diseño y uso de los instrumentos de regulación de tipo relacional, como son los llamados Acuerdos de Gestión, sobre todo en el uso de indicadores de impacto y de logros que se suscriben a nivel nacional, regional y en algunos casos a nivel local. Esta experiencia ha sido sistematizada cuidadosamente por la Dirección de Gestión Sanitaria de la Dirección General de Salud de las Personas. En esencia comparte con los convenios de gestión por resultados una estructura similar, pero en el caso de los acuerdos de gestión, ha desarrollado una articulación entre los indicadores de proceso y resultado, que guardan una relación muy estrecha con la construcción de indicadores de seguimiento y evaluación, compatible con el desarrollo de mecanismos de la calidad. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 91 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú Bibliografia 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. 20. 21. 22. 23. 24. 25. 26. 27. APPA´s, The Association of Higher Education Fatilities Officers: “Strategic Assessment Model (SAM)”; pág. 1. Arredondo López y Emanuel Orozco Núñez. Indicadores de Gobernanza en el sistema de salud de México a partir de la reforma. Centro de Investigación en Sistemas de Salud, Instituto Nacional de Salud Pública, México. 2004 Arrow, K. La incertidumbre y el análisis del bienestar de las prestaciones médicas, American Economic Review 1963.Development and operation policy, HRO Working Papers. Asesorandina: “Código Tributario”; Lima – Perú. Assies, Willem “La Descentralización en Perspectiva”. México 2001. Baris E. Reforming health care in Canadá: current issues. Salud Pública de México 1998; 40:276-280. Bice, Michael O. Acreditación de hospitales y clínicas en Colombia: Oportunidad o problema?. Calidad ISO 9000: “Importancia de la Calidad y Mejora Continua, Definición de Calidad Según ISO”. Monografía Calidad Total: Modelo EFQM de Excelencia. “La calidad y su evolución”. Monografías Canadian Council of Health Services Accreditation (CCHSA). Accreditation in Canadá Slide show de la Dra. Belva Taylor. 05/12/02. Carbajal, Cosavalente y Santos. Compendio de la propuesta de acreditación de servicios de salud. Actualización de la norma de Acreditación de Hospitales. Producto 2. febrero 2006. Perú. Consultoría MINSA. Carbajal, Cosavalente y Santos. Sistematización y Compendio de la propuesta de acreditación de servicios de salud. Actualización de la norma de Acreditación de Hospitales. Producto 1 y 2. febrero 2006. Perú. MINSA. Castro Manuel, Fernando. DNP-Dirección de evaluación de políticas públicas: “Gestión y presupuesto de inversión por resultados: el caso de Colombia. Febrero 2006. Cavero Dhaga Walter: “Estudio Diagnóstico: Registros Administrativos, Directorios de Empresas y Marcos Muestrales”. CEJA. Estrategias de Producción y Mercadeo para los servicios de salud. Bogota. 2001. CEPAL. Protección social y sistemas de salud. Capitulo III. Febrero 2006. CGH, CCHSA, Qualimed. Proyecto Garantía de la Calidad. Reporte Final Revisión Internacional de Experiencias de Acreditación de Organizaciones de Prestación de Servicios de Salud, 2000 Centro de Gestión Hospitalaria (CGH). Garantía de la calidad. Centro de Gestión Hospitalaria. Acreditación en Salud. Aprendiendo de la experiencia mundial. Revista Vía Salud. III Trimestre. Colombia, 2000. Chamochumbi Walter: “El mercado global y los sistemas CAO y BPA: ¿buenas o malas prácticas para la agricultura ecológica”. Chávez Borjas, Manuel --1a. ed.: “Trayectoria del sector salud”. Tegucigalpa: PNUD, 2003. CIES. Consorcio de Investigación Económica y Social: “Observatorio del Derecho a la Salud”, disponible en www.consorcio.org. Lima 2005. CIES. Consorcio de Investigación Económica y Social: Elecciones Perú 2006: “Apuntes al Debate Electoral”. Disponible en www.consorcio.org. CIES. Midori de Habich y Miguel Madueño UPCH: Disposición a pagar por seguros de salud: ¿existe una demanda potencial en el Perú?. Economía y Sociedad 56, junio 2005. CLAD. Bresser Pereira y Cunill Grau. Una Nueva Gestión Pública para América Latina. Octubre 1998. COPCA Gobierno de Cataluña: Cooperación Internacional. Cutler, David M. “Health care and the public sector”. National bureau of economic research. Cambridge, February 2002. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 92 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú 28. 29. 30. 31. 32. 33. 34. 35. 36. 37. 38. 39. 40. 41. 42. 43. 44. 45. 46. 47. 48. 49. 50. 51. Donabedian Avedis. La Calidad de la Atención Médica, La prensa Mexicana S.A. de C.V, México D.F. 1984 Donabedian, Avedis. The quality of care: how can it be assessed? JAMA 1988; 260: 1743-1748 DS. Nº 009-97 SA, que aprueba el Reglamento de la Ley Nº 26790. Durán, F. Estudio financiero-actuarial y de la gestión de EsSalud Perú: análisis y recomendaciones técnicas. OIT, Oficina subregional para los Países Andinos, Lima, 2005. Encuesta del BID a actores clave del sector salud en América Latina y el Caribe. Nota técnica de la Estrategia de salud del Banco. Marzo 2005. Banco Interamericano de Desarrollo. Eslava Rincón, Julia Isabel: Documento Técnico ASS/726B.00 “Regulación e Incentivos en la reforma de salud”; Santafé de Bogotá, julio 2000. Fernández, J.M.: “Retos y Prioridades en la Gestión de Hospitales” . Díaz B&F:” Gestión y Salud J. Varela R. Manzanera” - Instituto Municipal de Asistencia Sanitaria de Barcelona (IMAS). Ferreiro, Alejandro, Eduardo Saavedra, Gustavo Zuleta. Marco conceptual para la regulación de seguros de salud. Serie de Estudios Económico Sociales. Banco Interamericano de Desarrollo. Mayo 2004. Chile. Findlay, et al. “Discussion of Introduction to the regulation of services” in Achieving better regulation of services, Productivity Commission and Australian National University. Canberra, June 2000. Australia. Findling, L.; Arruñada, M. & Klimovsky, E.: “Desregulación y equidad: el proceso de reconversión de Obras Sociales en Argentina”. Instituto Gino Germani, Facultad de Ciencias Sociales, Universidad de Buenos Aires. 2002. Fischer. R. CEA DII: “Curso de Organización Industrial”. Universidad de Chile: Otoño 2000. Foro Regional de Reforma del Sector Salud: “La Función Rectora de la Autoridad Sanitaria Nacional”, Antigua Guatemala. Foro Salud. II Conferencia Nacional de Salud. Capítulo IV: “La Respuesta Institucional en Salud en el Perú”. Foro Salud-CIES. Hacia una Reforma Sanitaria por el derecho a la salud. Perú. Febrero 2005. Francke, Pedro. “Análisis de los criterios de asignación de los recursos públicos que son transferidos desde el gobierno central a las gobiernos subnacionales”. Lima, enero 2002. Fundación Gaspar casal: “Tecnología y Organización en Sanidad: El reto de la innovación”. Madrid, 29 de Junio del 2004. Palacete de los Duques de Pastrana. García L. Juan Darío, Caicedo V. Beatriz: “La dimensión económica y política de los servicios de atención en salud: un aporte general para el derecho a la salud y la justicia sanitaria en Colombia”. Publicado en la Rev. Fac. Nac. Salud Pública 2002; 20(1): 117-133. Grupo de economia de la salud-GES. Año 2 Nº 6. La regulación en el sistema de salud colombiano. Observatorio de la seguridad social. Medellín, Diciembre 2002 Guzmán, A. Análisis Comparativo de Modelos de Aseguramiento Público y Propuesta de un Sistema Solidario de Seguridad Social en Salud. ForoSalud, CIES, 2003, Lima. ICAS. Estrategias de incentivos para mejorar la calidad, Proyecto Salud con Calidad. Módulos especiales Modelo de Garantía de Calidad para Latinoamérica: Guía de Capacitación e Implementación INDECOPI - Comisión de reglamentos técnicos y comerciales CRT-acr-01-D “Directriz para la definición del alcance de acreditación y selección de testificaciones para organismos de certificación de Productos”. 2003. Informe: muchos y caóticos servicios tienen a la salud en cama. El Comercio, 21- 112005. Perú. Instituto de Economía - PIAS – Universidad de Chile: “Evaluación del Proceso de Reforma del Sector Público de Salud Chileno: una experiencia de 20 años”. Jaramillo Vidales Paula. “¿Qué es el sector servicios, como se regula, como se comercia y cual es su impacto en la economía” Archivos de Economía, Documento Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 93 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú 52. 53. 54. 55. 56. 57. 58. 59. 60. 61. 62. 63. 64. 65. 66. 67. 68. 69. 70. 71. 72. 73. 74. 75. 76. 77. 254. Mayo 2004. Departamento Nacional de Planeación. Dirección de Estudios Económicos. Colombia. JCAHO: Principios para la construcción de los programas de Pago-por-Desempeño Joint Commission on Accreditation of Healthcare Organizations 2006. JCIA. Estándares Internacionales de Acreditación de Hospitales, ISO 9000, EFQM, Baldrige y estándares de acreditación. Fundación Avedis Donabedian. Joint Commision International Accreditation U.S.A. 2000. Josep Fusté / Elisa Séculi / Pilar Brugulat / Antonia Medina / Salvi Juncà: “Población con cobertura pública o doble cobertura de aseguramiento sanitario. ¿Cuál es la diferencia?”. Departamento de Salud. Generalitat de Catalunya. Barcelona. España. Juárez Adauta, Salvador. Ética y salud en el marco de la globalización. México. 2002 Katz et al, Mercados de la Salud: morfología, comportamiento y regulación, Revista CEPAL 54, Diciembre 1994. Kuczynski Pedro Pablo. Crecer y Construir.. Editorial EPENSA. Perú.2006. Cap.IV Energía y Minas. Pp 80 LACRSS. Foro Regional de Reforma del Sector Salud: “La Función Rectora de la Autoridad Sanitaria Nacional”, Antigua Guatemala. Levcovitz, Eduardo Cecilia Acuña: Artículo “Elementos para la formulación de estrategias de extensión de la protección social en salud”. Ley General de Salud, N° 26842. Lima, julio de 1997. Ley Nº 26790 de Modernización de la Seguridad Social en Salud de 1997. Ley Nº 27867, Ley Orgánica de Gobiernos Regionales. Ley Orgánica de Bases de la Descentralización Nº 27833. Maceira, Daniel, Ph. D*, Marzo 2001: “Dimensiones horizontal y vertical en el aseguramiento social en salud de América Latina y el Caribe”. Centro de Estudios de Estado y Sociedad. Marzo del 2001. Madies, C.V. et al. Aseguramiento y cobertura: dos temas críticos en las reformas del sector de la salud. Revista Panamericana de Salud Pública, 8(1/2), 2000. Maingon, Thais, 1997. Proceso de privatización en los servicios de salud en América Latina y el Caribe: Estudio de casos. Población y cambio social, Revista Latinoamericana de Población, l:1-29 María José Moral: Documento de Traballo 0411 “Modelos empíricos de oligopolio con producto diferenciado: un panorama”. Universidade de Vigo, España, Decembro 2004. Martín Martín, José. Motivación, incentivos y retribuciones de los médicos de Atención Primaria del Sistema Nacional de Salud 2005. en Revista de Administración Sanitaria Siglo XXI en Vol. 3, Núm. 1 p. 111 – 130 Masson Guerra, Jose Luis. “La Generación de Inteligencia Competitiva y su Impacto en el Desempeño de las Multinacionales Tecnológicas de Barcelona”. Bellaterra, enero 2006. Ministerio de Salud de Chile. El Proyecto de mejoría de calidad de la atención. Slide show del Dr. Fernando Otaiza O’Ryan. 2002 Ministerio de Salud de Chile. Instrumento de Acreditación. Slide show del Dr. Mario Valenzuela S. 2002 Ministerio de Salud de Chile. Modelo único de acreditación de hospitales. Slide show del Dr. Mario Valenzuela Salcedo. 2002. Ministerio de Salud Pública del Ecuador – UELMGYAI – AME – Proyecto de Garantía de Calidad: “Guía para el seguimiento de la calidad de las prestaciones de la ley de Maternidad Gratuita y Atención a la infancia por los Comités de Gestión”. Quito Mayo 2005. Ministerio de Salud Pública y Asistencia Social – “Propuesta Reforma Integral de Salud”; San Salvador. MINSA Perú. Resolución Ministerial 261-98-SA/DM MINSA. MINSA Perú:. Sistema de Gestión de la Calidad en Salud, Perú, anexo R.M. Nº 7682001-SA/DM. 2001 MINSA Perú: Informe Final de Comisión de Alto Nivel encargada de reiniciar el proceso de organización del sistema nacional de salud Resolución Ministerial Nº 4632001-SA/DM. Enero 2002. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 94 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú 78. 79. 80. 81. 82. 83. 84. 85. 86. 87. 88. 89. 90. 91. 92. 93. 94. 95. 96. 97. 98. 99. 100. 101. 102. 103. 104. 105. MINSA Perú. Aspectos teórico conceptuales para la organización de la oferta de Servicios de Salud. Dirección General de Salud de las Personas. 2002 MINSA Perú. Guía para la aplicación del Manual de acreditación de hospitales. Dirección General de Salud de las Personas. Dirección Ejecutiva de Servicios de Salud. 1996 MINSA Perú. Curso de capacitación en Acreditación para evaluadores de establecimientos de salud. Dirección General de Salud de las Personas. Dirección Ejecutiva de Servicios de Salud. Conferencias. Volumen 1. 1998. MINSA Perú: Lineamientos de política sectorial para el período 2002 – 2012 y principios fundamentales para el plan estratégico sectorial, 2001 – 2006. Lima, 2001. MINSA Perú: Propuesta en el tercer encuentro con los directores regionales de salud, en relación a la transferencia de competencias sectoriales a las direcciones regionales de salud. RVM Nº 296-2004- SA /VM MINSA-SEPS Perú: Apoyo Consultora. Análisis del sector salud. Informe preparado para Superintendencia de Entidades Prestadoras de Salud. Perú. 2001 MINSA-OPS Perú: Base de Datos de Cuentas Nacionales en Salud 1995-2000. MINSA-SIS Perú: “Auditoría Presencial Seguro Integral de Salud”. Boletín 04-2006 Equipo de Trabajo para Implementación de Nuevos Mecanismos de Pago del SIS. MINSA Perú. Acreditación y categorización de establecimientos de salud del sub sector no público. Norma Administrativa: RVM No 118- 88 SA. MINSA Perú. El Modelo de Atención Integral de Salud. Dirección General de Salud de las Personas. La Salud Integral: Compromiso de todos. Lima Peru, Noviembre 2002 MINSA Perú. Conclusiones del taller de consensos para el proceso de acreditación peruana. Dirección Ejecutiva de Calidad en Salud. Lima, Perú, diciembre del 2002 MINSA Perú. Normas sobre niveles de complejidad de servicios y establecimientos en las redes de salud. Dirección General de Salud de las Personas Lima, Perú. 2001 MINSA Perú. Normas y procedimientos para la acreditación de establecimientos de salud y servicios de apoyo. Lima Perú, 1998. Mitnick, B.M. The Political Economy of Regulation, New York: Columbia University Press, 1980. Mostajo Rossana. “Perspectivas de una Reforma Tributaria Integral con Equidad: Hacia un Nuevo pacto fiscal en el Perú”. DFID-Perú. Marzo 2004. Musgrove, Philip. Un fundamento conceptual para el rol público y privado en la salud. Revista de Análisis Económico, Vol. 11 Nº 2 pp. 9-36 (noviembre 1996). Nicoletti, Giuseppe. Regulation in services: OECD patterns and economic implications, OECD, Economics Department. Working Paper No. 287. Paris, Francia. February 2001. Novick María *: “Nuevas reglas de juego en la Argentina,competitividad y actores sindicales”. Nuñez J.. Experimental analisys of reputacional incentives in a self regulates organization. Department of Economics, University of Chile, Chile. 2004 OMS: Preparación de los profesionales de la atención de salud para el siglo XXI: el reto de las enfermedades crónicas. 2005 OMS. Fortalecimiento de los sistemas de salud en los países en desarrollo. 56ª Asamblea Mundial de la Salud A56/22. Abril de 2003. OMS. Informe de la Secretaría: “Función de los arreglos contractuales en la mejora del desempeño de los sistemas de salud”. OMS. Un nuevo informe de la OMS reclama un enfoque nuevo e innovador de las investigaciones sobre sistemas de salud. Noviembre 2004. OMS OPS-CINTEFOR. Irigoín María, Vargas Fernando. Competencia laboral en el sector salud. Capitulo 1: Evaluación basada en competencias. 2002. OPS-OIT. 26ª. Conferencia Sanitaria Panamericana, 54ª. Sesión del Comité Regional, Washington, D.C., septiembre 2002. OPS-OMS Programas de Garantía de Calidad de la atención de salud. 31ª sesión, 1998. Subcomité de planificación y programación del comité ejecutivo. OPS-OMS. Ampliación de la protección social en materia de salud: iniciativa conjunta OPS-OMS. Estándares e indicadores para la acreditación de hospitales en América Latina y El Caribe. 1993. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 95 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú 106. OPS-OMS. Análisis de la Situación Perú, Programa Especial de Análisis de Salud OPS/OMS Perú. 2002 107. OPS-OMS. Bolis Monica, Marco Jurídico para la regulación del financiamiento y aseguramiento del sector salud. 2001. 108. OPS-OMS. Bolis Mónica. El Marco Regulatorio y la construcción de la solidaridad en salud. 2003 109. OPS-OMS. La Salud en las Américas. Edición 2002. v2. Washington, DC. 2002. 110. OPS-OMS. Marco conceptual e instrumento metodológico de la función rectora de la autoridad sanitaria nacional. 2004, p.7 111. OPS-OMS: La garantía de calidad – Acreditación de hospitales para América latina y el caribe. Paganini y Moraes. Organización Panamericana de la Salud y Federación Latinoamericana de Hospitales. Enero 1992 112. OPS-USAID. Monitoreo y análisis de los procesos de cambio de los sistemas de salud en la sub-región de Centroamérica y el Caribe español. Agosto 2005 113. OPS-USAID- PHR Plus-Quality Insurance Project-MSH. 2005. Informe LACRSS No. 64. Maximización de la calidad de la atención en la reforma del sector salud: la función de las estrategias de garantía de calidad. Proyecto de garantía de calidad. 114. Organizaciones sanitarias integradas en Cataluña: una guía para el análisis. Vázquez Navarrete, ML; Vargas Lorenzo I y Farré Calpe J. Consorci Hospitalari de Cataluña. XXV Jornadas de economía de la salud Barcelona, julio 2005 Economía de la salud ¿Dónde estamos 25 años después? 115. Petrera, Margarita. Financiamiento en salud. En: Arroyo, J (ed.): La salud peruana en el siglo XXI, CIES, 2002, pp. 87-139. 116. PHR Plus. Convenios de Gestión en el Sector Salud. Cartilla de políticas. Resumen Ejecutivo. Socios en salud. Perú. Agosto 2004. 117. PHR Plus. Mecanismos de pago a prestadores en el sistema de salud: incentivos, resultados e impacto organizacional en países en desarrollo Agosto de 1998 Preparado por: Daniel Maceira, M.S. Consultor Abt Associates Inc. 118. PHR Plus. Metodología de elaboración del Mapa Concertado de Competencias elaborado con el apoyo de PHR Plus entre los años 2004 y 2005. 119. Plan Estatal de Desarrollo 2002 – 2006. 120. Programa de asignación familiar, proyecto BID/PRAF/ fase II. Incentivos para la calidad en salud, Tegucigalpa 2000. 121. Ramírez, A. M. et al. Nota 399: “Hacia una estrategia de garantía de calidad: satisfacción en la utilización de los servicios médicos”. Universidad de Guadalajara. Jul-Set, 1996. 122. Rangel Palomino Alejandra. “Restricciones al Comercio de Servicios de Salud” Documento 267, septiembre 2004. Archivos de Economía, Dirección de Estudios Económicos, Departamento Nacional de Planeación. Colombia 123. Rice, Thomas. The economics of health reconsidered. Chicago: Health Administration Press, 2003. 2a. edición. 124. Rivera Urrutia, Eugenio. Teorías de la regulación en la perspectiva de las políticas públicas. Vol XIII, N° 2. II Semestre. pp. 309-372. CIDE. Revista Gestión y Política Pública. México 2004. 125. Rodríguez Fernández, José Miguel: “Teoría de los Partícipes y Ciudadanía Empresarial: Una perspectiva pluralista del gobierno de las compañías”. 126. Sadia Chowdhury: Educar a las madres para la salud “Incentivos basados en los resultados para enseñar las técnicas de rehidratación oral en Bangladesh”. 127. Salud Pública, Abel – Smith Brian: “Entre lo público y lo privado. Nuevos incentivos para la atención a la salud”; México; Agosto de 1992. vol. 34. No 4. 128. Satterthwaite, M. A. (1979). “Consumer information, equilibrium industry price, and the number of sellers”. Bell Journal of Economics. Cap. 10, Pág. 483-502. Citado en: Handbook of Health Economcis. 129. Savedoff William D.: SDS/SOC – Nota sobre Salud No. 2: “¿Alguien está escuchando? Omisión de datos en los debates sobre la Reforma de la Salud en América Latina”. Washington, DC. Octubre 2000. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 96 Desarrollo de Incentivos para la Acreditación de establecimientos de salud de la republica del Perú 130. Shahid Javed Burki / Guillermo E. Perry / William R. Dillinger: “Más allá del centro: La Descentralización del Estado”. Estudios del Banco Mundial sobre América Latina y El Caribe (Puntos de vista). Washington 1999. EE.UU. 131. Situación de Salud del Perú 2004. 132. Stark. Carlos Regulación, Agencias Reguladoras e Innovación de la Gestión Pública en América Latina. 2000 133. Stigler, G.J., “The Theory Economic Regulación”, Bell Journal of Economics, 2, Spring, 1971. 134. Stiglitz Joseph. La economía del sector público. 2ª. Edición Madrid. Antoni Bosh. 1988. 135. Terence R. Lee y Andrei S. Jouravlev. La regulación de la prestación privada de servicios de agua potable y alcantarillado. Nº 65, Revista de la CEPAL. 1998. pp 155168. Agosto 1998. 136. Thomas J. Bossert, PhD. Harvard School of Public Health: “La Descentralización de los Sistemas de Salud en Latinoamérica: Un Estudio Comparativo de Chile, Colombia y Bolivia”. Junio 2000. 137. Tirole Jean. La teoría de la firma. La Teoría de la organización industrial, pp 15-60. Ariel, Barcelona 1990. 138. UNMSM – Anales de la Facultad de Medicina: Bueno Oscar, Castro Julio y Sanchez Moreno Francisco; “Enfoques de la reforma de la Salud en el Perú de 1998: Ecos de un Debate”; Abril de 1998; Lima – Perú. 139. UNMSM. Garantía de la Calidad Acreditación de Hospitales Nydya Guardia Aguirre Anales de la Facultad de Medicina Universidad Nacional Mayor de San Marcos. 1999 Vol. 57, Nº 4 - 1996 140. Vargas Zúñiga, Fernando: “La Gestión de la Calidad en la Formación Profesional. El Uso de Estándares y sus Diferentes Aplicaciones”. Organización Internacional de Trabajo (Cinterfor/OIT). 141. Vassallo, Carlos, Matilde Sellanes y Valeria Freylejer: Apunte de Economía de la Salud “Salud, Mercado y Estado” – 2003. 142. Veras, Dionis - CNSS: “Avances y Retos Futuros del Sistema Dominicano de Seguridad Social en Salud”. 143. Vincent Roa, Donna and Rooney, Anne. La Acreditación, la concesión de licencias y la certificación para mejorar la prestación de servicios de salud. Joint Commission Resources. 144. Vladescu Cristian y Radulescu Silviu: “Mejorar la atención primaria de la salud”, “La contratación basada en los resultados en Rumania”. Alejandro Arturo Hinostroza Atahualpa OPS PE/CNT/0600029.001 97