Carcinoma invasor del cuello uterino (C519)
Anuncio

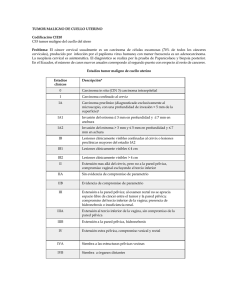
Carcinoma invasor del cuello uterino (C519) Epidemiología en Colombia – 5901 casos y 2339 muertes por año, constituyendo el 7% de las muertes por cáncer en Colombia. La edad mediana es 47 años, 47% ocurre en menores de 35 años y 10% en mayores de 65 años. Factores de riesgo – Actividad sexual (coito vaginal), infección por papilomavirus humano (HPV), especialmente serotipo 16. Los riesgos relativos (RR) se establecen: coitarquia temprana (< 16 años con RR 16; Coitarquia un año o menos después de la menarquia RR 26), múltiples compañeros sexuales (> 4 RR 3.6, >1 compañero sexual antes de los 20 años RR 7), infección por HIV (condilomas genitales RR 3.2), clase socioeconómica baja, Tabaquismo (>5 cigarrilos / día x 20 años RR 4) Tamizaje – Citología cervicouterina – Recomendación de la American College of Obstetrics and Gynecology (ACOG): Anual empezando a los 18 años de edad en toda mujer sexualmente activa. Si hay 3 citologías consecutivas normales, se puede espaciar la citología vaginal a cada 3 años. Recomendaciones de la American Cancer Society (ACS): Anual empezando a los 3 años de iniciada la vida sexual y no después de los 21 años de edad. Se puede descontinuar tamizaje en mujeres > 70 años con 3 o más citologías consecutivas normales y sin anormalidades citológicas en los últimos 10 años. La ACS también integra el uso de citología basada en líquido y serología con HPV (No se describen pues no están disponibles en nuestro medio). Sospecha diagnóstica – Sangrado intermenstrual, sangrado menstrual aumentado, dispareunia, sinusorragia. Diagnóstico – Biopsia guiada por colposcopia Patología – Escamocelular (80%), Adenocarcinoma (20%) Patrones de diseminación - Extensión local: Compromiso de parametrio, vagina, fondo de saco de Douglas, vejiga, recto, hidronefrosis. Metástasis a distancia: Pulmones y otros. Maniobras de estadificación – La estadificación es CLÍNICA. Se recomiendan: Rayos X de tórax, urografía excretora, rectosigmoidoscopia. Otros exámenes: Creatinina (con depuración), hemograma completo. En los Estados Unidos se recomienda: RM de pelvis contrastada, Tomografía computada abdóminopélvica, cistoscopia y enema baritado, rayos X de tórax para tumores estadíos > Ib. Estadificación resumida y pronóstico (% sobrevida a 5 años) - I: Confinado estrictamente al cérvix (8592%): Ia: Tumor identificado en forma microscópica, exclusivamente. Ia1 cuando la invasión estromal no es mayor de 3 mm en profundidad y 7 mm en longitud; Ia2 cuando la invasión estromal es de 3-5 mm en profundidad y mayor de 7 mm en longitud (92%); Ib: Lesiones clínicas confinadas al cérvix o lesiones que se pueden identificar sin microscopía. Ib1 cuando las lesiones son menores de 4 cm de tamaño. Ib2 cuando las lesiones son mayores de 4 cm (85%). II: Se extiende más allá del cuello pero no se ha extendido a la pared pélvica; compromete la vagina pero no hasta el 1/3 inferior de la misma (60-80%): IIa: No compromiso del parametrio clínicamente aparente (83%), IIb: Con compromiso de los parametrios clínicamente aparentes (62%). III: Se extiende a la pared pélvica; en el examen rectal no hay separación del tumor a la pared pélvica; extensión al 1/3 inferior de la vagina; todos las pacientes con hidronefrosis o riñón no funcional deben ser incluidas en este grupo (40-56%). IIIa: No extensión a la pared pélvica pero si hay compromiso del tercio inferior de la vagina (56%). IIIb: Extensión a la pared pélvica o hidronefrosis o riñón no funcional (40%). IV: Se extiende más allá de la pelvis verdadera o con invasión clínica de la vejiga o recto (4-5%): IVa: Extensión del crecimiento a órganos adyacentes (5%); IVb: Extensión a órganos distantes (4%). Temprano: Estadío Ia, Alto riesgo: Estadíos IB-IVM0, Avanzado: Estadíos IIIB, IVa. Metastásico: Estadío IVb, Recaida Estadío a la presentación – En Colombia, aproximadamente el 50% de las pacientes presentan con enfermedad de alto riesgo. Intención del tratamiento - Estadíos I-IVa: Curativo, Estadío IVb: Paliativo. Tratamiento Estándar Cirugía - Estadíos Ia1: Histerectomía simple (o biopsia por cono en pacientes que desean preservar fertilidad). Estadíos Ia2, Ib1 y IIa No Voluminosos (< 4 cm): Histerectomía radical (resección del útero, cuello uterino y parametrios), linfadenectomía pélvica y biopsia de ganglios para-aórticos (Mortalidad < 1%, Morbilidad 0.5-1%: Infección urinaria y trombosis venosa profunda, tiempo de hospitalización 4-7 días). La radioterapia es igualmente eficaz en este grupo de pacientes. Radioterapia adyuvante: Consolidar con radioterapia (5100 cGy en 30 fracciones) después de cirugía en pacientes con ganglios linfáticos negativos si tumor > 4 cm, compromiso del 1/3 externo del cuello, invasión linfática. Se recomienda quimioradioterapia consolidativa si los ganglios linfáticos son positivos. Quimioradiación - Estadíos Ib2,IIa Voluminosos (> 4 cm): Quimiorradiación con cisplatino (+/histerectomía extrafascial posteriormente). Radioterapia pelviana externa 4000-5000 cGy y radioterapia intracavitaria 4000-5000 cGy al punto A* (Dosis total de 8000-9000 cGy). Estadíos IIb, IIIa, IIIb, IVa: Quimioradiación similar al estadío previo (+/- radioterapia paraórtica). La adición de quimioterapia a radioterapia disminuye el riesgo relativo de muerte en un 30-50% (Estadíos Ib2 – IVa) Seguimiento posterior al tratamiento: Citología vaginal / Evaluación clínica cada 3 meses 0-2 años, cada 6 meses x 6 (2-5 años) y cada año en adelante. Terapia sistémica para enfermedad avanzada (Estadío IVb, Recurrencia local y Metástasis) – La enfermedad muy avanzada tiene un pronóstico pobre. La terapia es con intención paliativa salvo casos excepcionales con recurrencia central candidatas a exenteración pélvica o metástasis pulmonares limitadas resecables en quienes se hace tratamiento con intención curativa. Se pueden utilizar cirugía, radioterapia y quimioterapia. Los agentes con mayor respuesta son: Cisplatino, Ifosfamida, Gemcitabina, Paclitaxel. Áreas de interés – La actividad demostrada por la combinación cisplatino + gemcitabina con respuesta en el 95% de pacientes antes de cirugía, la adición de paclitaxel a la combinación ifosfamida + cisplatino con respuestas similares han abierto la importante posibilidad de tratamiento neoadyuvante para pacientes con enfermedad localmente avanzado. No hay estudios fase III en curso que evalúen estas estrategias. * Puntos A (Derecho e Izquierdo): Ubicados 2 cm por encima del orificio cervical interno y 2 cm laterales al canal uterino. Referencia - http://cancernetwork.com/ (Cancer Management: A Multidisciplinary Approach, 8th Edition, 2004)