ECONOMÍA DE LA SALUD
Anuncio
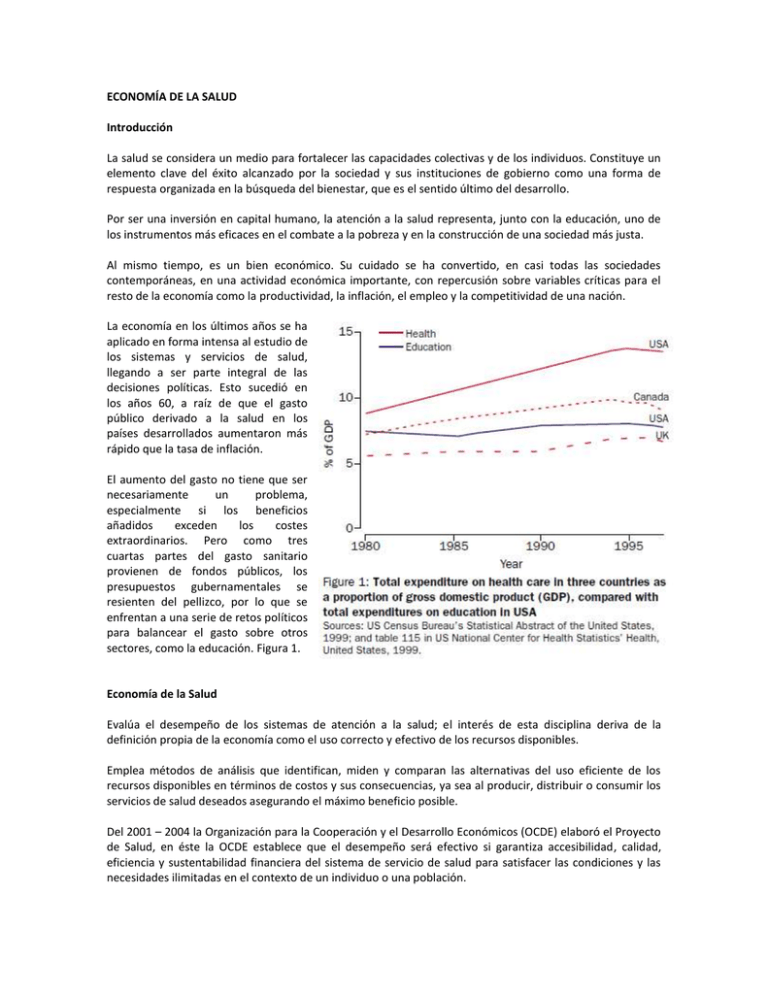
ECONOMÍA DE LA SALUD Introducción La salud se considera un medio para fortalecer las capacidades colectivas y de los individuos. Constituye un elemento clave del éxito alcanzado por la sociedad y sus instituciones de gobierno como una forma de respuesta organizada en la búsqueda del bienestar, que es el sentido último del desarrollo. Por ser una inversión en capital humano, la atención a la salud representa, junto con la educación, uno de los instrumentos más eficaces en el combate a la pobreza y en la construcción de una sociedad más justa. Al mismo tiempo, es un bien económico. Su cuidado se ha convertido, en casi todas las sociedades contemporáneas, en una actividad económica importante, con repercusión sobre variables críticas para el resto de la economía como la productividad, la inflación, el empleo y la competitividad de una nación. La economía en los últimos años se ha aplicado en forma intensa al estudio de los sistemas y servicios de salud, llegando a ser parte integral de las decisiones políticas. Esto sucedió en los años 60, a raíz de que el gasto público derivado a la salud en los países desarrollados aumentaron más rápido que la tasa de inflación. El aumento del gasto no tiene que ser necesariamente un problema, especialmente si los beneficios añadidos exceden los costes extraordinarios. Pero como tres cuartas partes del gasto sanitario provienen de fondos públicos, los presupuestos gubernamentales se resienten del pellizco, por lo que se enfrentan a una serie de retos políticos para balancear el gasto sobre otros sectores, como la educación. Figura 1. Economía de la Salud Evalúa el desempeño de los sistemas de atención a la salud; el interés de esta disciplina deriva de la definición propia de la economía como el uso correcto y efectivo de los recursos disponibles. Emplea métodos de análisis que identifican, miden y comparan las alternativas del uso eficiente de los recursos disponibles en términos de costos y sus consecuencias, ya sea al producir, distribuir o consumir los servicios de salud deseados asegurando el máximo beneficio posible. Del 2001 – 2004 la Organización para la Cooperación y el Desarrollo Económicos (OCDE) elaboró el Proyecto de Salud, en éste la OCDE establece que el desempeño será efectivo si garantiza accesibilidad, calidad, eficiencia y sustentabilidad financiera del sistema de servicio de salud para satisfacer las condiciones y las necesidades ilimitadas en el contexto de un individuo o una población. De esta forma, ayuda a tomar decisiones sensatas de como destinar el dinero, desde el médico que elige el tipo de cuidado hacia su paciente, la gestión de un hospital o la formulación de políticas basadas en la evidencia para mejorar los sistemas de salud de una nación. Un par de conceptos utilizados en esta disciplina son la eficiencia y la eficacia, que conviene no confundir: 1. Eficiencia: es obtener los máximos beneficios para satisfacer las necesidades utilizando de la mejor manera posible el mínimo de recursos posible. 2. Efectividad: es obtener el resultado buscado ó marcarse una meta y conseguirla. Ejemplo: Dentro de su jornada laboral, un médico general da consulta a todos los pacientes asignados, pero a 95% les solicita exámenes de laboratorio y les cita a una nueva consulta para poder integrar un diagnóstico y prescribir un tratamiento. El médico es eficaz porque atendió a todos los pacientes, pero no es eficiente porque gasta más dinero indirectamente para atender la consulta. Los costos y los resultados de usar un servicio de salud para prevenir o tratar una enfermedad dependen de la perspectiva que se mire. Las diferencias de la perspectiva tomada es una de las principales razones de desacuerdo entre pacientes, médicos, proveedores de salud y los responsables de políticas respecto al valor de usar una intervención en particular. Como ejemplo práctico se podría plantear la realización de una campaña de vacunación de prevención. Los responsables de decidir la realización o no de esta campaña desde el aspecto económico, comenzarían por evaluar los costos del uso de los recursos requeridos para realizarla (laboratorio, hospital, vacunas, personal médico, personal de aplicación, logística y transporte, etc.), una vez que se han listado los costos incurridos en realizar este evento, igual deben de listarse los resultados esperados (a largo plazo, la prevención reduce la incidencia de la enfermedad, y por lo tanto el gasto en medicamentos para tratarla). Los análisis económicos estiman los costos y los resultados esperados, los más utilizados son: 1. Costo-Identificación: identifica las prioridades de salud que se deben atender y sus costos. 2. Costo-Minimización: considera los menores costos que generan las diferentes alternativas de atención, cuyos resultados deben ser idénticos. Ejemplo: entre la opción de una colecistectomía por endoscopia y una a cielo abierto, la primera parece ser más cara pero tiene costos más bajos al disminuir los días de hospitalización. 3. Costo-Utilidad: mide el satisfacer una necesidad que genera la elección de diferentes alternativas de un servicio en función de calidad de vida, años de sobrevida, dolor o disfunción. Ejemplo: realizar (costo alto) o no (costo bajo) una cirugía a una paciente con CaCu. Si la utilidad en calidad de vida y años de sobrevida (resultados) es semejante con ambos procedimientos se elegirá la de menor costo, pero si se obtuviera mayor sobrevida con la cirugía, ésta es la elección correcta. 4. Costo-Efectividad: relaciona los costos con la obtención de resultados (efectividad) de un servicio. Utiliza los resultados de los análisis de Costo-Utilidad y los ajusta a una escala numérica que permita compararla con los costos. Ejemplo: selección entre dos fármacos, A o B que reducen el colesterol. El fármaco A tuvo un costo de 59 000 dólares, y el B de 17 800 dólares por año de sobrevida. Se escogió el B. Las unidades estándar de Costo-Efectividad más conocidas y son QALY (Quality-Adjusted Life Years), DALY (Disability Adjusted Life Years), HYLE y las HYLE modificadas por riesgo. 5. Costo-Beneficio: mide el valor de los costos y los resultados planteándolos en unidades monetarias estándar (beneficio) que pueden ser comparadas con otros resultados en las mismas unidades. Es el mejor estudio para decidir entre opciones de programas a implementarse como políticas públicas. Cuando las unidades no se pueden medir monetariamente (ej. valor de vidas humanas salvadas), se recurre al análisis de costo-efectividad. Desarrollo Histórico del Sistema de Salud en México La creación del sistema de salud actual comenzó con la consolidación pos-revolucionaria del Estado mexicano en la década de 1930, y reflejó la necesidad de contar con la intervención gubernamental en la política social. Lo anterior llevó a poner en manos del Estado tanto la prestación de los servicios como el financiamiento de la política de salud. Sin embargo, al contar con recursos limitados para establecer una política integral de salud, el gobierno comenzó por fortalecer el Departamento de Salubridad Pública, creado en 1917, y reunió un conjunto de organizaciones que había sido operado de manera voluntaria, mediante instituciones religiosas y organismos de caridad. Dadas las dificultades que presentaba el entorno político y económico, el gobierno restringió sus acciones a reglamentar las instituciones existentes, que prestaban atención médica. Las políticas se dirigían a mejorar la higiene en las zonas urbanas y a combatir las enfermedades contagiosas. En 1937, se creó la Secretaría de Asistencia Pública que, en conjunto con el Departamento de Salubridad Pública se responsabilizaban de coordinar la política de salud. Se tomaron medidas para proteger a grupos específicos, como la población infantil, los trabajadores del Estado y la milicia. Se pusieron servicios médicos a disposición de las cooperativas rurales vinculadas con el gobierno y se construyeron centros de salud en zonas urbanas y algunas ubicaciones clave en las zonas rurales. La estructura actual del sistema de salud fue establecida en la década de 1940, con una variedad de instituciones que atendían de manera exclusiva a diversos grupos, con base en su perfil ocupacional o su situación económica. En 1943, se estableció la Secretaría de Salubridad y Asistencia (SSA) —resultado de la fusión de la Secretaría de Asistencia Pública y el Departamento de Salubridad Pública— con el mandato de ampliar la cobertura a la población pobre y de establecer una política general de salud pública. También tenía la responsabilidad de prestar servicios de salud, mediante sus oficinas de coordinación en los estados administradas de forma centralizada (Servicios Sanitarios Coordinados). Al mismo tiempo, se estableció el Instituto Mexicano del Seguro Social (IMSS) para administrar los esquemas de seguridad social, incluidos los de salud, que habían sido creados para distintos sindicatos y grupos de trabajadores en sectores específicos. Sin embargo, algunos fondos y servicios de seguridad social continuaron independientes del IMSS o fueron creados con posterioridad para atender a grupos estratégicos como los militares, los trabajadores del sector petrolero y, por último, a los del sector público. Como parte del paquete de prestaciones de seguridad social, los trabajadores asalariados empleados en la economía formal tendrían acceso exclusivo a servicios de salud que iban desde la maternidad y los cuidados infantiles a la atención de tercer nivel y un sistema de pensiones relacionado con la edad. Sobre este mismo rumbo, en 1960 se creó el Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado (ISSSTE) para prestar servicios de salud y otro tipo de beneficios de la seguridad social, monetarios y en especie, a los trabajadores del Estado. Este enfoque llevó a basar el acceso no en las necesidades, sino en la situación ocupacional y la capacidad de pago que ocasionó la asignación de recursos y un acceso a los servicios de salud sustentados en la influencia política y económica de los grupos socioeconómicos (sindicatos, trabajadores del estado). Como resultado, el Estado asignaba la mayor parte de sus recursos a la prestación de servicios de salud a los trabajadores organizados en las zonas urbanas, pues este grupo cumplía una función clave en el sostenimiento de la estabilidad política del país y su desarrollo económico. Sin embargo, el sistema dejaba a quienes no tenían contratos laborales formales bajo régimen de asalariados (como los auto-empleados, los trabajadores urbanos del sector informal y la población rural) sin cobertura y dependiendo de la SSA. Así, mientras que los sistemas de Seguridad Social (SS) eran financiados por un convenio entre empleadores, trabajadores y el gobierno, la SSA era financiada solo por el gobierno federal. Esto generó desequilibrios de recursos, pues la SSA tenía la obligación de prestar servicios con pocos recursos y a merced de los cambios de política, lo que llevó, a una menor calidad de los servicios. La continuidad en el flujo de los recursos para el sistema de SS, permitió la expansión de los servicios incluso en épocas de dificultad. Una consecuencia adicional de este ambiente fue la concentración de la oferta de servicios, en especial de servicios con alta especialización, en las zonas urbanas (en particular en la Ciudad de México), tanto aquellos prestados por la SSA como por la SS. En las zonas rurales, los servicios se pusieron a disposición, primero, de los trabajadores que participaban en la producción comercial en el sector exportador y que, con frecuencia, pertenecían a algún sindicato con actividad política, dejando a la población rural dispersa con una atención deficiente y sin protección. Durante la década de 1960, los desequilibrios en el acceso a los servicios de salud eran más acentuados. Aunque se introdujeron medidas en la Ley del Seguro Social para dar cobertura obligatoria a trabajadores temporales y rurales, éstas no se aplicaron, e hizo más pronunciada la diferencia entre “derechohabientes” o la población asegurada y la “población abierta” o no asegurada (y atendida por la SSA). Los esfuerzos por eliminar este diferencial mediante mayor inversión se interrumpieron con la desaceleración económica del siguiente decenio. Durante esa época, el Estado recurrió al sistema de SS para aumentar el acceso y se puso en marcha disposiciones para dar acceso parcial a las prestaciones de la seguridad social para incorporar grupos rurales y de la economía informal. En el caso de los servicios de salud, esto significó la creación de un segundo segmento de servicios de menor calidad, que ofrecía cuidados básicos de salud a los trabajadores rurales y del sector informal y a la población en general. Esto se llevó a cabo por medio del esquema llamado entonces IMSS-COPLAMAR (renombrado después como IMSS-Solidaridad y conocido en la actualidad como IMSS-Oportunidades) que se orientó a prestar servicios de salud a habitantes de zonas marginadas, urbanas y rurales, y financiado por el gobierno, pero operado por el IMSS. A fines de la década de 1970, el marco institucional llevó a una redundancia en las actividades del sector salud y a la atención de algunos grupos por partida doble, mientras que a la vez se dejaba sin cobertura a grandes segmentos de la población. Como resultado, se contaba con una débil coordinación de política. En la década de 1980, las reformas aplicadas procuraron crear un marco de política de salud más coherente, orientadas a ampliar el acceso a los servicios y a mejorar la calidad. Combinó una mejor coordinación entre la SSA y los prestadores de la SS y el primer intento del gobierno por descentralizar los servicios de la SSA mediante la transferencia de esta responsabilidad a los estados. La primera etapa del proceso de descentralización (1984-1988) integró la administrativa de la SSA en los estados, el programa federal IMSSCOPLAMAR y algunos servicios de salud que los estados prestaban de manera directa. Los resultados de esta primera etapa se asemejaban más a una delegación de ciertas funciones que a una descentralización integral, y sólo 14 estados se involucraron en este proceso. Para dar apoyo político a las reformas, se estableció un Gabinete de Salud encabezado por el Presidente, y se creó un Sistema Nacional de Salud (SNS) como solución organizacional para dar a la SSA la responsabilidad por el diseño y coordinación de la política nacional de salud. En esta época (1983) se aprobó una enmienda constitucional, que daba a cada persona el derecho a la protección de la salud y de la cual se derivó la Ley General de Salud (LGS). Como parte de estos cambios, la Secretaría de Salubridad y Asistencia (SSA) cambió su nombre a Secretaría de Salud. Sin embargo, este proceso de cambio se interrumpió una vez más a raíz de la adversidad económica, lo cual imposibilitó que el gobierno financiara los costos transitorios de la reforma. En la década de 1990 se pusieron en marcha varias reformas. La conclusión del proceso de descentralización prosiguió con base en objetivos más ambiciosos: transferir más funciones y responsabilidades, junto con los recursos correspondientes, a fin de completar la descentralización y fortalecer a los Servicios Estatales de Salud (SESA). Durante esta segunda fase, los estados restantes se unieron al proceso y, en 1986, se creó el Consejo Nacional de Salud (CNS), a fin de coordinar el diseño de políticas entre los estados y la federación. Las autoridades mexicanas establecieron un Plan de Reforma para el Servicio de Salud 1995-2000, orientado a ampliar el acceso de la población no asegurada a los servicios de salud, incluyó el Programa de Ampliación de Cobertura (PAC). Y se puso en marcha un esquema (que en un inicio respondía al nombre de Solidaridad, más tarde cambió a Progresa y actualmente se llama Oportunidades) incluía un componente de salud. Estos esquemas sólo han contribuido de manera parcial a responder a las necesidades de las zonas rurales. La reforma clave del gobierno actual, dentro del marco del Programa Nacional de Salud 2001-2006, es el Sistema de Protección Social en Salud (SPSS) que profundizan en garantizar la cobertura universal de los servicios de salud y mejorar la protección financiera para quienes no están cubiertos por la seguridad social. Fuente: Actualizado de OECD (1996), con base en Martínez Valle, Observatorio de Salud, Capítulo 16. Panorama del Sistema de Salud: México en la OCDE Los países cuando tienen un mejor nivel de vida destinan más recursos del gasto público a la salud. Respecto al PIB per cápita, los recursos dedicados a la salud absorben más del 8% como media de los países de la OCDE. México es el segundo país más pobre de la OCDE después de Turquía y dedica una proporción relativamente baja de su PIB al gasto en la salud, en el 2002 gastó 6.1%. Gráfica 1.7. México muestra una de las distribuciones de ingreso y riqueza más desiguales del mundo. Los ingresos per cápita en los estados más ricos, como el Distrito Federal y Nuevo León son 4 a 6 veces mayor que en los más pobres, como Chiapas y Oaxaca. El índice de marginación es más alto en el centro y sur del país. Gráfica 1.3. México se sitúa en tercer lugar entre los países de la OCDE, después de Estados Unidos y Japón, con un número estimado de 102 millones de habitantes en 2002 (OECD, 2004c) contra 68 millones en 1980. Tres cuartas partes de la población viven en zonas urbanas, el resto, en localidades de menos de 2 500 habitantes (INEGI, 2000) y se sitúan en partes remotas del país y albergan a la mayoría de la población indígena, (11 millones). La dispersión de la población eleva el costo de brindar acceso a servicios de salud. México experimentó grandes cambios en el periodo 1960 – 2000. Las tasas brutas de fertilidad pasaron de 7.2 hijos por mujer entre 15 y 49 años de edad en 1960, a 2.4 hijos. Tuvo uno de los mayores aumentos en la esperanza de vida (17 años) con respecto de la OCDE y la mortalidad se redujo a la mitad. Gráfica 1.4. Por el momento, la población mexicana, al nacer, tiene una esperanza de vida 2 a 3 años menor que los promedios de la OCDE, y de cerca de 7 años menos que el país de la Organización con el mejor desempeño. Las tasas de fertilidad y de mortalidad se sitúan entre las más altas de los países de la OCDE (Gráfica 1.6). Cobertura de servicios de salud La cobertura de los servicios de salud en México se encuentra en extremo fragmentada y se presta en una gran variedad de instituciones. La población “asegurada” recibe atención gratuita de prestadores de servicios que pertenecen a su institución de seguridad social. La población “no asegurada”, no está cubierta por un mecanismo de aseguramiento, puede tener acceso a servicios de salud a costos menores que los de mercado en establecimientos de la Secretaría de Salud y de los estados financiados con recursos públicos. El gobierno ha diseñado varios programas públicos para facilitar el acceso a los servicios de salud para la población no asegurada que han mejorado considerablemente el acceso a los servicios. A pesar de eso, una gran parte de la población no asegurada, en especial la que vive en zonas marginadas y rurales, enfrenta barreras significativas para acceder a los servicios y se ve obligada a realizar gastos de bolsillo. En los párrafos siguientes se presenta información sobre estos programas. Gráfica 1.9. Gráfica 1.9 La integración vertical del sistema de salud en México antes de la reforma 3% Mayor ingreso 40% 2% (Medicina tradicional) 3%3 49% Sin acceso IMSS – Oportunidades Otras (PEMEX, SEMAR, SEDENA) 9% Secretaría de Salud y SESA1 Con acceso a servicios públicos de salud Sistema de seguridad social ISSSTE Aseg. privados Población no asegurada IMSS Funciones Regulación (Normalización, Control de calidad) Financiamiento (aportaciones a seguros o pago por servicio) Prestación de servicios de salud % de población (estimado)2 Población asegurada Empresas comerciales Categoría de la población Menor ingreso Sistema de Seguridad Social (SS) El sistema de seguridad social en México es obligatorio para los trabajadores asalariados del sector formal. Estas instituciones son responsables de financiar y prestar servicios de salud a sus afiliados. También proporcionan prestaciones adicionales, como licencias de maternidad e incapacidad, seguro de vida, invalidez y vejez, despido y retiro, accidentes laborales y guarderías. Emplea médicos asalariados y es propietaria de hospitales y clínicas. Los principales institutos del SS son el IMSS y el ISSSTE. El IMSS es la institución más grande y uno de los principales empleadores de México, atiende a los empleados asalariados formales del sector privado y sus familias. El ISSSTE, ofrece protección a trabajadores del gobierno. Otras instituciones del SS atienden a empleados de la marina (SEMAR), de la armada (SEDENA) y PEMEX. El financiamiento de las instituciones de seguridad social proviene de aportaciones de empleadores, trabajadores y una transferencia del gobierno federal. El tipo y alcance de los servicios que reciben los derechohabientes depende de la disponibilidad de recursos en cada institución. El SS ofrece tratamientos de casos agudos, consulta externa en hospitales, el embarazo y el parto, servicios de médicos generales y especialistas y la mayor parte de los medicamentos que se prescriben. Seguro de salud voluntario operado por el IMSS A partir de la reforma a la seguridad social que se puso en marcha en 1997, el IMSS creó el Seguro de Salud para la Familia (SSF) y la Incorporación Voluntaria al Régimen Ordinario (IVRO). Ofrecen un esquema de afiliación voluntario de prestaciones de salud. La SSF es para gente auto-empleada, da la misma cobertura que los afiliados al IMSS mediante el Seguro de Enfermedades y Maternidad, reciben primas ajustadas al número y edad de los miembros de la familia. El IVRO se dirige a empleados de negocios pequeños o trabajadores independientes. Da servicio médico, maternidad, invalidez, seguro de vida, y jubilación. En ambos programas la cobertura del seguro está sujeta a tiempos de espera para ciertos servicios y a exclusiones para padecimientos preexistentes. Acceso a servicios financiados por el sector público fuera de la seguridad social La SS y SESA prestan servicios médicos a quienes no pertenecen a la SS (personas de zonas rurales y marginados urbanos) a cambio del pago de cuotas de recuperación en función del ingreso. Otros programas para mejorar el acceso de la población no asegurada - Programa IMSS – Oportunidades: es administrado por el IMSS y financiado por el gobierno federal. Presta servicios ambulatorios, hospitalización y entrega de medicamentos. Los servicios son gratis y se dirige a personas que viven en comunidades pequeñas, donde no se dispone de otros servicios. - Programa de Ampliación de Cobertura (PAC): de 1996 – 2003, financiaba el acceso a un paquete básico de servicios de salud, cirugía ambulatoria y rehabilitación para la población rural e indígena de zonas remotas. Fue financiado por el gobierno y recibió apoyo del Banco Mundial. - Oportunidades: PROGRESA fue su predecesor. Es un programa de combate a la pobreza extrema, proporciona de manera condicionada, apoyo económico, brinda servicios sociales y de salud. Es administrado por SEDESOL y ofrece los servicios básicos del PAC. Debido a que sólo Oportunidades cuenta con un padrón de personas susceptibles de ser seleccionadas, los programas mencionados pueden traslaparse por el potencial de cometer errores de selección, como en el caso de personas que ya están cubiertas por SS y que utilizan los servicios que ofrecen estos programas. El Sistema de Protección Social en Salud (SPSS) y el Seguro Popular de Salud (SP) La reforma de 2003 que estableció el SPSS institucionalizó un programa piloto que ya existía, el SP, entró en vigor el 2004. Este esquema voluntario proporciona acceso a aseguramiento en salud a quienes no tienen SS. Se espera para 2010, cubrir a toda la población no asegurada. Es financiado por el gobierno federal, los estados y una aportación de las familias en función de su ingreso. Comprende un paquete de intervenciones de atención primaria y secundaria y algunas terciarias de alto costo, que se ofrecen de manera gratuita, cubre los medicamentos recetados. Seguro privado de salud Alrededor del 3% de la población cuenta con seguros privados de salud, pertenecen al sector de ingresos altos. La mitad de los seguros se realiza por plan colectivo patrocinados por empleadores, quienes tienen la posibilidad de deducir el costo de las primas de su ingreso gravable. Los seguros principales que se ofrecen son los de gastos médicos mayores (SGMM) y los Health Maintenance Organization (HMO), que ofrecen las Instituciones de Seguros Especializadas en Salud (ISES). En la actualidad, se estima que sólo una fracción mínima de la población no está asegurada y no tiene acceso alguno a servicios de salud y alrededor de la mitad de la población (52 millones) tiene acceso a aseguramiento en salud por medio de los sistemas de Seguridad Social. Financiamiento del gasto en salud Con un nivel de 44.9 por ciento del gasto total en salud en 2002, México presenta el mismo porcentaje de financiamiento público en salud que Estados Unidos y el más bajo entre los países de la OCDE. El financiamiento privado se constituye en la mayoría por pagos de bolsillo, pues sólo 3% del gasto total en salud se financia por medio de aseguramiento privado. En Estados Unidos, el aseguramiento privado representa 66% del total de financiamiento privado y 36% del financiamiento total en salud. El reparto de costos en el sector público representa una proporción mínima del gasto de bolsillo, pues sólo los establecimientos la SS y de los estados aplican el copago en función del ingreso o el cobro de cuotas a los usuarios al momento de utilizar los servicios. Las organizaciones de la seguridad social representan 66 por ciento del gasto público y el resto es erogado por las autoridades federales y estatales, también reciben una aportación considerable del gobierno federal que proviene de la recaudación tributaria general. El esquema de financiamiento del sistema de salud que es ineficiente o injusto repercute negativamente la justicia en la población y el empobrecimiento que puede generar. - Guarda relación positiva el porcentaje del presupuesto para la salud, el aseguramiento, el desarrollo económico y la reducción en pago de bolsillo. Figura 7. Una familia incurre a un gasto catastrófico ó pago de bolsillo cuando desembolsa el 30% o más de su ingreso por recibir atención médica. Es la forma el pago más ineficiente e para financiar la salud. - El pago de bolsillo en la salud afecta la inversión que hacen las familias en otros gastos del capital humano y hasta en sus necesidades básicas. Figura 8. Prestación y oferta de servicios Cada institución que opera en el sistema de salud mexicano es propietaria y administradora de sus establecimientos y emplea a su propio personal. Las instituciones de la seguridad social tienen una disponibilidad un poco mayor de médicos, personal de enfermería y camas de hospital que el sector gubernamental. Gráfica 1.13. Los recursos asignados a la oferta de servicios de salud son bajos en relación con el umbral de la OCDE. En 2002, en casi todos los ámbitos, México se encuentra en niveles inferiores al promedio. Con sólo una cama para atender casos agudos por cada 1 000 habitantes, contra un promedio de casi cuatro. A pesar de esta diferencia, la oferta de camas per cápita se mantiene estable en México. Gráfica 1.14 Enfermería es de 2.2/1 000 habitantes, en comparación con un promedio de 8 para los países miembros. Aunque el número de médicos practicantes en México ha aumentado durante la década pasada, el país aún registra el segundo lugar más bajo en la OCDE, después de Turquía, el número de doctores es de 1.5/1 000 habitantes, comparado con un promedio de la Organización de 2.9/1 000 personas. Gráfica 1.16. El nivel de acceso, el aseguramiento y el gasto público en salud de un país también se relaciona con la pobreza y el rezago epidemiológico. En México se observa una distribución desigual de recursos humanos por región, por institución y entre renglones de especialización. En las zonas rurales tiende a observarse una carencia de recursos humanos. Figura 3. Condiciones de salud Las condiciones de salud son resultado de una amplia variedad de factores, además de la calidad y la eficacia de la atención, como son el ingreso, la educación, la alimentación y el medio ambiente, los cuales, son todos determinantes importantes. Sin embargo, los indicadores sobre las condiciones de salud proporcionan evidencia sobre los rezagos y diferencias más importantes en relación con otros países de la OCDE y dan señales acerca de cómo pueden mejorarse los resultados en este renglón de forma más eficaz. México ha experimentado una transición epidemiológica. Hace medio siglo, las enfermedades contagiosas e infecciosas, como la diarrea, la influenza y la neumonía, representaron la principal causa de muerte para la mayoría de la población, y han disminuido de forma continua como fuente de mortalidad a lo largo de los años, mientras que ha aumentado la importancia de las enfermedades no contagiosas, como las afecciones crónicas y las relacionadas con la edad. Estos padecimientos son ahora la principal causa de muerte y, como en otros países de la OCDE, las enfermedades cardiovasculares son el principal motivo de muerte en México (16%) y la diabetes, que representó 12% la mortalidad en 2002. Las desigualdades sociales que se describen antes se reflejan en las condiciones de salud. Las zonas más ricas del país tienen un perfil epidemiológico cercano al de países más desarrollados de la OCDE, Los padecimientos contagiosos tienen mayor presencia en la actualidad en las zonas rurales. La mortalidad infantil se ubicó en casi 20/1 000 nacidos vivos, más de cuatro veces mayor que el promedio de los países más desarrollados de la Organización. La mortalidad materna asciende a 76/100 000 nacidos vivos, es más de nueve veces mayor que la OCDE. No obstante, México ha logrado dar pasos importantes para mejorar la situación de salud. La proporción de muertes como resultado de enfermedades contagiosas y problemas prenatales, nutricionales y reproductivos se redujeron a 14% en 2000, en comparación con más de 60% en 1960. Para 2000, la proporción de muertes por enfermedades no contagiosas se había elevado a 73.3%, mientras que las lesiones continuaron en un intervalo de alrededor de 12.7%. Los patrones de mortalidad de bebés y niños presentan más evidencias de esta transición: las tasas de mortalidad infantil (< de un año de edad) y de niños < de cinco años de edad han seguido bajando. En la actualidad, las muertes en hospitales de niños menores de un año de edad se concentran cada vez más en un lapso de 28 días posteriores al nacimiento y se relacionan con enfermedades no infecciosas, muchas de las cuales requieren cuidados de alta tecnología para su tratamiento. Esto contrasta con patrones anteriores en los que las muertes infantiles eran en gran medida resultado de problemas respiratorios y diarrea, enfermedades que se asocian con la pobreza. Desde 1990, el número de muertes de niños menores de cinco años de edad debidas a la diarrea se ha reducido en 85 por ciento, con un decremento similar para las muertes ocasionadas por problemas respiratorios. Gráfica 2.5. REFERENCIAS: http://www.oecd.org/dataoecd/52/40/31828501.pdf http://www.oecd.org/dataoecd/48/48/35619230.pdf http://www.oecd.org/dataoecd/7/58/31785551.pdf http://www.oecd.org/dataoecd/4/56/36986949.pdf http://www.imss.gob.mx/SiteCollectionDocuments/migracion/publi ADa1191.pdf http://edumed.imss.gob.mx/edumed/rev_med/pdf/gra_art/A45.pd
