listado de mdicamentos Urgencia.
Anuncio
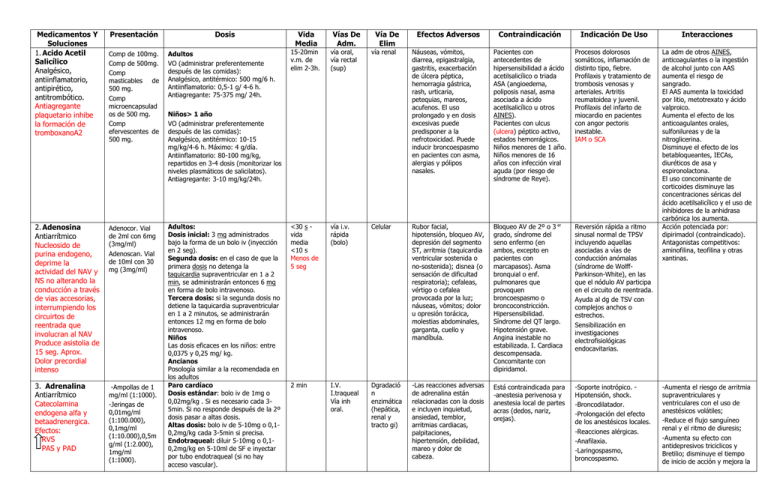
Medicamentos Y Soluciones 1. Acido Acetil Salicílico Analgésico, antiinflamatorio, antipirético, antitrombótico. Antiagregante plaquetario inhibe la formación de tromboxanoA2 Presentación Dosis Comp de 100mg. Comp de 500mg. Comp masticables de 500 mg. Comp microencapsulad os de 500 mg. Comp efervescentes de 500 mg. Adultos VO (administrar preferentemente después de las comidas): Analgésico, antitérmico: 500 mg/6 h. Antiinflamatorio: 0,5-1 g/ 4-6 h. Antiagregante: 75-375 mg/ 24h. 2. Adenosina Antiarrítmico Nucleosido de purina endogeno, deprime la actividad del NAV y NS no alterando la conducción a través de vias accesorias, interrumpiendo los circuirtos de reentrada que involucran al NAV Produce asistolia de 15 seg. Aprox. Dolor precordial intenso Adenocor. Vial de 2ml con 6mg (3mg/ml) Adenoscan. Vial de 10ml con 30 mg (3mg/ml) 3. Adrenalina Antiarrítmico Catecolamina endogena alfa y betaadrenergica. Efectos: RVS PAS y PAD -Ampollas de 1 mg/ml (1:1000). -Jeringas de 0,01mg/ml (1:100.000), 0,1mg/ml (1:10.000),0,5m g/ml (1:2.000), 1mg/ml (1:1000). Adultos: Dosis inicial: 3 mg administrados bajo la forma de un bolo iv (inyección en 2 seg). Segunda dosis: en el caso de que la primera dosis no detenga la taquicardia supraventricular en 1 a 2 min, se administrarán entonces 6 mg en forma de bolo intravenoso. Tercera dosis: si la segunda dosis no detiene la taquicardia supraventricular en 1 a 2 minutos, se administrarán entonces 12 mg en forma de bolo intravenoso. Niños Las dosis eficaces en los niños: entre 0,0375 y 0,25 mg/ kg. Ancianos Posología similar a la recomendada en los adultos Paro cardíaco Dosis estándar: bolo iv de 1mg o 0,02mg/kg . Si es necesario cada 35min. Si no responde después de la 2º dosis pasar a altas dosis. Altas dosis: bolo iv de 5-10mg o 0,10,2mg/kg cada 3-5min si precisa. Endotraqueal: diluir 5-10mg o 0,10,2mg/kg en 5-10ml de SF e inyectar por tubo endotraqueal (si no hay acceso vascular). Vida Media Vías De Adm. Vía De Elim Efectos Adversos Contraindicación Indicación De Uso Interacciones La adm de otros AINES, anticoagulantes o la ingestión de alcohol junto con AAS aumenta el riesgo de sangrado. El AAS aumenta la toxicidad por litio, metotrexato y ácido valproico. Aumenta el efecto de los anticoagulantes orales, sulfonilureas y de la nitroglicerina. Disminuye el efecto de los betabloqueantes, IECAs, diuréticos de asa y espironolactona. El uso concominante de corticoides disminuye las concentraciones séricas del ácido acetilsalicílico y el uso de inhibidores de la anhidrasa carbónica los aumenta. Acción potenciada por: dipirimadol (contraindicado). Antagonistas competitivos: aminofilina, teofilina y otras xantinas. 15-20min v.m. de elim 2-3h. vía oral, vía rectal (sup) vía renal Náuseas, vómitos, diarrea, epigastralgia, gastritis, exacerbación de úlcera péptica, hemorragia gástrica, rash, urticaria, petequias, mareos, acufenos. El uso prolongado y en dosis excesivas puede predisponer a la nefrotoxicidad. Puede inducir broncoespasmo en pacientes con asma, alergias y pólipos nasales. Pacientes con antecedentes de hipersensibilidad a ácido acetilsalicílico o triada ASA (angioedema, poliposis nasal, asma asociada a ácido acetilsalicílico u otros AINES). Pacientes con ulcus (ulcera) péptico activo, estados hemorrágicos. Niños menores de 1 año. Niños menores de 16 años con infección viral aguda (por riesgo de síndrome de Reye). Procesos dolorosos somáticos, inflamación de distinto tipo, fiebre. Profilaxis y tratamiento de trombosis venosas y arteriales. Artritis reumatoidea y juvenil. Profilaxis del infarto de miocardio en pacientes con angor pectoris inestable. IAM o SCA <30 s vida media <10 s Menos de 5 seg vía i.v. rápida (bolo) Celular Rubor facial, hipotensión, bloqueo AV, depresión del segmento ST, arritmia (taquicardia ventricular sostenida o no-sostenida); disnea (o sensación de dificultad respiratoria); cefaleas, vértigo o cefalea provocada por la luz; náuseas, vómitos; dolor u opresión torácica, molestias abdominales, garganta, cuello y mandíbula. Bloqueo AV de 2º o 3 er grado, síndrome del seno enfermo (en ambos, excepto en pacientes con marcapasos). Asma bronquial o enf. pulmonares que provoquen broncoespasmo o broncoconstricción. Hipersensibilidad. Síndrome del QT largo. Hipotensión grave. Angina inestable no estabilizada. I. Cardiaca descompensada. Concomitante con dipiridamol. Reversión rápida a ritmo sinusal normal de TPSV incluyendo aquellas asociadas a vías de conducción anómalas (síndrome de WolffParkinson-White), en las que el nódulo AV participa en el circuito de reentrada. Ayuda al dg de TSV con complejos anchos o estrechos. Sensibilización en investigaciones electrofisiológicas endocavitarias. 2 min I.V. I.traqueal Vía inh oral. Dgradació n enzimática (hepática, renal y tracto gi) -Las reacciones adversas de adrenalina están relacionadas con la dosis e incluyen inquietud, ansiedad, temblor, arritmias cardiacas, palpitaciones, hipertensión, debilidad, mareo y dolor de cabeza. Está contraindicada para -anestesia perivenosa y anestesia local de partes acras (dedos, nariz, orejas). -Soporte inotrópico. Hipotensión, shock. -Broncodilatador. -Prolongación del efecto de los anestésicos locales. -Reacciones alérgicas. -Anafilaxia. -Laringospasmo, broncospasmo. Niños> 1 año VO (administrar preferentemente después de las comidas): Analgésico, antitérmico: 10-15 mg/kg/4-6 h. Máximo: 4 g/día. Antiinflamatorio: 80-100 mg/kg, repartidos en 3-4 dosis (monitorizar los niveles plasmáticos de salicilatos). Antiagregante: 3-10 mg/kg/24h. -Aumenta el riesgo de arritmia supraventriculares y ventriculares con el uso de anestésicos volátiles; -Reduce el flujo sanguíneo renal y el ritmo de diuresis; -Aumenta su efecto con antidepresivos triciclicos y Bretilio; disminuye el tiempo de inicio de acción y mejora la Actividad electrica del miocardio El inotropismo Automaticidad cardiaca Flujo sanguíneo cerebral y coronario Frecuencia cardiaca Consumo de oxigeno del miocardio -Solución para aerosol, 1% adrenalina, 1,25% adrenalina racémica, 2,25% adrenalina racémica. -Inhalador 160mg, 200mg, 220mg, 250mg. 4. Aminofilina Antiasmático. -Ampollas conteniendo 1 mg/ml, 2 mg/ml, 25 mg/ml. -Compr de 100 mg, y de 200 mg. -Compr de liberación retardada de 225 mg. -Solución oral de 105 mg/5 ml. -Sup de 250 mg y de 500 mg. Ampollas de 250 mg en 10 ml Conservación Conservación Proteger de la luz, del calor y del frío extremo. La preparación debe estar clara. Soporte inotrópico Infusión de 2-20mg/min (0,11mg/kg/min) Anafilaxia, asma severa, broncospasmo severo 0,1-0,5 mg SC o IM (0,01mg/kg SC o IM). Repetir dosis cada 10-15 min en shock anafiláctico, cada 20 min – 4 h en pacientes con asma. Broncodilatador o laringoespasmo Aerosol. Adrenalina racémica 2,25% o adrenalina 1%. Diluir 1ml de adrenalina en 3 ml de SF, se puede repetir a los 5 min si es necesario. Administrar el tratamiento cada 2-6 h. Inhalador 160-250mg (1 inhalación), repetir si es necesario una vez 1 min después y no administrar hasta 4h después. A veces se puede producir un efecto de rebote, por lo que es conveniente tener al paciente monitorizado. Dosis test en anestesia regional Por si ha habido una inyección intravascular accidental. 10-15mg, se obtendría un aumento de la frecuencia cardiaca >10ppm de unos 30-45seg de duración. Prolongación del efecto de los anestésicos locales En infiltración o anestesia de plexo, epidural, caudal o intrapleural: 0,1mg diluido en 20ml de anestésico local(1:200000) Anestesia espinal: 0,1-0,4 mg añadido al anestésico local que se introduce. 100 mg de aminofilina (teofilina etilenodiamina) equivalen a 78.9 mg de teofilina anhidra. Broncoespasmo Inicio IV: 5-6 mg/kg, repetido a los 20-30 minutos si es necesario. Mantenimiento: perfusión IV de 0,5-1 mg/kg/h. Cefalea post-punción dural VO: 225 mg /8 horas durante 3-5 días. Niños IV: 1 mg/kg/12 horas. 5 mg por kg dosis de carga adulto, dosis de mantención 0,5 a 0,7 mg/kg/hr -Puede ocurrir dolor anginoso cuando existe insuficiencia coronaria. -Paro cardíaco, RCP. calidad de la anestesia espinal y epidural. -Asma bronquial, broncoespasmo reversible asociado a enfermedad pulmonar obstructiva crónica (bronquitis y enfisema pulmonar), respiración de CheyneStokes. -Profilaxis de asma bronquial y broncoespasmo. -Tratamiento coadyuvante de la apnea neonatal. -Tratamiento de la cefalea post-punción dural La eritromicina, lincomicina, clindamicina, cimetidina, alopurinol y vacunas antigripales pueden disminuir su velocidad de eliminación con el consiguiente riesgo de intoxicación por teofilina. Disminuye la acción del carbonato de litio al aumentar su excreción renal. El tabaco puede aumentar la eliminación hepática de teofilina. Los pacientes fumadores pueden precisar dosis superiores a los no fumadores. -Puede producirse hemorragia cerebral por un incremento agudo en la presión sanguínea por sobredosis, y aumento de glucosa en sangre. -Por inyecciones repetidas pueden ocurrir necrosis locales y tolerancia con el uso prolongado Adultos 6 a 12 hrs, -niños de 1 a 5 hrs. Fumador de 4 a 5 hrs Neonatos y niños prematuro s es de 10 a 45 horas. V.I por infusión o inyección lenta Hepática y renal -Irritación gastrointestinal y estimulación del Sistema Nervioso Central. -Nausea, vómitos, dolor abdominal, diarrea, otras molestias gi, insomnio, cefalea, ansiedad, intranquilidad, mareo, temblores y palpitaciones. -Convulsiones, arritmias cardiacas e hipotensión pueden seguir a la inyección intravenosa, particularmente si la inyección es muy rápida y muertes repentinas. -Alergia al medicamento o a las bases xánticas. -Insuficiencia renal o hepática graves. Conservar a temperatura de 15º-30º C 5. Amiodarona Antiarrítmico. Bloqueador alfa y beta adrenergico, Efectos sobre canales de sodio, calcio y potasio, propiedades inotropicas negativas y vasodilatadores Prolonga el periodo refractario, el potencial de acción. Reduce el automatismo sinusal, retarda la conducción, disminuye la excitabilidad miocardica -Ampollas de 3ml con 150 mg (50mg/ml) -Comprimidos de 200 mg Tto de ataque o inicial: alternativa primera Perfusión de mantenimiento IV: la dosis media recomendada es de 5 mg/ kg de peso, diluidos en 125-250 ml de suero glucosado, administrado en un periodo de 20 min a 2 hrs y repetible de 2 a 3 veces en 24 hrs. Se debe ajustar la velocidad de la infusión según la respuesta clínica. La acción se manifiesta desde los primeros minutos y va disminuyendo paulatinamente. Debe instaurarse una perfusión. alternativa segunda Emergencia clínica, inyección lenta, de 150-300 mg (aprox 5 mg/ kg de peso) en 10-20 ml de dextrosa 5%. La duración de la inyección no debe ser nunca inferior a 3 min. No debe mezclarse ningún otro producto en la jeringa. Estos pacientes deben monitorizarse permanentemente. No debe administrarse una segunda inyección antes de 15 min de administrar la primera (riesgo de colapso irreversible). Tratamiento de mantenimiento 10-20 mg/ kg (media de 600-800 mg/ 24 hrs, límite 1.200 mg/ 24 hrs) en 250 ml de SG durante varios días. Tomar el relevo por la VO (3 comp/ día), si es posible, desde el primer día de la perfusión, para obtener una impregnación tisular suficiente y poder así interrumpir la administración EV. Posteriormente, la posología oral se ajustará a la dosis mínima eficaz. Niños (VO) Calcular las dosis usando área de superficie corporal en niños menores de 1año. Dosis inicial: 10-15 mg/kg/día repartidos en 1-2 dosis durante 4-14 días o hasta control arritmia. Reducir a 5 mg/kg/día en dosis única diaria durante 3-4 semanas Mantenimiento: 2.5 mg/kg/día. Dosis acumulada maxima: 2,2 gr en 24 horas En FV o TV sin pulso. Dosis inicial 300 3.2- 80 hrs (IV), 13 a 103 días (oral) V.O I.V La I.V se empleará cuando sea necesaria una respuesta rápida. Hepática No se ve afectada su excresion en insuficienci a renal Toxicidad cardíaca, pulmonar y hepática. -Hipersensibilidad conocida al yodo. -Bradicardia sinusal, -bloqueo sino-auricular. -Bloqueo AV, -Enfermedad del seno, en pacientes a los que no se les haya implantado un marcapasos. -Colapso cardiovascular, hipotensión arterial severa. -Alteraciones de la función tiroidea. Historia previa de patología tiroidea. -Embarazo: la amiodarona no es teratógena. En la clínica, no se ha detectado ningún caso de malformación. Ttto de las arritmias graves citadas a continuación, cuando no respondan a otros antiarrítmicos o cuando los fármacos alternativos no se toleren: -Taquiarritmias asociadas con el síndrome de WolffParkinson-White. -Prevención de la recidiva de la fibrilación y "flutter" auricular. -Todos los tipos de taquiarritmias de naturaleza paroxística incluyendo: taquicardias supraventricular, nodal y ventricular, fibrilación ventricular. Puede aumentar los niveles de digoxina, potenciar el efecto de la warfarina, o causar bradicardia extrema en combinación con betabloqueantes, calcioantagonistas y lidocaina. No utilizar en conjunto con medicamentos que aumenten el QT Precaución en pacientes con insuficiencia hepatica Contraindicada en embarazo y lactancia 6. Atropina Antiespasmódico. Antídoto en intoxicaciones con anticolinesterásicos Parasimpaticolitico. Aumenta el automatismo del NS y la conducción AV por medio de su acción vagolitica 7. Betametasona Corticosteroide de acción sistémica. Antiinflamatorio. -AMPOLLA de 1 ml contiene: 1 mg de sulfato de atropina. -Comp. 0,5 mg -Frasco.amp. 2 ml (Eq.fosfato Amp. 1 ml (Eq fosfato 3mg, acetato 3 mg 4mg) I.M. 12/dia Ampolla de 4 mg en 1 ml. mg IV en bolo, 2º dosis 150 mg en bolo En TV con pulso dosis inicial 150 mg ev en 10 minutos, luego en primeras 6 horas dosis de 1 mg por minuto Proximas 18 horas 0,5 mg por minuto Adultos.: - Antimuscarínico: IM, IV, SC: 0,3-1,2 mg/4-6 h. - Radiología intestinal: IM, 1 mg. - Preanestesia: 0,3-0,6 mg 30 min antes de anestesia (SC), 15 min (IM) y 5 min (IV). - Arritmia postinfarto: bolo IV: 0,5 mg repetido cada 5 min hasta 2 mg. - Asístole: 1 mg IV repetircada 3 a 5 min si necesidad.dosis máxima 0,03 a 0,04 mg/kg - Bradicardia: 0,5 mg IV cada 5 min hasta 2 mg.dosis máxima 0,04 mg/kg - Antídoto de inhibidores de colinesterasa: IV: 2-4 mg, después 2 mg cada 5-10 min hasta desaparición de síntomas muscarínicos o aparición de intoxicación por atropina. - Antídoto de organofosforados: IM, IV: 1-2 mg cada 20-30 min hasta desaparición de cianosis, manteniendo tto. hasta consolidación de mejoría. Niños: SC. - Anticolinérgico: 10 mcg/kg/4-6 h, máx. 400 mcg. - Preanestesia: 0,01 mg/kg/dosis hasta máx. de 0,5 mg/dosis, repetir cada 4-6 h si fuera necesario. -V.O. Dosis de ataque 1-8 mg/dia. -I.M. 1/semana. Adulto: 4 mg ev, maximo 8 mg Ped: 0,1 mg/kg ev maximo 1 mg 2 horas SC, IM IV 50% eliminado por orina Sequedad de boca, visión borrosa. Aumenta el consumo de Oxigeno del corazón, con precaución en SCA -Hipersensibilidad, glaucoma de ángulo estrecho, hiperplasia prostática, retención urinaria por cualquier patología uretroprostática, estenosis pilórica, íleo paralítico. Contraindicada en el bloqueo AV tipoII y III de complejo ancho Evitar en bradicardia asociada a hipotermia -Síndrome del intestino irritable. -Espasmos del tracto biliar, cólico uretral y renal, coadyuvante en radiografía gastrointestinal. Inducción a la anestesia. -Arritmias cardiacas. Bradicardia. -Intoxicación por inhibidores de colinesterasa, y organofosforados. Acción y/o toxicidad potenciada por: anticolinérgicos. Potencia toxicidad de: fenilefrina. Inhibe efecto de: metoclopramida. 5,6 horas V.O I.V Excretados en la orina. -Trastornos de líquidos y electrolitos orgánicos, osteomusculares, gastrointestinales, dermatológicos, neurológicos, endocrinos, oftálmicos, metabólicos y psiquiátricos. -Infecciones micóticas sistémicas, hipersensibilidad. -Trastornos endocrinos. -Shock. Edema cerebral. -Prevención de episodio de rechazo de trasplante renal. Tétanos. Prevención del sd de dificultad respiratoria. -Enf. osteomusculares. Enf. del colágeno. Pénfigo; dermatitis herpetiforme ampollosa, exfoliativa o crónica; micosis fungoide; eritema multiforme grave; psoriasis severo; queloides; liquen plano; hipertrofia localizada infiltrada; granuloma anular; Efecto disminuido por: fenobarbital, rifampicina, difenilhidantoína o efedrina. 36 a 54 horas -Corticoterapia parenteral: ceguera (tto. intralesional en cara y cabeza), hiper o hipopigmetación, atrofia cutánea y subcutánea, absceso estéril, sensación de ardor, artropatía tipo Charcot. -No inyectar en articulaciones inestables, zonas infectadas, ni espacios intervertebrales. No administrar vía IM en púrpura trombocitopénica idiopática. Efecto aumentado por: estrógenos. -Aumento de arritmias o toxicidad digital asociada con hipocaliemia con: glucósidos cardiacos. -Aumento de depleción de potasio de: amfotericina B. -Aumenta y disminuye efecto de: anticoagulantes tipo cumarina. -Aumenta la incidencia o gravedad de úlceras gastrointestinales con: AINE o alcohol. 8. Bicarbonato De Sodio Al 1/6 Molar Electrolitoterapia 9. Bicarbonato De Sodio Al 8,4% 10. Bromuro De Ipratropio Broncodilatador. derivado sintetico de la atropina con Envases de 250 y 500 mL. 1 amp. 1 M = 10 ml = 10 mEq 1 Frasco 1 M = 100 ml = 100 mEq(1 ml = 1 mEq) 1 Frasco 1/6 M = 250 ml = 41,5 mEq(6 ml = 1 mEq) Envase con 5 ampollas de vidrio de 10 y 20 mL. Envase clínico, caja con 100 y 50 ampollas de 10 y 20 mL. Concentración de aprox 1 mequ por ml -Aerosol Solución para nebulización Presentación solo via inhalatoria En acidosis metabolica aguda grave infusión de 2 a 5 mEq/Kg en 4 a 8 hrs. La dosis y la frecuencia pueden ser menores, des`pues que los sintomas hayan remitidos. Iv (AMG) Via oral (AC) Alcalosis metabolica, hipernatremia. La rapida alcanilizacion puede causar tetania, arritmias cardiacas y convulsiones. Tb. Puede causar hipopotasemia Acidosis metabolica e hipercalemia En intoxicación por triciclitos o fenobarbital. Dosis 1 mequ por kg Vía inhalatoria: ajustar dosis individualmente: - Sol. inhal.: ads. y niños > 6 años: 40 mcg 4 veces/día. Máx. 240 mcg/día. - Polvo inhal.: ads. y niños > 6 años: 3a4 horas Vía inh oral. Via iv Mediante metab. (60%) y/o excreción urinaria (40%), -Tos, faringitis, irritación local, sequedad de boca o garganta, cefalea, mareos, nerviosismo, broncoespasmo paradójico, náuseas, Pacientes con alcalosis metabólica, hipertensión no controlada e insuficiencia renal severa. -lupus eritematoso discoide; necrobiosis lipoidea de diabéticos; alopecia areata. Bursitis, quiste sinovial, tenosinovitis, periostitis del cuboide, artritis gotosa aguda y metatarsalgia. -Afecciones alérgicas. Afecciones oftálmicas. Sarcoidosis sintomática, síndrome de Loeffler no controlado, beriliosis, tuberculosis pulmonar diseminada o fulminante, neumonía por aspiración. -Trastornos hematológicos. Colitis ulcerosa, enteritis regional. Leucemia y linfomas en adultos, leucemia aguda de la infancia. Meningitis tuberculosa. Triquinosis asociada a trastorno neurológico o miocárdico. Acidosis metabólica. Insuficiencia renal aguda. Diarrea. Shock. Intoxicaciones por barbitúricos y por insecticidas. Toxicosis. Acidosis en los pacientes con insuficiencia hepática. Acidosis diabética. Está contraindicado en pacientes con alcalosis metabólica, hipertensión no controlada e insuficiencia renal severa. Acidosis metabólica. Insuficiencia renal aguda. Diarrea. Shock. Intoxicaciones por barbitúricos y por insecticidas. Toxicosis. Acidosis en los pacientes con insuficiencia hepática. Acidosis diabética. -Hipersensibilidad a atropina o derivados, no indicado como monofármaco en ataque agudo que requiera respuesta rápida. -Broncoespasmo asociado a EPOC en ads. y niños > 6 años. -Tto. de la obstrucción reversible de vías aéreas Ajustar dosis de: antidiabéticos. -Disminuye concentración sanguínea de: salicilato -Hipocaliemia aumentada por: diuréticos eliminadores de potasio. -Inhibe repuesta de: somatotrofina. Lab: puede alterar la prueba tetrazolio nitroazul para infecciones bacterianas falsos – -Efecto broncodilatador aumentado por: ßadrenérgicos y derivados de xantinas. -Aumenta acción de: efecto Beta2 adrenergico, anticolinergico No se absorve por vía oral. Su presentación se asocia a bromuro de fenoterol esta asociación tiene nombre comercial berodual 11. Captopril IECA Antihipertensivo Inhibe enzima que convierte angiotensina I en II Reduce producción de aldosterona Produce dilatación arteriolar sistemica 12. Clopidrogel antiagregante plaquetario oral potente e inhibidor especifico de la agregación plaquetaria. Inhibidor selectivo de de la unión del ADP a su receptor plaquetario -Comprimidos de 12,5, 25, 50 y 100 mg -Comp. recub. 75 mg mantenimiento, 40 mcg 3-4 veces/día, máx. 320 mcg/día; agudizaciones, 40 mcg, repetir a los 5 min si es necesario, mín. 2 h hasta siguiente dosis. - Sol. para inhalación por nebulizador: ads. y niños > 12 años: mantenimiento, 250-500 mcg 3-4 veces/día; ataque agudo (asociado a ß-adrenérgico), 500 mcg, se puede repetir dosis hasta estabilización, dosis > 2 mg/día bajo supervisión. Niños 612 años: mantenimiento: 250 mcg 3-4 veces/día; ataque agudo (asociado a ß-adrenérgico), 250mcg, se puede repetir dosis hasta estabilización, dosis > 1 mg/día bajo supervisión. Niños 0-5 años (sólo tto. ataque agudo de asma), 125-250 mcg hasta estabilización, máx. 1 mg/día y frecuencia no superior a 6 h. Tto de la HTA - Vía oral: 6’25-50 mg / 8-12h - Sublingua (crisis HTA)l: 25-50 mg ICC: - Vía oral: 25-100 mg / 8h (máx 450 mg/día). Usar inicialmente dosis bajas ( 6’25 mg) cuando se administre junto con un diurético o en paciente con deplección salina o fallo renal. IAM con disfunción ventricular izquierda: - Prueba inicial con 6'25 mg; si tolera, 12'5 mg / 8 h (máx 50 mg / 8 h) Nefropatía diabética: - Vía oral: 25mg / 8h Niños: - Prematuros: 0'01 mg/kg/dosis cada 812 h v.o. - Neonatos: 0'1-0'4 mg/kg/día repartidos en 3-4 dosis - Lactantes y niños: 0'5-1 mg/kg/día dividido en 3 dosis (máx. 6 mg/kg/día) Oral. Ads. Prevención de eventos aterotrombóticos en: 1) Pacientes que han sufrido recientemente un infarto de miocardio (desde pocos días antes hasta máx. 35 días), infarto cerebral (desde 7 días antes hasta máx. 6 meses) o padecen enf. arterial periférica establecida: 75 mg/24 h. 2) Pcts que presentan SCA: - SCA sin elevación del segmento ST (angina inestable o infarto de Tras la adm nasal, alrededor del 3-5% de la dosis adm. se elimina en orina. 1,9 horas Concentra ción plasmática maxima a 1 hora de su administra ción. Vida media 2 horas Oral. Renal Urinaria, 50% sin modificar trastornos de motilidad gastrointestinal. asociado con ßadrenérgicos. Disminuye las secreciones digestivas Disminuye la motilidad intestinaly de la via biliar Produce disminución de la secreción bronquial Tratamiento de la rinorrea de la rinitias alergicao vasomotora -Trastornos del sueño; -alteración del gusto; -mareos; tos seca, irritativa; disnea; náuseas; vómitos; irritación gástrica; dolor abdominal; diarrea; estreñimiento; sequedad de boca; prurito (con o sin erupción cutánea); erupción cutánea y alopecia. -Hipersensibilidad al captoprilo o a cualquier inhibidor de la enzima conversora de la angiotensina -Tratamiento de la hipertensión arterial y la insuficiencia cardíaca congestiva. -Prevención del remodelado ventricular post infarto agudo de miocardio (con disfunción ventricular izquierda). -Tratamiento de la nefropatía diabética. 8 hrs. vía oral 50% por la orina y 46% por vía fecal. -cansancio excesivo -dolor de cabeza -mareos -náuseas -dolor de estómago -diarrea -sangrado nasal -Hemorragia, hematoma, epistaxis, hemorragia gastrointestinal, dispepsia, dolor -Hipersensibilidad. -I.H. severa. -Hemorragia patológica activa (p. ej., úlcera péptica o hemorragia intracraneal). - No administrar con anticoagulantes orales. Suspender 7 días antes de cirugía. -Prevenir los accidentes cerebrovasculares y los ataques cardíacos en los pacientes con riesgo de tener estos problemas. -Actúa ayudando a prevenir coágulos de sangre dañinos que pueden causar ataques cardíacos o accidentes cerebrovasculares. anticolinérgicos. - Aumentan su efecto hipotensivo los diuréticos, vasodilatadores, betabloqueantes, antagonistas del calcio y anestésicos volátiles. - Antagonizan su efecto la indometacina y otros AINEs. - Eleva los niveles de potasio sérico en pacientes con insuficiencia renal o tomadores de diuréticos ahorradores de potasio. -Aumenta riesgo de sangrado administrado junto con AAS, AINE, heparina, inhibidores de la glucoproteína IIb/IIIa o trombolíticos. Inhibidor de la fosfodiesterasa 13.Clorfenamina Analgésico, Antipirético, Antihistamínico y Descongestivo. Bloqueador especifico de receptores H1 Disminuye permeabilidad capilar. -Gragea: envase conteniendo 20 grageas. 14. Clorpromazina Antipsicótico, antiemético, antipuriginoso, antivertiginoso Fenotiazina Bloquea receptores sinapticos cerebrales de dopamina y serotonina Bloquea receptores dopaminergicos perifericos -Ampollas de 5 ml conteniendo 25 mg (5 mg/ml) Ampollas de 25 mg(2 ml) -Comprimidos de 25 mg -Inyectable: envase conteniendo 3 frascosampollas. -Comprimidos de 100 mg -Gotas 40 mg/ml (40 gotas/ml) miocardio sin onda Q), incluyendo pacientes sometidos a la colocación de un stent después de intervención coronaria percutánea, combinado con AAS: dosis de carga, 300 mg; seguir con 75 mg/24 h (+ 75-325 mg/24 h de AAS); máx. 12 meses. - IAM con elevación del segmento ST, que son candidatos a terapia trombolítica, en combinación con AAS: 75 mg/24 h, comenzar con dosis de carga + AAS y con o sin trombolíticos; 4 sem. Mayores de 75 años: iniciar sin dosis de carga. -Niños: 0.2-0.4 mg/kg/día. -Adultos: 4-10 mg/dosis. Oral cada 68 horas. I.M., I.V., cada 6-8 horas. Solventes compatibles: las soluciones parenterales usuales. Adulto 10 mg ev o im Ped 0,1 mg/kg im o ev -Psicosis esquizofrénica Adultos: 75-100 mg/día vo repartidos en tres tomas, max 1500 mg/día. Ancianos y pacientes con insuficiencia hepática: 33% de las dosis indicadas. -Sd Orgánico-Cerebral Inicio 25-100 mg/día vo repartidos en 3 dosis. Mantenimiento: 25-400 mg/día; vo, repartidos en tres dosis. -Estados de agitación 25-50 mg/6-8 h IM -En oncología, como antiemético IM o IV: 25-150 mg/día repartidos en tres dosis -Hipo intratable 75-200 mg/día vo repartidos en 3-4 dosis -Neonatos (en el síndrome de abdominal, sangrado en lugar de inyección. 12 a 15 hrs oral, SC, IM IV. renal -Somnolencia -Prurito y escozor con/sin estornudos, congestión nasal por abuso, -náuseas, vértigo, dolor de cabeza, - dificultad para orinar, sequedad de boca, -visión borrosa, sedación, cansancio. -Hipersensibilidad al fármaco. Dificultad para orinar, retención urinaria. -Evitar su uso en embarazo y lactancia. - aliviar la rinitis, la rinorrea; la urticaria; el estornudo; la picazón de ojos, nariz y garganta; la comezón por picaduras de insectos, hiedra venenosa y ronchas causadas por alimentos o cosméticos. 3a4 horas Oral. Hepatica Biliar y renal. -visión borrosa o cualquier cambio en la visión, movimientos de torsión del cuerpo por efectos parkinsonianos extrapiramidales distónicos. -Alergia a fenotiazinas, agranulocitosis, coma (de cualquier causa), feocromocitoma. -Psicosis esquizofrénica. -Hipotensión, constipación, mareos, somnolencia, sequedad de boca, congestión nasal. -Raramente se observa discinesia tardía, micción difícil (por efecto antimuscarínico), rash cutáneo, trastornos del -Administrar con precaución en pacientes con cardiopatía, enfermedad de Parkinson, epilepsia, nefropatía, glaucoma de ángulo cerrado, hipertrofia de próstata o retención urinaria, hepatopatía, historia de ictericia, leucopenia y deshidratación. -Trastorno paranoide. Manía. Trastorno por ansiedad. Síndromes orgánico-cerebrales con ansiedad y agitación importante. Trastornos graves del comportamiento en los trastornos de personalidad. -Tratamiento de emergencia de los estados de agitación. Alucinosis alcohólica. - Antiemesis en la terapia - Etanol y Depresores del SNC: Se pueden potenciar el efecto sedante de estas sustancias. - Pruebas alérgicas cutáneas: Clorfenamina puede interferir con los resultados de las pruebas alérgicas cutáneas, por lo que se aconseja no realizarlas hasta transcurridos al menos unos días desde la interrupción del tratamiento. - Fármacos con propiedades anticolinérgicas: Clorfenamina posee propiedades anticolinérgicas. Los efectos antimuscarínicos (retención urinaria, sequedad de boca, estreñimiento) pueden intensificarse con la administración de otros fármacos con propiedades antimuscarínicas. -Antiácidos: disminución de absorción de clorpromazina. -Anticolinérgicos. -Puede disminuir el efecto de los neurolépticos, efecto anticolinérgico excesivo, vigilar LA aparición de íleo dinámico. -Antidepresivos tricíclicos. Aumento de toxicidad del antidepresivo, monitorizar los niveles plasmáticos. -Benzodiazepinas: aumento de depresión del SNC. -Betabloqueantes: aumento de las concentraciones de ambos con aumento de los efectos farmacológicos. -Cimetidina: sedación excesiva por disminución del abstinencia neonatal) inicialmente im: 0,5-0,7 mg/kg/dosis IM cada 6 h. Cambiar a VO a los 4 días. Disminuir las dosis gradualmente en 2-3 semanas. -Niños > 6 meses Náuseas: 0.5-1 mg dosis vo o im cada 6-8 h -Sedación o alteración del comportamiento: 2.5-6 mg/kg/día repartidos en 3-4 dosis IM o IVy en 46 dosis VO. Rectal: 1 mg/kg/dosis cada 6-8h. 15. Dexametasona Glucocorticoides sintéticos utilizados como antiinflammatorios e inmunosupresores. -Ampollas de 1 mL conteniendo 4 mg (4 mg/mL) -Ampollas de 1,5 mL conteniendo 4 mg (2,66 mg/mL) -Ampollas de 2,5 mL conteniendo 4 mg (1,6 mg/mL) -Ampollas de 5 mL conteniendo 40 mg (8mg/mL) -Comprimidos de 1 mg Edema cerebral, neoplasias cerebrales: - Adultos: IV/IM: inicialmente 10-20 mg seguidos de 4 mg/ 6 h según respuesta. Descenso gradual o cambio a dosis de mantenimiento VO de 2-3 mg/ 8-12 h - Niños: VO/IM/IV: inicialmente 1,5 mg/kg. Mantenimiento 1,5 mg/kg/día repartidos en 4 dosis VO, IV o IM durante 5 días y posteriormente reducir de forma gradual Antiemético: - Adultos: IV: Inicialmente 10-20 mg. Seguir con 5 mg/ 6 h si precisa Diagnóstico del Sdr. de Cushing: - Adultos: VO: 1 mg a las 23:00h de la noche previa a la extracción de sangre para determinación de cortisol (a las 8:00h). Respuesta normal: cortisol basal < 5 mcg/dL Hiperplasia adrenal congénita: - Adultos: VO: 0,25-0,5 mg/día por la noche (max 1,5 mg/día) ANtiinflamatorio - Adultos: IV/IM: 0,5-25 mg/día repartidos en 2-4 dosis - Niños: IV/IM: 0,08-0,3 mg/kg/día repartidos en 2-4 dosis ciclo menstrual, hipersensibilidad a la luz solar, galactorrea, náuseas, vómitos. oncológica. -Hipo rebelde. -Síndrome orgánico cerebral. Síndrome de Gilles de la Tourette. Corea de Huntington. 36-54 horas. -I.M. -I.V. Directa Adm lenta, en 2 - 3 min. -Perfusión I.V. Intermitnt Diluir la dosis a adm en el vol adecuado de solución de ClNa al 0,9% o Glucosa al 5%. -Perfusión I.V. Continua -VIAS I.articular e I.sinovial. Urinaria Sistema Nervioso Central: Euforia, insomnio, comportamiento psicótico, pseudotumor cerebral, cefalea, vértigo, parestesias, convulsiones. Cardiovascular: Insuficiencia Cardíaca, hipertensión arterial, arritmias, edema, tromboflebitis, tromboembolismo. Cabeza y Cuello: Catarata, Glaucoma. Endocrino: Alteraciones menstruales, estado Cushingoide (Cara de luna, Jiba de Búfalo, obesidad central). Gastrointestinal: Náuseas, vómitos, úlcera péptica, irritación gastrointestinal, aumento de apetito, pancreatitis. Metabólico: Hipocalemia, hipocalcemia, Hiperglucemia, intolerancia a los carbohidratos, disminución de los niveles de Tiroxina y Triiodotiroxina, aumenta los niveles de glucosa y Hipersensibilidad a la hidrocortisona o a alguno de los componentes del preparado; la administración de vacunas vivas o vivas atenuadas, está contraindicada en pacientes que reciben dosis inmunosupresoras; contraindicado su uso en pacientes con infección fúngica sistémica excepto para controlar las reacciones anafilácticas por anfotericina B. En adultos Tratamiento del edema cerebral, tratamiento paliativo de neoplasias cerebrales Coadyuvante en protocolos antieméticos Para el diagnóstico en el Sdr. de Cushing Tratamiento en la hiperplasia adrenal congénita También se ha empleado en terapia antiinflamatoria y antialérgica En niños Edema de la vía aérea (crup, preextubación) Antiinflamatorio Tratamiento de la meningitis bacteriana Displasia broncopulmonar Tratamiento del edema cerebral metabolismo. -Cisaprida y cintaprida: riesgo de arritmias por aumento del QT, evitar su uso conjunto. -Halofantrina: riesgo de arritmias ventriculares. -Levodopa: pueden inhibir el efecto antiparkinsoniano. -Ritonavir: posible aumento de concentración, vigilar toxicidad. -Sales de litio: aumento de toxicidad, disminución de concentración de ambos fármacos, se recomienda la monitorzación del EEG y del estado neurológico, evitar la asociación de ambos en fase maníaca. - La aminoglutetimida puede incrementar la eliminación de corticoides y reducir la respuesta a corticoides por lo que se recomienda ajustar dosis cuando se inicia/suspende tratamiento con aminoglutetimida. - Los antiácidos reducen la absorción de corticoides, con una repercusión clínica dudosa. Se recomienda mantener constante el intervalo de administración de ambos fármacos y vigilar la respuesta a corticoides - Aumenta la dosis requerida de anticoagulantes orales. - Disminuye el efecto de pancuronio y vecuronio. - Interacciona con agentes anticolinesterásicos (neostigmina), pudiendo causar debilidad extrema en pacientes con miastenia gravis. - Riesgo de toxicidad de la ciclosporina si se usan dosis altas de corticoides. - Puede reducir la concentración de isoniazida. - Puede aumentar la toxicidad de los macrólidos por disminución de su eliminación. - Puede aumentar la Meningitis bacteriana: - Niños: IV: 0,15 mg/kg/ IV durante 4 días, iniciando también la antibioterapia Edema de la vía aérea o preextubación:8 - Niños IV/IM/VO: 0,5-2 mg/kg/día repartidos en 4 dosis. Comenzar 24 h antes de extubación y continuar 4-6 dosis tras la extubación - Neonatos: IV: 0,25 mg/kg/dosis 4 h antes de extubación. Después cada 8 h hasta 3 dosis en total (máx. 1 mg/kg/día) Displasia broncopulmonar (facilitación del weaning): - Niños: IV/IM/VO: 0,5-0,6 mg/kg/día repartidos en 2 dosis, durante 3-7 días Crup: - Niños: IM/VO: dosis única de 0,6 mg/kg. Según la evolución clínica, puede continuarse con 0,15 mg/kg/6h 16. Diazepam Ansiolítico benzodiazepínico de acción prolongada. -Ampollas de 2 ml conteniendo 10 mg (5 mg/ml) -Comprimidos de 2 mg, 2,5 mg, 5 mg, 10 mg y 25 mg -Solución oral 2 mg/ml -Supositorios de 5 mg y 10 mg -Microenema de 5 mg y 10 mg Conservación Conservar a temperatura ambiente (1530ºC). Proteger de la luz. -Sedación IV lenta, IM, VO, rectal: 2-10 mg (0,05-0,2 mg/kg) -Inducción anestésica IV: 0,2-0,5 mg/kg -Convulsiones IV: 5-10 mg (0,2-0,5 mg/kg) cada 1015 min. Dosis máxima: 30 mg, que puede repetirse cada 2-4 hrs VO/rectal: 2-10 mg, 2-4 veces al día. 20-70 hrs Se increment a en el anciano, neonatos y pacientes con desórdene s hepáticos. -vía oral, -IM -IV Hepática. Puede reaparecer somnolenc ia a las 68 hrs debido a la recirculaci ón enterohep ática. calcio en orina. Músculoesquelético: Debilidad muscular, osteoporosis, supresión del crecimiento en niños. Piel: Retraso de cicatrización, acné, rash, atrofia (en el sitio de la inyección). Otros: Hirsutismo, susceptibilidad a infecciones. Suspensión Abrupta de Dexametasona: Inflamación, fatiga, debilidad, artralgia, fiebre, mareos, letargia, depresión, desmayos, hipotensión ortostática, disnea, anorexia, hipoglucemia, insuficiencia suprarrenal. Después de un uso prolongado, la suspensión repentina puede ser fatal. -Somnolencia, confusión y ataxia, especialmente en ancianos y debilitados; si persisten estos síntomas se debe reducir la dosis. -Mareos, sedación, cefalea, depresión, desorientación, disfasia o disartria, reducción de la concentración, temblor, cambios en la líbido, incontinencia urinaria, retención urinaria, náuseas, vómitos, diarrea, estreñimiento, sequedad de boca, hipersalivación, dolor epigástrico. concentración de ritonavir. - La dexametasona y quizás otros corticoides pueden disminuir niveles de Saquinavir; evitar uso conjunto con dexametasona - La primidona puede disminuir el efecto de la metilprednisolona. -Está contraindicado en la miastenia gravis y el glaucoma de ángulo estrecho no tratado. -Evitar su uso durante el embarazo y la lactancia. -Potencialmente teratógeno durante el primer trimestre del embarazo. -Ansiedad. -Insomnio. -Premedicación e inducción anestésica. -Sedación durante procedimientos invasivos y cardioversión. -Convulsiones. -Relajación del músculo esquelético. -Abstinencia a alcohol, barbitúricos, opioides. -Ataques de pánico. -Potencia y es potenciado por otros depresores del SNC: alcohol, butirofenonas, fenotiazinas, fluoxetina, IMAOs, anestésicos inhalatorios, hipnóticos. -La cimetidina disminuye su eliminación, aumenta la concentración de benzodiacepinas y sus metabolitos activos. El omeprazol puede aumentar su efecto. -Los b-bloqueantes pueden disminuir el metabolismo del diacepam y aumentar el efecto de las benzodiacepinas. -La fenitoína disminuye el efecto de las benzodiacepinas, a su vez, las benzodiacepinas tienen un efecto variable sobre la concentración de fenitoína (monitorizar niveles plasmáticos). -Antagonizan el efecto de la levodopa, con aumento de síntomas de la enfermedad de Parkinson. -La rifampicina disminuye la -Ampollas de 3 ml conteniendo 75 mg. -Cápsulas de 50 mg. -Comprimidos de 50 mg. -Comprimidos entéricos de 50 mg. -Comprimidos retard de 100 mg. -Comprimidos retard recubiertos de100 mg. -Supositorios de 100 mg. -Adultos VO: 50 mg/ 6-8 h en las comidas. Dosis máx: 150mg/día. Retard: 75-150 mg/ 24 h. Rectal: 100 mg/ 24 h, por la noche. IM: 75 mg/12-24 h durante un máx de 2 días. 18. Dobutamina Inotrópico. Estimula los receptores adrenergicos cardiacos en forma directa -Ampollas de 250mg en 5 o 20ml. Infusión de 0,5-30mg/kg/min. Diluir en sg 5% o sf 0,9% Dosis necesaria para aumentar el gasto cardiaco de 2,5 a 10 mcg/kg/min Para alcanzar mejor hemodinamia dosis de hasta 20 mcg/kg/min 2 min 19. Dopamina Catecolaminay precursor quimico de la norepinefrina Potente agonista de -Ampollas de 5ml con 200mg. -Habitualmente, 1-20 mcg/kg/min, aunque se han utilizado dosis de 50 mcg/kg/min o más con seguridad. -Se debe añadir una segunda droga vasoactiva si se excede de 20 mcg/kg/min. 2 min 17. Diclofenaco Antiinflamatorio. Analgésico. Antipirético. Conservación Se conserva a temperatura ambiente (1530ºC). El preparado para iinfusión IV debe ser utilizado en las 24h siguientes a su preparación. -Ampollas de 10 ml con 200mg. 1-2 hrs. Via oral IM Hepática y renal. -Niños VO: 2-3 mg/Kg/día repartidos en 3-4 dosis. Dosis máx: 150 mg/día. -Dolor epigástrico, náuseas, diarrea, cefalea y mareos, los cuales a menudo son transitorios y desaparecen con la continuación de la terapéutica. -Se han reportado casos aislados de cansancio, visión borrosa y convulsiones, así como reacciones cutáneas severas (eritema multiforme y síndrome de Stevens-Johnson), pérdida de pelo y fotosensibilidad. -Pueden ocurrir irritación gástrica, úlcera gástrica y, en raras ocasiones, discrasias sanguíneas y reacciones anafilácticas. -La perforación de las úlceras gástricas y la presentación de hemorragia gastrointestinal puede resultar fatal en algunos casos. -Pacientes con antecedentes de hipersensibilidad a diclofenaco o triada ASA (angioedema, poliposis nasal, asma asociada a acido acetilsalicílico u otros AINES). Dolor moderado. Tratamiento sintomático de enfermedades inflamatorias de grado leve-moderado. Cólico renal. -Pacientes con ulcus péptico activo, estados hemorrágicos. -Infusión IV continua. Orina y la bilis. -Náuseas, dolor de cabeza, palpitaciones, disnea, dolor torácico y aumento de presión arterial. -Durante la prueba de esfuerzo se ha notificado casos aislados de ruptura cardiaca. -Está contraindicada en estenosis subaortíca hipertrófica idiopática. -Inótropo positivo. -infusión IV continua Orina. -Náuseas, vómitos, cefalea, taquicardia, arritmias e hipertensión. -Su uso está contraindicado en anestesia regional perivenosa o con anestesia local en órganos distales (dedos, Inotrópico positivo. Vasoconstrictor. Diurético en la insuficiencia cardíaca aguda y en la insuficiencia renal aguda -La extravasación local puede producir necrosis -Para realizar test de stress farmacológico en cardiopatías isquémicas. concentración de benzodiacepinas. -La administración de otros AINES, anticoagulantes o la ingestión de alcohol junto con diclofenaco aumentan el riesgo de sangrado. -El AAS aumenta la toxicidad por litio, ciclosporina, metotrexato y digoxina. -Disminuye el efecto de los betabloqueantes y de los diuréticos de asa. -El uso concominante de AAS o fenobarbital disminuyen las concentraciones séricas de diclofenaco. -La ingestión de alimentos o leche junto con diclofenaco retrasan su absorción gastrointestinal. -Es menos efectiva con beta bloqueantes. -Usada con nitroprusiato produce un gran aumento del gasto cardíaco y una disminución de la presión pulmonar enclavada. -El bretilio potencia sus efectos y puede desencadenar arritmias. -Se inactiva con soluciones alcalinas. -Aumenta el riesgo de arritmias supraventriculares y ventriculares si se combina con anestésicos volátiles. -Aumenta el riesgo de arritmia supraventriculares y ventriculares con el uso de anestésicos volátiles. -Posible necrosis en pacientes con enfermedades vasculares los receptores adrenergicos y dopaminergicos perifericos Estimulante cardíaco, vasopresor. 20. Fenitoína Anticonvulsivante. Antiarrítmico. administrar por vía EV dosis de carga de 15-20 mg/kg (máximo 1 gr), a una velocidad nunca superior a 50 mg/min. Posteriormente, dosis de mantenimiento de 100-125 mg/8 h. En pacientes con niveles infraterapéuticos previos, la dosis de carga debe ser reducida proporcionalmente. Se deberían monitorizar concentraciones séricas. Rango terapéutico 10-20 mcg/ml. Dosis máxima diaria de 1.5 gr. Antiarrítmico: Dosis de 50-100 mg en intervalos de 10-15 min. hasta que la arrítmia se Conservación Conservar a temperatura ambiente entre 15-30ºC. Proteger de la luz. La infusión iv debe ser consumida en las 24h siguientes a su preparación. Se puede mezclar con glucosa al 5% o con SF. Presentación en bulbos, liofilizado de 2 ó 5 ml con 50 mg/ml, 250 mg en ampollas de 5 ml tisular y requiere tratamiento con una infusión local de fentolamina. Efecto dopaminérgico: 1-3 (1-4 mcg/kg/min Efecto beta1 cardíaco (5 a 10: 4-6 mcg/kg/min -Reacciones raras con las infusiones prologadas incluyen gangrena de los dedos. Efecto alfa1: 10 a 20>810mcg/kg/min Niños: Infusión iv de 2,5-20 mcg/kg/min (máx 50mcg/kg/min) - Vía oral: Crisis epilépticas parciales simples o complejas y crisis generalizadas de tipo tónico, clónico o tónico-clónico. -Dosis individualizada para niveles plasmáticos de fenitoína de 10-20 mcg/ml. -Dosis recomendada sin monitorización: ads., 300-400 mg/día, en 2-3 dosis. Niños: 5 mg/kg/día en 2-3 dosis iguales, máx. 300 mg/día. - Vía IV en iny. o infus.: - Crisis tónico-clónicas generalizadas y crisis parciales simples o complejas; tto. del status epilepticus tipo tónicoclónico. Ads.: dosis de carga, 18 mg/kg/24 h IV a velocidad <= 50 mg/min; 24 h después seguir con dosis de mantenimiento de 5-7 mg/kg/día IV en 3-4 administraciones. Neonatos y niños pequeños: dosis de carga, 15-20 mg/kg a velocidad < 1-3 mg/kg/min (máx. 50 mg/min.); mantenimiento, 5 mg/kg/24 h. - Tto. y prevención de convulsiones en neurocirugía. Ads.: dosis de carga, 15-18 mg/kg/24 h en 3 dosis ( ½ dosis inicialmente, ¼ a las 8 h y ¼ a las 16 h); continuar con mantenimiento de 5-7 mg/kg/24 h en 3 dosis (una cada 8 h), es decir, a las 24, 32, 40 h y sucesivas. Neonatos y niños pequeños: dosis de carga, 15 mg/kg/24 h y mantenimiento, 5 mg/kg/24 h. Arritmias auriculares y ventriculares especialmente las causadas por intoxicación digitálica. 50-100 mg cada 22 hrs VO EV Menos de un 5% es eliminado por orina. Vía IV, principalmente colapso cardiovascular y/o depresión del SNC e hipotensión (en administración rápida). Reacciones cardiotóxicas graves con depresión de la conducción y fibrilación ventricular. Nistagmo, ataxia, lenguaje titubeante, coordinación disminuida, confusión mental, vértigo, insomnio, nerviosismo, cefaleas. Náusea, vómito, estreñimiento, daño hepático. Rash cutáneo morbiliforme o escarlatiniforme. A veces fatales: trombocitopenia, leucopenia, granulocitopenia, agranulocitosis, pancitopenia, y linfoadenopatía. Hiperplasia gingival y enf. de Peyronie. Irritación local y necrosis en lugar de iny. orejas). periféricas. Se inactiva con soluciones alcalinas como el bicarbonato sódico o la furosemida. -El uso concominante de fenitoina puede producir hipotensión severa y bradicardia. -Feocromacitoma. Se debe tener cuidado en pacientes con taquiarritmias, hipoxia, hipercaponia, acidosis en enfermedad vascular como el Raynaud. Hipersensibilidad a hidantoínas, bradicardia sinusal, bloqueo sinoauricular, bloqueo AV de 2º y 3 º grado y s. de Adams-Stokes. Controla determinados tipos de convulsiones trata y previene las convulsiones que pueden aparecer durante una cirugía del cerebro o del sistema nervioso, o después de esta. Disminuye la actividad eléctrica anormal del cerebro. Niveles séricos aumentados por: cloranfenicol, dicumarol, disulfiram, tolbutamida, isoniazida, fenilbutazona, salicilatos, clordiazepóxido, fenotiazinas, diazepam, estrógenos, etosuximida, halotano, metilfenidato, sulfonamidas, trazodona, antagonistas H2, amiodarona, fluoxetina y succinimidas. Niveles séricos disminuidos por: carbamazepina, reserpina, diazóxido, ác. fólico y sucralfato. Niveles séricos aumentados o disminuidos por: fenobarbital, ác. valproico y valproato sódico. Riesgo de convulsiones con: antidepresivos tricíclicos. Depresión cardiaca excesiva con: lidocaína. Disminuye eficacia de: corticosteroides, anticoagulantes cumarínicos, anticonceptivos orales, quinidina, vit. D, digitoxina, rifampicina, doxiciclina, estrógenos, furosemida y teofilina. Potencia depresión del SNC de: alcohol y otros depresores del SNC. Lab.: interfiere en pruebas de metirapona, dexametasona, yodo unido a proteínas, glucosa, fosfatasa alcalina y GGT. 10-15 min hasta que revierta la arritmia; máx. 1.000 mg; velocidad de iny. máx. 25-50 mg/min. controle o aparezcan efectos secundarios. No exceder una dosis total de 15 mg/kg o 1 g. Administrar a través de una vía central. Diluir con SF, ya que precipita con el SG. 21. Fenobarbital Antiepiléptico. Anticonvulsivo. en status epiléptico, 1-2 mg/kg cada 510 minutos (máxima 1 g/día) a una velocidad menor de 50 mg/min. Para una dosificación adecuada es necesario realizar controles de nivel plasmático. 22. Fentanilo Analgésico opiode (estupefaciente). Reducir dosis y velocidad en ancianos y debilitados. Monitorizar niveles séricos: niveles terapéuticos,10-20 mcg/ml. Diluir con SF, ya que precipita con el SG. No exceder una dosis total de 15 mg/kg o 1 gr. Ampollas de 2 ml: 50 mg/ml. Comprimidos: 15-100 mg. Solución oral (preparado magistral): 20 mg/ml. Frascoampolla de 10 ml 0,5 mg -Ampollas de 3 ml conteniendo 0,15 mg (0,05 mg/ml) -Comprimidos - Tto. de la epilepsia; coadyuvante del tto. de episodios convulsivos agudos asociados a tétanos: ads., 100-320 mg IM o, diluido, vía IV lenta; repetir si es necesario hasta máx. 600 mg/24 h. -Niños, IV lenta diluido: dosis única de carga, 10-20 mg/kg; mantenimiento: 1-6 mg/kg/día. - Status epilepticus (IV lenta diluido): ads., 200 mg; repetir si es necesario. -Niños, 15-20 mg/kg. - Coadyuvante de la anestesia: ads., 100-200 mg IM 60-90 min antes de la cirugía. -Niños: 1-3 mg/kg IM o IV lenta diluido. - Tto. de la epilepsia: crisis generalizadas tónico-clónicas y crisis parciales simples; tto. de convulsiones; profilaxis y tto. de crisis convulsivas: ads., oral, 1-3 mg/kg/24 h en 2 tomas; después adaptar hasta dosis de sostén individualizada. -Niños, oral: 1-6 mg/kg/24 h en 1 ó 2 tomas. - Tto. a corto plazo del insomnio: ads., oral, 100-200 mg ½-1 h antes de acostarse. -Niños, oral: dosis individualizada. Espermatorrea, poluciones e incontinencia nocturna de orina: ads., oral: 50-400 mg/día en 2-3 tomas. -Niños, oral, en 1-2 tomas: menos de 20 Kg, 5 mg/kg/día; 20-30 kg, 3-4 mg/kg/día; más de 30 kg, 2-3 mg/kg/día. Sedación/analgesia para procedimientos menores - Adultos: IV: 25-50 mcg. Pueden repetirse cada 3-5 min. hasta obtener efectos deseados (dosis máxima 500 mcg/4 h) - Niños: Entre 1-12 años:1-2 mcg/kg/dosis IV/IM que pueden repetirse en intervalos de 30-60 min. 1-6 días (varía con la edad). Oral. IV IM 20-50% se excreta por orina; Reacciones cutáneas: si son graves, suspender tto. Problemas de coordinación y equilibrio, somnolencia, artralgia. Vía IV: depresión respiratoria grave, apnea, laringoespasmo, broncoespasmo, HTA. Hipersensibilidad a barbitúricos. Intoxicación aguda por alcohol, estimulantes o sedantes. Administración de somníferos o analgésicos. Insuf. respiratoria grave. Porfiria. Depresión. En I. R., I.H. o lesiones graves de miocardio, valorar riesgo/beneficio. embarazo y lactancia. Tratamiento del insomnio, coadyuvante de la anestesia (medicación preoperatoria), crisis epilépticas tonicoclónicas. Profilaxis y tratamiento de las crisis convulsivas. Efecto aumentado por: alcohol, psicofármacos, narcóticos, analgésicos, somníferos, ac. valproico, valproato sódico. Disminuye efecto de: anticoagulantes orales, griseofulvina, anticonceptivos, corticosteroides, doxiciclina, itraconazol, alprenalol, metoprolol, propranolol, ciclosporina, tacrolimús, digitoxina, acetildigoxina, hidroquinidina y quinidina, disopiramida, lidocaína. Efecto variable sobre el metabolismo de: fenitoína (monitorizar). Efecto prolongado por: IMAO. Aumenta toxicidad de: metotrexato. Disminuye niveles plasmáticos de: carbamazepina, metadona, teofilina, aminofilina, folatos. Riesgo de crisis convulsivas generalizadas con: antidepresivos tricíclicos, antipsicóticos. 7 h (rango 3–12 h) -IV -IM -VO Urinaria Náusea, vómito, cefalea, mareo, somnolencia, hipotensión, hipoxia, estreñimiento, flatulencia, prurito, retención urinaria, fiebre, astenia, dispepsia, ansiedad, confusión, sequedad de Hipersensibilidad a alfentanilo, narcóticos o cualquiera de los componentes del fármaco; hipertensión intracraneal; insuficiencia respiratoria severa. Niños < 12 años o < 18 En inyección: para sedación, alivio del dolor, premedicación para la cirugía, adyuvante de la anestesia general o regional. Transdérmico: manejo del dolor crónico de moderado a severo. Otros depresores del SNC, eritromicina, reserpina y betabloqueantes pueden incrementar su toxicidad; los inhibidores del del CYP3A4 (derivados azólicos, macrólidos, doxiciclina, ciprofloxacino, inhibidores de las proteasas, etc.) pueden para chupar de 200, 400, 600, 800, 1200 y 1600 mcg. -Parches transdérmicos de 2'5, 5, 7'5 y 10 mg Almacenamien to: Proteger de la luz 23. Furosemida Diurético Inhibe la reabsorción de sodio y cloro en el asa ascendente de henle Ampollas de 20 mgen 1 ml y 250 mg Comprimidos de 40 mg (niños entre 18-36 meses pueden requerir 2-3 mcg/kg/dosis) -Mayores de 12 años: dosis de adultos Sedación/analgesia prolongada -Niños: IV: bolus inicial de 1-2 mcg/kg, seguido de 1-3 mcg/kg/h (máx. 5 mcg/kg/h) Cirugía (adultos): -Premedicación: IM/IVL: 25-100 mcg 30-60 min. antes de la cirugía -Adyuvante de la anestesia regional: IVL: 25-100 mcg en 1-2 min. -Adyuvante de la anestesia general (IVL): BAJAS DOSIS: 0.5-2 mcg/kg/dosis DOSIS MODERADAS: Inicial: 2-15 mcg/kg/dosis; Mantenimiento 1-2 mcg/kg/h (bolus o infusión) DOSIS ALTAS: 20-50 mcg/kg/dosis (raramente empleado) Manejo del dolor agudo/postoperatorio -Severo: IM/IV: 50-100 mcg/dosis, si necesario cada 1-2 horas Infusión IV: 15-150 mcg/h (0.3-3 mcg/kg/h). Se requiere monitorización estricta Analgesia/anestesia neuroeje -Analgesia/anestesia epidural Bolus: 50-100 mcg (1-2 mcg/kg) diluído en 10 ml SF o con anestésico local Infusión: 10-60 mcg/h (0.2-0.7 mcg/kg/h) -Anestesia espinal: Bolus de 5-20 mcg (0.1-0.4 mcg/kg) con o sin anestésico local Anestesia locorreginal -ALR Perivenosa: Añadir 50 mcg de fentanilo (1 mcg/kg) al anestésico local -Bloqueo del plexo braquial: Añadir 50100 mcg (1-2 mcg/kg) de fentanilo a 40 ml de anestésico local Diurético IM, IV lenta: 5-40 mg VO: 20-160 mg diarios Edema agudo de pulmón 40-80 mg IV. Insuficiencia renal aguda Perfusión contínua comenzando por una dosis de 4-5 mg/h, que puede aumentarse progresivamente, hasta 1000 mg/día o más. No se deben 0.5 a 1 hora Inicio de efectos a los 10 min, maximo efecto a los 30 minutosdu IM, IV lenta VO 80% renal. boca, insomnio, disnea, sudoración, visión anormal, depresión respiratoria, anorexia, alucinación, vértigos. Transdérmico: reacciones en lugar de aplic. (eritema, picor, vesículas). años con p.c. < 50 kg. Administración con IMAO o en 2 sem tras interrumpirlos. Pacientes con grave deterioro del SNC. Transmucoso (Actiq): manejo de la exacerbación del dolor de origen neoplásico. incrementar los niveles/efectos del alfentanilo. Aumenta niveles hemáticos de urea y creatinina y niveles séricos de colesterol, triglicéridos y ác. úrico. Disminuye tolerancia a la glucosa. Reducción de presión arterial, a veces pronunciada. Hipersensibilidad a furosemida o sulfonamidas. Hipovolemia o deshidratación. I. R. anúrica. Hipopotasemia o hiponatremia graves. Estado precomatoso y comatoso asociado a Diurético. Edema agudo de pulmón. Insuficiencia renal aguda. Oliguria perioperatoria. Hiercalcemia asociada a enfermedades neoplásicas. Acitis y cirrosis hepática. Vía IV, con hidrato de cloral: hipertensión, taquicardia, náuseas. Efecto disminuido por: sucralfato, AINE, salicilatos, fenitoína; probenecid, metotrexato y otros fármacos con secreción tubular renal significativa. Potencia ototoxicidad de: aminoglucósidos, cisplatino y superar los 6 g/día. Descartar previamente otros factores tratables. Oliguria postoperatoria Bolos de 20-40 mg IV. Hipercalcemia asociada a enfermedades neoplásicas. Administrar 80-100 mg por vía IV asociado a infusión de suero salino. Ascitis En combinación con espironolactona y amiloride. La dosis son de 40 mg por la mañana por vía oral. Niños IV lenta: 0.1-1.0 mg/kg. VO: 1-2 mg/kg día. Dosis 0,5 a 1 mg por kg ev Dosis total 2 mg kg racion 6 horas aprox. 5 min 24. Glucagón Hiperglucemiante. Envase conteniendo 1 frasco-ampolla y ampolla con diluyente de 1 ml. - Tto. de reacciones hipoglucémicas graves en diabéticos que reciben insulina: ads. y niños de peso > 25 kg o de 6-8 años: 1 mg, niños < 25 kg o de 6-8 años: 0,5 mg, por vía SC o IM. Si el paciente responde (normalmente en 10 min) administrar carbohidratos vía oral para restaurar el glucógeno hepático y evitar recaída; si no responde en 10 min administrar glucosa IV. - Inhibidor de motilidad en exámenes del tracto gastrointestinal, TC, rastreo por RMN y ASD: 0,2-2 mg, dependiendo de técnica diagnóstica y vía: IV o IM. Tras finalizar se pueden administrar hidratos de carbono vía oral, si es compatible con el procedimiento diagnóstico aplicado. 25. Gluconato De Calcio Aporte de calcio y vitamina D3. Aumenta la fuerza de contracción del músculo cardiaco, Actua sobre la rvs Ampollas 10% / 10 mL Equivale a 4,6 mequ de calcio 1 g/10 ml, solución oral solución inyectable Adultos: Según el grado de urgencia: - empezar con 100 a 200 mg de calcio elemento (1 a 2 ampollas) por vía IV lenta (10 a 15 minutos); - y luego (o empezar directamente con) 1 a 2 mg de calcio elemento/ kg/ hora en infusión. Niños y lactantes: - En general: 50 mg de calcio elemento/ kg/ 24 horas (en torno a ½ ampolla/ kg/ 24 horas) en infusión. - En caso de urgencia extrema: 5 mg de calcio elemento/ Alteraciones electrolíticas (aumenta excreción de Na, Cl, K, Ca y Mg). Hipovolemia y deshidratación; hemoconcentración. encefalopatía hepática. Lactancia. SC IM IV. Renal. Dolor abdominal, náuseas, vómitos, hipoglucemia o repetición de una hipoglucemia. Hipersensible al principio activo - Si es alérgico a la lactosa - Si tiene un tumor de la glándula adrenal feocromocitoma. A veces se usa glucagón inyectable en los casos de choque insulínico. La inyección de glucagón ayuda a elevar el nivel de glucosa en la sangre. Las células reaccionan usando la insulina adicional para producir más energía de la cantidad de glucosa en la sangre. El glucagón también se usa para realizar exámenes de diagnóstico en el estómago y en otros órganos del sistema digestivo IV lenta. Oral. Solucion inyectable: renal. Solucion inyectabble: - Solucion inyectable: Solucion inyectable: Tratamiento de urgencia con calcio: - hipocalcemia, - tetania hipocalcémica, - raquitismo hipocalcémico: el calcio inyectable puede utilizarse en infusión durante la fase inicial de tratamiento, en asociación con el tratamiento con vitamina D específico. Solucion oral: sudor secreciond igestiva. El calcio urinario depende de la filtración glomerular y de la tasa de reabsorció Trastornos vasculares En caso de infusión prolongada, existe el riesgo de calcificaciones vasculares subcutáneas o viscerales. -Trastornos de la piel y del tejido subcutáneo Riesgo de necrosis tisular en caso de extravasación. Solucion oral: - Trastornos digestivos como estreñimiento, - hipercalcemia, hipercalciuria, - en asociación con los digitálicos Solucion oral: - Hipersensibilidad a uno de los componentes. - Hipercalcemia, hipercalciuria, litiasis cálcica, calcificaciones tisulares. - Inmovilización prolongada acompañada de hipercalcemia o Solucion oral: Carencias de calcio, otros fármacos ototóxicos. Potencia nefrotoxicidad de: antibióticos nefrotóxicos, cisplatino. Disminuye efecto de: antidiabéticos, simpaticomiméticos con efecto hipertensor. Aumenta efecto de: relajantes musculares tipo curare, teofilina, antihipertensores (suspender furosemida 3 días antes de administrar un IECA). Aumenta toxicidad de: litio, digitálicos, fármacos que prolongan intervalo QT. Riesgo de hipopotasemia con: corticosteroides, carbenoxolona, regaliz, laxantes. Acción antagónica con: insulina. Aumenta efecto anticoagulante de: warfarina. Efecto disminuido por: indometacina. Solucion inyectable: Diuréticos tiazídicos: Riesgo de hipercalcemia por la disminución de la eliminación urinaria del calcio. La asociación con las formas minerales del fósforo que comportan precipitación en el medio está contraindicada. Sólo se permiten las asociaciones en las que el fósforo está unido a un anión orgánico. Solucion oral: Especialmente en caso de asociación con la vitamina D. RESERVADO A NIÑOS MENORES DE 6 AÑOS. Vía oral. 2 a 3 ampollas de 10 ml por día. 26. Haemaccel O Gelafundin Sustituto del plasma; Reemplazante plasmático coloidal. Haemaccel: Caja con frasco de plástico con 500 ml con y sin equipo para su administración. Haaemaccel: Para adultos sanos se consideran apropiados los siguientes volúmenes: Gelafundin: Frasco con 500 ml. Choque por déficit de volumen: Hasta 2,000 ml. En caso de urgencias: Volumen según necesidad. En muchos casos, es apropiada una velocidad de infusión de 500 ml/h. En caso de urgencias, puede infundirse más rápidamente (por ejemplo 500 ml en 5 a 15 minutos). Si se infunde bajo presión, expulsar el aire antes de la infusión En caso de pérdida de sangre o de plasma: 500 a 1,500 ml. Gelafundin: Sangrado menor (transoperatorio): 500-1000ml. En 1-3 rs. Riesgo vital: 500ml en 5 min. Mediante infusión a chorro bajo presion con adms. Adicionales dependiendo del deficit choque hipovolemico 10001500ml en 24 hrs. Perdida de >25% del vol. Sanguineo total sangre o componentes sanguineos adicionales. Veloc. De goteo: 120-180 gotas /min. 8 horas IV n tubular del calcio. flatulencia, náuseas. - Hipercalciuria, hipercalcemia (en caso de tratamiento prolongado a dosis altas). hipercalciuria: el tratamiento cálcico sólo debe administrarse al recuperarse la movilidad. especialmente en período de crecimiento. Renal Haemaccel: urticaria o pápulas, hipotensión, taquicardia, bradicardia, náuseas/vómito, disnea, aumento de la temperatura y/o escalofríos. Haemaccel: : Hipersensibilidad a los componentes de la fórmula. Reacciones anafilácticas/anafilactoid es preexistentes. Todas las circunstancias en las que un aumento del volumen intravascular y sus consecuencia o un aumento del volumen del líquido intersticial, o la hemodilución de los componentes sanguíneos. Pacientes con riesgo elevado de liberación de histamina. Haemaccel: Choque hipovolémico. Pérdida de sangre y plasma (por ejemplo, debida a traumas, quemaduras, donación sanguínea autóloga preoperatoria o donación de plasma). Llenado de máquina cardiopulmonar. Vehículo para diferentes medicamentos. Gelafundin: eritema, urticaria transitoria, hipotensión arterial, taquicardia, bradicardia, náuseas, vómitos, disnea, elevación de la temperatura y escalofríos. Gelafundin: hipersensibilidad a la gelatina, en pacientes con infarto al miocardio reciente, insuficiencia cardiaca congestiva, choque normovolémico, deshidratación, oliguria o anuria. Se contraindica en forma relativa en los siguientes Gelafundin: Choque hipovolémico por hemorragia o pérdida de plasma debido a trauma, quemaduras, donación autóloga preoperatoria o donación de plasma, sepsis o pancreatitis. Circulación extracorpórea (para el llenado del aparato corazón-pulmón, hemodiálisis). Como profiláctico de la posible hipotensión después de la administración de la anestesia subaracnoidea o epidural. _ Diuréticos tiazídicos: riesgo de hipercalcemia por la disminución de la eliminación urinaria del calcio. _ Ciclinas: disminución de la absorción digestiva de las ciclinas. La administración de las sales de calcio y las ciclinas debe estar separada temporalmente (más de 2 horas, si es posible). _ Digitálicos: riesgo de trastornos del ritmo cardíaco. Supervisión clínica y, si procede, control del ECG y de la calcemia. _ Bifosfonatos: riesgo de disminución de la absorción digestiva de los bifosfonatos. La administración de las sales de calcio y las ciclinas debe estar separada temporalmente (más de 2 hrs, si es posible). Haemaccel: glucósidos cardiacos, se recomienda tener en cuenta el efecto sinérgico. Reacciones inducidas por histamina como resultado del efecto acumulativo de algunos fármacos que liberan histamina (por ejemplo, anestésicos, relajantes musculares, analgésicos, bloqueadores ganglionares y fármacos anticolinérgicos). Sangre citrada, se recomienda seleccionar el acceso venoso separado, para prevenir la presencia de reacciones adversas que provengan de la recalcificación de la sangre citrada, debido al contenido de iones de calcio de medicamentos. Gelafundin: La efectividad de la fenoximetilpenicilina contra el Staphylococcus aureus se reduce cuando se administra simultáneamente gelatina. La sangre citrada (conservada) no debe ser mezclada físicamente Se ha comprobado la Correspondientes a: 360-540 ml/hr. O más en situaciones especiales. 27. Haloperidol Antipsicótico. AMPOLLAS 5 mg. IV. / IM.en 1 ml COPRIMIDOS 10 mg. SOL. GOTAS 2 mg. / ml. Oral: Ads.: -inicial: 0,5-2mg. 2-3/dia. -mantenimiento: 1-15mg/dia. 2-3/dia. 12 a 36 horas Oral IM IV Renal y biliar (orina, bilis y heces). Discinesia precoz con tortícolis espasmódica, crisis oculógira, espasmos de músculos de masticación; pseudoparkinsonismo, discinesia tardía, SNM, depresión, sedación, agitación, somnolencia, insomnio, cefalea, confusión, vértigo, crisis de gran mal (epilépticos), exacerbación de síntomas psicóticos, náusea, vómitos, pérdida del apetito, hiperprolactinemia. Bemiparin a: >5 hrs SC IM Oral Renal Bemiparina: Hemorragia, trombocitopenia, hematomas y necrosis cutánea en el lugar de iny. Osteoporosis en tto. prolongado. Reacciones alérgicas. Elevación de enzimas hepáticas. Niños (0,05mg/kg/dia) >5años: 0,5mg. <5años: 0,25mg. 2/dia. Parenteral: Ads.: 5-10mg IV o IM 1-2/dia. 28. Heparina De Bajo Peso Molecular agente antitrombótico Bemiparina: Jeringas de: 10000 UI (0,4ml) 7500 UI (0,3 ml) 5000 UI (0,2 ml) 3500 UI (0,2 ml) 2500 UI (0,2 ml) Dalteparina: Jeringas de: 2500 UI/0,2 ml 5000 UI/0,2 ml. 75000 UI/0,3 ml. 10000 UI/0,4 ml. 12500 UI/0,5 ml. 15000 UI/0,6 ml. 18000 UI/0,72 ml. Ampollas de 10000 UI/1 ml. Desidurina: Viales 15 mg. Bemiparina: Cirugía general, y riesgo moderado: 2.500 UI/24 h, SC. Cirugía ortopédica, y alto riesgo: 3.500 UI/24 h, SC. - Prevención secundaria de recurrencia de tromboembolismo venoso en pacientes con trombosis venosa profunda y factores de riesgo transitorios: 3.500 UI/24 h, máx. 3 meses. - Prevención de la coagulación en el circuito de circulación extracorpórea durante hemodiálisis < 4 h, en pacientes sin riesgo hemorrágico: una dosis en bolus en la línea arterial del circuito de diálisis al comienzo de la sesión; pacientes < 60 kg, 2.500 UI y > 60 kg, 3.500 UI. Tto. de la trombosis venosa profunda establecida, con o sin embolismo pulmonar: 115 UI/kg/24 h, SC, 5-9 días. Dalteparina: Inyectar en la cintura abdominal antero y postero-lateral, alternado el lado. Dalteparin a: 5,7 ± 2,0 hrs Enoxapari na: 4-5 hrs Lepirudina : 0,8 a 1,7 horas Dalteparina: Trombocitopenia reversible no inmune; elevación transitoria de transaminasas hepáticas; dolor y hematomas en el lugar de administración; alopecia. Desidurina: casos: Aumento súbito de la presión sanguínea. Várices esofágicas. Edema pulmonar. Diátesis hemorrágica. Pacientes con riesgo o antecedentes de liberación de histamina. Antecedentes de hipersensibilidad, depresión profunda del SNC o coma. Bemiparina: Hipersensibilidad a bemiparina, heparina o sustancias de origen porcino. Antecedentes de trombocitopenia inducida por heparina (TIH). Hemorragia activa o incremento del riesgo de sangrado debido a alteraciones de la hemostasia. Trastorno grave de la función hepática o pancreática. Daños o intervenciones quirúrgicas en el SNC, ojos y oídos. CID atribuible a TIH. Endocarditis bacteriana aguda y endocarditis lenta. Lesiones orgánicas incompatibilidad de con: petidina, ceftazidima, anfotericina B, bencilpenicilina sódica, metilprednisolona e imipenem/cilastatina. Esquizofrenia crónica sin respuesta a otros antipsicóticos, preferiblemente en pacientes < 40 años; tto. de ataque de psicosis agudas; tto. sintomático coadyuvante en ansiedad grave en caso de ineficacia de terapias habituales; agitación psicomotriz de cualquier etiología; vómitos de origen central o periférico (quimioterapia o radioterapia), hipo persistente; premedicación y cocktails anestésicos. Bemiparina: - Prevención de la enf. tromboembólica en pacientes sometidos a cirugía general y ortopédica y en pacientes no quirúrgicos con riesgo elevado o moderado. Dalteparina: Tratamiento de la trombosis venosa profunda. Prevención de los coágulos del sistema extracorpóreo durante la hemodiálisis y hemofiltración en los enfermos con insuficiencia renal crónica. Profilaxis de la enfermedad tromboembólica en cirugía. Tratamiento de la angina inestable e infarto de miocardio sin onda Q. Somnolencia o sedación por depresión del SNC con: alcohol, hipnóticos, sedantes, analgésicos potentes. Riesgo de depresión respiratoria con: morfinomiméticos, barbitúricos. No asociar a: analgésicos, antitusígenos morfínicos, antihistamínicos H1, barbitúricos, benzodiazepinas y otros tranquilizantes, clonidina y derivados. Antagoniza efectos de: adrenalina y otros simpaticomiméticos, guanetidina. Aumenta efecto de antihipertensivos (excepto guanetidina), riesgo de hipotensión ortostática. Puede aumentar efecto sobre SNC de: metil-dopa. Antagonismo recíproco con: levodopa. Bemiparina: Riesgo aumentado de hemorragias con: antagonistas de vit. H, AAS, salicilatos, AINE, ticlopidina, clopidogrel, dextrano, glucocorticoides sistémicos y antiagregantes plaquetarios. Eficacia disminuida por: nitroglicerina IV. Riesgo de hipercaliemia con: fármacos que aumentan potasio sérico. Monitorizar potasio. Dalteparina: Efecto potenciado por: fármacos que actúan sobre la hemostasia (AAS, AINE, antagonistas de vit. K y dextrano). Desirudina: No asociar con: heparinas y dextranos. Riesgo de hemorragia con: anticoagulantes, Enoxaparina: Preparados con concentración de 100 UI/ml. - Conservación: Mantener a temperatura ambiente. Lepirudina: Viales de 50 mg. - Bolo: diluir un vial de 50 en 10 ml de SF o glucosa al 5%. - Perfusión: diluir 2 viales (100 mg) en 50 ml. Cambiar la jeringa cada 12 hrs. -Profilaxis de tromboembolismo Cirugía general (riesgo moderado): 2500 UI 2-4 hrs antes de la intervención. En adelante, la misma dosis cada 24 hrs, manteniéndola durante el periodo de riesgo o, al menos, hasta la deambulación. -Cirugía ortopédica y oncológica (riesgo alto): 2500 UI 2-4 hrs antes de la intervención y 12 hrs después de finalizada ésta. En adelante, 5000 UI/ 24 hrs o 2500 UI/ 12 hrs durante el periodo de riesgo o, al menos, hasta la deambulación, con un mínimo de 7-10 días. -Tratamiento de trombosis venosa profunda con o sin embolia pulmonar. 200 UI/kg/día en dosis única, con un máximo de 18000 UI. Si se precisa una dosis mayor, hay riesgo de sangrado o es necesario monitorizar la actividad anti-Xa, emplear 100 UI/kg/12h. Los niveles de anti-Xa recomendados obtenidos a las 3-4 hrs postadministración deben estar entre 0,5-1 UI/ml. Suele iniciarse simultáneamente una terapia anticoagulante oral. -Angina inestable o IAM no Q La dosis no está establecida. Se han utilizado 120 UI/kg (máximo 10000 UI) cada 12 h hasta la estabilización clínica (generalmente 6-8 días), asociada a AAS a dosis antiagregantes. Desidurina: SC: 15 mg/12 h, 9-12 días. Administrar 1ª iny. 5-15 min antes de la intervención (o en caso de anestesia regional, después de la administración de ésta). Enoxaparina: Administrar por vía SC en la cintura abdominal, en la región antero-lateral o postero-lateral, alternando el lado. -Profilaxis en cirugía 40 mg SC 12 hrs antes de la intervención. Después, 40 mg/24 h durante un mínimo de 7-10 días. Mantener mientras dure el riesgo o al menos hasta la deambulación. -Profilaxis en el paciente no quirúrgico con riesgo de trombosis 40 mg/24h. -Tratamiento de la trombosis venosa Hemorragias. Anemia. Reacciones alérgicas. Hipotensión, tromboflebitis profunda. Náuseas. Fiebre, quiste en el lugar de iny., hematomas, edema en piernas, dolor. Enoxaparina: Hemorragia, trombocitopenia, irritación local moderada, dolor y hematoma así como equimosis en el punto de inyec. Osteoporosis en tto. prolongado. Reacciones alérgicas. Elevación de enzimas hepáticas. Lepirudina: Hemorragias, reacciones alérgicas. susceptibles de sangrar (p. ej., úlcera péptica activa, ACV hemorrágico, aneurismas o neoplasias cerebrales). Anestesia regional, cuando la heparina se usa como tto. (no como profilaxis). Dalteparina: Hipersensibilidad a dalteparina. Ulcera gastroduodenal aguda y hemorragia cerebral. Alteraciones graves de la coagulación. Endocarditis séptica. Traumatismos y cirugía del SNC, ojos y oídos. Trombopenia en pacientes con un resultado positivo en la prueba de agreagación in vitro en presencia de dalteparina sódica. Desidurina: Hipersensibilidad a hirudinas. Hemorragia activa y/o alteraciones de la coagulación irreversibles. Alteraciones hepáticas y renales graves. Embarazo. HTA severa no controlada. Endocarditis bacteriana subaguda. Enoxaparina: Hipersensibilidad a enoxaparina sódica, heparina o sus derivados incluyendo otras HBPM. Sangrado mayor activo y situaciones de alto riesgo de hemorragia incontrolable, incluyendo el accidente cerebrovascular hemorrágico reciente. Desirudina: Prevención de trombosis venosa profunda en pacientes sometidos a cirugía electiva de prótesis de cadera o rodilla. Enoxaparina: Profilaxis de la trombosis venosa en pacientes quirúrgicos sometidos a cirugía ortopédica o cirugía general y en pacientes no quirúrgicos inmovilizados, cuya situación pueda definirse como de riesgo moderado o elevado. Prevención de la coagulación en el circuito de circulación extracorpórea en la hemodiálisis. Tratamiento de la trombosis venosa profunda establecida (con o sin embolia pulmonar). Tratamiento de angina inestable e infarto de miocardio sin onda Q, administrada conjuntamente con aspirina. Lepirudina: Anticoagulación en ads. Con trombocitopenia inducida por heparina tipo II y enf. tromboembólica que requiere tto. antitrombótico parenteral antiagregantes plaquetarios. Enoxaparina: No asociar, salvo indicación estricta, por riesgo aumentado de hemorragias, con: AAS, otros salicilatos, AINE (vía sistémica), anticoagulantes orales, trombolíticos, glucocorticoides (vía sistémica), ticlopidina, dipiridamol, sulfinpirazona, dextrano 40 (vía parenteral), clopidogrel, antagonistas IIa/IIIa. Lepirudina: Riesgo aumentado de hemorragias con: trombolíticos, derivados cumarínicos y fármacos que afecten a la función plaquetaria. profunda 1 mg/kg/12h (o 1,5 mg/kg/24h) durante 10 días. En pctes con alteraciones tromboembólicas complicadas, se recomienda 1 mg/kg/12h. Iniciar simultaneamente, o lo antes posible, una anticoagulación oral y continuar con enoxaparina hasta obtener un INR de 2-3. -Angina inestable o IAM no Q 1mg/kg/12h hasta la estabilización clínica (generalmente 2-8 días), asociada con AAS a dosis antiagregantes. -Uso en hemodiálisis 1mg/kg. En pctes con alto riesgo de hemorragia la dosis debe reducirse a 0,5 mg/kg para el acceso vascular doble o a 0,75 mg/kg para el acceso vascular simple. El efecto de ésta dosis generalmente es suficiente para 4 hrs de sesión. 29. Heparina Anticoagulante. Jeringas de 5000 UI/0,2 ml. 7500 UI/0,2 ml. 25000 UI/1 ml. Viales de 5000 UI/5 ml Lepirudina: Ads., inicial: 0,4 mg/kg en bolo IV + 0,15 mg/kg/h en perfus. IV continua durante 2-10 días. Dosis máx.: la correspondiente a un p.c de 110 kg. Ajustar dosis para una prolongación del TTPA de 1,5-3 veces valor normal (utilizando Actin FS o Neothromtin como reactivos) o para una prolongación del TTPA máx. de 2,5 veces valor normal (con otros reactivos). - Cambio a anticoagulantes cumarínicos (orales): el nº de plaquetas debe estar normalizado; iniciar con la dosis de mantenimiento calculada, sin dosis de carga; el fármaco parenteral puede suspenderse cuando el INR se estabilice dentro del rango deseado. - Dosis en I.R.: bolo IV de 0,2 mg/kg y reducir velocidad de perfus. al 50% de la velocidad normal si Clcr = 45-60 ml/min, al 30 % de velocidad normal si Clcr = 30-44 ml/min, o al 15 % si Clcr = 15-29 ml/min; si es < 15 ml/min suspender perfus. Trombosis venosa profunda, tromboembolismo pulmonar, IAM y tras terapia trombolítica Heparina sódica IV durante 5-7 días seguida de anticoagulantes orales (con una fase de superposición de 3-5 días). En caso de tromboembolismo Lepirudina: Hipersensibilidad a hirudinas. Embarazo. Lactancia. Hemorragia activa o reciente. Riesgo aumentado de hemorragia, p. ej., punción reciente de grandes vasos, biopsia; anomalía de vasos u órganos; ACV, ictus o cirugía intracerebral reciente; HTA no controlada; endocarditis bacteriana; I.R. avanzada; diátesis hemorrágica, cirugía mayor reciente; úlcera péptica activa reciente; edad > 65 años. 1-3 horas IV SC profunda Hepática Renal Hemorragias en cualquier órgano. Elevación de AST, ALT y gamma-GT. Hipersensibilidad. Osteoporosis y alopecia en tto. prolongado. Hipersensibilidad. Hemorragia activa o incremento del riesgo hemorrágico. Trombocitopenia inducida por heparina o antecedentes. Profilaxis y tratamiento de trombosis venosa profunda, tromboembolismo pulmonar, y trombosis intracardíaca. Fibrilacion auricular con Efecto potenciado por: anticoagulantes orales, AAS, dipiridamol, fibrinolíticos, AINE, altas dosis de penicilina y cefamandol, cefoperazona, algunos medios de contraste, asparaginasa, epoprostenol, (1%). 25000 UI/5 ml (5%). Conservación: Temperatura ambiente (1530°), evitar el exceso de calor. Diluciones habituales: 25000 UI en 250 ml de suero fisiologico o glucosa al 5% (100 UI/ml) pulmonar masivo y trombosis iliofemoral, la duración de la terapia se podría prolongar a 10 días. Pauta habitual: bolo IV inicial de 5000 UI más perfusión continua de 1000 UI/h, o bolos de 4000 UI/4h. Ajustar diariamente la dosis de acuerdo al TTPA, que deberá estar entre 2-2,5 veces el control. En el tromboembolismo pulmonar, angina inestable o IAM no Q también pueden emplearse HBPM. IAM En IAM la dosis se puede ajustar por peso: bolo de 60 UI/kg (max 4000 UI), más perfusión continua a 12 UI/kg/h (max 1000 UI/h), para conseguir un TTPA entre 1,5-2 veces el control; mantener 48 horas, aunque puede prolongarse en pacientes con alto riesgo de trombosis venosa profunda o tromboembolismo pulmonar. En angina inestable Bolo de 75 UI/kg más perfusión a 1250 UI/h, para un APTT entre 1,5-2 el control; mantener al menos 48 horas. Circulación extracorpórea 350-450 UI/kg, mantener un tiempo de coagulación activado de 400-480 segundos Trombosis venosa profunda no complicada HBPM en dosis única o doble diaria. Comenzar la anticoagulación oral al día siguiente y mantener simultáneamente más de 4-5 días hasta obtener un INR adecuado. Niños Bolo de 50 UI/kg más una perfusión de 10-25 UI/kg/h ó 100 UI/kg cada 4 horas, para obtener un TTPA de 1,52,5 veces el control. Heparinización de vía venosa central Adultos y niños > 10 kg: emplear un volumen de heparina similar al volumen del catéter a concentración de 100 UI/ml (normalmente 2,5-5 ml). Niños < 10 kg: concentración de 10 U/ml. Heparinización de vías en nutrición parenteral. Adultos y niños > 10 kg: concentración final de 1U/ml. Intervenciones quirúrgicas recientes en SNC, ojos u oídos. Lesiones orgánicas susceptibles de sangrar (p. ej., úlcera péptica activa, aneurismas, ACV o neoplasias cerebrales). Anestesia regional, cuando la heparina se usa como tto. (no como profilaxis). embolización. Infarto agudo de miocardio, angor inestable. Trombosis arterial periférica aguda. Casos seleccionados de coagulación intravascular diseminada. Anticoagulacion durante la circulación extracorpórea. corticoides y dextrano; alprostadil. Efecto disminuido por: epoetina, nitroglicerina. Riesgo de hipercaliemia con: fármacos que incrementan potasio sérico. Aumenta el efecto de: antidiabéticos orales, clordiazepóxido, diazepam, oxazepam, propranolol. 30. Hidralazina Antihipertensivo. Solución inyectable: 20mg/20ml caja con 5 ampollas. Comprimidos: 50 mg. Envase con 20 comp.. 31. Hidrocortisona Corticoide Viales de 100 mg Viales de 500 mg Viales de 1 g Comprimidos de 20 mg Niños < 10 kg: 0,5 UI/ml. Heparinización de vías arteriales Concentración final de 1 UI/ml (0,5-2 UI/ml). - Oral: ICC refractaria al tto. convencional de diuréticos o digitálicos, HTA: iniciar 12,5 mg bid-quid 2-4 días, aumentar 1ª semana a 25 mg quid y a 50 mg quid a partir 2ª semana y sucesivas. Mantenimiento: ajustar dosis a nivel efectivo más bajo. - IM, IV: HTA severa, cuando no sea posible vía oral o se precise urgentemente reducirla; ads.: 10-40 mg IM, IV lenta o perfus. intermitente, repetir si es necesario. Preeclampsia y eclampsia, ads.: IV iniciar con 5 mg seguidos con 5-10 mg cada 20-30 min. Niños: 1,7-3,5 mg/kg/día o 50-100 mg/m 2 /día en 4-6 dosis. Dosis individualizada en función de la gravedad y respuesta. - Oral: 20-240 mg/día en varias tomas, según enfermedad. Tto. reemplazo en insuf. suprarrenal: 30 mg/día en 2 dosis. - IV, IM: ads.:100-200 mg/día dividido en varias dosis, pudiendo aumentarse en situación aguda de urgencia hasta 50-100 mg/kg, máx. 6 g/día. - Intraarticular y tejidos blandos: articulación grande: 25 mg, pequeña:10 mg; bursas serosas incluido hallux valgus: 25-37 mg; vainas tendinosas: 5-12,5 mg; inflitración tejidos blandos: 25-50 mg; gangliones: 12,5-25 mg. Niños: IV, IM o intraraticular: dosis proporcionales. 1-4 hrs. Oral IM IV Renal Cefalea, palpitaciones, taquicardia, anorexia, náuseas, vómitos, diarrea, angina de pecho. angina pectoris, palpitaciones, taquicardia sinusal, anorexia, náusea/vómitos y diarrea. Hipersensibilidad, taquicardia, enf. arterial coronaria, enf. reumática de válvula mitral. ICC HTA Preeclampsia y eclampsia insuficiencia renal hipertensión pulmonar Precaución con IMAO o antidepresivos tricíclicos. Por vía parenteral precaución con diazóxido vigilar por descenso excesivo de la presión. 8-12 horas Oral IV IM Renal En tto. prolongado, parenteral: leucitosis; aumento presión intracraneal con papiledema en niños, agravamiento de epilepsia; aumento de PIO, glaucoma, papiledema, cataratas subcapsulares posteriores, adelgazamiento corneal o escleral, exacerbación de infección ocular viral o fúngica; dispepsia, ulcus péptico con perforación y hemorragia, pancreatitis aguda, candidiasis; alteraciones hidroelectrolíticas; alteración en cicatrización de heridas, atrofia cutánea, hematomas, telangictasias, estrías, acné, enrojecimiento y prurito; osteoporosis, fracturas vertebrales y de huesos largos, osteonecrosis avascular, roturas tendinosas, Hipersensibilidad, úlcera péptica, tuberculosis activa, herpes simplex ocular, herpes zoster, varicela, infecciones micóticas sistémicas y en período pre y postvacunal. Además parenteral: inestabilidad emocional o tendencias psicóticas, glaucoma de ángulo cerrado o abierto, queratitis herpética, linfadenopatía consecutiva a BCG, infección por amebas, poliomielitis. - Oral: terapia de reemplazo en insuf. adrenocortical primaria o secundaria. Hiperplasia adrenal congénita. Artritis reumatoide, juvenil y psoriásica; espondilitis anquilosante; polimialgia reumática; fiebre reumática aguda; lupus eritematoso sistémico; dermatomiositis grave; periarteritis nudosa; arteritis craneal; granulomatosis de Wegener; esclerodermia; dermatomiositis. Eczema alérgico, pénfigo penfigoide bulloso, dermatitis exfoliativas y por contacto, eritema severo multiforme, eritema nudoso, psoriasis grave. Rinitis alérgica, asma bronquial. Sarcoidosis, alveolitis alérgica extrínseca, neumonía intersticial descamativa. Queratitis, coroiditis, coriorretinitis, iritis e iridociclitis. Trombocitopenia, anemia Efecto disminuido por: rifampicina, rifabutina, carbamazepina, fenobarbital, fenitoína, efedrina, aminoglutetimida. Antagoniza efecto de: hipoglucemiantes, antihipertensivos, diuréticos. Aumenta efecto de: acetazolamida, diuréticos de asa, carbenoxolona, anticoagulantes cumarínicos. Aumenta riesgo de úlceras gastrointestinales con: AINE. Prolongación del efecto relajante con: relajantes musculares no despolarizantes. Disminuye niveles séricos de: salicilatos; iodo ligado a proteínas y de tiroxina, así como la captación del 131 I. Efecto aumentado por: estrógenos. Potencia arritmia asociada a hipocaliemia con: digitálicos. Reduce efecto de: anticolinesterásicos. Disminuye la respuesta inmunológica a: vacunas y toxoides. 32. Insulina Hipoglucemiante Insulina humana soluble e Insulina humana isofana (NPH): Frasco 10 ml (1.000 UI) para administración con jeringa. Penfill 3 ml (300 UI) para administración con Novopen. Insulina humana bifásica premezclada: Frasco 10 ml (1000 UI) para administración con jeringa. Penfill 3 ml (300 UI) para administración con jeringa. Insulina aspartato: Caja x 5 Penfill 3 ml (300 UI) para administración La insulina regular inyectable en la concentración de 40 a 100 unidades es el único tipo de insulina adecuado para la administración IV. La administración de insulina debe disminuir cuando la concentración de glucosa en plasma alcance los 250mg/dl. No se recomienda una dosis IV única elevada de la insulina regular debido a la corta vida media de la insulina en sangre. INSULINA REGULAR/INSULINA CINC CRISTALIZADA. INSULINA HUMANA. Dosis para adultos en la hiperglucemia diabética: por vía subcutánea, según dosis estipulada por el médico, 15 a 30 minutos antes de las comidas hasta 3 o 4 veces al día. Cetoacidosis diabética: por vía IV 0,1 unidad por kg/hora en infusión continua. INSULINA ISOFANA (NPH), INSULINA HUMANA ISOFANA: dosis para adultos: por vía subcutánea, una vez al día, 30 a 60 minutos antes del desayuno. Puede ser necesaria una dosis adicional 30 minutos antes de una comida o al acostarse. INSULINA CINC (INSULINA 3-5 minutos SC IV Intranasal Intraperito neal IM Renal miopatía terminal; supresión eje hipotalámico-hipofisosuprarrenal, retraso crecimiento en niños, facies cushingoidea; ganancia de peso, tolerancia alterada a hidratos de C, aumento apetito; aumento de susceptibilidad y gravedad de infecciones, infecciones oportunistas, recurrencia de tuberculosis activa; tromboembolismo. HTA; parestesias (IV), hipersensibilidad; irregularidades menstruales y amenorrea; euforia, dependencia psicológica, depresión, insomnio, agravamiento de esquizofrenia. Es importante que el paciente conozca los síntomas de hiperglucemia, cetosis y cetoacidosis (somnolencia, sequedad de boca, poliuria, anorexia, náuseas o vómitos, sed, taquipnea) y los de hipoglucemia (ansiedad, visión borrosa, escalofríos, sudor frío, confusión, cefaleas, nerviosismo, taquicardia, cansancio o debilidad no habituales). hemolítica, tto. paliativo de leucemias y linfomas. Colitis ulcerosa, enf. de Crohn, hepatitis crónica. - Parenteral: exacerbaciones agudas de asma. Shock anafiláctico y reacciones de hipersensibilidad inmediata (ej., angioedema, edema laringeo). Insuficiencia suprarrenal aguda. Tto. del rechazo agudo del trasplante de órganos. Coma hipotiroideo. Vasculitis necrosante. Artritis reumatoide. Tenosinovitis y bursitis. La relación riesgobeneficio deberá evaluarse en las siguientes situaciones clínicas: fiebre alta, hipertiroidismo, infecciones severas, cetoacidosis diabética, hipotiroidismo, diarrea debida a malabsorción. Disfunción hepática o renal. Tratamiento de la diabetes mellitus dependiente de insulina o como suplemento de la producción fisiológica de insulina endógena en pacientes con diabetes mellitus no dependiente de insulina. También puede agregarse a soluciones de hiperalimentación para facilitar la utilización de glucosa en pacientes con poca tolerancia a ella. Potencian la posibilidad de hiperglucemia, por lo que es necesario ajustar la dosificación de insulina en los siguientes fármacos: corticoides, anfetaminas, diuréticos tiazídicos, estrógenos, furosemida, fenitoína, hormonas tiroideas, ACTH, danazol. Pueden potenciar el efecto hipoglucemiante de la insulina: dosis elevadas de salicilatos, inhibidores de la MAO, andrógenos, alcohol, guanetidina, hipoglucemiantes orales, analgésicos antiinflamatorios no esteroides. Los bloqueantes betaadrenérgicos pueden aumentar el riesgo de hipoglucemias o hiperglucemias. La respuesta hipoglucemiante puede disminuir por el uso simultáneo de inhibidores de la anhidrasa carbónica. con Novopen. Insulina análoga de acción bifásica: Caja 5 FlexPen. lápiz con Penfill de 3 ml incorporado (300 UI), lápiz desechable. 33. Ketoprofeno Antiinflamatorio. Antirreumático. Analgésico. Insulina análoga basal detemir: Caja 5 FlexPen. lápiz con Penfill de 3 ml incorporado (300 UI), lápiz desechable. Capsulas: 100mg. Envase con 15 capsulas. Comprimidos retard. Comprimidos LENTA), INSULINA CINC HUMANA: dosis para adultos: vía subcutánea una vez al día 30 a 60 minutos antes del desayuno. INSULINA CINC CRISTALINA (INSULINA ULTRALENTA): dosis para adultos: por vía subcutánea 30 o 60 minutos antes del desayuno. INSULINA CINC AMORFA (INSULINA SEMILENTA): dosis usual para adultos: vía subcutánea 30 a 60 minutos antes del desayuno. INSULINA CINC PROTAMINA (INSULINA PZ) por vía subcutánea: 30 a 60 minutos antes del desayuno. En todos los casos cada dosis la fijará el médico tratante, como en los niños la establecerá en función del tamaño del paciente. Ads. Oral: 50 mg/6-8 h; retard: 200 mg/día. Rectal: 100-200 mg/día. IM: 100-200 mg/día (5-15 días). Estas pautas se podrán aplicar en ttos. combinados sin superar los 200 mg/día. < a 10 horas Oral Rectal IM Renal 5.4 hrs en adultos jóvenes y + de 8 hrs en los de IV IM Oral Renal, una pequeña parte se elimina en las heces Ampolla: contiene 100 mg de Ketoprofeno. Supositorios 34. Ketorolaco Analgésico, antiinflamatorio. Ampollas de 1 ml conteniendo 10 mg y 30 mg. Comprimidos de 10 mg. Adultos Dosis única. IV (disuelto), 30 mg (0,5 mg/kg); IM, 60 mg (1 mg/kg). Dosis múltiples (duración máx del tto 5 días). IV (disuelto)/IM: 30 -Molestias gi, dolores gástricos, náuseas, vómitos, estreñimiento, diarrea, úlcera gastroduodenal, hemorragia digestiva y perforaciones intestinales. -Cefaleas, vértigos, somnolencia, parestesias convulsiones, reacciones de hipersensibilidad y shock anafiláctico, -trombocitopenia, anemia, agranulocitosis, aplasia medular, alteraciones de la función renal, I.R. aguda, nefritis intersticial, síndrome nefrótico. - Trastornos del humor, alteraciones visuales, tinnitus, elevaciones de niveles de transaminasas, hipertensión, vasodilatación, dolor de cabeza, edema, ganancia de peso, alteraciones del gusto. Irritación gastrointestinal, sangrado, ulceración y perforación, dispepsia, náusea, diarrea, Úlcera péptica activa; hipersensibilidad o historial de reacciones respiratorias al AAS u otros AINE; I.H. grave; I. R. grave; embarazo; lactancia; rectitis o antecedentes de proctorragia (rectal); niños < 15 años. Artritis reumatoide. Osteoartritis. Espondilitis anquilosante. Episodio agudo de gota. Cuadros dolorosos asociados a la inflamación: dolor dental, traumatismos, dolor postquirúrgico odontológico. Inyectable especialmente en el tto. de ataque de cuadros agudos con predominio del dolor. Aumenta riesgo ulcerogénico y hemorrágico digestivo con: otros AINE. Aumenta riesgo de hemorragia con: anticoagulantes orales, heparina (vía parenteral), ticlopidina, pentoxifilina. Potencia toxicidad de: litio, metotrexato. Reduce efecto hipotensor de: ß-bloqueantes, IECA. Incremento toxicidad de glóbulos rojos con: zidovudina. Riesgo de efectos nefrotóxicos aditivos con: ciclosporina, tacrolimús. Inhibe acción de: interferón alfa. Reduce eficacia de: gemeprost. Potencia efectos adversos de: hidantoínas y sulfonamidas. Ulcera péptica activa, sangrado activo, historia de hipersensibilidad, broncoespasmo, poliposis nasal o Dolor leve-moderado, o moderado-severo si se asocia a otros fármacos. Las administraciones IV e IM se recomienda que se Efecto potenciado por los salicilatos, disminuye la excreción de litio y metotrexato, disminuye el efecto de la furosemida, su Conservación Temperatura ambiente, proteger de la luz. 35. Labetalol Vasodilatador Betabloqueador Bloqueador de receptores alfa en arteriolas perifericas disminuye resistencia periferica comprimido contiene 100 o 200 mg ampolla contiene 100 mgampolla de 20 ml mg/6h (dosis máx 120mg/día); VO, 10-20 mg/4-6 h (dosis máx 40 mg/día). Niños (mayores de 3 años), ancianos, insuficiencia renal Dosis única. IV (disuelto), 0,25 mg/kg; IM, 0,5 mg/kg. Dosis múltiples (duración máx del tratamiento 5 días). IV (disuelto)/IM, 0,25 mg/kg/6h (dosis máx 60 mg/día); VO, 10 mg/ 4-6h (dosis máx 40mg/día). Oral. Ads.: - HTA: 100 mg/12 h incrementable en 100 mg/12 h cada 2-14 días; eficaz: 200-400 mg/12 h. Ancianos: 50 mg/12 h. - HTA embarazo: 100 mg/12 h. Incrementable a intervalos semanales en 100 mg/12 h; máx. 2.400 mg/día. - HTA coexistente con angina: después de administración IV, iniciar terapia oral con 100 mg/12 h. IV. Ads.: - HTA grave: Urgencia: iny. en embolada: 50 mg en 1 min y repetir si fuera necesario a intervalos de 5 min; máx.: 200 mg. Infus. IV emplear sol. (con ClNa y glucosa o glucosa al 5%) de 1 mg/1 ml. HTA embarazo: infus. IV: 20 mg/h, se puede duplicar cada 30 min hasta respuesta satisfactoria o hasta 160 mg/h. HTA otras causas: infus. IV: 2 mg/min hasta respuesta satisfactoria, eficaz 50-200 mg (dosis mayores en feocromocitoma). - HTA tras IAM: infus. IV:15 mg/h. Aumentar gradualmente hasta máx.:120 mg/h. - Anestesia cuando esté indicado técnica hipotensora: infus. con agentes estándar y mantener anestesia con óxido nitroso y con oxígeno con o sin halotano, dosis de labetatol: 10-20 mg IV (sin halotano, 25-30 mg) si pasados 5 min no hay hipotensión satisfactoria incrementar en 5-10 mg hasta conseguir hipotensión deseada. Niños: no se ha establecido eficacia y edad avanzada 4 horas por vía biliar. Oral IV somnolencia, cefalea, vértigos, sudoración, vértigo, retención hídrica y edema. angioedema asociado a AINES, embarazo, durante el parto y la lactancia materna. reserven para el dolor postoperatorio y en el cólico nefrítico. uso concominante con otros AINES, anticoagulantes orales, heparina o antiagregantes plaquetarios aumenta el riesgo de sangrado. Oral: dolor de cabeza; cansancio; vértigo; depresión y letargia; congestión nasal; sudoración; hipotensión postural a dosis muy altas o inicial demasiado alta o si se incrementan las dosis demasiado rápidamente; temblores; retención aguda de orina; dificultad en la micción; fracaso eyaculatorio; dolor epigástrico; náuseas y vómitos. IV: hipotensión postural, congestión nasal. Bloqueo A-V de 2º o 3 er grado, shock cardiogénico y otros estados asociados a hipotensión prolongada y grave o bradicardia grave, asma o historia de obstrucción de vías respiratorias, hipersensibilidad; control de episodios hipertensivos tras IAM, con vasoconstricción periférica (iny.). - Hipertensión leve o moderada - Hipertensión grave - Hipertensión en embarazo - Angina de pecho con hipertensión coexistente. Biodisponibilidad (oral) aumentada por: cimetidina. Lab: elevaciones falsas en orina de catecolaminas, metanefrina, normetanefrina y ác. vanililmandélico determinados por métodos fluorimétricos o fotométricos. 36. Lanexate Antagonista de las benzodiazepinas Amp 5 ml = 0,5 mg Amp 10 ml = 1 mg 37. Lidocaína Anestésico local. Antiarrítmico. - Ampollas de: 5, 10 ml al 1% (10 mg/ml). 5, 10 y 20 ml al 2% (20 mg/ml). 5, 10 ml al 5% (50 mg/ml). 1,8 ml al 2% con adrenalina (0,0125mg/ml). 1,8 y 2 ml al 2% con adrenalina (0,025mg/ml). 2 ml al 2% hiperbárica. -Cartuchos de: 1,8 ml al 2% con adrenalina (0,01 mg/ml). 1,8 ml al 2% con adrenalina (0,02 mg/ml). 1,7 g de gel periodontal con 25 mg/g de lidocaína y prilocaína. -Envase de: seguridad. Dosis total max 200 mg En anestesia. IV: 0,2 mg en 15 seg. Si no se obtiene grado deseado de consciencia en 60 seg, inyectar 0,1 mg. Repetir si es necesario cada 60 seg, máx. 1 mg. Dosis habitual: 0,30,6 mg. En UCI y en diagnóstico de inconsciencia de origen desconocido. IV: 0,3 mg. Si en 60 seg no obtiene grado deseado de consciencia, repetir, máx. 2 mg. Si reaparece somnolencia: infusión IV de 0,1-0,4 mg/h. Niños > 1 año para revertir la sedación central, IV: 0,01 mg/kg (máx. 0,2 mg) durante 15 seg. Si no se obtiene el nivel de consciencia deseado en 45 seg, repetir si es necesario, a intervalos de 60 seg, máx. 4. Máx. 0,05 mg/kg o 1 mg. Anestesia local tópica: - 0.6 – 3 mg/kg (solución al 2 – 4%) Infiltración / bloqueo nervioso periférico: - 0.5 – 5 mg/kg (solución al 0.5 – 2%) Anestesia transtraqueal: - 80 – 120 mg (2 – 3 ml de una solución al 4%) Bloqueo del nervio laríngeo superior: - 40 – 60 mg (2 – 3 ml de una solución al 2% en cada lado) Regional intravenosa (perivenosa): - extremidades superiores 200 – 250 mg (40 – 50 ml de una solución al 0.5%) - extremidades inferiores 250 – 300 mg (100 – 120 ml de una solución al 0.25%) Bloqueo del plexo braquial: - 300 – 500 mg (30 – 50 ml de una solución al 1 – 1.5%) - niños: 0.5 – 0.75 ml/kg Bloqueo del ganglio estrellado: - 10 – 20 ml de una solución al 1% (100 – 200 mg) con o sin adrenalina 1:200.000 -Caudal: - 150 – 300 mg (15 – 20 ml de una solución al 1 – 1.5%) 4-11 minutos IV por vías no renales (99%) Ataques/convulsiones, arritmias cardiacas y palpitaciones, ansiedad, miedo, ataques de angustia, síndrome de abstinencia. Hipersensibilidad; intoxicaciones mixtas con benzodiazepinas y antidepresivos tricíclicos, especialmente ante síntomas autonómicos (anticolinérgicos), neurológicos (alteraciones motoras) o cardiovasculares por intoxicación grave con tricíclicos/tetracíclicos; pacientes que hayan recibido benzodiazepinas como tto. de una enf. potencialmente mortal (p. ej. control presión intracraneal o status epilepticus). 1.5 a 2 horas - I.V. - Intratraq Infiltración - Epidural Intradural vía renal, Vía sistémica: hipotensión, bradicardia y posible paro cardiaco; espasmos generales, pérdida de conocimiento. En raquianestesia: dolor de espalda, cefalea, incontinencia fecal y/o urinaria, parestesia, parálisis de las extremidades inferiores y problemas respiratorios. Hipersensibilidad a anestésicos locales tipo amida. Neutraliza total o parcial el efecto sedante central de benzodiazepinas. Uso hospitalario: En anestesia: terminación anestesia general inducida y mantenida. Detener la sedación producida en procedimientos diagnósticos o terapéuticos cortos. Contrarrestar reacciones paradójicas. En cuidados intensivos: diagnóstico y/o tto. de una sobredosificación. Medida diagnóstica en inconsciencia de origen desconocido. Neutralización específica de efectos centrales a dosis demasiado altas. Infiltración local y subcutánea Bloqueo nervioso plexico y troncular Tratamiento de arritmias ventriculares Atenuación de la respuesta presora a la intubación (PA / PIC) Atenuación de las fasciculaciones inducidas por la succinilcolina Anestesia epidural Anestesia espinal Anestesia dental Bloquea los efectos de: benzodiazepinas en el SNC, agonistas no bendodiazepínicos (zopiclona, trizolopiridazinas y otros). Vía sistémica: Efectos secundarios aumentados por: cimetidina, propranolol, ß-bloqueantes, antiarrítmicos, fenitoína IV, mexiletina, disopiramida o procainamida. Efecto depresor del SNC aditivo con: depresores del SNC, antiepilépticos, barbitúricos, benzodiazepinas; ajustar dosis. Potencia efecto de: bloqueantes neuromusculares. Aumenta riesgo de hipotensión con: IMAO. Aumenta efectos vagales de: fentanilo, alfentanilo. Riesgo de irritación y edema con: desinfectantes con metales pesados. Precipita con: metohexital sódico, fenitoína sódica, cefazolina sódica, dacarbazina, amfotericina B. Evitar mezclar con: fármacos estables a pH ácido. 500 ml al 0,4% (4 mg/ml). 15 g de gel con 20 mg/g de lidocaína. 15 g de pomada con 50 mg/g de lidocaína. 30 ml con sol tópica al 2'5% (25 mg/ml). 50 ml con solución para aerosol de lidocaína al 10% (100 mg/ml). 60 ml con solución para aerosol de lidocaína al 25% (250 mg/ml). Ampollas al 2% de 5 y 10 ml 38. Lorazepam Benzodiacepínico. Tranquilizante menor. Ansiolítico. Deprime la actividad cortical Aumenta umbral convulsivante Comprimidos de 1 mg, 2 mg y 5 mg Grageas de 1 mg y 5 mg Ampollas de 1 ml conteniendo 4 mg. Conservación Las ampollas deben conservarse refrigeradas (2º- - niños: 0.4 - 0.7 – 1 ml/kg (nivel de anestesia L2 – T10 – T7) Epidural: - bolo: 200 – 400 mg (solución al 1 – 2%), niños 7 – 9 mg/kg - infusión: 6 – 12 ml/h (solución al 0.5% con o sin opiáceos), niños 0.2 – 0.35 ml/kg/h Espinal: - bolo 50 – 100 mg (solución al 1.5 - 5 %) con o sin glucosa al 7.5% (solución hiperbárica) Antiarrítmica: - bolo i.v. lento 1mg/kg (solución al 2%), seguido de 0.5 mg/kg cada 2 –5 minutos, hasta un máximo de 3 mg/kg/hora - infusión 1 – 4 mg/minuto de una solución al 0.1 – 0.4% (20 – 50 µg/kg/minuto) - I.M. 4 – 5 mg/kg, se puede repetir 60 – 90 minutos más tarde Nivel terapéutico: 1.5 – 6 µg/ml Atenuación de las fasciculaciones: - bolo i.v. 1.5 mg/kg (solución al 2%) 3 minutos antes de la dosis de succinilcolina. Se puede combinar con la dosis de cebado de relajante muscular no despolarizante Atenuación de la respuesta presora: - bolo i.v. 1.5 – 2 mg/kg (solución al 1 – 2%), 3 – 4 minutos antes de la laringoscopia - instilación translaríngea inmediatamente antes de la intubación de 2mg/kg (solución al 4%). La reducción de la respuesta presora a la intubación está indicada sólo en pacientes hemodinámicamente estables Ansiolítico 2-6 mg/día, repartidos en 2-3 tomas Insomnio 1-2 mg antes de acostarse Premedicación anestésica VO: 0.5-3 mg/día. Repetir la mitad de la dosis 1-2 horas antes de la intervención IV-IM: 1-4 mg (0,02-0,08 mg/kg) Dosis maxima 8 mg Antiemético VO: 1-2 mg, 2-3 veces al día IV: 0.5-1 mg (0.01-0.02 mg/kg) Dosis maxima ped 4 mg 10-20 horas VO IM IV Urinaria Los pacientes geriátricos y debilitados; los niños y los pacientes con enfermedades hepáticas son más sensibles a los efectos de las benzodiazepinas en el SNC. La administración parenteral puede ocasionar apnea, hipotensión, bradicardia o paro cardíaco. Son de incidencia más frecuente: torpeza o Está contraindicado en la miastenia gravis y el glaucoma no tratado. Evitar su uso durante el embarazo y la lactancia (potencialmente teratógenas). Ansiedad. Insomnio. Premedicación anestésica. Síndrome de abstinencia a alcohol. Tratamiento de náuseas y vómitos postoperatorios o asociados a la quimioterapia. Potencia y es potenciado por otros depresores del SNC: alcohol, butirofenonas, fenotiazinas, fluoxetina, IMAOs, barbitúricos, opiáceos, anestésicos inhalatorios. Puede aumentar los valores de glucosa en orina. 6º) y protegidas de la luz. No congelar. 39. Metamizol Analgésico. Antipirético Inhibiodor de la síntesis de prostaglandinas 40. Midazolam Hipnótico, propiedades ansiolíticas, anticonvulsivantes y miorrelajantes. Am nesia retrograda Ampollas de 5 ml conteniendo 2 g y 2,5 g Cápsulas de 500 mg y 575 mg Comprimidos de 500 mg Supositorios de 500 mg y 1g Adultos IM profunda, IV (disuelto, a pasar en unos 3 min): 1-2 g/ 6-8 h VO: 575 mg/ 6-8 h Rectal: 1 g/ 6-8 h Niños VO, IM, Rectal: 10-40 mg/Kg/6-8 h (máx 2 g/dosis y 6 g/día) IV: 40 mg/kg/ 6-8 h (máx 6 g/día) Dosis maxima 3 grs por día adulto 6-7 horas IM IV VO Rectal renal -Comprimidos de 7.5 mg Premedicación VO. Adultos: 20-40 mg (0.25-1 mg/kg). Niños: 0,25-0,5 mg/kg, máx 20 mg IM: 2,5-10 mg (0,05-0,2 mg/kg) Intranasal: 0,2-0,3 mg/kg Rectal: 15-20 mg (0,3-0,35 mg/kg) Sedación consciente IV: 0,5-5 mg (0,025-0,1 mg/kg). Sedación profunda IV: infusión continua a 2-15 mg/h (40300 µg/kg/h) Inducción anestésica IV: 50-350 µg/kg Anticonvulsivante IV: bolo 2-5 mg (0,025-0,15 mg/kg), infusión continua a 1-15 µg/kg/min IM: 5-10 mg (0,2 mg/kg) 2.5 horas Vida media corta Efectos a los1-5 min. De administra do IV IM VO rectal Intranasal Renal -Ampollas de: 5 ml conteniendo 5 mg (1 mg/ml). 3 ml conteniendo 15 mg (5 mg/ml). 5 ml conteniendo 25 mg (5 mg/ml). 10 ml conteniendo 50 mg (5 mg/ml) inestabilidad, somnolencia, cansancio o debilidad no habituales. Rara vez se observa: confusión (por intolerancia), debilidad muscular, visión borrosa u otros trastornos de la visión, constipación, náuseas o vómitos. Son signos de sobredosis que requieren atención médica: confusión continua, somnolencia severa, agitación, bradicardia, tambaleos y debilidad severa. Reacciones anafilácticas leves: síntomas cutáneos y mucosas, disnea, síntomas gastrointestinales; y severas: urticaria, angioedema, broncoespasmo, arritmias cardiacas, hipotensión, shock circulatorio. Leucopenia, agranulocitosis o trombocitopenia. Color rojo en orina. Depresión respiratoria y apnea (IV), dolor punto de aplic. (IM), somnolencia, sedación prolongada, confusión, euforia, alucinaciones, fatiga, cefalea, mareos, ataxia, amnesia anterógrada, depresión, reacciones psiquiátricas y paradójicas. Convulsiones en lactantes y recién nacidos. Antecedentes de hipersensibilidad (por ejemplo, anafilaxis o agranulocitosis) al metamizol u otros derivados pirazolónicos. Neutropenia. Porfiria aguda intermitente y deficiencia congénita de glucosa-6-fosfatodeshidrogenasa. No administrar el preparado durante el primer y último trimestre de embarazo. En el segundo trimestre sólo se utilizará una vez valorado el balance beneficio/riesgo. Hipersensibilidad a benzodiazepinas, miastenia gravis, insuf. respiratoria severa, síndrome de apnea del sueño, niños (oral), I.H. severa, para sedación consciente de pacientes con insuf. respiratoria grave o depresión respiratoria aguda. Dolor agudo postoperatorio o posttraumático. Dolor de tipo cólico. Dolor de origen tumoral. Fiebre alta que no responda a otros antitérmicos. Puede disminuir los niveles en sangre de Ciclosporina. Puede aumentar la acción de algunos fármacos como cimetidina, antidepresivos tricíclicos, clorpromazina o anticoagulantes. Disminuye la acción de los barbitúricos. Sedación. Premedicación anestésica. Inducción anestésica. Anticonvulsivante. Insomnio. Acción y toxicidad potenciada por: verapamilo, diltiazem, itraconazol, fluconazol, ketoconazol, eritromicina, claritromicina. Toxicidad potenciada por: inhibidores de proteasa. Disminución de concentración mínima alveolar de: anestésicos en inhalación (vía IV). Acción potenciada por: antipsicóticos, hipnóticos, ansiolíticos/sedantes, antidepresivos, analgésicos narcóticos, antiepilépticos, anestésicos, antihistamínicos sedantes, antihipertensivos de Insomnio VO: 7,5 mg 41. Morfina Analgésica. Opioide Analgesico narcotico. Alcaloide naturalactua sobre receptores especificosopioides Aumenta la capacidad venosa y disminuye la resistencia vascular sistemica Efectos simpaicoliticos sobre el sistema nervioso central Ampollas de: 1 ml conteniendo 10 mg (1%, 10 mg/ml) 1 ml conteniendo 20 mg (2%, 20 mg/ml) 2 ml conteniendo 40 mg (2%, 20 mg/ml) Comprimidos de 10 mg, 20 mg (Sevredol) Comprimidos retard de: 5 mg, 10 mg, 15 mg, 30 mg, 60 mg, 100 mg 200 mg Sobres retard de 30 mg Cápsulas retard de: 10 mg, 30 mg, 60 mg, 90 mg, 120 mg, 150 mg, 200 mg Envases unidosis de: 5 ml conteniendo 10 mg (2 mg/ml), 5 ml conteniendo 30 mg (6 mg/ml), 5 ml conteniendo 100 mg (20 mg/ml) Solución oral 2 mg/ml, frasco de 100 ml, frasco de 250 ml Solución oral 20 mg/ml, frasco de 20 ml, frasco de 250 ml Dolor agudo moderado-severo -Adultos: VO: ·Compuestos de liberación temprana: 10 mg/3-4 horas, dosis más altas en pacientes tratados previamente con opiáceos (rango 1030 mg/3-4 horas) ·Cápsulas de liberación prolongada (MST UniContinus): dosis diaria administrada cada 24 h ·Cápsulas de liberación sostenida: dosis diaria administrada cada 24 h o dividida en 2 dosis (admninistradas cada 12 h) ·Comprimidos de liberación sostenida, prolongada (MST continus, Oglos): dosis diaria dividida y administrada cada 8-12 horas IV: inicio 2.5-5 mg/3-4 horas (dosis mayores en pacientes tratados previamente con opiáceos). Preferible dosis repetida hasta cada 5 min. en pequeños incrementos (1-4 mg) a dosis mayores con menor frecuencia. IV/SC infusión contínua: 0.8-10 mg /h (rango hasta 80 mg/h) IV mediante PCA: (concentración 1mg/ml) bolus 1mg (0.5-2.5 mg) con tiempo de cierre de 5-10 min. EPIDURAL: Bolus de 1-6 mg + infusión contínua de 0.1-1 mg/hora (dosis máx. 10 mg/24 h) INTRATECAL: (una décima parte de la dosis epidural) 0.2-1 mg/dosis para 24 horas IM/SC: inicio con 5-10 mg/3-4 h, dosis más altas en pacientes tratados previamente con opiáceos (rango 5-20 mg/3-4 h) RECTAL: 10-20 mg/3-4 horas -Niños (> de 6 meses y < de 50 kg): VO: 0.15-0.3 mg/kg cada 3-4 horas IM: 0.1 mg/kg cada 3-4 horas IV: 0.05-0.1 mg/kg cada 3-4 horas. IV en infusión cont.: 10-30 mcg/kg/h Dolor crónico No existe dosis óptima o máxima para la morfina en el tratamiento del dolor crónico. La dosis apropiada es la que alivia el dolor a través de su intervalo de dosis sin producir efectos adversos incontrolables 3a6 horas VO Via SC IV Orina y heces Náuseas, vómitos, estreñimiento, somnolencia, desorientación, sudoración, euforia; en ttos. prolongados, tolerancia. Sedación, depresión respiratoria, hipotensión ortostática. Retención urinaria y prurito generalizado (más frecuentes vía epidural o intratecal). Hipersensibilidad a la morfina o a algún componente de la formulación; HTIC; depresión respiratoria severa (ausencia de soporte ventilatorio); asma aguda o severa; íleo paralítico; productos de liberación sostenida no se recomiendan en dolor agudo/postoperatorio; embarazo (uso prolongado o altas dosis a término). Tratamiento del dolor agudo y crónico moderado-severo. Tratamiento del dolor postoperatorio inmediato. Tratamiento del dolor torácico asociado al infarto agudode miocardio. Tratamiento de la disnea asociada a insuficiancia ventricular izquierda y edema pulmonar. Como medicación preanestésica. acción central. Efecto sedante potenciado por: alcohol. Disminuye los efectos diuréticos (por liberación de ADH). Los depresores del SNC, antidepresivos tricíclicos pueden potenciar los efectos de la morfina. La dextroanfetamina puede aumentar su efecto analgésico. El uso concomitante con IMAOs y meperidina puede asociarse con efectos adversos significativos. 42. Naloxona antagonista de los receptores opioides Ampollas de 1 ml conteniendo 0.4 mg Almacenamien to y preparación: Proteger de la luz. Para la preparación de solución para infusión contínua, diluir con SF o G5% (la dilución es estable edurante las primeras 24 h). Sedación y analgesia para procedimientos -Niños (adolescentes > de 12 años): IV: 3-4 mg (puede repetirse a los 5 min. si fuera necesario) Infarto agudo de miocardio IVL: 5-10 mg (al menos en 2-3 min.) duluída a 1 mg/ml. Puede repetirse cada 5-30 min. (dosis máx. 20-25 mg) Edema agudo de pulmón IVL: 5- 10 mg (al menos en 2-3 min.) diluída a 1 mg/ml. Dosis 1 a 3 mg ev lento durante 1 a 5 min. Sobredosis por narcóticos Ampollas de 0,4 mg -Adultos: IV (preferible)/IM/SC/Intratraqueal = 0.4- 2 mg cada 2-3 min. si fuera necesario; puede ser necesario repetir la dosis cada 20-60 min.. Si no existe respuesta tras 10 mg de naloxona el diagnóstico deberia cuestionarse (excepto intoxicación por pentazocina o dextropropoxifeno). Usar incrementos de 0.1-0.2 mg en pacientes en el postoperatorio o con dependencia a opiáceos (para evitar grandes cambios cardiovasculares). IV en infusión contínua = calcular la dosis/hora basada en la dosis efectiva intermitente usada y la duración de la respuesta adecuada observada (normalmente 0.25-6.25 mg/h); la mitad de la dosis bolo inicial deberia readministrarse tras 15 min. de inicio de la perfusión contínua para evitar la caída de los niveles de naloxona. - Niños: IV(preferible)/IM/SC/Intratraqueal = desde el nacimiento hasta 5 años o < de 20 kg, 0.1 mg/kg/dosis que se repetirá si fuera necesario cada 2-3 min.; en niños > de 5 años o ≥ a 20 kg, 2 mg/dosis que se repetirá cada 23 min. si no hay respuesta. Puede ser necesario repetir la dosis cada 20-60 min. IV en infusión contínua = seguir misma pauta que en adultos Reversión narcótica postanestésica = IV/IM/SC/Intratraqueal en lactantes y niños 0.01 mg/kg; puede repetirse cada 2-3 min. 30 a 100 minutos IV IM SC. Endotraq Urinaria Náuseas, vómitos, excitación, convulsiones, hipo e hipertensión, taquicardias, fibrilación ventricular y edema pulmonar. Antagonista opioide puro que compite y desplaza los narcóticos en los lugares de los receptores opiáceos. Deberá evaluarse la relación riesgo-beneficio en pacientes con irritabilidad cardíaca, dependencia o adicción a opiáceos en curso. Reversión completa o parcial de la depresión inducida por opioides, incluyendo la depresión respiratoria grave inducida por narcóticos natural o sintética, tales como dextropropoxifeno y algunos agoistasantagonistas como pentazocina, nalbufina y butorfanol. Diagnóstico en la sospecha de intoxicación aguda por narcóticos. Agente adyuvante para incrementar la presión sanguínea en el manejo del shock séptico. Disminuye el efecto de analgésicos narcóticos. Puede precipitar síndrome de abstinencia en pacientes con dependencia física a opiáceos. 43. Nifedipino Hipotensor Vasodilatador coronario Cápsulas de liberación rápida de 10 mg. Forma Retard: comprimidos de 20 mg y comprimidos recubiertos de 20 mg Formulación Oros (liberación sostenida): comprimidos de 30 y 60 mg 44.Nitroglicerina Vasodilatador coronario Relaja el músculo vascular liso uniendose a receptores especificos y ocasiona formación de uniones bisulfuro Efecto final aumenta el gasto cardiaco. Reduce la precarga Conservación Conservar en lugar fresco, sin humedad, lejos de fuentes de calor y luz directa. Ampollas de 5 ml conteniendo 5mg ( 1mg/ml) Ampollas de 10 ml conteniendo 50 mg (5mg/ml) formas sólidas: (sublingual); aerosol Parches transdérmicos: Adultos Liberación rápida (angina, Raynaud, -no usar en HTA-): inicialmente 10 mg/VO/8 h; dosis máxima 20 mg/8h. Liberación retardada (angina, HTA, Raynaud): inicialmente 20 mg/8-12 h; dosis máxima 60 mg/12 h Formulación Oros (angina, HTA, Raynaud): inicialmente 30 mg/24 h; dosis máxima: 120 mg/24 h. 2a5 horas VO Renal (80%) y por vía fecal (20 %) Astenia, edema, cefalea, edema periférico, vasodilatación, palpitación, estreñimiento, mareo. Hipersensibilidad, shock cardiovascular, embarazo y lactancia, concomitante con rifampicina. Además formas de liberación rápida en angina inestable, infarto miocardio reciente. Alergia a sus componentes. Shock cardiogénico. Hipotensión severa Angina inestable Cuatro semanas siguientes a infarto agudo de miocardio Estenosis aórtica severa Bloqueo AV de 2º y 3er grado. Liberación rápida: angina de esfuerzo y vasoespástica, s. de Raynaud. Liberación retard y prolongada (formulación OROS): angina de esfuerzo y HTA. Síndrome primario y secundario de Raynaud Angina vasoespástica Efecto antihipertensivo potenciado por: antihipertensivos. Disminuye niveles plasmáticos de: quinidina. Aumenta toxicidad de: digoxina. Riesgo de hipotensión grave con: ß-bloqueantes. Nivel plasmático aumentado por: inhibidores del citocromo P4503A4, cisaprida. Nivel plasmático reducido por: inductores de citocromo P4503A4. Lab: altera falsamente determinación espectrofotométrica de ác. vanililmandélico en orina. 2 min IV Sublingual VO Tópica Aclaramie nto renal. Cefalea transitoria, ruborización, náuseas, vértigos, hipotensión y taquicardia. Anemia grave, hemorragia cerebral o traumatismos craneoencefálicos que cursan con hipertensión intracraneal; hipovolemia no corregida o hipotensión severa; incremento de PIO; hipersensibilidad; miocardiopatía obstructiva, especialmente si se asocia a estenosis aórtica o mitral o a pericarditis constrictiva; con sildenafilo u otros fármacos de acción similar para la disfunción eréctil; edema pulmonar tóxico. Infarto de miocardio en su fase aguda. Insuficiencia ventricular izquierda congestiva. Edema agudo de pulmón. Cirugía cardiaca. Crisis de HTA durante los procesos quirúrgicos, especialmente en cirugía cardiovascular. Hipotensión controlada. Insuficiencia cardíaca congestiva asociada a IAM Tratamiento de la angina de pecho en pacientes sin respuesta a tratamiento convencional (nitroglicerina sublingual). Efecto aditivo con: papaverina, ergotamina, vincamina. Efecto disminuido por: AAS, AINE. Hipotensión potenciada por: sildenafilo (contraindicado), antagonistas del Ca, IECA, ßbloqueantes, diuréticos, antihipertensivos, antidepresivos tricíclicos y tranquilizantes mayores, alcohol. Niños Cardiomiopatía hipertrófica: 0,60,9 mg/kg/día repartidos a intervalos de 6-8 horas. Crisis HTA: no recomendable en niños por el riesgo de hipotensión brusca. IV De 10 a 200 mcg/min. Control de episodios de HTA Comenzar con 25 mcg/min, incrementándose a razón de 25 mcg/min a intervalos de 5 min, hasta conseguir la presión arterial deseada. Inuficiencia cardíaca congestiva asociada a IAM. Dosis inicial de 20-25 mcg/min, que puede ser reducida a 10 mcg/min o aumentada 20-25 mcg/min a intervalos de 15-30 min, hasta conseguir el efecto deseado. Angina inestable Comenzar con 10 mcg/min, aumentándose a razón de 5-10 mcg/min a intervalos de 30 min.aprox. Insuf. ventricular izda. congestiva: formas sólidas: 0,4-0,8 mg (sublingual); aerosol: 0,4 mg; repetir cada 10 min 3 ó 4 veces según respuesta. Como profiláctico emplear 10 min antes de iniciar esfuerzo que se sospeche determine dolor anginoso. Trastornos isquémicos, en fase aguda del infarto de miocardio: 0,8 mg/3-6 h varios días consecutivos. Parches transdérmicos: 45.Nitroprusiato De Sodio Antihipertensivo Vasodilatador periferico potente con efectos en el músculo liso arterial y venoso Aumenta el gasto cardiaco Frasco vial con 50 mg de nitroprusiato sódico. Ampolla para dilución de 5 ml de agua para inyección. (50 mg/5ml). 46. Propanolol Beta-bloqueante. Antiarrítmico. Antianginoso. Antihipertensivo Betabloqueador no selectivo Cronotropo e inotrpopo negativo Broncoconstrictor Comprimidos de 10 y 40 mg Ampollas de 5 ml conteniendo 5 mg (1mg/ml) - Profilaxis de angina de pecho por esfuerzo y en reposo, asociada con insuf. coronaria en monoterapia o en combinación con otra terapia antianginosa. Respuesta individual. Recomendable iniciar con 5 mg/día con variación ascendente de la dosis cuando sea necesario. No utilizar en niños. La dosis promedio es de unos 3 mcg/Kg/min, comenzando por una dosis baja (unos 0,5 mcg/Kg/min) y aumentando ésta progresivamente en función dela respuesta clínica y la magnitud del efecto hipotensor deseado. La dosis máxima es de unos 8 mcg/Kg/min. La presión arterial debe controlarse mediante determinaciones frecuentes, siendo recomendable en pacientes inestables o en hipotensión controlada, su medición de forma cruenta. No hay datos respecto el uso en pediatría. Para prepararlo se disuelve el contenido del vial en el vehículo de la ampolla de disolvente. Esta solución se diluye en 500 ml de suero glucosado al 5% (1 ml = 0,1 mg., 1 gota = 5 mcg.), teniendo la precaución de mantener la solución y todo el sistema de infusión desde este momento al abrigo de la luz (utilizando el papel de estaño que se adjunta en la caja), pues es FOTOSENSIBLE. Una vez preparada la solución debe utilizarse en un tiempo máximo de 4 horas. Utilizar bomba de infusión. Hipertensión arterial IV: 0,5- 3 mg (10 –3) mcg/kg) cada 2 min hasta un máximo de 6-10 mg. VO: 20-40 mg 2veces/día Arritmia IV: 0,5-3 mg (10-30 mcg/kg) cada 2 min hasta un máximo de 6-10 mg. VO: 10-30 mg tres o cuatro veces/día. Angor VO: 10-20 mg tres o cuatro veces/día Infarto agudo de miocardio IV: 1-3 mg. No exceder 1mg/min. Si fuera necesario repetir la segunda dosis a los dos minutos,esta por vía oral 180-240 mg/dia dividido en tres o cuatro tomas. 2 min IV Renal. Náuseas, vómitos, cefalea, mareos, sudoración, palpitaciones, dolor antianginoso, dolor abdominal y calambres musculares. Hipertensión gravídica. Toxemia gravídica. Hipersensibilidad al fármaco. No se debe utilizar en el tratamiento de la hipertensión compensatoria. La relación riesgo-beneficio debe evaluarse en presencia de anemia, insuficiencia cerebrovascular, encefalopatías u otros estados de hipertensión endocraneana, hipotiroidismo, disfunción hepática o renal, déficit de vitamina B12. Tratamiento de las crisis hipertensivas y de la hipertensión maligna. Feocromocitoma. Hipotensión controlada en cirugía. Insuficiencia cardiaca izquierda y shock cardiogénico, con HTA. Aneurismas disecantes. Intoxicación por alcaloides del cornezuelo del centeno. Su efecto hipotensor se potencia con la administración conjunta de otros fármacos hipotensores. La infusión de NTP es totalmente incompatible con otras medicaciones, por lo que su administración debe hacerse de forma totalmente aislada. 3a5 horas IV VO Renal y biliar < proporción . Fatiga y/o lasitud; bradicardia, extremidades frías, fenómeno de Raynaud; trastornos del sueño, pesadillas. Hipersensibilidad al propranolol o a otros betabloqueantes, bradicardia, shock cardiogénico, bloqueo auriculoventricular de 2º y 3 er grado, insuf. cardiaca no controlada, hipotensión, acidosis metabólica, trastornos graves de circulación arterial periférica, síndrome del seno enfermo, feocromocitoma no tratado, angina de Hipertensión arterial esencial y renal. Enfermedad coronaria (angina de pecho y profilaxis a largo plazo tras el infarto de miocardio). Arritmias auriculares y ventriculares. Tratamiento a largo plazo de la miocardiopatía hipertrófica obstructiva (efecto beneficioso discutido). Profilaxis de la migraña. Tirotoxicosis y crisis tirotóxicas. El uso simultáneo con halotano puede aumentar el riesgo de depresión miocárdica e hipotensión; la administración conjunta de hipoglucemiantes orales o insulina puede aumentar el riesgo de hipoglucemia o hiperglucemia; los analgésicos antiinflamatorios no esteroides pueden reducir los efectos antihipertensivos del propanolol; el uso simultáneo con cimetidina aumenta el efecto betabloqueante por el incremento de la Estenosis idiopática hipertrófica subaórtica VO: 20-40 mg tres o cuatro veces/día hasta un máximo de 80-160 mg diarios. Feocromocitoma VO: 60 mg/día dividido en varias tomas. Administrar con un agente bloqueante alfa- adrenérgico a partir de tres días previos a cirugía. En tumores inoperables, la misma pauta, pero con dosis de 30 mg/día. Migraña VO: 20 mg de 1-4 veces/día. Niños IV: 0,05-0,1 mg/kg, en unos 10 minutos. 47. Salbutamol Broncodilatador. Antiasmático Agonista betaadrenergico Compr de 2 y 4 mg. Compr retard de 4 y 8 mg. Jarabe de 2 mg/5ml. Aerosol de 100 mcg/puls. Sol inhalatoria al 0,5%. Amp de 0,5mg/1 ml. 48.Succinilcolina Relajante muscular Ampolla de 2 ml conteniendo 100 mg (50 mg/ml) Ampolla de 10 ml conteniendo 500 mg (50 mg/ml) Almacenamien to y conservación: Conservar Dosis 0,5 a 1 mg en bolo lento repetir cada 5 min hata conseguir betabloqueo Tratamiento del asma bronquial y EPOC. Tratamiento de las crisis de broncoespasmo. Inhalación con aerosoles: 100-200 mcg (1-2 inhal)/4-6 h. Dosis máxima 1,6 mg/día. Inhalación con pulverizador: 200400 mcg/6-8 h. Inhalación con nebulizador: 2,5-5 mg en 2,5 ml de SF en 15 min/4-6 h. VO: 2-4 mg/6-8 h. Ancianos: 2 mg/6-8 h. Inyección SC o IM: 500 mcg/4-6 h. Perfusión IV: 0,5 mg diluidos en 100-250 ml de SF o G5%, a pasar en 20-30 minutos. Hiperpotasemia severa IV: 0,5 mg disuelto diluidos en 100 ml de G5%, a infundir en 20 min Aerosol: 20 mg en un mL de SF nebulizado en 10 minutos. Intubación endotraqueal: - Adultos: IV: 1-1,5 mg/kg. Condiciones excelentes para la intubación endotraqueal en 30-60 segundos IM profunda: 2,5-4 mg/kg (máximo 150 mg) - Niños: IV: 1-3 mg/kg IM profunda: 4-6 mg/kg Mantenimiento de la relajación neuromuscular: Prinzmetal, tras un ayuno prolongado, historial previo de asma bronquial o broncoespasmo, pacientes con predisposición a hipoglucemia. Situaciones con aumento de catecolaminas, p. ej. feocromocitoma (asociado a bloqueante aadrenérgico). Profilaxis del sangrado de varices esofágicas en hipertensión portal. Temblor esencial. Sintomatología periférica de la ansiedad 3.8 Horas SC VO Inhalatorio por orina a las 24 horas Alteración del gusto, irritación de boca y garganta, sensación de ardor en la lengua, temblores leves (manos), mareos, náuseas, sudación, inquietud, cefalea, calambres musculares, reacciones de hipersensibilidad, taquicardia, palpitaciones, hiperexcitabilidad, tos. Alergia al fármaco. Embarazo y lactancia (se acepta el uso de fenoterol y terbutalina) Cuando un parto prematuro se asocia a toxemia gravídica o hemorragia antepartum ni cuando exista riesgo de aborto durante el primer o segundo trimestre de embarazo. Tratamiento del asma bronquial y EPOC. Tratamiento de las crisis de broncoespasmo. Tratamiento de emergencia en la hiperpotasemia severa, tanto inhalado como intravenoso. 3-5 minutos IM IV urinaria PIO elevada; bradicardia, taquicardia; rubor; presión intragástrica elevada; exantema; fasciculación muscular, dolores musculares postoperatorios, mioglobinemia, mioglobinuria; aumento transitorio de K sérico. Hipersensibilidad a la succinilcolina o a cualquier componente de la formulación; historia personal o familiar de hipertermia maligna; miopatías asociadas a elevación de los valores séricos de creatinfosfokinasa (CPK);fase de daño agudo en grandes Inducción de parálisis neuromuscular de corta duración, intubación de secuencia rápida Reducción de las contracciones musculares asociadas a las convulsiones inducidas por medios farmacológicos o eléctricos Tratamiento del tetanos concentración sanguínea, resultante de la inhibición de las enzimas hepáticas; el uso junto con aminas simpaticomiméticas que tengan actividad estimulante betaadrenérgica puede dar lugar a una mutua inhibición de los efectos terapéuticos; algo similar puede ocurrir si se administran en forma simultánea xantinas con propanolol. - Efecto potenciado por anticolinesterásicos (neostigmina), algunos antibióticos (estreptomicina, tetraciclina, colistina, clindamicina), anticonvulsionantes (fenitoína, valproato sodico), antiarrítmicos (como procainamida o lidocaína), antihipertensivos ( trimetafán), sulfato de magnesio, oxitocina, refrigerado, entre 2-8 ºC 49. S. F. Al 0,9% Terapia de sodio 50. S. G. Al 5%, 10% Y 30%. Rehidratante, agente aportador de energía. 51. Suero Glucosalino Hidratante, cubrie la demanda de agua y electrolitos. Existen en el mercado numerosos preparados comerciales de diferentes laboratorios, que se presentan en frascos o en bolsas con un volumen de 50 ml a 1000 ml. Existen el el mercado numerosos preparados comerciales de diferentes laboratorios que se presentan en frascos o en bolsas, con unas concentraciones del 5%, 10%, 20%, 30%, 40%, 50% o 70%, y con distintos volumenes desde 50 ml a 1000 ml. Recipiente de vidrio de silicato de sodio Tipo II y polipropileno . Volúmenes 100, 250, 500 y 1.000 - Adultos: bolos IV: 0,04-0,07 mg/kg según precis, cada 5-10 min. Máximo 150 mg perfusión IV: 10-100 mcg/kg/min (titular según efecto) - Niños: bolos IV: 0,3-0,6 mg/kg cada 5-10 min. según precise. Disminución de las contracciones musculares asociadas a la terapia electroconvulsiva: - Adultos: IV: 10-30 mg 1 minuto antes del procedimiento IV, dosis según criterio médico, adaptadas a la necesidad clínica del paciente en función de la edad, peso, condición clínica, del balance de fluidos, de electrolitos y del equilibrio ácido-base. para adultos: 500 ml a 3 litros cada 24 horas -para bebés y niños: 20 a 100 ml cada 24 horas y por kilo de peso corporal dependiendo de la edad y la masa corporal total 5%: IV. Ajustar dosis según: edad, peso, condición clínica y estado metabólico. En general se recomienda una velocidad de perfus. de 4-5 mg/kg/min. Infusión intravenosa. La dosificación se establecerá según criterio facultativo, en función del peso corporal, situación clínica y estado metabólico del paciente: por lo general se recomiendan 1.500-2.000 ml/día a quemados y grandes politraumatizados; denervación muscular extensa; lesión de motoneurona superior. 11 a 13 días beta-adrenérgicos y anestésicos halogenados - La succinilcolina puede potenciar el efecto de los digitálicos (digoxina), aumentando la arritmogenicidad IV Renal Administración inadecuada o excesiva: hiperhidratación, hipernatremia, hipercloremia, acidosis metabólica, sobrecarga cardiaca y formación de edemas. Edema, eclampsia, hipernatremia, hipercloremia; acidosis; estados de hiperhidratación; hipocaliemia. reequilibrio iónico en estados de deshidratación con pérdida de sales. Estados de hipovolemia. Vehículo para la administración de medicamentos y electrolitos. Alcalosis débiles. Inhibe efecto de: carbonato de litio. No administrar concomitantemente con: amfotericina B. IV Renal 5%: Hiperglucemia, glucosuria o alteraciones en el equilibrio de fluidos o electrolitos, si la sol. se administra de forma demasiado rápida o si el volumen de fluido es excesivo, o en casos de insuf. metabólica. 5%: Hiperglucemia, diabetes mellitus no tratadas, intolerancia a los carbohidratos, deshidratación hipotónica, desequilibrio electrolítico en pacientes con hemorragia intracraneal o intraespinal, casos de delirium tremens con deshidratación. Sol. hipertónicas: en anuria, coma diabético, accidentes cerebrovasculares isquémicos, coma addisoniano. 5%: Deshidratación hipertónica, alteraciones metabolismo hidrocarbonado, nutrición parenteral cuando la toma oral de alimentos está limitada, vehículo para administración de medicamentos y electrolitos. Acción antagónica con: insulina, biguanidas, sulfonilureas. Niveles plasmáticos aumentados por: cortisol. Corticosteroides con acción mineralocorticoide, precaución. Potencian actividad de: digoxina, riesgo intoxicación. Iv Renal No se han descrito. La administración demasiado rápida o en cantidades excesivas puede provocar glucosuria e 10% y 30%: coma addisoniano y la diabetes. Estados edematosos en pacientes con alteraciones renales, hepáticas o cardíacas. Hipertensión. Enfermedad de Addison. 10% : -Déficit calórico -Pre y post op. -Desnutrición -Coma hipoglicémico -Edema cerebral y pulmonar. 30%: Nutrición parenteral -Coma hipoglicémico -Edema cerebral y pulmonar Estados de deshidratación con pérdidas moderadas de electrolitos: vómitos, diarrea, sudoración profusa, poliuria. Aporte energético y El cloruro de sodio puede acelerar la excreción renal de carbonato de litio y de los ioduros. La glucosa reduce la actividad farmacológica de los antidiabéticos por una acción solución isotónica, apirógena y estéril ml. razón de 60-90 gotas/minuto. 52. Suero Ringer Lactato Electolitoterapia. Puede presentarse en Frascos de 100, 250, 500 y 1.000 ml En adultos, la dosis usual es de 500 a 3.000 ml/día , a razón de 2,5 ml/kg peso/hora. En niños se utilizan dosis menores proporcionales al volumen circulatorio. La velocidad de infusión es de 40 a 60 gotas/minuto. 53. Sulfato De Magnesio depresor del sistema nervioso central, y también esta dentro del grupo de los tocolíticos Frasco Granulado -Intramuscular: en adultos y niños mayores con hipomagnesemia 1 a 5 g (2 a 10 mL de solución al 50%) dividido en dos dosis diarias hasta normalizar los niveles séricos. -Intravenoso: 1 a 4 g de sulfato de magnesio al 50% en una solución al 10 o 20%, se puede administrar con precaución sin exceder el 1,5 mL de solución al 10%. -Infusión intravenosa: 4 g en 150 mL de dextrosa al 5% sin exceder los 3 mL por minuto. -Dosis usual: 1 a 40 g diarios. -Reabastecedor electrolítico: IM 1 a 2 g en una solución al 50% 4 veces al día hasta normalizar los niveles séricos. -Dosis pediátrica usual: IM 20 a 40 mg/kg en una solución al 20% las veces que sea necesario. -Para eclampsia: sulfato de magnesio, 4 a 5 gramos EV como dosis de carga hipernatremia. 8-10 horas IV Renal, cutánea, pulmonar e intestinal. La administración de dosis elevadas o demasiado rápidas puede producir alteraciones en sangre como alcalosis y sobrecarga circulatoria. Se han notificado reacciones alérgicas como urticaria, erupciones cutáneas, enrojecimiento de la piel, comezón, hinchazón, diseña, dolor en el pecho, alteración del ritmo cardiaco, congestión nasal, tos, estornudos y dificultad respiratoria durante la administración de la solución Ringer Lactato. hipertensión edema con origen en el riñón, en el hígado o en el corazón. bajo tratamiento prolongado con esteroides o con hormona HCTH Si sufre trastornos de alcalosis metabólica, acidosis láctica o acidosis metabólica Hipervolemia. Hipernatremia. Hipercaliemia. Hipercalcemia Hiperlacticidemia im iv Renal Depresion respiratoria, cansancio, somnolencia, diplopia, cefalea, nauceas. Paciente con cardiopatia o compromiso renal. regulación del equilibrio hidrosalino. Alteraciones del metabolismo de los carbohidratos: coma hepático, coma insulínico, vómitos acetónicos. Deshidratación, con pérdida de electrolitos, acidosis metabólicas, hipocloremia, toxemias, estados de shock, hemorragias, quemaduras. Hipomagnesemia Arritmias Infarto de miocardio. Eclampsia y preeclampsia. estreñimiento; asma aguda grave; pasta para forúnculos antagónica. Los corticoides / esteroides. diuréticos ahorradores de potasio (amilorida, espironolactona,triamtereno, solos o en asociación), los inhibidores de la ECA, los antagonistas de los receptores de angiotensina II y tacrólimus y ciclosporina. glucósidos digitálicos (digitálicos cardiotónicos). Los diuréticos tiazidas o vitamina D. Bifosfonatos, fluoruros, algunas fluoroquinolonas y tetraciclinas. Los fármacos acídicos tales como salicilatos, barbituratos y litio. Fármacos alcalinos, simpaticomiméticos Edem (p. Ej. efedrina, pseudoefedrina) y estimulantes (p.ej. sulfato dedexanfetamina, clorhidrato en este prospecto, consulte con de fenfluramina). dexanfetamina, clorhidrato de fenfluramina). antagonizado por el calcio, potenciado por los bloqueadores neuromusculares y sinergizado por opiáceos, barbitúricos y anestésicos y luego 2 g/hora en dosis de mantenimiento. 54. Torecan Antihistamínicos para uso sistémico Antieméticos Antinauseoso. ampolla 1 mg. Supositorios 6,5 mg , grageas 10,3 mg. IV. SOS – oral 1 a 3 tabletas por dia – rectal 1 a 3 supositorios por dia Oral o rectal. Ads.: 6,5 mg/8-24 h. Máx. 39 mg/día en varias dosis. Mín. 6,5 mg/día. 55. Verapamilo Bloqueantes del canal de calcio Antimaníaco, Anticíclico, Antirrítmico y Antihipertensivo. ampolla 5mg , ampolla de 2ml, tabletas 80120mg Oral: ajuste individual. Orientativo: - Prevención 2ª postinfarto de miocardio y angina de pecho: ads.: 360 mg/día, dosis óptima: 240-480 mg/día. - HTA: ads.: 240 mg/día. Si es necesario aumentar, después de una sem, a 360 mg/día, hasta máx.: 480 mg/día. - Profilaxis de taquicardias supraventriculares: ads.: 240-480 mg/día (no digitalizados) y 120-360 mg/día (digitalizados). Niños: máx.: 10 mg/kg/día en varias tomas. Inyectable: Ads.: inicial: 0,075-0,15 mg/kg en iny. lenta en no menos de 2 min (3 min en ancianos). Si no es suficiente, administrar 0,15 mg/kg 30 min después de la 1 era . Niños < 1 año: inicial: 0,1-0,2 mg/kg en dosis única (bajo monitorización electrocardiográfica); 1-15 años: inicial: 0,1-0,3 mg/kg en dosis única durante 2 min. En ambos casos, si fuese necesario, repetir misma dosis a los 30 min. 2-5 horas oral, im , iv , rectal heces y orina Sequedad de boca, somnolencia. En enfermos hipersensibles: síntomas extrapiramidales. Hipersensibilidad a fenotiazinas, niños < 15 años, estado comatoso. oral. IV orina y heces Oral: estreñimiento, náuseas, vómitos, íleo, hiperplasia gingival, dolor/malestar abdominal, bradicardia sinusal, palpitaciones, edema periférico, bloqueo AV de 1º, 2º y 3 er grado, taquicardia, insuf. coronaria, pausa sinusal, hipotensión, crisis vasomotora, mareo, cefaleas, parestesia, temblor, somnolencia, impotencia, galactorrea, ginecomastia, vértigo, reacciones alérgicas, debilidad muscular, dolor de articulaciones, angioedema, síndrome de Stevens-Johnson, exantema maculopapular, urticaria, púrpura, prurito, eritema multiforme, diaforesis, fatiga, elevación de enzimas hepáticas, niveles elevados de prolactina. Inyectable: hipotensión sintomática, bradicardia, mareo, cefalea. Hipersensibilidad, hipotensión severa o shock cardiogénico, enf. del seno (excepto con marcapasos implantado), bloqueo AV de 2º ó 3 er grado (excepto con marcapasos implantado), flutter o fibrilación auricular con tracto AV accesorio de conducción (s. de WolffParkinson-White, s. de Lown-Ganong-Levine). Formas orales además, insuf. cardiaca izda. Inyectable además: ICC severa, IAM, con bloqueantes betaadrenérgicos, taquicardia ventricular (excepto la verapamilo sensible). Náuseas y vómitos debidos a afecciones gastrointestinales y hepáticas, embarazo (hiperemesis gravídica), uremia, radioterapia, intervenciones quirúrgicas (también profilácticamente, preanestesia), traumatismos craneales, jaqueca, etc. Vértigos consecutivos a arteriosclerosis, traumatismos craneales, afecciones del oído interno, síndrome de Ménière, etc. Formas orales: profilaxis y tto. de la angina de pecho, incluida la forma vasoespástica y la angina inestable. HTA. Profilaxis de la taquicardia supraventricular paroxística, después del tto. por vía IV. Prevención 2ª postinfarto de miocardio sin insuf. cardiaca durante la fase aguda. Control de pacientes con flutter y/o fibrilación auricular crónica, excepto s. de Wolff-Parkinson-White, s. de Lown-Ganong-Levine. Inyectable: tto. de las taquicardias supraventriculares, incluido: taquicardia supraventricular paroxística. Flutter o fibrilación auricular, excepto s. de WolffParkinson-White, s. de Lown-Ganong-Levine. Potencia efectos de: alcohol, barbitúricos y sedantes centrales. Niveles plasmáticos aumentados con: inhibidores de CYP3A4, ritonavir. Niveles plasmáticos disminuidos con inductores de CYP3A4. Potenciación mutua de efectos cardiovasculares con: antiarrítmicos, betabloqueantes. Potenciación del efecto hipotensor con: antihipertensivos, diuréticos, vasodilatadores. Efecto hipotensor aditivo con: prazosina, terazosina. Aumenta toxicidad de: litio. Aumenta tendencia al sangrado con: AAS Aumenta niveles plasmáticos de: etanol, carbazepina. Potencia actividad de: agentes bloqueantes neuromusculares (tipo curare y despolarizantes). Efecto hipotensor disminuido por: rifampicina, sulfinpirazona. Precaución con: atorvastatina, simvastatina, lovastatina; con fármacos que se unen a proteínas plasmáticas, con anestésicos inhalatorios.